PCR meetod urogenitaaltrakti põletikuliste haiguste diagnoosimisel meestel ja naistel. Mis on PCR vereanalüüs ja miks seda vaja on?
PCR-diagnostika on polümeraasi ahelreaktsioonil põhinev meetod, mille abil saab uurida isikut nakkushaiguste ja pärilikud haigused. 12 infektsiooni PCR analüüsid näitavad tulemust olenemata sellest, kas haigus on äge või krooniline. Mõned eksperdid peavad PCR 12 kohustuslik analüüs ja ilma selleta ei pane lõplikku diagnoosi. Tulemused võivad olla positiivsed isegi kaua enne haiguse sümptomite ilmnemist.
20. sajandil avastas Cary Mullis USA-st polümeraasi ahelreaktsiooni fenomeni. Praegu on PCR-meetod mõnes meditsiinivaldkonnas kullastandard. Meetod on kõige tõhusam haiguse avastamiseks aktiivses staadiumis, kuna on juhtumeid, kus tavapärased meetodid ei anna aktiivses staadiumis sellist tulemust. täpne tulemus.
PCR-diagnostika eelised
Nakkuslike protsesside diagnoosimine PCR-i abil on üsna asjakohane kaasaegne maailm. Seda tüüpi uuringu eelised on järgmised:
Uudiste liin ✆
- Märkamine nakkustekitaja analüüsides. Analüüs hõlmab nakkustekitaja DNA või RNA tuvastamist.
- Valed ja ekslikud reaktsioonid on praktiliselt välistatud.
- PCR-meetod 12 on kõige tundlikum. Tänu sellele meetodile saab tuvastada isegi üksikuid nakkusetekitajate rakke.
- Varjatud patogeenide PCR tulemus on valmis 4 tunni jooksul pärast protseduuri.
- Võimalus tuvastada nakkusetekitajaid ilma nende kadumiseta iseloomulikud sümptomid haiguse eest. Meetod on konkreetse haiguse korral üsna tõhus.
Kaasaegses maailmas areneb infektsioonide PCR-diagnostika kiirendatud tempos. Tehnikat täiustatakse aktiivselt. Tekivad uued PCR-uuringute alatüübid. Tänu arengule seda meetodit läbivaatuse käigus muutub see võimalikult paljudele inimestele kättesaadavaks, samas kui hind muutub järk-järgult.
Polümeraasi ahelreaktsiooni alus
 PCR meetod viiakse läbi eranditult laboratoorsed tingimused. Selle rakendamiseks kasutatakse spetsiaalseid ensüüme, mis suurendavad mitu korda patsiendi DNA ja RNA struktuuri. Selline kogus DNA-d ja RNA-d tuleks moodustada, et oleks võimalik teostada visuaalset analüüsi. Uuringu käigus kopeeritakse RNA või DNA lõigu koopia, mis sobib ideaalselt nõutavate tingimustega.
PCR meetod viiakse läbi eranditult laboratoorsed tingimused. Selle rakendamiseks kasutatakse spetsiaalseid ensüüme, mis suurendavad mitu korda patsiendi DNA ja RNA struktuuri. Selline kogus DNA-d ja RNA-d tuleks moodustada, et oleks võimalik teostada visuaalset analüüsi. Uuringu käigus kopeeritakse RNA või DNA lõigu koopia, mis sobib ideaalselt nõutavate tingimustega.
Laboratoorium peab andmebaasi, kus on kirjas erinevate nakkusetekitajate täpne struktuur. Tänu PCR-meetodile saate mitte ainult näha patogeeni, vaid ka arvutada selle kvantitatiivse suhte.
PCR-diagnostika hõlmab ka teatud uuendusi, mille hulgas võib eristada järgmist:
- mutatsioonide sisseviimine;
- üksikute DNA fragmentide ühendamine;
- isaduse määramine jne.
PCR analüüsiga tuvastatud infektsioonid
PCR-diagnostika võimaldab tuvastada järgmisi nakkusprotsesse:
- järgmiste sortide hepatiit: A, B, C, G;
- Epstein-Barri viirus, põhjustaja nakkuslik mononukleoos;
- tsütomegaloviirus;
- mycobacterium tuberculosis;
- herpes 1 ja 2 tüüpi;
- paljud sugulisel teel levivad infektsioonid: ureaplasmoos, gardnerelloos, klamüüdia, mükoplasmoos, trihhomoniaas.
- HPV ja selle onkogeensed alamliigid;
- puukentsefaliit ja borrelioos;
- Candida infektsioon;
- listerioos;
- Helicobacter pylori infektsioon.
Ja need on vaid mõned kõige levinumad infektsioonid, mida saab PCR abil tuvastada. PCR-i vereanalüüsi kasutatakse aktiivselt meditsiinipraktika günekoloogilises valdkonnas, aga ka sellistes valdkondades nagu:
- pulmonoloogiline;
- ftisiaatriline;
- gastroenteroloogiline;
- onkoloogiline;
- paljud teised meditsiiniharud.
Analüüsiks materjali kogumise reeglid
Võõrast DNA-d ja RNA-d saab tuvastada, kui uurida konkreetse inimese erinevaid kehavedelikke. Inimese uurimiseks teatud sugulisel teel levivate nakkuste esinemise suhtes on vaja võtta patsiendi suguelundite eraldumise proov (määrimine või kraapimine) ja tema uriinist.
 Kui osutub vajalikuks isikut uurida mitmesugused infektsioonid (HIV, herpes, hepatiit ja teised), siis tehakse PCR analüüs, mille jaoks kasutatakse patsiendi verd.
Kui osutub vajalikuks isikut uurida mitmesugused infektsioonid (HIV, herpes, hepatiit ja teised), siis tehakse PCR analüüs, mille jaoks kasutatakse patsiendi verd.
Diagnoosimiseks herpeetiline kahjustus, mononukleoos, peate võtma patsiendi suuõõnest määrdumise. CMVI kinnitamiseks võetakse patsiendi uriin analüüsiks. On juhtumeid, kui tserebrospinaalvedelikku uuritakse, et selgitada välja tekkinud neuroloogiliste kõrvalekallete põhjused.
Samal ajal uurib pulmonoloog PCR meetodil konkreetse patsiendi röga ja vedelikku pleurast.
Kui vastsündinud lapsel on emakasisese infektsiooni kahtlus, võtavad arstid rasedalt naiselt lootevee ja platsentakoe tüki analüüsi.
Analüüsi esitamine: protseduuri tunnused ja tulemuste tõlgendamine
Kõik PCR-meetodil uuritud patsiendid saavad kõige usaldusväärsema tulemuse. AT sel juhul vigade esinemine on praktiliselt välistatud. Selle analüüsi tulemused koostatakse piisavalt kiiresti, mis hõlbustab diagnoosimist ja tagab õigeaegse kohtumise meditsiinilised meetmed.
PCR-i tulemuse usaldusväärsus sõltub otseselt uuritava materjali kohaletoimetamise õigsusest. Materjal ei tohi olla saastunud, vastasel juhul ei ole uuringu tulemus objektiivne. Kõige rohkem olulisi soovitusi Enne PCR-analüüsi esitamist kehtivad järgmised nõuded:
- Päev enne analüüsi on seksuaalne tegevus keelatud.
- Infektsioonide vereanalüüs tuleb võtta hommikul tühja kõhuga.
- Uriini manustatakse hommikul steriilses anumas.
Analüüsi tulemus on valmis 1,5-2 päeva pärast kõnealust protseduuri. On olukordi, kus tulemuse saab valmis teha samal päeval.
Tulemuste dešifreerimine
Seda tüüpi uuringu tulemus võib olla positiivne või negatiivne. Vereanalüüsi negatiivne tulemus näitab, et esitatud materjalis ei ole nakkusohtlikke elemente. Suur hulk Läbiviidud PCR analüüsid näitavad negatiivset analüüsi.
 Positiivne PCR analüüs kinnitab tõsiasja, et esitatud materjalist leiti nakkustekitajaid ja kvaliteetseid, maksimaalselt tõhus ravi haige.
Positiivne PCR analüüs kinnitab tõsiasja, et esitatud materjalist leiti nakkustekitajaid ja kvaliteetseid, maksimaalselt tõhus ravi haige.
Tulemus võib olla positiivne, kuid haiguse ilminguid pole. See näitab kas haiguse algust või selle kandumist. Kui tuvastatakse haiguse kandja, ei ole terapeutilisi meetmeid vaja. Peate lihtsalt pöörduma spetsialisti poole. Selliste haiguste näideteks on:
- papilloomiviiruse infektsioon;
- herpes jne.
Tavaliselt leidub neid süljes, sealt pärit kraapides emakakaela kanal, kusiti. Siiski tuleb meeles pidada, et haige inimene võib nakatada täiesti terveid inimesi, hoolimata sellest, et tema seda haigust ei muretse üldse. Haigus võib areneda edasi krooniline vorm. Tuleb märkida, et juhtudel, kui PCR-i vereanalüüs näitas positiivne tulemus, terapeutiliste meetmete määramine on lihtsalt vajalik.
PCR analüüsil on ka kvantitatiivne omadus. Kvantitatiivset tulemust hindab ainult spetsialist, see on individuaalne mitmesugused infektsioonid. Põhineb kvantitatiivne omadus, suudab arst mõista, kui aktiivne see patoloogiline protsess on, et panna konkreetse haiguse täpne arengustaadium. Saadud tulemusi analüüsides saab spetsialist valida vajalik ravim ja võib-olla kaaluda ravimi annust.
PCR diagnostika täpsus
Spetsialistidele antakse PCR 3 kõige olulisemad omadused, mille hulgas on:
- Täpsus.
- Spetsiifilisus.
- Tundlikkus.
Infektsioonide diagnoosimine PCR-iga on pigem nakkusetekitajate tuvastamine. Vere ja muude vedelike PCR-analüüs on väga spetsiifiline. Tema abiga saate hõlpsalt tuvastada konkreetse nakkusprotsessi. PCR-diagnostika on väga tundlik. Kui katsematerjal sisaldab minimaalne kogus nakkusetekitajate suhtes, on PCR-meetod alati positiivne.
Kõige harvem on valepositiivne tulemus. Kui nakkust pole, on tulemus negatiivne.
PCR latentse nakkusprotsessi jaoks
Kui inimesel kahtlustatakse STI-d, määratakse vereanalüüs varjatud infektsioonid. Seksuaalhaigusi saab avastada ainult patsiendi uurimisel. Sellised haigused nagu:
- klamüüdia;
- ureaplasmoos;
- gonorröa;
- herpes;
- gardnerelloos;
- mükoplasma.
Ülaltoodud seksuaalinfektsioonid on üsna tavalised ja samal ajal salakavalad. peal esialgne etapp haiguse arengut, nad ei anna eredaid sümptomeid ja patsiendid ei otsi abi. Nende infektsioonide kahtluse korral on vajalik PCR-vereanalüüs, ureetra ja emakakaela kanali limaskesta kraapimine.
STI-del on väga negatiivne mõju reproduktiivsüsteem. Need võivad põhjustada loote viljatust või väärarenguid. Sellega seoses peate enne raseduse planeerimist tegema PCR-testi.
Populaarne on 12 infektsiooni PCR. Diagnoos PCR 12 abil viiakse läbi genitaalidest tampooni kohaletoimetamise teel. Materjal võetakse 2 tundi pärast urineerimist. 2 päeva enne uuringut ei tohi suposiite tuppe sisestada ega douchingut teha. Analüüsi tulemus on valmis 2 päeva pärast.
PCR-i maksumus varieerub sõltuvalt uuritavast infektsioonist. Hind on vahemikus 200 kuni 500 rubla iga infektsiooni kohta. Eralaborisse saab siseneda ja end läbi vaadata saab iseseisvalt, ilma arsti saatekirjata.
PCR (polümeraas ahelreaktsioon) - molekulaarbioloogia saavutamine, üks peamisi kliinilisi meetodeid laboratoorne diagnostika 20. sajandi lõpp ja 21. sajandi algus, tuues suur kasu sisse erinevaid valdkondi arstiteadus.
Seega, isegi kui miljonite rakkude seas Inimkeha kaotsi ei lähe mitte elav viirus ise, vaid ainult osake selle DNA-st, siis saab PCR, kui seda miski ei sega, tõenäoliselt ülesandega hakkama ja teatab positiivse tulemuse "tulnuka" viibimise kohta. See on PCR olemus ja selle peamine eelis.
Eelised ja miinused
PCR diagnostikat teostavale laborile esitatakse kõrgeimad nõuded nii varustuse, katsesüsteemide kui ka meditsiinipersonali kvalifikatsiooni osas. See on kõrgtehnoloogiline labor, millel on väga tundlike ja väga spetsiifiliste reaktiivide arsenal, seega pole sellel erilisi puudusi. Kui see just puudumisel positiivset tulemust ei anna kliinilised ilmingud ja seab seega arsti dilemma ette: kas tasub raviga alustada või mitte?

Patsienti jälgiv arst hakkab kahtlema testitulemuste usaldusväärsuses, kuna ta ei näe haiguse tunnuseid. Kuid siiski, arvestades PCR-süsteemi suurt tundlikkust, tuleb meeles pidada, et see tuvastab patogeeni isegi prekliinilises staadiumis ja positiivne tulemus on sel juhul pigem eelis kui puudus. Sellest lähtuvalt peab raviarst ise otsustama teraapia sobivuse üle, võttes arvesse muid poolt- ja vastuargumente.
Polümeraasi ahelreaktsiooni kasutava diagnostika eelised on ilmsed:
- Kõrge spetsiifilisus, ulatudes 100% -ni, kuna valitud proovis esinevad konkreetsele organismile omased, kuid inimesele võõrad nukleiinhappeosakesed;
- Suur jõudlus, on ju PCR kõrgtehnoloogiline automatiseeritud tehnika, mis annab võimaluse materjaliproovide võtmise päeval testimist läbi viia ja seeläbi patsiendi tarbetutest muredest vabastada;
- Ühe prooviga töötav PCR on võimeline läbi viima mitmeid uuringuid ja umbes tuvastada mitu patogeeni kui tal on selline ülesanne. Näiteks klamüüdiainfektsiooni diagnoosimisel, kus PCR on üks peamisi meetodeid koos klamüüdiaga, saab tuvastada ka Neisseria (gonokokk) - patogeeni. Pealegi ei mõjuta see negatiivselt tulemuste usaldusväärsust;
- PCR testimine on ohtlik mikroorganism inkubatsiooniperiood kui neil pole veel olnud aega kehale käegakatsutavat kahju tekitada, st varajane diagnoosimine hoiatab eelseisvate arengute eest patoloogiline protsess, mis võimaldab selleks valmistuda ja võtta see täies relvastuses.
Lisaks kaitseb PCR, vältimaks mõnikord diagnostika käigus ettetulevaid arusaamatusi, sellega, et selle tulemusi on võimalik salvestada (foto, arvuti), et neid vajadusel ekspertiisidel kasutada.
PCR vastuste norm loetakse negatiivseks tulemuseks., mis näitab võõrnukleiinhapete fragmentide puudumist, positiivne vastus näitab infektsiooni olemasolu organismis, digitaalsed väärtused näitavad viiruse seisundit ja selle kontsentratsiooni testimise ajal. Analüüsi täieliku ärakirja teeb aga arst, kes on läbinud erikoolituse teemal "PCR". Tulemuste ise tõlgendamisel pole mõtet, kuna on võimalik, mis tõenäoliselt juhtub, valesti aru saada ja hakata juba ette muretsema.
Mis on PCR “karda”, mida see teha saab ja kuidas selleks valmistuda?
Nagu iga teise uuringu puhul, mõnikord on testitulemused valepositiivsed või valenegatiivsed kus PCR pole erand. See võib juhtuda järgmistel juhtudel:
- Rikkumised tehnoloogiline protsess reaktsiooni ühes etapis;
- Materjali kogumise, ladustamise või transportimise reeglite eiramine;
- Võõrlisandite olemasolu materjalis.
See viitab sellele, et PCR - infektsioonide diagnoosimisel tuleb läheneda hoolikalt, hoolikalt ja täpselt, vastasel juhul võivad materjaliproovid muuta oma struktuurset struktuuri või isegi kokku kukkuda.

PCR diagnostika etapid. Valed tulemused võivad põhjustada rikkumisi uuringu mis tahes etapis
Infektsioonide PCR-diagnostika kuulub muu hulgas "kuldstandardite" kategooriasse laboratoorsed meetodid, nii et seda saab kasutada paljude haiguste patogeenide otsimiseks, millel pole esmapilgul midagi ühist:
- Tuberkuloos erinev lokaliseerimine, kopsupõletik (sh atüüpiline, põhjustatud klamüüdiast);
- Lapseea infektsioonid ( leetrite punetised, mumps, leetrid);
- difteeria;
- salmonelloos;
- zoonootiline nakkushaigus- listerioos (haigust iseloomustavad mitmesugused sümptomid koos lümfisõlmede, kesknärvisüsteemi, siseorganite kahjustusega);
- Epstein-Barri viiruse tungimisest põhjustatud haigused (nakkuslik mononukleoos jne);
- papilloomiviiruse infektsiooni (HPV ja selle tüübid) põhjustatud onkoloogiline patoloogia;
- borrelioos (Lyme'i tõbi, puukentsefaliit);
- Helicobacter pylori infektsioon, mille põhjustajaks on inimese maos elav mikroob Helicobacter pylori. On tõestatud, et Helicobacter põhjustab mao- või kaksteistsõrmiksoolevähi teket;
- ja praktiliselt kõike.
Sugulisel teel levivate infektsioonide PCR-diagnoos on eriti oluline, kuna sel viisil põhjustatud haigused on sageli kaua aega ilmnevad ilma kliiniliste ilminguteta, kuid raseduse ajal hakkavad nad muutuma aktiivsemaks ja ohustavad seega lapse tervist ja isegi elu. Ja samamoodi käituma. Mõned neist ("tõrvik") on samaaegselt seotud sugulisel teel levivate haigustega, mistõttu viimased nõuavad üksikasjalikumat kaalumist. Lugeja saab tutvuda populaarseimate meetoditega aastal järgmisi jaotisi artiklid.
Kuidas korralikult ette valmistada, et saada usaldusväärne tulemus?
Märgime kohe, et PCR-i ettevalmistamine on üsna lihtne, ei nõua patsiendilt erilisi jõupingutusi. Peate täitma kolm lihtsat ülesannet:
- Ärge astuge seksuaalvahekorda 24 tundi enne testi võtmist;
- Veenist vere võtmiseks ja analüüsimiseks peate tulema tühja kõhuga, muide, te ei saa ka juua;
- Uriini tuleks väljastada öösel (hommikul - eelmisel päeval apteegist ostetud steriilses purgis).
PCR võib töötada igas bioloogilises keskkonnas
PCR meetod ei ole "verejanuline", seetõttu aktsepteerib see mistahes bioloogilist keskkonda, mis sisaldab kahtlustatavat nakkustekitajat. valik - mida peate uuringuks võtma, jääb arstile.
Seega võite patogeeni otsimisel lisaks vereanalüüsile (kuigi see sobib ka ja võetakse enamasti paralleelselt muu materjaliga) kasutada:
- (urogenitaaltrakti väljaheide);
- Limaskesta kraapimine suuõõne, konjunktiiv, ninaneelu, suguelundid (naistel võetakse need emakakaelast ja tupest, meestel - kusiti);
- sülg;
- sperma;
- eesnäärme mahl;
- Platsenta kuded ja lootevesi (amnionivedelik);
- Uriini sete (pärast tsentrifuugimist), näiteks teatud STI-de ja Mycobacterium tuberculosis'e avastamiseks;
- Röga ja pleura vedelik samal eesmärgil;
- eksudaadid;
- tserebrospinaalvedelik kahtluse korral infektsioon KNS;
- Biopsia materjal (biopsia), mis on võetud maksast, kaksteistsõrmiksoolest, maost jne.
Eelnevale lisan, et igal juhul, ka kraapides ja eritistes, jätkub testimiseks materjali, kuna PCR-analüüs ei nõua suuri koguseid, analüüsiks piisab mõnest mikroliitrist, mis tavaliselt võetakse Eppendorfi tüüpi mikrotoru ja saadeti õppima.
Haigused ja PCR kasutamine
HIV ja polümeraasi ahelreaktsioon
Tavaliselt korratakse immunoblotanalüüsi positiivsete tulemuste korral anonüümse uuringu läbimisel diagnoosi uuesti. Kui diagnoos on kinnitatud, määratakse patsiendile täiendavad uuringud:
- Määrates immunoloogiliste reaktsioonide abil CD 4 lümfotsüütide (immunokompetentsed rakud - T-abistajad või abistajad) absoluutväärtused, mida infektsioon nakatab kõigepealt, pärast mida nad kaotavad oma põhiomadused ega suuda eristada " oma" ja kellegi teise oma. Nad võtavad normaalsete keharakkude jaoks vereplasmas ringleva viiruse RNA ega reageeri neile;
- Viiruse RNA tuvastamine PCR abil ja viirusosakeste kontsentratsiooni arvutamine, et teha nende andmete põhjal kindlaks patoloogilise protsessi staadium, raskusaste ja prognoos. Loomulikult ei ole selles osas sõna "norm", kuna reaktsioon on alati positiivne ja digitaalsete väärtuste dekodeerimine on arsti pädevuses.
PCR ja hepatiit
 PCR-meetodi abil saab tuvastada patogeene, enamasti kasutatakse testi C-hepatiidi diagnoosimiseks, mis on muude meetoditega halvasti tuvastatav.
PCR-meetodi abil saab tuvastada patogeene, enamasti kasutatakse testi C-hepatiidi diagnoosimiseks, mis on muude meetoditega halvasti tuvastatav.
C-hepatiidi viiruse (RNA-d sisaldav) käitumine inimkehas sarnaneb HIV-ga. Maksarakkude (hepatotsüütide) genoomi kiiludes jääb ta sinna tiibadesse ootama, mis võib tulla vähemalt 2 aastat hiljem, vähemalt 20 aastat hiljem, nii et arstid nimetasid teda "õrnaks tapjaks". C-hepatiit põhjustab maksa parenhüümis pahaloomulise protsessi moodustumist, mis avaldub hilised etapid. Kõik need sündmused immuunsüsteem ei märka, pidades viirust hepatotsüütideks. Tõsi, viirusevastaseid antikehi toodetakse teatud koguses, kuid need ei anna korralikku immuunvastust. C-hepatiidi diagnoosimisel ei ole ELISA väga informatiivne, kuna see näitab, et viirus on jätnud jälgi ja pole teada, kas see lahkus endast. HCV puhul on teada iseparanemise juhud, samas kui viirusevastased antikehad jäävad alles ja ringlevad kogu elu (immunoloogiline mälu). PCR on antikehade moodustumisest märgatavalt ees ja suudab tuvastada viiruseosakese juba 1-1,5 nädala pärast, samas kui antikehad võivad ilmneda vahemikus 2 kuud kuni kuus kuud
PCR-diagnostika C-hepatiidi viiruse lokkava kahtluse korral inimorganismis on kõige enam parim meetod uuringuid, sest ainult tema suudab ära tunda "õrna vaenlase" olemasolu patsiendi veres või maksa biopsias.
Kuid mõnikord on juhtumeid, kui AT on positiivne ja PCR tulemus on negatiivne. Mõnikord juhtub see siis, kui viiruse kogus on väga madal või kui see on maksas uinunud, ilma et see vabaneks vereringesse. Tõe leidmiseks analüüsitakse patsienti uuesti või isegi rohkem kui ühte.
Papilloomiviiruse infektsioon
Kui iseparanemist ei toimu, võib see ka ilma ennast näitamata püsida pikka aega peremehe kehas, mis seda isegi ei kahtlusta, kuna PCR-i pole tehtud ja haiguse sümptomeid ei esinenud. Papilloomiviiruse nakkuse esinemine, ehkki latentne, ei ole aga kaugeltki ükskõikne inimeste tervise suhtes, kus teatud tüüpi viirused põhjustavad onkoloogilised haigused(tüübid 16, 18).
Sagedamini kannatab HPV naissoost pool elanikkonnast, kuna viirus armastab naisi rohkem suguelundite piirkond, ja eriti emakakael, kus teatud tüüpi viirused aitavad kaasa düsplastiliste protsesside ja seejärel emakakaelavähi tekkele, kui düsplaasiat ei ravita ja viirus vabaneb. Niisiis tuvastab polümeraasi ahelreaktsioon viiruse DNA ja näitab seejärel naise kehas elanud "halba" või "head" (onkogeenset või mitte-onkogeenset) tüüpi.
Muud STI-d ja TORCH-nakkused
 Ilmselt võib polümeraasi ahelreaktsioon leida mis tahes nukleiinhapetest koosneva võõrstruktuuri, seega sobib see test kõigi STD-de ja TORCH-nakkuste tuvastamiseks, kuid seda ei kasutata alati. Milleks näiteks teha nii kalleid uuringuid gonokoki või gonokoki tuvastamiseks, kui on soodsamaid ja odavamaid?
Ilmselt võib polümeraasi ahelreaktsioon leida mis tahes nukleiinhapetest koosneva võõrstruktuuri, seega sobib see test kõigi STD-de ja TORCH-nakkuste tuvastamiseks, kuid seda ei kasutata alati. Milleks näiteks teha nii kalleid uuringuid gonokoki või gonokoki tuvastamiseks, kui on soodsamaid ja odavamaid?
TORCH-nakkused ja STI-d on omavahel niivõrd seotud, et mõnikord on raske kindlaks teha, millisesse rühma konkreetne patogeen tuleks määrata. Üldiselt võib neist olla raske aru saada, kuna tegemist on üsna mitmekesiste mikroorganismide rühmadega, mis võivad sugulisel teel levida alati või ainult siis, kui teatud tingimused(immuunpuudulikkus) ja võib huvi pakkuda ainult raseduse ajal, kuna võimalik negatiivne mõju selle käigus ja lootel.
PCR on varjatud infektsioonide tuvastamise peamine meetod
Kliiniliste ilmingute areng põhineb erinevatel patogeenidel, mida saab leida ainult PCR-iga, mis on selle põhiülesanne, mõnikord koos ELISA-ga ja mõnikord ainsa kinnitava testina, eriti kui haigussümptomeid pole. Sellised raske olukord võib tekitada polümikroobse infektsiooni, mis sisaldab lisaks ilmsetele patogeenidele ka oportunistlikke patogeene.
Ureaplasmat nähakse sageli koos mükoplasmaga. Ja see pole juhus. Need liigid, nagu klamüüdia, ei ole viirused ega bakterid, nad elavad rakkudes ja kuuluvad sugulisel teel levivatesse infektsioonidesse, kuigi nende esinemine terve keha pole ka haruldane. Seega on terve kandja eristamiseks haigest inimesest vaja spetsiaalseid meetodeid, kus PCR-i peetakse kõige usaldusväärsemaks, kuna nende mikroorganismide struktuuri ja käitumise iseärasuste tõttu on muud uuringud ebaefektiivsed.
Mis puutub (tüüp 1, 2) ja mis samuti kuulub herpesviiruste hulka (tüüp 5), siis on olukord ka siin ebaselge. Maailma rahvastiku nakatumise määr läheneb 100%-le, seetõttu on antud juhul väga oluline viiruse tuvastamine ja selle annus, mis on eriti oluline raseduse ajal, sest täiskasvanud inimese jaoks on tema kehasse juurdunud viirus. keha ei tekita sageli probleeme ega anna haigusnähte.
Seetõttu ei tohiks sellist arsti määratud uuringut tähelepanuta jätta, sest teatud juhtudel on polümeraasi ahelreaktsioon kohustuslik ja vajalik meetod laboridiagnostika, mis võib kaitsta tõsised tüsistused mitte ainult naine, vaid ka väike, veel sündimata väike mees.
Kokkuvõtteks tahaksin märkida, et selline suurepärane meetod nagu PCR on inimkonda teeninud rohkem kui 30 aastat. Samas ei piirdu testi ülesanded vaid nakkushaiguste patogeenide otsimisega. Molekulaarbioloogia pinnasel sündinud polümeraasi ahelreaktsioon on lahutamatult seotud geneetikaga, kasutatakse edukalt kohtuekspertiisis isiku tuvastamiseks, kohtumeditsiinis isaduse tuvastamiseks, veterinaarmeditsiinis, kui loomakliinikul on võimalus osta kalleid seadmeid, samuti muudes valdkondades (tööstus, Põllumajandus jne.).
Video: PCR - olemus ja rakendus
Artikli sisu:
Väga informatiivne PCR-meetod (polümeraasi ahelreaktsioon) võimaldab seda varajane avastamine mitmesugused geneetilised ja nakkushaigused, mis esinevad ägedalt või krooniliselt. Pealegi saab neid tuvastada isegi siis, kui neil pole mingeid sümptomeid. Kõige sagedamini selleks PCR analüüs kasutatakse sugulisel teel levivate infektsioonide (STD-d, STI-d) tuvastamiseks.
PCR-analüüs viitab molekulaardiagnostika meetodile, mis põhineb patogeeni nukleiinhappe (DNA) teatud fragmentide väikeste kontsentratsioonide mitmekordsel suurendamisel mis tahes bioloogilises materjalis (emakakaela, tupe, ureetra, vere, sülje, röga jne) ja võrrelda selle DNA-d või RNA-d andmebaasiga tuntud liigid nakkusetekitajad.
Tehnika töötas välja ameeriklane Carrie Mullis eelmise sajandi 80ndatel. 1993. aastal sai teadlasest laureaat Nobeli preemia keemia vallas. Tänapäeval peetakse PCR-uuringut omamoodi "kuldstandardiks" enamiku infektsioonide diagnoosimisel. PCR-analüüsi kasutatakse meditsiinipraktikas laialdaselt haiguse olemuse ja staadiumi selgitamiseks täpne diagnoos. Väga sageli on juhtumeid, kui kõik teadaolevad immunoloogilised, viroloogilised ja bakterioloogilised meetodid ei tööta. Seejärel muutub PCR ainus viis, mille abil saab tuvastada haiguse aktiivse staadiumi.
PCR-diagnostika eelised teiste meetodite ees
Leitud PCR tehnika lai rakendus kaasaegses meditsiinis mitmete vaieldamatute eeliste tõttu. Räägime neist üksikasjalikumalt.
Võimalus otseselt tuvastada patogeeni olemasolu
Paljud traditsioonilised diagnostilised meetodid põhinevad markerite – valkude, mis on patogeeni jääkproduktid – määramisel. Selline diagnostiline põhimõte võib anda ainult kaudset kinnitust patoloogia kohta. PCR meetod annab otsene määratlus põhjustaja, kuna see tuvastab patogeensete organismide DNA spetsiifilised lõigud.
Kõrge spetsiifilisus
PCR-meetod on väga spetsiifiline, kuna see võimaldab tuvastada DNA fragmente, mis on iseloomulikud ainult konkreetsele nakkustekitajale. Immunoloogiliste meetodite kasutamisel on endiselt võimalik saada vale tulemus (diagnoosimise vead on seotud ristreageerivate antigeenidega). Mis puutub PCR-i, siis siin on vead välistatud, kuna spetsiifilisuse määrab sel juhul praimerite nukleotiidjärjestus.
Kõrge tundlikkus
Selle meetodi abil määratakse isegi üksikud patogeenid. Inimorganismis tuvastatakse nakkustekitajad ka siis, kui muud diagnostilised meetodid olukorda ei selgita (jutt on erinevatest immunoloogilistest mikroskoopilistest ja bakterioloogilistest uurimismeetoditest).
Võrdluseks esitame andmed. Mikroskoopiliste ja immunoloogiliste meetodite tundlikkus on 103-105 rakku ja PCR tundlikkus 10-100 rakku proovi kohta.
Meetodi universaalsus
PCR tehnika põhineb patogeensete organismide DNA uurimisel. Uuringu käigus määratakse RNA või DNA fragmendid, mis on spetsiifilised konkreetsete nakkusetekitajate suhtes. Kuna kõigil nukleiinhapetel on sarnane keemiline koostis, kell laborianalüüs saab rakendada ühtseid meetodeid. See tähendab, et ühe proovi uurimine võimaldab tuvastada mitu patogeeni korraga.
Kiired tulemused
See tehnika ei nõua patogeenide kultuuride kasvatamist, mis võtab üsna palju aega. Tänu ühtse tehnoloogia kasutamisele materjali töötlemisel ja reaktsiooniproduktide tuvastamisel ning automatiseeritud võimendusprotsessile võtab kogu uurimisprotseduur aega vaid mõne tunni.
Võimalus tuvastada varjatud nakkusi
PCR tehnika võimaldab efektiivselt teostada prekliinilist diagnostikat (patogeenide avastamine enne sümptomite tekkimist) ja retrospektiivset diagnostikat (patogeenide avastamine pärast mineviku haigus). Niisiis, prekliiniline diagnoos on suur tähtsus patsiendi uurimisel inkubatsiooniperioodil võimalik haigus- pärast väidetavat nakatumist enne esimeste nähtude ilmnemist.
PCR-i üheks oluliseks eeliseks on võimalus kasutada analüüsimiseks bioloogilisi jääke või arhiivimaterjale. See võimaldab tuvastada isadust ja identiteeti.
Praeguseks on PCR-diagnostika meetodid jätkuvalt arenenud. Analüüsitehnoloogiat ennast täiendatakse, aga ka uut PCR tüübid. AT meditsiinipraktika Selle reaktsiooni jaoks võetakse kasutusele uuenduslikud katsesüsteemid. Tänu sellele kiire areng teadus, protseduuri maksumus väheneb ja nüüd PCR uuring saab rakendada paljude patsientide kategooriate puhul.
See diagnostiline meetod põhineb antud RNA või DNA lõigu mitmekordsel kahekordistamisel. See protsess viiakse läbi laboris spetsiaalsete ensüümide abil. Selle tulemusena moodustub nii palju DNA (RNA) sektsioone, kui on vaja visuaalseks uurimiseks. Protseduuri käigus kopeeritakse ainult kindlaksmääratud tingimustele vastav ala (kui see on uuritavas proovis olemas).
Bioloogiline materjal, mida tuleb uurida patogeenide DNA või RNA olemasolu suhtes, asetatakse võimendisse. (Sõltuvalt konkreetsest olukorrast võetakse analüüsiks veri, uriin, sülg, genitaalidest eritunud). Seejärel lisatakse proovidele spetsiaalseid ensüüme. Nad seonduvad RNA või DNA-ga patogeensed mikroobid ja kopeerimise süntees algab. Kopeerimine on mitmeetapiline protsess, mis kulgeb nagu ahelreaktsioon. Selle tulemusena võib ilmuda sadu või isegi tuhandeid koopiaid.
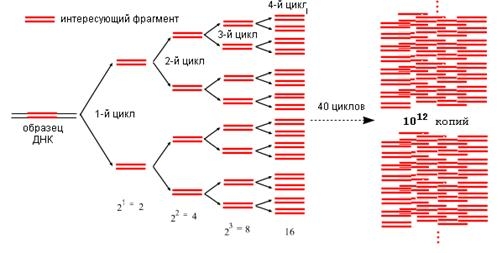
Diagnostika järgmises etapis analüüsitakse tulemusi ja võrreldakse neid nakkusetekitajate andmebaasiga.
PCR-tehnika ei võimalda mitte ainult tüüpi määrata patogeenne organism, vaid võimaldab teha järeldusi ka nakkusetekitajate arvu kohta inimkehas.
Tänapäeval avaneb selliste tehnoloogiate kasutamine laiad võimalused mutatsioonide, DNA lõikude splaissimise uurimisel. Kaasaegses meditsiinis hakati seda meetodit kasutama isaduse määramiseks, uute geenide tuvastamiseks ja paljuks muuks.
Tänu oma mitmekülgsusele on PCR meetod leidnud laialdast rakendust uroloogias, günekoloogias, pulmonoloogias, onkoloogias, hematoloogias, ftisioloogias, nakkushaiguste praktikas ja teistes meditsiinivaldkondades.
Materjal PCR analüüsiks
PCR-diagnostika jaoks kasutatakse erinevaid bioloogilisi keskkondi ja inimkehast võetud vedelikke: röga, lima, sülge, uriini, verd, epiteelirakkude kraapimist, platsenta kudesid, pleura vedelikku, lootevett, eesnäärme mahla jne.
STD-de (STI) diagnoosimisel analüüsitakse eritumist meeste ja naiste suguelunditest. Selleks tehke kusiti või emakakaela määrdumine või kraapimine. Uurimiseks kasutatakse ka uriini.
Infektsioonide (herpes, mononukleoos, CMVI, toksoplasmoos, HIV, B- ja C-hepatiit) tuvastamiseks võetakse analüüsimiseks verd. Vigastuse kahtluse korral närvisüsteem tara teha tserebrospinaalvedelik.
Pulmonoloogiliste uuringute jaoks kasutatakse pleura vedelikku ja röga.
Et tuvastada emakasisesed infektsioonid Analüüsitakse platsenta kudesid ja lootevett.
PCR STI-de ja muude infektsioonide jaoks
Milliseid infektsioone saab PCR-analüüsiga tuvastada
HIV-nakkus (saab tuvastada inimese immuunpuudulikkuse viiruse HIV-1).
Viiruslik hepatiit A, B, C, G (RNA-HAV, DNA-HBV, RNA-HCV, RNA-HGV).
STI-d (sugulisel teel levivad infektsioonid) - ureaplasmoos, gardnerelloos, klamüüdia, mükoplasmoos, trihhomoniaas.
Nakkuslik mononukleoos (Epstein-Barri viiruse DNA - EBV).
Tsütomegaloviiruse infektsioon (DNA-CMV).
Herpesinfektsioon (DNA viirus) herpes simplex HSV tüübid 1 ja 2).
Tuberkuloos (mycobacterium tuberculosis).
Onkogeensed viirused - papilloomiviiruse infektsioon (inimese papilloomiviirus (sh selle onkogeensed liigid 16, 18, 31, 33, 45, 51, 52, 56, 58 ja 59).
Borrelioos, puukentsefaliit.
Listerioos.
Candidiasis (perekonna Candida seened).
Helicobacter pylori infektsioon
ja teised.
PCR analüüsi koostamine ja esitamine
Patsiendid, kes esitasid materjali PCR diagnostika jaoks, loodavad saada kiiret ja täpset tulemust. Seejuures tuleb arvestada oluline punkt- diagnostika usaldusväärsus ei sõltu ainult spetsialistide professionaalsusest ja meditsiinilabori võimalustest. Selleks, et uuring oleks informatiivne, peab patsient ise pingutama. Seega on vaja rangelt järgida kõiki arsti soovitusi ja hoolikalt järgida materjali kogumise ettevalmistamise reegleid. Väga oluline on vältida bioloogiliste proovide saastumist, vastasel juhul moonutatakse uuringu tulemusi.
Ettevalmistus PCR analüüsiks
Protseduuri ettevalmistamine ei ole seotud eriliste raskustega. Pidage meeles mõnda reeglit:
PCR analüüsi jaoks võetakse veri tühja kõhuga. Veri võetakse veenist tavaliselt hommikul steriilse nõelaga spetsiaalsesse anumasse.
Päeva jooksul enne materjali proovi võtmist on sugulisel teel levivate infektsioonide PCR-määrimisel näha seksuaalset karskust.
PCR-i uriinianalüüsiks võetakse esimene portsjon, konteiner peab olema steriilne.
Kuidas teha PCR analüüsi meestel ja naistel
PCR analüüs on võetud meestelt ja naistelt aastal vaktsineerimistuba, see on veri veenist, sülg, neelust võetud tampoonid, mandlid, tampoonid ninaneelust jne. Kogumismeetod ei erine.
STI-de PCR antakse üle sünnituseelne kliinik juures günekoloogiline läbivaatus naistel on need määrdumised tupest, emakakaelalt, kusiti. Meestel on androloogi või venereoloogi visiidi ajal tegemist ureetra määrimisega.
PCR-i materjali proovivõtu skeemid
Kui kaua PCR aega võtab
Patsiendid ei pea PCR-uuringu tulemusi kaua ootama. Kogu analüüsiprotseduur kestab tavaliselt mitmest tunnist (reaalajas PCR) kuni 2-10 päevani. Analüüsi tulemused saab patsient reeglina 2-5 päeva jooksul, maksimaalselt 10 päeva pärast, see oleneb analüüsi tüübist. Kõige pikem on HIV-i ja hepatiidi PCR-verediagnostika ning kõige lühem on määrimine ja kraapimine - 2-3 päeva.
Negatiivne tulemus näitab seda Sel hetkel bioloogilises materjalis nakkustekitajate jälgi ei tuvastata. See tähendab, et infektsioon, mille suhtes uuring läbi viidi, puudub.
Positiivne tulemus näitab patogeeni jälgede tuvastamist bioloogilistes proovides. See tähendab, et sisse antud aega inimese kehas on infektsioon.
On juhtumeid, kui PCR annab positiivse tulemuse, kuid aktiivne nakkusprotsess pole näha. See on umbes nähtusest, mida nimetatakse "tervislikuks veoks". Sellise patsiendi ravi ei ole vajalik, kuid ta peab olema pideva dünaamilise järelevalve all. Sellised olukorrad on tüüpilised viirusnakkused: Epstein-Barri viirus(EBV), genitaalherpes, tsütomegaloviirusnakkus (CMVI), inimese papilloomiviirus (HPV), mille puhul võetakse proove uurimiseks lokaalsetest koldest (ureetra, emakakaela kanali kraapimine, sülg). Samas ei tohi unustada, et terve kandja võib nakkuse teistele inimestele edasi anda. Lisaks ei ole välistatud nakkusprotsessi aktiveerimine. Juhtudel, kui PCR annab vereanalüüsis positiivse tulemuse, ei saa seda enam pidada kandjaks. Sellised patsiendid vajavad spetsiifiline ravi tuvastatud patogeeni põhjustatud haigus.
Kvantitatiivsetel näitajatel ei ole üldisi gradatsioone. Arst hindab neid iga konkreetse infektsiooni puhul eraldi. Kvantitatiivne tulemus võimaldab kindlaks teha, kui aktiivne on nakkus ja tuvastada protsessi etapp.
PCR-meetodi usaldusväärsus
Metoodika tõhususe hindamiseks on kolm kriteeriumi:
- Täpsus- nakkuse (või selle puudumise) avastamine suure tõenäosusega.
- Spetsiifilisus– konkreetse patogeeni määramise täpsus.
- Tundlikkus– patogeeni tuvastamise võimalus isegi väikese koguse geneetilise materjaliga bioloogilistes proovides.
PCR-meetodi kasutamisel on valepositiivsete tulemuste saamine peaaegu võimatu (st kui patogeen puudub, siis positiivne test ei tee).
Valenegatiivne tulemus on võimalik, kuid seda juhtub üsna harva. Sarnased olukorrad tekkida, kui infektsioon on uuringu ajal passiivne. Näiteks, krooniline infektsioon mitteaktiivne või varjatud infektsioon.
PCR analüüs: video
Esimest korda arutati PCR analüüsi 1983. aastal. Selle tehnika töötasid välja Cary Mullis ja tema laboritöötajad. Sellest ajast peale on uuringu populaarsus pidevalt kasvanud, sest. Sellel on teiste meetodite ees märkimisväärne hulk eeliseid.
Praeguseks on PCR-diagnostika nakkuste ja patogeenide, eriti asümptomaatiliste, avastamisel etalon või standard. Esiteks on see prekliiniline diagnostika.
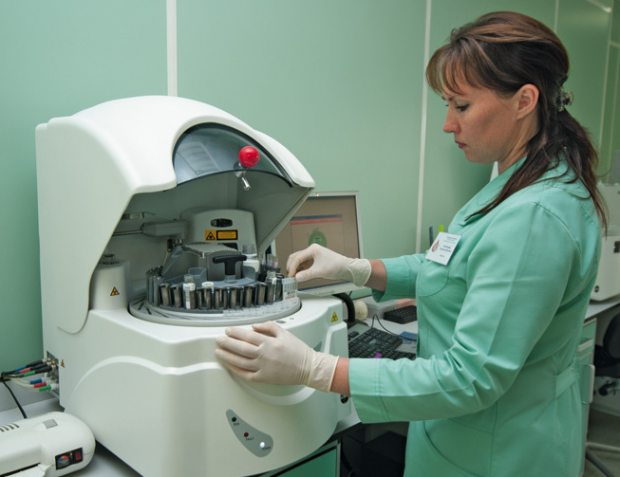
Analüüsi läbiviimine PCR masinas
PCR analüüsi olemus seisneb selles, et katseklaasis kloonitakse (korrutatakse) nukleiinhapete (DNA või RNA) järjestusi, mis on iseloomulikud. teatud liiki patogeenid.
Lühend PCR tähistab polümeraasi ahelreaktsiooni.
Kodu eristav tunnus selle meetodi puhul on võimendus, st. luues soovitud geenist või fragmendist tohutu hulga koopiaid. Kõik see toodetakse väljaspool keha, s.o. in vitro.
Seega, kui viiakse läbi 20 PCR-tsüklit, saadakse umbes 1 miljon koopiat või rohkem. See võimaldab tuvastada nakkuse isegi selle väikese koguse lähtematerjalis, kui muud analüüsimeetodid on jõuetud. See määrab selle meetodi kõrge tundlikkuse.
Lihtsamalt öeldes võite tõmmata sellise analoogia - te ei märka põrandal ühte väikest liivatera, kuid pärast liivaterade arvu suurendamist miljon korda (PCR) on liivahunnik juba selgelt nähtav. .

PCR-meetodiga infektsioonide analüüsi peamised eelised on:
- kõrgeim tundlikkus ja spetsiifilisus võrreldes teiste nakkusetekitajate tuvastamiseks kasutatavate meetoditega;
- võime tuvastada mikroorganisme mitmesugustes bioloogilistes materjalides (veri, uriin, tupe sekretsioon, sülg jne);
- võimalus samaaegselt tuvastada mitu põhjuslikku mikroorganismi, kui neid on. Võrdluseks, bakterioloogiliste meetodite kasutamine sellist võimalust ei anna, sest. erinevate patogeensete mikroobide kasvatamiseks on vaja kasutada erinevaid söötmeid;
- bioloogilise materjali transportimise võimalus, sest haigustekitaja tuvastamiseks ei ole vaja teda elus hoida;
- analüüsi kiirus;
- etioloogilise diagnoosi täpsus;
- patogeenide kvantitatiivse määramise võimalus – eriti oluline tinglikult patogeensed mikroobid, mis alles pärast teatud kontsentratsiooni saavutamist võib põhjustada haigust;
- võime kontrollida nakkusprotsessi kulgu ravi ajal.
Infektsioonide PCR analüüs
Praegu määrab polümeraasi ahelreaktsiooni meetod enamuse seksuaal- (ja muudest) nakkushaigustest. Diagnostika on selle tõttu laialt levinud kõrge tundlikkus ja spetsiifilisus.
Eriti populaarne on klamüüdia PCR-analüüs.
 See on tingitud asjaolust, et need mikroorganismid elavad rakusiseselt, mis tekitab teatud raskusi nende tuvastamisel.
See on tingitud asjaolust, et need mikroorganismid elavad rakusiseselt, mis tekitab teatud raskusi nende tuvastamisel.
PCR-diagnostika võimaldab tuvastada isegi minimaalse koguse klamüüdiat, mis reeglina ei vii veel ilmnemiseni kliinilised sümptomid. Isegi ainult 2 nukleiinhappemolekuli olemasolu uuritavas materjalis võimaldab tuvastada põhjustava infektsiooni.
Ja see on lubadus edukas ravi, mis algab prekliinilises staadiumis.
Samuti tuvastatakse infektsioonid:
- viiruslik hepatiit;
- tuberkuloos;
- puukentsefaliit;
- mitmesugused suguhaigused jne.
PCR-diagnostika võimaldab lahendada mitmeid muid olulisi ülesandeid:
- teraapia jälgimine ja selle efektiivsuse hindamine;
- "viiruste koormuse" määramine, mille alusel valitakse individuaalne ravimi annus;
- farmakoloogiliselt resistentsete mikroorganismide tüvede tuvastamine (tundlikkus ravimite suhtes).
Ettevalmistus analüüsi edastamiseks
Analüüsi sihipärane ettevalmistamine, mis viiakse läbi PCR-iga, ei ole vajalik. Siiski on väga oluline, et spetsialist võtaks materjali kõiki nõudeid järgides vajalikud tingimused steriilsus.
Nii et näiteks vere võtmiseks tuleks kasutada spetsiaalseid vaakumsüsteeme, suguelundite saladuse võtmiseks kasutada spetsiaalseid katseklaase jne.
Mõnel juhul tuleb materjal transportida laborisse. Selle korrektseks tegemiseks on vaja anum hermeetiliselt sulgeda bioloogiline materjal. See hoiab ära teiste väliskeskkonnas elavate mikroorganismide tungimise.
PCR-analüüsi tulemused võivad olla kaks võimalust:
- positiivne - tuvastatud patogeen;
- negatiivne - põhjustajat ei tuvastatud.
Sa peaksid teadma – isegi puudumisel kliinilised sümptomid võib saada positiivse tulemuse.
 Sel juhul on vaja keskenduda andmetele polümeraasi reaktsioon, sest see võimaldab tuvastada haigust prekliinilises staadiumis.
Sel juhul on vaja keskenduda andmetele polümeraasi reaktsioon, sest see võimaldab tuvastada haigust prekliinilises staadiumis.
Mõnikord võib kaheldava vastuse saada siis, kui tuvastatud koopiate arv vastab normi ülempiirile. Haiguse põhjuse selgitamiseks tuleks analüüsi korrata, andes Erilist tähelepanu bioloogilise materjali kogumise tingimused.
Kui täpne on PCR diagnostika?
PCR-diagnostika peamised eelised võib sõnastada mitme teesi kujul:
- võimalus saada tohutul hulgal patogeensete mikroorganismide koopiaid;
- suur koopiate arv on eduka järjestuse (tuvastuse) võti.
See tagab suure täpsusega PCR-analüüsi rakusiseste patogeenide ja aeglaselt kasvavate mikroorganismide tuvastamiseks.
Seetõttu on meetod eriti informatiivne mycobacterium tuberculosis'e ja teiste sarnaste nakkusetekitajate tuvastamiseks. Sellel on suurim täpsus ja see ei pea saadud tulemusi uuesti kontrollima (välja arvatud juhuslikud juhtumid).
Et saada kõige rohkem usaldusväärseid tulemusi eksogeense (välise) infektsiooni vältimiseks on vaja täita kaks peamist tingimust:
- õige materjali tarbimine;
- õige transport.
Üks ülitäpseid kaasaegseid meditsiinilised uuringud põhineb uuringu molekulaargeneetilised suhted vereplasmas, on analüüs PCR (PCR) - polümeraasi ahelreaktsiooni. PCR-meetod võimaldab tuvastada patsiendi kehas teatud vaevusi, mis on põhjustatud infektsioonidest ja viirustest või seotud geneetilised haigused päritud. PCR-analüüs aitab tuvastada haigusi, mis esinevad nii ägedas kui ka kroonilises, asümptomaatilises staadiumis. Selline uuring on väga oluline haiguste tekke ennetamiseks: avastades vaevuse juba selle arengu alguses, on võimalik haigust ravida seni, kuni see hakkab patsiendi organismi lagundama või selle tagajärgi minimeerima.
Tänapäeval on PCR-diagnostika "kuldstandard" enamiku nakkushaiguste määramisel. Igas kliinikus või laboris tehakse selline uuring iga päev, selle tulemused on paljude diagnooside aluseks ning mõnel juhul on konkreetse haiguse määramise aluseks polümeraasi ahelreaktsiooni andmete dekodeerimine.
PCR meetod aitab sageli arste juhtudel, kui muud uuringud ja diagnostika on jõuetud või tingitud varajases staadiumis haiguse areng ei suuda kindlaks teha patogeense mikrofloora olemasolu patsiendi kehas. Diagnoos PCR meetodil on rohkem täpset analüüsi kui ükski teine meetod, mis on seotud bakterite, viiruste ja immuunsüsteemi häirete uurimisega inimkehas.

PCR-meetodi eelised hõlmavad suurt täpsust - DNA või RNA lõigu uurimise käigus tuvastab see 100% või ei tuvasta patogeenset mikrofloorat, mis võib põhjustada tõsine haigus. Sellel meetodil ei ole valepositiivseid tulemusi - sellel on kõrge spetsiifilisus, mis võimaldab DNA ja RNA struktuuris tuvastada ahela konkreetse osa, mis sisaldab haiguse spetsiifilist põhjustajat. Veelgi enam, PCR-test on nii väga tundlik, et suudab miljarditest rakkudest tuvastada ühe viirusega nakatunu ja täpselt tuvastada nii viiruse kui ka selle patogeeni. Võrreldes teiste tuntud uuringutega, mille tundlikkus uuringu käigus võetud proovis ei ületa 100–105 rakku, võimaldab PCR-diagnostika uurida 10–1000 rakku.
Uuringusse ei kuulu mitte seerum ega plasma ise, vaid desoksüribonukleiin- või ribonukleiinhapped (DNA ja RNA), st nende bakterite ja viiruste geneetiline materjal, mis esinevad patsiendi kehas ja võivad provotseerida haiguste arengut. Igal viirusel on oma ainulaadne meetod selle tuvastamine, mistõttu on uuringu tulemused alati täpsed.

Ühes uuringus on võimalik tuvastada üks kuni mitu kahjulikku mikroorganismi.
PCR-i diagnoosimine, erinevalt teistest bakterioloogilistest ja immunoloogilistest uuringutest, viiakse läbi väga kiiresti. Kui alla t läbiviimiseks kulub üks kuni kümme päeva, tehakse PCR-uuring 5-7 tunni jooksul.
Üsna sageli tehakse PCR-määrimine prekliinilise või retrospektiivse uuringuna. Esimene meetod on potentsiaalselt ohtlike patogeensete mikroorganismide tuvastamine, mis on juba alustanud oma hävitavat tegevust organismis, kuid haigused ei avaldu endiselt. Teine uuring on viiruste ja infektsioonide tuvastamine pärast ravi, kui andmete kohaselt standardanalüüsid, loetakse patsient terveks, haiguse sümptomid puuduvad, kuid mõned rakud võivad siiski sisaldada ohtlikke patogeene. Need ainulaadsed diagnostilised võimalused võimaldavad kindlaks teha nakkushaigused inkubatsiooniperioodil, mil ta just sattus inimkehasse, kuid enesetunne ei halvenenud, samuti allvool haigus, kui patsient tunneb end tervena, kuid viirus on organismis olemas, kuigi see ennast tunda ei anna.
PCR-diagnostikat kasutatakse mitte ainult viiruste ja bakterite tuvastamiseks, vaid ka inimese tuvastamiseks tema DNA fragmentide järgi, samuti suguluse määramiseks (isadus, emadus jne).
Viimastel aastakümnetel on PCR-diagnostika, nagu ka teised meditsiini- ja teadusharud, kaugele edasi astunud. Tänaseks on täiustatud biomaterjalide uurimise protsessis kasutatavaid seadmeid, ilmunud on uut tüüpi polümeraasi ahelreaktsioon, uued testimissüsteemid, mis vähendavad analüüsi maksumust ja suurendavad selle täpsust. Tänu sellele on PCR-analüüs muutunud laiemale elanikkonnale kättesaadavamaks ning tuhandeid kordi kasvanud nende inimeste arv, kelle elu on päästnud haiguste varane diagnoosimine PCR-meetodil.
Mis on selle uuringu aluseks
Mis lubab see uuring olla nii täpne? See on amplifikatsioon, st desoksüribonukleiin- või ribonukleiinhapete ahela osa korduv kahekordistamine, mille jaoks kasutatakse spetsiaalseid ensüüme ja seadmeid. Suurendades DNA või RNA lõiku mitusada korda, on võimalik neid visuaalselt uurida.

Kuid enne ahela ühe või teise lõigu suurendamist ja uurimist läbib struktuur eeluuringu potentsiaalselt viirusest mõjutatud piirkondade olemasolu kohta. Kui sellised piirkonnad leitakse, siis neid võimendatakse.
Diagnostika viiakse läbi järgmiselt. Esiteks võetakse patsiendilt analüüsimiseks organismis olev bioloogiline vedelik. See võib olla veri, uriin, sülg, pisarad või suguelundite lima. Kogutud biomaterjal asetatakse otse võimendisse, kuhu sisestatakse ensümaatilised reagendid, mis on mõeldud ühendamiseks otse viiruste ja infektsioonide DNA ja RNA osadega. Niipea kui reaktiiv ja viirus seostuvad, fikseerib seade selle ala ja hakkab sellest piirkonnast koopiaid tegema, suurendades seda mitu korda. Selline kopeerimine toimub pidevalt, "mööda ahelat", mis võimaldab saada uurimistööks mitusada ja mõnikord tuhandeid proove.
Järgmine samm on võrrelda saadud graafikuid andmebaasis saadaolevate viiruste ja nakkuste andmetega. Nii et need leitakse otse patogeensed mikroorganismid, määratakse kindlaks nende arv ja kehas viibimise aeg (kui kaua aega tagasi nad kehasse sisenesid).
PCR-diagnostika võimaldab tänapäeval mitte ainult võrrelda tuvastatud viiruseid juba teadaolevatega, vaid ka tuvastada mutatsioone ning ka soovitada, milleni need mutatsioonid võivad viia.
Teadlased - geneetikud kasutavad laialdaselt PCR-i uurimismeetodit DNA üksikute lõikude läbimiseks ning uut tüüpi geenide ja mutatsioonide uurimiseks.
Viirused ja infektsioonid, mis on määratud polümeraasi ahelreaktsiooniga
PCR-i läbiviimisel võite leida palju baktereid ja infektsioone, mis põhjustavad raskeid ja mõnikord isegi ravimatuid haigusi. Esiteks on see inimese immuunpuudulikkuse viirus ja varjatud ehk inkubatsiooniperioodil, mil selle tagajärjed pole veel avaldunud. See on väga oluline juhtudel, kui teised HIV-testid pole veel tulemusi andnud: esimese kuue kuu jooksul pärast võimalikku nakatumist või HIV-positiivse ema sündinud vastsündinutel.
Samuti näitavad PCR-uuringud igasuguseid hepatiiti, mononukleoosi nakkav iseloom, tsütomegaloviiruse infektsioonid, herpes, kõik sugulisel teel levivad infektsioonid (ureaplasma, klamüüdia, mükoplasma, trichomonas, gardnerella jne).
Samuti tehakse kindlaks tuberkuloosi tekitajad, samuti onkogeensuse klassi kuuluvad infektsioonid, s.o need, mis võivad hiljem põhjustada kasvu. pahaloomulised kasvajad(inimese papilloomiviiruse). Kergemaks, aga mitte vähem ohtlikud infektsioonid PCR-uuringutega kindlaks määratud borrelioos, puukentsefaliit, seeninfektsioonid(Candida) ja Helicobacter pylori.
Kõik need patogeense mikrofloora esindajad võivad põhjustada ohtlikud tervisehäired sisse erinevad osad patsiendi keha ja seetõttu kasutatakse PCR-tehnikat peaaegu kõigis tööstusharudes kaasaegne meditsiin. Tema abiga on günekoloogilised ja uroloogilised haigused, saab PCR-uuringu aja saada infektsionisti, pulmonoloogi ja ftisiaatrilt. Pole haruldane kasutada polümeraasi ahelreaktsiooni gastroenteroloogia, hematoloogia, onkoloogia jne valdkonnas.
Kuidas diagnostikaks biomaterjali koguda
Diagnostika jaoks peab patsient esitama biomaterjali, mis võib sisaldada patogeensed esindajad mikrofloorat. Uurimiseks sobiva materjalina võetakse konkreetses elundis olevad vedelikud.
Niisiis, viirused ja infektsioonid, DNA ja RNA, mida saab analüüsiga tuvastada, elavad patsiendi veres, tema uriinis ja süljes, samuti nina ja suguelundite limaskestades. Rohkem harvad juhud kui on vaja sündimata lapse sügavat diagnoosimist, võetakse analüüsiks vedelik lootekott või platsenta kuded. Viiruste diagnoosimiseks põhjustades tuberkuloosi, on vaja röga ja epiteelist kraapides papilloome (tüükad) põhjustanud viiruse tuvastamiseks.
Kui analüüs on suunatud diagnoosimisele suguhaigused edastatakse seksuaalse kontakti kaudu või majapidamise viis, võtab arst tampooni või kraapib tupest väljumine, lima välja kusiti meestel ja emakakaela kanal naistel. Samuti võib mõnel juhul olla vajalik mitte ainult suguelundite limaskestade sekretsioon, vaid ka patsiendi uriin.
Herpese, infektsioosse mononukleoosi, igat tüüpi hepatiidi ja inimese immuunpuudulikkuse viiruse diagnoosimisel on vaja vereseerumit, kuna täiendav biomaterjal võib olla: patsiendi uriin (koos tsütomegaloviiruse infektsioon), samuti kõri tampooniga.
Kui polümeraasi ahelreaktsiooni ülesandeks on kesk- ja perifeerse närvisüsteemi tööd mõjutavate infektsioonide diagnoosimine, võetakse uuringuteks seljaajuvedelikku.
Kuidas valmistuda õppetööks
Selleks, et polümeraasi ahelreaktsiooni tulemused oleksid võimalikult täpsed ning diagnoos oleks õige ja kajastaks haiguspilti, tuleb hoolikalt valmistuda biomaterjali analüüsiks tarnimiseks.
Suuremal määral sõltuvad uuringu tulemused laborandi professionaalsusest, aparatuurist ja saadud andmeid dešifreeriva arsti kvalifikatsioonist. Kuid palju sõltub patsiendist, kes sai selle diagnoosi jaoks kohtumise.
Esimene reegel, mida tuleb materjali üleandmisel järgida, on tulemuse täielik steriilsus ja puhtus bioloogiline vedelik. Kui vere, tserebrospinaalvedeliku või lootevee kogumisel patsiendist midagi ei sõltu, siis tuleks uriini, röga kogumiseks ja määrdumise võtmiseks hoolikalt valmistuda. Kui uuritavasse materjali satub võõrmikroorganisme, mõjutavad need oluliselt analüüsi lõppandmeid ja toovad kaasa vale ravitaktika valiku.
Ja see on täis mitte ainult tarbetute vastuvõtmist ravimid, aga ka keha teiste organite ja süsteemide töö halvenemist.
Selliste tagajärgede vältimiseks peaks patsient tegema mitu lihtsad reeglid mis aitab teil testid õigesti sooritada.
- Kõigi sisemiste vedelike proovide võtmine toimub rangelt tühja kõhuga, lubatud on juua ainult puhast gaseerimata vett;
- Suguelunditest tampooni võtmisel on igasugune seksuaalne kontakt 24 tundi enne biomaterjali võtmist keelatud;
- Uriin ja röga antakse üle spetsiaalsetesse steriilsetesse anumatesse, mis on välja antud laboris või ostetud selleks otstarbeks apteegis. Enne uriini kogumist tuleb välissuguelundid põhjalikult pesta pesu seep, tühjendage esimene osa uriinist ja koguge keskmine osa anumasse.
Sellised lihtsad reeglid koolitus aitab teil saada kõige täpsemaid uurimisandmeid ja alustada kiiremini õige ravi. Tavaliselt valmivad uuringu tulemused mõne tunni jooksul, kuid kõige sagedamini väljastatakse laborites tulemused järgmisel päeval pärast biomaterjali proovi võtmist. Patsient saab kätte laborivormi, mis sisaldab patsiendi isikuandmeid ja tema organismis leiduvaid viirusi.
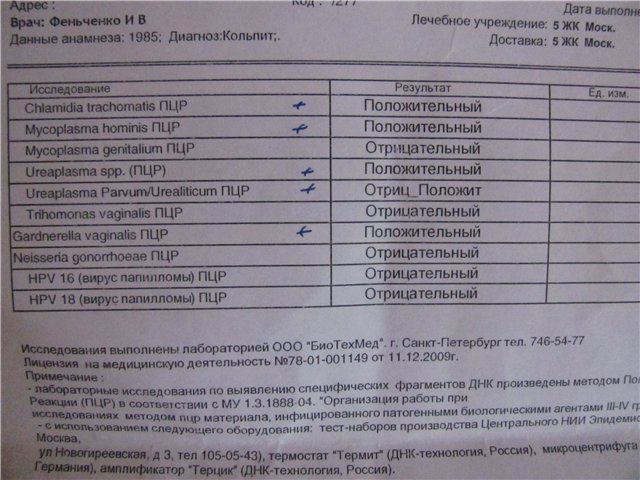
Saadud tulemuste täieliku ärakirja teeb uuringu saatekirja väljastanud arst, ta paneb paika ka lõpliku diagnoosi. Mõnikord võib diagnoosi tulemuste põhjal soovitada seda läbi viia täiendavad testid ning kitsaste spetsialistide uuringud ja konsultatsioonid. Kuid enamasti on lõpliku diagnoosi aluseks polümeraasi ahelreaktsiooni tulemused.




