Щитовидна жлеза. Хипотиреоидизмът е резултат от проблеми с теглото. Щитовидната жлеза и нейните функции
Говорих защо е полезно да се провежда редовен преглед на щитовидната жлеза с ултразвук. След това по пощата дойдоха много писма с въпроси какви трябва да бъдат нормите на щитовидната жлеза.
Затова реших да напиша отделна статия, за да може всеки да се запознае с информацията.
Щитовидната жлеза е орган, разположен на шията, отпред, под ларинкса. Има формата на пеперуда и се състои от два симетрични дяла и провлак. Тъй като жлезата се намира директно под кожата, отклоненията в нейната структура или структура могат да бъдат открити дори при първоначалния преглед от ендокринолог чрез палпация.
Щитовидната жлеза с нормален размер в повечето случаи не се палпира, освен в случаите, когато прекомерната тънкост или анатомичната структура на шията на пациента позволява това.
Въпреки това, при забележимо увеличение на размера на жлезата по време на палпация, е лесно да се определи:
- формата на органа, размерът и симетрията на неговите лобове, общият обем;
- подвижност и локализация на жлезата;
- плътност и консистенция на тъканта на жлезата;
- наличието на възли и обемни образувания.
За съжаление, манипулацията не позволява да се открият образувания при запазване или намаляване на нормалния размер на органа, следователно основният метод за надеждна диагностика на състоянието на щитовидната жлеза е ултразвукът.
При ултразвук щитовидната жлеза се определя като заоблен орган, смътно наподобяващ форма на пеперуда, със симетрични дялове и хомогенна структура.
- Обемът на жлезата: при жените - от 15 до 20 cm3, при мъжете - от 18 до 25 cm3.
- Размери на лобовете на жлезата: дължина - 2,5-6 cm, ширина - 1,0-1,8 cm, дебелина - 1,5-2,0 cm.
- Дебелина на провлака: 4 до 8 mm.
- Паращитовидни жлези с диаметър 2–8 mm, от 2 до 8 единици.
В различни медицински източници на границата нормални показателиразмерът на лобовете и обемът на органа се различават. Проучванията сред населението показват, че средните стойности на нормата са относителни - например населението на региони с постоянен йоден дефицит се характеризира с обща промяна в размера на щитовидната жлеза нагоре и това не е патология.
Често има асиметрия на органа - десният лоб обикновено е по-голям от левия, но се случва и обратното - т.к. идиосинкразияорганизъм. Имало е случаи, когато здрави хораедин от лобовете беше недоразвит или напълно липсваше.
Разликата в обема на щитовидната жлеза при мъжете и жените не е свързана с пола, а с разликата във физическите и физиологичните параметри на тялото.
Нормален размер на щитовидната жлеза
Въпреки че по време на менструалния цикъл при жените има някои колебания в ултразвуковите данни на щитовидната жлеза, въпреки това специалистите по време на прегледа вземат предвид преди всичко възрастта и теглото на пациента. При възрастни нормалният размер на щитовидната жлеза може да варира в рамките на:
- тегло до 40 кг - до 12,3 см3;
- 41–50 кг - до 15,5 см3;
- 51–60 кг - до 18,7 см3;
- 61–70 кг - до 22 см3;
- 71–80 кг - до 25 см3;
- 81–90 кг - до 28,4 см3;
- 91–100 кг - до 32 см3;
- 101–110 кг - до 35 см3.
Както показват данните от списъка, концепцията за норма при здрав човек е много относителна и често надхвърля средните показатели. Освен това се допуска превишаване на тези норми с 1 cm3 или повече, при условие че функцията на щитовидната жлеза не е нарушена.
Има случаи на индивидуално недоразвитие (хипоплазия) на органа със запазване на пълната му функционалност.
При около 1/6 от населението щитовидната жлеза има пирамидален дял - допълнителна структурна единица с основа в средата на провлака - което също е един от вариантите на индивидуалната норма. Специалистите от диагностичните кабинети периодично наблюдават липсата на провлак между лобовете на органа при някои пациенти.
За идентифициране на патологични промени е необходим цялостен анализ на данните от ултразвуковото изследване на щитовидната жлеза:
- Контури на жлезата - здрав органима ясни, равномерни контури, чиято промяна показва развитието на възпалителния процес.
- Структура - хомогенната жлезиста тъкан е показател за нормата и има характерна грануларност. С развитието на имунни възпалителни заболявания - автоимунен тиреоидит, дифузна токсична гуша - структурата става разнородна. Понякога хетерогенната структура на жлезистата тъкан се среща и при здрави хора от по-възрастни възрастови групи с повишено производство на антитела към определени ензими на клетките на щитовидната жлеза.
- Ехогенността е определена стойност на общата акустична реакция, характерна за изследваната тъкан. Ехогенността трябва да е нормална, т.е. отговарят на стандартите за това тяло. Ако ехогенността е намалена, лекарят може да подозира развитието на възпалителен процес. Увеличаването на ехогенността може да показва остро възпаление или развитие на патологични промени.
- Фокусите на промените са области, характеризиращи се с намаляване (хипоехогенност), липса (анехогенност) или повишаване (хиперехогенност) на акустичния отговор на ултразвук. Такива образувания обикновено не трябва да има, въпреки че е разрешено наличието на малки, до 4 mm, анехогенни области - единични увеличени фоликули на жлезистата тъкан. Патологичните огнища, идентифицирани в структурата на тъканта, са възли на щитовидната жлеза. Възлите могат да бъдат единични или множество. Единичните малки възли (1-3 mm) обикновено не се лекуват и често изчезват сами с времето. Образуванията по-големи от 3 mm, като правило, изискват изясняване на диагнозата.
- Състоянието на лимфните възли - последните трябва да имат ясни, равномерни контури, без кисти и нормални размери (неувеличени).
Какво показва ултразвукът на щитовидната жлеза?
колоидни възли- образувания, които представляват обрасли фоликули. Това са доброкачествени лезии, които почти никога не се израждат в злокачествени тумори.
АденомДоброкачествен тумор, който трябва да бъде отстранен хирургично. Наличието на фиброзна капсула позволява да се диференцира от други патологии. Развива се с възрастта, предимно при жените.
Киста- образуване, изпълнено с течност. Обикновено се наблюдава.
рак на щитовидната жлеза- опасен единичен възел, който няма ясни граници и черупка. Е различен бърз растеж, подлежи на незабавно отстраняване заедно с лимфните възли.
При откриване на неоплазма пациентът се подлага допълнителни изследвания- Доплерография или еластография, за оценка на промените в интензивността на кръвотока в съдовете на даден орган и клетъчната и тъканната структура на съществуващите образувания. При необходимост се извършва иглена биопсияза хистологичен анализпод ултразвуково наблюдение.
Дифузна токсична гуша- заболяване, което се проявява чрез увеличаване на обема на жлезата и хетерогенността на нейната структура поради образуването на множество възли.
Възпалителни заболявания (тироидит)- разграничаване на остър и подостър тиреоидит с инфекциозен и вирусен произход, възникващ като усложнения след тонзилит, бронхит, пневмония, ТОРС; фиброзен тиреоидит - възпаление на тъканта в резултат на обилния растеж на нейния фиброзен компонент; автоимунен хроничен тиреоидит - функция на тялото да възприема клетките на щитовидната жлеза като чужди, което води до възпалителен процес.
Гуша на щитовидната жлеза- увеличаване на обема поради растежа на тъканите. Еутиреоидната гуша не засяга функцията на органа, хипо- и хипертиреоидната гуша е свързана със съответните дисфункции. Може би развитието на ендемична гуша сред населението на райони с ниско съдържание на йод в околната среда, както и известна хипертрофия на щитовидната жлеза по време на бременност.
Хипоплазия на щитовидната жлеза- вродено недоразвитие на органа поради ендокринни нарушенияпо време на бременност на майката или недостатъчен прием на йод в тялото.
Атрофия на щитовидната жлеза- намаляване на размера му в резултат на постепенното заместване на жлезистата тъкан със съединителна, съчетано с развитие на хипотиреоидизъм, изискващ постоянна заместителна терапия.
По този начин, при поставяне на точна диагноза от ендокринолог, резултатите от ултразвуковото изследване (ултразвук) се анализират в комбинация с други показатели за здравето на пациента. Набор от оплаквания индивидуални симптоми, общо благосъстояние, кръвни тестове и данни за функционална диагностика позволява на лекаря да определи индивидуалните граници на нормата и патологията и да избере най-доброто средство за лечение на пациента.
Уважаеми читатели, ако имате въпроси, задайте ги в коментарите, ще се опитам да им отговоря подробно.
Въведение
щитовидна жлеза, жлеза вътрешна секреция, подобен по форма на пеперуда, е уникален орган.
Древните философи са го свързвали с огъня, като по този начин са подчертавали значението му за тялото. Много малък по размер, не повече от 18 ml при жените и 25 ml при мъжете, той участва в почти всички жизнени процеси. Без него функционирането на човешкото тяло е невъзможно. Растеж и развитие, метаболитни процеси, дишане, храносмилане... Дисфункцията на щитовидната жлеза създава много проблеми в работата на всички системи на тялото.
През последните години рязко се увеличи броят на хората с идентифицирани нарушения в работата на щитовидната жлеза: дифузни и нодуларна гуша, болест на Грейвс, автоимунен тиреоидит, онкологични заболявания. Има достатъчно причини за разочароващи статистики: влошаване на околната среда, намалена имунна защита на човешкото тяло, липса на йод, липса на планирана медицинска профилактика, небалансирано хранене, стрес като провокиращ фактор. В момента заболяванията на щитовидната жлеза са лидери в списъка на заболяванията на ендокринната система.
За лечението и профилактиката на заболяванията на щитовидната жлеза е писано доста, в интернет можете да намерите съвети и трикове за борба с болестта. Трябва обаче да се помни, че лечението, изборът и предписването на лекарства трябва да се извършва от специалист - ендокринолог. И преди да започнете да използвате какъвто и да е метод на лечение, трябва да се консултирате с лекар.
В тази книга ще говорим за структурните особености на щитовидната жлеза, нейните функции, заболяванията на този жизненоважен орган, както и ще дадем полезни съвети и ще говорим за методите за изследване и лечение на заболявания на щитовидната жлеза.
Глава 1 Щитовидна жлеза
"Пеперудата" лети на йод, без него не лети!
Щитовидната жлеза и нейните функции
Щитовидната жлеза е жлеза на ендокринната система, която съхранява йод и произвежда йодсъдържащи хормони: тироксини трийодтиронин,които участват в регулирането на метаболизма и растежа на отделните клетки, както и на организма като цяло.
Жлезата, заедно с други органи на ендокринната система, изпълнява основната си функция: поддържа постоянството на вътрешната среда на тялото, което е необходимо за нормалното му функциониране.
Щитовидната жлеза се намира под щитовидния хрущял и има формата на пеперуда (виж фиг. 1).
Ориз. 1. Формата на щитовидната жлеза може да се сравни с буквата "H" или с пеперуда
Интересен факт:
Кратко морфологично описание на щитовидната жлеза още през 2 век пр.н.е. пр.н.е д. дадено от Гален. Той го смяташе за част от гласовия апарат.
Продължава изследването на щитовидната жлеза Везалий.
И името на този орган е дадено от Бартън през 1656 г. Той изхожда от неговата форма и цел: той, като щит, защитава органите, разположени на шията.
Концепцията за функцията на вътрешната секреция, която се осъществява от щитовидната жлеза, е формулирана от Кинг.
По-късно Карлинг описва кретинизъм при хора без щитовидна жлеза.
Жлезата се състои от два дяла и провлак. Провлакът е част от тъканта на щитовидната жлеза, която свързва десния и левия лоб. Намира се на нивото на втория или третия трахеален пръстен.
Страничните лобове обграждат трахеята и са прикрепени към нея чрез съединителна тъкан.
Допълнителен, пирамидален лоб може да се отклони от провлака или един от лобовете. Това е дълъг процес, който достига до горната част на щитовидния хрущял или хиоидната кост.
Допълнителната пропорция не се счита за отклонение, а е индивидуална особеност на организма (виж фиг. 2).
Щитовидната жлеза се намира в средната трета на шията. Прокарайте ръката си по врата и ще откриете плътен хрущял, който се измества, когато преглъщате. Това е щитовидният хрущял. При мъжете тя е по-голяма, отколкото при жените, и се нарича Адамова ябълка.

Ориз. 2. Долните части на щитовидната жлеза са къси и широки, а горните са високи, тесни и леко разминаващи се.
Тироидният хрущял донякъде покрива щитовидната жлеза, горният й полюс достига до нея. Името си получи от функциите си: служи като щит, покрива важни органи, разположени на врата.
Основните характеристики на жлезата:тегло, височина и ширина на дяловете, обем.
Щитовидната жлеза на възрастен човек тежи средно 20-40 g, докато при новороденото е само 2-3 g.
Обикновено височината и ширината на лобовете на щитовидната жлеза са съответно 3–4 и 1–2 cm, а ширината е 7–11 cm.
За да разбере дали щитовидната жлеза е увеличена, лекарят я палпира (сондира) и сравнява размера на всеки от лобовете й с размера на крайната нокътна фаланга на палеца на ръката на пациента. Обикновено техните размери трябва да са еднакви.
Погледнете пръстите си и ще видите колко голяма трябва да е щитовидната ви жлеза (вижте фигура 3).

Ориз. 3. Нокътна фаланга на палеца
Световната здравна организация (СЗО) разграничава три степени на размера на щитовидната жлеза, които лекарят оценява по време на преглед и палпация (таблица 1).
маса 1
Степени на размера на щитовидната жлеза

Ако се открие гуша, трябва да разберете какъв е обемът на щитовидната жлеза. Това е важно за по-нататъшното планиране на лечението и проследяването.
Обемът е основният показател за размера на щитовидната жлеза.
Обикновено тя е до 18 ml при жените и до 25 ml при мъжете.
Обемът на щитовидната жлеза се изчислява по специална формула по време на ултразвуково изследване (ултразвук).
Щитовидната жлеза е изградена от фоликули. Фоликулите са общности от тироцити (клетки на щитовидната жлеза), това са затворени кухи образувания с различна форма. Стените им се образуват от клетки, които произвеждат колоид - гъста жълтеникава лигавица.
Най-малките фоликули са с диаметър от 0,03 до 0,1 mm, а средният им размер е 0,15 mm. Най-големите фоликули могат да се видят с невъоръжено око на напречен разрез на щитовидната жлеза.
Хормони на щитовидната жлеза
Щитовидната жлеза е жлеза с вътрешна секреция. Основната му функция е производството на хормони, които включват йод, без който нормалното функциониране на тялото е невъзможно (фиг. 4).
Хормоните на щитовидната жлеза контролират метаболизма, процесите на узряване на тъканите и органите, активират умствената дейност. Те са необходими за активния растеж, образуването на костите на скелета, при жените - за развитието на млечните жлези.
Терминът "хормон" на гръцки - "възбуждам", "насърчавам". Той е въведен в медицинската практика от Бейлис и Старлинг. Тироксинът е открит от американеца Е. Кендъл през 1914 г., а през 1927 г. К. Харингтън го синтезира за първи път. Намалено производство на тиреоидни хормони в детстворастежът на тялото спира. В този случай трябва незабавно да се консултирате с лекар!
Както вече споменахме, щитовидната жлеза произвежда тиреоидни хормони: тироксин и трийодтиронин.
По друг начин тироксинът се нарича Т4, тъй като носи четири йодни атома. В кръвта и тъканите на човешкото тяло хормонът Т4 се превръща в хормона Т3 - трийодтиронин, който носи три йодни атома.
Първоначално щитовидната жлеза произвежда 70% Т4 и 30% Т3, но основното количество Т3 се образува при разграждането на Т4 в тялото.
Биологичният ефект на хормоните се осъществява по следния начин: хормонът се прикрепя към рецептора и, свързвайки се с него, започва серия от реакции вече в клетката на органа.
Тъй като хормоните на щитовидната жлеза са отговорни за развитието на тялото, правилния метаболизъм и енергията, рецепторите са навсякъде: в мозъка и във всички тъкани на човешкото тяло.
Функциите на хормоните на щитовидната жлеза са както следва:
Увеличаване на интензивността на окислителните реакции в клетките;

Ориз. 4. Основната функция на щитовидната жлеза е производството на хормони, без които нормалното функциониране на тялото е невъзможно.
Влияят върху процесите, протичащи в митохондриите, клетъчната мембрана;
Поддържат хормоналната възбудимост на главните нервни центрове;
Участват в нормално функциониранесърдечен мускул;
Осигурете функционирането на имунната система: стимулирайте образуването на Т-лимфоцити, отговорни за борбата с инфекциите.
Щитовидната жлеза е активно кръвоснабдена, има много кръвоносни съдове.
Активното кръвоснабдяване се осъществява от четири основни артерии. Двете горни тироидни артерии произлизат от
външна каротидна, а двете долни - от щитовидната жлеза шийни субклавиални артерии.
Изтичането на кръв от жлезата става чрез сдвоени вени. Той е 4-6 ml / min / g и леко надвишава кръвния поток в бъбреците и мозъка.
Преди това активното кръвоснабдяване на щитовидната жлеза създаваше затруднения по време на операция на този орган. Хирургът Теодор Кохер разработи безопасни подходи за операция на щитовидната жлеза, за което получи Нобелова награда. И именно познаването на характеристиките на кръвоснабдяването на щитовидната жлеза му помогна да разработи определена тактика на хирургическа интервенция.
Тимусната жлеза (тимус или тимусна жлеза) е орган на човешкия имунитет и хематопоеза, отговорен за синтеза на определени видове бели кръвни клетки. Жлезата се намира точно зад гръдната кост в горния медиастинум. Рядко, нетипично местоположение на лобулите на тимуса в дебелината на щитовидната жлеза, в мастната тъкан заден медиастинумили между мускулите на шията. Тази подредба се нарича аберантна и се среща при една четвърт от населението на света. Предразполагащ фактор за анормалното разположение на тимусната жлеза са вродените сърдечни пороци.
Органът има розово-сив цвят и мека консистенция с лобова структура. Здравият тимус се състои от два големи дяла и има форма на вилица с два зъба, което е довело до второто име на органа. Повредената жлеза може да промени формата си. Отгоре лобовете са покрити с капсула от съединителна тъкан с мостове, простиращи се в дебелината на жлезата. Мостовете разделят лобовете на по-малки дялове. Масата на жлезата при новородено и кърмаче е около 15-17 г, размерът не надвишава 4-5 см, а дебелината е 0,5 см. Тимусът достига максималния си размер до началото на пубертета - 8-16 см. на дължина, а масата се увеличава два пъти. След това при възрастните жлезата постепенно претърпява обратно развитие - инволюция - и практически се слива с мастната тъкан около нея. Инволюцията може да бъде физиологична (свързана с възрастта) и случайна - при стресово въздействие върху тялото.
Тимусът се захранва от клонове на вътрешната гръдна артерия, аортата и тироидните артерии. изтичане идва кръвпо вътрешните гръдни и брахиоцефални вени. Инервира се от клонове на блуждаещите нерви и симпатиковия ствол.
Хистология на тимуса
Тимусът се развива от ектодермата и съдържа клетки от епителен и хематопоетичен произход. Условно цялото вещество на тимусната жлеза се разделя на кортикална и церебрална. Кортексът съдържа:
- клетки, които образуват хемато-тимусната бариера - поддържащи клетки;
- звездовидни клетки, които секретират хормони;
- клетки „бавачки“, между чиито процеси се развиват и узряват Т-лимфоцити;
- Т-лимфоцити - бели кръвни клетки;
- тимусни макрофаги.
Медулата съдържа голям бройузряване на Т-лимфоцити. Когато тези клетки преминат през всички етапи на своето развитие, те се изпращат в кръвния поток през венули и вени, готови да изпълняват имунната функция.
Така Т-лимфоцитът се появява и започва да узрява в кортикалната субстанция, а след това, когато узрява, преминава в медулата. Този процес продължава около 20-22 дни.
Докато се придвижват от кората към медулата и от медулата към общото кръвообращение, Т-лимфоцитите претърпяват селекция – положителна и отрицателна селекция. В хода му клетките се "научават" да разпознават чуждото и да различават своето от чуждото. Според учените само 3-5% от Т-клетките преминават през двата етапа на селекция и влизат в системното кръвообращение. Изборът ви позволява да определите кои от клетките изпълняват напълно своята функция и кои не е необходимо да бъдат освободени в кръвния поток.
Какви процеси се регулират от тимуса?
Основната роля на тимуса е в диференциацията и узряването на клетките Т клетъчен имунитет- Т-лимфоцити. Правилното развитие и селекция на тези клетки води до образуването на много рецептори за чужди вещества и в резултат на това до имунен отговор при контакт с тях.
Втората функция на тимусната жлеза е синтезът на хормони, като:
- тимозин;
- тимулин;
- тимопоетин;
- инсулиноподобен растежен фактор-1;
- тимусен хуморален фактор.
Хормоните на тимуса влияят върху функцията на Т-лимфоцитите и степента на тяхната активност. Редица изследвания показват активиращ ефект на тимусните хормони върху централната нервна система.
тимозин
Този хормон е полипептиден протеин, синтезиран в епителните клетки на органната строма и изпълнява такива функции като:
- регулиране на развитието на опорно-двигателния апарат чрез контролиране на калциевия метаболизъм;
- регулиране на въглехидратния метаболизъм;
- повишен синтез на хипофизни хормони - гонадотропини;
- увеличаване на синтеза на Т-лимфоцити преди пубертета;
- регулиране на противотуморната защита.
При недостатъчна активност или секреция се развива Т-клетъчна недостатъчност в човешкото тяло - до пълното отсъствие на клетки. Клинично това се проявява чрез рязко намаляване на защитата срещу инфекции, доминиране на тежки и атипични формиинфекциозни заболявания.
тимопоетин
Тимопоетинът е пептиден хормон от 49 аминокиселини. Той участва в диференциацията и съзряването на Т-клетките в кората и медулата и определя в кой от няколкото вида Т-лимфоцити съзрява определена клетка.
Друга функция на хормона е да блокира нервно-мускулното предаване. Той също така има свойството на имуномодулация - това е способността на хормона, ако е необходимо, да потиска или засилва синтеза и активността на Т-клетките.
Тимулин
Протеиновият хормон тимулин влияе върху крайните етапи на Т-клетъчната диференциация. Стимулира съзряването на клетките и разпознаването на чужди агенти.
от общи влияниявърху тялото се повишава антивирусната и антибактериалната защита чрез увеличаване на производството на интерферони и засилване на фагоцитозата. Тимулинът също ускорява регенерацията на тъканите. Определянето на тимулин е решаващо при оценката на ефективността на лечението на заболявания на тимуса.
Други хормони
По свой начин химическа структураинсулиноподобният растежен фактор-1 е подобен на инсулина. Регулира механизмите на диференциация, развитие и растеж на клетките, участва в метаболизма на глюкозата. В мускулните клетки хормонът има активност, стимулираща растежа, способен е да измести метаболизма и да насърчи повишеното изгаряне на мазнини.
Тимусният хуморален фактор е отговорен в тялото за стимулиране на възпроизводството на лимфоцити.
Болести на тимусната жлеза
Болестите на тимуса практически не се срещат при възрастни, най-често патологията се регистрира при деца на възраст под една година. Най-честите и най-изследвани заболявания на тимуса са:
- MEDAC синдром;
- синдром на DiGeorge;
- Миастения гравис;
- различни тумори.
Възпалението на стромата на тимуса е рядко.
Туморите на тимусната жлеза включват следното:
- тимоми и хиперплазия - доброкачествени неоплазми, при които жлезата е увеличена по размер;
- хипоплазия или недоразвитие на органа;
- Т-клетъчен лимфом;
- пре-Т-лимфобластни тумори с трансформация в левкемия или рак;
- невроендокринни тумори.
Болестите на тимуса имат различни клинични прояви, но някои симптоми са общи за всички:
- дихателна недостатъчност;
- тежест на клепачите;
- хронична умора;
- мускулна слабост и рядко мускулна болка;
- намалена устойчивост към инфекции.
Повечето заболявания на тимуса са опасни за живота на детето, следователно, ако се подозира патология на тимусната жлеза, са необходими спешни консултации с имунолог и хематолог.
Планът за преглед на лекаря включва:
- общо и биохимични анализикръв;
- определяне на активността на тимусните хормони;
- имунограма;
- Ултразвук на жлезата.
Какво представлява колоидният тиреоиден възел?
Колоиден възел на щитовидната жлеза, какво е това? Това е патология, характеризираща се с външния вид доброкачествени неоплазми. Тяхното присъствие не е опасно за човешкия живот, но играе важна роля при диагностицирането на заболявания на ендокринната система. Колоидните възли в щитовидната жлеза се срещат при повечето пациенти на ендокринолозите, но най-често те са доброкачествени. Колоидът е вискозна маса, която изпълва фоликула на жлезата, така че не се счита за нетипичен за това тяло. Такова вещество се образува в тъканите, отговорни за производството на тиреоидни хормони. Микроскопският анализ разкрива, че възелът се състои от жлезисти клетки, кръв и колоид. Не съдържа чужди включвания, което означава, че е безопасно за здравето.
Причини за развитието на болестта
Ролята на щитовидната жлеза в човешкото тялоне може да се надценява. Органът, който е сравнително малък, трябва да произвежда много хормони, които се разпределят в тялото. Хронични и инфекциозни заболявания, стрес, неблагоприятни условия на околната среда карат жлезата да работи с ускорени темпове, което води до органични и функционални нарушения. Някои части на тялото започват да произвеждат хормони неравномерно, което е придружено от вазодилатация и увеличаване на плътността на тъканите. Така се образуват колоидните възли на щитовидната жлеза.
Основните причини за появата на колоидни възли в щитовидната жлеза са: неблагоприятни условия на околната среда, стрес, висока физическа активност, хронични заболявания, йоден дефицит в организма, недохранване, пубертет, бременност. Йодният дефицит е най-честата причина за възловидни изменения. Всички жители на страната ни имат дефицит на този елемент, с изключение на хората, живеещи в Крим и Далечния изток. Йодът се счита за най-важното вещество, без което щитовидната жлеза не може да произвежда хормони.
Клинична картина
В ранните етапи на развитие на възела не се появяват симптоми. По-често причината за посещение на лекар е значително увеличение на размера на жлезата. В този случай се появяват симптоми на механичното въздействие на възела върху околните тъкани: натиск в областта на органа, затруднено преглъщане и дишане, болки в гърлото, кашлица. На късни етапизаболяването променя тембъра и силата на гласа. Постоянното притискане на големи съдове и нервни окончания може да повлияе на централната нервна система: появяват се главоболие, световъртеж, шум в ушите. болкав областта на шията възникват, когато бързо нарастваневъзел по размер, присъединяване на кръвоизливи или възпалителни процеси.
В зависимост от разпространението патологичен процесщитовидната жлеза може да бъде увеличена от едната или от двете страни. Ако размерът на възела надвишава 1 см, човек може да го открие сам. В зависимост от степента на дисфункция на щитовидната жлеза, клиничната картина на заболяването може да варира. Симптомите на хипотиреоидизъм се появяват, когато колоидната маса започне да се замества здрави клеткижлези. Появява се обща слабост, интелектуалните способности намаляват, апетитът се губи. Тялото на пациента се подува, метаболитните процеси в тялото се забавят, теглото започва да расте, кожата става суха.
Когато щитовидната жлеза започне да произвежда повишено количество хормони, човек изпитва симптоми на хипертиреоидизъм. Това състояние се проявява под формата на раздразнителност, умора, агресия. Апетитът се увеличава, но човек губи тегло, храносмилателни процесиса нарушени, което се проявява под формата на диария. Може да се повиши телесната температура и да се развие тахикардия. Ако процесът на производство на хормони не е нарушен, единственият признак на заболяването ще бъде уплътняването на щитовидната жлеза и нейното увеличаване на размера. Нарастващите възли притискат големи съдове и нервни окончания, което води до усещане за буца в гърлото, проблеми с дишането и преглъщането.
Диагностика и лечение на заболяването
Възможно е да се определи естеството на възлите в щитовидната жлеза само след пълен преглед. Започва с палпация на цервикалната област, в която се откриват патологични промени. Допълнителните диагностични методи включват: биопсия, ултразвук на щитовидната жлеза, CT или MRI, кръвен тест за хормони, радиоизотопно сканиране. Въз основа на резултатите диагностични процедуриендокринологът разкрива наличието на органични и функционални промени в щитовидната жлеза. При наличие на големи колоидни възли се предписва биопсия. Въпреки факта, че в повечето случаи възловите промени са доброкачествени, е необходимо да се проучи структурата на най-големите от тях.

При асимптоматичен ход на патологичния процес лечението може да не започне веднага. Неоплазмата се препоръчва да се наблюдава в продължение на няколко години. Лекарят може да предпише йодни препарати за възстановяване на функцията на щитовидната жлеза. Пациентът може да пожелае да се отърве от колоидния възел хирургически, но лекарите не препоръчват такива операции. След резекция тъканта на щитовидната жлеза започва да расте по-бързо.
Трябва да се извърши операция, ако има абсолютни показания: притискане от възел на големи съдове и нервни окончания, производство на повишено количество хормони. Радикалните операции се използват и при злокачествен характер на хода на патологичния процес. В зависимост от размера на тумора и наличието на метастази, щитовидната жлеза може да бъде частично или напълно отстранена.
В други случаи лечението на колоидни възли започва с елиминирането на причината за тяхното възникване. Например, ако токсичната гуша е допринесла за натрупването на колоидна маса, е необходимо да се регулира производството на хормони на щитовидната жлеза и да се възстановят функциите на всички органи и системи. Ако причината за появата на възлови промени не е изяснена, се извършва симптоматична терапия, насочени към премахване на неприятните усещания, свързани с механичното въздействие на колоидния възел върху околните тъкани.
Има няколко начина консервативно лечение: лекарствена терапия, насочена към елиминиране на дисфункция на щитовидната жлеза; минимално инвазивен хирургични интервенции — лазерно лечениеили склероза на колоидни възли. Преди да се предпише определено лекарство, трябва да се направи кръвен тест за хормони, за да се оцени функционалносторган. Пациентът трябва да бъде попитан за наличието на алергични реакции към лекарства. В повечето случаи се предписват производни на тироксин и тиреоидин.
Правилно избраният режим на лечение избягва развитието на опасни усложнения. Колоидните възли са доста често срещано явление, няма специфични превантивни мерки. Човек трябва внимателно да следи здравето си, редовно да посещава ендокринолог, да се храни правилно и да приема йодни препарати. Необходимо е да се избягва излагане на радиация и посещение на места с неблагоприятни условия на околната среда. Това ще помогне да се поддържа здравето на щитовидната жлеза, да се нормализира структурата на нейните тъкани, да се подобри общо състояниеорганизъм.
Хормонални функции на щитовидната жлеза и техните нарушения
Местоположение
Свързвайки отклоненията от нормата в тяхното състояние с патологията на щитовидната жлеза, пациентите се чудят къде се намира щитовидната жлеза, тъй като диагнозата започва с това - с палпация.

Жлезата се намира под ларинкса, на нивото на пети или шести шиен прешлен. Тя покрива горната част на трахеята с лобовете си, а провлакът на жлезата попада директно в средата на трахеята.
Формата на жлезата прилича на пеперуда с крила, стесняващи се нагоре. Местоположението не зависи от пола, в една трета от случаите може да има незначителна допълнителна част от жлезата под формата на пирамида, която не засяга нейното функциониране, ако е налице от раждането.
По отношение на масата щитовидната жлеза достига 25 грама, а на дължина не повече от 4 см. Средната ширина е 1,5 см, същата дебелина. Обемът се измерва в милилитри и е до 25 ml за мъже и до 18 ml за жени.
Функции
Щитовидната жлеза е ендокринен орган, отговорен за производството на хормони. Функциите на щитовидната жлеза са хормонална регулациячрез производството на определени видове хормони. Хормоните на щитовидната жлеза включват йод в състава си, тъй като друга функция на жлезата е съхранението и биосинтезата на йод в по-активна органична функция.

Хормони на жлезата
Пациентите, които са насочени за лабораторна диагностика на заболявания на щитовидната жлеза, погрешно смятат, че изследват хормоните на щитовидната жлеза TSH, AT-TPO, T3, T4, калцитонин. Важно е да се разграничи кои хормони се произвеждат от щитовидната жлеза и кои са други органи на вътрешната секреция, без които щитовидната жлеза просто няма да работи.
- TSH е тироид-стимулиращ хормон, който се произвежда от хипофизната жлеза, а не от щитовидната жлеза. Но той регулира работата на щитовидната жлеза, активира улавянето на йод от кръвната плазма от щитовидната жлеза.
- Ab-TPO е антитяло срещу тиреопероксидазата, нехормонално вещество, произведено от имунна системав резултат на патологични процеси и автоимунни заболявания.
Директно тиреоидни хормони и техните функции:
- Тироксин - Т4 или тетрайодтиронин. Представлява хормоните на щитовидната жлеза, отговаря за липидния метаболизъм, понижава концентрацията на триглицериди и холестерол в кръвта, поддържа метаболизма на костната тъкан.
- Трийодтиронин - Т3, основният хормон на щитовидната жлеза, тъй като тироксинът също има тенденция да се превръща в трийодтиронин чрез свързване на друга йодна молекула. Отговаря за синтеза на витамин А, понижава концентрацията на холестерол, активира метаболизма, ускорява пептидния метаболизъм, нормализира сърдечната дейност.
- Тирокалцитонинът не е специфичен хормон, тъй като може да се произвежда и от тимуса и паращитовидните жлези. Отговаря за натрупването и разпределението на калция в костна тъканпо същество го подсилва.

Въз основа на това, единственото нещо, за което е отговорна щитовидната жлеза, е синтезът и секрецията на тиреоидни хормони. Но произвежданите от него хормони изпълняват редица функции.
процес на секреция
Работата на щитовидната жлеза дори не започва в самата жлеза. Процесът на производство и секреция, на първо място, започва с "командите" на мозъка за липсата на хормони на щитовидната жлеза, а щитовидната жлеза ги изпълнява. Алгоритъмът на секреция може да бъде описан в следните стъпки:
- Първо, хипофизата и хипоталамусът получават сигнал от рецепторите, че нивата на тироксин и трийодтиронин в кръвта са ниски.
- Хипофизната жлеза произвежда TSH, който активира усвояването на йод от клетките на щитовидната жлеза.
- Желязото, улавяйки неорганичната форма на йод, получен от храната, започва своя биосинтез в по-активна, органична форма.
- Синтезът се извършва във фоликулите, които изграждат тялото на щитовидната жлеза и които са пълни с колоидна течност, съдържаща тиреоглобулин и пероксидаза за синтез.
- Получената органична форма на йод се свързва с тиреоглобулина и се освобождава в кръвта. В зависимост от броя на прикрепените йодни молекули се образува тироксин - четири йодни молекули, или трийодтиронин - три молекули.
- В кръвта Т4 или Т3 се освобождават отделно от глобулина и отново се улавят от клетките на жлезата за използване при по-нататъшен синтез.
- Рецепторите на хипофизната жлеза получават сигнал за достатъчнохормони, производството на TSH става по-малко активно.
Съответно, след като открие признаци на заболяване на щитовидната жлеза, лекарят предписва изследване не само на концентрацията на хормони на щитовидната жлеза, но и на хормоните, които я регулират, както и антитела към важен компонент на колоида - пероксидаза.
дейност на жлезата
В момента медицината разделя всички патологии на щитовидната жлеза на три състояния:
- Хипертиреоидизмът е дисфункция на щитовидната жлеза, при която се увеличава секреционната активност и в кръвта навлиза излишно количество тиреоидни хормони, метаболитните процеси в организма се засилват. Към заболяването се причислява и тиреотоксикозата.
- Хипотиреоидизмът е дисфункция на щитовидната жлеза, при която се произвеждат недостатъчно количество хормони, в резултат на което метаболитните процеси се забавят поради липса на енергия.
- Еутироидизъм - заболявания на жлезата като орган, които нямат хормонални прояви, но са придружени от патология на самия орган. Сред заболяванията това включва хиперплазия, гуша, нодуларни образувания.

Заболяванията на щитовидната жлеза при жените и мъжете се диагностицират чрез индекса на TSH, чието намаляване или повишаване показва реактивността или хипоактивността на жлезата.
Заболявания
При жените симптомите на заболяване на щитовидната жлеза се появяват по-често, тъй като хормоналните колебания се отразяват на менструалния цикъл, което кара пациентката да потърси медицинска помощ. Мъжете изневеряват по-често типични симптомищитовидната жлеза при умора и пренапрежение.
Основните и най-чести заболявания:
- хипотиреоидизъм;
- Нодуларна, дифузна или смесена гуша;
- Злокачествени тумори на жлезата.

Всяко от тези заболявания се характеризира със специална клинична картина и етапи на развитие.
Хипотиреоидизъм
Това е синдром на хронично намаляване на секрецията на Т3 и Т4, което спомага за забавяне на метаболитните процеси в организма. В същото време симптомите на заболяване на щитовидната жлеза може да не се усещат дълго време, да прогресират бавно и да се маскират като други заболявания.
Хипотиреоидизмът може да бъде:
- Основно - при патологични променив щитовидната жлеза;
- Вторични - с изменения в хипофизната жлеза;
- Третичен - с изменения в хипоталамуса.
Причините за заболяването са:
- Тиреоидит, който се появява след възпаление на щитовидната жлеза;
- синдром на йоден дефицит;
- Рехабилитация след лъчева терапия;
- Следоперативен период на отстраняване на тумори, гуша.

Симптомите на хипофункционално заболяване на щитовидната жлеза са както следва:
- забави сърдечен ритъм, сърдечен ритъм;
- световъртеж;
- бледа кожа;
- Втрисане, треперене;
- Косопад, включително веждите;
- Подуване на лицето, краката, ръцете;
- Промени в гласа, неговата грубост;
- запек;
- Увеличаване на размера на черния дроб;
- Наддаване на тегло въпреки намаления апетит;
- Загуба на сила, емоционална инерция.
Хипотиреоидизмът обикновено се лекува хормонални лекарствапопълване на липсата на хормони на щитовидната жлеза в организма. Но трябва да се разбере, че такова лечение е препоръчително при хроничен случай, който се диагностицира най-често. Ако заболяването се открие в ранен стадий, има шанс да се стимулира работата на тялото чрез премахване на първопричините и временно приемане на друг клас хормони.

Това заболяване се нарича болест на жената, тъй като има девет жени за десет пациенти с диагноза хипертиреоидизъм. Прекомерното производство на хормони води до ускоряване на метаболитните процеси, възбуждане на сърдечната дейност, нарушения в работата на централната нервна система и АНС. Изразените признаци на заболяването и напредналата форма се наричат тиреотоксикоза.
Причини за развитието на патология:
- Синдром на Graves, Plummer - гуши с автоимунна или вирусна природа;
- Злокачествени тумори в щитовидната жлеза или хипофизната жлеза;
- Може да се развие в резултат на продължително лечение с аритмични лекарства.
Често заболяването изпреварва жените след настъпването на менопаузата поради хормонален дисбаланс, а не следствие от тумори или гуша.
В този случай основните признаци на щитовидната жлеза при жените:
- ускорен сърдечен ритъм;
- предсърдно мъждене;
- Влажност, горещина на кожата;
- Треперене на пръстите на ръцете;
- Треморът може да достигне амплитуди, както при болестта на Паркинсон;
- Повишена телесна температура, треска;
- повишено изпотяване;
- Диария с повишен апетит;
- Намаляване на телесното тегло;
- Увеличаване на размера на черния дроб;
- Раздразнителност, избухливост, безсъние, тревожност.

Лечението включва прием на тиреостатици - лекарства, които намаляват активността на секрецията на тиреоидни хормони. Тиреостатиците включват лекарства тиамазол, дийодтирозин, както и лекарства, които предотвратяват усвояването на йод.
Освен това се предписва специална диета, в която са изключени алкохол, кафе, шоколад, люти подправки и подправки, които могат да възбудят централната нервна система. Освен това се предписват адренергични блокери за защита на сърдечния мускул от вредни ефекти.
Заболяването има ярки симптоми - още от втория стадий на гуша жлезата се увеличава, което означава, че цялата област на шията над ключицата, където се намира щитовидната жлеза, придобива изкривени очертания.
Гушата може да бъде нодуларна, дифузна и дифузно-нодуларна. Причините за заболяването са достатъчно диференцирани - може да е липса на йод, самостоятелно развиващ се синдроми излишни хормони.
Симптомите зависят от степента на гуша, от които в медицината има пет:
- При първа степен се увеличава провлака на жлезата, което се усеща при преглъщане;
- Втората степен се характеризира с увеличаване както на провлака, така и на страничните лобове на жлезата, които се виждат при преглъщане и се усещат добре при палпация;
- На третия етап жлезата покрива цялата стена на шията, изкривява нейните очертания, видими с просто око;
- Четвъртата степен се характеризира с ясно видима гуша, дори визуално, с промяна във формата на шията;
- Петата степен се обозначава с огромна гуша, която притиска трахеята, кръвоносните съдове и нервните окончания на шията, причинява кашлица, затруднено дишане, преглъщане, шум в ушите, нарушения на паметта и съня.

характерно, но неспецифичен симптомТова заболяване на щитовидната жлеза при жените е силно изпъкване на очите, аменорея до шест месеца или повече, което често се бърка с ранна менопауза.
Лечението се състои от хормонална терапияв ранните етапи, в по-късните етапи се предлага хирургическа интервенция за отстраняване на част от органа.
В допълнение, лечението зависи от вида на гушата, тъй като синдромът на Грейвс, еутироидната гуша, синдромът на Плъмър и синдромът на Хашимото се подразделят. Точното определяне е възможно само при комплексна диагностика.
Злокачествени образувания
Развивайте се на фона хронични болестищитовидни жлези, които не са се повлияли от лечението. Растежът на клетките в жлезата може да бъде провокиран и неразрешен.
Прогнозата е положителна, тъй като в повечето случаи се диагностицира на ранна фазаи лечимо. Бдителността изисква само възможни рецидиви.

Симптоми:
- Болка във врата;
- Уплътнения, чиято динамика на растеж се забелязва дори в рамките на две седмици;
- дрезгав глас;
- затруднено дишане;
- лошо преглъщане;
- Изпотяване, загуба на тегло, слабост, лош апетит;
- Кашлица от неинфекциозен характер.
При навременна диагностика е достатъчно лекарствена терапия. В по-късните етапи е показано хирургично отстраняване.
Диагностика
Диагностиката на всяко заболяване на щитовидната жлеза започва със събиране на анамнеза. След това се предписва ултразвук за:
- Навременно откриване на възли, кисти, тумори на щитовидната жлеза;
- Определяне на размера на орган;
- Диагностика на отклонения от нормата по размер и обем.

Лабораторната диагностика включва анализ на:
- AT-TPO;
- Т3 - общ и безплатен;
- Т4 - общ и безплатен;
- Туморни маркери при съмнение за тумор;
- Общ анализ на кръв и урина.
В някои случаи може да се предпише биопсия на тъканите на органа, за да се изясни диагнозата, ако лабораторната диагноза не е достатъчна. Не се препоръчва самостоятелно интерпретиране на резултатите от теста и поставяне на диагноза, тъй като нормата на хормоните на щитовидната жлеза е различна за всеки пол, възраст, заболяване и влиянието на хроничните заболявания. Самолечениеавтоимунните и особено онкологичните заболявания могат да завършат със заплаха за здравето и живота.
Колко безопасна е операцията за рак на щитовидната жлеза?
 Лечение на хиперплазия на щитовидната жлеза
Лечение на хиперплазия на щитовидната жлеза
Какво означава появата на кашлица с щитовидна жлеза?
 Характеристики на потока автоимунен тиреоидит
Характеристики на потока автоимунен тиреоидит
 Как да разпознаем и лекуваме кисти на щитовидната жлеза
Как да разпознаем и лекуваме кисти на щитовидната жлеза
 Причини за развитие на аденом на щитовидната жлеза
Причини за развитие на аденом на щитовидната жлеза
Щитовидната жлеза се състои от два дяла и провлак. Лобовете са в съседство отляво и отдясно на трахеята, провлакът е разположен на предната повърхност на трахеята. Понякога допълнителен пирамидален лоб се простира от провлака или по-често от левия (по-рядко десния) лоб на жлезата. Обикновено масата на щитовидната жлеза е от 20 до 60 g, размерът на лобовете варира в рамките на 5-8´2-4´1-3 cm.
По време на пубертета масата на щитовидната жлеза се увеличава, а в напреднала възраст намалява. Жените имат по-голяма щитовидна жлеза от мъжете; по време на бременност настъпва физиологичното му увеличение, което изчезва от само себе си в рамките на 6-12 месеца.
след раждане.
Щитовидната жлеза има външна и вътрешна съединителнотъканна капсула. Образува се от външната капсула лигаментен апаратфиксиране на жлезата към трахеята и ларинкса (фиг.). Горната граница на жлезата (страничните лобове) е щитовидният хрущял, долната - 5-6 трахеални пръстена. Провлакът се намира на нивото на I-III или II-IV хрущяли на трахеята.
Щитовидната жлеза е един от най-васкуларизираните органи с развита артериална и по-мощна венозни системи. Кръвта навлиза в жлезата през две горни тироидни артерии (клонове на външната каротидна артерия) и две долни тироидни артерии, които образуват анастомози помежду си. Венозната и лимфната система осъществяват изтичането на кръв и лимфа от щитовидната жлеза, съдържащи тиреоидни хормони, тиреоглобулин и при патологични състояния антитироидни антитела, тиреоид-стимулиращи и тиреоблокиращи имуноглобулини.
Инервацията на щитовидната жлеза се осъществява от клонове както на блуждаещия нерв (парасимпатикус), така и от клонове на цервикалните ганглии (симпатикус).
Основната структурна и функционална единица на щитовидната жлеза са фоликули - везикули с различна форма, често заоблени, с диаметър 25-500 микрона, разделени един от друг с тънки слоеве от свободна съединителна тъкан с голямо количествокръвоносни и лимфни капиляри.
Луменът им е изпълнен с колоид - безструктурна маса, съдържаща тиреоглобулин, който се синтезира от фоликуларните или т. нар. А-клетки, които образуват стената на фоликула. Това са епителни клетки с кубична или цилиндрична (с повишена функционална активност) форма. При намаляване на функцията на щитовидната жлеза те се изравняват. Заедно с фоликулите в щитовидната жлеза има интерфоликуларни острови от епителни клетки (В клетки, Ascanazi клетки), които са източник на образуване на нови фоликули.
Клетките Ascanazi са по-големи от А-клетките, имат зозинофилна цитоплазма и закръглено централно разположено ядро: биогенни амини, вкл. серотонин. Освен А- и В-клетките, щитовидната жлеза съдържа и парафоликуларни клетки (С-клетки). Те са разположени на външната повърхност на фоликулите, представляват невроендокринни клетки, не абсорбират йод и принадлежат към APUD системата.
Щитовидната жлеза отделя два йодсъдържащи хормона, тироксин (Т4) и трийодтиронин (Т3), и един пептиден хормон, калцитонин.
Тироксинът и трийодтиронинът се синтезират в апикалната част на тиреоидния епител и отчасти в интрафоликуларното пространство, където се натрупват и стават част от тиреоглобулина. Калцитонинът (тиреокалцитонин) се произвежда от С-клетките на щитовидната жлеза, както и от паращитовидните жлези и тимусната жлеза.
Фоликуларните клетки на щитовидната жлеза имат уникална способност да улавят йод от кръвния поток, който с участието на пероксидазния фермер се свързва с колоиден тиреоглобулин. Тиреоглобулинът играе ролята на интрафоликуларен резерв на тиреоидни хормони. Ако е необходимо, чрез пиноцитоза, известно количество от него навлиза във фоликуларната клетка, където в резултат на протеолиза Т3 и Т4 се освобождават от тиреоглобулина и се отделят от други хормонално неактивни йодирани пептиди.
свободни хормонивлизат в кръвта и йодните протеини се подлагат на дейодизация; Освободеният йод се използва за синтеза на нови хормони на щитовидната жлеза. Скоростта на разграждане на тиреоглобулина, синтеза на тиреоидни хормони зависи както от централната регулация, така и от нивото на йод и кръв и наличието в него на вещества, които влияят на метаболизма на йода (имуностимулиращи глобулини, тиоцианати, бромиди и др.). По този начин техният синтез и секреция се извършват с такава скорост и в такова количество, че тялото трябва да поддържа концентрацията на хормони в тъканите, които осигуряват хомеостазата. Последното се постига чрез сложна система от централна и периферна регулация.
Централната регулация се осъществява чрез производството на тиролиберин (освобождаващ фактор на тироид-стимулиращ хормон) и, вероятно, тиреостатин (фактор, който инхибира синтеза на тироид-стимулиращ хормон). Тиреостимулиращият хормон (TSH) се синтезира от тиреотрофите на предната хипофизна жлеза, стимулира растежа и функционална дейносттиреоиден епител.
Влизането на TSH в кръвта се регулира от нивото на концентрация на тиреоидни хормони в кръвта и тиреолиберин, но основният регулаторен фактор е концентрацията на тиреоидни хормони в кръвта; изключително високо нивопоследното прави тиреотрофите резистентни към тиреолиберин.
Периферната регулация на тиреоидния метаболизъм зависи от броя на специфичните рецептори за тиреоидни хормони в клетката; при условия на високо съдържание на хормони на щитовидната жлеза, техният брой намалява, с ниско съдържание - се увеличава. Освен това, повечето оттироксинът може да се метаболизира в неактивна форма и по този начин да извърши един от видовете периферна регулация на функционалното състояние на тялото.
Физиологичното съдържание на тиреоидни хормони е необходимо за нормалния синтез на протеини в различни органи и тъкани (от централната нервна система до костната тъкан); техният излишък води до разединяване на тъканното дишане и окислителното фосфорилиране в клетъчните митохондрии, последвано от рязко намаляване на енергиен резерворганизъм.
В допълнение, чрез повишаване на чувствителността на рецепторите към катехоламини, тиреоидните хормони предизвикват повишаване на възбудимостта на автономната нервна система, проявяваща се с тахикардия, аритмия, повишено систолично кръвно налягане и повишена подвижност. стомашно-чревния тракти секреция на храносмилателни сокове: те също така увеличават разграждането на гликогена, инхибират неговия синтез в черния дроб, влияят липиден метаболизъм. Недостигът на хормони на щитовидната жлеза причинява рязък спадскоростта на всички окислителни процеси в организма и натрупването на гликозаминогликани. Най-чувствителни към тези промени са клетките на ЦНС. миокард, ендокринни жлези.
ИЗСЛЕДОВАТЕЛСКИ МЕТОДИ
Изследването на пациенти с патология на щитовидната жлеза включва клинични, лабораторни методи за оценка на нейната функционална активност, както и методи за интравитално (предоперативно) изследване на структурата на жлезата. Палпацията на щитовидната жлеза определя нейните размери, консистенция и наличието или отсъствието на възловидни образувания. Най-информативно лабораторни методиопределянето на хормоните на щитовидната жлеза в кръвта са радиоимунни методи, извършвани с помощта на стандартни тестови комплекти.
Функционалното състояние на щитовидната жлеза се определя от абсорбцията на 131I или 99mTc пертехнетат. Методите за in vivo оценка на структурата на щитовидната жлеза включват компютърна томография, ултразвукова диагностика, радионуклидно сканиране и сцинтиграфия, които дават информация за топографията, размера и характера на натрупването на радиофармацевтика в различни части на жлезата, както и пункционна (аспирационна) биопсия с последваща микроскопия на пунктата.
ПАТОЛОГИЯ
Клиничните прояви на заболявания на щитовидната жлеза се дължат или на прекомерно или недостатъчно производство на хормони на щитовидната жлеза, или на прекомерно производство на калцитонин и простагландини (например при медуларен карцином - тумор, произвеждащ калцитонин), както и симптоми на компресия на тъканите и органите на шията на увеличена щитовидна жлеза без нарушено производство на хормони (еутироидизъм).
Има пет степени на увеличение на щитовидната жлеза: O степен - жлезата не се вижда при преглед и не се определя при палпация; I степен - при преглъщане се вижда провлака, който се определя чрез палпация, или се палпира един от лобовете на щитовидната жлеза и провлака; II степен - палпират се двата лоба, но по време на прегледа контурите на шията не се променят; III степен- щитовидната жлеза е увеличена за сметка на двата лоба и провлака, което се вижда като удебеляване на предната повърхност на шията (дебел врат); IV степен - голяма гуша, не рязко асиметрична, с признаци на компресия на близките тъкани и органи на шията; V степен - гуша с изключително големи размери.
Дефекти в развитието.Аплазия (липса) на щитовидната жлеза е рядка, поради нарушение на диференциацията на ембрионалния рудимент на тироидната тъкан: открива се в ранна детска възраст въз основа на клиничната картина на тежък вроден хипотиреоидизъм.
Вродената хипоплазия на щитовидната жлеза се развива поради липса на йод в тялото на майката, клинично се проявява с кретинизъм и изоставане във физическото развитие на детето. Основният вид лечение и при двете патологични състояния е доживотно хормонозаместителна терапия.
При запазване на канала на щитовидната жлеза, често образуван медианни кистии фистули на шията, както и гуша на корена на езика, които трябва да бъдат отстранени. Изместването на рудимента на щитовидната жлеза в медиастинума води до развитие на ретростернална гуша или тумор. Източникът на тяхното образуване може да бъде и огнища на дистопия на тироидната тъкан в стената на трахеята, фаринкса, миокарда, перикарда.
Уврежданията на щитовидната жлеза са изключително редки, обикновено се комбинират с наранявания на други органи на шията. По правило нараняванията са отворени, придружени от обилно кървене, изискват спешна помощ хирургични грижи. Затворени щетинаблюдавани при компресия на шията (например примка по време на опит за самоубийство), се проявяват чрез образуване на хематом.
БОЛЕСТИ
Сред заболяванията на щитовидната жлеза най-често срещаните гуша са дифузният токсичен и автоимунен тиреоидит, които се считат за типични. автоимунни заболяванияс подобна патогенеза, но различна клинична картина, често се срещат при кръвни роднини. Групата инфекциозни възпалителни заболявания на щитовидната жлеза съчетава различни клинични прояви патологични състоянияхарактеризира общи симптомисвързани с компресия на тъканите и органите около щитовидната жлеза.
Тумори.характерен доброкачествен епителни туморищитовидна жлеза, са аденоми на различни хистологична структура. Клинично откриванеаденомите се основават на палпиране на тумора в щитовидната жлеза с ясни контури и гладка повърхност, която бавно се увеличава с времето.
Шийните лимфни възли са непокътнати, функцията на жлезата най-често не е променена. В амбулаторни условия в разпознаването доброкачествени туморив допълнение към палпацията, важна роля играят сканирането на щитовидната жлеза, ултразвуковото изследване, последвано от цитологично изследване на пунктата. Основният принцип на чернодробната хирургия е отстраняването на лоба на жлезата, в който се намира туморът (хемитиреоидектомия). Прогнозата след хирургично лечение на аденоми е благоприятна.
Най-чести са злокачествените тумори на щитовидната жлеза различни формирак и съставляват 0,5-2,2% от всички злокачествени новообразувания. Други видове рак на щитовидната жлеза са по-редки. Предраковите заболявания включват нодуларна и смесена гуша, както и аденоми на щитовидната жлеза.
Развитието на рак на щитовидната жлеза се улеснява от високо ниво на секреция на тироид-стимулиращ хормон от хипофизната жлеза (наблюдавано по-често при хора, живеещи в ендемични зони на гуша) и рентгеново или друго облъчване на главата и шията, горния медиастинум, провеждани за диагностични и (или) терапевтични цели при деца и юноши възраст. От особено значение за развитието на рак на щитовидната жлеза е съчетаването на външно облъчване на тези области с вътрешно облъчване с вградени радионуклиди на йод при замърсяване. околен святрадиоактивни вещества.
Клинично ракът на щитовидната жлеза обикновено се проявява по два начина. По-често тумор в щитовидната жлеза и наличието (или отсъствието) на регионални (лимфни възли на предно-латералната част на шията, супраклавикуларни и субклавиални региони, както и преден горен медиастинум) и далечни (бели дробове, кости и др.) метастази са определени. При палпация в жлезата се забелязва плътен, неравен, често слабо изместен тумор, който с течение на времето води до промяна в гласа, нарушено дишане или преглъщане.
Във втория клиничен вариант туморът, поради малкия си размер, не се открива чрез палпация, както и чрез радионуклидни и ултразвукови методи („скрит рак“ на щитовидната жлеза); метастазите в регионалните лимфни възли и (или) в отдалечени органи излизат на преден план. Така наречените силно диференцирани фоликуларен рак(злокачествен аденом, метастазиращ струм на Langhans, ангиоинвазивен аденом), който със сравнително зряла структура има инвазивен растеж и способност за метастазиране.
Диагностицирането на рак на щитовидната жлеза е много трудно при наличие на дългосрочен съществуваща гушаили аденоми, чиито водещи признаци на злокачествено заболяване са бързото им нарастване, удебеляване, появата на тубероза и след това ограничаване на изместването на жлезата. Окончателната диагноза се установява само чрез цитологично или хистологично изследване.
в " скрит рак» заедно с определянето на нивото на калцитонин (медуларен рак), крайният етап на диагностика често е широка експозиция и ревизия на щитовидната жлеза. Диференциалната диагноза на туморите на щитовидната жлеза се основава на клинични и радиологични находки, резултати от сканиране на щитовидната жлеза, ултразвук и компютърна томография, прицелна пункция на тумора и последваща цитологично изследванепунктиран.
Хирургичното лечение включва хемитиреоидектомия, субтотална резекция на щитовидната жлеза и тиреоидектомия. При наличие на регионални метастази на шията се извършва фасциално-обвивна ексцизия на тъканта на шията. В присъствието на далечни метастазилокално операбилен рак, е показана тиреоидектомия, последвана от лечение с радиоактивен йод.
Прогнозата е благоприятна за диференцирани форми на рак (фоликуларен и папиларен) и неблагоприятна за други форми. Профилактиката на рака на щитовидната жлеза е насочена основно към лечението на гуша и доброкачествени тумори, с изключение на рентгеново излаганеи радиотерапияобласт на щитовидната жлеза при деца и юноши, предотвратявайки навлизането на йодни радионуклиди в тялото с храна и вода.
AT ранно откриванерак на щитовидната жлеза, голяма роля се дава на клиничния преглед на пациенти с различни форми на гуша и техните хирургично лечение, както и преглед на кръвни роднини на пациенти, страдащи от медуларен ракщитовидната жлеза, особено в случаите на синдром на Sipple и синдром на мукозен неврином в комбинация с аденоматоза на ендокринните жлези.
Операциите на щитовидната жлеза се извършват както по локална анестезияи под интубационна анестезия. Пациентите с тиреотоксикоза преди операция изискват специални предоперативна подготовка. Най-удобният достъп до щитовидната жлеза е напречен дъговиден разрез по предната повърхност на шията на 1-1,5 cm над югуларния прорез. Ретростерналните форми на гуша в повечето случаи също могат да бъдат отстранени чрез този достъп, въпреки че понякога е необходимо да се прибегне, както при пациенти с интраторакална гуша, до торакотомия.
Основните характеристики на всяка операция на щитовидната жлеза са обхватът на интервенцията и методът (методът) за отстраняване на тъканта на щитовидната жлеза. Има интракапсуларни, интрафасциални и екстрафасциални методи. Интракапсуларният метод обикновено се използва за енуклеация на възли на щитовидната жлеза, за да се постигне максимално запазване на непроменена жлезна тъкан.
Интрафасциалната секреция на щитовидната жлеза се използва при всички форми на гуша, като не е възможна травматизация на клоновете на възвратните ларингеални нерви и паращитовидни жлезиразположен извън (рядко вътре) висцералния лист на 4-та фасция на шията, в който се извършва операцията. Понякога този метод се допълва с лигиране на артериите навсякъде. Екстрафасциалният метод се извършва изключително в онкологичната практика и като правило включва лигиране на главните артерии на щитовидната жлеза.
Сила на звука хирургична интервенциязависи от характера и локализацията на патологичния процес, размера на патологичния фокус и количеството останала тъкан. Най-често използваните частична, субтотална резекция и екстирпация ( пълно премахване) на единия или двата дяла на щитовидната жлеза. Частична резекция се използва при малки нодуларни доброкачествени гуши, като се запазва приблизително половината от резецирания лоб(ове).
Субтоталната резекция включва оставяне на 4 до 8 g жлезна тъкан във всеки лоб (обикновено на страничната повърхност на трахеята в областта на рецидивиращите ларингеални нерви и паращитовидните жлези). Такава намесасе извършва при всички форми на гуша при пациенти с тиреотоксикоза, както и при нодуларни и многонодуларни еутироидни гуши, които заемат почти целия дял (лобове) на щитовидната жлеза.
Екстирпацията се използва, като правило, при злокачествени новообразувания на щитовидната жлеза, тази операция може да бъде допълнена, в зависимост от стадия и локализацията на процеса, чрез отстраняване на мускулите в съседство с жлезата, външните и вътрешните югуларни вени с тъкан, съдържаща лимфни възли.
Между възможни усложненияразвиващи се след операции на щитовидната жлеза, трябва да се отбележи пареза на рецидивиращите ларингеални нерви и хипопаратиреоидизъм, както и вторично кървене в ранния следоперативен период.
Щитовидна жлеза (glandula thyroidea) е нечифтен орган, разположен в предната област на шията на нивото на ларинкса и горната част на трахеята. Жлезата се състои от два дяла - десен (lobus dexter) и ляв (lobus sinister), свързани с тесен провлак. Щитовидната жлеза лежи доста повърхностно. Пред жлезата, под хиоидната кост, има сдвоени мускули: стернотиреоидни, стернохиоидни, скапуларно-хиоидни и само частично стерноклеидомастоидни, както и повърхностни и претрахеални плочи на цервикалната фасция.
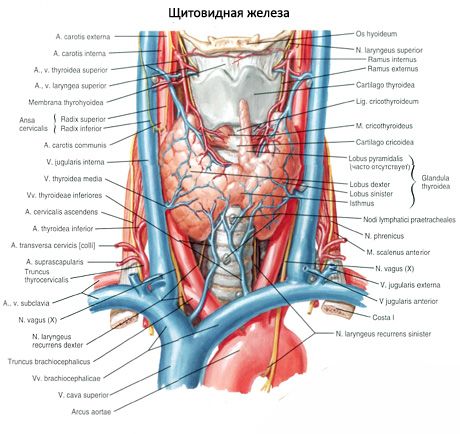

Задната вдлъбната повърхност на жлезата покрива предната и страничните части на долните части на ларинкса и Горна часттрахеята. Провлакът на щитовидната жлеза (isthmus glandulae thyroidei), който свързва десния и левия дял, обикновено се намира на ниво II или III на трахеалния хрущял. AT редки случаипровлакът на жлезата лежи на нивото на I хрущял на трахеята или дори на крикоидната дъга. Понякога провлакът може да отсъства и тогава лобовете на жлезата изобщо не са свързани помежду си.
Горните полюси на десния и левия дял на щитовидната жлеза са разположени малко под горния ръб на съответната плоча на тироидния хрущял на ларинкса. Долният полюс на лоба достига нивото на V-VI хрущял на трахеята. Задно-латералната повърхност на всеки дял на щитовидната жлеза е в контакт с ларингеалната част на фаринкса, началото на хранопровода и предния полукръг на общата каротидна артерия. Паращитовидните жлези са в непосредствена близост до задната повърхност на десния и левия дял на щитовидната жлеза.
От провлака или от един от лобовете пирамидалният лоб (lobus pyramidalis) се простира нагоре и се намира пред тироидния хрущял, което се среща в около 30% от случаите. Този лоб с върха си понякога достига до тялото на хиоидната кост.
Напречният размер на щитовидната жлеза при възрастен достига 50-60 mm. Надлъжният размер на всеки дял е 50-80 mm. Вертикалният размер на провлака варира от 5 до 2,5 mm, а дебелината му е 2-6 mm. Масата на щитовидната жлеза при възрастни от 20 до 60 години е средно 16,3-18,5 г. След 50-55 години се наблюдава леко намаляване на обема и масата на жлезата. Масата и обемът на щитовидната жлеза при жените са по-големи, отколкото при мъжете.
Отвън щитовидната жлеза е покрита с обвивка на съединителната тъкан - фиброзна капсула(capsula fibrosa), който е слят с ларинкса и трахеята. В тази връзка при движение на ларинкса се движи и щитовидната жлеза. Вътре в жлезата, преградите на съединителната тъкан се простират от капсулата - трабекули,разделяне на тъканта на жлезата на лобули, които се състоят от фоликули.Стените на фоликулите са облицовани отвътре с епителни фоликуларни клетки с кубична форма (тироцити), а вътре в фоликулите има плътна субстанция - колоид. Колоидът съдържа тиреоидни хормони, които се състоят главно от протеини и йодсъдържащи аминокиселини.
Стените на всеки фоликул (има около 30 милиона от тях) се образуват от един слой тироцити, разположени върху базалната мембрана. Размерът на фоликулите е 50-500 микрона. Формата на тироцитите зависи от активността на синтетичните процеси в тях. Колкото по-активно е функционалното състояние на тироцита, толкова по-висока е клетката. Тироцитите имат голямо ядро в центъра, значителен брой рибозоми, добре развит комплекс на Голджи, лизозоми, митохондрии и секреторни гранули в апикалната част. Апикалната повърхност на тироцитите съдържа микровили, потопени в колоид, разположен в кухината на фоликула.
Жлезистият фоликуларен епител на щитовидната жлеза, повече от другите тъкани, има селективна способност да натрупва йод. В тъканите на щитовидната жлеза концентрацията на йод е 300 пъти по-висока от съдържанието му в кръвната плазма. Хормоните на щитовидната жлеза (тироксин, трийодтиронин), които са сложни съединения на йодирани аминокиселини с протеини, могат да се натрупват в колоида на фоликулите и, ако е необходимо, да бъдат освободени в кръвния поток и доставени до органи и тъкани.
Хормони на щитовидната жлеза
Хормоните на щитовидната жлеза регулират обмяната на веществата, повишават топлообмена, засилват окислителните процеси и консумацията на протеини, мазнини и въглехидрати, подпомагат отделянето на вода и калий от тялото, регулират процесите на растеж и развитие, активират дейността на надбъбречните жлези, половите и млечните жлези. жлези, оказват стимулиращо действие върху дейността на централната нервна система.
Между тироцитите на базалната мембрана, както и между фоликулите, има парафоликуларни клетки, чиито върхове достигат до лумена на фоликула. Парафоликуларните клетки имат голямо закръглено ядро, голямо числомиофиламенти в цитоплазмата, митохондрии, комплекс Голджи, гранулиран ендоплазмен ретикулум. Тези клетки съдържат много гранули с висока електронна плътност с диаметър около 0,15 µm. Парафоликуларните клетки синтезират тирокалцитонин, който е антагонист на паратироидния хормон - хормона на паращитовидните жлези. Тирокалцитонинът участва в обмяната на калций и фосфор, намалява съдържанието на калций в кръвта и забавя освобождаването на калций от костите.
Регулирането на функцията на щитовидната жлеза се осигурява от нервната система и тиреотропния хормон на предния дял на хипофизната жлеза.
Ембриогенеза на щитовидната жлеза
Щитовидната жлеза се развива от епитела на предното черво под формата на несдвоен среден израстък на ниво между I и II висцерални дъги. До 4-та седмица от ембрионалното развитие този израстък има кухина, във връзка с която се нарича канал на щитовидната жлеза (ductus thyroglossalis). До края на 4-та седмица този канал атрофира и началото му остава само под формата на повече или по-малко дълбока сляпа дупка на границата на корена и тялото на езика. Дисталният канал е разделен на два рудимента на бъдещите лобове на жлезата. Появяващите се лобове на щитовидната жлеза се изместват каудално и заемат обичайното си положение. Запазената дистална част на щитовидно-езичния канал се превръща в пирамидален лоб на органа. Намаляването на участъците на канала могат да послужат като начало за образуването на допълнителни щитовидни жлези.

Съдове и нерви на щитовидната жлеза
Към горните полюси на десния и левия дял на щитовидната жлеза, дясната и лявата горна тироидна артерия (клонове на външната каротидни артерии), и към долните полюси на тези лобове - дясната и лявата долна тироидна артерия (от тироидните цервикални стволове на субклавиалните артерии). Клоните на тироидните артерии образуват множество анастомози в капсулата на жлезата и вътре в органа. Понякога така наречената долна тироидна артерия, която се отклонява от брахиоцефалния ствол, се приближава до долния полюс на щитовидната жлеза. Дезоксигенирана кръвот щитовидната жлеза се влива през горните и средните тироидни вени във вътрешните югуларна вена, по протежение на долната тироидна вена - в брахиоцефалната вена (или в долната част на вътрешната югуларна вена).
Лимфните съдове на щитовидната жлеза се вливат в щитовидните, преларингеалните, пре- и паратрахеалните лимфни възли. Нервите на щитовидната жлеза се отклоняват от цервикалните възли на десния и левия симпатичен ствол (главно от средата цервикален възел, вървят по съдовете), както и от блуждаещите нерви.




