Urolitiaas, mida teha. Uriinis hakkab ilmuma veri. Urolitiaasi sümptomid ja kulg naistel ja meestel.
Naiste urolitiaasi sümptomid ja ravi ei erine palju tugevama soo ilmingu meetoditest ja haiguse ravi põhimõtetest. Ainult statistika järgi peavad naised selle haigusega kolm korda harvemini kokku puutuma.
Urolitiaasi põhjused naistel
Urolitiaas on üks mitmest alternatiivsest urolitiaasi nimetusest – haigus, mille puhul neerudes ja teistes kuseteede organites tekivad kivid. Haigus võib tekkida igas vanuses. Mõnikord leidub kive isegi väikeste laste kehades.
Soola agregeerumisel moodustuvad esmalt kristallid, seejärel mikroarvutused ja lõpuks kivid, mis võivad ulatuda golfipalli suuruseni. Nende pärast keemiline vorm ja koostise tõttu võivad neerukivid liikuda algsest asukohast ja takistada uriini väljavoolu. See takistus, lisaks äge valu, soodustab infektsioonide teket kuseteede ja kui see püsib pikka aega, suurendab neerukahjustuse tõenäosust kuni progresseerumiseni neerupuudulikkus.
Tavaliselt sisaldab uriin aineid, mis takistavad kivide teket, kuid neid ühendeid alati ei esine piisavad kogused või täidavad oma funktsiooni tõhusalt. Tänapäeval on teada kaks kategooriat: makromolekulaarne ja mikromolekulaarne, näiteks tsitraat või magneesium. Isegi mukopolüsahhariidid aitavad oma kolloidsete omaduste tõttu säilitada soolasid, eemaldades neerukivide moodustumise.
Tavaliselt on kivid segase koostisega. Nende suurus võib varieeruda mõnest millimeetrist kuni 10–15 sentimeetrini. Meditsiin on pidanud tegelema ka juhtumitega, kus kivid kaalusid mitu kilogrammi. Kuid see juhtub muidugi ainult siis, kui haigus on väga kaugelearenenud.
Sõltuvalt sellest, keemiline koostis eristama Erinevat tüüpi arvutused, millest igaüks nõuab erinevat terapeutilist lähenemist. Neerude arvutused on elanikkonna hulgas üsna levinud, kuna need mõjutavad keskmiselt ligikaudu 3% inimestest. Eriti ohustatud on mehed vanuses kakskümmend kuni nelikümmend aastat. Selles vanuserühmas on mitme riskifaktori samaaegse esinemise tõttu haiguse esinemissagedus üle 15%.
hambakivi tekkepõhjused pole veel täielikult välja selgitatud, kuigi teatud eelsoodumustegurid suurendavad oluliselt hambakivi tekkimise tõenäosust. Teadlaste arvamused selle haiguse põhjuste kohta on erinevad. Enamik neist ei oska ühtegi nimetada etioloogiline tegur. Selle põhjuseks on asjaolu, et siiani on ureteroceleid kui haigust uuritud. Ureterocele'i arengu kõige levinum teooria on selle mõju arvessevõtmine eksogeensed tegurid, mida tuleks pühendada mitte ainult suitsetamisele ja tarbimisele alkohoolsed joogid, aga ka teratogeensed infektsioonid, samuti kemikaalid ja ravimid.
Urolitiaasi haigus naistel areneb see koos kaltsiumi, tsüstiini, kusihappe, oksalaadid uriinis. Kõik need ained võivad kristalliseeruda. Saadud liivaterad settivad kuseteede süsteemi ja kasvavad järk-järgult.
Peamiste tegurite kohta, põhjustades haigust, on tavaks lisada järgmist:
- pärilik eelsoodumus;
- kasutada joogivesi suurenenud jäikusega;
- kehv toitumine(eriti vürtsika, soolase, praetud, rasvased toidud);
- haigused ja tööhäired luustik;
- maksa häired (selle barjäärifunktsioonide kahjustus);
- kroonilised haigused elundid seedetrakti;
- nefroptoos;
Lisaks võib ebasoodsates tingimustes elavate inimeste jaoks olla vajalik naiste urolitiaasi ravimid. kliimatingimused. Nende piirkondade elanikud, kus on puudus D-vitamiinist ja ultraviolettkiirtest, kannatavad teistest sagedamini kivide moodustumise all. Aga nagu kogemus näitab, ka kuumalaine Sellel on ka kahjulik mõju kehale ja sagedase dehüdratsiooni taustal hakkavad moodustuma kivid.
Mis puutub teratogeensetesse ja erütrotoksilistesse infektsioonidesse, siis praegu nimetatakse tõrvikuks kogu sünnitushaiguste ja -infektsioonidega patsientide rühma. See ei hõlma ainult punetisi ja toksoplasmoosi, vaid herpese, tsütomegaloviiruseid ja mõnda muud nakkushaigust.
Rasedatele naistele manustamisel tuleb olla ettevaatlik. Sel eesmärgil tehakse igakuiselt vastavate antikehade vereanalüüsid. Mis puudutab keemilised ained, on olukord vähem selge. Vältima kahjulikud mõjud lootel peaks olema vähem kokkupuudet erinevate pesuvahendid, puhastus- ja pleegitusained. Igatahes "keerulisem narkovärk." Nagu me teame, on raseda naise keha nõrgestatud immuunseisundis, mis mõjutab pidevalt naiste tervist, loomulikult nõuavad sellised asjaolud pidevat doseerimist.
Urolitiaasi sümptomid naistel
Väga sageli jääb haigus märkamatuks. Sel juhul on kive võimalik tuvastada ainult siis, kui need saavutavad muljetavaldava suuruse või uuringu käigus - reeglina planeerimata.
Kui haigus avaldub, on urolitiaasi peamine sümptom naistel valu. Valu võib olla peaaegu nähtamatu või nii terav, et inimene muutub liikumatuks. Lokaliseeritud valulikud aistingud peamiselt küljel või alakõhus.
Veenduge, et kõik kasutatavad ravimid on rasedatel kasutamiseks heaks kiidetud. Tegelikult on ureterocele'i sümptomid väga vähesed. Haiguse määratlus vastavalt vähemalt, pole isegi kõige uroloogilisem ekspert. Pange tähele, et sisse esialgsed etapid ureterocele ei arene kliinilised tunnused. Kui eendite tugev suurenemine kusejuha seinas võib põhjustada ebanormaalset survet naaberorganites ja -kudedes, mõjutab niudearteri selline mõju eelkõige neid.
Teine osa kliinilised sümptomid sõltub uriini stagnatsioonist ureterocele õõnsuses. Lisaks on olemas kõrge riskiga urolitiaas uriinina kusejuha peaaegu ümarate õõnsuste ja pideva stagnatsiooni tõttu, mis lõpuks muutub kiviks. Tuleb märkida, et hoolimata sisemine etioloogia haigus, võib ta olla absoluutselt igas vanuses. Patsiendi juuresolekul peaksid ülaltoodud sümptomid viivitamatult konsulteerima uroloogiga, ennekõike õige diagnoosi ja õige ravi saamiseks.
On ka teisi haiguse tunnuseid:
- liiv uriinis;
- veri uriinis;
- oksendada;
- iiveldus;
- valulik urineerimine;
- temperatuuri tõus (kuni 39-40 kraadi);
- kivide spontaanne läbimine.
Urolitiaasi ravi naistel ravimite ja rahvapäraste ravimitega
Esiteks määratakse kivide tekkimise põhjus, nende asukoht ja suurus. Kui patsient tunneb end hästi, saab ise süüa ega kannata valu, ei ole haiglaravi vajalik.
Laboratoorsed meetodid on praktiliselt väheinformatiivsed. Erandiks tuleks pidada ainult sekundaarse urolitiaasiga olukorda, kui üldine uriinianalüüs võib ilmneda liivajälgede kujul. Samal ajal võib kivi suure liikumise ja limaskestale sattumise korral tekkida väike kogus verd. üldine analüüs uriin, mis pole sageli palja silmaga nähtav.
Diagnoosimisel võib kasutada tsüstoskoopiat või urograafiat. Nagu tsüstoskoopias, mis hõlmab optilise seadme sisestamist spetsiaalsesse õõnsusse Põis. Kirurg uurib limaskesta, võib näha täiendav õõnsus, mis pärineb kusejuha tsüstilisest otsast.
Kõige hulgas sagedased haigused Uroloogi praktikas on patsiendid, kelle juurde patsiendid vastuvõtule tulevad, urolitiaas. Pealegi saavad nad sageli selle patoloogia olemasolust teada alles siis, kui moodustunud kivi liigub piki ureetrat (neeru kogumisaparaadist selle all asuvatesse sektsioonidesse).
Pärast kontrastaine intravenoosset manustamist radiograafiliselt teostatud urograafia võib tuvastada ühe kusejuhiga seotud ümmarguse või ovaalse moodustumise, mis on täis kontrasti. Ravi Selle haiguse ravi viiakse läbi alles pärast esimesi sümptomeid. See on lihtsalt operatsioon, mida saab tänapäeval teha erineval viisil.
Väikesed ureteroceled, kui neil on patoloogiline mõju ümbritsevale koele, võivad vajada õõnsuse tsüstoskoopilist kustutamist. Pärast spetsiaalse optilise seadme sisestamist põide otse ureterocelesse sukeldatakse tsüstoskoobi ots, millest sisestatakse spetsiaalne aine. Pärast kompositsiooni kõvenemist suletakse ureterocele õõnsus, muutes selle uriini ringlusest välja.
Haigus on oma olemuselt metaboolne, see tähendab, et selle esinemisele eelnevad mitmesugused biokeemilised häired organismi toimimises. See tingimus selle arengus nõuab mitme põhjuse ja eelsoodumusega tegurite olemasolu, mis koos võivad saada patoloogilise protsessi alguse tõukejõuks.
Meditsiinis nimetatakse seda haigust ka urolitiaasiks. Kahjuks on haigus registreeritud mitte ainult vanemate patsientide seas vanuserühmad, võib see tekkida lapsel ja selle esinemise põhjus ei jää alati selgeks.
Kell suured hulgad patoloogiline turse, eriti kui sellel on patoloogiline mõju ümbritsevale koele, eelistatakse traditsioonilist avatud kirurgiat. Operatsiooni ajal, pärast naha sisselõike tegemist nimmepiirkond, igav ja terav on esile tõstetud kusejuha, mis asub ja ebanormaalsed väljaulatuvad osad. Operatsioon lõpeb haava rebenemise ja pealekandmisega aseptiline side. Operatsioon ureterocele eemaldamiseks.
Taastusravi pärast haigust
Põhimõtteliselt ei saa haigust pidada eriti eluohtlikuks, seega pole taastusravis uroloogiale erilist tähelepanu pööratud. Klassikaliselt kasutatav antibakteriaalne profülaktika sekundaarsed infektsioonid, mida kasutatakse selliste ravimirühmade jaoks nagu tsefalosporiinid ja fluorokinoloonid.
Kui arvestada urolitiaasi sugu, registreeritakse protsess kõige sagedamini meestel (3-4 korda) ja mõlemad neerud on võrdselt sageli kahjustatud. Keskmine vanus selle patoloogiaga patsiendid on 45-50-aastased.
Haiguse klassifikatsioon
Urolitiaasi klassifikatsioon ei põhine mitte ainult selle esinemise põhjustel ja kulgemise kliinilistel variantidel, vaid ka kivide peamistel omadustel.
Lisaks on soovitatav külastada selle haigusega patsiente, et vältida neerukivide teket, näiteks Morshyni või Salemi sanatooriumi, mis on aktiivsete haiguste koht. mineraalne töötlemine ja ülalnimetatud haiguste ennetamine. Lisaks peavad patsiendid jälgima dieettoitumine, eriti vedeliku tarbimise hulga tõttu.
Söömine ja elustiil
Tegelikult ei ole kliiniline toitumine absoluutselt vajalik, kuna sellel on vähe mõju patsiendi seisundile ja taastumisperioodile pärast operatsiooni. Mis puudutab elustiili mõnda aega, siis piirdub see ureetra kateetri kandmisega, mis kõrge vererõhk põies oli vajalik, ei avaldanud patoloogilist toimet õmmeldud kusejuhale ega põhjustanud pärast operatsiooni kaotust.
Kivides sisalduvate komponentide koostise põhjal on tavaks eristada:
- anorgaanilise päritoluga kivid (kaltsium, kaltsiumoksalaat, kaltsiumfosfaat, magneesiumi sisaldavad ja teised);
- orgaanilise päritoluga kivid (uraat, tsüstiin ja teised);
- segatud (polümineraal).
Vastavalt kivide arvule kuseteedes:
Populaarsed ravimeetodid
Ureterocele pole keerukuse tõttu tavaline diagnostiline patoloogia. Kõik katsed kasutada erinevaid ravimeid ja taimseid diureetikume on suunatud ainult haiguse sümptomite kõrvaldamisele, kuid loomulikult mitte selle põhjustele. Seega pole pöördumine traditsiooniliste praktikute ja ravitsejate poole, kes mängivad ainult aega ja viivad patoloogia progresseerumiseni.
Nagu juba mainitud, võib tugev ureterootiline väljund põhjustada selliste struktuuride kokkusurumist nagu niudearter lõppedes vahelduva lonkamisega. Sageli ei ole need patsiendid uroloogiahaiged ja veresoonte kirurgia. Sageli panevad nad vale diagnoosi, mis võib samuti ebaõnnestuda kirurgilised sekkumised. Seetõttu tuleb meeles pidada, et selline sümptom nagu transterrestriaalne zoppia võib viidata mitte ainult haigusele, vaid ka uroloogilistele haigustele.
- üksik kivi (üksik kivi);
- mitu kivi;
- korallikivi.
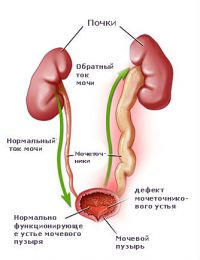
Protsessi lokaliseerimise järgi:
- kivid (või kivid) tupplehtedes (ühe või mõlema neeru);
- kivi vaagnas;
- peal asuv kivi erinevad tasemed kusejuha (ülemine, keskmine või alumine kolmandik);
- kivi põie luumenis;
- kivi kusitis (ureetra).
Esinemise tõttu:
Selle haiguse teine kõige levinum tüsistus on urolitiaas. Nagu juba mainitud, areneb see uriini pideva stagnatsiooni tõttu ureterocele õõnsuses, mis põhjustab kuseteede sete ja arvutuste moodustamine. Haiguse algfaasis kliiniline seisund sellega ei pruugi kaasneda mingeid sümptomeid. Tavaliselt hakkab see pärast arvutamist ärritama põie limaskesta, millega kaasneb valu ja isolatsioon kusitis väike kogus veri.
Kõik muud haiguse tüsistused tekivad tavaliselt pärast operatsiooni. Väga sageli on see kusejuhi rebend armil. See juhtub siis, kui operatsioon vahetult pärast põit ei ulatu ureetra kateetriga. Sellises olukorras võib tekkida põie rõhu tõus ja sellest tulenevalt selle lagunemine.
- esmane urolitiaas (äsja esinev);
- korduv urolitiaas (uute kivide moodustumine);
- jääkurolitiaas (kivide või nende osade olemasolu patsiendi kuseteedes, mida ei saanud ravi ajal eemaldada).
Vastavalt kursuse iseloomule:
- nakatumata;
- nakatunud.
Põhjused
Nagu eespool mainitud, peab patsiendil kivide moodustumise protsessi alustamiseks olema mitu põhjust. See tähendab, et haigus on multietioloogiline.
On loomulik, et kaasasündinud ennetamine haigused tuleks läbi viia enne lapse sündi. Seejärel tuleks tähelepanu pöörata rasedate naiste kokkupuutele kemikaalide ja ravimitega. Olenemata vormist, staadiumist ja ravist ähvardab haigus surnud patsiente harva. Isegi keerulised kliinilised olukorrad, nagu kusejuhi lõhe, ei kujuta sobiva ravi korral ohtu patsiendi tervisele.
Eeldatav täitmine – soodne. Enne ja pärast operatsiooni võib patsiente määrata mis tahes tööle, isegi kui see hõlmab füüsiline töö. Taastumise prognoos on soodne. Praegu kulub diagnoosimiseks ja operatsiooniperioodi korrigeerimiseks kuni täieliku taastumiseni umbes 2 nädalat. Pärast seda eemaldatakse patsient kirurgilistest õmblustest. Mõnel juhul, kui oli halb kohtlemine haavad või ebapiisav antibakteriaalne profülaktika, võib seda märkida kui operatsioonijärgset haava supressiooni.
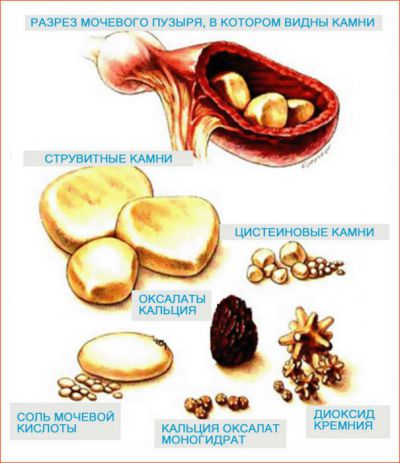
Haigus põhineb mitmesugustel ainevahetushäiretel, mis põhjustavad vastava iseloomuga kivide (uraadi-, oksalaadi-, fosfaadi-, sega- jne) moodustumist.
Tasub esile tõsta urolitiaasi peamised põhjused:
Kaasasündinud kusejuha defektide korral suureneb urolitiaasi tekke oht mitu korda.
Sellistel juhtudel on see ette nähtud spetsiaalsed salvid, nagu levomekool ja üldine periood ravi kestab kuni üks kuu. Kui kivid paiknevad neerudes, ei tekita need mingeid muid kliinilisi sümptomeid peale hematuuria makroskoopiliste episoodide, mis mõnikord tekivad selle tagajärjel. kehaline aktiivsus. Isegi nende episoodide puudumisel esineb uriinianalüüsis sageli mikroskoopilist hägusust. Kui arvutused mobiliseerivad kupud, haaravad need kusiti ja põhjustavad ägedat laienemist tõusuteedülesvoolu, põhjustades niinimetatud "neerukoolikuid".
- Perekonna ajalugu (tõestatud urolitiaasi esinemine lähisugulastel isa või ema poolel).
- Igapäevane monotoonse, tasakaalustamata ja vitamiinideta toidu tarbimine. Eelistage toidus rasvaseid, praetud ja vürtsikas-soolaseid toite. Ebaratsionaalne söömine, ülesöömine enne magamaminekut jne.
- Ebapiisav veekoormuse tase, nimelt väike kogus vedelikku purjus (alla 2 liitri päevas).
- Elades väga kuuma kliimaga kohtades või töötades kuumas poes või halvasti ventileeritavates kohtades, mis põhjustab pidevat dehüdratsiooni ja tugevat keskendumist kuseteede sete.
- Rikkumine metaboolsed protsessid inimestes koos ülekaaluline keha või rasvumine erineval määral ja madal tase igapäevane füüsiline ja füüsiline aktiivsus.
- Numbri kontrollimatu vastuvõtt ravimid(D-vitamiin, askorbiinhape, sulfa ravimid, hormoonid jne).
- Patoloogilised protsessid või kõrvalekalded kuseteede organite arengus (näiteks ureetra kaasasündinud või omandatud ahenemine, uriini tagasivool põiest kusejuhade luumenisse, hobuseraua neer ja teised).
- Neeruhaigused erineva iseloomuga(nefropaatia, krooniline vorm püelonefriit või glomerulonefriit, vähk või tuberkuloossed protsessid elundis), samuti raske trauma.
- Teiste elundite ja süsteemide haigused. Esiteks me räägime endokriinse iseloomuga haiguste kohta (hüpertüreoidism, Conni tõbi, hüperparatüreoidism jne). Seedetrakti süsteemi häired on olulised (näiteks patsiendil kirurgiline sekkumine peal erinevad osakonnad niudesool koos resektsiooniga). Kroonilised põletikulised protsessid vaagnaelundites põhjustavad sageli uriini setete ummistumist ja nakatumist.
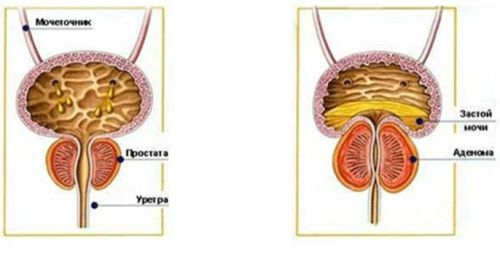
Uriini pikaajalise stagnatsiooni põhjuseks võib olla põletikuline protsess eesnäärme kudedes.
TO kohalikud tegurid haiguse risk hõlmab:
- uriini pikaajaline stagnatsioon erinevatel põhjustel(uriini väljavoolu halvenemine ureetra kitsenduste, kusejuhi patoloogiliste painde või kusiti, radade kokkusurumine väljastpoolt kasvava kasvaja või hematoomiga jne);
- muutus uriini reaktsioonis selle oksüdeerumiseks või leelistamiseks;
- nakkusetekitajate sissetoomine erinevatesse osakondadesse kuseteede.
Arengumehhanism
Vaatamata sellele, et haigus on väga levinud ja meditsiinis tuntud juba üle saja aasta, puudub siiani ühtne arusaam kõigist kivide tekkemehhanismidest.
Patogeneesi peamised seosed on järgmised:
- Mõju all erinevaid tegureid ja mikroorganismid, kuseteede organeid vooderdava epiteeli kihi regeneratsiooniprotsessid on häiritud ja tekib ketendus;
- kehas esinevad kolloidsed ained terve inimene, omandavad lipofoobse struktuuri, mis kiirendab nende üksteise külge liimimise protsessi ja kristalsete masside moodustumist;
- Väikeste kivide moodustumise protsesside ja nende loomulikule lagunemisele suunatud mehhanismide vahel on tasakaalustamatus ( eriline tähendus mängib uriinisetete reaktsiooni).
Sümptomid
Urolitiaasi sümptomid ilmnevad reeglina ainult siis, kui moodustunud kivi liigub mööda ureetrat. Sest patoloogiline seisund Tüüpiline on kliiniliste ilmingute kolmik:
- erineva raskusastmega valu;
- muutused uriini setetes (vere, mäda ja muude komponentide välimus);
- uriini eritumise protsessi rikkumine kuni täieliku anuuriani (obstruktiivne genees).

Valusündroom võib olla püsiv või perioodiline, selle raskusaste varieerub valutavast valust kuni talumatu valuni, mis nõuab patsiendi erakorralist hospitaliseerimist haiglasse.
Esimesed märgid neerukoolikud tekivad ootamatult, tavaliselt täieliku heaolu taustal. Mõnikord provotseeritakse rünnak treeningstress või juua suures koguses vedelikku. Selle esinemine on seotud tugev ärritus närvikiud päikese- ja mesenteriaalne põimik.
Valulike sümptomitega kaasnevad düsuurilise iseloomuga kaebused: sagenenud ja valulik urineerimine, põie tühjendamise protsesside rikkumine. Patsiendid kurdavad üldine nõrkus, vähenenud jõudlus, iiveldustunne ja oksendamine valu tipul (see ei too leevendust).
Urolitiaasi nähud sisse varjatud periood nõrgalt väljendunud või puudub üldse. Mõned patsiendid märgivad perioodiliste ebameeldivate või tõmbavate valude ilmnemist alaseljas ühel või mõlemal küljel. Kõige sagedamini eelneb neile keha füüsiline või veestress.
Enam kui 70% juhtudest on nakkusetekitajad külge kinnitatud, mis muutub põhjuseks põletikulised muutused neerukudedes või muudes kuseteede osades (püelonefriit, tsüstiit ja teised).
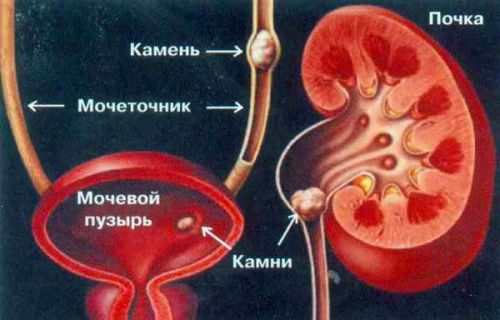
Kivi olemasolu kuseteede erinevatel tasanditel mõjutab valu avaldumist
Urolitiaasi sümptomite raskusaste on sõltuvalt kivi asukohast järgmine:
- Kui kivi on lokaliseeritud neeru püelokalitseaalses aparaadis, siis on patsiendil valutav valu vastava külje nimmepiirkonnas. Valu on seotud muutustega patsiendi kehaasendis ja liikumises. Sageli ilmuvad uriinis vere jäljed.
- Kui kivi on lokaliseeritud kusejuha erinevatel tasanditel, nihkub valu kubeme piirkond, mida iseloomustab selle kiiritamine reie ja suguelundite pinnale. On kaebusi sagedase ja valuliku urineerimise üle. Kui kivi blokeerib täielikult ühe kusejuhi valendiku, muutub valusündroom väljakannatamatuks (neerukoolikud).
- Kivi olemasolu põie luumenis kaasneb valulikud aistingud alakõhus, kus valu kiirgub suguelunditesse, kõhukelmesse või pärasoolde. Esineb tüüpilisi düsuurilisi häireid: sagedane ja valulik urineerimine, mis võib ootamatult katkeda ("voolukatkestuse" sümptom).
Sageli pöörduvad patsiendid arsti poole kiviga, mis on juba möödas, mis on urolitiaasi vaieldamatu tunnus.
Urolitiaas lastel ja rasedatel
Imikute ja rasedate naiste protsessi alguse peamised põhjused on:
- toitumise ja toitumise olemuse häired;
- keha enda kaitsvate omaduste ebatäiuslikkus või nõrgenemine, mis põhjustab ainevahetushäireid;
- Rasedatel mängib rolli kuseteede ummistus, mis on tingitud kasvavast emakast sellele avaldatavast survest.
Üldiselt ei ole selle kategooria patsientide urolitiaasi ravi sümptomitel ja põhimõtetel olulisi erinevusi, mis on seletatav etioloogia ja patogeneesi ühtsusega.
IN lapsepõlves diagnoosimine võib olla keeruline, kuna lapsel on raske oma vanematele ja arstile selgitada, millised kaebused teda vaevavad ja mis täpselt haiget teevad. Seetõttu on väga oluline pöörata tähelepanu lapse kehas esinevatele kõrvalekalletele.

Rasedate naiste urolitiaasi sümptomid võivad olla ebatüüpilised
Sageli tajutakse neerukoolikute rünnakut kui algust töötegevus, mis toob kaasa eksliku vastuvõtu sünnitusosakonda.
Tüsistused
Haiguse kõige levinumad kõrvalnähud on järgmised patoloogilised protsessid:
- kahjustatud neeru põletik, mis on tingitud kuseteede ummistusest (püelonefriidi obstruktiivne vorm);
- kalkulaarne püonefroos (enamasti tekivad neerukudedes mädased õõnsused urolitiaasi korduva vormiga);
- äge neerupuudulikkus (täheldatud ühe neeru urolitiaasiga patsientidel);
- kusejuha, põie või ureetra seina rebend koos septilise seisundi tekkega patsiendil;
- kusejuha valendiku tsikatriaalsed deformatsioonid ja teised.
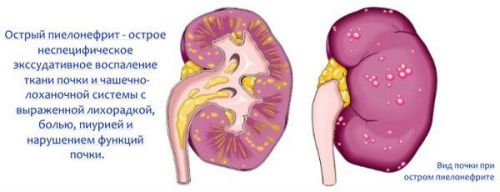
Kõige tavaline tüsistus urolitiaas on põletikuline protsess neerudes (äge püelonefriit)
Diagnostika põhimõtted
Patsiendi kliiniline läbivaatus
Urolitiaasi, nagu iga teise haiguse, diagnoosimine on võimatu ilma hoolikalt kogutud haigusloota. Kus Erilist tähelepanu on vaja pöörata tähelepanu kõikidele riskiteguritele, mis võivad olla haiguse alguse tõukejõuks.
Objektiivse läbivaatuse käigus määrab arst kindlaks nii tugeva valu piirkonna kui ka muu patoloogilised sümptomid, protsessile iseloomulik (lihaspinge eesmises kõhu seina, koputamise positiivne sümptom ja teised).
Laboratoorsed diagnostikad
Kõik patsiendid peavad läbima järgmised uuringud:
- üldine vereanalüüs (esineb märke põletikuline protsess, ESR ja leukotsüütide arvu suurenemine);
- uriini üldine analüüs (muutub uriini setete pH, suureneb leukotsüütide arv - leukotsütuuria, vererakud - tuvastatakse mikro- või makrohematuuria, soolakristallid või erineva päritoluga bakteriaalsed ained);
- biokeemiline vereanalüüs (määrab valgu ja selle fraktsioonide tase, vaba ja seotud kaltsiumi, kreatiniini ja muud näitajad);
- igapäevane uriinianalüüs (kaltsiumi, uraatide, oksalaatide ja muude ainete sisalduse hindamine uriinis);
- uriini kultiveerimine toitainekeskkonnas.
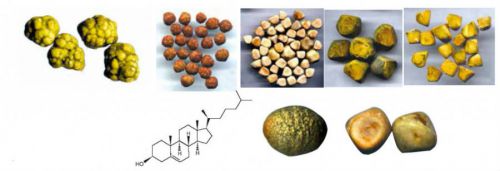
Saadud kivide biokeemilist koostist on vaja uurida röntgendefraktomeetria ja infrapuna spektrofotomeetria abil
Instrumentaalsed diagnostikameetodid
Kõik patsiendid, kellel kahtlustatakse urolitiaasi, läbivad instrumentaalsed uuringud:
- ülevaade röntgenikiirgus, sealhulgas neerude, kusejuhade ja põie projektsiooniala (võimaldab visualiseerida ainult röntgenikiirgusega positiivseid kive);
- ekskretoorset (intravenoosset) urograafiat tehakse alles pärast neerukoolikute rünnaku täielikku kõrvaldamist (meetod aitab arstil hinnata anatoomilisi ja funktsionaalne seisund kuseteede);
- Neerude ultraheli (võimaldab visualiseerida kõiki elundi struktuure, parenhüümi ja kogumisaparaadi seisundit, kivide, haavandite või muude patoloogiliste fookuste olemasolu);
- Neerude CT või MRI (sellel on teistega võrreldes suurim teabesisaldus diagnostilised protseduurid, hädavajalik, kui kivi ei tuvastatud varasemate uuringute käigus).
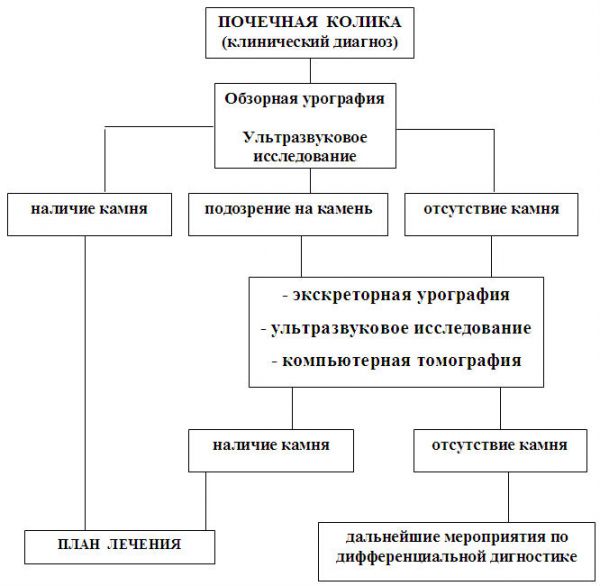
Neerukoolikute ja muude haiguste diferentsiaaldiagnostika
Sageli peab erakorralise meditsiini osakonna arst, kuhu patsient on viidud neerukoolikute rünnakuga, läbi viima selle protsessi üsna raske diagnoosi teiste haigustega, millel on sarnased kliinilised ja laboratoorsed sümptomid.
Kõige sagedamini räägime järgmistest patoloogilistest seisunditest:
- äge pimesoolepõletik (iseloomulik positiivsed sümptomid Shchetkin-Blumberg, Sitkovsky ja teised, väljendunud leukotsütoos ja temperatuurireaktsioon);
- rünnak äge pankreatiit(korduv kõhulahtisus, vöövalu, oksendamine, mis ei too patsiendile leevendust, amülaasi tõus veres ja uriinis);
- maohaavand või kaksteistsõrmiksool, mis on komplitseeritud perforatsiooniga (“pistodataoline” valu, lauakujuline kõht, kõhu kohal kõlab trummiks);
- emakaväline rasedus (anamneesis häire menstruaaltsükli või pikk viivitus, patsiendi tugev kahvatus, tugev valu alakõhus);
- lülisamba destruktiivsete protsesside ägenemine (valu on seotud liikumisega, tuvastatakse suurima valu paravertebraalsed punktid, liikuvus on piiratud selgroog, on iseloomulik destruktiivsete muutuste röntgenpilt).

Ülalkirjeldatud haiguse kinnitamiseks või välistamiseks on patsiendil vajalik kliiniline ja laboratoorne uuring, samuti konsulteerimine spetsialiseeritud spetsialistidega (kirurg, günekoloog, gastroenteroloog ja teised).
Ravi põhiprintsiibid
Urolitiaasi mis tahes vormi on vaja terviklikult ravida, see tähendab, et ravi ei peaks olema suunatud ainult selle kõrvaldamisele. ebameeldivad sümptomid haigus, kuid samuti on vaja blokeerida selle esinemise peamised patogeneetilised seosed.
Urolitiaasi ravi on pole kerge ülesanne, sest võetud meetmete edu sõltub suuresti patsiendi ravist kinnipidamisest ja kõigi meditsiiniliste soovituste järgimisest. Lisateavet haiguse ravimise põhimõtete kohta saate lugeda.
Esiteks algab igasugune urolitiaasi ravi patsiendile sobiva "terapeutilise" dieedi määramisega, mille valik määratakse kindlaks. biokeemiline koostis kivid.
Üldised toitumispõhimõtted on järgmised:
- need tooted, mis sisaldavad keelatud aineid, jäetakse patsiendi dieedist täielikult välja või piiratakse nii palju kui võimalik (näiteks kaltsiumi urolitiaasiga jäetakse välja piim ja piimatooted);
- on vaja teha mitu paastupäevad kuu jooksul (puu- või köögiviljad, kuid ainult nendest, mis on konkreetsele patsiendile lubatud);
- Vajalik on optimeerida veekoguse mahtu, st tarbida päeva jooksul vähemalt 2-2,5 liitrit vedelikku.
Narkootikumide ravi on suunatud kõrvaldamisele valu sündroom, põletikulise ja spastilise komponendi eemaldamine, uriinisetete pH normaliseerimine, diureesi taastamine jne.
Selleks on ette nähtud antibiootikumid lai valik toimed, põletikuvastased ravimid, spasmolüütikumid ja valuvaigistid jne.
Ürdikollektsiooni valik sõltub loodusest ainevahetushäired, mis ajast erinevad vormid urolitiaas on vajalik erinevad tüübid maitsetaimed
Kirurgiline ravi viiakse läbi juhtudel, kui konservatiivsete meetmete mõju puudub täielikult, kivi olemasolu suured suurused või patsiendi heaolu märgatav halvenemine.
Kirurgia viiakse läbi mitmel viisil:
- välise lööklaine litotripsia;
- endoskoopiline sekkumine (transuretraalne litotripsia);
- perkutaanne nefrolitotripsia;
- avatud (õõnes)kirurgia (ureterolitotoomia, püelolitotoomia ja teised).
Valik kirurgiline meetod määratakse kivide suuruse ja arvu, nende asukoha kuseteedes, patsiendi seisundi ja kaasuvate haiguste olemasolu järgi
Sanatooriumi-kuurortiravi on ette nähtud kõigile patsientidele, kellel ei ole sellele vastunäidustusi, kui ka väljaspool äge periood haigused. Patsiente ravitakse mineraalveed sobiv happesus (balneoloogiline ravi).
Urolitiaasi ennetamine
Riskirühma kuuluvatel patsientidel haiguse tekkimise riski minimeerimiseks on vaja järgida järgmisi meetmeid:
- toitumine peaks olema täielik, ratsionaalne ja piisavalt rikastatud;
- Parem on toidust täielikult välja jätta "toidujäätmed", nimelt kiirtoit ja pooltooted;
- oluline on juua piisavalt vedelikku päevas (vähemalt 2-2,5 liitrit);
- Töötamine kuumades kauplustes või kuumades ruumides ei ole soovitatav, magamine ja puhkus peaksid olema täielikud;
- omistatakse erilist tähtsust õigeaegne diagnoos kuseteede ja teiste kehasüsteemide haiguste (endokrinopaatiad, seedetrakti haigused jne) ravi.

Kell ülekaaluline pööratakse tähelepanu selle korrigeerimisele ja laiendatakse igapäevase kehalise aktiivsuse taset
Järeldus
Urolitiaasi diagnoosi saab mõnikord kindlaks teha ainult kiiritus- või Röntgendiagnostika. See tähendab, et protsess kaua aega toimub latentselt, mis võib põhjustada mitmesugused tüsistused.
Kui teie lähisugulastel on esinenud korduvaid neerukoolikute episoode, ei tohiks te uuringuga edasi lükata. Tänu kaasaegne diagnostika Avastada saab ka kõige väiksemaid kive, mida on üsna lihtne adekvaatselt ravida.