थायराइड। हाइपोथायरायडिज्म वजन की समस्याओं का परिणाम है। थायरॉयड ग्रंथि और उसके कार्य
मैंने बात की कि अल्ट्रासाउंड का उपयोग करके थायरॉयड ग्रंथि की नियमित जांच करना क्यों उपयोगी है। उसके बाद, मेल पर बहुत सारे पत्र आए, जिसमें सवाल था कि थायरॉयड ग्रंथि के मानदंड क्या होने चाहिए।
इसलिए, मैंने एक अलग लेख लिखने का फैसला किया ताकि हर कोई जानकारी से परिचित हो सके।
थायरॉयड ग्रंथि गले में, सामने, स्वरयंत्र के नीचे स्थित एक अंग है। इसमें एक तितली का आकार होता है और इसमें दो सममित लोब और एक इस्थमस होते हैं। चूंकि ग्रंथि सीधे त्वचा के नीचे स्थित होती है, इसकी संरचना या संरचना में विचलन का पता एक एंडोक्रिनोलॉजिस्ट द्वारा प्रारंभिक परीक्षा के दौरान भी पैल्पेशन द्वारा लगाया जा सकता है।
ज्यादातर मामलों में सामान्य आकार की थायरॉयड ग्रंथि स्पष्ट नहीं होती है, सिवाय उन मामलों में जहां अत्यधिक पतलापन या रोगी की गर्दन की शारीरिक संरचना इसकी अनुमति देती है।
हालांकि, पैल्पेशन के दौरान ग्रंथि के आकार में उल्लेखनीय वृद्धि के साथ, यह निर्धारित करना आसान है:
- अंग का आकार, उसके पालियों का आकार और समरूपता, कुल आयतन;
- ग्रंथि की गतिशीलता और स्थानीयकरण;
- ग्रंथि ऊतक का घनत्व और स्थिरता;
- नोड्स और वॉल्यूमेट्रिक संरचनाओं की उपस्थिति।
दुर्भाग्य से, हेरफेर अंग के सामान्य आकार को बनाए रखने या कम करने के दौरान संरचनाओं का पता लगाने की अनुमति नहीं देता है, इसलिए, थायरॉयड ग्रंथि की स्थिति के विश्वसनीय निदान के लिए मुख्य विधि अल्ट्रासाउंड है।
अल्ट्रासाउंड पर, थायरॉयड ग्रंथि को एक गोल अंग के रूप में परिभाषित किया जाता है, जो आकार में एक तितली जैसा दिखता है, जिसमें सममित लोब और एक सजातीय संरचना होती है।
- ग्रंथि की मात्रा: महिलाओं में - 15 से 20 सेमी 3 तक, पुरुषों में - 18 से 25 सेमी 3 तक।
- ग्रंथि के लोब के आयाम: लंबाई - 2.5-6 सेमी, चौड़ाई - 1.0-1.8 सेमी, मोटाई - 1.5-2.0 सेमी।
- इस्तमुस मोटाई: 4 से 8 मिमी।
- 2-8 मिमी के व्यास के साथ पैराथायरायड ग्रंथियां, 2 से 8 इकाइयों तक।
सीमा के विभिन्न चिकित्सा स्रोतों में सामान्य संकेतकलोब का आकार और अंग का आयतन भिन्न होता है। आबादी के बीच के अध्ययनों से पता चला है कि आदर्श के औसत मूल्य सापेक्ष हैं - उदाहरण के लिए, निरंतर आयोडीन की कमी वाले क्षेत्रों की आबादी को थायरॉयड ग्रंथि के आकार में ऊपर की ओर एक सामान्य परिवर्तन की विशेषता है, और यह एक नहीं है विकृति विज्ञान।
अक्सर अंग की विषमता होती है - दायां लोब आमतौर पर बाएं से बड़ा होता है, लेकिन ऐसा इसके विपरीत होता है - जैसा कि लतजीव। ऐसे मामले सामने आए हैं जहां स्वस्थ लोगलोब में से एक अविकसित या पूरी तरह से अनुपस्थित था।
पुरुषों और महिलाओं में थायरॉयड ग्रंथि की मात्रा में अंतर लिंग से जुड़ा नहीं है, बल्कि शरीर के शारीरिक और शारीरिक मापदंडों में अंतर के साथ है।
सामान्य थायराइड आकार
यद्यपि महिलाओं में मासिक धर्म चक्र के दौरान थायरॉयड ग्रंथि के अल्ट्रासाउंड डेटा में कुछ उतार-चढ़ाव होते हैं, फिर भी, परीक्षा के दौरान विशेषज्ञ सबसे पहले रोगी की उम्र और वजन को ध्यान में रखते हैं। वयस्कों में, थायरॉयड ग्रंथि का सामान्य आकार भिन्न हो सकता है:
- 40 किलो तक वजन - 12.3 सेमी 3 तक;
- 41-50 किग्रा - 15.5 सेमी3 तक;
- 51-60 किग्रा - 18.7 सेमी3 तक;
- 61-70 किग्रा - 22 सेमी3 तक;
- 71-80 किग्रा - 25 सेमी3 तक;
- 81-90 किग्रा - 28.4 सेमी3 तक;
- 91–100 किग्रा - 32 सेमी3 तक;
- 101-110 किग्रा - 35 सेमी3 तक।
जैसा कि सूची के आंकड़ों से पता चलता है, एक स्वस्थ व्यक्ति में आदर्श की अवधारणा बहुत सापेक्ष होती है और अक्सर औसत संकेतकों से आगे निकल जाती है। इसके अलावा, इन मानदंडों को 1 सेमी 3 या अधिक से अधिक करने की अनुमति है, बशर्ते कि थायरॉयड ग्रंथि का कार्य बिगड़ा न हो।
इसकी पूर्ण कार्यक्षमता के संरक्षण के साथ अंग के व्यक्तिगत अविकसितता (हाइपोप्लासिया) के मामले हैं।
आबादी के लगभग 1/6 में, थायरॉयड ग्रंथि में एक पिरामिडल लोब होता है - इस्थमस के बीच में एक आधार के साथ एक अतिरिक्त संरचनात्मक इकाई - जो व्यक्तिगत मानदंड के वेरिएंट में से एक है। निदान कक्षों के विशेषज्ञ समय-समय पर कुछ रोगियों में अंग के लोबों के बीच एक इस्थमस की अनुपस्थिति का निरीक्षण करते हैं।
पैथोलॉजिकल परिवर्तनों की पहचान करने के लिए, थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा के डेटा का व्यापक विश्लेषण आवश्यक है:
- ग्रंथि की आकृति - स्वस्थ अंगस्पष्ट, यहां तक कि आकृति भी है, जिसका परिवर्तन भड़काऊ प्रक्रिया के विकास को इंगित करता है।
- संरचना - सजातीय ग्रंथि ऊतक आदर्श का एक संकेतक है और इसमें एक विशिष्ट ग्रैन्युलैरिटी है। प्रतिरक्षा भड़काऊ रोगों के विकास के साथ - ऑटोइम्यून थायरॉयडिटिस, फैलाना विषाक्त गण्डमाला - संरचना विषम हो जाती है। कभी-कभी थायरॉयड कोशिकाओं के कुछ एंजाइमों के लिए एंटीबॉडी के उत्पादन में वृद्धि के साथ वृद्ध आयु वर्ग के स्वस्थ लोगों में ग्रंथियों के ऊतकों की विषम संरचना भी पाई जाती है।
- इकोोजेनेसिटी अध्ययन के तहत ऊतक की सामान्य ध्वनिक प्रतिक्रिया विशेषता का एक निश्चित मूल्य है। इकोोजेनेसिटी सामान्य होनी चाहिए, अर्थात। उस निकाय के मानकों को पूरा करें। यदि इकोोजेनेसिटी कम हो जाती है, तो डॉक्टर को एक भड़काऊ प्रक्रिया के विकास पर संदेह हो सकता है। इकोोजेनेसिटी में वृद्धि तीव्र सूजन या रोग परिवर्तनों के विकास का संकेत दे सकती है।
- परिवर्तनों के केंद्र अल्ट्रासाउंड की ध्वनिक प्रतिक्रिया की कमी (hypoechogenicity), अनुपस्थिति (anchoicity) या वृद्धि (hyperechogenicity) की विशेषता वाले क्षेत्र हैं। इस तरह की संरचनाएं सामान्य रूप से नहीं होनी चाहिए, हालांकि छोटे, 4 मिमी तक, एनेकोइक क्षेत्रों की उपस्थिति की अनुमति है - ग्रंथियों के ऊतकों के एकल बढ़े हुए रोम। ऊतक की संरचना में पहचाने जाने वाले पैथोलॉजिकल फ़ॉसी, थायरॉयड ग्रंथि के नोड हैं। नोड्स सिंगल या मल्टीपल हो सकते हैं। एकान्त छोटे पिंड (1-3 मिमी) आमतौर पर उपचार योग्य नहीं होते हैं और अक्सर समय के साथ अपने आप गायब हो जाते हैं। एक नियम के रूप में, 3 मिमी से बड़ी संरचनाओं को निदान के स्पष्टीकरण की आवश्यकता होती है।
- लिम्फ नोड्स की स्थिति - बाद वाले में स्पष्ट, यहां तक कि आकृति, कोई सिस्ट और सामान्य आकार (बढ़े हुए नहीं) होना चाहिए।
थायराइड अल्ट्रासाउंड क्या दिखाता है?
कोलाइड नोड्स- संरचनाएं, जो अतिवृद्धि वाले रोम हैं। ये सौम्य घाव हैं जो लगभग कभी भी घातक ट्यूमर में नहीं बदलते हैं।
ग्रंथ्यर्बुदएक सौम्य ट्यूमर जिसे शल्य चिकित्सा द्वारा निकालने की आवश्यकता होती है। एक रेशेदार कैप्सूल की उपस्थिति इसे अन्य विकृति से अलग करने की अनुमति देती है। यह उम्र के साथ विकसित होता है, मुख्यतः महिलाओं में।
पुटी- द्रव से भरा गठन। आमतौर पर देखने योग्य।
थायराइड कैंसर- एक खतरनाक एकल नोड जिसमें स्पष्ट सीमाएँ और एक खोल नहीं होता है। फरक है तेजी से विकास, लिम्फ नोड्स के साथ तत्काल हटाने के अधीन है।
जब एक नियोप्लाज्म का पता चलता है, तो रोगी से गुजरता है अतिरिक्त शोध- डोप्लरोग्राफी या इलास्टोग्राफी, किसी अंग के जहाजों में रक्त प्रवाह की तीव्रता में परिवर्तन और मौजूदा संरचनाओं के सेलुलर और ऊतक संरचना में परिवर्तन का आकलन करने के लिए। यदि आवश्यक हो, किया गया सुई बायोप्सीके लिये ऊतकीय विश्लेषणअल्ट्रासाउंड पर्यवेक्षण के तहत।
फैलाना विषाक्त गण्डमाला- ग्रंथि की मात्रा में वृद्धि और कई नोड्स के गठन के कारण इसकी संरचना की विविधता से प्रकट होने वाली बीमारी।
सूजन संबंधी बीमारियां (थायरॉयडाइटिस)- टॉन्सिलिटिस, ब्रोंकाइटिस, निमोनिया, सार्स के बाद जटिलताओं के रूप में उत्पन्न होने वाले संक्रामक और वायरल मूल के तीव्र और सूक्ष्म थायरॉयडिटिस के बीच अंतर; रेशेदार थायरॉयडिटिस - इसके रेशेदार घटक की प्रचुर वृद्धि के परिणामस्वरूप ऊतक की सूजन; ऑटोइम्यून क्रोनिक थायरॉयडिटिस - थायरॉयड कोशिकाओं को विदेशी के रूप में देखने के लिए शरीर की एक विशेषता, जिसके परिणामस्वरूप एक भड़काऊ प्रक्रिया होती है।
थायरॉयड ग्रंथि का गण्डमाला- ऊतक वृद्धि के कारण मात्रा में वृद्धि। यूथायरॉइड गोइटर अंग के कार्य को प्रभावित नहीं करता है, हाइपो- और हाइपरथायरॉइड गोइटर संबंधित शिथिलता से जुड़े होते हैं। शायद पर्यावरण में आयोडीन की कम सामग्री वाले क्षेत्रों की आबादी के साथ-साथ गर्भावस्था के दौरान थायरॉयड ग्रंथि के कुछ अतिवृद्धि के बीच स्थानिक गण्डमाला का विकास।
थायरॉयड ग्रंथि का हाइपोप्लासिया- अंग के जन्मजात अविकसितता के कारण अंतःस्रावी विकारमाँ की गर्भावस्था के दौरान या शरीर में आयोडीन का अपर्याप्त सेवन।
थायराइड शोष- हाइपोथायरायडिज्म के विकास के साथ संयोजी ऊतक के साथ ग्रंथि ऊतक के क्रमिक प्रतिस्थापन के परिणामस्वरूप इसके आकार में कमी, निरंतर प्रतिस्थापन चिकित्सा की आवश्यकता होती है।
इस प्रकार, एंडोक्रिनोलॉजिस्ट द्वारा सटीक निदान करते समय, रोगी के स्वास्थ्य के अन्य संकेतकों के संयोजन में अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड) के परिणामों का विश्लेषण किया जाता है। शिकायतों का समूह व्यक्तिगत लक्षण, सबकी भलाई, रक्त परीक्षण और कार्यात्मक नैदानिक डेटा डॉक्टर को आदर्श और विकृति विज्ञान की व्यक्तिगत सीमाओं को निर्धारित करने और रोगी के इलाज के लिए इष्टतम साधन चुनने की अनुमति देता है।
प्रिय पाठकों, यदि आपके कोई प्रश्न हैं, तो उन्हें टिप्पणियों में पूछें, मैं उन्हें विस्तार से उत्तर देने का प्रयास करूंगा।
परिचय
थायरॉयड ग्रंथि, ग्रंथि आंतरिक स्रावएक तितली के आकार के समान, एक अनूठा अंग है।
प्राचीन दार्शनिकों ने इसे अग्नि से जोड़ा, जिससे शरीर के लिए इसके महत्व पर बल दिया गया। आकार में बहुत छोटा, महिलाओं में 18 मिली और पुरुषों में 25 मिली से अधिक नहीं, यह लगभग सभी जीवन प्रक्रियाओं में शामिल होता है। इसके बिना मानव शरीर का कार्य असंभव है। वृद्धि और विकास, चयापचय प्रक्रियाएं, श्वसन, पाचन ... थायरॉइड की शिथिलता शरीर की सभी प्रणालियों के काम में कई समस्याएं पैदा करती है।
हाल के वर्षों में, थायरॉयड ग्रंथि के काम में पहचाने गए विकारों वाले लोगों की संख्या में तेजी से वृद्धि हुई है: फैलाना और गांठदार गण्डमाला, ग्रेव्स रोग, ऑटोइम्यून थायरॉयडिटिस, ऑन्कोलॉजिकल रोग। निराशाजनक आंकड़ों के पर्याप्त कारण हैं: पर्यावरणीय गिरावट, मानव शरीर की प्रतिरक्षा रक्षा में कमी, आयोडीन की कमी, नियोजित चिकित्सा रोकथाम की कमी, असंतुलित पोषण, एक उत्तेजक कारक के रूप में तनाव। वर्तमान में, थायरॉयड रोग अंतःस्रावी तंत्र के रोगों की सूची में अग्रणी हैं।
थायराइड रोगों के उपचार और रोकथाम के बारे में काफी कुछ लिखा जा चुका है, इंटरनेट पर आप इस बीमारी से निपटने के लिए टिप्स और ट्रिक्स पा सकते हैं। हालांकि, यह याद रखना चाहिए कि दवाओं के उपचार, चयन और नुस्खे को एक विशेषज्ञ - एक एंडोक्रिनोलॉजिस्ट द्वारा नियंत्रित किया जाना चाहिए। और इससे पहले कि आप उपचार के किसी भी तरीके का उपयोग करना शुरू करें, आपको डॉक्टर से परामर्श करने की आवश्यकता है।
इस पुस्तक में, हम थायरॉयड ग्रंथि की संरचनात्मक विशेषताओं, इसके कार्यों, इस महत्वपूर्ण अंग के रोगों के बारे में बात करेंगे, साथ ही उपयोगी सलाह देंगे और थायराइड रोगों की जांच और उपचार के तरीकों के बारे में बात करेंगे।
अध्याय 1 थायराइड ग्रंथि
"तितली" आयोडीन पर उड़ती है, इसके बिना नहीं उड़ती!
थायरॉयड ग्रंथि और उसके कार्य
थायरॉयड ग्रंथि अंतःस्रावी तंत्र की एक ग्रंथि है जो आयोडीन का भंडारण करती है और आयोडीन युक्त हार्मोन का उत्पादन करती है: थायरोक्सिनतथा ट्राईआयोडोथायरोनिन,जो चयापचय के नियमन और व्यक्तिगत कोशिकाओं के विकास के साथ-साथ पूरे शरीर में शामिल हैं।
ग्रंथि, अंतःस्रावी तंत्र के अन्य अंगों के साथ, अपना मुख्य कार्य करती है: यह शरीर के आंतरिक वातावरण की स्थिरता बनाए रखती है, जो इसके सामान्य कामकाज के लिए आवश्यक है।
थायरॉयड ग्रंथि थायरॉयड उपास्थि के नीचे स्थित होती है और इसमें एक तितली का आकार होता है (चित्र 1 देखें)।
चावल। 1. थायरॉइड ग्रंथि के आकार की तुलना "H" अक्षर से या तितली से की जा सकती है
रोचक तथ्य:
दूसरी शताब्दी ईसा पूर्व में थायरॉयड ग्रंथि का संक्षिप्त रूपात्मक विवरण। ईसा पूर्व इ। गैलेन द्वारा दिया गया। उन्होंने इसे मुखर तंत्र का हिस्सा माना।
थायरॉइड ग्रंथि वेसालियस का अध्ययन जारी रखा।
और इस अंग का नाम बार्टन ने 1656 में दिया था। वह इसके आकार और उद्देश्य से आगे बढ़ा: यह एक ढाल की तरह, गर्दन पर स्थित अंगों की रक्षा करता है।
आंतरिक स्राव के कार्य की अवधारणा, जो थायरॉयड ग्रंथि द्वारा की जाती है, राजा द्वारा तैयार की गई थी।
कार्लिंग ने बाद में बिना थायरॉयड ग्रंथि वाले लोगों में क्रेटिनिज्म का वर्णन किया।
ग्रंथि में दो लोब और एक इस्थमस होते हैं। इस्थमस थायरॉयड ऊतक का एक हिस्सा है जो दाएं और बाएं लोब को जोड़ता है। यह दूसरे या तीसरे श्वासनली वलय के स्तर पर स्थित होता है।
पार्श्व लोब श्वासनली को घेर लेते हैं और संयोजी ऊतक द्वारा इससे जुड़े होते हैं।
एक अतिरिक्त, पिरामिडल लोब इस्थमस या लोब में से एक से निकल सकता है। यह एक लंबी प्रक्रिया है जो थायरॉइड कार्टिलेज या हाइपोइड हड्डी के ऊपरी हिस्से तक पहुंचती है।
अतिरिक्त अनुपात को विचलन नहीं माना जाता है, बल्कि यह जीव की एक व्यक्तिगत विशेषता है (चित्र 2 देखें)।
थायरॉइड ग्रंथि गर्दन के मध्य तीसरे भाग में स्थित होती है। अपना हाथ गर्दन पर चलाएँ और आप देखेंगे कि घना कार्टिलेज आपके निगलने पर हिल जाता है। यह थायरॉइड कार्टिलेज है। पुरुषों में, यह महिलाओं की तुलना में बड़ा होता है, और इसे आदम का सेब कहा जाता है।

चावल। 2. थायरॉइड ग्रंथि के निचले हिस्से छोटे और चौड़े होते हैं, जबकि ऊपर वाले ऊंचे, संकरे और थोड़े अलग होते हैं।
थायरॉयड उपास्थि कुछ हद तक थायरॉयड ग्रंथि को कवर करती है, इसका ऊपरी ध्रुव उस तक पहुंचता है। इसे अपने कार्यों से इसका नाम मिला: यह एक ढाल के रूप में कार्य करता है, गर्दन पर पड़े महत्वपूर्ण अंगों को कवर करता है।
ग्रंथि की मुख्य विशेषताएं:वजन, ऊंचाई और शेयरों की चौड़ाई, मात्रा।
एक वयस्क मानव की थायरॉइड ग्रंथि का वजन औसतन 20-40 ग्राम होता है, जबकि नवजात शिशु में यह केवल 2-3 ग्राम होता है।
आम तौर पर, थायरॉयड ग्रंथि के लोब की ऊंचाई और चौड़ाई क्रमशः 3-4 और 1-2 सेमी होती है, और चौड़ाई 7-11 सेमी होती है।
यह समझने के लिए कि क्या थायरॉयड ग्रंथि बढ़ी हुई है, डॉक्टर इसे देखता है (जांच करता है) और प्रत्येक लोब के आकार की तुलना रोगी के हाथ पर अंगूठे के टर्मिनल नेल फालानक्स के आकार से करता है। आम तौर पर, उनका आकार समान होना चाहिए।
अपनी उंगलियों को देखें और आप देखेंगे कि आपका थायरॉयड कितना बड़ा होना चाहिए (चित्र 3 देखें)।

चावल। 3. अंगूठे का नाखून फलन
विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) थायराइड के आकार के तीन डिग्री को अलग करता है, जिसका मूल्यांकन डॉक्टर परीक्षा और तालमेल के दौरान करता है (तालिका 1)।
तालिका एक
थायराइड आकार की डिग्री

यदि एक गण्डमाला का पता चला है, तो आपको समझना चाहिए कि थायरॉयड ग्रंथि का आयतन क्या है। यह आगे की उपचार योजना और अनुवर्ती कार्रवाई के लिए महत्वपूर्ण है।
आयतन थायरॉयड ग्रंथि के आकार का मुख्य संकेतक है।
आम तौर पर, यह महिलाओं में 18 मिली और पुरुषों में 25 मिली तक होता है।
अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड) के दौरान एक विशेष सूत्र का उपयोग करके थायरॉयड ग्रंथि की मात्रा की गणना की जाती है।
थायरॉयड ग्रंथि फॉलिकल्स से बनी होती है। फॉलिकल्स थायरोसाइट्स (थायरॉयड कोशिकाओं) के समुदाय हैं, ये विभिन्न आकृतियों के बंद खोखले गठन हैं। उनकी दीवारें कोशिकाओं द्वारा बनाई जाती हैं जो कोलाइड का उत्पादन करती हैं - एक गाढ़ा पीला श्लेष्म तरल।
सबसे छोटे फॉलिकल्स का व्यास 0.03 से 0.1 मिमी होता है, और उनका औसत आकार 0.15 मिमी होता है। थायरॉयड ग्रंथि के अनुप्रस्थ खंड पर सबसे बड़े रोम को नग्न आंखों से देखा जा सकता है।
थायराइड हार्मोन
थायरॉयड ग्रंथि एक अंतःस्रावी ग्रंथि है। इसका मुख्य कार्य हार्मोन का उत्पादन है, जिसमें आयोडीन शामिल है, जिसके बिना शरीर का सामान्य कामकाज असंभव है (चित्र 4)।
थायराइड हार्मोन चयापचय, ऊतकों और अंगों की परिपक्वता की प्रक्रियाओं को नियंत्रित करते हैं, और मानसिक गतिविधि को सक्रिय करते हैं। वे सक्रिय वृद्धि, कंकाल की हड्डियों के निर्माण, महिलाओं में - स्तन ग्रंथियों के विकास के लिए आवश्यक हैं।
ग्रीक में "हार्मोन" शब्द - "मैं उत्साहित हूं", "मैं प्रोत्साहित करता हूं"। इसे बेलिस और स्टार्लिंग द्वारा चिकित्सा पद्धति में पेश किया गया था। थायरोक्सिन की खोज अमेरिकी ई. केंडल ने 1914 में की थी और 1927 में सी. हैरिंगटन ने इसे पहली बार संश्लेषित किया था। थायराइड हार्मोन के उत्पादन में कमी बचपनशरीर की वृद्धि रुक जाती है। ऐसे में आपको तुरंत डॉक्टर से सलाह लेनी चाहिए!
जैसा कि पहले ही उल्लेख किया गया है, थायरॉयड ग्रंथि थायराइड हार्मोन का उत्पादन करती है: थायरोक्सिन और ट्राईआयोडोथायरोनिन।
दूसरे तरीके से, थायरोक्सिन को T4 कहा जाता है, क्योंकि इसमें चार आयोडीन परमाणु होते हैं। मानव शरीर के रक्त और ऊतकों में, T4 हार्मोन T3 हार्मोन - ट्राईआयोडोथायरोनिन में परिवर्तित हो जाता है, जिसमें तीन आयोडीन परमाणु होते हैं।
प्रारंभ में, थायरॉयड ग्रंथि 70% T4 और 30% T3 का उत्पादन करती है, लेकिन T3 की मुख्य मात्रा शरीर में T4 के टूटने के दौरान बनती है।
हार्मोन के जैविक प्रभाव को इस प्रकार महसूस किया जाता है: हार्मोन रिसेप्टर से जुड़ जाता है और इसके साथ जुड़कर, अंग की कोशिका में पहले से ही प्रतिक्रियाओं की एक श्रृंखला को ट्रिगर करता है।
चूंकि थायराइड हार्मोन शरीर के विकास, उचित चयापचय और ऊर्जा के लिए जिम्मेदार हैं, रिसेप्टर्स हर जगह हैं: मस्तिष्क में और मानव शरीर के सभी ऊतकों में।
थायराइड हार्मोन के कार्य इस प्रकार हैं:
कोशिकाओं में ऑक्सीडेटिव प्रतिक्रियाओं की तीव्रता में वृद्धि;

चावल। 4. थायरॉइड ग्रंथि का मुख्य कार्य हार्मोन का उत्पादन होता है, जिसके बिना शरीर का सामान्य कामकाज असंभव है।
माइटोकॉन्ड्रिया, कोशिका झिल्ली में होने वाली प्रक्रियाओं को प्रभावित करना;
मुख्य तंत्रिका केंद्रों की हार्मोनल उत्तेजना बनाए रखें;
भाग लेना सामान्य कामकाजहृदय की मांसपेशी;
प्रतिरक्षा प्रणाली के कामकाज को सुनिश्चित करें: संक्रमण से लड़ने के लिए जिम्मेदार टी-लिम्फोसाइटों के निर्माण को प्रोत्साहित करें।
थायरॉयड ग्रंथि को सक्रिय रूप से रक्त की आपूर्ति की जाती है, इसमें बहुत अधिक रक्त वाहिकाएं होती हैं।
सक्रिय रक्त की आपूर्ति चार मुख्य धमनियों द्वारा की जाती है। दो सुपीरियर थायरॉइड धमनियां उत्पन्न होती हैं
बाहरी कैरोटिड, और दो निचले वाले - थायरॉयड ग्रीवा सबक्लेवियन धमनियों से।
ग्रंथि से रक्त का बहिर्वाह युग्मित शिराओं के माध्यम से होता है। यह 4-6 मिली/मिनट/जी है और गुर्दे और मस्तिष्क में रक्त के प्रवाह से थोड़ा अधिक है।
पहले, थायरॉयड ग्रंथि को सक्रिय रक्त की आपूर्ति ने इस अंग पर सर्जरी के दौरान कठिनाइयां पैदा कीं। सर्जन थियोडोर कोचर ने थायरॉयड सर्जरी के लिए सुरक्षित दृष्टिकोण विकसित किया, जिसके लिए उन्होंने प्राप्त किया नोबेल पुरुस्कार. और यह थायरॉयड ग्रंथि को रक्त की आपूर्ति की विशेषताओं का ज्ञान था जिसने उन्हें सर्जिकल हस्तक्षेप की एक निश्चित रणनीति विकसित करने में मदद की।
थाइमस ग्रंथि (थाइमस या थाइमस ग्रंथि) मानव प्रतिरक्षा और हेमटोपोइजिस का एक अंग है, जो कुछ प्रकार की श्वेत रक्त कोशिकाओं के संश्लेषण के लिए जिम्मेदार है। ग्रंथि सीधे बेहतर मीडियास्टिनम में उरोस्थि के पीछे स्थित होती है। शायद ही कभी, वसायुक्त ऊतक में, थायरॉयड ग्रंथि की मोटाई में थाइमस लोब्यूल्स का एक असामान्य स्थान पोस्टीरियर मीडियास्टिनमया गर्दन की मांसपेशियों के बीच। इस व्यवस्था को अपभ्रंश कहा जाता है और यह दुनिया की एक चौथाई आबादी में होती है। थाइमस ग्रंथि के असामान्य स्थान के लिए एक पूर्वगामी कारक जन्मजात हृदय दोष है।
अंग में एक गुलाबी-भूरे रंग का रंग होता है और एक लोब वाली संरचना के साथ एक नरम बनावट होती है। एक स्वस्थ थाइमस में दो बड़े लोब होते हैं और दो दांतों के साथ एक कांटे के आकार का होता है, जिसने अंग के दूसरे नाम को जन्म दिया। एक क्षतिग्रस्त ग्रंथि अपना आकार बदल सकती है। ऊपर से, लोब ग्रंथि की मोटाई में फैले पुलों के साथ एक संयोजी ऊतक कैप्सूल से ढके होते हैं। पुल लोब को छोटे लोब में विभाजित करते हैं। नवजात और शिशु में ग्रंथि का द्रव्यमान लगभग 15-17 ग्राम होता है, आकार 4-5 सेमी से अधिक नहीं होता है, और मोटाई 0.5 सेमी होती है। थाइमस यौवन की शुरुआत तक अपने अधिकतम आकार तक पहुंच जाता है - 8-16 सेमी लंबाई में, और द्रव्यमान दो गुना बढ़ जाता है। उसके बाद, वयस्कों में, ग्रंथि धीरे-धीरे एक विपरीत विकास से गुजरती है - इनवॉल्यूशन - और व्यावहारिक रूप से इसके आसपास के वसायुक्त ऊतक के साथ विलीन हो जाती है। आक्रमण शारीरिक (उम्र से संबंधित) और आकस्मिक - शरीर पर तनावपूर्ण प्रभावों के तहत हो सकता है।
थाइमस को आंतरिक वक्ष धमनी, महाधमनी और थायरॉयड धमनियों की शाखाओं द्वारा आपूर्ति की जाती है। निकल भागना खून आ रहा हैआंतरिक वक्षीय और ब्राचियोसेफेलिक नसों के साथ। यह वेगस नसों की शाखाओं और सहानुभूति ट्रंक द्वारा संक्रमित है।
थाइमस का ऊतक विज्ञान
थाइमस एक्टोडर्म से विकसित होता है और इसमें उपकला और हेमटोपोइएटिक मूल की कोशिकाएं होती हैं। परंपरागत रूप से, थाइमस ग्रंथि के पूरे पदार्थ को कॉर्टिकल और सेरेब्रल में विभाजित किया जाता है। प्रांतस्था में शामिल हैं:
- कोशिकाएं जो हेमेटो-थाइमिक बाधा बनाती हैं - सहायक कोशिकाएं;
- स्टेलेट कोशिकाएं जो हार्मोन स्रावित करती हैं;
- "नानी" कोशिकाएं, जिन प्रक्रियाओं के बीच टी-लिम्फोसाइट्स विकसित और परिपक्व होते हैं;
- टी-लिम्फोसाइट्स - सफेद रक्त कोशिकाएं;
- थाइमिक मैक्रोफेज।
मज्जा में शामिल है एक बड़ी संख्या कीपरिपक्व टी-लिम्फोसाइट्स। जब ये कोशिकाएं अपने विकास के सभी चरणों से गुजरती हैं, तो उन्हें रक्तप्रवाह में शिराओं और शिराओं के माध्यम से भेजा जाता है, जो प्रतिरक्षा कार्य करने के लिए तैयार होती हैं।
इस प्रकार, टी-लिम्फोसाइट प्रकट होता है और कॉर्टिकल पदार्थ में परिपक्व होना शुरू होता है, और फिर, जैसे-जैसे यह परिपक्व होता है, यह मज्जा में गुजरता है। यह प्रक्रिया लगभग 20-22 दिनों तक चलती है।
जैसे ही वे प्रांतस्था से मज्जा और मज्जा से सामान्य परिसंचरण में जाते हैं, टी-लिम्फोसाइट्स चयन से गुजरते हैं - सकारात्मक और नकारात्मक चयन। इसके दौरान, कोशिकाएं एलियन को पहचानना "सीखती हैं" और खुद को एलियन से अलग करती हैं। वैज्ञानिकों के अनुसार, केवल 3-5% टी कोशिकाएं चयन के दोनों चरणों से गुजरती हैं और प्रणालीगत परिसंचरण में प्रवेश करती हैं। चयन आपको यह निर्धारित करने की अनुमति देता है कि कौन सी कोशिकाएं पूरी तरह से अपना कार्य करती हैं, और जिन्हें रक्तप्रवाह में छोड़ने की आवश्यकता नहीं है।
थाइमस किन प्रक्रियाओं को नियंत्रित करता है?
थाइमस की मुख्य भूमिका कोशिकाओं के विभेदन और परिपक्वता में होती है टी सेल इम्युनिटी- टी-लिम्फोसाइट्स। इन कोशिकाओं के उचित विकास और चयन से विदेशी पदार्थों के लिए कई रिसेप्टर्स का निर्माण होता है और परिणामस्वरूप, उनके संपर्क में प्रतिरक्षा प्रतिक्रिया होती है।
थाइमस ग्रंथि का दूसरा कार्य हार्मोन का संश्लेषण है, जैसे:
- थाइमोसिन;
- थाइमुलिन;
- थायमोपोइटिन;
- इंसुलिन जैसी वृद्धि कारक -1;
- थाइमिक हास्य कारक।
थाइमस हार्मोन टी-लिम्फोसाइटों के कार्य और उनकी गतिविधि की डिग्री को प्रभावित करते हैं। कई अध्ययनों ने केंद्रीय तंत्रिका तंत्र पर थाइमिक हार्मोन के सक्रिय प्रभाव को दिखाया है।
Thymosin
यह हार्मोन एक पॉलीपेप्टाइड प्रोटीन है जो अंग स्ट्रोमा के उपकला कोशिकाओं में संश्लेषित होता है और निम्नलिखित कार्य करता है:
- कैल्शियम चयापचय को नियंत्रित करके मस्कुलोस्केलेटल सिस्टम के विकास का विनियमन;
- कार्बोहाइड्रेट चयापचय का विनियमन;
- पिट्यूटरी हार्मोन का बढ़ा हुआ संश्लेषण - गोनैडोट्रोपिन;
- यौवन से पहले टी-लिम्फोसाइटों के संश्लेषण में वृद्धि;
- एंटीट्यूमर रक्षा का विनियमन।
इसकी अपर्याप्त गतिविधि या स्राव के साथ, मानव शरीर में टी-सेल विफलता विकसित होती है - कोशिकाओं की पूर्ण अनुपस्थिति तक। नैदानिक रूप से, यह संक्रमण से सुरक्षा में तेज कमी, गंभीर और के प्रभुत्व से प्रकट होता है असामान्य रूपसंक्रामक रोग।
थायमोपोइटिन
थाइमोपोइटिन एक 49 अमीनो एसिड पेप्टाइड हार्मोन है। यह प्रांतस्था और मज्जा में टी कोशिकाओं के भेदभाव और परिपक्वता में शामिल है और यह निर्धारित करता है कि एक विशेष कोशिका कितने प्रकार के टी लिम्फोसाइटों में परिपक्व होती है।
हार्मोन का एक अन्य कार्य न्यूरोमस्कुलर ट्रांसमिशन को अवरुद्ध करना है। इसमें इम्युनोमोड्यूलेशन का गुण भी होता है - यह हार्मोन की क्षमता है, यदि आवश्यक हो, तो टी-कोशिकाओं के संश्लेषण और गतिविधि को दबाने या बढ़ाने के लिए।
टिमुलिन
प्रोटीन हार्मोन थाइमुलिन टी-सेल भेदभाव के अंतिम चरण को प्रभावित करता है। यह कोशिका की परिपक्वता और विदेशी एजेंटों की पहचान को उत्तेजित करता है।
से सामान्य प्रभावशरीर पर, इंटरफेरॉन के उत्पादन में वृद्धि और फागोसाइटोसिस को बढ़ाकर एंटीवायरल और जीवाणुरोधी सुरक्षा में वृद्धि होती है। थाइमुलिन ऊतक पुनर्जनन को भी तेज करता है। थाइमुलिन का निर्धारण थाइमस रोगों के उपचार की प्रभावशीलता का मूल्यांकन करने में निर्णायक होता है।
अन्य हार्मोन
अपनी तरह से रासायनिक संरचनाइंसुलिन जैसा विकास कारक -1 इंसुलिन के समान है। कोशिकाओं के भेदभाव, विकास और वृद्धि के तंत्र को नियंत्रित करता है, ग्लूकोज चयापचय में भाग लेता है। मांसपेशियों की कोशिकाओं में, हार्मोन में वृद्धि-उत्तेजक गतिविधि होती है, चयापचय को स्थानांतरित करने और वसा जलने में वृद्धि को बढ़ावा देने में सक्षम है।
थाइमस ह्यूमरल फैक्टर शरीर में लिम्फोसाइटों के प्रजनन को उत्तेजित करने के लिए जिम्मेदार होता है।
थाइमस ग्रंथि के रोग
थाइमस के रोग व्यावहारिक रूप से वयस्कों में नहीं होते हैं, सबसे अधिक बार पैथोलॉजी एक वर्ष से कम उम्र के बच्चों में दर्ज की जाती है। थाइमस के सबसे आम और सबसे अधिक अध्ययन किए गए रोग हैं:
- मेडैक सिंड्रोम;
- डिजॉर्ज सिंड्रोम;
- मियासथीनिया ग्रेविस;
- विभिन्न ट्यूमर।
थाइमिक स्ट्रोमा की सूजन दुर्लभ है।
थाइमस ग्रंथि के ट्यूमर में निम्नलिखित शामिल हैं:
- थाइमोमा और हाइपरप्लासिया - सौम्य नियोप्लाज्म जिसमें ग्रंथि आकार में बढ़ जाती है;
- हाइपोप्लासिया, या अंग का अविकसित होना;
- टी-सेल लिंफोमा;
- ल्यूकेमिया या कैंसर में परिवर्तन के साथ प्री-टी-लिम्फोब्लास्टिक ट्यूमर;
- न्यूरोएंडोक्राइन ट्यूमर।
थाइमस रोगों में कई प्रकार की नैदानिक अभिव्यक्तियाँ होती हैं, लेकिन कुछ लक्षण सभी के लिए सामान्य होते हैं:
- सांस की विफलता;
- पलकों का भारीपन;
- अत्यंत थकावट;
- मांसपेशियों में कमजोरी और शायद ही कभी मांसपेशियों में दर्द;
- संक्रमण के प्रतिरोध में कमी।
थाइमस के अधिकांश रोग बच्चे के जीवन के लिए खतरनाक होते हैं, इसलिए, यदि थाइमस की विकृति का संदेह है, तो एक प्रतिरक्षाविज्ञानी और एक हेमटोलॉजिस्ट के तत्काल परामर्श आवश्यक हैं।
डॉक्टर की परीक्षा योजना में शामिल हैं:
- सामान्य और जैव रासायनिक विश्लेषणरक्त;
- थाइमस हार्मोन की गतिविधि का निर्धारण;
- इम्युनोग्राम;
- ग्रंथि का अल्ट्रासाउंड।
एक कोलाइडल थायरॉयड नोड्यूल क्या है?
थायरॉयड ग्रंथि के कोलाइडल नोड्यूल, यह क्या है? यह एक विकृति है जो उपस्थिति की विशेषता है सौम्य रसौली. उनकी उपस्थिति मानव जीवन के लिए खतरनाक नहीं है, लेकिन अंतःस्रावी तंत्र के रोगों के निदान में महत्वपूर्ण भूमिका निभाती है। थायरॉयड ग्रंथि में कोलाइडल नोड्स एंडोक्रिनोलॉजिस्ट के अधिकांश रोगियों में पाए जाते हैं, लेकिन अक्सर वे सौम्य होते हैं। एक कोलाइड एक चिपचिपा द्रव्यमान है जो ग्रंथि के कूप को भरता है, इसलिए इसे असामान्य नहीं माना जाता है यह शरीर. ऐसा पदार्थ थायराइड हार्मोन के उत्पादन के लिए जिम्मेदार ऊतकों में बनता है। सूक्ष्म विश्लेषण से पता चलता है कि नोड में ग्रंथि कोशिकाएं, रक्त और कोलाइड होते हैं। इसमें विदेशी समावेशन शामिल नहीं है, जिसका अर्थ है कि यह स्वास्थ्य के लिए सुरक्षित है।
रोग के विकास के कारण
थायराइड ग्रंथि की भूमिका मानव शरीरको कम करके आंका नहीं जा सकता। अंग, जो अपेक्षाकृत छोटा है, को कई हार्मोन का उत्पादन करना चाहिए जो पूरे शरीर में वितरित होते हैं। पुरानी और संक्रामक बीमारियां, तनाव, प्रतिकूल पर्यावरणीय परिस्थितियां ग्रंथि को त्वरित गति से काम करती हैं, जिससे जैविक और कार्यात्मक विकार. शरीर के कुछ हिस्सों में असमान रूप से हार्मोन का उत्पादन शुरू हो जाता है, जो वासोडिलेशन और ऊतक घनत्व में वृद्धि के साथ होता है। इस प्रकार थायरॉयड ग्रंथि के कोलाइडल नोड्स बनते हैं।
थायरॉयड ग्रंथि में कोलाइड नोड्स के प्रकट होने के मुख्य कारण हैं: प्रतिकूल पर्यावरणीय परिस्थितियां, तनाव, उच्च शारीरिक गतिविधि, पुरानी बीमारियां, शरीर में आयोडीन की कमी, कुपोषण, यौवन, गर्भावस्था। आयोडीन की कमी गांठदार परिवर्तनों का सबसे आम कारण है। क्रीमिया और सुदूर पूर्व में रहने वाले लोगों को छोड़कर, हमारे देश के सभी निवासियों में इस तत्व की कमी है। आयोडीन सबसे महत्वपूर्ण पदार्थ माना जाता है, जिसके बिना थायरॉयड ग्रंथि हार्मोन का उत्पादन नहीं कर सकती है।
नैदानिक तस्वीर
नोड विकास के प्रारंभिक चरणों में, कोई लक्षण प्रकट नहीं होते हैं। अधिक बार डॉक्टर के पास जाने का कारण ग्रंथि के आकार में उल्लेखनीय वृद्धि होती है। इस मामले में, आसपास के ऊतकों पर नोड के यांत्रिक प्रभाव के लक्षण दिखाई देते हैं: अंग के क्षेत्र में दबाव, निगलने और सांस लेने में कठिनाई, गले में खराश, खांसी। पर देर से चरणरोग आवाज के समय और मात्रा को बदल देता है। बड़े जहाजों और तंत्रिका अंत के लगातार निचोड़ने से केंद्रीय तंत्रिका तंत्र प्रभावित हो सकता है: सिरदर्द, चक्कर आना, टिनिटस दिखाई देते हैं। दर्दगर्दन के क्षेत्र में तब होता है जब तेजी से बढ़नाआकार में नोड, रक्तस्राव या भड़काऊ प्रक्रियाओं का परिग्रहण।
प्रचलन के आधार पर रोग प्रक्रियाथायरॉयड ग्रंथि को एक या दोनों तरफ बड़ा किया जा सकता है। यदि नोड का आकार 1 सेमी से अधिक है, तो व्यक्ति स्वयं इसका पता लगा सकता है। थायरॉयड ग्रंथि की शिथिलता की डिग्री के आधार पर, रोग की नैदानिक तस्वीर भिन्न हो सकती है। हाइपोथायरायडिज्म के लक्षण तब प्रकट होते हैं जब कोलाइडल द्रव्यमान बदलना शुरू हो जाता है स्वस्थ कोशिकाएंग्रंथियां। सामान्य कमजोरी प्रकट होती है, बौद्धिक क्षमता कम हो जाती है, भूख कम हो जाती है। रोगी का शरीर सूज जाता है, शरीर में चयापचय प्रक्रिया धीमी हो जाती है, वजन बढ़ने लगता है, त्वचा शुष्क हो जाती है।
जब थायरॉयड ग्रंथि हार्मोन की बढ़ी हुई मात्रा का उत्पादन करना शुरू कर देती है, तो व्यक्ति को हाइपरथायरायडिज्म के लक्षणों का अनुभव होता है। यह स्थिति चिड़चिड़ापन, थकान, आक्रामकता के रूप में प्रकट होती है। भूख बढ़ती है, लेकिन व्यक्ति का वजन कम हो जाता है, पाचन प्रक्रियापरेशान हैं, जो दस्त के रूप में प्रकट होते हैं। शरीर का तापमान बढ़ सकता है और टैचीकार्डिया विकसित हो सकता है। यदि हार्मोन उत्पादन की प्रक्रिया बाधित नहीं होती है, तो रोग का एकमात्र संकेत थायरॉयड ग्रंथि का संघनन और उसके आकार में वृद्धि होगी। बढ़ते हुए नोड्स बड़े जहाजों को संकुचित करते हैं और तंत्रिका सिराजिससे गले में गांठ का अहसास होता है, सांस लेने में दिक्कत और निगलने में दिक्कत होती है।
रोग का निदान और उपचार
थायरॉयड ग्रंथि में नोड्स की प्रकृति का निर्धारण तभी संभव है जब पूरी परीक्षा. यह ग्रीवा क्षेत्र के तालमेल से शुरू होता है, जिसमें रोग संबंधी परिवर्तनों का पता लगाया जाता है। अतिरिक्त निदान विधियों में शामिल हैं: बायोप्सी, थायरॉयड ग्रंथि का अल्ट्रासाउंड, सीटी या एमआरआई, हार्मोन के लिए रक्त परीक्षण, रेडियोआइसोटोप स्कैनिंग। परिणामों के आधार पर नैदानिक प्रक्रियाएँएंडोक्रिनोलॉजिस्ट थायरॉयड ग्रंथि में कार्बनिक और कार्यात्मक परिवर्तनों की उपस्थिति का खुलासा करता है। बड़े कोलाइड नोड्स की उपस्थिति में बायोप्सी निर्धारित की जाती है। इस तथ्य के बावजूद कि ज्यादातर मामलों में नोडल परिवर्तन सौम्य होते हैं, उनमें से सबसे बड़े की संरचना का अध्ययन करना आवश्यक है।

रोग प्रक्रिया के एक स्पर्शोन्मुख पाठ्यक्रम के साथ, उपचार तुरंत शुरू नहीं हो सकता है। नियोप्लाज्म को कई वर्षों तक देखे जाने की सलाह दी जाती है। थायराइड समारोह को बहाल करने के लिए डॉक्टर आयोडीन की तैयारी लिख सकते हैं। रोगी शल्य चिकित्सा द्वारा कोलाइड नोड से छुटकारा पाने की इच्छा कर सकता है, लेकिन डॉक्टर इस तरह के ऑपरेशन की सलाह नहीं देते हैं। उच्छेदन के बाद थायरॉइड ऊतक तेजी से बढ़ने लगता है।
अगर वहाँ है तो सर्जरी की जानी चाहिए पूर्ण रीडिंग: बड़े जहाजों और तंत्रिका अंत की एक गाँठ द्वारा निचोड़, हार्मोन की बढ़ी हुई मात्रा का उत्पादन। पैथोलॉजिकल प्रक्रिया के पाठ्यक्रम की घातक प्रकृति में रेडिकल ऑपरेशन का भी उपयोग किया जाता है। ट्यूमर के आकार और मेटास्टेस की उपस्थिति के आधार पर, थायरॉयड ग्रंथि को आंशिक रूप से या पूरी तरह से हटाया जा सकता है।
अन्य मामलों में, कोलाइड नोड्स का उपचार उनकी घटना के कारण को समाप्त करने के साथ शुरू होता है। उदाहरण के लिए, यदि विषाक्त गण्डमाला ने कोलाइडल द्रव्यमान के संचय में योगदान दिया, तो थायराइड हार्मोन के उत्पादन को विनियमित करना और सभी अंगों और प्रणालियों के कार्यों को बहाल करना आवश्यक है। यदि नोडल परिवर्तनों के प्रकट होने का कारण स्पष्ट नहीं किया जाता है, तो इसे किया जाता है रोगसूचक चिकित्सा, आसपास के ऊतकों पर कोलाइड नोड के यांत्रिक प्रभाव से जुड़ी अप्रिय संवेदनाओं को समाप्त करने के उद्देश्य से।
कई तरीके हैं रूढ़िवादी उपचार: थायरॉयड ग्रंथि की शिथिलता को दूर करने के उद्देश्य से ड्रग थेरेपी; न्यूनतम इनवेसिव सर्जिकल हस्तक्षेप — लेजर उपचारया कोलाइड नोड्स का काठिन्य। किसी विशेष दवा को निर्धारित करने से पहले, हार्मोन के लिए रक्त परीक्षण का आकलन करने के लिए किया जाना चाहिए कार्यक्षमताअंग। रोगी से एलर्जी की प्रतिक्रिया की उपस्थिति के बारे में पूछा जाना चाहिए दवाई. ज्यादातर मामलों में, थायरोक्सिन और थायरॉइडिन के डेरिवेटिव निर्धारित किए जाते हैं।
उचित रूप से चयनित उपचार आहार खतरनाक जटिलताओं के विकास से बचा जाता है। कोलाइडल नोड्स एक काफी सामान्य घटना है, कोई विशिष्ट निवारक उपाय नहीं हैं। एक व्यक्ति को अपने स्वास्थ्य की सावधानीपूर्वक निगरानी करनी चाहिए, नियमित रूप से एंडोक्रिनोलॉजिस्ट के पास जाना चाहिए, सही खाना चाहिए और आयोडीन की तैयारी करनी चाहिए। प्रतिकूल पर्यावरणीय परिस्थितियों के साथ विकिरण के संपर्क और स्थानों पर जाने से बचना आवश्यक है। यह थायरॉयड ग्रंथि के स्वास्थ्य को बनाए रखने में मदद करेगा, इसके ऊतकों की संरचना को सामान्य करेगा, सुधार करेगा सामान्य स्थितिजीव।
थायरॉयड ग्रंथि के हार्मोनल कार्य और उनके विकार
स्थान
थायरॉयड ग्रंथि की विकृति के साथ उनकी स्थिति में आदर्श से विचलन को जोड़ते हुए, रोगी सोच रहे हैं कि थायरॉयड ग्रंथि कहाँ स्थित है, क्योंकि निदान इसके साथ शुरू होता है - तालमेल के साथ।

ग्रंथि स्वरयंत्र के नीचे, पांचवें या छठे ग्रीवा कशेरुका के स्तर पर स्थित होती है। यह अपने पालियों के साथ श्वासनली के शीर्ष को कवर करता है, और ग्रंथि का इस्थमस सीधे श्वासनली के बीच में गिरता है।
ग्रंथि का आकार एक तितली जैसा दिखता है जिसके पंख ऊपर की ओर होते हैं। स्थान लिंग पर निर्भर नहीं करता है, एक तिहाई मामलों में पिरामिड के रूप में ग्रंथि का एक नगण्य अतिरिक्त हिस्सा हो सकता है, जो जन्म से मौजूद होने पर इसके कामकाज को प्रभावित नहीं करता है।
द्रव्यमान के संदर्भ में, थायरॉयड ग्रंथि 25 ग्राम तक पहुंचती है, और लंबाई 4 सेमी से अधिक नहीं होती है। औसत चौड़ाई 1.5 सेमी, समान मोटाई है। मात्रा मिलीलीटर में मापा जाता है और पुरुषों के लिए 25 मिलीलीटर और महिलाओं के लिए 18 मिलीलीटर तक है।
कार्यों
थायरॉयड ग्रंथि एक अंतःस्रावी अंग है जो हार्मोन के उत्पादन के लिए जिम्मेदार है। थायरॉयड ग्रंथि के कार्य हैं हार्मोनल विनियमनकुछ प्रकार के हार्मोन के उत्पादन के माध्यम से। थायराइड हार्मोन में उनकी संरचना में आयोडीन शामिल है, क्योंकि ग्रंथि का एक अन्य कार्य एक अधिक सक्रिय कार्बनिक कार्य में आयोडीन का भंडारण और जैवसंश्लेषण है।

ग्रंथि हार्मोन
जिन रोगियों को थायराइड रोगों के प्रयोगशाला निदान के लिए भेजा जाता है, वे गलती से मानते हैं कि वे थायराइड हार्मोन TSH, AT-TPO, T3, T4, कैल्सीटोनिन की जांच कर रहे हैं। यह अंतर करना महत्वपूर्ण है कि थायरॉयड ग्रंथि द्वारा कौन से हार्मोन का उत्पादन होता है, और आंतरिक स्राव के अन्य अंग कौन से हैं, जिसके बिना थायरॉयड ग्रंथि बस काम नहीं करेगी।
- टीएसएच एक थायरॉयड-उत्तेजक हार्मोन है जो पिट्यूटरी ग्रंथि द्वारा निर्मित होता है, न कि थायरॉयड ग्रंथि। लेकिन यह थायरॉयड ग्रंथि के काम को नियंत्रित करता है, थायरॉयड ग्रंथि द्वारा रक्त प्लाज्मा से आयोडीन के कब्जे को सक्रिय करता है।
- एबी-टीपीओ थायरोपरोक्सीडेज का एक एंटीबॉडी है, जो एक गैर-हार्मोनल पदार्थ है जो द्वारा निर्मित होता है प्रतिरक्षा तंत्ररोग प्रक्रियाओं और ऑटोइम्यून बीमारियों के परिणामस्वरूप।
सीधे थायराइड हार्मोन और उनके कार्य:
- थायरोक्सिन - T4 या टेट्राआयोडोथायरोनिन। थायराइड हार्मोन का प्रतिनिधित्व करता है, लिपिड चयापचय के लिए जिम्मेदार है, रक्त में ट्राइग्लिसराइड्स और कोलेस्ट्रॉल की एकाग्रता को कम करता है, हड्डी के ऊतकों के चयापचय का समर्थन करता है।
- ट्राईआयोडोथायरोनिन - T3, मुख्य थायराइड हार्मोन, क्योंकि थायरोक्सिन भी एक अन्य आयोडीन अणु को जोड़कर ट्राईआयोडोथायरोनिन में परिवर्तित हो जाता है। विटामिन ए के संश्लेषण के लिए जिम्मेदार, कोलेस्ट्रॉल की एकाग्रता को कम करना, चयापचय को सक्रिय करना, पेप्टाइड चयापचय में तेजी लाना, हृदय गतिविधि को सामान्य करना।
- थायरोकैल्सीटोनिन एक विशिष्ट हार्मोन नहीं है, क्योंकि यह थाइमस और पैराथायरायड ग्रंथियों द्वारा भी निर्मित किया जा सकता है। कैल्शियम के संचय और वितरण के लिए जिम्मेदार हड्डी का ऊतकअनिवार्य रूप से इसे मजबूत करना।

इसके आधार पर, केवल एक चीज जो थायरॉयड ग्रंथि के लिए जिम्मेदार है, वह है थायराइड हार्मोन का संश्लेषण और स्राव। लेकिन इसके द्वारा उत्पादित हार्मोन कई कार्य करते हैं।
स्राव प्रक्रिया
थायरॉइड ग्रंथि का काम ग्रंथि में ही शुरू नहीं होता है। उत्पादन और स्राव की प्रक्रिया, सबसे पहले, थायरॉयड हार्मोन की कमी के बारे में मस्तिष्क के "आदेश" से शुरू होती है, और थायरॉयड ग्रंथि उन्हें लागू करती है। स्राव एल्गोरिथ्म को निम्नलिखित चरणों में वर्णित किया जा सकता है:
- सबसे पहले, पिट्यूटरी और हाइपोथैलेमस रिसेप्टर्स से एक संकेत प्राप्त करते हैं कि थायरोक्सिन और ट्राईआयोडोथायरोनिन के रक्त स्तर को कम करके आंका जाता है।
- पिट्यूटरी ग्रंथि टीएसएच का उत्पादन करती है, जो थायरॉयड कोशिकाओं द्वारा आयोडीन के अवशोषण को सक्रिय करती है।
- आयरन, भोजन से प्राप्त आयोडीन को अकार्बनिक रूप में ग्रहण करके, अपने जैवसंश्लेषण को अधिक सक्रिय, जैविक रूप में शुरू करता है।
- संश्लेषण उन फॉलिकल्स में होता है जो थायरॉयड ग्रंथि का शरीर बनाते हैं, और जो संश्लेषण के लिए थायरोग्लोबुलिन और पेरोक्सीडेज युक्त कोलाइडल तरल पदार्थ से भरे होते हैं।
- आयोडीन का परिणामी कार्बनिक रूप थायरोग्लोबुलिन से जुड़ा होता है और रक्त में छोड़ा जाता है। संलग्न आयोडीन अणुओं की संख्या के आधार पर, थायरोक्सिन बनता है - चार आयोडीन अणु, या ट्राईआयोडोथायरोनिन - तीन अणु।
- रक्त में, T4 या T3 ग्लोब्युलिन से अलग से छोड़ा जाता है, और इसे फिर से आगे के संश्लेषण में उपयोग के लिए ग्रंथि कोशिकाओं द्वारा कब्जा कर लिया जाता है।
- पिट्यूटरी ग्रंथि रिसेप्टर्स के बारे में एक संकेत प्राप्त करते हैं पर्याप्तहार्मोन, टीएसएच का उत्पादन कम सक्रिय हो जाता है।
तदनुसार, थायरॉयड रोग के लक्षणों का पता लगाने के बाद, डॉक्टर न केवल थायरॉयड हार्मोन की एकाग्रता का अध्ययन करता है, बल्कि इसे नियंत्रित करने वाले हार्मोन के साथ-साथ कोलाइड - पेरोक्सीडेज के एक महत्वपूर्ण घटक के लिए एंटीबॉडी का भी अध्ययन करता है।
ग्रंथि गतिविधि
फिलहाल, दवा थायरॉयड ग्रंथि के सभी विकृति को तीन स्थितियों में विभाजित करती है:
- हाइपरथायरायडिज्म थायरॉयड ग्रंथि का एक रोग है, जिसमें स्राव गतिविधि बढ़ जाती है और थायराइड हार्मोन की अधिक मात्रा रक्त में प्रवेश करती है, शरीर में चयापचय प्रक्रियाएं बढ़ जाती हैं। रोग में थायरोटॉक्सिकोसिस भी शामिल है।
- हाइपोथायरायडिज्म थायरॉयड ग्रंथि की एक शिथिलता है, जिसमें हार्मोन की अपर्याप्त मात्रा का उत्पादन होता है, जिसके परिणामस्वरूप ऊर्जा की कमी के कारण चयापचय प्रक्रियाएं धीमी हो जाती हैं।
- यूथायरायडिज्म - ग्रंथि के रोग, एक अंग के रूप में, जिसमें कोई हार्मोनल अभिव्यक्ति नहीं होती है, लेकिन अंग के विकृति के साथ ही होते हैं। रोगों में, इसमें हाइपरप्लासिया, गण्डमाला, गांठदार संरचनाएं शामिल हैं।

महिलाओं और पुरुषों में थायरॉयड ग्रंथि के रोगों का निदान टीएसएच सूचकांक के माध्यम से किया जाता है, जिसमें कमी या वृद्धि ग्रंथि की प्रतिक्रियाशीलता या हाइपोएक्टिविटी को इंगित करती है।
बीमारी
महिलाओं में थायराइड रोग के लक्षण अधिक बार प्रकट होते हैं, क्योंकि मासिक धर्म चक्र में हार्मोनल उतार-चढ़ाव परिलक्षित होता है, जिससे रोगी को डॉक्टर की मदद लेनी पड़ती है। पुरुष अधिक बार धोखा देते हैं विशिष्ट लक्षणथकान और अधिक परिश्रम के लिए थायरॉयड ग्रंथियां।
मुख्य और सबसे आम रोग:
- हाइपोथायरायडिज्म;
- गांठदार, फैलाना या मिश्रित गण्डमाला;
- ग्रंथि के घातक ट्यूमर।

इनमें से प्रत्येक रोग को एक विशेष नैदानिक तस्वीर और विकास के चरणों की विशेषता है।
हाइपोथायरायडिज्म
यह T3 और T4 के स्राव में पुरानी कमी का एक सिंड्रोम है, जो शरीर की चयापचय प्रक्रियाओं को धीमा करने में मदद करता है। साथ ही, थायराइड रोग के लक्षण लंबे समय तक खुद को महसूस नहीं कर सकते हैं, धीरे-धीरे प्रगति कर सकते हैं और खुद को अन्य बीमारियों के रूप में छिपा सकते हैं।
हाइपोथायरायडिज्म हो सकता है:
- प्राथमिक - at रोग संबंधी परिवर्तनथायरॉयड ग्रंथि में;
- माध्यमिक - पिट्यूटरी ग्रंथि में परिवर्तन के साथ;
- तृतीयक - हाइपोथैलेमस में परिवर्तन के साथ।
रोग के कारण हैं:
- थायराइडाइटिस, जो थायरॉयड ग्रंथि की सूजन के बाद होता है;
- आयोडीन की कमी सिंड्रोम;
- विकिरण चिकित्सा के बाद पुनर्वास;
- ट्यूमर, गण्डमाला को हटाने की पश्चात की अवधि।

हाइपोफंक्शनल थायरॉयड रोग के लक्षण इस प्रकार हैं:
- गति कम करो हृदय दर, हृदय दर;
- चक्कर आना;
- पीली त्वचा;
- ठंड लगना, कांपना;
- भौहें सहित बालों का झड़ना;
- चेहरे, पैरों, हाथों की सूजन;
- आवाज बदल जाती है, इसका खुरदरापन;
- कब्ज;
- जिगर के आकार में वृद्धि;
- भूख कम होने के बावजूद वजन बढ़ना;
- ताकत का नुकसान, भावनात्मक जड़ता।
हाइपोथायरायडिज्म का आमतौर पर इलाज किया जाता है हार्मोनल दवाएंशरीर में थायराइड हार्मोन की कमी को पूरा करना। लेकिन यह समझा जाना चाहिए कि एक पुराने मामले में इस तरह के उपचार की सलाह दी जाती है, जिसका अक्सर निदान किया जाता है। यदि प्रारंभिक अवस्था में बीमारी का पता चल जाता है, तो मूल कारणों को समाप्त करके और अस्थायी रूप से हार्मोन का एक और वर्ग लेकर शरीर के काम को उत्तेजित करने का मौका होता है।

इस रोग को महिला रोग कहा जाता है, क्योंकि हाइपरथायरायडिज्म के निदान वाले दस रोगियों में से नौ महिलाएं हैं। हार्मोन के अत्यधिक उत्पादन से चयापचय प्रक्रियाओं में तेजी आती है, हृदय गतिविधि की उत्तेजना, केंद्रीय तंत्रिका तंत्र और एएनएस के काम में गड़बड़ी होती है। रोग के स्पष्ट लक्षण और उन्नत रूप को थायरोटॉक्सिकोसिस कहा जाता है।
पैथोलॉजी के विकास के कारण:
- ग्रेव्स', प्लमर सिंड्रोम - एक ऑटोइम्यून या वायरल प्रकृति के गोइटर;
- थायरॉयड ग्रंथि या पिट्यूटरी ग्रंथि में घातक ट्यूमर;
- यह अतालता वाली दवाओं के साथ दीर्घकालिक उपचार के परिणामस्वरूप विकसित हो सकता है।
अक्सर, हार्मोनल असंतुलन के कारण रजोनिवृत्ति की शुरुआत के बाद यह रोग महिलाओं को पछाड़ देता है, ट्यूमर या गण्डमाला का परिणाम नहीं होता है।
इस मामले में, महिलाओं में थायरॉयड ग्रंथि के मुख्य लक्षण:
- त्वरित दिल की धड़कन;
- दिल की अनियमित धड़कन;
- नमी, त्वचा की गर्माहट;
- उंगलियों का कांपना;
- कंपकंपी आयाम तक पहुंच सकती है, जैसा कि पार्किंसंस रोग में होता है;
- शरीर के तापमान में वृद्धि, बुखार;
- पसीना बढ़ गया;
- भूख में वृद्धि के साथ दस्त;
- शरीर के वजन में कमी;
- जिगर के आकार में वृद्धि;
- चिड़चिड़ापन, चिड़चिड़ापन, अनिद्रा, चिंता।

उपचार में थायरोस्टैटिक्स लेना शामिल है - दवाएं जो थायराइड हार्मोन के स्राव की गतिविधि को कम करती हैं। थायरोस्टैटिक्स में थियामेज़ोल, डायोडोथायरोसिन, साथ ही ऐसी दवाएं शामिल हैं जो आयोडीन के अवशोषण को रोकती हैं।
इसके अलावा, एक विशेष आहार निर्धारित किया जाता है जिसमें शराब, कॉफी, चॉकलेट, गर्म मसाले और मसाले जो केंद्रीय तंत्रिका तंत्र को उत्तेजित कर सकते हैं, को बाहर रखा गया है। इसके अतिरिक्त, हृदय की मांसपेशियों को हानिकारक प्रभावों से बचाने के लिए एड्रीनर्जिक ब्लॉकर्स निर्धारित हैं।
रोग के ज्वलंत लक्षण हैं - पहले से ही गण्डमाला के दूसरे चरण से, ग्रंथि बढ़ जाती है, जिसका अर्थ है कि कॉलरबोन के ऊपर का पूरा गर्दन क्षेत्र, जहां थायरॉयड ग्रंथि स्थित है, विकृत रूपरेखा प्राप्त करता है।
गण्डमाला गांठदार, फैलाना और फैलाना-गांठदार हो सकता है। रोग के कारण पर्याप्त रूप से विभेदित हैं - यह अपने आप में आयोडीन की कमी हो सकती है विकासशील सिंड्रोमऔर अतिरिक्त हार्मोन।
लक्षण गण्डमाला की डिग्री पर निर्भर करते हैं, जिनमें से पांच दवा में हैं:
- पहली डिग्री में, ग्रंथि का इस्थमस बढ़ जाता है, जिसे निगलने पर महसूस किया जा सकता है;
- दूसरी डिग्री को ग्रंथि के इस्थमस और पार्श्व लोब दोनों में वृद्धि की विशेषता है, जो निगलते समय दिखाई देते हैं और तालु पर अच्छी तरह से महसूस होते हैं;
- तीसरे चरण में, ग्रंथि गर्दन की पूरी दीवार को कवर करती है, इसकी रूपरेखा विकृत करती है, नग्न आंखों को दिखाई देती है;
- चौथी डिग्री स्पष्ट रूप से दिखाई देने वाले गण्डमाला की विशेषता है, यहाँ तक कि नेत्रहीन, गर्दन के आकार में परिवर्तन द्वारा;
- पांचवीं डिग्री एक विशाल गण्डमाला द्वारा इंगित की जाती है, जो श्वासनली, रक्त वाहिकाओं और गर्दन के तंत्रिका अंत को संकुचित करती है, जिससे खांसी, सांस लेने में कठिनाई, निगलने में कठिनाई, टिनिटस, स्मृति और नींद संबंधी विकार होते हैं।

विशेषता, लेकिन गैर विशिष्ट लक्षणमहिलाओं में थायरॉयड ग्रंथि की यह बीमारी छह महीने या उससे अधिक समय तक आंखों का एक मजबूत फलाव, एमेनोरिया है, जो अक्सर प्रारंभिक रजोनिवृत्ति के साथ भ्रमित होता है।
उपचार में शामिल हैं हार्मोन थेरेपीप्रारंभिक चरणों में, बाद के चरणों में, अंग के हिस्से को हटाने के लिए सर्जिकल हस्तक्षेप का प्रस्ताव है।
इसके अलावा, उपचार गोइटर के प्रकार पर निर्भर करता है, क्योंकि ग्रेव्स सिंड्रोम, यूथायरॉयड गोइटर, प्लमर सिंड्रोम और हाशिमोटो सिंड्रोम उप-विभाजित हैं। जटिल निदान के साथ ही सटीक निर्धारण संभव है।
घातक संरचनाएं
पृष्ठभूमि के खिलाफ विकसित करें पुराने रोगोंथायरॉयड ग्रंथियां जिन्होंने उपचार का जवाब नहीं दिया। ग्रंथि में कोशिकाओं की वृद्धि को उकसाया और अनधिकृत किया जा सकता है।
रोग का निदान सकारात्मक है, क्योंकि ज्यादातर मामलों में इसका निदान किया जाता है प्राथमिक अवस्थाऔर इलाज योग्य। सतर्कता के लिए केवल संभावित रिलैप्स की आवश्यकता होती है।

लक्षण:
- अप्रसन्नता;
- सील, जिसकी वृद्धि की गतिशीलता दो सप्ताह के भीतर भी ध्यान देने योग्य है;
- कर्कश आवाज;
- साँस लेने में कठिनाई;
- खराब निगलना;
- पसीना आना, वजन घटना, कमजोरी, भूख कम लगना;
- गैर-संक्रामक प्रकृति की खांसी।
समय पर निदान के साथ, यह पर्याप्त है दवाई से उपचार. बाद के चरणों में, सर्जिकल हटाने का संकेत दिया जाता है।
निदान
थायरॉयड ग्रंथि के किसी भी रोग का निदान इतिहास के संग्रह से शुरू होता है। फिर एक अल्ट्रासाउंड के लिए निर्धारित है:
- थायरॉयड ग्रंथि के नोड्स, सिस्ट, ट्यूमर का समय पर पता लगाना;
- एक अंग के आकार का निर्धारण;
- आकार और मात्रा में आदर्श से विचलन का निदान।

प्रयोगशाला निदान में निम्नलिखित का विश्लेषण शामिल है:
- एटी-टीपीओ;
- T3 - सामान्य और मुफ्त;
- T4 - सामान्य और मुफ्त;
- संदिग्ध ट्यूमर के लिए ट्यूमर मार्कर;
- रक्त और मूत्र का सामान्य विश्लेषण।
कुछ मामलों में, यदि प्रयोगशाला निदान पर्याप्त नहीं था, तो निदान को स्पष्ट करने के लिए अंग के ऊतकों की बायोप्सी निर्धारित की जा सकती है। परीक्षण के परिणामों की स्वतंत्र रूप से व्याख्या करने और निदान करने की अनुशंसा नहीं की जाती है, क्योंकि प्रत्येक लिंग, आयु, रोग और पुरानी बीमारियों के प्रभाव के लिए थायराइड हार्मोन का मानदंड अलग होता है। स्व उपचारऑटोइम्यून और विशेष रूप से ऑन्कोलॉजिकल रोग स्वास्थ्य और जीवन के लिए खतरे के साथ समाप्त हो सकते हैं।
थायराइड कैंसर की सर्जरी कितनी सुरक्षित है?
 थायराइड हाइपरप्लासिया का उपचार
थायराइड हाइपरप्लासिया का उपचार
थायरॉयड ग्रंथि के साथ खांसी का क्या मतलब है?
 प्रवाह सुविधाएँ ऑटोइम्यून थायरॉयडिटिस
प्रवाह सुविधाएँ ऑटोइम्यून थायरॉयडिटिस
 थायराइड सिस्ट को कैसे पहचानें और उनका इलाज कैसे करें
थायराइड सिस्ट को कैसे पहचानें और उनका इलाज कैसे करें
 थायरॉयड ग्रंथि में एडेनोमा के विकास के कारण
थायरॉयड ग्रंथि में एडेनोमा के विकास के कारण
थायरॉयड ग्रंथि में दो लोब और एक इस्थमस होते हैं। लोब श्वासनली के बाएँ और दाएँ से सटे होते हैं, इस्थमस श्वासनली की पूर्वकाल सतह पर स्थित होता है। कभी-कभी एक अतिरिक्त पिरामिडल लोब इस्थमस से या अधिक बार ग्रंथि के बाएं (शायद ही कभी दाएं) लोब से निकलता है। आम तौर पर, थायरॉयड ग्रंथि का द्रव्यमान 20 से 60 ग्राम तक होता है, लोब का आकार 5-8´2-4´1-3 सेमी के भीतर भिन्न होता है।
यौवन के दौरान, थायरॉइड ग्रंथि का द्रव्यमान बढ़ता है, और वृद्धावस्था में घट जाता है। महिलाओं में पुरुषों की तुलना में बड़ी थायरॉयड ग्रंथि होती है; गर्भावस्था के दौरान, इसकी शारीरिक वृद्धि होती है, जो 6-12 महीनों के भीतर अपने आप ही गायब हो जाती है।
बच्चे के जन्म के बाद।
थायरॉयड ग्रंथि में एक बाहरी और आंतरिक संयोजी ऊतक कैप्सूल होता है। बाहरी कैप्सूल द्वारा निर्मित लिगामेंटस उपकरणश्वासनली और स्वरयंत्र (अंजीर) में ग्रंथि को ठीक करना। ग्रंथि की ऊपरी सीमा (पार्श्व लोब) थायरॉयड उपास्थि है, निचला - 5-6 श्वासनली के छल्ले। इस्थमस श्वासनली के I-III या II-IV कार्टिलेज के स्तर पर स्थित होता है।
थायरॉयड ग्रंथि एक विकसित धमनी और अधिक शक्तिशाली के साथ सबसे अधिक संवहनी अंगों में से एक है शिरापरक प्रणाली. रक्त दो बेहतर थायरॉयड धमनियों (बाहरी कैरोटिड धमनी की शाखाओं) और दो अवर थायरॉयड धमनियों के माध्यम से ग्रंथि में प्रवेश करता है, जो आपस में एनास्टोमोसेस बनाते हैं। शिरापरक और लसीका तंत्र रक्त और लसीका के थायरॉयड ग्रंथि से थायरॉयड हार्मोन, थायरोग्लोबुलिन, और रोग स्थितियों में, एंटीथायरॉइड एंटीबॉडी, थायरॉयड-उत्तेजक और थायरोब्लॉकिंग इम्युनोग्लोबुलिन से बहिर्वाह करते हैं।
थायरॉयड ग्रंथि का संक्रमण योनि तंत्रिका (पैरासिम्पेथेटिक) और ग्रीवा गैन्ग्लिया (सहानुभूति) की शाखाओं दोनों की शाखाओं द्वारा किया जाता है।
थायरॉयड ग्रंथि की मुख्य संरचनात्मक और कार्यात्मक इकाई रोम हैं - विभिन्न आकृतियों के पुटिका, अक्सर गोल, 25-500 माइक्रोन के व्यास के साथ, ढीले संयोजी ऊतक की पतली परतों द्वारा एक दूसरे से अलग होते हैं बड़ी मात्रारक्त और लसीका केशिकाएं।
उनका लुमेन एक कोलाइड से भरा होता है - एक संरचना रहित द्रव्यमान जिसमें थायरोग्लोबुलिन होता है, जिसे कूपिक द्वारा संश्लेषित किया जाता है, या तथाकथित ए-कोशिकाएं जो कूप की दीवार बनाती हैं। ये एक घन या बेलनाकार (कार्यात्मक गतिविधि में वृद्धि के साथ) आकार की उपकला कोशिकाएं हैं। थायराइड समारोह में कमी के साथ, वे चपटा हो जाते हैं। थायरॉयड ग्रंथि में रोम के साथ, उपकला कोशिकाओं (बी कोशिकाओं, एस्केनाज़ी कोशिकाओं) के इंटरफॉलिक्युलर आइलेट्स होते हैं, जो नए रोम के गठन का स्रोत होते हैं।
एस्केनाज़ी कोशिकाएं ए-कोशिकाओं से बड़ी होती हैं, इनमें एक ज़ोसिनोफिलिक साइटोप्लाज्म और एक गोल केंद्र में स्थित नाभिक होता है: बायोजेनिक एमाइन, सहित। सेरोटोनिन। ए- और बी-कोशिकाओं के अलावा, थायरॉयड ग्रंथि में पैराफॉलिक्युलर कोशिकाएं (सी-कोशिकाएं) भी होती हैं। वे रोम की बाहरी सतह पर स्थित होते हैं, न्यूरोएंडोक्राइन कोशिकाएं होती हैं, आयोडीन को अवशोषित नहीं करती हैं और APUD प्रणाली से संबंधित होती हैं।
थायरॉयड ग्रंथि दो आयोडीन युक्त हार्मोन, थायरोक्सिन (T4) और ट्राईआयोडोथायरोनिन (T3) और एक पेप्टाइड हार्मोन, कैल्सीटोनिन का स्राव करती है।
थायरोक्सिन और ट्राईआयोडोथायरोनिन को थायरॉयड एपिथेलियम के शीर्ष भाग में और आंशिक रूप से इंट्राफॉलिक्युलर स्पेस में संश्लेषित किया जाता है, जहां वे जमा होते हैं और थायरोग्लोबुलिन का हिस्सा बन जाते हैं। कैल्सीटोनिन (थायरोकैल्सीटोनिन) थायरॉयड ग्रंथि की सी-कोशिकाओं के साथ-साथ पैराथायरायड ग्रंथियों और थाइमस ग्रंथि द्वारा निर्मित होता है।
थायरॉयड ग्रंथि की कूपिक कोशिकाओं में रक्तप्रवाह से आयोडीन को पकड़ने की एक अनूठी क्षमता होती है, जो पेरोक्सीडेज किसान की भागीदारी के साथ कोलाइड थायरोग्लोबुलिन को बांधती है। थायरोग्लोबुलिन थायराइड हार्मोन के इंट्राफॉलिक्युलर रिजर्व की भूमिका निभाता है। यदि आवश्यक हो, तो पिनोसाइटोसिस द्वारा, इसकी एक निश्चित मात्रा कूपिक कोशिका में प्रवेश करती है, जहां, प्रोटियोलिसिस के परिणामस्वरूप, टी 3 और टी 4 को थायरोग्लोबुलिन से मुक्त किया जाता है और अन्य हार्मोनल रूप से निष्क्रिय आयोडीन युक्त पेप्टाइड्स से अलग किया जाता है।
मुक्त हार्मोनरक्त में प्रवेश करते हैं, और आयोडीन प्रोटीन deiodization से गुजरते हैं; जारी आयोडीन का उपयोग नए थायराइड हार्मोन के संश्लेषण के लिए किया जाता है। थायरोग्लोबुलिन के टूटने की दर, थायराइड हार्मोन का संश्लेषण केंद्रीय विनियमन और आयोडीन और रक्त के स्तर और इसमें आयोडीन चयापचय को प्रभावित करने वाले पदार्थों की उपस्थिति (इम्यूनोस्टिम्युलेटिंग ग्लोब्युलिन, थायोसाइनेट्स, ब्रोमाइड्स, आदि) दोनों पर निर्भर करता है। इस प्रकार, उनका संश्लेषण और स्राव इतनी दर और इतनी मात्रा में किया जाता है कि शरीर को होमोस्टैसिस प्रदान करने वाले ऊतकों में हार्मोन की एकाग्रता बनाए रखने की आवश्यकता होती है। उत्तरार्द्ध केंद्रीय और परिधीय विनियमन की एक जटिल प्रणाली द्वारा प्राप्त किया जाता है।
केंद्रीय विनियमन थायरोलिबरिन (थायरॉयड-उत्तेजक हार्मोन का एक रिलीजिंग कारक) और संभवतः, थायरोस्टैटिन (एक कारक जो थायराइड-उत्तेजक हार्मोन के संश्लेषण को रोकता है) के उत्पादन द्वारा किया जाता है। थायराइड उत्तेजक हार्मोन (टीएसएच) पूर्वकाल पिट्यूटरी ग्रंथि के थायरोट्रोफ द्वारा संश्लेषित किया जाता है, यह विकास को उत्तेजित करता है और कार्यात्मक गतिविधिथायरॉयड उपकला।
रक्त में टीएसएच का प्रवेश रक्त में थायराइड हार्मोन की एकाग्रता के स्तर और थायरोलिबरिन द्वारा नियंत्रित होता है, हालांकि, मुख्य नियामक कारक रक्त में थायराइड हार्मोन की एकाग्रता है; बहुत ज़्यादा उच्च स्तरउत्तरार्द्ध थायरोट्रॉफ़्स को थायरोलिबरिन के लिए प्रतिरोधी बनाता है।
थायराइड चयापचय का परिधीय विनियमन कोशिका में थायराइड हार्मोन के लिए विशिष्ट रिसेप्टर्स की संख्या पर निर्भर करता है; थायराइड हार्मोन की एक उच्च सामग्री की स्थितियों में, उनकी संख्या कम हो जाती है, कम सामग्री के साथ - बढ़ जाती है। अलावा, के सबसेथायरोक्सिन को निष्क्रिय रूप में चयापचय किया जा सकता है और इस प्रकार शरीर की कार्यात्मक अवस्था के परिधीय विनियमन के प्रकारों में से एक को पूरा किया जा सकता है।
विभिन्न अंगों और ऊतकों (केंद्रीय तंत्रिका तंत्र से हड्डी के ऊतकों तक) में प्रोटीन के सामान्य संश्लेषण के लिए थायराइड हार्मोन की शारीरिक सामग्री आवश्यक है; उनकी अधिकता से कोशिका माइटोकॉन्ड्रिया में ऊतक श्वसन और ऑक्सीडेटिव फास्फारिलीकरण का युग्मन होता है, जिसके बाद में तेज कमी होती है ऊर्जा आरक्षितजीव।
इसके अलावा, कैटेकोलामाइन के प्रति रिसेप्टर्स की संवेदनशीलता को बढ़ाकर, थायराइड हार्मोन स्वायत्त तंत्रिका तंत्र की उत्तेजना में वृद्धि का कारण बनते हैं, जो टैचीकार्डिया, अतालता, सिस्टोलिक रक्तचाप में वृद्धि और गतिशीलता में वृद्धि से प्रकट होता है। जठरांत्र पथऔर पाचक रसों का स्राव: वे ग्लाइकोजन के टूटने को भी बढ़ाते हैं, यकृत में इसके संश्लेषण को रोकते हैं, प्रभावित करते हैं लिपिड चयापचय. थायराइड हार्मोन की कमी का कारण बनता है तेज गिरावटशरीर में सभी ऑक्सीडेटिव प्रक्रियाओं की गति और ग्लाइकोसामिनोग्लाइकेन्स का संचय। सीएनएस की कोशिकाएँ इन परिवर्तनों के प्रति सबसे अधिक संवेदनशील होती हैं। मायोकार्डियम, अंतःस्रावी ग्रंथियां।
अनुसंधान की विधियां
थायरॉयड ग्रंथि के विकृति वाले रोगियों की परीक्षा में इसकी कार्यात्मक गतिविधि का आकलन करने के लिए नैदानिक, प्रयोगशाला के तरीके, साथ ही ग्रंथि की संरचना के इंट्राविटल (प्रीऑपरेटिव) अध्ययन के तरीके शामिल हैं। थायरॉयड ग्रंथि का तालमेल इसके आकार, स्थिरता और गांठदार संरचनाओं की उपस्थिति या अनुपस्थिति को निर्धारित करता है। सबसे जानकारीपूर्ण प्रयोगशाला के तरीकेरक्त में थायराइड हार्मोन का निर्धारण मानक परीक्षण किट का उपयोग करके किए गए रेडियोइम्यून तरीके हैं।
थायरॉयड ग्रंथि की कार्यात्मक स्थिति 131I या 99mTc pertechnetate के अवशोषण से निर्धारित होती है। थायरॉयड ग्रंथि की संरचना के विवो मूल्यांकन के तरीकों में कंप्यूटेड टोमोग्राफी शामिल है, अल्ट्रासाउंड निदान, रेडियोन्यूक्लाइड स्कैनिंग और स्किन्टिग्राफी, जो ग्रंथि के विभिन्न हिस्सों में रेडियोफार्मास्युटिकल के संचय की स्थलाकृति, आकार और प्रकृति के बारे में जानकारी प्रदान करते हैं, साथ ही पंचर (आकांक्षा) बायोप्सी के बाद पंचर की माइक्रोस्कोपी के बारे में जानकारी प्रदान करते हैं।
विकृति विज्ञान
थायराइड रोगों की नैदानिक अभिव्यक्तियाँ या तो थायरॉइड हार्मोन के अत्यधिक या अपर्याप्त उत्पादन, या कैल्सीटोनिन और प्रोस्टाग्लैंडीन के अत्यधिक उत्पादन (उदाहरण के लिए, मेडुलरी कार्सिनोमा - एक कैल्सीटोनिन-उत्पादक ट्यूमर) के साथ-साथ ऊतकों और अंगों के संपीड़न के लक्षणों के कारण होती हैं। बिगड़ा हुआ हार्मोन उत्पादन (यूथायरायडिज्म) के बिना बढ़े हुए थायरॉयड ग्रंथि की गर्दन का।
थायरॉइड ग्रंथि के विस्तार के पांच डिग्री हैं: ओ डिग्री - परीक्षा के दौरान ग्रंथि दिखाई नहीं दे रही है और पैल्पेशन द्वारा निर्धारित नहीं की जाती है; मैं डिग्री - निगलते समय, इस्थमस दिखाई देता है, जो पैल्पेशन द्वारा निर्धारित किया जाता है, या थायरॉयड ग्रंथि के लोब में से एक और इस्थमस को पल्प किया जाता है; II डिग्री - दोनों पालियों को टटोला जाता है, लेकिन परीक्षा के दौरान, गर्दन की आकृति नहीं बदली जाती है; तृतीय डिग्री- थायरॉइड ग्रंथि लोब और इस्थमस दोनों के कारण बढ़ जाती है, जब गर्दन की पूर्वकाल सतह (मोटी गर्दन) पर मोटा होना देखा जाता है; ग्रेड IV - बड़े गण्डमाला, तेज असममित नहीं, आस-पास के ऊतकों और गर्दन के अंगों के संपीड़न के संकेत के साथ; वी डिग्री - बहुत बड़े आकार का गण्डमाला।
विकासात्मक दोष।थायरॉयड ग्रंथि के अप्लासिया (अनुपस्थिति) दुर्लभ है, थायरॉयड ऊतक के भ्रूण के मूल के भेदभाव के उल्लंघन के कारण: यह बचपन में गंभीर जन्मजात हाइपोथायरायडिज्म की नैदानिक तस्वीर के आधार पर पाया जाता है।
थायरॉइड ग्रंथि का जन्मजात हाइपोप्लासिया मां के शरीर में आयोडीन की कमी के कारण विकसित होता है, चिकित्सकीय रूप से क्रेटिनिज्म द्वारा प्रकट होता है और बच्चे के शारीरिक विकास में देरी होती है। दोनों रोग स्थितियों के लिए मुख्य प्रकार का उपचार आजीवन है हार्मोन रिप्लेसमेंट थेरेपी.
थायरॉयड वाहिनी के संरक्षण के साथ, अक्सर बनता है मंझला अल्सरऔर गर्दन के नालव्रण, और जीभ की जड़ के गण्डमाला को भी निकाल देना चाहिए। मीडियास्टिनम में थायरॉयड ग्रंथि के मूल भाग के विस्थापन से रेट्रोस्टर्नल गोइटर या ट्यूमर का विकास होता है। उनके गठन का स्रोत श्वासनली, ग्रसनी, मायोकार्डियम, पेरिकार्डियम की दीवार में थायरॉयड ऊतक के डायस्टोपियन का फॉसी भी हो सकता है।
थायरॉयड ग्रंथि की चोटें अत्यंत दुर्लभ हैं, उन्हें आमतौर पर गर्दन के अन्य अंगों की चोटों के साथ जोड़ा जाता है। एक नियम के रूप में, चोटें खुली हैं, विपुल रक्तस्राव के साथ, तत्काल आवश्यकता होती है शल्य चिकित्सा देखभाल. बंद नुकसानगर्दन के संपीड़न के साथ मनाया जाता है (उदाहरण के लिए, आत्महत्या के प्रयास के दौरान एक लूप), एक हेमेटोमा के गठन से प्रकट होता है।
बीमारी
थायरॉयड ग्रंथि के रोगों में, सबसे आम गण्डमाला फैलाना विषाक्त और ऑटोइम्यून थायरॉयडिटिस है, जिसे विशिष्ट माना जाता है। स्व - प्रतिरक्षित रोगएक समान रोगजनन के साथ, लेकिन एक अलग नैदानिक तस्वीर, अक्सर रक्त संबंधियों में पाए जाते हैं। थायरॉयड ग्रंथि के संक्रामक भड़काऊ रोगों का समूह विभिन्न नैदानिक अभिव्यक्तियों को जोड़ता है रोग की स्थितिविशेषता सामान्य लक्षणथायरॉयड ग्रंथि के आसपास के ऊतकों और अंगों के संपीड़न के साथ जुड़ा हुआ है।
ट्यूमर।विशेषता सौम्य उपकला ट्यूमरथायरॉयड ग्रंथि, विभिन्न के एडेनोमा हैं ऊतकीय संरचना. नैदानिक पता लगानाएडेनोमास स्पष्ट आकृति और एक चिकनी सतह के साथ थायरॉयड ग्रंथि में ट्यूमर के तालमेल पर आधारित होते हैं जो समय के साथ आकार में धीरे-धीरे बढ़ते हैं।
ग्रीवा लिम्फ नोड्स बरकरार हैं, ग्रंथि का कार्य सबसे अधिक बार नहीं बदला जाता है। मान्यता में एक आउट पेशेंट सेटिंग में सौम्य ट्यूमरपैल्पेशन के अलावा, थायरॉयड ग्रंथि को स्कैन करके, अल्ट्रासाउंड द्वारा एक महत्वपूर्ण भूमिका निभाई जाती है, इसके बाद पंचर की साइटोलॉजिकल परीक्षा होती है। लीवर सर्जरी का मूल सिद्धांत उस ग्रंथि के लोब को हटाना है जिसमें ट्यूमर स्थित है (हेमीथायरॉइडेक्टॉमी)। एडेनोमास के सर्जिकल उपचार के बाद रोग का निदान अनुकूल है।
थायरॉयड ग्रंथि के घातक ट्यूमर सबसे आम हैं विभिन्न रूपकैंसर और सभी घातक नियोप्लाज्म का 0.5-2.2% हिस्सा बनाते हैं। अन्य प्रकार के थायराइड कैंसर कम आम हैं। कैंसर से पहले की बीमारियों में गांठदार और मिश्रित गण्डमाला, साथ ही थायरॉयड एडेनोमा शामिल हैं।
थायराइड कैंसर का विकास पिट्यूटरी ग्रंथि से थायराइड-उत्तेजक हार्मोन के उच्च स्तर के स्राव से होता है (स्थानिक गण्डमाला में रहने वाले लोगों में अधिक बार देखा जाता है) और एक्स-रे या सिर और गर्दन के अन्य विकिरण, ऊपरी मीडियास्टिनम, बच्चों और किशोरों में नैदानिक और (या) चिकित्सीय उद्देश्यों के लिए किया जाता है। थायराइड कैंसर के विकास में विशेष महत्व के इन क्षेत्रों के बाहरी विकिरण के साथ आंतरिक विकिरण के साथ आयोडीन के सम्मिलित रेडियोन्यूक्लाइड के दूषित होने पर संयोजन होता है। वातावरणरेडियोधर्मी पदार्थ।
चिकित्सकीय रूप से, थायराइड कैंसर आमतौर पर दो तरह से प्रकट होता है। अधिक बार, थायरॉयड ग्रंथि में एक ट्यूमर और क्षेत्रीय (एंट्रोलेटरल गर्दन के लिम्फ नोड्स, सुप्राक्लेविकुलर और सबक्लेवियन क्षेत्रों, साथ ही पूर्वकाल बेहतर मीडियास्टिनम) और दूर (फेफड़े, हड्डियों, आदि) मेटास्टेस की उपस्थिति (या अनुपस्थिति) निर्धारित किए गए है। ग्रंथि में पैल्पेशन पर, एक घने, ऊबड़, अक्सर खराब विस्थापित ट्यूमर का उल्लेख किया जाता है, जो समय के साथ आवाज में बदलाव, बिगड़ा हुआ श्वास या निगलने की ओर जाता है।
दूसरे नैदानिक रूप में, ट्यूमर, अपने छोटे आकार के कारण, पैल्पेशन द्वारा, साथ ही रेडियोन्यूक्लाइड और अल्ट्रासाउंड विधियों (थायरॉइड ग्रंथि के "छिपे हुए कैंसर") द्वारा नहीं पहचाना जाता है; क्षेत्रीय लिम्फ नोड्स में मेटास्टेस और (या) दूर के अंगों में सामने आते हैं। तथाकथित अत्यधिक विभेदित कूपिक कैंसर(घातक एडेनोमा, लैंगहंस मेटास्टेसाइजिंग स्ट्रुमा, एंजियोइनवेसिव एडेनोमा), जो अपेक्षाकृत परिपक्व संरचना के साथ, आक्रामक विकास और मेटास्टेसाइज करने की क्षमता रखता है।
लंबे समय तक रहने पर थायराइड कैंसर का निदान बहुत मुश्किल है मौजूदा गण्डमालाया एडेनोमास, जिनमें से कुरूपता के प्रमुख लक्षण उनकी तेजी से वृद्धि, मोटा होना, ट्यूबरोसिटी की उपस्थिति और फिर ग्रंथि के विस्थापन को सीमित करना है। अंतिम निदान केवल साइटोलॉजिकल या हिस्टोलॉजिकल परीक्षा द्वारा स्थापित किया जाता है।
पर " छिपा हुआ कैंसर» कैल्सीटोनिन (मेडुलरी कैंसर) के स्तर के निर्धारण के साथ, निदान का अंतिम चरण अक्सर थायरॉयड ग्रंथि का व्यापक प्रदर्शन और संशोधन होता है। थायराइड ट्यूमर का विभेदक निदान नैदानिक और रेडियोलॉजिकल निष्कर्षों पर आधारित है, एक थायरॉयड स्कैन के परिणाम, अल्ट्रासाउंड, और परिकलित टोमोग्राफी, ट्यूमर का लक्षित पंचर और बाद में साइटोलॉजिकल परीक्षापंचर करना
सर्जिकल उपचार में हेमीथायरॉइडेक्टॉमी, थायरॉयड ग्रंथि का उप-योग और थायरॉयडेक्टॉमी शामिल है। गर्दन पर क्षेत्रीय मेटास्टेस की उपस्थिति में, गर्दन के ऊतक का एक प्रावरणी-म्यान छांटना किया जाता है। की उपस्थितिमे दूर के मेटास्टेसस्थानीय रूप से संचालित कैंसर, थायरॉयडेक्टॉमी के बाद रेडियोधर्मी आयोडीन उपचार का संकेत दिया जाता है।
रोग का निदान कैंसर के विभेदित रूपों (कूपिक और पैपिलरी) के लिए अनुकूल है और अन्य रूपों के लिए प्रतिकूल है। थायराइड कैंसर की रोकथाम मुख्य रूप से गण्डमाला और सौम्य ट्यूमर के उपचार के उद्देश्य से है, इसके अपवाद के साथ एक्स-रे एक्सपोजरतथा रेडियोथेरेपीबच्चों और किशोरों में थायरॉयड ग्रंथि का क्षेत्र, भोजन और पानी के साथ शरीर में आयोडीन रेडियोन्यूक्लाइड के प्रवेश को रोकना।
पर जल्दी पता लगाने केथायराइड कैंसर, विभिन्न प्रकार के गण्डमाला और उनके रोगियों की नैदानिक परीक्षा में एक बड़ी भूमिका दी जाती है शल्य चिकित्सा, साथ ही पीड़ित रोगियों के रक्त संबंधियों की जांच मेडुलरी कैंसरथायरॉयड ग्रंथि, विशेष रूप से सिप्पल सिंड्रोम और अंतःस्रावी ग्रंथियों के एडेनोमैटोसिस के संयोजन में म्यूकोसल न्यूरिनोमा सिंड्रोम के मामलों में।
थायरॉयड ग्रंथि पर ऑपरेशन निम्नानुसार किए जाते हैं स्थानीय संज्ञाहरणऔर इंटुबैषेण संज्ञाहरण के तहत। सर्जरी से पहले थायरोटॉक्सिकोसिस वाले मरीजों को विशेष आवश्यकता होती है प्रीऑपरेटिव तैयारी. थायरॉयड ग्रंथि के लिए सबसे सुविधाजनक पहुंच गले के पायदान से 1-1.5 सेमी ऊपर गर्दन की पूर्वकाल सतह के साथ एक अनुप्रस्थ चापाकार चीरा है। ज्यादातर मामलों में गण्डमाला के रेट्रोस्टर्नल रूपों को भी इस पहुंच के माध्यम से हटाया जा सकता है, हालांकि कभी-कभी इसका सहारा लेना आवश्यक होता है, जैसे कि इंट्राथोरेसिक गोइटर के रोगियों में, थोरैकोटॉमी।
थायरॉयड ग्रंथि पर प्रत्येक ऑपरेशन की मुख्य विशेषताएं हस्तक्षेप का दायरा और थायरॉयड ऊतक को हटाने की विधि (विधि) हैं। इंट्राकैप्सुलर, इंट्राफेशियल और एक्स्ट्राफेशियल तरीके हैं। इंट्राकैप्सुलर विधि आमतौर पर अपरिवर्तित ग्रंथि ऊतक के संरक्षण को अधिकतम करने के लिए थायरॉयड नोड्यूल्स के समावेश के लिए उपयोग की जाती है।
थायरॉयड ग्रंथि के इंट्राफेशियल स्राव का उपयोग गण्डमाला के सभी रूपों में किया जाता है, जबकि आवर्तक स्वरयंत्र की नसों की शाखाओं का कोई संभावित आघात नहीं होता है। पैराथाइराइड ग्रंथियाँगर्दन के चौथे प्रावरणी की आंत की शीट के बाहर (शायद ही कभी अंदर) स्थित होता है, जिसके भीतर ऑपरेशन किया जाता है। कभी-कभी इस पद्धति को धमनियों के बंधाव के साथ पूरक किया जाता है। अतिरिक्त विधि विशेष रूप से ऑन्कोलॉजिकल अभ्यास में की जाती है और, एक नियम के रूप में, इसमें थायरॉयड ग्रंथि की मुख्य धमनियों का बंधन शामिल है।
मात्रा शल्य चिकित्सा संबंधी व्यवधानपैथोलॉजिकल प्रक्रिया की प्रकृति और स्थानीयकरण, पैथोलॉजिकल फोकस के आकार और बचे हुए ऊतक की मात्रा पर निर्भर करता है। सबसे अधिक इस्तेमाल किया जाने वाला आंशिक, उप-योग लकीर और विलोपन ( पूर्ण निष्कासन) थायरॉयड ग्रंथि के एक या दोनों पालियों का। छोटे गांठदार सौम्य गण्डमाला के लिए आंशिक उच्छेदन का उपयोग किया जाता है, जबकि लगभग आधे रिसेक्टेड लोब को संरक्षित किया जाता है।
सबटोटल रिसेक्शन में प्रत्येक लोब में 4 से 8 ग्राम ग्रंथि ऊतक छोड़ना शामिल है (आमतौर पर आवर्तक स्वरयंत्र नसों और पैराथायरायड ग्रंथियों के क्षेत्र में श्वासनली की पार्श्व सतह पर)। ऐसा हस्तक्षेपथायरोटॉक्सिकोसिस के रोगियों में सभी प्रकार के गण्डमाला के साथ-साथ गांठदार और बहुकोशिकीय यूथायरॉइड गोइटर के लिए किया जाता है, जो थायरॉयड ग्रंथि के लगभग पूरे लोब (लोब) पर कब्जा कर लेता है।
विलुप्त होने का उपयोग, एक नियम के रूप में, थायरॉयड ग्रंथि के घातक नवोप्लाज्म के लिए किया जाता है, इस ऑपरेशन को पूरक किया जा सकता है, प्रक्रिया के चरण और स्थानीयकरण के आधार पर, ग्रंथि से सटे मांसपेशियों को हटाकर, ऊतक युक्त बाहरी और आंतरिक गले की नसों को हटा दिया जाता है। लसीकापर्व।
के बीच संभावित जटिलताएंथायरॉयड ग्रंथि पर ऑपरेशन के बाद विकसित होना, आवर्तक स्वरयंत्र तंत्रिकाओं के पैरेसिस और हाइपोपैरैथायरायडिज्म, साथ ही प्रारंभिक पश्चात की अवधि में माध्यमिक रक्तस्राव पर ध्यान दिया जाना चाहिए।
थाइरोइड (ग्लैंडुला थायरॉयडिया) स्वरयंत्र और ऊपरी श्वासनली के स्तर पर गर्दन के पूर्वकाल क्षेत्र में स्थित एक अयुग्मित अंग है। ग्रंथि में दो लोब होते हैं - दायां (लोबस डेक्सटर) और बायां (लोबस सिनिस्टर), एक संकीर्ण इस्थमस से जुड़ा होता है। थायरॉयड ग्रंथि बल्कि सतही रूप से स्थित है। ग्रंथि के सामने, हाइपोइड हड्डी के नीचे, युग्मित मांसपेशियां होती हैं: स्टर्नोथायरॉइड, स्टर्नोहायॉइड, स्कैपुलर-हाइडॉइड, और केवल आंशिक रूप से स्टर्नोक्लेडोमैस्टॉइड, साथ ही साथ ग्रीवा प्रावरणी की सतही और प्रीट्रैचियल प्लेट।
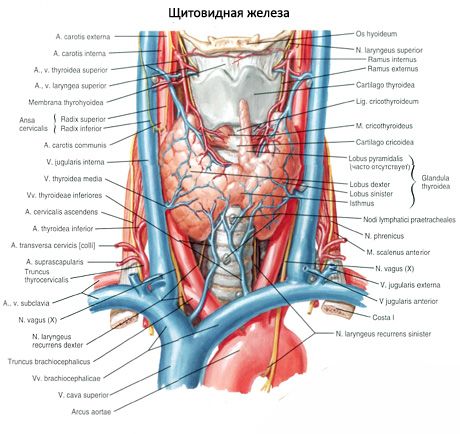

ग्रंथि की पश्च अवतल सतह स्वरयंत्र के निचले हिस्सों के सामने और किनारों को कवर करती है और ऊपरी हिस्साश्वासनली थायरॉइड ग्रंथि का इस्थमस (इस्थ्मस ग्लैंडुलाए थायरॉइडी), दाएं और बाएं लोब को जोड़ता है, आमतौर पर ट्रेकिअल कार्टिलेज के स्तर II या III पर स्थित होता है। पर दुर्लभ मामलेग्रंथि का इस्थमस श्वासनली के I उपास्थि या यहाँ तक कि क्रिकॉइड आर्च के स्तर पर स्थित होता है। कभी-कभी इस्थमस अनुपस्थित हो सकता है, और फिर ग्रंथि के लोब एक दूसरे से बिल्कुल भी जुड़े नहीं होते हैं।
थायरॉयड ग्रंथि के दाएं और बाएं लोब के ऊपरी ध्रुव स्वरयंत्र के थायरॉयड उपास्थि की संबंधित प्लेट के ऊपरी किनारे से थोड़ा नीचे स्थित होते हैं। लोब का निचला ध्रुव श्वासनली के V-VI उपास्थि के स्तर तक पहुँच जाता है। थायरॉयड ग्रंथि के प्रत्येक लोब की पश्चवर्ती सतह ग्रसनी के स्वरयंत्र भाग, अन्नप्रणाली की शुरुआत और सामान्य कैरोटिड धमनी के पूर्वकाल अर्धवृत्त के संपर्क में है। पैराथायरायड ग्रंथियां थायरॉयड ग्रंथि के दाएं और बाएं लोब की पिछली सतह से सटी होती हैं।
इस्थमस से या किसी एक लोब से, पिरामिडल लोब (लोबस पिरामिडैलिस) ऊपर की ओर फैलता है और थायरॉयड उपास्थि के सामने स्थित होता है, जो लगभग 30% मामलों में होता है। अपने शीर्ष के साथ यह लोब कभी-कभी हाइपोइड हड्डी के शरीर तक पहुंच जाता है।
एक वयस्क में थायरॉयड ग्रंथि का अनुप्रस्थ आकार 50-60 मिमी तक पहुंच जाता है। प्रत्येक हिस्से का अनुदैर्ध्य आकार 50-80 मिमी है। इस्थमस का ऊर्ध्वाधर आकार 5 से 2.5 मिमी तक होता है, और इसकी मोटाई 2-6 मिमी होती है। 20 से 60 वर्ष के वयस्कों में थायरॉयड ग्रंथि का द्रव्यमान औसतन 16.3-18.5 ग्राम होता है। 50-55 वर्षों के बाद, ग्रंथि के आयतन और द्रव्यमान में थोड़ी कमी होती है। महिलाओं में थायरॉइड ग्रंथि का द्रव्यमान और आयतन पुरुषों की तुलना में अधिक होता है।
बाहर, थायरॉयड ग्रंथि एक संयोजी ऊतक म्यान से ढकी होती है - रेशेदार कैप्सूल(कैप्सुला फाइब्रोसा), जो स्वरयंत्र और श्वासनली के साथ जुड़ा हुआ है। इस संबंध में, जब स्वरयंत्र चलता है, तो थायरॉयड ग्रंथि भी चलती है। ग्रंथि के अंदर, संयोजी ऊतक सेप्टा कैप्सूल से फैलता है - ट्रैबेक्यूला,ग्रंथि के ऊतक को लोब्यूल्स में विभाजित करना, जिसमें शामिल हैं रोम।रोम की दीवारों को घन के आकार के उपकला कूपिक कोशिकाओं (थायरोसाइट्स) के साथ अंदर से पंक्तिबद्ध किया जाता है, और रोम के अंदर एक गाढ़ा पदार्थ होता है - एक कोलाइड। कोलाइड में थायराइड हार्मोन होते हैं, जिसमें मुख्य रूप से प्रोटीन और आयोडीन युक्त अमीनो एसिड होते हैं।
प्रत्येक कूप की दीवारें (उनमें से लगभग 30 मिलियन हैं) तहखाने की झिल्ली पर स्थित थायरोसाइट्स की एक परत द्वारा बनाई जाती हैं। फॉलिकल्स का आकार 50-500 माइक्रोन होता है। थायरोसाइट्स का आकार उनमें सिंथेटिक प्रक्रियाओं की गतिविधि पर निर्भर करता है। थायरोसाइट की कार्यात्मक अवस्था जितनी अधिक सक्रिय होगी, कोशिका उतनी ही अधिक होगी। थायरोसाइट्स के केंद्र में एक बड़ा नाभिक होता है, एक महत्वपूर्ण संख्या में राइबोसोम, एक अच्छी तरह से विकसित गोल्गी कॉम्प्लेक्स, लाइसोसोम, माइटोकॉन्ड्रिया और एपिकल भाग में स्रावी कणिकाएं होती हैं। थायरोसाइट्स की शीर्ष सतह में कूप की गुहा में स्थित कोलाइड में डूबे हुए माइक्रोविली होते हैं।
अन्य ऊतकों की तुलना में थायरॉयड ग्रंथि के ग्रंथियों के कूपिक उपकला में आयोडीन जमा करने की एक चयनात्मक क्षमता होती है। थायरॉयड ग्रंथि के ऊतकों में, आयोडीन की एकाग्रता रक्त प्लाज्मा में इसकी सामग्री से 300 गुना अधिक होती है। थायराइड हार्मोन (थायरोक्सिन, ट्राईआयोडोथायरोनिन), जो प्रोटीन के साथ आयोडीन युक्त अमीनो एसिड के जटिल यौगिक हैं, रोम के कोलाइड में जमा हो सकते हैं और आवश्यकतानुसार, रक्तप्रवाह में छोड़े जा सकते हैं और अंगों और ऊतकों तक पहुंचाए जा सकते हैं।
थायराइड हार्मोन
थायराइड हार्मोन चयापचय को नियंत्रित करते हैं, गर्मी हस्तांतरण को बढ़ाते हैं, ऑक्सीडेटिव प्रक्रियाओं को बढ़ाते हैं और प्रोटीन, वसा और कार्बोहाइड्रेट की खपत को बढ़ाते हैं, शरीर से पानी और पोटेशियम की रिहाई को बढ़ावा देते हैं, विकास और विकास प्रक्रियाओं को विनियमित करते हैं, अधिवृक्क ग्रंथियों, सेक्स और स्तन की गतिविधि को सक्रिय करते हैं। ग्रंथियां, केंद्रीय तंत्रिका तंत्र की गतिविधि पर उत्तेजक प्रभाव डालती हैं।
बेसमेंट मेम्ब्रेन पर थायरोसाइट्स के साथ-साथ फॉलिकल्स के बीच, पैराफॉलिक्युलर सेल होते हैं, जिनमें से सबसे ऊपर फॉलिकल के लुमेन तक पहुंचते हैं। पैराफॉलिक्युलर कोशिकाओं में एक बड़ा गोल नाभिक होता है, बड़ी संख्यासाइटोप्लाज्म, माइटोकॉन्ड्रिया, गोल्गी कॉम्प्लेक्स, दानेदार एंडोप्लाज्मिक रेटिकुलम में मायोफिलामेंट्स। इन कोशिकाओं में लगभग 0.15 µm के व्यास के साथ उच्च इलेक्ट्रॉन घनत्व के कई कणिकाएँ होती हैं। पैराफोलिक्युलर कोशिकाएं थायरोकैल्सीटोनिन को संश्लेषित करती हैं, जो पैराथाइरॉइड हार्मोन का एक विरोधी है - पैराथायरायड ग्रंथियों का हार्मोन। थायरोकैल्सीटोनिन कैल्शियम और फास्फोरस के आदान-प्रदान में शामिल है, रक्त में कैल्शियम की मात्रा को कम करता है और हड्डियों से कैल्शियम की रिहाई में देरी करता है।
थायरॉयड समारोह का नियमन तंत्रिका तंत्र और पूर्वकाल पिट्यूटरी ग्रंथि के थायरोट्रोपिक हार्मोन द्वारा प्रदान किया जाता है।
थायराइड भ्रूणजनन
थायरॉयड ग्रंथि I और II आंत के मेहराब के बीच के स्तर पर एक अप्रकाशित माध्यिका के रूप में अग्रगट के उपकला से विकसित होती है। भ्रूण के विकास के चौथे सप्ताह तक, इस वृद्धि में एक गुहा होती है, जिसके संबंध में इसे थायरॉयड वाहिनी (डक्टस थायरोग्लोसालिस) कहा जाता था। चौथे सप्ताह के अंत तक, यह वाहिनी क्षीण हो जाती है, और इसकी शुरुआत जीभ की जड़ और शरीर की सीमा पर कम या ज्यादा गहरे अंधे छेद के रूप में ही रह जाती है। डिस्टल डक्ट ग्रंथि के भविष्य के लोब के दो मूल तत्वों में विभाजित है। थायरॉयड ग्रंथि के उभरते हुए लोब सावधानी से विस्थापित हो जाते हैं और अपनी सामान्य स्थिति ले लेते हैं। थायरॉइड-लिंगुअल डक्ट का संरक्षित डिस्टल हिस्सा अंग के पिरामिडल लोब में बदल जाता है। वाहिनी के वर्गों को कम करना अतिरिक्त थायरॉयड ग्रंथियों के गठन के लिए शुरुआत के रूप में काम कर सकता है।

थायरॉयड ग्रंथि के वेसल्स और नसें
थायरॉयड ग्रंथि के दाएं और बाएं लोब के ऊपरी ध्रुवों तक, दाएं और बाएं ऊपरी थायरॉयड धमनियां (बाहरी की शाखाएं) मन्या धमनियों), और इन लोबों के निचले ध्रुवों तक - दाएं और बाएं निचले थायरॉयड धमनियां (सबक्लेवियन धमनियों के थायरॉयड चड्डी से)। थायरॉयड धमनियों की शाखाएं ग्रंथि के कैप्सूल और अंग के अंदर कई एनास्टोमोसेस बनाती हैं। कभी-कभी तथाकथित अवर थायरॉयड धमनी, जो ब्राचियोसेफेलिक ट्रंक से निकलती है, थायरॉयड ग्रंथि के निचले ध्रुव तक पहुंचती है। ऑक्सीजन - रहित खूनथायरॉयड ग्रंथि से बेहतर और मध्य थायरॉयड नसों के माध्यम से आंतरिक में बहती है गले का नस, अवर थायरॉयड शिरा के साथ - ब्राचियोसेफेलिक नस में (या आंतरिक गले की नस के निचले हिस्से में)।
थायरॉयड ग्रंथि की लसीका वाहिकाएं थायरॉयड, प्री-लेरिंजियल, प्री- और पैराट्रैचियल लिम्फ नोड्स में प्रवाहित होती हैं। थायरॉयड ग्रंथि की नसें दाएं और बाएं सहानुभूति ट्रंक (मुख्य रूप से मध्य से) के ग्रीवा नोड्स से निकलती हैं ग्रीवा नोड, जहाजों के साथ जाओ), साथ ही वेगस नसों से।




