जिसके कारण लोग बेहोश हो जाते हैं: कारण, संभावित रोग, उपचार। वे किस चीज से बेहोश हो जाते हैं एक व्यक्ति होश क्यों खो सकता है
उन्नीसवीं सदी में, उच्च समाज की लड़कियां अक्सर गिरती थीं बेहोशी, अप्रिय समाचार सुनने के बाद, भयभीत, या बस ठिठुरन से। तब डॉक्टरों ने इस स्थिति को पीली दुर्बलता कहा और माना कि इसके विकास का कारण तंग महिला कोर्सेट और खराब पोषण था। आज, बेहोशी कोई लिंग और आयु प्रतिबंध नहीं जानता है। पुरुष, महिलाएं और बच्चे अब बेहोश हो सकते हैं। और यह आश्चर्य की बात नहीं है, एक आधुनिक व्यक्ति के लिए शांत रहना बहुत मुश्किल है, और उत्पीड़ित तंत्रिका तंत्र सिर्फ एक व्यक्ति के अस्थायी गैर-अस्तित्व में संक्रमण में योगदान देता है। अचानक तनाव, भय, तेज दर्द, मानसिक आघात किसी भी व्यक्ति की चेतना को बाधित कर सकता है।
बेहोशी- यह वास्तविकता से शरीर की एक प्रतिवर्त सुरक्षात्मक प्रतिक्रिया है, जिसका जीवित रहना मुश्किल है। बेहोशी मस्तिष्क में रक्त के प्रवाह में अचानक कमी के कारण होती है, जिससे व्यक्ति कई मिनटों के लिए होश खो बैठता है। कुछ लोग केवल कुछ स्थितियों में ही बेहोश हो जाते हैं। उदाहरण के लिए, खून की दृष्टि से, एक छोटे भूरे रंग के चूहे की भयानक उपस्थिति से, या भालू द्वारा भयभीत होने से। लेकिन, दुर्भाग्य से, आज अधिकांश लोग विभिन्न स्वास्थ्य समस्याओं की उपस्थिति के कारण चेतना खो देते हैं। केवल एक न्यूरोलॉजिस्ट ही यह निर्धारित कर सकता है कि चेतना के नुकसान के पीछे क्या छिपा है - एक साधारण भय, वाहिका-आकर्ष, हृदय रोग, मिर्गी, मधुमेह, या थायरॉयड प्रणाली की खराबी।
बेहोशीयह कई कारणों से हो सकता है, जिनमें से सबसे आम हैं:
1. नोसोवागल सिंकोप. यह विकल्प चेतना के नुकसान के सभी मौजूदा हमलों का 50% है। नोसोवैगनल सिंकोप के कारण गंभीर दर्द, भय, अधिक काम, भूख, खून की दृष्टि और कमरे में भरापन है। कुछ किशोर लंबे समय तक कंप्यूटर पर बैठने से बीमार हो जाते हैं।
2. ओर्थोस्टैटिक सिंकोप. यह बेहोशी ज्यादातर बुजुर्गों और किशोरों में होती है। इसके कारण किसी व्यक्ति द्वारा अचानक बिस्तर से या कुर्सी से उठने, अपना सिर घुमाने या बैठने की स्थिति से उठने का प्रयास है। ऑर्थोस्टेटिक सिंकोप किशोरों में वृद्धि की अवधि के दौरान होता है, और वृद्ध लोगों में बिस्तर पर आराम के साथ बीमारी के कारण होता है। सिंकोप का यह प्रकार कैरोटिड धमनी में स्थित कैरोटिड साइनस की अतिसंवेदनशीलता से जुड़ा हो सकता है। इस मामले में, यह जीवन के लिए एक गंभीर खतरा बन गया है, क्योंकि इससे स्ट्रोक हो सकता है। सिमुलेटर पर बढ़ा हुआ व्यायाम, वजन उठाना और अत्यधिक शारीरिक परिश्रम भी बेहोशी को भड़का सकता है।
3. पैथोलॉजिकल सिंकोप. विभिन्न रोगों के कारण गंभीर और लंबे समय तक चेतना की हानि को पैथोलॉजिकल कहा जाता है। मधुमेह के रोगी अक्सर इंजेक्शन छूट जाने, इंसुलिन की अधिक मात्रा या आहार संबंधी विकार के कारण बेहोश हो जाते हैं। मिर्गी के रोगियों में चेतना की हानि ऐंठन के दौरे से जुड़ी होती है, जो अनैच्छिक पेशाब और जीभ के काटने के साथ होती है। महिलाओं में, बेहोशी अक्सर मासिक धर्म के दौरान भारी रक्तस्राव और फैलोपियन ट्यूब के टूटने के कारण अस्थानिक गर्भावस्था के साथ होती है। मस्तिष्क को अपर्याप्त रक्त आपूर्ति उच्च रक्तचाप से ग्रस्त संकट, स्ट्रोक और दिल के दौरे के दौरान बेहोशी का कारण बनती है। मस्तिष्क को ऑक्सीजन की अपर्याप्त आपूर्ति और रक्त में अतिरिक्त कार्बन डाइऑक्साइड के कारण ब्रोन्कियल अस्थमा के रोगी ब्रोंकोस्पज़म के दौरान चेतना खो देते हैं। नशीली दवाओं, नशीली दवाओं और शराब के जहर की अधिक मात्रा के कारण शरीर का नशा कभी-कभी बेहोशी का कारण भी बन सकता है।
आमतौर पर, सन्निकटनबेहोशी वाला व्यक्ति पहले से महसूस करता है। सबसे पहले, वह सामान्य कमजोरी, चक्कर आना, मतली, पेट और वक्ष क्षेत्र में बेचैनी विकसित करता है। कभी-कभी बेहोशी आने से पहले आंखों में अंधेरा छा जाता है और तेज सिरदर्द महसूस होता है। बाह्य रूप से, व्यक्ति पीला दिखता है, उसके होंठ नीले हो जाते हैं, और उसके पैर और हाथ ठंडे हो जाते हैं। निम्न रक्तचाप के कारण नाड़ी कमजोर हो जाती है, मस्तिष्क को रक्त की आपूर्ति तेजी से कम हो जाती है और व्यक्ति जमीन पर गिर जाता है। बेहोशी की स्थिति आमतौर पर 3 मिनट से अधिक नहीं रहती है, लेकिन 80 मिमी एचजी से नीचे रक्तचाप में गिरावट की स्थिति में, पतन की संभावना अधिक होती है।
इससे कोई फर्क नहीं पड़ता कि आपके साथ केवल एक ही हुआ है बेहोशी, गंभीर भय, अधिक काम या भुखमरी के कारण। भविष्य में बेहोशी को रोकने के लिए, इसे भड़काने वाली स्थितियों से बचने की कोशिश करें:
- लंबे समय तक एक ही स्थिति में खड़े रहने या अचानक उठने की आवश्यकता नहीं है;
- नमक का सेवन सीमित करें और प्रति दिन कम से कम 2 लीटर पानी पिएं;
- रक्तचाप के सामान्य स्तर को बनाए रखने के उद्देश्य से आइसोमेट्रिक व्यायाम करें।
अच्छी तरह से खाएं और आहार से उन खाद्य पदार्थों को बाहर करें जो रक्त को गाढ़ा करते हैं;
- जब मतली, चक्कर आना और थकान दिखाई दे, तो अपने पैरों को पार करें और जांघों की मांसपेशियों को तेजी से लयबद्ध रूप से कस लें और निचले छोरों से मस्तिष्क में प्रवाह को बढ़ाने के लिए कई बार एब्स करें।
लेकिन अगर आपके पास बेहोशीशरीर की रोग संबंधी स्थिति के कारण, एक गंभीर परीक्षा से गुजरना और मौजूदा बीमारी के समय पर उपचार के लिए उपाय करना आवश्यक है।
चेतना के नुकसान के कारणों और पतन के प्रकार का शैक्षिक वीडियो
देखने में समस्या होने पर, पेज से वीडियो डाउनलोड करें- चेतना के नुकसान के कारण क्या हैं
- अप्रत्यक्ष हृदय मालिश का संचालन कृत्रिम श्वसन
एक व्यक्ति द्वारा चेतना का तेज नुकसान, एक नियम के रूप में, केंद्रीय तंत्रिका तंत्र के कामकाज में गड़बड़ी से निकटता से संबंधित है। इस अवस्था के दौरान, लोग अपना संतुलन खो देते हैं और गिर जाते हैं, जबकि अपने अंगों को भी नहीं हिला पाते हैं। चेतना के नुकसान की अवधि के दौरान, केवल आक्षेप संभव है। इस अवस्था में लोग दूसरों को जवाब देना बंद कर देते हैं, इसके अलावा, वे तार्किक रूप से सोचने और उनसे पूछे गए सवालों के जवाब देने की क्षमता खो देते हैं।
कारण
आज तक, कई कारण ज्ञात हैं, जिससे चेतना खोने का खतरा बढ़ जाता है। यहाँ चेतना के अचानक नुकसान के मुख्य कारणों की सूची दी गई है:
- पहला मस्तिष्क को रक्त की आपूर्ति में कमी है;
- दूसरा मस्तिष्क के लिए पोषण की कमी है;
- तीसरा रक्त में ऑक्सीजन की मात्रा कम है;
- चौथा गलत काम है, जिसमें मस्तिष्क के क्षेत्र में अस्वाभाविक निर्वहन होते हैं।
ये और अन्य अनियमितताएं संभवतः अस्थायी बीमारियों या गंभीर स्वास्थ्य समस्याओं का संकेत देती हैं।
इन कारणों पर नीचे और अधिक विस्तार से चर्चा की जाएगी।
मस्तिष्क को रक्त की आपूर्ति में कमी हो सकती है:
- ऐसा कारण मानव वनस्पति प्रणाली का बहुत स्पष्ट कार्य हो सकता है। आमतौर पर ऐसी प्रतिक्रिया बाहरी उत्तेजनाओं या गैर-मानक स्थितियों के कारण होती है। उदाहरण के लिए: सामान्य भय, विभिन्न अनुभव, मानव रक्त में थोड़ी मात्रा में ऑक्सीजन।
- कार्डियोलॉजी के क्षेत्र में समस्याएं भी चेतना के नुकसान का कारण बन सकती हैं। यह मानव शरीर में रक्त के कार्डियक आउटपुट में कमी के कारण होता है। ऐसे मामले अक्सर रोधगलन में समाप्त होते हैं। यह हृदय के कार्य के दौरान गलत लय के कारण भी होता है। समस्या बार-बार होने वाले तंत्रिका आवेगों के कारण हो सकती है जो निलय और अटरिया के साथ होते हैं। इन परेशानियों के बाद, एक नियम के रूप में, विभिन्न प्रकार के विकृति होते हैं। संकुचन के दौरान रुकावट विशेष रूप से तीव्र होती है, अंगों को उनके सामान्य कार्य के लिए समय पर सही मात्रा में रक्त नहीं मिलता है। और यह सब मानव मस्तिष्क के काम को महत्वपूर्ण रूप से प्रभावित करता है।
वैसे, कार्डियोग्राम पर आप शरीर में अप्राकृतिक रक्त प्रवाह और रक्त के बहिर्वाह के परिणामों को आसानी से देख सकते हैं। यह वेंट्रिकल के क्षेत्र में असामान्य तंत्रिका प्रक्रियाओं को स्पष्ट रूप से प्रदर्शित करता है। हालांकि, वे लगभग कभी भी चेतना के नुकसान का कारण नहीं बनते हैं। कुछ लोग इस समस्या को अपने आप में नोटिस नहीं करते हैं और अपने सामान्य मोड में रहते हैं। बेहोशी के इन सभी कारणों और लक्षणों को जानना चाहिए और उन्हें मौके पर ही आंशिक रूप से खत्म करने में सक्षम होना चाहिए!
- अक्सर जिन लोगों को लो ब्लड प्रेशर की समस्या होती है वे लंबे समय से होश खो रहे होते हैं। जिन लोगों को उच्चरक्तचापरोधी दवाओं के उपयोग की समस्या होती है, उन्हें भी इसका खतरा होता है, बुजुर्ग भी इससे अछूते नहीं हैं। मानव शरीर की स्थिति में तेज बदलाव, एक नियम के रूप में, इस कारण का कारण बनता है। उदाहरण के लिए, आप अचानक खड़े हो सकते हैं, यानी बैठने या लेटने की स्थिति बदल सकते हैं। अंगों की निष्क्रियता के दौरान, जहाजों के काम में देरी होती है, और तेज गति के साथ, वे जल्दी से वांछित आकार में वापस नहीं आ पाते हैं। यही कारण है कि शरीर के मस्तिष्क में रक्तचाप और रक्त के प्रवाह में कमी आती है।
- बड़ी रक्त वाहिकाओं में महत्वपूर्ण परिवर्तन के कारण चेतना का नुकसान भी हो सकता है। चूंकि यह ये वाहिकाएं हैं जो मस्तिष्क को खिलाती हैं। इस समस्या से एथेरोस्क्लेरोसिस नामक बीमारी हो सकती है। इस बीमारी में वाहिकाओं में दीवारें और गैप तेज हो जाते हैं।
- इसके अलावा, अक्सर, रक्त के थक्कों की उपस्थिति के कारण चेतना का नुकसान हो सकता है। ऐसी संभावना है कि वे रक्त वाहिकाओं के माध्यम से मार्ग को आंशिक रूप से या पूरी तरह से बंद कर दें। ज्यादातर मामलों में, सर्जरी के कारण रक्त के थक्के बनते हैं। अक्सर यह समस्या हार्ट वॉल्व रिप्लेसमेंट सर्जरी के बाद होती है। यह उत्सुक है कि रक्त के थक्कों की घटना किसी भी उम्र में देखी जाती है, ताकि हर व्यक्ति को हो सके। जिन लोगों को इस प्रकार की रुकावट का खतरा होता है, उन्हें विशेष दवाएं दी जाती हैं जिन्हें निरंतर आधार पर लिया जाना चाहिए। अभी भी ऐसे मामले हैं जब हृदय ताल के अनुचित कामकाज के कारण वाहिकाओं में रक्त के थक्के बन जाते हैं। ऐसी समस्याओं के साथ, प्रवेश के लिए विशेष दवाएं भी निर्धारित की जाती हैं।
- एनाफिलेक्टिक शॉक भी चेतना के नुकसान का कारण बन सकता है। ऐसा झटका अक्सर एक गंभीर एलर्जी प्रतिक्रिया के कारण होता है, जो किसी भी दवा के कारण हो सकता है। साथ ही, चेतना के नुकसान से संक्रामक आघात हो सकता है, जो गंभीर बीमारी के बाद हो सकता है। यह स्थिति रक्त वाहिकाओं के क्षेत्र में फैलाव का कारण बन सकती है, जिससे हृदय के क्षेत्र में रक्त के बहिर्वाह में उल्लेखनीय वृद्धि होगी। दवाओं में वासोडिलेटिंग घटकों द्वारा इस तरह की प्रतिक्रिया को उकसाया जा सकता है। उसी समय, रक्त केशिकाओं की पारगम्यता होती है, परिणामस्वरूप, वे और भी अधिक बल के साथ काम करना शुरू कर देते हैं। उपरोक्त सभी कारण मानव मस्तिष्क में रक्त के प्रवाह को भी बाधित करते हैं।
यदि किसी व्यक्ति को ये लक्षण अपने आप में मिलते हैं, तो उसे तुरंत एक योग्य विशेषज्ञ की मदद लेनी चाहिए, जिसे बदले में, तुरंत एक परीक्षा आयोजित करनी होगी और कोमल परीक्षण करने होंगे। सभी परिणाम प्राप्त करने के बाद ही सटीक निदान करना संभव होगा। नतीजतन, रोगी को कई प्रक्रियाओं से गुजरना होगा:
- संवहनी डाइस्टोनिया की संभावित उपस्थिति का निर्धारण करने के लिए एक न्यूरोलॉजिस्ट से मिलें
- हाइपोटेंशन की संभावना का निर्धारण करने के लिए एक सामान्य चिकित्सक से मिलें, एक ऐसी बीमारी जिसमें निम्न रक्तचाप देखा जा सकता है। साथ ही, डॉक्टर को रोगी की उच्च रक्तचाप की प्रवृत्ति की पहचान करने के लिए कई प्रक्रियाएं करनी चाहिए।
- एक ईसीएचओ प्रक्रिया से गुजरना सुनिश्चित करें, दूसरे शब्दों में, दिल का अल्ट्रासाउंड, जो किसी भी दोष और दिल की विफलता की उपस्थिति को निर्धारित करने में मदद करेगा।
- एक विकल्प है कि रोगी को जहाजों और उनमें विभिन्न विकृति का अध्ययन करने के लिए डॉपलर अल्ट्रासाउंड करने की पेशकश की जाएगी।
रक्त में ऑक्सीजन की कमी के साथ चेतना का नुकसान निम्नलिखित बीमारियों के साथ होता है:
- इस कारण से बच्चों और महिलाओं में चेतना का नुकसान संभव है यदि एक व्यक्ति जिस हवा में सांस लेता है उसमें आवश्यक मात्रा में ऑक्सीजन नहीं होती है। इस वजह से भरे हुए कमरों में अक्सर बेहोशी और चक्कर आने का खतरा रहता है।
- इसके अलावा, किशोरों में चेतना की हानि फेफड़ों के क्षेत्र में विभिन्न रोगों के कारण हो सकती है, इन्हीं बीमारियों में से एक ब्रोन्कियल अस्थमा है। यह समस्या उन लोगों के लिए विशेष रूप से सच है जो ऐसी बीमारियों से लंबे समय से पीड़ित हैं। बार-बार खांसने से फेफड़ों के तंत्र में कई तरह की गड़बड़ी हो सकती है, जिससे सांस लेने के दौरान ऑक्सीजन की काफी कमी हो जाती है। साथ ही इस दौरान अपर्याप्त कार्डियक आउटपुट के प्रकट होने की भी संभावना होती है।
- एनीमिया चेतना के नुकसान के सबसे आम कारणों में से एक है। रक्त में हीमोग्लोबिन की कम सामग्री के परिणामस्वरूप, जो 70 ग्राम / लीटर से नीचे नहीं गिरना चाहिए। हालांकि, मानव शरीर में इस पदार्थ की उच्च सामग्री के साथ बेहोशी भी संभव है। लेकिन ज्यादातर यह भरे हुए कमरों में होता है।
- जहरीले ऑक्सीजन ऑक्साइड के साथ जहर भी अक्सर चेतना के नुकसान का कारण होता है। यह गैस दिखाई नहीं देती और गंधहीन और स्वादहीन होती है। ऑक्सीजन ऑक्साइड शरीर में काफी आसानी से प्रवेश कर सकता है। उदाहरण के लिए, स्टोव को पिघलाते समय या हुड के साथ गैस का उपयोग करते समय बंद कर दिया। साथ ही, यह गैस कारों के एग्जॉस्ट पाइप से आती है, इसलिए इसे हवादार न होने पर कार के कैब में रहने की सलाह नहीं दी जाती है। यह गैस व्यक्ति के फेफड़ों में काफी आसानी से प्रवेश कर जाती है, जिसके बाद यह तुरंत हीमोग्लोबिन के साथ मिल जाती है। नतीजतन, रक्त में शुद्ध ऑक्सीजन के पारित होने के रास्ते बंद हो जाते हैं। नतीजतन, शरीर में ऑक्सीजन की कमी हो जाती है। दिल के काम में दिक्कत होने की संभावना है।
इन कारणों से चेतना के नुकसान के साथ समस्याओं को जल्दी से हल करने के लिए, आपको परीक्षणों की एक श्रृंखला पास करने और अनिवार्य प्रक्रियाओं से गुजरना होगा। तो यह काफी महत्वपूर्ण है:
- एक सामान्य रक्त परीक्षण लें। यह मानव शरीर के रक्त में सभी निकायों की संख्या और स्थिति को देखने में मदद करेगा, जैसे कि लाल रक्त कोशिकाएं और हीमोग्लोबिन। इस विश्लेषण की सहायता से रोगी में अस्थमा की उपस्थिति की भी जाँच की जाती है।
- फेफड़ों के क्षेत्र में एक्स-रे करना आवश्यक है। यह प्रक्रिया ब्रोंकाइटिस और अन्य बीमारियों के साथ-साथ ऑन्कोलॉजिकल परिवर्तनों की उपस्थिति के लिए शरीर की जांच करने में मदद करेगी।
- स्पाइरोग्राफी भी आवश्यक है। यह श्वास की शुद्धता और किसी व्यक्ति के साँस छोड़ने की शक्ति को निर्धारित करने में मदद करेगा।
- आपको किसी एलर्जी विशेषज्ञ के पास जाने की आवश्यकता हो सकती है। आखिरकार, बाहरी वातावरण में अधिकांश एलर्जी ऐसी स्थिति का कारण बनती हैं।
मानव मस्तिष्क की ऑक्सीजन आपूर्ति के उल्लंघन में समकालिक स्थितियां, मुख्य रूप से मधुमेह मेलेटस में होती हैं।
- मधुमेह से पीड़ित लोग शरीर में इंसुलिन की गलत खुराक डालने की गलती कर सकते हैं। जिससे रक्त शर्करा में उल्लेखनीय कमी आती है, जिसके परिणामस्वरूप मस्तिष्क चयापचय का उल्लंघन होता है और तंत्रिका आवेगों का गलत प्रवाह होता है।
- चेतना की हानि शरीर में इंसुलिन की अधिक मात्रा के साथ-साथ इसकी कमी के साथ भी देखी जाती है। इंसुलिन की कमी के साथ, रक्त ग्लूकोज की एक बड़ी मात्रा से संतृप्त होता है, जो इन प्रक्रियाओं से जुड़े कई अंगों को नुकसान पहुंचाता है, परिणामस्वरूप, चयापचय में परिवर्तन होता है। अक्सर ऐसे कारणों से पीड़ित व्यक्ति को एसीटोन वाष्प की गंध अप्रिय हो सकती है।
लैक्टिक एसिड कोमा भी चेतना के नुकसान का कारण बन सकता है। ऐसे में किडनी फेल होने से जुड़ी बीमारियां होती हैं। रोगी का रक्त लैक्टिक एसिड के विशाल द्रव्यमान से संतृप्त होता है। इस मामले में, एसीटोन की गंध महसूस नहीं होती है।
किसी भी मामले में, मधुमेह की उपस्थिति के लिए रोगी की जांच करना आवश्यक है। ऐसा करने के लिए, आपको प्रयोगशाला में रक्त दान करने की आवश्यकता है, यह विश्लेषण खाली पेट किया जाना चाहिए। यह रक्त परीक्षण व्यक्ति की बीमारियों के बारे में बहुत कुछ बताएगा। उदाहरण के लिए, विश्लेषण ने केशिका रक्त में ग्लूकोज की बढ़ी हुई सामग्री को दिखाया, जिसका अर्थ है कि इंसुलिन इसके उत्पादन के दमन को बहुत प्रभावित नहीं करता है। निदान को स्पष्ट करने के लिए, आपको एक और विश्लेषण करने की आवश्यकता है। खाली पेट रक्तदान करने के बाद, एक नियम के रूप में, रोगी को पीने के लिए ग्लूकोज समाधान की एक विशेष खुराक दी जाती है, जिसके बाद प्रक्रिया दोहराई जाती है। यदि ग्लूकोज आदर्श से अधिक है, तो निश्चित रूप से एक व्यक्ति को मधुमेह है।
यूरिनलिसिस का परिणाम ग्लूकोज की उपस्थिति को भी निर्धारित करता है। एक स्वस्थ व्यक्ति में यह पदार्थ मूत्र में नहीं हो सकता है। मधुमेह के निदान को पूरी तरह से निर्धारित करने के लिए, कई हफ्तों तक निर्धारित प्रक्रियाओं को करने के बाद, डॉक्टर हीमोग्लोबिन के स्तर को मापते हैं।
अग्न्याशय इंसुलिन के उत्पादन के लिए जिम्मेदार है, इसलिए डॉक्टर अक्सर मरीजों को अल्ट्रासाउंड करने का आदेश देते हैं। इस तरह की परीक्षा इस अंग में विकृति का निर्धारण करने में मदद करती है और इस बीमारी के कारणों को देखने में मदद करती है।
मस्तिष्क के स्वयंसिद्धों के अनुसार आवेगों के संचरण में विफलता या मस्तिष्क के न्यूरॉन्स में पैथोलॉजिकल डिस्चार्ज की घटना ऐसी स्थितियों में होती है:
1. इस कारण से अक्सर व्यक्ति में चेतना का नुकसान होता है। अक्सर उसे दौरे पड़ते हैं जो एक निश्चित आवृत्ति के साथ पुनरावृत्ति करते हैं। यह मस्तिष्क में न्यूरॉन्स के लिए धन्यवाद होता है। किसी व्यक्ति में दौरे की उपस्थिति का निर्धारण करना बेहद आसान है, इस समय मांसपेशियों में आवधिक मरोड़ होते हैं जो तनावपूर्ण स्थिति में होते हैं।
2. सिर पर जोरदार वार के परिणामस्वरूप क्रानियोसेरेब्रल चोट लगने पर चेतना का नुकसान। इसी समय, मस्तिष्क में चोट, चोट, ट्यूमर संभव है। ऐसी चोटों के बाद, मस्तिष्क के दोनों गोलार्द्धों के क्षेत्रों के विस्थापन की संभावना होती है। संपीड़न होता है, जिसके परिणामस्वरूप इंट्राकैनायल दबाव बढ़ जाता है। ये प्रक्रियाएं मानव मस्तिष्क के काम को बहुत जटिल बनाती हैं। यदि झटका मजबूत नहीं था और क्षति महत्वपूर्ण नहीं थी, तो चेतना कुछ ही मिनटों में वापस आ जाएगी और शरीर में कोई महत्वपूर्ण परिवर्तन नहीं होगा। हालांकि, गंभीर चोटों की स्थिति में, सूजन और कुछ जहाजों का टूटना संभव है। गंभीर मामलों में, एक व्यक्ति कोमा में पड़ सकता है।
3. किसी भी प्रकार का स्ट्रोक, जैसे कि इस्केमिक या रक्तस्रावी, भी बार-बार बेहोशी का कारण हो सकता है। इन प्रजातियों में एक दूसरे से कई अंतर हैं। एक इस्केमिक स्ट्रोक सेरेब्रल कॉर्टेक्स को अनुचित रक्त आपूर्ति का कारण बनता है, जिसके परिणामस्वरूप रुकावटें होती हैं। अक्सर, जो लोग बड़ी मात्रा में कम गुणवत्ता वाली शराब लेते हैं या उच्च प्रतिशत अल्कोहल सामग्री के साथ टिंचर खुद को इस स्थिति में लाते हैं। सेरेब्रल कॉर्टेक्स में रक्त वाहिकाओं के टूटने के परिणामस्वरूप रक्तस्रावी स्ट्रोक होता है। यह मस्तिष्क रक्तस्राव का कारण है, अक्सर इससे रोगी की मृत्यु हो जाती है।
दो प्रकार के स्ट्रोक में कुछ समान होता है, यही उनके होने का कारण होता है। ये रोग रक्तचाप में लगातार उछाल के साथ होते हैं, जब यह तेजी से बढ़ता है और उसी दर से घटता है। इसलिए, इस क्षेत्र में समस्याओं की उपस्थिति के लिए समय पर जांच करना आवश्यक है।
प्राथमिक चिकित्सा

किसी भी व्यक्ति को प्राथमिक चिकित्सा प्रदान करने में सक्षम होना चाहिए, अगर अचानक उसकी आंखों के सामने चेतना के नुकसान का मामला हो। यहां कुछ युक्तियां दी गई हैं जो किसी अन्य व्यक्ति के जीवन को बचाने में मदद कर सकती हैं। यह अचानक और खतरनाक बात है।
अक्सर, जब लोग भरे हुए कमरों में होते हैं तो लोग होश खो बैठते हैं। ऐसे में शरीर को जरूरी ऑक्सीजन की सही मात्रा नहीं मिल पाती है। साथ ही बार-बार होने वाले अनुभवों और अशांति के कारण भी ऐसा हो सकता है। यदि इन कारणों से अचानक किसी व्यक्ति के होश उड़ गए हों, तो निम्नलिखित उपाय किए जाने चाहिए:
- एक व्यक्ति को अपने गले को मुक्त करने, स्कार्फ को हटाने, कॉलर पर बटन खोलने, टाई को खोलने की जरूरत है;
- बीमार ताजी हवा के साथ एक कमरा प्रदान करें या यदि संभव हो तो उसे बाहर ले जाएं;
- किसी व्यक्ति को जगाने के लिए, अमोनिया से सिक्त एक कपास झाड़ू लेना और उसे अपने श्वसन पथ में लाना आवश्यक है;
- यदि कोई व्यक्ति होश में नहीं आता है, तो उसे एक सुरक्षित और आरामदायक शरीर की स्थिति प्रदान करने की आवश्यकता होती है। एक अच्छा उपाय यह है कि इसे अपनी तरफ मोड़ें, यह सुनिश्चित करते हुए कि जीभ डूब न जाए, जिससे घुटन हो सकती है। इस संकेत को पहले सेकंड में जांचना सबसे अच्छा है, इसके लिए आपको पीड़ित के जबड़े को अपनी उंगलियों या अन्य उपयुक्त वस्तुओं से खोलना होगा। यदि आवश्यक हो, तो आपको जीभ को मुंह में गाल से लगाना चाहिए। यह बहुत महत्वपूर्ण है कि वायुमार्ग पूरी तरह से खुला हो;
- किसी व्यक्ति में नाड़ी की उपस्थिति और अचेतन अवस्था में सांस लेने की शुद्धता की जांच करना भी काफी महत्वपूर्ण है;
- यदि रोगी की नाड़ी और श्वास नहीं है, तो उसे हृदय की मालिश और कृत्रिम श्वसन देना आवश्यक है। यह अच्छा है अगर यह प्रक्रिया एक अनुभवी व्यक्ति द्वारा की जाती है;
- ऐसी स्थिति में, आपको तुरंत एम्बुलेंस को कॉल करना चाहिए। और निर्यात से पहले, डॉक्टरों को रोगी के सभी लक्षणों का सटीक वर्णन करना आवश्यक है।
ऐसे हालात होते हैं जब कोई व्यक्ति इस बात का गवाह नहीं होता है कि दूसरा कैसे होश खो देता है। इस मामले में, निम्नलिखित उपाय करना आवश्यक है:
- उन गवाहों को खोजने का प्रयास करें जिन्होंने देखा कि व्यक्ति कैसे होश खो बैठा। शायद किसी को इस घटना का कारण पता हो। पीड़ित की जेब की जांच करना आवश्यक है, संभावना है कि विशेष दवाएं होंगी जो उसे होश में लाने में मदद कर सकती हैं। इस तरह की पुरानी बीमारियों से पीड़ित लोग अक्सर अपने साथ दवाएं ले जाते हैं;
- आपको उस व्यक्ति की चोटों का भी निरीक्षण करने की आवश्यकता है जो बेहोश हो गया है। यदि रक्तस्राव का पता चला है, तो आपको एम्बुलेंस आने से पहले इसे रोकने की कोशिश करनी होगी;
- किसी व्यक्ति में नाड़ी निर्धारित करना और सांस लेने की जांच करना महत्वपूर्ण है। नाड़ी की जांच के लिए पीड़ित के थायरॉइड कार्टिलेज को दो अंगुलियों से महसूस करना जरूरी है। फिर उन्हें थोड़ा नीचे करें।
आमतौर पर इस क्षेत्र में नाड़ी अच्छी तरह महसूस होती है;
- यदि कोई व्यक्ति अभी भी गर्म है, लेकिन उसके पास नाड़ी और श्वास नहीं है, तो विद्यार्थियों की प्रकाश की प्रतिक्रिया की जांच करना आवश्यक है। अक्सर ऐसे मामले होते हैं जब कोई व्यक्ति नैदानिक मृत्यु में अभी भी प्रकाश किरणों के प्रति अच्छी प्रतिक्रिया देता है। आप इसे इस तरह से चेक कर सकते हैं: सदियों से बंद रोगी की आँखें खोलो, अगर वह जीवित है, तो पुतलियाँ तेजी से सिकुड़ने लगेंगी। यदि रोगी शुरू में अपनी आँखें खोलकर लेटता है, तो उन्हें कुछ सेकंड के लिए हथेली या किसी काले कपड़े से ढकने के लायक है, फिर पिछली क्रिया करें। यदि घटना रात में या देर शाम को हुई हो, तो ऐसे उद्देश्यों के लिए एक टॉर्च या मोबाइल फोन का उपयोग किया जा सकता है। आंख की प्रतिक्रिया की जांच करने का एक और तरीका है। ऐसा करने के लिए रुमाल या अन्य मुलायम कपड़े से पीड़ित की पलकों को छूना जरूरी है। यदि कोई व्यक्ति जीवित है, तो उसकी स्थिति की परवाह किए बिना, वह तुरंत पलक झपकना शुरू कर देगा। यह बाहरी उत्तेजनाओं के लिए एक प्राकृतिक प्रतिक्रिया है।
एक कॉल के तुरंत बाद एम्बुलेंस हमेशा नहीं आती है, लेकिन ऐसी स्थिति में हर मिनट महत्वपूर्ण होता है। इसलिए, पीड़ित को स्वतंत्र सहायता प्रदान करने का प्रयास करना अतिश्योक्तिपूर्ण नहीं होगा। किसी भी प्रकार की दिल की मालिश या मुंह से मुंह में कृत्रिम श्वसन महत्वपूर्ण प्रक्रियाओं को बहाल करने में मदद कर सकता है। हालांकि, इन तरीकों के साथ जल्दी करने की जरूरत नहीं है। अक्सर वे पीड़ित को गंभीर नुकसान पहुंचाते हैं। लेकिन वे एक व्यक्ति की जान भी बचा सकते हैं। जबकि एंबुलेंस रास्ते में है। यह महत्वपूर्ण है कि इसे ज़्यादा न करें, खासकर दिल की मालिश करते समय, क्योंकि इससे जटिल फ्रैक्चर हो सकते हैं।
अप्रत्यक्ष हृदय मालिश और कृत्रिम श्वसन की तकनीक
अप्रत्यक्ष हृदय मालिश और कृत्रिम श्वसन शुरू करने से पहले, रोगी को यथासंभव सुविधाजनक स्थिति में रखना और मौखिक गुहा को उल्टी या अत्यधिक लार से मुक्त करना आवश्यक है। उसके बाद, आपको यह सुनिश्चित करते हुए व्यक्ति के सिर को पीछे फेंकना होगा कि सामने जबड़ा थोड़ा बढ़ा हुआ होता है। यदि जबड़ा जोर से संकुचित होता है, तो पीड़ित को गंभीर चोट न पहुँचाते हुए, इसे किसी भी तात्कालिक वस्तु से साफ किया जाना चाहिए। तभी नाक में हवा डालने की प्रक्रिया को अंजाम दिया जा सकता है। रूमाल के माध्यम से कृत्रिम श्वसन करना सबसे अच्छा है। पीड़ित को दो गहरी सांसें लेनी चाहिए, जबकि नाक या मुंह अच्छी तरह से दबाना चाहिए। साँस लेने के बाद, आपको अपने हाथों को व्यक्ति की छाती के बीच में दबाने की जरूरत है। दस क्लिक पर्याप्त होंगे। उसके बाद, प्रक्रिया को उसी क्रम में दोहराया जाना चाहिए। कृत्रिम श्वसन और छाती को संकुचित करने की प्रक्रिया आसान और अधिक प्रभावी होगी यदि इसे एक ही समय में दो लोगों द्वारा किया जाए। इससे अकेले निपटना आसान नहीं है। एक व्यक्ति उरोस्थि पर दबाव डालता है, दूसरा श्वास लेता है। तीन से पांच दबावों को एक या दो सांसों के साथ जोड़ा जाना चाहिए।
एम्बुलेंस दिखाई देने तक ऐसी प्रक्रिया को अंजाम देना आवश्यक हो सकता है।
4 6 859 0
बेहोशी (सिंकोप) मस्तिष्क में खराब रक्त प्रवाह के कारण एक ब्लैकआउट है, जो एक मिनट तक रहता है।
बेहोशी कई कारणों से एक व्यक्ति से आगे निकल सकती है:
- ऑक्सीजन की कमी, उदाहरण के लिए, एक भरे हुए कमरे (वासोवागल सिंकोप) में, गंभीर घटनाओं के दौरान भीड़ के साथ, सार्वजनिक परिवहन में, प्रदूषित हवा (तंबाकू के धुएं या कार के धुएं) में। शर्ट का कॉलर जो बहुत टाइट या टाइट कोर्सेट है, ऑक्सीजन की कमी को भड़काता है।
- स्थिर कार्य करना, जैसे लंबे समय तक खड़े रहने की स्थिति में, चेतना का नुकसान हो सकता है। यह पूरे शरीर में खराब रक्त परिसंचरण का परिणाम है।
- झटके (भय, अप्रत्याशित समाचार, उत्तेजना, तनाव, अधिक काम) बेहोशी का कारण बनते हैं, क्योंकि दबाव गिर जाता है और सामान्य रक्त प्रवाह गड़बड़ा जाता है। यह सबसे आम कारण है (50% मामलों में)।
- भूख, खराब पोषण। शरीर की सामान्य कमजोरी की पृष्ठभूमि के खिलाफ, रक्तचाप गिरता है और चेतना का नुकसान होता है।
- शराब का नशा या नशीली दवाओं का सेवन।
- रक्तस्राव या गंभीर निर्जलीकरण के साथ, प्रवण स्थिति से तेज वृद्धि के साथ भी।
- मासिक धर्म या गंभीर पीएमएस के साथ।
बेहोशी भड़काने वाले रोग:एनीमिया, निम्न रक्त शर्करा, अतालता, लड़कियों में - गर्भावस्था की विकृति, उपस्थिति
यदि आपकी आंखों के सामने कोई व्यक्ति बेहोश हो जाता है या केवल प्री-सिंकोप के लक्षणों की शिकायत करता है ( आंखों के सामने मतली, घूंघट या "हंसबंप", आंखों का काला पड़ना, कानों में बजना, त्वचा का रंग सामान्य से ग्रे में बदल जाता है, पैर रास्ता देते हैं, कभी-कभी, लंबे समय तक बेहोशी के साथ, मनमाना पेशाब या आक्षेप होता है), संकोच न करें, लेकिन तुरंत कार्य करना शुरू करें। पीड़ित को तत्काल सहायता क्या होनी चाहिए, यह आप हमारे लेख से सीखेंगे।
आपको चाहिये होगा:
चेतना के नुकसान के लिए प्राथमिक उपचार
- यदि आप देखते हैं कि कोई व्यक्ति गिर रहा है, तो अनावश्यक चोट से बचने के लिए उसके गिरने को नरम करने का प्रयास करें।
- हम सूची से कार्डियक अरेस्ट को पार करने के लिए श्वास और नाड़ी की उपस्थिति की जांच करते हैं।
- हम पीड़ित को उसकी पीठ पर लिटाते हैं और पैरों को सिर के ऊपर (तकिया या कुर्सी का उपयोग करके) ठीक करते हैं।
- हम उसकी बेल्ट, कॉलर, लेस और कपड़ों के अन्य सामान को खोल देते हैं जो ऑक्सीजन के मार्ग को अवरुद्ध कर सकते हैं।
- अगर आप घर के अंदर हैं तो खिड़की खोलिए।
- पीड़ित के चेहरे को ठंडे पानी से छिड़कें या माथे पर गीला तौलिया लगाएं।
- शराब या किसी अन्य पदार्थ के साथ एक तीखी गंध के साथ एक कपास पैड को गीला करें और इसे धीरे से व्यक्ति की नाक में लाएं।
- यदि उल्टी मौजूद है, तो व्यक्ति को "बग़ल में" स्थिति में ठीक करना और उसके सिर को मोड़ना आवश्यक है ताकि घुट न जाए और तुरंत एम्बुलेंस को कॉल करें।
रोगी के होश में आने के बाद, उसे कुछ मीठा खाने और पूरी तरह से ठीक होने तक कुछ और मिनटों के लिए लेटने की आवश्यकता होती है।
जो नहीं करना है
- किसी भी दवा को किसी व्यक्ति के मुंह में डालने के लिए contraindicated है, क्योंकि वह घुट सकता है।
- वेलेरियन या कोरवालोल के रूप में सुखदायक दवाएं केवल तभी दी जा सकती हैं जब पीड़ित को गंभीर तनाव या भावनाओं की अधिकता (सकारात्मक या नकारात्मक) का अनुभव हो।
आप पहले श्वास और नाड़ी की उपस्थिति की जाँच किए बिना अप्रत्यक्ष हृदय मालिश नहीं कर सकते।
- रोगी के होश में आने के बाद, आप उसे तुरंत नहीं उठा सकते हैं, आपको कुछ और मिनट प्रवण स्थिति में बिताने की आवश्यकता है।
अगर बेहोशी बार-बार होती है
संभावित बीमारियों का निदान करने के लिए रोगी को हृदय रोग विशेषज्ञ के साथ नियुक्ति के लिए भेजना आवश्यक है, जिसके लक्षण बेहोशी हैं। समय पर निदान आगे के उपचार की कुंजी होगी।
आप मजबूत चिकित्सा कर सकते हैं, जिसे कुछ दवाएं लेने की विशेषता है:
- विटामिन बी और सी;
- मस्तिष्क पोषण में सुधार के लिए दवाएं;
- नसों के स्वर का समर्थन करने की तैयारी।
 इस थेरेपी में अतिरिक्त रूप से खेल () और भावनात्मक उतार-चढ़ाव शामिल हैं - तनावपूर्ण स्थितियों से बचना।
इस थेरेपी में अतिरिक्त रूप से खेल () और भावनात्मक उतार-चढ़ाव शामिल हैं - तनावपूर्ण स्थितियों से बचना।
बेहोश कैसे न हो
- : कम तला हुआ, मसालेदार और वसायुक्त, अधिक सब्जियां, फल।
- दिन में कम से कम 2 घंटे बाहर टहलें / टहलें।
- हल्की शारीरिक गतिविधि: तैरना/चलना/व्यायाम करना।
- धूम्रपान, नशीली दवाओं की लत से छुटकारा।
- मादक पेय पदार्थों की मध्यम खपत (पुरुषों के लिए 40 ग्राम शुद्ध इथेनॉल और प्रति दिन महिलाओं के लिए 20 ग्राम से अधिक नहीं)।
- भोजन छोटे हिस्से में होना चाहिए, लेकिन हर 3-4 घंटे में।
- डॉक्टर के पास समय पर जाकर जांच कराएं, खासकर शुरुआती दौर में गर्भवती महिलाओं के लिए।
नकली बेहोशी को कैसे पहचानें
अक्सर लोगों का ध्यान अपनी ओर आकर्षित करने के लिए हिस्टीरिक रूप से बेहोश हो जाते हैं, ऐसा तभी होता है जब दर्शक हों।
- सिमुलेटर केवल बेहोशी के सबसे लोकप्रिय लक्षणों को जानते हैं, और उन्हें जानबूझकर अतिशयोक्ति में उपयोग करते हैं। परिणाम भी अतिरंजित हैं: मामूली चोट के साथ भी, गंभीर क्षति का दावा किया जाता है।
- सबसे अधिक बार, चेतना के नुकसान से पहले, एक पूर्व-सिंकोप सिंड्रोम सभी परिणामों के साथ प्रकट होता है।
- असली बेहोशी में आदमी कहीं गिर जाता है, सिम्युलेटर कभी कहीं नहीं गिरेगा।
- होश खोने के बाद, व्यक्ति विचलित हो जाता है और समझ नहीं पाता कि क्या हुआ है, लेकिन यह एक अल्पकालिक प्रभाव है।

धन्यवाद
लैटिन से अनुवादित बेहोशीका अर्थ है "कमजोर करना, दुर्बल करना"।
बेहोशी क्या है?
बेहोशी चेतना के नुकसान का एक अल्पकालिक हमला है, जो मस्तिष्क के रक्त प्रवाह के अस्थायी उल्लंघन के परिणामस्वरूप होता है। निश्चित रूप से आप में से बहुत से लोग जानते हैं कि बेहोशी की स्थिति क्या होती है।
क्या आप जानते हैं कि अगर आपके बगल वाला व्यक्ति बेहोश हो जाए तो क्या करें?
हमारा मतलब बेहोशी के लिए प्राथमिक उपचार है। क्या आप जानते हैं कि इसे कैसे प्रदान किया जाए, और किसी व्यक्ति की मदद करने के लिए वास्तव में क्या करने की आवश्यकता है?
हो सकता है कि आप में से कुछ लोग इन सभी नियमों से पहले से वाकिफ हों। हालाँकि, यह संभावना है कि आप यह नहीं जानते होंगे। यदि नहीं, तो हमारा लेख पढ़ें .. साइट) यदि आपका कोई करीबी अचानक बेहोश हो जाए तो भ्रमित न होने में आपकी मदद करेगा।
बेहोशी क्या है?
आइए इस तथ्य से शुरू करें कि हर कोई बेहोश नहीं होता है। बेहोशी की कोई भी अवस्था किसी रोग संबंधी विकार का परिणाम होती है। कार्डियक आउटपुट में कमी के साथ, बीमारी की उपस्थिति के परिणामस्वरूप सिंकोप हो सकता है। अक्सर, रक्त में ऑक्सीजन की मात्रा कम होने या रक्त वाहिकाओं के तंत्रिका विनियमन के उल्लंघन के कारण बेहोशी होती है। हालांकि, बेहोशी का असली कारण चाहे जो भी हो, होश खोने से पहले व्यक्ति को मतली की अनुभूति होती है। उसकी दृष्टि धुंधली है और उसके कान बज रहे हैं। यदि आपने इन सभी लक्षणों का अनुभव किया है, तो आगे बढ़ने में जल्दबाजी न करें। अपनी मदद करें: रुकें, बैठें या लेटें, आराम करें। अगर आपके हाथ में अमोनिया है, तो उसे अंदर लें। यह संभव है कि ये सभी क्रियाएं आपको सामान्य स्थिति में लौटा दें।प्राथमिक चिकित्सा
और अब बेहोशी के लिए प्राथमिक उपचार के लिए। इसलिए, यदि आपने किसी बेहोशी को देखा है, तो आलस्य से खड़े न हों। सबसे पहले बेहोशी की स्थिति में व्यक्ति को पैरों को ऊपर उठाते हुए पीठ के बल लिटाएं। इस प्रकार, आप उसके मस्तिष्क में अधिकतम रक्त प्रवाह सुनिश्चित करेंगे। अगली बात यह है कि जीभ बाहर निकलने से बचने के लिए उसके सिर को बगल की तरफ कर दें। एक बार यह सब हो जाने के बाद, ताजी हवा में प्रवेश करने के लिए उसके कॉलर, यदि कोई हो, को खोल दें। यदि आपके हाथ में अमोनिया है, तो इसके साथ एक रुई को गीला करें और इसे व्यक्ति के नाक गुहा में ले आएं। अगर अमोनिया न हो तो साधारण पानी लें और उसके चेहरे पर छींटे मारने लगें। व्यक्ति को उनके होश में लाने के लिए आप उन्हें नाक पर हल्के से थपथपा भी सकते हैं। रोगी को प्राथमिक उपचार प्रदान करने के बाद, किसी भी स्थिति में उसे लावारिस न छोड़ें। उसकी सामान्य स्थिति की निगरानी करना बहुत महत्वपूर्ण है। यदि व्यक्ति दस मिनट से अधिक समय तक होश में नहीं आता है, तो जितनी जल्दी हो सके एम्बुलेंस को कॉल करें।क्या नहीं किया जा सकता है?
और अब कुछ शब्द जो किसी व्यक्ति को प्राथमिक उपचार प्रदान करते समय बिल्कुल नहीं किया जा सकता है जो चेतना खो चुका है। व्यक्ति को कभी भी क्षैतिज रूप से न उठाएं। यह बहुत महत्वपूर्ण है कि आप सुनिश्चित करें कि उसका सिर उसके शरीर के स्तर से नीचे है। और एक और बहुत महत्वपूर्ण नियम - कभी भी निष्क्रिय न रहें। यदि आपने उसका पतन देखा है तो उसकी मदद करना सुनिश्चित करें। आपकी मदद पर बहुत कुछ निर्भर करता है।अगर कोई बच्चा बेहोश हो गया है
अगर कोई बच्चा बेहोश हो गया है तो सबसे पहले उसे ठीक से लिटा दें और ठंडे पानी से स्प्रे करना शुरू कर दें। इसके बाद कोलोन लेकर उसकी बाहों, छाती, पीठ और पैरों पर मलें। यदि यह प्रक्रिया मदद नहीं करती है, तो अमोनिया की मदद का सहारा लें। बेहद सावधान रहें, क्योंकि अमोनिया, या इसके लंबे समय तक साँस लेना, बच्चे के वासोमोटर केंद्र के अस्थायी पक्षाघात का कारण बन सकता है। एक कॉटन बॉल को अमोनिया से गीला करें और लगभग बीस से तीस सेकेंड के लिए बच्चे की नाक पर ले आएं। यदि आवश्यक हो, तो आप इस प्रक्रिया को दोहरा सकते हैं, लेकिन केवल दो मिनट के बाद। और इसी तरह जब तक बच्चा होश में नहीं आता। गहरी बेहोशी की स्थिति में, वयस्कों और बच्चों दोनों को कृत्रिम श्वसन दिया जा सकता है। जैसे ही व्यक्ति को होश आए, उसे तेज गर्म चाय पीने के लिए दें। यह भी बहुत महत्वपूर्ण है कि होश खोने के बाद रोगी को पूर्ण आराम प्रदान किया जाए।वैसे, यदि आपको कोई बीमारी है, और आप जानते हैं कि आप किसी भी क्षण बेहोश हो सकते हैं, तो "समुद्र के किनारे मौसम की प्रतीक्षा न करें।" उदाहरण के लिए, एक विशेष आहार अनुपूरक (जैविक रूप से सक्रिय पूरक) स्वयं खरीदें, उदाहरण के लिए, तियान्शी निगम से। यह आपको बेहोशी के मंत्रों की संख्या को कम करने में मदद करेगा।
उपयोग करने से पहले, आपको एक विशेषज्ञ से परामर्श करना चाहिए।समीक्षा
ध्यान! इस लेख में दिए गए कुछ सुझावों का पालन करने से अपूरणीय क्षति हो सकती है, विशेष रूप से बेहोश बच्चे को! बेहोशी में अमोनिया के प्रयोग की सख्त मनाही है! 20-30 सेकंड के लिए एक बच्चे द्वारा अमोनिया वाष्प (अमोनिया) की साँस लेना भयावह वासोस्पास्म से भरा होता है।
नमस्कार! मेरे आसपास, अजनबियों के साथ बेहोशी होने लगी - गुरुवार को यह एक महीने में दूसरा था। यह पता लगाने का फैसला किया कि क्या करना है। यह पता चला है कि व्यावहारिक रूप से कोई और नहीं बल्कि मुझे परवाह है। जैसा कि कहा जाता है, जो एक बार हुआ वह फिर कभी नहीं हो सकता और जो दो बार हुआ वह तीसरी बार हो सकता है। इसलिए मैं अमोनिया खरीदने जा रहा हूं। बीमार मत बनो।
मैं यह जोड़ना चाहता हूं कि एक ऐसे व्यक्ति के लिए असंभव है जो अभी तक पूरी तरह से होश नहीं खोया है, लेकिन पहले से ही कगार पर है, हर कीमत पर हलचल और उसे होश में आने के लिए मजबूर करना। यदि इसे नरम पर डालने का अवसर है और इसे "बंद" करने दें - आपको इसे करने की आवश्यकता है। मेरे लिए सबसे दर्दनाक बात यह है कि जब आप पूरी तरह से आराम करने और ताकत इकट्ठा करने की कोशिश करते हैं, और इस समय वे हलचल और चीखना शुरू कर देते हैं।
वह 3 बार बेहोश हुई। जहर के कारण पहले 2 बार, मैं बस जो कुछ भी था उससे जहर हो गया, और फिर बेहोश हो गया। इस साल मुझे पिज्जा ने जहर दिया, भगवान का शुक्र है कि सब कुछ ठीक हो गया! तीसरी बार मैं तब गिरा जब मैंने एक नस से रक्तदान किया। डॉक्टर ने 5 मिनट तक सुई को नस के अंदर रखा, खून बिल्कुल नहीं गया। आगे क्या हुआ मुझे याद नहीं। जब मैं एक उंगली से रक्तदान करता हूं, तो मुझे बुरा लगता है, वे मुझे तुरंत अमोनिया देते हैं और सब कुछ ठीक लगता है। मुझे आशा है कि यह अभी किशोर है और सब कुछ बीत जाएगा;)
लोग कहते हैं मुझे क्या तकलीफ है, उंगली से खून कैसे आता है! मैं तुरंत होश खो देता हूं। 16 साल की उम्र में, मैंने कुछ दायर किया और खुद को जोर से चुभ गया, बस अनामिका में। फिर मुझे कुछ याद नहीं आया, मैं फर्श पर उठा, मेरे माता-पिता मेरे ऊपर हिस्टेरिकल थे। एक उंगली से 6 या भगवान न करे सब कुछ एक नस से, कपूत टिनिटस 6 बीमार है, और अब मैं पहले से ही बिना जूतों के बिना बटन के लेटा हुआ हूं और डॉक्टर हड़बड़ाते हैं। मुझे इस वजह से 32 बच्चे होने का डर है
मैंने कभी नहीं सोचा था कि चोट लगने के बाद पैर में दर्द से बाहर निकलना संभव है। पहले तो मिचली आ रही थी और समझ नहीं पा रही थी कि क्यों, और फिर वह होश खो बैठी। एक भयानक एहसास तब होता है जब आप होश में आते हैं और समझ नहीं पाते हैं कि आप कहां हैं।
तुम्हें पता है, मैं गर्भावस्था के छठे महीने में और सड़क पर बेहोश हो गई थी। यह बहुत भरा हुआ था, मैं एक अल्ट्रासाउंड के साथ चल रहा था, मेरे पैर झुक गए, और मैं गिर गया। ऐसा लगा जैसे अनंत काल बीत गया हो। जब मैं उठा तो मेरे ऊपर केवल एक आदमी खड़ा था। बाकी सब लोग मेरे पास से गुजरे और मेरी तरफ देखने की भी कोशिश नहीं की। मैं उनका बहुत आभारी हूं कि उन्होंने मुझे बिना ध्यान दिए नहीं छोड़ा। मुझे इस बात की भी बहुत खुशी है कि गिरने के बाद मैंने न तो खुद को और न ही अपने बच्चे को नुकसान पहुंचाया। बहुत अजीब है, लेकिन होश खोने से पहले, मुझे कोई मतली नहीं, कोई मतली नहीं, कोई कमजोरी महसूस नहीं हुई।
बेहोशी एक अलग बीमारी नहीं है और निदान नहीं है, यह मस्तिष्क को रक्त की आपूर्ति में तीव्र कमी के साथ-साथ हृदय गतिविधि में गिरावट के कारण चेतना का एक अल्पकालिक नुकसान है।
सिंकोप या सिंकोप, जैसा कि इसे कहा जाता है, अचानक होता है और आमतौर पर लंबे समय तक नहीं रहता है - कुछ सेकंड। पूरी तरह से स्वस्थ लोग बेहोशी से सुरक्षित नहीं हैं, अर्थात, इसे गंभीर बीमारी के संकेत के रूप में व्याख्या करने के लिए जल्दबाजी नहीं की जानी चाहिए, वर्गीकरण और कारणों को समझने की कोशिश करना बेहतर है।
सिंकोप वर्गीकरण
ट्रू सिंकोप में चेतना के अल्पकालिक नुकसान के मुकाबलों को शामिल किया गया है, जिसे निम्न प्रकारों में विभाजित किया जा सकता है:
- न्यूरोकार्डियोजेनिक (न्यूरोट्रांसमीटर) रूपकई नैदानिक सिंड्रोम शामिल हैं, इसलिए इसे एक सामूहिक शब्द माना जाता है। न्यूरोट्रांसमीटर सिंकोप का गठन संवहनी स्वर और हृदय गति पर स्वायत्त तंत्रिका तंत्र के प्रतिवर्त प्रभाव पर आधारित होता है, जो इस जीव के लिए प्रतिकूल कारकों (परिवेश का तापमान, मनो-भावनात्मक तनाव, भय, रक्त का प्रकार) द्वारा उकसाया जाता है। बच्चों में सिंकोप (हृदय और रक्त वाहिकाओं में किसी भी महत्वपूर्ण रोग परिवर्तन की अनुपस्थिति में) या किशोरों में हार्मोनल समायोजन की अवधि के दौरान अक्सर एक न्यूरोकार्डियोजेनिक उत्पत्ति होती है। इस तरह के सिंकोप में वासोवागल और रिफ्लेक्स प्रतिक्रियाएं भी शामिल होती हैं जो खांसने, पेशाब करने, निगलने, शारीरिक गतिविधि और हृदय संबंधी विकृति से संबंधित अन्य परिस्थितियों में हो सकती हैं।
- या बेहोशी मस्तिष्क में रक्त के प्रवाह में मंदी के कारण शरीर के एक क्षैतिज से एक ऊर्ध्वाधर स्थिति में तेज संक्रमण के कारण विकसित होती है।
- अतालता संबंधी बेहोशी।यह विकल्प सबसे खतरनाक है। यह हृदय और रक्त वाहिकाओं में रूपात्मक परिवर्तनों के गठन के कारण होता है।
- चेतना का नुकसान, जो पर आधारित है(मस्तिष्क के जहाजों में परिवर्तन,)।

इस बीच, कुछ राज्यों, जिन्हें बेहोशी कहा जाता है, को बेहोशी के रूप में वर्गीकृत नहीं किया जाता है, हालांकि बाह्य रूप से वे बहुत समान हैं। इसमे शामिल है:
- चयापचय संबंधी विकारों से जुड़ी चेतना का नुकसान (हाइपोग्लाइसीमिया - रक्त शर्करा में गिरावट, ऑक्सीजन भुखमरी, कार्बन डाइऑक्साइड एकाग्रता में कमी के साथ हाइपरवेंटिलेशन)।
- मिर्गी का दौरा।
मौजूद विकारों का एक समूह बेहोशी जैसा दिखता है, लेकिन चेतना के नुकसान के बिना होता है:
- मांसपेशियों की अल्पकालिक छूट (कैटाप्लेक्सी), जिसके परिणामस्वरूप एक व्यक्ति संतुलन बनाए नहीं रख सकता और गिर जाता है;
- मोटर समन्वय विकार की अचानक शुरुआत - तीव्र गतिभंग;
- एक मनोवैज्ञानिक प्रकृति के सिंकोपल राज्य;
- कैरोटिड पूल में रक्त परिसंचरण के उल्लंघन के कारण टीआईए, स्थानांतरित करने की क्षमता के नुकसान के साथ।
सबसे लगातार मामला

सभी सिंकोप का एक महत्वपूर्ण अनुपात न्यूरोकार्डियोजेनिक रूपों से संबंधित है।सामान्य घरेलू परिस्थितियों (परिवहन, भरा हुआ कमरा, तनाव) या चिकित्सा प्रक्रियाओं (विभिन्न स्कोपी, वेनिपंक्चर, कभी-कभी सिर्फ ऑपरेटिंग कमरे जैसा दिखने वाले कमरे) द्वारा उकसाया गया चेतना का नुकसान, एक नियम के रूप में, हृदय और रक्त वाहिकाओं में परिवर्तन के विकास पर आधारित नहीं है. यहां तक कि रक्तचाप, जो बेहोशी के समय कम हो जाता है, हमले के बाहर सामान्य स्तर पर होता है। इसलिए, एक हमले के विकास के लिए सभी जिम्मेदारी स्वायत्त तंत्रिका तंत्र, अर्थात् इसके विभागों - सहानुभूति और पैरासिम्पेथेटिक के साथ है, जो किसी कारण से संगीत कार्यक्रम में काम करना बंद कर देते हैं।
बच्चों और किशोरों में इस तरह की बेहोशी माता-पिता की ओर से बहुत अधिक चिंता का कारण बनती है, जिन्हें केवल इस तथ्य से आश्वस्त नहीं किया जा सकता है कि यह स्थिति एक गंभीर विकृति का परिणाम नहीं है। चोट के साथ बार-बार बेहोशी, जो जीवन की गुणवत्ता को कम करता है और सामान्य रूप से खतरनाक हो सकता है।
चेतना क्यों गायब हो जाती है?
एक ऐसे व्यक्ति के लिए जो दवा से दूर है, वर्गीकरण, सामान्य रूप से, कोई भूमिका नहीं निभाता है। बेहोशी, त्वचा का पीलापन और गिरने वाले हमले में ज्यादातर लोग बेहोशी देखते हैं, लेकिन उन्हें गलती के लिए दोषी नहीं ठहराया जा सकता है। मुख्य बात यह है कि मदद करने के लिए जल्दी करो, और किस तरह की चेतना का नुकसान - डॉक्टर इसका पता लगाएंगे, इसलिए हम पाठकों को विशेष रूप से मना नहीं करेंगे।

हालाँकि, वर्गीकरण के आधार पर, लेकिन इस तथ्य को ध्यान में रखते हुए कि हर कोई इसकी सूक्ष्मताओं को नहीं जानता है, हम बेहोशी के कारणों को निर्धारित करने का प्रयास करेंगे, जो कि सामान्य और गंभीर दोनों हो सकते हैं:
- गर्मी- अवधारणा सभी के लिए अलग है, एक व्यक्ति 40 डिग्री सेल्सियस पर सहनीय महसूस करता है, दूसरा 25 - 28 - पहले से ही एक आपदा, विशेष रूप से एक बंद, बिना हवादार कमरे में। शायद, सबसे अधिक बार, ऐसी बेहोशी भीड़ भरे परिवहन में होती है, जहाँ हर किसी को खुश करना मुश्किल होता है: कोई उड़ रहा है, और कोई बीमार है। इसके अलावा, अक्सर अन्य उत्तेजक कारक (दबाव, गंध) होते हैं।
- भोजन या पानी की लंबे समय तक कमी।तेजी से वजन घटाने के प्रशंसक या जो लोग अपने नियंत्रण से परे अन्य कारणों से भूखे रहने को मजबूर हैं, वे भूखे बेहोश होने के बारे में कुछ जानते हैं। दस्त, लगातार उल्टी, या अन्य स्थितियों (बार-बार पेशाब आना, पसीना बढ़ जाना) के कारण तरल पदार्थ की कमी के कारण सिंकोप हो सकता है।
- क्षैतिज शरीर की स्थिति से अचानक संक्रमण(वह उठा - उसकी आँखों के सामने सब कुछ तैर गया)।
- चिंता का भाव,बढ़ी हुई श्वसन के साथ।
- गर्भावस्था (रक्त प्रवाह का पुनर्वितरण)।गर्भावस्था के दौरान बेहोशी एक लगातार घटना है, इसके अलावा, कभी-कभी चेतना का नुकसान एक महिला के लिए एक दिलचस्प स्थिति के पहले लक्षणों में से एक है। हार्मोनल परिवर्तनों की पृष्ठभूमि के खिलाफ गर्भावस्था में निहित भावनात्मक अस्थिरता, सड़क पर और घर में गर्मी, अतिरिक्त पाउंड (भूख) प्राप्त करने का डर एक महिला में रक्तचाप में कमी को भड़काता है, जिससे चेतना का नुकसान होता है।
- दर्द, सदमा, भोजन की विषाक्तता।
- ज़ार ऑफ़ हार्ट(क्यों, कोई भयानक खबर बताने से पहले, जिस व्यक्ति को यह इरादा है, उसे पहले बैठने के लिए कहा जाएगा)।
- तेजी से खून की कमीउदाहरण के लिए, रक्तदान के दौरान दाता चेतना खो देते हैं, इसलिए नहीं कि कुछ मात्रा में कीमती तरल पदार्थ बचा है, बल्कि इसलिए कि यह रक्तप्रवाह को बहुत जल्दी छोड़ देता है और शरीर के पास रक्षा तंत्र को चालू करने का समय नहीं होता है।
- घाव और रक्त के प्रकार।वैसे, महिलाओं की तुलना में पुरुष अधिक बार खून के लिए बेहोश हो जाते हैं, यह पता चलता है कि सुंदर आधा किसी तरह इसका आदी है।
- परिसंचारी रक्त की मात्रा में कमी(हाइपोवोल्मिया) महत्वपूर्ण रक्त हानि के साथ या मूत्रवर्धक और वासोडिलेटर्स के सेवन के कारण।

- रक्तचाप कम करना,संवहनी संकट, जिसका कारण स्वायत्त तंत्रिका तंत्र के पैरासिम्पेथेटिक और सहानुभूतिपूर्ण डिवीजनों का असंगठित काम हो सकता है, इसके कार्यों को करने में विफलता। निदान के साथ यौवन काल में पीड़ित किशोरों या बच्चों में सिंकोप असामान्य नहीं है। सामान्य तौर पर, हाइपोटेंशन वाले लोगों के लिए बेहोश होना एक सामान्य बात है, इसलिए वे स्वयं सार्वजनिक परिवहन में यात्रा करने से बचना शुरू कर देते हैं, विशेष रूप से गर्मियों में, स्नानागार में भाप कमरे और अन्य सभी प्रकार के स्थानों पर जाने से जहां उनकी अप्रिय यादें होती हैं।
- गिरावट(हाइपोग्लाइसीमिया) - वैसे, जरूरी नहीं कि मधुमेह के रोगियों में इंसुलिन की अधिकता हो। हमारे समय के "उन्नत" युवा जानते हैं कि इस दवा का उपयोग अन्य उद्देश्यों के लिए किया जा सकता है (उदाहरण के लिए, ऊंचाई और वजन बढ़ाने के लिए), जो बहुत खतरनाक हो सकता है (!).
- या जिसे लोकप्रिय रूप से एनीमिया कहा जाता है।
- बच्चों में बार-बार बेहोशी आने का मंत्रगंभीर बीमारी का संकेत हो सकता है, उदाहरण के लिए, सिंकोपल की स्थिति अक्सर हृदय ताल विकार का संकेत होती है, जिसे एक छोटे बच्चे में पहचानना काफी मुश्किल होता हैक्योंकि, वयस्कों के विपरीत, कार्डियक आउटपुट स्ट्रोक वॉल्यूम की तुलना में हृदय गति (एचआर) पर अधिक निर्भर होता है।
- अन्नप्रणाली के विकृति विज्ञान में निगलने का कार्य(वेगस तंत्रिका की जलन के कारण होने वाली प्रतिवर्त प्रतिक्रिया)।
- हाइपोकैप्निया वाहिकासंकीर्णन का कारण बनता हैजो लगातार सांस लेने के दौरान ऑक्सीजन की खपत में वृद्धि के कारण कार्बन डाइऑक्साइड (सीओ 2) में कमी है, जो भय, घबराहट, तनाव की स्थिति की विशेषता है।
- पेशाब और खांसी(इंट्राथोरेसिक दबाव बढ़ाकर, शिरापरक वापसी को कम करना और तदनुसार, कार्डियक आउटपुट को सीमित करना और रक्तचाप को कम करना)।
- कुछ दवाओं के साइड इफेक्टया उच्चरक्तचापरोधी दवाओं का ओवरडोज़।
- मस्तिष्क के कुछ हिस्सों में रक्त की आपूर्ति में कमी(), हालांकि दुर्लभ, बुजुर्ग रोगियों में बेहोशी पैदा कर सकता है।
- गंभीर हृदय रोग(मायोकार्डियल रोधगलन, आदि)।
- कुछ अंतःस्रावी रोग।
- मस्तिष्क मेंरक्त प्रवाह में बाधा।
इस प्रकार, अक्सर, रक्तचाप में गिरावट के कारण संचार प्रणाली में परिवर्तन से चेतना का नुकसान होता है। शरीर के पास बस थोड़े समय में अनुकूल होने का समय नहीं है: दबाव कम हो गया है, हृदय के पास रक्त की रिहाई को बढ़ाने का समय नहीं है, रक्त ने मस्तिष्क को पर्याप्त ऑक्सीजन नहीं दी है।
वीडियो: बेहोशी के कारण - कार्यक्रम "लाइव ग्रेट!"
वजह दिल है
इस बीच, यदि बेहोशी बहुत अधिक हो जाती है और बेहोशी के कारण स्पष्ट नहीं हैं, तो बहुत अधिक आराम नहीं करना चाहिए। बच्चों, किशोरों और वयस्कों में बेहोशी अक्सर हृदय विकृति का परिणाम होती है।, जहां अंतिम भूमिका किसी भिन्न प्रकार की नहीं है ( और ):
- के साथ संबद्ध, उच्च डिग्री, (अक्सर वृद्ध लोगों में);
- रिसेप्शन, β-ब्लॉकर्स, वाल्व कृत्रिम अंग के अनुचित कामकाज के कारण;
- नशीली दवाओं के नशा (क्विनिडीन), इलेक्ट्रोलाइट असंतुलन, रक्त में कार्बन डाइऑक्साइड की कमी के कारण।

कार्डियक आउटपुट को अन्य कारकों से भी कम किया जा सकता है जो सेरेब्रल रक्त प्रवाह को कम करते हैं, जो अक्सर संयोजन में मौजूद होते हैं: रक्तचाप में गिरावट, परिधीय वाहिकाओं का फैलाव, हृदय में शिरापरक रक्त की वापसी में कमी, हाइपोवोल्मिया और रक्त वाहिकाओं का संकुचन। बहिर्वाह पथ।
शारीरिक परिश्रम के दौरान "कोर" में चेतना का नुकसान परेशानी का एक गंभीर संकेतक है, क्योंकि इस मामले में बेहोशी का कारण हो सकता है:
- : ट्राइकसपिड वाल्व (टीसी) और फुफ्फुसीय धमनी वाल्व (एलए) का स्टेनोसिस;
बेशक, सूचीबद्ध ऐसे रोग शायद ही कभी बच्चों में बेहोशी का कारण बनते हैं, वे मुख्य रूप से जीवन की प्रक्रिया में बनते हैं, इसलिए वे एक सम्मानजनक उम्र का एक दुखद लाभ हैं।
बेहोशी कैसी दिखती है?
बेहोशी अक्सर साथ होती है।पृष्ठभूमि के खिलाफ होने वाला हाइपोक्सिया विशेष रूप से प्रतिबिंब के लिए समय नहीं देता है, हालांकि जिन लोगों के लिए चेतना का नुकसान अलौकिक नहीं है, वे पहले से ही हमले के दृष्टिकोण का अनुमान लगा सकते हैं और इस स्थिति को पूर्व-सिंकोप कहते हैं। लक्षण जो बेहोशी और बेहोशी के दृष्टिकोण को इंगित करते हैं, उन्हें एक साथ सबसे अच्छी तरह से वर्णित किया जाता है, क्योंकि शुरुआत स्वयं व्यक्ति द्वारा महसूस की जाती है, और उसके आस-पास के लोग बेहोशी देखते हैं। एक नियम के रूप में, होश में आने के बाद, एक व्यक्ति सामान्य महसूस करता है, और केवल थोड़ी सी कमजोरी चेतना के नुकसान की याद दिलाती है।

इसलिए, लक्षण:
- "मुझे बुरा लग रहा है" - इस तरह रोगी अपनी स्थिति को परिभाषित करता है।
- मतली शुरू हो जाती है, एक अप्रिय चिपचिपा ठंडा पसीना टूट जाता है।
- पूरा शरीर कमजोर हो जाता है, पैर रास्ता दे देते हैं।
- त्वचा पीली हो जाती है।
- कानों में बजता है, मक्खियाँ आँखों के सामने चमकती हैं।
- चेतना का नुकसान: चेहरा भूरा है, रक्तचाप कम है, नाड़ी कमजोर है, आमतौर पर तेज (टैचीकार्डिया), हालांकि ब्रैडीकार्डिया को बाहर नहीं किया जाता है, पुतलियों को पतला किया जाता है, लेकिन वे प्रकाश पर प्रतिक्रिया करते हैं, हालांकि कुछ देरी के साथ।
ज्यादातर मामलों में, एक व्यक्ति कुछ सेकंड के बाद जाग जाता है। लंबे हमले (5 मिनट या अधिक) के साथ, अनैच्छिक पेशाब भी संभव है। अनजाने लोग ऐसे बेहोश को मिर्गी के दौरे से आसानी से भ्रमित कर सकते हैं।
तालिका: हिस्टीरिया या मिर्गी से सच्चे बेहोशी में अंतर कैसे करें
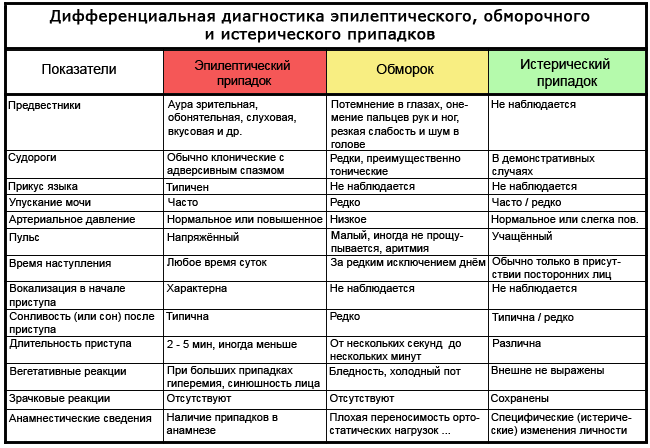
क्या करें?
बेहोशी का एक चश्मदीद गवाह बनने के बाद, प्रत्येक व्यक्ति को पता होना चाहिए कि कैसे व्यवहार करना है, हालांकि अक्सर चेतना का नुकसान बिना किसी प्राथमिक उपचार के होता है, अगर रोगी जल्दी से होश में आया, गिरने के दौरान घायल नहीं हुआ, और बेहोशी के बाद, उसका स्वास्थ्य अधिक या उससे कम सामान्य हो गया। सरल गतिविधियों के कार्यान्वयन के लिए बेहोशी के लिए प्राथमिक चिकित्सा कम कर दी गई है:

- अपने चेहरे पर हल्के से ठंडे पानी के छींटे मारें।
- व्यक्ति को क्षैतिज स्थिति में लेटाएं, उनके पैरों के नीचे एक रोलर या तकिया लगाएं ताकि वे सिर के ऊपर हों।
- शर्ट के कॉलर को खोल दें, टाई को ढीला करें, ताजी हवा दें।
- अमोनिया। यदि बेहोशी आ जाए - तो हर कोई इस उपाय के पीछे भागता है, लेकिन साथ ही कभी-कभी यह भूल जाता है कि उसे सावधानी से संभालने की आवश्यकता है। इसके वाष्पों के साँस लेने से प्रतिवर्त श्वसन गिरफ्तारी हो सकती है, अर्थात किसी को बेहोश व्यक्ति की नाक के पास शराब से सिक्त एक कपास झाड़ू नहीं लाना चाहिए।
बेहोशी की तीव्र देखभाल इसके अंतर्निहित कारण से अधिक संबंधित है(ताल में गड़बड़ी) या परिणामों के साथ (चोट, कट, दर्दनाक मस्तिष्क की चोट)। इसके अलावा, यदि किसी व्यक्ति को होश में लौटने की कोई जल्दी नहीं है, तो उसे बेहोशी के अन्य कारणों (रक्त शर्करा में गिरावट, हिस्टीरिया) से सावधान रहना चाहिए। वैसे हिस्टीरिया की बात करें तो जिन लोगों को इसका खतरा होता है वे जान-बूझकर बेहोश हो जाते हैं, खास बात यह है कि वहां दर्शक होते हैं।
चिकित्सा पेशे के कुछ कौशल के बिना, लंबे समय तक बेहोशी की उत्पत्ति का पता लगाना शायद ही संभव हो। एम्बुलेंस को कॉल करना सबसे उचित होगा, जो आपातकालीन देखभाल प्रदान करेगी और यदि आवश्यक हो, तो पीड़ित को अस्पताल ले जाएगी।
वीडियो: बेहोशी में मदद - डॉ. कोमारोव्स्की
उद्देश्य पर तामझाम में कैसे पड़ें / किसी नकल को पहचानें
कुछ लोग सांस लेने (अक्सर और गहरी सांस लेने) की मदद से हमला करने का प्रबंधन करते हैं या, थोड़ी देर के लिए अपने कूबड़ पर बैठकर तेजी से उठते हैं। लेकिन तब यह एक वास्तविक बेहोश हो सकता है ?! कृत्रिम बेहोशी का अनुकरण करना काफी मुश्किल है, स्वस्थ लोगों में, यह अभी भी अच्छी तरह से काम नहीं करता है।
हिस्टीरिया में बेहोशी उन बहुत दर्शकों को गुमराह कर सकती है, लेकिन डॉक्टर को नहीं: एक व्यक्ति पहले से सोचता है कि कैसे गिरना है ताकि चोट न लगे, और यह ध्यान देने योग्य है, उसकी त्वचा सामान्य रहती है (जब तक कि यह सफेदी से पहले से धब्बा न हो?), और अगर (अचानक?) आक्षेप के लिए, लेकिन वे अनैच्छिक मांसपेशियों के संकुचन के कारण नहीं होते हैं। झुकने और विभिन्न दिखावा करने वाले आसनों को लेते हुए, रोगी केवल एक ऐंठन सिंड्रोम का अनुकरण करता है।
एक कारण ढूँढना
डॉक्टर के साथ बातचीत लंबी होने का वादा करती है...

निदान प्रक्रिया की शुरुआत में, रोगी को डॉक्टर के साथ विस्तृत बातचीत में ट्यून करना चाहिए। वह बहुत सारे अलग-अलग प्रश्न पूछेगा, जिसका विस्तृत उत्तर रोगी स्वयं या माता-पिता जानते हैं कि क्या यह किसी बच्चे से संबंधित है:
- पहली बेहोशी किस उम्र में दिखाई दी?
- इसके पहले कौन सी परिस्थितियाँ थीं?
- दौरे कितनी बार आते हैं, क्या वे प्रकृति में समान हैं?
- कौन से ट्रिगर आमतौर पर बेहोशी (दर्द, गर्मी, व्यायाम, तनाव, भूख, खांसी, आदि) का कारण बनते हैं?
- रोगी क्या करता है जब "बीमार महसूस करना" शुरू हो जाता है (लेट रहा है, अपना सिर घुमा रहा है, पानी पी रहा है, खा रहा है, ताजी हवा में बाहर जाने की कोशिश कर रहा है)?
- हमले से पहले की अवधि क्या है?
- पूर्व-बेहोशी की स्थिति की प्रकृति की विशेषताएं (कान में बजना, आंखों में काला पड़ना, मितली, छाती में दर्द, सिर, पेट, दिल तेजी से धड़कता है या "जम जाता है, रुक जाता है, फिर दस्तक देता है, फिर दस्तक नहीं देता .. ।", पर्याप्त हवा नहीं)?
- बेहोशी की अवधि और क्लिनिक ही, यानी प्रत्यक्षदर्शियों के शब्दों से बेहोशी कैसी दिखती है (रोगी के शरीर की स्थिति, त्वचा का रंग, नाड़ी और श्वास की प्रकृति, रक्तचाप का स्तर, की उपस्थिति) आक्षेप, अनैच्छिक पेशाब, जीभ का काटना, पुतली की प्रतिक्रिया)?
- बेहोशी के बाद की स्थिति, रोगी की भलाई (नाड़ी, श्वसन, रक्तचाप, तंद्रा, सिरदर्द और चक्कर आना, सामान्य कमजोरी)?
- परीक्षित व्यक्ति बेहोशी के बाहर कैसा महसूस करता है?
- वह अपने आप में कौन सी पिछली या पुरानी बीमारियाँ देखता है (या उसके माता-पिता ने क्या बताया)?
- जीवन की प्रक्रिया में आपको किन औषधियों का उपयोग करना पड़ा?
- क्या रोगी या उसके रिश्तेदार बताते हैं कि बचपन में पैरापीलेप्टिक घटना हुई थी (सपने में चलना या बात करना, रात में चीखना, डर से जागना आदि)?
- पारिवारिक इतिहास (रिश्तेदारों में इसी तरह के दौरे, वनस्पति-संवहनी डिस्टोनिया, मिर्गी, हृदय की समस्याएं, आदि)।
जाहिर है, पहली नज़र में ऐसा लगता है कि केवल एक छोटी सी चीज सिंकोपल स्थितियों के गठन में अग्रणी भूमिका निभा सकती है, यही वजह है कि डॉक्टर विभिन्न छोटी-छोटी बातों पर इतना ध्यान देता है। वैसे, रिसेप्शन पर जाने वाले रोगी को भी अपने जीवन में तल्लीन होना चाहिए ताकि डॉक्टर को उसकी बेहोशी का कारण पता चल सके।
निरीक्षण, परामर्श, उपकरण सहायता
रोगी की परीक्षा, संवैधानिक विशेषताओं को निर्धारित करने के अलावा, माप (दोनों हाथों पर), दिल की आवाज़ को सुनना, पैथोलॉजिकल न्यूरोलॉजिकल रिफ्लेक्सिस की पहचान शामिल है, स्वायत्त तंत्रिका तंत्र के कामकाज का एक अध्ययन, जो निश्चित रूप से नहीं होगा एक न्यूरोलॉजिस्ट से परामर्श के बिना करो।
प्रयोगशाला निदान में पारंपरिक रक्त और मूत्र परीक्षण (सामान्य), एक चीनी वक्र, साथ ही प्रस्तावित निदान के आधार पर कई जैव रासायनिक परीक्षण शामिल हैं। खोज के पहले चरण में, यदि आवश्यक हो, तो रोगी को आर-ग्राफिक विधियों को बनाने और उनका उपयोग करने की आवश्यकता होती है।

संदेह के मामले में बेहोशी की अतालता प्रकृति, निदान में मुख्य जोर हृदय के अध्ययन पर पड़ता है:
- दिल की आर-ग्राफी और अन्नप्रणाली के विपरीत;
- साइकिल एर्गोमेट्री;
- कार्डियक पैथोलॉजी (अस्पताल की स्थापना में) के निदान के लिए विशेष तरीके।
अगर डॉक्टर को लगता है कि सिंकोप कार्बनिक मस्तिष्क रोग का कारण बनता हैया बेहोशी का कारण अस्पष्ट लगता है, नैदानिक उपायों की सीमा काफ़ी बढ़ रही है:
- खोपड़ी की आर-ग्राफी, तुर्की काठी (पिट्यूटरी ग्रंथि का स्थान), ग्रीवा रीढ़;
- एक ऑक्यूलिस्ट का परामर्श (दृष्टि के क्षेत्र, फंडस);
- (इलेक्ट्रोएन्सेफलोग्राम), मॉनिटर सहित, अगर मिरगी के मूल के हमले का संदेह है;
- इकोईएस (इकोएन्सेफलोस्कोपी);
- (संवहनी विकृति);
- सीटी, एमआरआई (वॉल्यूमेट्रिक फॉर्मेशन)।
कभी-कभी, सूचीबद्ध तरीके भी सवालों के पूरी तरह से जवाब नहीं देते हैं, इसलिए आश्चर्यचकित न हों अगर रोगी को 17-केटोस्टेरॉइड्स के लिए मूत्र परीक्षण या हार्मोन (थायरॉयड, सेक्स, एड्रेनल ग्रंथियां) के लिए रक्त लेने के लिए कहा जाता है, क्योंकि कभी-कभी यह मुश्किल होता है बेहोशी के कारण की तलाश करें।
कैसे प्रबंधित करें?
बेहोशी के कारण के आधार पर सिंकोपल स्थितियों के उपचार और रोकथाम की रणनीति बनाई जाती है। और यह हमेशा दवा नहीं होती है। उदाहरण के लिए, वासोवागल और ऑर्थोस्टेटिक प्रतिक्रियाओं के साथ सबसे पहले, रोगी को उन स्थितियों से बचने के लिए सिखाया जाता है जो बेहोशी को भड़काती हैं।ऐसा करने के लिए, संवहनी स्वर को प्रशिक्षित करने, सख्त प्रक्रियाओं को पूरा करने, भरे हुए कमरों से बचने, शरीर की स्थिति में अचानक बदलाव, पुरुषों को बैठने की पेशाब पर स्विच करने की सलाह दी जाती है। आमतौर पर, उपस्थित चिकित्सक के साथ कुछ बिंदुओं पर बातचीत की जाती है, जो हमलों की उत्पत्ति को ध्यान में रखता है।

रक्तचाप में गिरावट के कारण बेहोशी का इलाज रक्तचाप में वृद्धि के साथ किया जाता है।इसके पतन के कारण पर भी निर्भर करता है। सबसे अधिक बार, यह कारण neurocirculatory dystonia है, इसलिए स्वायत्त तंत्रिका तंत्र को प्रभावित करने वाली दवाओं का उपयोग किया जाता है।
बार-बार होने वाले बेहोशी पर विशेष ध्यान दिया जाना चाहिए, जो अतालताजनक प्रकृति का हो सकता है।यह ध्यान में रखा जाना चाहिए कि यह वे हैं जो अचानक मृत्यु की संभावना को बढ़ाते हैं, इसलिए ऐसे मामलों में, अतालता और इसके कारण होने वाली बीमारियों का सबसे गंभीरता से इलाज किया जाता है।
बेहोशी की स्थिति के बारे में स्पष्ट रूप से कहना असंभव है: वे हानिरहित या खतरनाक हैं। जब तक कारण स्पष्ट नहीं हो जाता है, और हमले कभी-कभी रोगी को परेशान करते रहते हैं, तब तक रोग का निदान बहुत अलग (यहां तक कि बेहद प्रतिकूल) हो सकता है, क्योंकि यह पूरी तरह से इस स्थिति की प्रकृति पर निर्भर करता है। जोखिम कितना अधिक है यह एक संपूर्ण इतिहास और एक व्यापक शारीरिक परीक्षा द्वारा निर्धारित किया जाएगा, जो इस अप्रिय "आश्चर्य" के बारे में हमेशा के लिए भूलने की दिशा में पहला कदम हो सकता है जो किसी व्यक्ति को सबसे अनुचित क्षण में चेतना से वंचित कर सकता है।




