Как проявляется эпилепсия. Симптомы эпилепсии у взрослых: первые признаки
Хроническая прогрессирующая эпилепсия является одним из вариантов фокальных моторных приступов.
Местом расположения эпилептогенного очага является первичная зона моторной коры.
Основным симптомом, позволяющим диагностировать именно данный подвид заболевания, является epilepsia partialis continua.
Лобная
Лобная эпилепсия характеризуется расположением пораженного участка головного мозга, провоцирующего появление приступов в его лобных долях. При таком виде болезни приступ проявляется в основном во время сна. Он сопровождается автоматизмами жестов и неразборчивой речью.
Отдельно выделяется ночная форма лобной эпилепсии, которая имеет такие варианты:
- лунатизм;
- энурез;
- парасомнии.
Теменная
Теменная форма эпилепсии встречается наиболее редко. Сигналы, провоцирующие приступы исходят из теменной части головного мозга.
Встречаются такие проявления:
- ощущения в теле жжения и покалывания, похожие на действие разряда электрического тока;
- ложное ощущение движения руки или ноги;
- приступы нарушения речи при полном сохранении сознания;
- приступы головокружения.
Височная
Височная эпилепсия возникает при расположении очага поражения в височных долях мозга.
Симптомы заболевания проявляются в виде полиморфных пароксизмов, которые выражаются в виде:
- ложных ощущений поражения внутренних органов;
- нарушений зрения и обоняния;
- дереализации действительности;
- изменения реалистичности сознания;
- выполнения немотивированных действий.
Затылочная
При затылочной форме болезни эпилептический припадок возникает в результате сигнала, поступающего из затылочной области головного мозга.
Клинические симптомы проявляются в виде:
- зрительных нарушений;
- глазодвигательных нарушений;
- вегетативных расстройств;
- ассоциативных феноменов.
Нередко затылочная эпилепсия сопровождается дефектами зрения.
Идиопатическая
Идиопатическая форма эпилепсии вызывается изменением работы нейронов, основанной на повышении их уровня возбудимости и активности.
Основными причинами, способными вызвать развитие такого вида заболевания являются:
- генетическая предрасположенность;
- перенесенные психоневрологические болезни, после инсульта;
- наличие врожденных аномалий мозга;
- результат токсического воздействие лекарственных средств или алкоголя.

Роландическая
Роландическая эпилепсия является разновидностью идиопатической формы и провоцируется сигналами, поступающими из роландовой борозды коры мозга.
Основным проявлением являются судороги, затрагивающие мышцы глотки и лица. Иногда возможны односторонние судороги ног или рук, повышенное слюноотделение или потеря речи.
Предвестниками могут являться ощущение онемения или покалывания в области губ, языка, щек. Чаще всего приступы возникают в ночное время. Отмечается полное сохранение сознания.
Синдром Гасто
Синдром Гасто возникает при активизации нейронов в затылочной области коры головного мозга.
Сопровождается быстроразвивающимися зрительными приступами:
- элементарными галлюцинациями;
- кратковременной слепотой;
- сенсорными иллюзиями движения глаз;
- морганием.
Во время и после приступа может появляться головная боль, особенно в области глазных орбит.
Криптогенная
В случае невозможности установления причины проявления эпилепсии, речь идет о криптогенной эпилепсии. Это нередкий диагноз, поскольку довольно часто трудно понять этиологию судорожных припадков.
Для подтверждения криптогенной формы эпилепсии следует полностью исключить принадлежность выявленных симптомов к предыдущим видам болезни.
В результате постоянного совершенствования методов диагностики эпилепсии, количество случаев диагностирования криптогенной эпилепсии постепенно уменьшается.

Генерализованные формы
Генерализованные формы эпилепсии проявляются приступами, вызванными эпилептогенным очагом, который быстро распространяется на оба полушария головного мозга. В таком случае возникают более длительные обширные припадки, переходящие в судороги.
Состояние больного имеет более угрожающий характер. При генерализованной эпилепсии во время приступа происходит потеря сознания, и человек не помнит о том, что с ним в этот период происходит.
Во время судорог фиксируются:
- подергивания конечностей;
- выделение пены изо рта;
- бледность кожных покровов;
- поверхностное дыхание;
- повышенное кровяное давление;
- непроизвольное мочеиспускание и опорожнение кишечника.
Существует и безсудорожная форма генерализованной эпилепсии, при которой во время припадка человек замирает и не проявляет реакции на световые и звуковые раздражители. В этот период больной может сохранять равновесие и осуществлять определенные действия.
Генерализованная форма, как и фокальная, подразделяется на три основных подвида. На фоне общей картины развития генерализованного эпилептического приступа существуют основные отличительные признаки, принятые в качестве ориентира для определения каждого типа.
| Симптоматическая |
|
| Идиопатическая |
|
| Криптогенная |
|
Неклассифицируемые формы
В ряде случаев для определения вида эпилепсии бывает недостаточно имеющейся информации. Это происходит вследствие поступления неполного или неадекватного описания симптоматической картины болезни.
Такие виды болезни относят к неклассифицируемым формам.
Ситуационно-обусловленные эпилептические приступы
Отдельным разделом в Международной классификации эпилепсии выделены специальные синдромы, к которым относятся ситуационно-обусловленные эпилептические приступы.
Они характеризуются появлением эпизодических припадков, возникающих в результате сложившейся специфической ситуации.
Несмотря на практическую идентичность эпилептическому припадку, такие состояния не являются следствием проявления эпилепсии, а могут быть вызваны:
- алкогольной или наркотической интоксикацией;
- отравлением психотропными или галлюциногенными препаратами, барбитуратами;
- острым периодом развития черепно-мозговой травмы;
- острыми токсическими энцефалопатиями;
- почечной и печеночной недостаточностью;
- тяжелым поражением мозга;
- высокой степенью переохлаждения или перенагревания;
- электротравмами;
- воздействием ионизирующего излучения.
Главной отличительной чертой СУЭП является единичность подобных эпизодов.
Диагностика эпилепсии
Для правильного лечения эпилепсии важно точно определить вид болезни, поскольку в противном случае, терапия может иметь резко негативные последствия. Это и является главной целью при проведении диагностики данного заболевания.
Анамнез
На первом этапе диагностирования врач проводит изучения анамнеза болезни. Это один из основных медицинских методов исследования. Сбор сведения происходит путем тщательного опроса, как самого больного, так и его ближайшего окружения.
Составление анамнеза предполагает использование множества детальных конкретных вопросов, и включает информацию о:
- частоте приступов;
- их продолжительности;
- времени наиболее частого возникновения;
- наличии ауры или предвестников;
- наличии случаев потери сознания;
- видах телодвижений и ощущений во время приступа и др.
Большую роль в этой методике играет налаживание тесного контакта и полного доверия между врачом и пациентом.
Обследование у невролога
Некоторые невралгические заболевания, такие как рассеянный склероз или опухоль головного мозга, имеют симптомы, схожие с эпилепсией.
К ним относятся:
- головные боли;
- мышечная слабость, которая ощущается только в одной стороне тела;
- неустойчивость походки.
При диагностировании эпилепсии необходимо точно установить этиологию такого состояния. Этому способствует профессиональное обследование у невролога.
| МРТ с контрастом или без | Более полную информацию, способную исключить наличие у пациента других заболеваний ЦНС приводящих к судорожным приступам, дает проведение магнитно-резонансной томографии. Это один из ведущих методов современной диагностики, способный предоставлять высоконадежные данные.
МРТ назначается уже при проявлении первых приступов болезни. Для получения максимально четкой картины существующих в головном мозге нарушений и патологий, применяется МРТ с контрастом. С помощью МРТ удается отличить эпилепсию от состояний, сопровождающих:
|
| ЭЭГ | Для фиксирования электрической активности мозга проводится электроэнцефалограмма. С помощью аппарата для ЭЭГ производится запись сигналов, продуцируемых мозгом. Изучая полученные данные, есть возможность выявления эпилептической активности.
При таком методе диагностики нужно учитывать следующие моменты:
Чтобы избежать подобных погрешностей, при проведении ЭЭГ используют дополнительную стимуляцию:
|
| Видео-ЭЭГ |
|
Как предотвратить приступ
Эпилепсия имеет латентное течение и может не проявляться длительное время. А с помощью применения современных антиэпилептических препаратов возникновение симптомов этой болезни можно практически полностью взять под контроль.
Тем более что в последние годы отмечается появление новых АЭП, обладающих повышенной эффективностью. В итоге, у 75 – 85% больных эпилепсией в процессе лечения наблюдается стойкий терапевтический эффект, достигается ремиссия.
На данный момент эпилепсия не является показателем к ограничению трудовой и повседневной жизнедеятельности. Соблюдение нескольких основных правил помогает в большинстве случаев предотвратить появление приступа.
- Постоянно посещать лечащего врача и точно соблюдать все медикаментозные назначения.
- Придерживаться дозировки и регулярности приема лекарств. Нельзя прекращать принимать медикаментозные препараты, если наблюдается длительный период «затишья» болезни. Категорически запрещаются самостоятельные изменения дозировки или списка прописанных лекарств.
- Всегда иметь запас необходимых лекарств. Принимать дополнительные препараты только после консультации с врачом.
- Постоянно отслеживать и фиксировать частоту и особенности проявления приступов. Лучше всегда иметь такие записи при себе. Также будет нелишним носить на заметном месте бирку с указанием диагноза эпилепсии.
- Следить за регулярностью сна. Не допускать хронического недосыпания.
- Отказаться от употребления алкоголя.
- Избегать контакта с яркими мерцающими источниками света.
Следует помнить, что эпилепсия ни в коем случае не является болезнью, делающей пациента изгоем в обществе. Своевременная диагностика и правильное точечное лечение позволит больному вести абсолютно нормальный образ жизни.
Кроме того, современная медицина находится в стадии активного поиска эффективного метода, позволяющего полностью излечить эпилепсию, и довольно близка к достижению этой цели.
Основными симптомами эпилепсии являются судороги. Судороги являются следствием нарушения периферической нервно-мышечной проводимости из-за активации патологических очагов в головном мозге. Приступы судорог могут быть единичными, при этом они связаны с реакцией на лекарственный препарат, тяжелый инфекционный процесс,...
Эпилепсия – хроническая психоневрологическая болезнь, характеризующаяся периодическим возникновением обострений (припадков) у пациента. Во время заболевания обнаруживается электрическая дисфункция клеток головного мозга, которая приводит к психоневрологическим отклонениям. Симптомы В большинстве случаев симптомы...
Эпилепсия является мультифакториальным заболеванием. В настоящее время, несмотря на улучшение качества жизни, это заболевание не стало возникать реже, и лишь его симптоматика приобрела меньшую интенсивность в связи с ранней диагностикой и усовершенствованной терапией. Факторы риска В первую очередь к факторам риска...
Симптомы эпилепсии – это совокупность неврологических факторов, а также признаков соматического и иного характера, которые свидетельствуют о возникновении патологического процесса в области нейронов головного мозга человека. Эпилепсия характеризуется хронической чрезмерной электрической активностью мозговых нейронов, которая выражается периодическими припадками. В современном мире эпилепсию переносит около 50 миллионов человек (1% от населения планеты). Многие люди считают, что при эпилепсии человек обязательно должен падать на пол, биться в , а из его рта должна вытекать пена. Это распространенное заблуждение, навязанное скорее телевидением, чем реальностью. У эпилепсии очень много разных проявлений, о которых стоит знать, чтобы уметь помочь человеку в момент приступа.
Предвестники приступа
Аура (от греческого – «дуновение») представляет собой предвестник приступа эпилепсии, предшествует потере сознания, но не при любой форме заболевания. Проявляться аура может различной симптоматикой – у больного могут начать резко и часто сокращаться мышцы конечностей, лица, он может начать повторять одинаковые жесты и движения – бег, взмахи руками. Также в качестве ауры способны выступать и разнообразные парестезии. Пациент может ощущать онемение в различных частях тела, его начнут донимать якобы ползущие мурашки по коже, некоторые участки кожи могут жечь. Также бывают и слуховые, зрительные, вкусовые или обонятельные парестезии. Психические предвестники могут проявляться в виде , бреда, что иногда называют предприпадочным помешательством, резкого изменения настроения в сторону озлобленности, угнетенности либо, наоборот, блаженства.
У конкретного пациента аура всегда постоянна, то есть проявляется одинаково. Это кратковременное состояние, длительность которого составляет несколько секунд (редко – больше), при этом пациент всегда находится в сознании. Возникает аура при раздражении эпилептогенного очага в мозгу. Именно аура может указать на дислокацию болезненного процесса при симптоматической разновидности эпилепсии и на эпилептический очаг при генуинном типе болезни.
Как выглядят судороги при эпилепсии
Припадки при изменении в отдельных частях мозга
Локальные, парциальные либо очаговые приступы представляют собой результат патологических процессов в одной из частей головного мозга человека. Парциальные припадки могут быть двух разновидностей – простыми и сложными.
Простые парциальные приступы
При простых парциальных припадках больные сознания не теряют, однако присутствующая симптоматика всегда будет зависеть от того, какая часть головного мозга поражена и что именно она контролирует в организме.
Как выглядят приступы ночной эпилепсии
Эпилептические приступы в процессе сна возникают у 30% пациентов с данным типом патологии. В данном случае наиболее вероятны припадки накануне, во время сна или перед непосредственным пробуждением.
У сна существует быстрая и медленная фазы, в ходе которых головной мозг имеет собственные особенности функционирования.
При медленной фазе сна электроэнцефалограмма демонстрирует возрастание возбудимости нервных клеток, индекса активности эпилепсии, вероятности приступа. При быстрой фазе сна нарушается синхронизация биоэлектрической активности, что приводит к подавлению распространяемости разрядов электричества на соседние мозговые отделы. Это, в целом, уменьшает вероятность возникновения приступа.
При укорачивании быстрой фазы снижается порог судорожной активности. Депривация сна, наоборот, повышает вероятность частых припадков. Если человек не высыпается, он становится сонливым. Это состояние очень похоже на медленную сонную фазу, провоцирующую патологическую электрическую активность головного мозга.
Также приступы провоцируются и иными проблемами со сном, например, даже единственная бессонная ночь может стать для кого-то причиной манифестации эпилепсии. Чаще всего при наличие предрасположенности к заболеванию на манифестацию влияет некоторый период, во время которого пациент терпел явный недостаток в нормальном сне. Также у некоторых больных может повыситься острота приступов из-за нарушений в режимах сна, слишком резких пробуждений, от приема успокоительных средств или переедания.
 Симптоматика ночных приступов эпилепсии, независимо от возраста пациента, может быть разнообразной. Чаще всего ночным припадкам свойственны судороги, тонические, клонические приступы, гипермоторные действия, повторяющиеся движения. При лобной аутосомной ночной эпилепсии при приступах пациент может ходить во сне, разговаривать, не просыпаясь, испытывать страх.
Симптоматика ночных приступов эпилепсии, независимо от возраста пациента, может быть разнообразной. Чаще всего ночным припадкам свойственны судороги, тонические, клонические приступы, гипермоторные действия, повторяющиеся движения. При лобной аутосомной ночной эпилепсии при приступах пациент может ходить во сне, разговаривать, не просыпаясь, испытывать страх.
Все вышеназванные симптомы могут проявляться во всевозможных сочетаниях у разных пациентов, поэтому при постановке диагноза может возникать некая путаница. Нарушения сна являются типичными проявлениями различных патологий центральной нервной системы, а не только эпилепсии.
Алкогольная эпилепсия
У 2-5% хронических алкоголиков возникает алкогольная эпилепсия. Эта патология характеризуется выраженными расстройствами личности. Возникает она у взрослых пациентов, страдающих алкоголизмом более 5 лет.
Симптоматика алкогольной формы болезни очень разнообразная. Вначале у больного возникают признаки приближающегося приступа. Это происходит за несколько часов или даже дней до его начала. Предвестники в данном случае могут длиться разное количество времени, в зависимости от индивидуальных особенностей организма. Однако, если своевременно обнаружить предвестники, припадок можно предупредить.
Итак, при предвестниках алкогольного эпилептического припадка, как правило, возникают:
- бессонница, ;
- головная боль, тошнота;
- разбитость, тоска;
- болезненность в различных частях тела.
Такие предвестники не являются аурой, которая представляет собой начало эпилептического припадка.
Ауру невозможно остановить, как и припадок, следующий за ней. А вот предвестники, обнаруженные своевременно, можно начать лечить, тем самым предупреждая возникновение приступов.
Бессудорожные проявления
Около половины эпилептических приступов начинают с бессудорожной симптоматики. После них уже могут добавиться всевозможные моторные нарушения, генерализованные либо локальные судороги, расстройства сознания.
 Среди основных бессудорожных проявлений эпилепсии выделяются:
Среди основных бессудорожных проявлений эпилепсии выделяются:
- всевозможные вегето-висцеральные феномены, сбой сердечного ритма, эпизодическое тела, тошнота;
- ночные кошмары с расстройствами сна, разговоры во сне, крики, энурез, сомнамбулизм;
- повышение чувствительности, утомляемость и слабость, ранимость и раздражительность;
- внезапные пробуждения со страхом, потливостью и сердцебиениями;
- падение способности сосредоточиться, снижение работоспособности;
- галлюцинации, бред, потеря сознания, бледность кожных покровов, чувство дежавю;
- двигательная и речевая (иногда – лишь во сне), приступы оцепенения, нарушенность в движении глазного яблока;
- головокружения, головные боли, снижение памяти, амнезия, .
Продолжительность и частота судорог
Большинство людей считает, что эпилептический приступ выглядит так – крик больного, потеря сознания и падение человека, сведение мышц судорогами, тряска, последующее утихомиривание и спокойный сон. Однако далеко не всегда судороги могут затрагивать все тело человека, как и не всегда пациент теряет при припадке сознание.
Тяжелый приступ может быть свидетельством генерализованного судорожного эпилептического статуса с тонико-клоническими приступами, длящимися более 10 минут и чередой из 2 или более приступов, между которыми больной не приходит в сознание.
Для увеличения процента выявляемости эпилептического статуса время длительности более 30 минут, которое ранее считалось для него нормой, решено было сократить до 10 минут, чтобы избежать напрасно потерянного времени. При нелеченных генерализованных статусах, длящихся час и больше, существует высокий риск необратимого поражения головного мозга пациента и даже летального исхода. При этом повышается ритм сердца, температура тела. Генерализованный эпилептический статус способен развиваться сразу по нескольким причинам, в числе которых черепно-мозговые травмы, быстрая отмена приема противосудорожных лекарственных средств и так далее.
Однако подавляющее большинство эпилептических припадков разрешается на протяжении 1-2 минут. После завершения генерализованного приступа у больного способно развиваться постиктальное состояние с глубоким сном, спутанным сознанием, головной или мышечной болью, продолжающееся от пары минут до нескольких часов. Иногда возникает паралич Тодда, представляющий собой неврологический дефицит преходящего характера, выраженный слабостью в конечности, которая противоположна по расположению очагу электрической патологической активности.
У большинства больных в периоды между приступами невозможно найти какие-то неврологические нарушения даже при условии, что применение противосудорожных средств активно угнетает функцию центральной нервной системы. Любое снижение психических функций связано, прежде всего, с неврологической патологией, которая и привела первоначально к возникновению приступов, а не самими припадками. Очень редко встречаются случаи безостановочного протекания припадков, как в случае с эпилептическим статусом.
Поведение больных эпилепсией
Эпилепсия воздействует не только на состояние здоровья пациента, но и на его поведенческие качества, характер и привычки. Психические нарушения у эпилептиков возникают не только по причине приступов, но и на основе социальных факторов, которые обусловлены общественным мнением, предостерегающим от общения с такими людьми всех здоровых.
Чаще всего у эпилептиков изменения характера касаются всех областей жизни. Наиболее вероятно возникновение медлительности, вязкого мышления, тяжеловесности, вспыльчивости, приступов проявления эгоизма, злопамятности, обстоятельности, ипохондричности поведения, склочности, педантизма и аккуратности. Во внешности также мелькают характерные для эпилепсии особенности. Человек становится сдержанным в жестикуляции, медлительным, немногословным, его мимика оскудевает, черты лица становятся мало выразительными, возникает симптом Чижа (стальной блеск глаз).
При злокачественной эпилепсии постепенно развивается , выражаемое в пассивности, вялости, равнодушии, смирении с собственным диагнозом. У человека начинает страдать лексикон, память, в конце концов, пациент ощущает полное равнодушие ко всему вокруг, помимо собственных интересов, что выражается повышенным эгоцентризмом.
Эпилепсия, эпилептический припадок: причины, признаки, первая помощь, как лечить
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
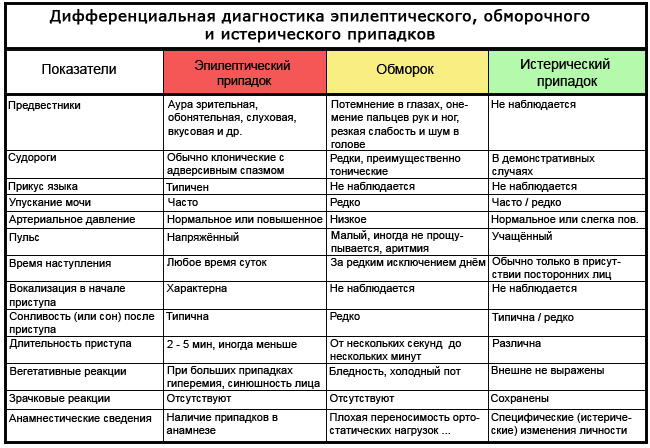
Таблица: как отличить эпилепсию от обморока и истерики
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
Об эпилепсии слышал каждый из нас, однако, далеко не все представляют, что это за заболевание, как проявляется и почему возникает. У большинства эпилепсия ассоциируется с эпилептическим припадком, во время которого пациент бьется в судорогах, а изо рта у него идет пена. В действительности все не совсем так – проявлений эпилепсии немало, в некоторых случаях приступы проходят иначе.
Об эпилепсии известно довольно давно, пожалуй, она является одним из самых старых распознаваемых состояний в мире – обнаружены описания заболевания, которым несколько тысяч лет. Люди, страдающие эпилепсией и члены их семей, предпочитали скрывать свой диагноз – это часто происходит и в наши дни. Эксперты Всемирной организации здравоохранения отмечают, что «на протяжении столетий эпилепсия была окружена страхом, непониманием, дискриминацией и социальной стигматизацией. Во многих странах стигматизация в некоторых ее формах продолжается и поныне и может повлиять на качество жизни людей, страдающих этим расстройством, а также их семей».
26 марта – Всемирный день больных эпилепсией или, как его еще называют, Фиолетовый день. Он был придуман в 2008 году девятилетней Кессиди Меган, решившей доказать обществу, что несмотря на свой диагноз она ничем не отличается от всех остальных людей. Сейчас во всем мире насчитывается около 50 миллионов человек, страдающих эпилепсией, которая считается одним из наиболее распространенных неврологических заболеваний. О заболевании, пациентах и методах лечения говорят самое разное, нередко люди пребывают во власти стереотипов, мифов и заблуждений. Разберемся, что такое эпилепсия, как ее лечат и в чем ошибаются многие из нас.
Эпилепсия – не психическое заболевание
Действительно, несколько десятков лет назад считалось, что лечение эпилепсии – прерогатива психиатров. А еще раньше существовало мнение, что эпилепсия – одна из форм сумасшествия. Пациентов, испытывавших приступы, помещали в дома для умалишенных и изолировали от общества. Кроме того, была распространена точка зрения, что таким людям не стоит вступать в брак и рожать детей.
Бывают различные формы эпилепсии и далеко не во всех случаях они являются наследственными. Большинство людей, страдающих этим заболеванием, не страдают слабоумием или недостатком интеллекта – диагноз не мешает им вести вполне полноценную жизнь.
В тех случаях, когда у пациента действительно есть умственная отсталость, эпилепсия чаще всего сочетается с другими нарушениями, например, тяжелым заболеванием мозга.
Сейчас совершенно точно известно, что это заболевание не является психическим, а людей, страдающих эпилепсией, направляют к неврологу или эпилептологу – специалисту именно по этому заболеванию.
Эпилепсия может дебютировать и у взрослых
Эпилепсия может развиться в любом возрасте, однако в 70% случаев заболевание впервые диагностируют у детей или подростков. Кроме того, болезнь часто поражает и людей пожилого возраста. Причины возникновения эпилепсии могут быть самые разные: перенесенные инфекции, неврологические заболевания, например, инсульты.
Эпилепсию можно вылечить
Многие считают, что люди, у которых диагностирована эпилепсия, обречены на пожизненные страдания. Это совсем не так. В настоящее время около 70% случаев эпилепсия поддается лечению и во многих случаях удается достичь ремиссии. Немаловажным при этом является приверженность пациента лечению, то есть своевременный прием назначенных препаратов и отсутствие нарушений режима (например, накладывается запрет на алкоголь).
Широко распространено заблуждение, что прием противоэпилептических препаратов сопровождается рядом серьезных осложнений и потому люди относятся к таким лекарствам с подозрением. Конечно, лекарства эти довольно серьезные и принимаются лишь при назначении врача и под его контролем, однако отказываться от их приема не нужно – последствия приступов являются для организма гораздо более опасными. Прием любого назначенного препарата начинают с минимальной дозы, постепенно увеличивая ее до той, которая подходит для каждого конкретного пациента.
Приступ могут спровоцировать разные факторы
Существует немало раздражителей, способных вызвать приступы у пациентов с эпилепсией. Среди них мерцающий свет, нарушение режима дня (недосыпание, смена часовых поясов) и питания, стресс, прием алкоголя, наркотиков и некоторых лекарственных препаратов.
Жизнь с эпилепсией требует от пациента достаточно серьезного самоконтроля. К счастью, с большинством раздражителей, провоцирующих приступы, можно справиться или избежать их.
Эпилептический приступ не всегда характеризуется судорогами и потерей сознания
Многие убеждены, что приступы проходят по единственно возможному сценарию – человек теряет сознание, бьется в судорогах, вокруг рта появляется пена. Это совсем не так.
«Приступами могут быть любые внезапные события, которые происходят с человеком. Его задача в этом случае — обратиться к врачу, а задача врача – квалифицировать событие. То есть, распознавать, что случилось, должен врач», – отмечает Кира Владимировна Воронкова, профессор, д.м.н., врач-невролог, эпилептолог, вице-президент Объединения врачей-эпилептологов и пациентов России.
Что может насторожить человека и заставить прийти к врачу? «Приступ замирания, застывания, остановки взгляда и речи без падения, но с возможным перебиранием руками или причмокиваниями, – добавляет Кира Владимировна, – Могут быть приступы подергиваний верхних и/или нижних конечностей. Тогда могут даже выпадать предметы из рук и возникать приседания с падениями назад».
Могут возникать и другие странные, с обывательской точки зрения, вещи. По мнению эксперта, это и зрительные образы (не путать с мигренью!), иногда очень простые, а также слуховые, обонятельные, вкусовые галлюцинации; локальные онемения и подергивания в одной конечности иногда с переходом и на другие участки (например, может «задрожать» рука или возникнуть онемение в лице). Может быть ощущения странной обстановки, каких-то странных мыслей и чувств, искажений действительности. Все эти явления и другие должны пациента заставить задуматься о походе к врачу-неврологу. Важно, что любые внезапные странные приступы должны насторожить человека, однако давать оценку происходящему может только врач.
Нужно знать, как помочь человеку, испытывающему эпилептический приступ
Если у человека рядом возникает самый известный тип эпилептического приступа – с падениями, судорогами и потерей сознания, иногда – с прикусыванием языка, пеной изо рта, то самое главное в данном случае – не навредить.
«Человека нужно положить на бок, подложить под голову мягкий предмет (одежду или сумку, например) и засечь время, – объясняет Кира Владимировна – Категорически запрещено вставлять что-то в рот, разжимать зубы, сдерживать и наваливаться на человека, поливать его водой. Приступы обычно сами начинаются и сами заканчиваются, а сознание после приступа может быть спутанным. Иногда требуется вызвать скорую помощь, особенно если приступ длительный – более нескольких минут. Однако если возникают вышеописанные приступы без падений, то с человеком достаточно просто побыть рядом, понаблюдать, чтобы он не попал в травмоопасную ситуацию».
Эпилептические приступы подразделяются на две основные группы в зависимости от источника первичного эпилептического разряда.
Приступы, при которых эпилептический разряд начинается в локализованных областях коры, то есть имеется один или несколько очагов эпилептической активности, называются парциальными (в настоящее время принято называть такие приступы фокальными). Затем эпилептическая активность может распространяться на другие области коры. Если эпилептическая активность распространяется из очага эпилептической активности по всей коре большого мозга, приступ называется вторично-генерализованным.
Приступы, характеризующиеся синхронным разрядом в коре обоих полушарий, называются генерализованными.
Приступы, которые нельзя отнести к одной из двух групп, называются неклассифицируемыми.
При парциальных приступах наиболее часто очаг эпилептической активности располагается в височных и лобных долях, реже — в теменных и затылочных долях.
Парциальный характер приступа и локализация очага часто могут определяться в зависимости от клинических симптомов, присутствующих во время или после приступа. «Аура» (комплекс ощущений, предшествующих приступу), испытываемая некоторыми пациентами, обычно отражает функцию той части коры, в которой возникает первоначальный эпилептический разряд. Если эпилептический разряд остается локализованным, наиболее вероятно сохранение сознания на протяжении приступа, поскольку остальная часть коры продолжает нормально функционировать. Если патологический разряд распространяется на лимбическую систему, сознание может быть изменено и при дальнейшем распространении разряда на кору обоих полушарий, развивается генерализованный тонико-клонический приступ (вторично-генерализованный приступ). Другой признак, указывающий на парциальный характер приступа, — возникновение постиктального неврологического дефицита. Например, возможно развитие транзиторного постприступного гемипареза (пареза Тодда), амавроза (слепота) или афазии (нарушение речи). Во многих случаях ЭЭГ может играть важную роль в определении локализации очага при фокальных эпилепсиях.
Парциальные приступы подразделяются на три группы:
- простые парциальные приступы (сознание полностью сохранено, эпилептический разряд обычно остается локализованным. На ЭЭГ во время приступа отмечается локальный эпилептический разряд, начинающийся в соответственной области коры головного мозга. Клинические проявления приступа зависят от области коры, в которой происходит разряд; они обычно возникают в одной и той же форме у одного пациента. Примерами клинических проявлений простых парциальных приступов являются непроизвольные локальные двигательные нарушения — судороги (тонические или клонические), вегетативные нарушения, а также сенсорные или психические расстройства. Простые парциальные приступы могут трансформироваться в сложные парциальные (и, возможно, во вторично-генерализованные приступы).
- сложные парциальные приступы могут иметь признаки, характерные для простых парциальных приступов, но всегда сопровождаются выключением сознания. Их часто называют «психомоторными приступами». В большинстве случаев приступы берут начало в височных или лобных долях. Сложный парциальный приступ либо может начинаться, как простой парциальный приступ, и затем прогрессировать, либо сознание может быть нарушено с самого начала приступа. Для сложных парциальных приступов достаточно характерны проявления в виде изменённого или «автоматического» поведения. Пациент может теребить свою одежду, вертеть в руках различные предметы и производить странные беспорядочные действия, бесцельно бродить. Чмокание губами или жевательные движения, гримасничанье, раздевание и осуществление бесцельных действий могут наблюдаться изолированно или в различных комбинациях. Сложные парциальные приступы обычно сопровождаются спутанностью в постприступном периоде; они также могут прогрессировать во вторично-генерализованные приступы.
- парциальные приступы с вторичной генерализацией (вторично-генерализованные приступы) — это парциальные приступы, простые или сложные, при которых эпилептический разряд распространяется на оба полушария головного мозга с развитием генерализованного приступа, обычно тонико-клонического. Пациент может ощущать ауру, однако это бывает не во всех случаях (так как распространение разряда может происходить очень быстро, в этом случае только ЭЭГ может демонстрировать парциальную природу приступа). В редких случаях вторично- генерализованный приступ может принимать форму тонического, атонического, или унилатерального тонико-клонического приступа.
Генерализованные приступы характеризуются появлением эпилептического разряда с одновременным вовлечением всей коры при дебюте приступа. Это обычно можно продемонстрировать на ЭЭГ. При генерализованном приступе отсутствуют предвестники, потеря сознания отмечается с самого начала приступа. Выделяют различные типы генерализованных приступов. Наиболее часто встречающиеся типы генерализованных эпилептических приступов: генерализованные тонико-клонические приступы, абсансы, миоклонические, тонические и атонические приступы.
Генерализованные тонико-клонические судороги встречаются часто. Ранее они обозначались термином припадки «grand mal». При этом типе приступа не бывает ауры и предвестников приступа, однако может наблюдаться продромальный период в виде общего дискомфорта, недомогания, иногда длящийся часами. В начале приступа (тоническая фаза) возникает тоническое напряжение мышц и часто наблюдается пронзительный крик. В течение этой фазы возможно прикусывание языка. Развивается апноэ с последующим появлением цианоза. Увеличивается частота сердечных сокращений и повышается артериальное давление. Пациент падает, дыхание становится тяжёлым, затруднённым, появляется слюнотечение; возникают клонические подёргивания мышц, обычно с вовлечением всех конечностей — развивается клоническая фаза приступа. Эта стадия состоит из прерывистых клонических пароксизмов, вовлекающих большинство мышц, сопровождающихся короткими периодами мышечного расслабления. Постепенно периоды мышечного расслабления становятся более продолжительными и в конечном итоге клонические сокращения прекращаются. В конце клонической фазы часто наблюдается недержание мочи. Конвульсии обычно прекращаются через несколько минут, а затем наступает постиктальный период, характеризующийся сонливостью, спутанностью сознания, головной болью и наступлением глубокого сна. При пробуждении пациенты не помнят о случившемся; часто отмечается сонливость и генерализованные тупые ноющие боли в мышцах, связанные с чрезмерной мышечной активностью во время клонической фазы.
Абсансы подразделяются на типичные абсансы и атипичные абсансы. Типичные абсансы, ранее называвшиеся приступами «petit mal», возникают почти исключительно в детском возрасте и ранней юности. Они характерны для таких форм идиопатических генерализованных эпилепсий, как детская абсанс-эпилепсия и юношеская абсанс-эпилепсия. Во время приступа ребенок внезапно замирает и пристально смотрит в одну точку, взгляд кажется отсутствующим (простой абсанс); при этом могут наблюдаться дрожание век, глотание и запрокидывание головы или падение головы на грудь, вегетативные проявления, автоматизмы (сложный абсанс). Приступы продолжаются только несколько секунд и часто остаются незамеченными. Нередко они диагностируются только при обследовании детей по поводу трудностей в обучении, так как из-за частых приступов абсансов у этих детей имеются нарушения концентрации внимания. Абсансы связаны с характерным ЭЭГ паттерном, так называемыми генерализованными пик-волновыми разрядами с частотой 3 Гц. Они могут провоцироваться гипервентиляцией, которая является в данном случае ценным диагностическим методом. Атипичные абсансы отличаются менее внезапным началом, более выраженным нарушением мышечного тонуса; на ЭЭГ во время приступа отмечается нерегулярная медленная пик-волновая активность менее 2 Гц, генерализованная, но обычно асимметричная. Атипичные абсансы характерны для таких тяжелых форм эпилепсий, как синдром Леннокса-Гасто.
Миоклонические приступы — это внезапные, очень короткие, непроизвольные флексорные сокращения, которые могут вовлекать все тело или его часть, например, руки или голову. Иногда миоклонические приступы могут быть причиной падения пациента, однако после падения приступ сразу прекращается и пациент встаёт. Миоклонии не во всех случаях являются результатом эпилепсии: неэпилептический миоклонус наблюдается при ряде других неврологических состояний, включая повреждения ствола мозга и спинного мозга. Примеры состояний, которые часто сопровождаются миоклониями, — острая гипоксия головного мозга или ишемия, дегенеративные заболевания головного мозга, например, болезнь Крейцфельда-Якоба. Кроме того, миоклонии могут также встречаться у здоровых людей, особенно при засыпании (гипнагогический миоклонус или ночные вздрагивания); они считаются нормальным физиологическим феноменом.
Атонические и тонические приступы — эти типы генерализованных приступов очень редки, они составляют менее 1% эпилептических приступов, встречающихся в общей популяции. Они обычно имеют место при некоторых тяжёлых формах эпилепсии, часто начинающихся в раннем детстве, таких как синдром Леннокса-Гасто или миоклонически-астатическая эпилепсия. Атонические приступы (иногда называемые акинетическими приступами или дроп-атаками) включают в себя внезапную утрату постурального тонуса мышц, вследствие которой пациент падает на землю. Судорожные сокращения отсутствуют. Приступ быстро прекращается, характерно отсутствие заметной постиктальной симптоматики. Во время тонических приступов происходит внезапноэ повышение мышечного тонуса тела, развивается ригидность мышц, пациент обычно падает назад. Тонические и атонические приступы часто сопровождают тяжёлое повреждение головного мозга.




