Pejsmejker. Uzroci sindroma bolesnog sinusa, simptomi i znakovi na EKG-u, liječenje i prognoza. Etiologija i patogeneza
Parenteralna prehrana je jedna od vrsta terapijskog unosa hrane, u kojoj je tijelo pacijenta zasićeno energetskim resursima, esencijalnim proteinima, vitaminima i elementima u tragovima, opskrbljenim uvođenjem posebnih infuzijskih otopina u venu. Uz takvu prehranu, sve hranjive tvari odmah ulaze u krvotok, zaobilazeći gastrointestinalni trakt. Parenteralna prehrana je obvezna komponenta kompleksnog liječenja bolesnika koji je izgubio sposobnost jesti na uobičajeni način.
Pojam parenteralne prehrane
To je održavanje stalne acidobazne ravnoteže u krvi, odnosno homeostaze. Intravenskom primjenom u organizam bolesnika unose se sve potrebne hranjive tvari.
Ova prehrana je vrlo važna za bolesti probavnog sustava koje zahtijevaju reanimaciju, kao iu postoperativnom razdoblju.
Nakon operacije dolazi do povećane razgradnje proteina zbog:
- visoka potreba tijela za energijom;
- gubitak proteina kroz drenaže i površinu rane;
- nedostatak odgovarajuće prehrane, budući da pacijent ne može jesti uravnoteženu prehranu nakon operacije;
- proizvodnju hormona iz kore nadbubrežne žlijezde kao odgovor na ozljedu.
Uz parenteralnu prehranu, sve komponente se isporučuju u tijelo u potrebnim količinama, a njihova apsorpcija se događa trenutno.
Da bi kompleksna terapija bila uspješna, hranjive otopine moraju se davati pravodobno i kontinuirano do potpunog uspostavljanja poremećenih funkcija. Također moraju biti odgovarajući po svom sastavu, omjeru komponenti, energetskoj vrijednosti i volumenu ubrizgane tekućine.
Ovisno o načinu davanja hranjivih otopina u krvožilni kanal, parenteralna prehrana može biti:
- pomoćno - dodatak prirodnoj metodi;
- mješoviti - uvode se osnovne hranjive tvari;
- potpuna – zadovoljene su sve tjelesne potrebe, uključujući elektrolite i vodu.
Takva se prehrana može provoditi kroz duži vremenski period, a prema načinu primjene dijeli se na:
- intravenozno - kroz vene koje imaju dobar protok krvi;
- intraaortalne - otopine se daju kroz pupčanu venu;
- intraosseous - koriste se kosti s dobrim venskim odljevom.

Indikacije i kontraindikacije
Indikacije za totalnu parenteralnu prehranu najčešće su disfunkcija debelog ili tankog crijeva, njihova opstrukcija ili opstrukcija gornjih dijelova gastrointestinalnog trakta.
Važno! Parenteralna prehrana propisuje se pod pretpostavkom da će nepovoljne okolnosti trajati dulje od tjedan dana.
Posebne indikacije:
- Neukrotivo povraćanje - tijekom kemoterapije, s teškom toksikozom u prvoj polovici trudnoće, s teškim akutnim pankreatitisom.
- Teški proljev - s volumenom stolice većim od 500 ml. Može se uočiti kod spru ili spru sličnih stanja, akutnog upalnog procesa u crijevima, sindroma kratkog crijeva i radijacijskog enteritisa.
- Teški upalni proces u sluznici jednjaka.
- Paralitička opstrukcija - s opsežnim kirurškim zahvatima u trbušnoj šupljini, s ozbiljnim ozljedama.
- Intestinalna opstrukcija - s adhezijama, onkologijom, pseudo-opstrukcijom, zaraznim bolestima.
- Sindrom kolona u mirovanju - crijevne fistule, Cornova bolest, curenje anastomoze.
- Prijeoperacijsko razdoblje je isključivo za teške poremećaje prehrane.
Periferna parenteralna prehrana indicirana je u trajanju ne duljem od 10 dana, a propisuje se kada se glavnina prehrambenih potreba može zadovoljiti enteralno. Uglavnom se propisuje za nedostatak proteina.
Intradijalitička parenteralna prehrana propisuje se samo bolesnicima na kroničnoj hemodijalizi. Krajem prošlog stoljeća takva se prehrana propisivala samo prema strogim indikacijama.

Što se tiče kontraindikacija za parenteralnu prehranu, one su sljedeće:
- akutno krvarenje;
- hipoksemija;
- dehidracija ili prekomjerna hidracija;
- akutno zatajenje bubrega ili jetre;
- značajni poremećaji osmolarnosti, ionske ravnoteže i CBS-a.
Ova vrsta prehrane propisuje se s oprezom kod bolesti jetre, bubrega, srca i pluća.
Korištena rješenja
Glavni lijekovi za parenteralnu prehranu su:
- hidrolizati proteina, otopine aminokiselina;
- otopine ugljikohidrata;
- emulzije masti;
- elektroliti;
- vitamini.
Kako bi se osiguralo da se te tvari učinkovito apsorbiraju, u režim su uključeni anabolički steroidni hormoni.
Nedostatak bjelančevina je vrlo nepoželjna pojava, stoga je potrebno minimalizirati mogućnost njegovog razvoja. Ako se to ne može spriječiti, hitno je vratiti ravnotežu dušika. To se može postići uvođenjem mješavina aminokiselina i proteinskih hidrolizata u parenteralnu prehranu.

Najčešće sintetske aminokiseline su:
- Moriamin S-2;
- Alvezin;
- Vamin;
- Freamin;
- poliamin;
- Azonutril.
Masne emulzije daju se tijekom parenteralne prehrane jer su visokokalorični i energetski bogati pripravci, osim toga sadrže linolnu, linolensku i arahidonsku kiselinu.
Otopine ugljikohidrata koriste se jer predstavljaju najdostupniji izvor energije.
Potreba za vodom za parenteralnu prehranu izračunava se na temelju količine izlučevine.
Elektroliti su važne komponente totalne parenteralne prehrane. Kalij, fosfor i magnezij potrebni su za optimizaciju dušika u tijelu, natrij i klor potrebni su za acidobaznu ravnotežu i osmolarnost, kalcij sprječava demineralizaciju koštanog tkiva.
Za zadovoljenje potreba za elektrolitima uvode se sljedeći mediji:
- Trisol;
- Lactsol;
- Acesol;
- izotonična otopina natrijeva klorida.
Parenteralna prehrana za oboljele od raka
U onkologiji se patološki fokus počinje natjecati za prehranu s normalnim staničnim elementima, tako da stanice raka rastu brže od zdravih. Kao rezultat toga, normalne stanice moraju biti podržane rezervama, na primjer, masnim tkivom. Međutim, te rezerve također mogu hraniti žarište raka, zbog čega rak jednostavno pojede svog nositelja.

Najčešće, oboljeli od raka mogu sami jesti, ali s vremenom odbijaju normalnu prehranu, te nastaju brojni problemi:
- dehidracija;
- značajan gubitak tjelesne težine;
- taloženje soli u bubrezima i mjehuru.
Također je dokazano da većina lijekova protiv raka, bol i depresija povećavaju nedostatak energije i proteina kod pacijenata oboljelih od raka. Prema suvremenim konceptima, tumorski proces nastaje zbog metaboličkih poremećaja i karakteriziran je sljedećim pojavama:
- smanjena tolerancija glukoze;
- sklonost hiperglikemiji s razvojem hipoglikemije;
- smanjenje rezervi glikogena u mišićima i jetri;
- iscrpljivanje rezervi masti;
- distrofija mišića;
- imunosupresija.
Takve komplikacije mogu se spriječiti uz pomoć Kabivena. Ovo je plastična vrećica koja sadrži hranjive tvari. Injekcija se provodi intravenozno.
Referenca! Lijek se mora primijeniti tijekom 8-10 sati, po potrebi se u vrećicu s lijekom mogu dodatno unijeti vitamini i infuzije albumina.
Nedostatak Kabivena je njegova visoka cijena. Ali ima i sličnih
droge. Na primjer:
- Aminoven;
- Aminosteril;
- Aminoplasmal.
Nedostatak ovih lijekova je što sadrže samo proteine, što znači da će se ugljikohidrati i glukoza morati davati odvojeno.
Za obnavljanje aminokiselina u tijelu oboljelog od raka najčešće se koriste sljedeće otopine:
- Infezol 40;
- Vamin 14;
- Aminosol-800;
- poliamin;
- Neonutrin.
Indikacije za potpunu parenteralnu prehranu u onkologiji su sljedeće:
- teško pothranjeni pacijenti nakon operacije;
- pacijenti koji su doživjeli komplikacije nakon operacije;
- pacijenata koji su doživjeli komplikacije tijekom konzervativnog liječenja.
Rutinska potpuna parenteralna prehrana nije indicirana za oboljele od raka.
Parenteralna prehrana za djecu
U djetinjstvu se parenteralna prehrana može propisati za:
- teški gastroenteritis;
- nekrotizirajući enterokolitis;
- idiopatski proljev;
- nakon operacije na crijevima;
- nemogućnost enteralne prehrane.

Kao i kod odrasle osobe, parenteralna prehrana djeteta može biti potpuna, djelomična i dopunska. Prehrana se provodi ubrizgavanjem potrebnih otopina u venu, a može trajati od nekoliko dana do nekoliko godina.
Budući da se za davanje otopina koriste bilo koje vene, u djetinjstvu se provodi kateterizacija velikih krvnih žila.
Što se tiče lijekova za primjenu, koriste se proteinske otopine, od kojih se najboljim smatra TsOLIPK za djecu. Kao energetski supstrat koristi se glukoza, ali se mogu koristiti i fruktoza, ksilitol, sorbitol, invertni šećer i dioli.
Moguće komplikacije
Komplikacije mogu biti povezane s ugradnjom katetera u središnju venu:
- puknuti;
- pneumotoraks;
- zračna embolija;
- hemoragijske komplikacije;
- umetanje katetera izvan vene;
- netočno postavljanje katetera;
- poremećaj srčanog ritma.
Kasne komplikacije:
- tromboza, tromboembolija;
- hemoragični;
- zarazna;
- mehanički – zračna embolija, perforacija vene.
Metaboličke komplikacije:
- poremećaj vode i elektrolita;
- hiperglikemija;
- hipertrigliceridemija;
- visoke razine dušika;
- višak razine aminotransferaza.
Komplikacije se mogu izbjeći pridržavanjem tehnike i postupka ugradnje katetera za parenteralnu prehranu, kao i pravilnim izračunom prehrane.
Kako bi liječenje bilo uspješno i bolesnik postupno prešao na normalnu prehranu, potrebno je svakodnevno kontrolisati krvnu sliku razine ureje, glukoze, tekućine i dr. Jetrene testove treba uzimati dva puta tjedno kako bi se odredila količina proteina u krvi.
Nakon što se djetetu dijagnosticira dijabetes, roditelji često odlaze u knjižnicu po informacije o toj temi i suočavaju se s mogućnošću komplikacija. Nakon razdoblja brige, roditelji su pogođeni sljedećim udarcem kada saznaju statistiku pobolijevanja i smrtnosti povezanih s dijabetesom.
Virusni hepatitis u ranom djetinjstvu
Relativno nedavno, abeceda hepatitisa, koja je već uključivala viruse hepatitisa A, B, C, D, E, G, nadopunjena je s dva nova virusa koji sadrže DNA, TT i SEN. Znamo da hepatitis A i hepatitis E ne uzrokuju kronični hepatitis i da su virusi hepatitisa G i TT vjerojatno "nevini promatrači" koji se prenose okomito i ne inficiraju jetru.
Mjere liječenja kronične funkcionalne opstipacije u djece
 U liječenju kronične funkcionalne opstipacije u djece moraju se uzeti u obzir važni čimbenici u povijesti bolesti djeteta; uspostaviti dobar odnos između zdravstvenog djelatnika i djeteta-obitelji radi pravilnog provođenja predloženog liječenja; mnogo strpljenja s obje strane, uz opetovana uvjeravanja da će se situacija postupno popraviti, te hrabrost u slučajevima mogućeg recidiva, najbolji su način liječenja djece koja boluju od zatvora.
U liječenju kronične funkcionalne opstipacije u djece moraju se uzeti u obzir važni čimbenici u povijesti bolesti djeteta; uspostaviti dobar odnos između zdravstvenog djelatnika i djeteta-obitelji radi pravilnog provođenja predloženog liječenja; mnogo strpljenja s obje strane, uz opetovana uvjeravanja da će se situacija postupno popraviti, te hrabrost u slučajevima mogućeg recidiva, najbolji su način liječenja djece koja boluju od zatvora.
Rezultati istraživanja znanstvenika izazivaju razumijevanje liječenja dijabetesa
Rezultati 10-godišnjeg istraživanja nepobitno su dokazali da česta samokontrola i održavanje razine glukoze u krvi blizu normale dovodi do značajnog smanjenja rizika od kasnih komplikacija uzrokovanih dijabetes melitusom i smanjenja njihove težine.
Manifestacije rahitisa u djece s poremećenom formacijom zglobova kuka
 U praksi pedijatrijskih ortopedskih traumatologa često se postavlja pitanje potrebe potvrđivanja ili isključivanja kršenja formiranja zglobova kuka (displazija kuka, kongenitalna dislokacija kuka) u dojenčadi. U članku je prikazana analiza pregleda 448 djece s kliničkim znakovima poremećaja formiranja zglobova kuka.
U praksi pedijatrijskih ortopedskih traumatologa često se postavlja pitanje potrebe potvrđivanja ili isključivanja kršenja formiranja zglobova kuka (displazija kuka, kongenitalna dislokacija kuka) u dojenčadi. U članku je prikazana analiza pregleda 448 djece s kliničkim znakovima poremećaja formiranja zglobova kuka.
Medicinske rukavice kao sredstvo za osiguranje sigurnosti od infekcije
Većina medicinskih sestara i liječnika ne voli rukavice, i to s dobrim razlogom. Nošenjem rukavica gubi se osjetljivost vrhova prstiju, koža na rukama postaje suha i ljušti se, a instrument ima tendenciju da isklizne iz ruku. Ali rukavice su bile i ostale najpouzdanije sredstvo zaštite od infekcije.
Lumbalna osteohondroza
Vjeruje se da svaka peta odrasla osoba na zemlji pati od lumbalne osteohondroze; ova se bolest javlja iu mladoj iu starijoj dobi.
Epidemiološki nadzor nad zdravstvenim radnicima koji su imali kontakt s krvlju osoba zaraženih HIV-om
 (za pomoć medicinskim radnicima u zdravstvenim ustanovama)
(za pomoć medicinskim radnicima u zdravstvenim ustanovama)
Smjernice pokrivaju pitanja praćenja medicinskih radnika koji su bili u kontaktu s krvlju bolesnika zaraženog HIV-om. Predlažu se mjere za sprječavanje profesionalne HIV infekcije. Izrađen je dnevnik i službeno izvješće o ispitivanju kontakta s krvlju pacijenta zaraženog HIV-om. Određen je postupak obavješćivanja viših tijela o rezultatima medicinskog promatranja zdravstvenih radnika koji su došli u kontakt s krvlju pacijenta zaraženog HIV-om. Namijenjeno medicinskim radnicima ustanova za liječenje i prevenciju.
Klamidijska infekcija u porodništvu i ginekologiji
Klamidija spolnih organa najčešća je spolno prenosiva bolest. Diljem svijeta bilježi se porast klamidije kod mladih žena koje su tek ušle u razdoblje spolne aktivnosti.
Cikloferon u liječenju zaraznih bolesti
Trenutno se bilježi porast pojedinih nozoloških oblika zaraznih bolesti, prvenstveno virusnih infekcija. Jedan od smjerova unaprjeđenja metoda liječenja je primjena interferona, kao važnih nespecifičnih čimbenika antivirusne rezistencije. To uključuje cikloferon, sintetski induktor endogenog interferona niske molekularne težine.
Disbakterioza kod djece
Broj mikrobnih stanica prisutnih na koži i sluznici makroorganizma u kontaktu s vanjskom okolinom premašuje broj stanica svih njegovih organa i tkiva zajedno. Težina mikroflore ljudskog tijela je u prosjeku 2,5-3 kg. Važnost mikrobne flore za zdravu osobu prvi je uočio 1914. I.I. Mechnikov, koji je sugerirao da su uzrok mnogih bolesti različiti metaboliti i toksini koje proizvode različiti mikroorganizmi koji nastanjuju organe i sustave ljudskog tijela. Problem disbakterioze posljednjih godina izazvao je mnogo rasprava s ekstremnim rasponom mišljenja.
Dijagnostika i liječenje infekcija ženskih spolnih organa
Posljednjih godina u cijelom svijetu i kod nas bilježi se porast učestalosti spolno prenosivih infekcija među odraslom populacijom i, što posebno zabrinjava, među djecom i adolescentima. Učestalost klamidije i trihomonijaze je u porastu. Prema WHO-u, trihomonijaza je na prvom mjestu po učestalosti među spolno prenosivim infekcijama. Svake godine 170 milijuna ljudi u svijetu oboli od trihomonijaze.
Intestinalna disbioza kod djece
Intestinalna disbioza i sekundarna imunodeficijencija sve se češće susreću u kliničkoj praksi liječnika svih specijalnosti. To je zbog promjenjivih životnih uvjeta i štetnih učinaka preformirane okoline na ljudsko tijelo.
Virusni hepatitis u djece
U predavanju “Virusni hepatitisi u djece” prezentirani su podaci o virusnim hepatitisima A, B, C, D, E, F, G u djece. Prikazani su svi trenutno postojeći klinički oblici virusnih hepatitisa, diferencijalna dijagnoza, liječenje i prevencija. Materijal je prikazan iz suvremene perspektive i namijenjen je studentima završnih godina svih fakulteta medicinskih sveučilišta, stažistima, pedijatrima, infektolozima i liječnicima drugih specijalnosti koje zanima ova infekcija.
Iz ovog članka naučit ćete: što je sindrom bolesnog sinusa (skraćeno SNS) i zašto je tako opasan. Simptomi, koje metode za potvrdu dijagnoze, koje metode liječenja postoje i koliko su učinkovite.
Datum objave članka: 14.01.2017
Datum ažuriranja članka: 25.05.2019
Kod sindroma bolesnog sinusa, glavni pleksus stanica odgovornih za neovisne redovite kontrakcije srca (ovo je sinusni čvor) nije u stanju proizvesti normalne ekscitatorne impulse i provoditi ih kroz miokard.
Zbog toga se srce kontrahira puno rjeđe nego što bi trebalo (manje od 40-50 puta/min), a mogu se pojaviti aritmije zbog pojave dodatnih impulsa iz manje aktivnih žarišta koji mogu generirati ekscitaciju.
Normalan sinusni ritam  Intervali preniskog otkucaja srca označeni su strelicama
Intervali preniskog otkucaja srca označeni su strelicama
Takva promjena srčane aktivnosti to jače remeti stanje bolesnika, što se srce rjeđe steže: od potpunog izostanka simptoma i blage opće slabosti do gubitka svijesti i ugroženosti.
Specijalizirano liječenje sindroma bolesnog sinusa (skraćeno SSS) provode kardiolozi-aritmolozi i kardiokirurzi. Uspjeh suvremenih metoda liječenja sugerira da se bolest može ili potpuno izliječiti ako se eliminira njezin uzrok, ili se može uspostaviti i održati normalan srčani ritam.
Korijen problema je "lijeno" srce
Kontrakcija srca je spontani nevoljni proces koji je moguć zbog automatske aktivnosti posebnih stanica miokarda. Njihova najveća nakupina u obliku žarišta veličine oko 1,5×0,4 cm naziva se sinusni čvor. Nalazi se na vrhu srca, na spoju gornje i donje šuplje vene, koje se ulijevaju u desni atrij.
Neke od stanica ovog klastera redovito stvaraju električna pražnjenja (impulse) s frekvencijom od 60-90/min, dok ih druge provode do miokarda atrija. Snaga impulsa iz sinusnog čvora je toliko velika da prolaze kroz cijeli miokard (srčani mišić), uzrokujući sekvencijalnu kontrakciju svakog dijela. Stoga se on naziva glavni pacemaker.

Sindrom bolesnog sinusa (SSNS) je patološko stanje u kojem glavni pacemaker srca, sinusni čvor, postaje slab. Ne može generirati ekscitatorne impulse s normalnom frekvencijom i snagom. Javljaju se rijetko (manje od 40-50/min) ili su toliko slabi da se ne prenose na ostatak miokarda. Kao rezultat:
- srčane kontrakcije postaju rijetke i nepravilne (manje od 40/min);
- aktiviraju se druge nakupine stanica s automatizmom, što dovodi do raznih poremećaja ritma (aritmija);
- poremećena je cirkulacija krvi u cijelom tijelu, prvenstveno u mozgu, miokardu i drugim vitalnim organima.
Kod sindroma sinusnog čvora srce se kontrahira tromo i lijeno, kao da je svaka kontrakcija posljednja.
Različite varijante bolesti - različite razine opasnosti
U praksi je važno podijeliti SSSU u podtipove ovisno o stupnju oštećenja i težini manifestacija. To omogućuje da svi stručnjaci na isti način razumiju problem i odaberu pravi tretman za pojedinog pacijenta.
Tablica prikazuje glavne vrste bolesti, ovisno o opasnosti koju prijete.
| Rubrika klasifikacije | Manje opasni oblici | Opasniji oblici |
|---|---|---|
| S protokom | Latentni - latentni asimptomatski tijek, dostupan za dijagnozu samo posebnim metodama | Akutni i manifestni - iznenadna pojava simptoma |
| Kronični i rekurentni (trajni) | ||
| Prema prirodi poremećaja ritma | Bradisistoličko – monotono usporavanje ritma (puls stabilan 45–50/min) | Bradytachysistolic - izmjenični spori ritam s ubrzanim ili aritmijama |
| Prema stupnju poremećaja cirkulacije | Kompenzirano – blagi simptomi, blago oštećenje | Dekompenzirani - manifestacije su izražene, opće stanje je narušeno |
| Prema mehanizmu nastanka | Sekundarni - uzrokovan raznim neuspjesima u regulaciji srčane aktivnosti | Primarni - uzrokovan patologijom srca i sinusnog čvora |
Posebna vrsta sindroma bolesnog sinusa je bradisistolička varijanta fibrilacije atrija. Stoga sve bolesnike s fibrilacijom atrija koji imaju ukupnu srčanu frekvenciju manju od 50-60/min treba pregledati na KVB.

Uzroci i čimbenici rizika
Svi razlozi zbog kojih sinusni čvor gubi svoju aktivnost mogu se podijeliti u dvije velike skupine:
1. Primarni uzroci
Primarno - izravno oštećenje samo sinusnog čvora ili srca u cjelini (srčana patologija):
- Ishemijska bolest (infarkt miokarda, difuzna kardioskleroza, angina pektoris).
- Hipertenzivna i hipertrofična kardiomiopatija.
- Miokarditis.
- Urođene i stečene srčane mane.
- Trauma i operacija srca.
- Autoimune i degenerativne sistemske bolesti vezivnog tkiva (vaskulitis, lupus, reumatoidni artritis).
- Idiopatska (bez uzroka) slabost sinusnog čvora.
 Jedan od mogućih uzroka SSSU je hipertrofična kardiomiopatija – zadebljanje stijenke lijeve klijetke.
Jedan od mogućih uzroka SSSU je hipertrofična kardiomiopatija – zadebljanje stijenke lijeve klijetke. 2. Sekundarni uzroci
To su vanjski utjecaji i unutarnje promjene u tijelu koje remete normalnu srčanu aktivnost:
- Endokrini poremećaji (smanjena hormonska aktivnost štitnjače (hipotireoza) i nadbubrežne žlijezde (hipokorticizam)).
- Opća iscrpljenost i distrofija.
- Senilne promjene u tijelu.
- Tercijarni oblik sifilisa.
- Poremećaji elektrolita (povišene razine kalija i kalcija).
- Predoziranje ili individualna reakcija na lijekove koji usporavaju ritam (srčani glikozidi, beta-blokatori, amiodaron, verapamil, klonidin).
- Kršenje autonomne regulacije automatizma sinusnog čvora (refleksni vagalni poremećaji): stanje dubokog sna, teški kašalj i povraćanje, tumori ždrijela vrata i prsnog koša, iritirajući živac vagus, sustavno bavljenje sportom, teški srčani oblici starosti, povećan intrakranijalni tlak.
- Intoksikacija vanjskim toksičnim spojevima ili unutarnjim toksinima (zatajenje jetre i bubrega, sepsa, intoksikacija karcinomom).
Glavna kategorija ljudi koji razvijaju sindrom bolesnog sinusa (rizična skupina) su stariji pacijenti sa srčanom patologijom (nakon 60-65 godina) - 70-80%. Preostalih 20-30% su djeca i adolescenti, kao i osobe starije od 30 godina (što je dob veća, to je bolest češća). Ali, ovisno o uzroku, patologija se može pojaviti u bilo kojoj dobi, jednako česta i kod žena i kod muškaraca.
Simptomi neće ostaviti bolest nezapaženo
Opću kliničku sliku za sve oblike SSS-a predstavljaju tri sindroma:
- Srčane - srčane manifestacije;
- Cerebralno - moždani poremećaji;
- Astheno-vegetativni - uobičajeni simptomi.
Opis glavnih manifestacija ovih sindroma dan je u tablici.
| Manifestacijski sindrom | Karakteristični simptomi bolesti |
|---|---|
| srčani | Osjećaj slabljenja i, puls manji od 50 / min |
| Substernalna bol | |
| Osjećaj nedostatka zraka i nedostatka zraka, ubrzano duboko disanje | |
| Snižavanje krvnog tlaka | |
| Cerebralna | Glavobolja |
| Tinitus i vrtoglavica | |
| Nesvjestice, utrnulost udova | |
| Depresija se mijenja u agresiju | |
| Smanjena memorija, inteligencija, mentalne sposobnosti | |
| Asteno-vegetativno | Opća slabost mišića i smanjena izvedba |
| Blijeda koža | |
| Hladnoća, slabost u rukama i nogama | |
| Rijetko mokrenje i malo urina |
Moguće manifestacije sindroma bolesnog sinusa:
- Kronični tijek sa stalnim usporavanjem ritma (50-59 / min) i povremenim pogoršanjem tijekom tjelesnog napora (hodanje, rad) ili u snu: osoba iznenada osjeća jaku slabost, otežano disanje, vrtoglavicu, puls se usporava čak i više (40-50 / min) i otkucaja srca, mogu se pojaviti prekidi (fibrilacija atrija, paroksizmalna tahikardija,).
- U pozadini normalnog ritma (60-90 otkucaja / min), javljaju se iznenadni napadi gubitka svijesti, teška bradikardija (puls unutar 30-40 / min) i sniženi krvni tlak. Ova varijanta bolesti naziva se Morgagni-Adams-Stokesov sindrom.
- Iznenada u mirovanju i tijekom vježbanja bez prethodnog usporavanja ritma - bol u prsima, teška zaduha, zviždanje u plućima, bradikardija (puls 40–55), moguća aritmija.
- Skriveni asimptomatski tijek - nema simptoma, bradikardija se otkriva samo povremeno, uglavnom tijekom spavanja.
 Simptomi sindroma bolesnog sinusa
Simptomi sindroma bolesnog sinusa SSS s izraženim usporavanjem ritma (manje od 35/min) i aritmijama prijeti zastojem srca, akutnim infarktom, moždanim udarom i plućnim edemom.
Dijagnostika: otkrijte i detaljno opišite problem
Glavna manifestacija na temelju koje se dijagnosticira sindrom bolesnog sinusa je teška bradikardija (usporen rad srca manji od 40-50 otkucaja/min). U 75% osoba s takvim poremećajima ritma postavlja se dijagnoza SSSS. Za točnu dijagnozu bolesti provodi se sljedeće:

- test opterećenja (veloergometrija - vožnja sobnog bicikla ili čučnjevi);
- test s Atropinom (primjena lijeka koji ubrzava rad srca).
Sindrom bolesnog sinusa smatra se potvrđenim ako nakon testiranja srce ne reagira bržim kontrakcijama većim od 90/min.
- Transezofagealna električna stimulacija srca je ciljana stimulacija miokarda slabim električnim strujama kroz jednjak. U ovom slučaju, tahikardija bi se normalno trebala pojaviti pri oko 110 otkucaja u minuti. Ako se to ne dogodi ili nakon uspostave normalnog ritma pauza između kontrakcija na EKG-u prelazi 1,5 sekunde, dijagnoza SSSS-a smatra se potvrđenom.
- Dodatne studije za razjašnjavanje moguće srčane patologije: ehokardiografija (ultrazvuk), tomografija srca, krvni testovi za razinu kalcija i kalija.
Neophodan tretman
Liječenje sindroma bolesnog sinusa zastupljeno je u dva smjera:
- Uklanjanje uzroka - bolest koja je komplicirana SSSU.
- Vraćanje normalnog ritma - podupiranje sinusnog čvora ili njegova umjetna zamjena.
Oba cilja liječenja su dostižna, omogućujući potpuni oporavak ili uspostavu normalne srčane aktivnosti, eliminirajući moguće prijetnje. Ovim problemima bave se kardiolozi, aritmolozi i kardiokirurzi.
Ako se utvrdi uzrok SSSS-a, pacijentu se daje potreban skup mjera liječenja ovisno o primarnoj bolesti (lijekovi, dijeta, blagi režim, kirurško liječenje).
Mogućnosti medikamentoznog uspostavljanja ritma
Mogućnosti terapije lijekovima za sindrom bolesnog sinusa su ograničene. Korišteni lijekovi imaju slab učinak i samo u blagim oblicima patologije. To može biti:
- Eufillin u injekcijskom obliku (injekcije);
- Teofilin (tablete kratkog djelovanja);
- Theotard (tablete s dugim djelovanjem);
- Atropin (injekcije koje se daju samo u svrhu pružanja hitne pomoći).
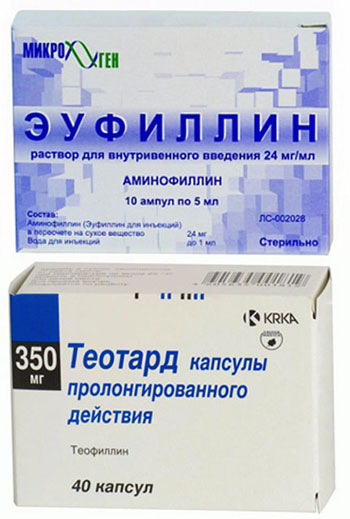
U slučajevima CVS-a praćenog fibrilacijom atrija ili drugim poremećajima ritma (Amiodaron, Bisoprolol) koriste se s oprezom jer će još više usporiti otkucaje srca. U bolesnika čija bolest može biti povezana s predoziranjem ovih lijekova, oni se potpuno ukidaju.
Elektrokardiostimulacija
Glavna metoda liječenja SSSS-a je umjetni srčani stimulator. Da biste to učinili, poseban uređaj se implantira (uvodi) ispod kože pacijenta. Stari uzorci stalno emitiraju električne impulse koji zamjenjuju kvar sinusnog čvora. Moderni uređaji rade autonomno, prateći otkucaje srca. Ako je normalno, pejsmejker održava stanje pripravnosti. Čim se ritam uspori ispod potrebnih brojeva, počinje generirati redovite impulse, zamjenjujući funkciju pacemakera dok ne obnovi funkcionalnu aktivnost.

Glavne indikacije za pacemaker:
- Gubitak svijesti zbog bradikardije (Morgagni-Adams-Stokesov sindrom).
- Česti ili teški poremećaji cerebralne i koronarne cirkulacije (jaka vrtoglavica, bol u srcu, kratkoća daha u mirovanju).
- Kombinacija CVS-a s izraženim povećanjem ili padom tlaka i bilo kakvim aritmijama.
- Smanjenje broja otkucaja srca manje od 40/min.
Prognoza: kako će se odvijati život pacijenta
Glavni obrazac koji vrijedi za sve bolesnike sa SSSU je da odbijanje liječenja završava brzom progresijom bolesti i teškim posljedicama, osobito ako je uzrok povezan sa srčanom patologijom.
Ako se liječenje provodi u potrebnoj mjeri, poboljšanje ili oporavak bez ugradnje srčanog stimulatora moguć je samo s izoliranom bradikardijom, koja nije praćena aritmijama i poremećajima cirkulacije (u 50-60% bolesnika). U svim drugim slučajevima, nitko neće moći izbjeći srčani stimulator.
Više od 90% pacijenata kojima je ugrađen stimulator javlja normalizaciju stanja i žive uobičajenim životom. Njihov životni vijek se ne može predvidjeti: od nekoliko tjedana do desetaka godina, što ovisi o općem stanju i postojećim bolestima. Ukupna godišnja stopa smrtnosti za sindrom sinusnog čvora je 5% i uglavnom je povezana s iznenadnim srčanim zastojem.
Sindrom bolesnog sinusa EKG znakovi slični su onima kod ili srčani blok , na pozadini kojih se razvijaju napadi raznih aritmija. Prilikom postavljanja dijagnoze često ne pišu puni naziv sindroma, već skraćeni naziv SSSU.
Sindrom, kao i obično, označava skup simptoma kod kojih sinusni čvor nije u stanju adekvatno obavljati funkcije srčanog stimulatora (pacemakera) do njihovog djelomičnog ili potpunog gubitka.
Kao rezultat toga, razvijaju se aritmije. Za izlazak iz ove situacije pruža se sve dok se u potpunosti ne uspostavi funkcionalnost sinusnog čvora kao glavnog izvora automatizma srca, odnosno dok se ne otkloni srčani blok.
Sila koja uzrokuje kontrakciju miokarda srca (srčanog mišića) javlja se automatski i stvara se u obliku električnih impulsa. Ove impulse stvaraju posebne stanice - atipični kardiomiociti, koji tvore nekoliko različitih nakupina u stijenkama srca.
Za referencu. Vodeća i najvažnija nakupina kardiomiocita lokalizirana je u području desnog atrija i naziva se „“. Kod zdrave osobe impulsi poslani iz ove tvorevine uzrokuju kontrakciju srčanog mišića i formiranje pravilnog ili sinusnog srčanog ritma.
Sinoatrijski čvor uzrokuje kontrakciju mišićnih vlakana srca 60-80 puta u minuti.
Stvaranje impulsa sinusnog čvora usko je povezano s funkcioniranjem autonomnog živčanog sustava. Njegovi odjeli - simpatički i parasimpatički - kontroliraju aktivnost unutarnjih organa. 
Konkretno, živac vagus utječe na pulsiranje srca i njegovu snagu, usporavajući ga. Simpatija, naprotiv, uzrokuje ubrzanje pulsiranja srca. S obzirom na to, bilo kakva odstupanja u broju otkucaja srca od normalnih vrijednosti (tahikardija ili bradikardija) mogu se pojaviti u bolesnika s neurocirkulatornom disfunkcijom ili poremećenim funkcioniranjem autonomnog sustava. U potonjem slučaju dolazi do disfunkcije autonomnog sinusnog čvora (ASND).
Pažnja. U trenutku kada dođe do oštećenja miokarda srca nastaje bolest koja se naziva sindrom bolesnog sinusa. Sastoji se od smanjenja broja otkucaja srca, što negativno utječe na opskrbu kisikom mozga i unutarnjih organa.
Ova se bolest može pojaviti kod ljudi različite dobi, ali najčešće pogađa starije bolesnike.
Uzroci slabosti sinusnog čvora
Uzroci slabosti sinusnog čvora u pedijatrijskih bolesnika:
- Amiloidna distrofija s razaranjem miokarda - nakupljanje amiloidnog glikoproteina u mišićnim vlaknima srca;
- Autoimuno uništenje mišićne ovojnice srca kao posljedica Libman-Sachsove bolesti, reumatske groznice, sistemske sklerodermije;
- Upala srčanog mišića nakon virusne bolesti;
- Toksični učinci niza tvari - lijekovi protiv aritmije, organofosforni spojevi, blokatori kalcijevih kanala - u ovoj situaciji, odmah nakon prestanka uzimanja tih lijekova i provedbe detoksikacijske terapije, svi simptomi nestaju.
Za referencu. Ovi uzroci mogu na sličan način izazvati bolest u odrasloj populaciji.
Osim njih, postoje i drugi čimbenici koji izazivaju nastanak sindroma bolesnog sinusa kod odraslih pacijenata:
- – postaje čimbenik zatajenja cirkulacije u području gdje se nalazi sinusni čvor;
- Prethodni infarkti mišićne ovojnice srca - stvaranje ožiljaka u blizini pacemakera;
- Hipofunkcija ili hiperfunkcija štitnjače;
- Kancerogeni tumori u tkivima srca;
- Sklerodermija, Limban-Sachsova bolest;
- sarkoidoza;
- Nakupljanje kalcijevih soli ili zamjena kardiomiocita sinusnog čvora stanicama vezivnog tkiva najčešće je karakteristično za starije osobe;
- Dijabetes;
- Ozljede srca zadobivene kirurškom intervencijom;
- Dugotrajna hipertenzija;
- Kasno razdoblje sifilisa;
- Taloženje kalijevih soli;
- Pretjerana aktivnost vagusnog živca;
- Nedovoljna opskrba krvlju sinusnog čvora iz desne koronarne srčane arterije.
Simptomi bolesti
Simptomi sindroma bolesnog sinusa variraju i izravno ovise o kliničkom tijeku bolesti. Liječnici  Postoji nekoliko vrsta:
Postoji nekoliko vrsta:
- Latentan;
- Kompenzirano;
- Dekompenzirana;
- Bradisistolički, praćen fibrilacijom atrija.
Latentni tip karakterizira odsutnost manifestacija i normalan rezultat elektrokardiografske dijagnostike. Sindrom bolesnog sinusa otkriva se nakon elektrofiziološke studije.
Za referencu. Pacijenti s ovom vrstom bolesti ne doživljavaju nikakav pad u performansama i ne trebaju im pacemaker.
Kompenzirani tip sindroma bolesnog sinusa manifestira se u dva oblika:
- bradisistolički;
- Braditahisistolički.
S bradisistoličkim oblikom, pacijenti se žale na slabost i vrtoglavicu. Postoji ograničena radna sposobnost. Međutim, takvim pacijentima nije ugrađen pacemaker.
Pročitajte i na temu
Fibrilacija atrija i fibrilacija atrija
Braditahisistolički oblik ima iste simptome, ali je popraćen paroksizmalnim povećanjem brzine otkucaja srca u gornjim dijelovima. Takvi bolesnici zahtijevaju kirurško liječenje, a uz to i antiaritmijsku terapiju.
Dekompenzirani tip sindroma bolesnog sinusa ima potpuno istu podjelu na podtipove kao i prethodni tip. U bradisistoličkom obliku ove vrste bolesti dolazi do smanjenja broja otkucaja srca, poremećaja cerebralne cirkulacije i insuficijencije srčane funkcije. Takvi pacijenti imaju smanjenu sposobnost i često im je potrebna ugradnja umjetnog srčanog stimulatora.
Kod braditahistoličkog oblika dekompenziranog tipa, svim simptomima pridodaju se supraventrikularna akceleracija, atrijsko podrhtavanje i fibrilacija atrija. Ove ljude karakterizira potpuni gubitak radne sposobnosti. Liječenje uključuje samo kiruršku ugradnju pacemakera.
Bradisistolički tip s fibrilacijom atrija zabrinjava pacijente s povećanjem ili smanjenjem broja otkucaja srca. U prvoj situaciji radna sposobnost pacijenta nema ograničenja i nije potrebna ugradnja srčanog stimulatora. Drugi slučaj karakterizira poremećena opskrba krvi u mozgu i zatajenje srca, što je razlog za ugradnju srčanog stimulatora.
Za referencu. Sindrom bolesnog sinusa javlja se u akutnom ili dugotrajnom obliku. Akutni tip bolesti razvija se kao komplikacija infarkta miokarda. Ponavljanje napadaja sindroma može brzo napredovati.
Vrijedno je napomenuti da su simptomi SSSU vrlo varijabilni. Kod nekih bolesnika bolest teče potpuno bez ikakvih simptoma, dok kod drugih može izazvati poremećaje srčanog ritma, MES napadaje i druge kliničke znakove. Bolest može izazvati:
- formiranje akutnog zatajenja lijeve klijetke,
- plućni edem,
- angina pektoris
- ponekad infarkt miokarda.
Simptomi sindroma bolesnog sinusa uglavnom pogađaju srce i mozak. Pacijent se obično žali na umor i razdražljivost, oštećenje pamćenja. U budućnosti, s ubrzanim razvojem bolesti, pacijent može razviti presinkopu, hipotenziju i bljedilo kože.
Ako bolesnik razvije spor rad srca, može doći do gubitka pamćenja, vrtoglavice, smanjene snage mišića i poremećaja spavanja.
Simptomi iz srca mogu biti vrlo različiti:
- osjetiti vlastiti puls,
- bol u predjelu grudi,
- dispneja,
- nastaje poremećaj ritma,
- srčana funkcija je poremećena.
Pažnja. Napredovanjem sindroma bolesnog sinusa dolazi do stvaranja supraventrikularne tahikardije i nekoordinirane kontrakcije mišićnih vlakana srca, što ugrožava život bolesnika.
Osim toga, česti simptomi sindroma bolesnog sinusa uključuju smanjenu količinu proizvedenog urina, povremenu klaudikaciju, oštećenje rada probavnog sustava i slabost mišića.
Dijagnostika
Ako postoji sumnja na SSSU, liječnik šalje pacijenta na sljedeće pretrage: 
- Elektrokardiografska studija - može identificirati bolest uzrokovanu blokadom impulsa na putu od sinusnog čvora do atrija; ako je sindrom bolesnog sinusa uzrokovan blokom prvog stupnja, ponekad se na EKG-u ne otkrivaju znakovi;
- Holter monitoring elektrokardiografski pregled i krvni tlak daje više informacija, ali patologija se ne bilježi u svim slučajevima, osobito kada pacijent ima kratkotrajne napade povećanog otkucaja srca, nakon čega slijedi bradikardija;
- Snimanje elektrokardiograma nakon malog opterećenja, osobito nakon vježbanja na traci za trčanje ili vožnje sobnog bicikla. U ovoj situaciji procjenjuje se fiziološka tahikardija. Kod sindroma bolesnog sinusa ga nema ili je blag;
- Elektrofiziološka dijagnostika endokarda. Ovom metodom istraživanja mikroelektrode se uvode kroz žile u srce, uzrokujući kontrakciju srca. Dolazi do povećanja broja otkucaja srca, a ako ima pauza dužih od tri sekunde, što ukazuje na kašnjenje u prijenosu impulsa, sumnja se na sindrom bolesnog sinusa;
- Transezofagealna EPI je slična dijagnostička metoda, njezino značenje je uvođenje stimulatora u jednjak u području gdje je desni atrij najbliži organu;
- Farmakološki testovi - uvođenje posebnih lijekova koji ograničavaju učinak autonomnog živčanog sustava na funkcije sinusnog čvora. Rezultirajući broj otkucaja srca pravi je pokazatelj funkcioniranja sinusnog čvora;
- Test nagiba. Da bi se provela ova dijagnoza, pacijent se postavlja na poseban krevet, gdje mu je tijelo pola sata postavljeno pod kutom od šezdeset stupnjeva. U tom vremenskom razdoblju provodi se elektrokardiografska studija i mjeri se krvni tlak. Ovom metodom istraživanja postaje jasno je li sinkopa povezana s poremećenim radom sinusnog čvora srca;
- Ehokardiografski pregled srca. Proučava se struktura srca, provjerava se prisutnost bilo kakvih promjena u njegovim strukturama - povećana debljina stijenke, povećane veličine komore itd.;
- Test krvi za hormone, koji nam omogućuje prepoznavanje kvarova u endokrinom sustavu;
- Opća analiza krvi, analiza venske krvi i opća analiza urina načini su za prepoznavanje mogućih uzroka koji su izazvali sindrom bolesnog sinusa.
Za ponudu: Yalymov A.A., Zadionchenko V.S., Shekhyan G.G., Shchikota A.M., Timofeeva N.Yu., Snetkova A.A. Dijagnostika i liječenje sindroma bolesnog sinusa // Rak dojke. 2012. broj 25. S. 1309
Sindrom bolesnog sinusa (SSNS, disfunkcija sinusnog čvora, Shortov sindrom, sindrom bradikardije i tahikardije, sindrom bolesnog sinusa, sindrom lijenog sinusa, sindrom usporenog sinusa) je klinički i elektrokardiografski sindrom koji odražava strukturno oštećenje sinoatrijalnog (SA) čvora, njegovu nesposobnost normalno obavljaju funkciju srčanog stimulatora i (ili) osiguravaju redovito provođenje automatskih impulsa u atrije. SSSU treba uključivati strogo definiran raspon aritmija i blokada koje su izravno povezane sa SA čvorom. To uključuje:
1. Perzistentna teška sinusna bradikardija.
2. Minimalni broj otkucaja srca utvrđen tijekom dnevnog praćenja EKG-a tijekom dana< 40 уд./мин., а ее рост во время физической нагрузки не превышает 90 уд./мин.
3. Bradisistolički oblik fibrilacije atrija.
4. Migracija atrijalnog pacemakera.
5. Zaustavljanje sinusnog čvora i njegova zamjena drugim ektopičnim ritmovima.
6. Sinoaurikularni blok.
7. Pauze >2,5 s, koje su posljedica zastoja sinusnog čvora, SA blokade ili rijetkih ritmova bijega.
8. Tachy-Bradyjev sindrom, izmjenjuju se razdoblja tahikardije i bradikardije.
9. Rijetko - napadi ventrikularne tahikardije i / ili ventrikularne fibrilacije.
10. Spora i nestabilna obnova funkcije sinusnog čvora nakon ekstrasistola, paroksizama tahikardije i fibrilacije, kao iu trenutku prekida stimulacije tijekom elektrofiziološke studije srca (posttahikardijalna stanka, koja normalno ne prelazi 1,5 s, može doseći 4–5 s u slučaju SSSU).
11. Neadekvatno smanjenje ritma pri korištenju čak i malih doza β-blokatora. Prisutnost bradikardije tijekom primjene atropina i testiranja opterećenja.
Povijesna referenca
Blokadu SA prvi je opisao J. Mackenzie 1902. tijekom epidemije gripe. Godine 1909. E. Laslet promatrao je Morgagni–Adams–Stokesov (MAC) napad kod 40-godišnje žene kod koje su pauze u srčanim kontrakcijama dosegle 2–5 s; pretklijetke su stale zajedno s komorama, što je, kako je autor naglasio, razlikovalo ovaj fenomen od potpunog atrioventrikularnog (AV) bloka. D. Short (1954) skrenuo je pozornost na izmjenu sinusne bradikardije s fibrilacijom atrija (AF) u nekih bolesnika. On je to nazvao "sindromom naizmjenične bradikardije i tahikardije" (Shortov sindrom). Proučavanje sinusnih disfunkcija olakšano je kliničkim studijama V. Lowna (1967.), koji je primijetio nestabilnu obnovu automatizma SA čvora u određenog broja pacijenata koji su bili podvrgnuti postupku električne defibrilacije. V. Lown definirao je ovo stanje kao sindrom bolesnog sinusa (SSS). Godinu dana kasnije, M. Ferrer (1968) proširio je ovaj pojam na skupinu bradiaritmija uzrokovanih slabljenjem funkcija SA čvora i praćenih odgovarajućim kliničkim simptomima.
Anatomija sinusnog čvora
Sinusni čvor (sinoaurikularni čvor, Keys-Flakov čvor, pacemaker prvog reda) je snop specifičnog srčanog mišićnog tkiva, čija duljina doseže 10-20 mm, a širina 3-5 mm. Nalazi se subepikardijalno u stijenci desnog atrija između ušća šuplje vene. Postoje dvije vrste stanica sinusnog čvora - pacemaker (P-stanice) i provodne (T-stanice). P-stanice (pacemaker) stvaraju električne impulse, a T-stanice obavljaju pretežno vodljivu funkciju. Sinusni čvor je normalni pacemaker srca - pacemaker prvog reda, stvara 60-90 impulsa u minuti, a srčani ritam zabilježen na EKG-u naziva se sinusni.
Opskrbu krvlju sinusnog čvora vrši SA-arterija, u 60% slučajeva ova arterija polazi od desne koronarne arterije, au 40% od lijeve. Sinusni čvor inerviraju simpatički i parasimpatički živčani sustav.
Prevalencija SSSU
Prevalencija disfunkcije sinusnog čvora u općoj populaciji nije poznata. Prema nepotpunim dostupnim podacima, kod kardioloških bolesnika iznosi približno 3:5000. Znakovi bolesti sinusnog čvora primjećuju se u 6,3-24% bolesnika, pa je tim pacijentima ugrađen pacemaker. Smatra se da je disfunkcija sinusnog čvora jednako česta i kod muškaraca i kod žena. S godinama se povećava učestalost SSSS-a.
Etiologija SSSU
Slučajevi primarne SSSU uključuju disfunkciju uzrokovanu organskim lezijama SA zone s:
a) srčana patologija - ishemijska bolest srca, hipertenzija, kardiomiopatija, srčane mane, miokarditis, kirurške operacije i transplantacija srca;
b) idiopatske degenerativne i infiltrativne bolesti;
c) hipotireoza, degeneracija mišićno-koštanog sustava, senilna amiloidoza, sarkoidoza, sklerodermija srca, maligni tumori srca, u stadiju tercijarnog sifilisa i dr.
Ishemija uzrokovana stenozom arterije koja opskrbljuje sinusni čvor i SA zonu, upala i infiltracija, krvarenje, distrofija, lokalna nekroza, intersticijska fibroza i skleroza uzrokuju razvoj funkcionalnih stanica sinoatrijalnog čvora vezivnog tkiva na mjestu.
Sekundarni SSSS uzrokuju vanjski (egzogeni) čimbenici koji utječu na sinusni čvor. Egzogeni čimbenici su hiperkalijemija, hiperkalcemija, liječenje lijekovima koji smanjuju automatizam sinusnog čvora (β-blokatori, sotalol, amiodaron, verapamil, diltiazem, prokainamid, srčani glikozidi, dopegit, rezerpin i dr.).
Među vanjskim čimbenicima osobito je autonomna disfunkcija sinusnog čvora (ADSU). VDSU se često opaža u vezi s hiperaktivacijom vagusnog živca (refleksnom ili dugotrajnom), uzrokujući smanjenje sinusnog ritma i produljenje refraktornog sinusnog čvora.
Tonus živca vagusa može se povećati tijekom različitih fizioloških procesa: tijekom spavanja, tijekom mokrenja, defekacije, kašljanja, gutanja, mučnine i povraćanja te tijekom Valsalvinog manevra. Patološka aktivacija živca vagusa može biti povezana s bolestima ždrijela, genitourinarnog i probavnog trakta, koji imaju obilnu inervaciju, kao i s hipotermijom, hiperkalemijom, sepsom i povišenim intrakranijalnim tlakom.
VDSU se češće opaža kod adolescenata i mladih odraslih osoba zbog značajnog neuroticizma. Perzistentni sinusni bradikardni ritam može se uočiti i kod treniranih sportaša zbog izražene prevlasti vagalnog tonusa, međutim takva bradikardija nije znak SSSS-a, jer Povećanje broja otkucaja srca događa se adekvatno opterećenju. U isto vrijeme, sportaši mogu razviti pravi SSSS u kombinaciji s drugim poremećajima ritma uzrokovanim miokardijalnom distrofijom.
SSSU klasifikacija
Ne postoji jedinstvena klasifikacija SSSU. Ovisno o prirodi lezije, razlikuju se pravi (organski), regulatorni (vagalni), medicinski (toksični) i idiopatski SSS.
Na temelju karakteristika kliničkih manifestacija razlikuju se sljedeći oblici SSSS-a i njihove varijante tečaja:
1. Latentni oblik - odsutnost kliničkih i EKG manifestacija; disfunkcija sinusnog čvora određena je elektrofiziološkom studijom. Nema ograničenja rada; ugradnja električnog srčanog stimulatora (pacemakera) nije indicirana.
2. Kompenzirani oblik: nema kliničkih promjena, postoje promjene na EKG-u:
a) bradisistolička varijanta - blage kliničke manifestacije, pritužbe na vrtoglavicu i slabost. Može postojati profesionalna nesposobnost; ugradnja pacemakera nije indicirana;
b) bradi/tahisistolička varijanta - simptomima bradisistoličke varijante dodaju se paroksizmalne tahiaritmije. Ugradnja pacemakera indicirana je u slučajevima dekompenzacije kardiovaskularnog sustava pod utjecajem antiaritmičke terapije.
3. Dekompenzirani oblik: postoje kliničke i EKG manifestacije bolesti.
a) bradisistolička varijanta - utvrđuje se trajno izražena sinusna bradikardija, manifestira se kršenjem cerebralnog protoka krvi (vrtoglavica, nesvjestica, prolazna pareza), zatajenje srca uzrokovano bradiaritmijom. Značajan invaliditet; indikacije za implantaciju su asistolija i vrijeme oporavka funkcije sinusnog čvora (SNFRU) dulje od 3 s;
b) bradisistolička varijanta (Shortov sindrom) – simptomima bradisistoličke varijante dekompenziranog oblika pridružuju se paroksizmalne tahiaritmije (supraventrikularna tahikardija, fibrilacija i lepršanje atrija). Bolesnici su potpuno onesposobljeni; indikacije za ugradnju pacemakera su iste kao i za bradisistoličku varijantu.
4. Trajni bradisistolički oblik fibrilacije atrija (na pozadini prethodno dijagnosticiranog SSSU):
a) tahisistolička varijanta – ograničenje radne sposobnosti; nema indikacija za ugradnju pacemakera;
b) bradisistolička varijanta – ograničenje radne sposobnosti; Indikacije za ugradnju pacemakera uključuju cerebralne simptome i zatajenje srca. Razvoju bradisistoličkog oblika fibrilacije atrija može prethoditi bilo koji oblik disfunkcije sinusnog čvora (Tablica 1).
Ovisno o registraciji znakova SSSS tijekom Holter praćenja EKG-a, latentni (znakovi SSSS se ne otkrivaju), intermitentni (znakovi SSSS se otkrivaju smanjenjem simpatičkog tonusa i povećanjem parasimpatičkog tonusa, na primjer, noću) i razlikuju se manifestirajući tijek (svakim dnevnim EKG-om detektiraju se znaci SSSS. -monitoring).
SSSU se može javiti akutno i kronično, s recidivima. Akutni tijek SSSS-a često se promatra tijekom infarkta miokarda. Rekurentni tijek SSSS-a može biti stabilan ili sporo progresivan.
Etiološki čimbenici razlikuju primarne i sekundarne oblike SSSS-a: primarni je uzrokovan organskim lezijama sinusno-atrijalne zone, sekundarni - kršenjem njegove autonomne regulacije.
Kliničke manifestacije SSSU
Klinička manifestacija SSSS-a može biti različita. U ranim stadijima tijek bolesti može biti asimptomatski čak i ako postoje pauze dulje od 4 s. Kako bolest napreduje, pacijenti prijavljuju simptome povezane s bradikardijom. Najčešće tegobe uključuju osjećaj vrtoglavice i jaku slabost, čak i nesvjesticu (MAS sindrom), bol u prsima uzrokovanu hipoperfuzijom miokarda i nedostatak zraka uzrokovan ograničenom kronotropnom rezervom. U nekim slučajevima razvija se kronično zatajenje srca. Nesvjestica srčane prirode (MAS sindrom) karakterizirana je odsutnošću aure i konvulzijama (osim u slučajevima produljene asistolije).
Bolesnici s blagim simptomima mogu se žaliti na osjećaj umora, razdražljivost, emocionalnu labilnost i zaboravnost. Kod starijih bolesnika može doći do smanjenja pamćenja i inteligencije. Kako bolest napreduje i poremećaj cirkulacije se nastavlja, cerebralni simptomi postaju izraženiji.
Moguća hladnoća i bljedilo kože s oštrim padom krvnog tlaka, hladnim znojem. Nesvjesticu može izazvati kašalj, naglo okretanje glave ili nošenje uskog ovratnika. Nesvjestica prestaje sama od sebe, ali ako je dugotrajna, može zahtijevati mjere oživljavanja.
Napredovanje bradikardije može biti popraćeno simptomima discirkulacijske encefalopatije (pojava ili pojačavanje vrtoglavice, trenutni gubitak pamćenja, pareza, "gutanje" riječi, razdražljivost, nesanica, gubitak pamćenja).
Pojava klizećih ritmova može se osjetiti kao lupanje srca i prekidi u radu srca. Zbog hipoperfuzije unutarnjih organa mogu se razviti oligurija, akutni ulkusi gastrointestinalnog trakta, pojačati simptomi intermitentne klaudikacije i mišićne slabosti.
EKG dijagnostika SSSU
Uz disfunkciju SA čvora, elektrokardiografski znakovi disfunkcije sinusa mogu se zabilježiti puno prije pojave kliničkih simptoma.
1. Sinusna bradikardija – usporavanje sinusnog ritma s otkucajima srca manjim od 60 u minuti. zbog smanjenog automatizma sinusnog čvora. Kod SSSS sinusna bradikardija je perzistentna, dugotrajna, refraktorna na tjelesnu aktivnost i primjenu atropina (slika 1).
2. Bradisistolički oblik fibrilacije atrija (AF, fibrilacija atrija, fibrilacija atrija, apsolutna aritmija, fibrilacija atrija, vorhofflimmern, arrhythmia perpetua, delirium cordis, arrhythmia completa) - kaotična, brza i nepravilna fibrilacija pojedinih vlakana atrijalnog mišića nekoordinirana s međusobno kao rezultat ektopičnih atrijalnih impulsa frekvencije 350 do 750 u minuti, uzrokujući potpuni poremećaj ventrikularnih kontrakcija. U bradisistoličkom obliku AF, broj ventrikularnih kontrakcija manji je od 60 u minuti. (slika 2).
3. Migracija pacemakera kroz atrije (lutajući ritam, klizni ritam, migrirajući ritam, migracija srčanog pacemakera, lutajući pacemaker). Postoji nekoliko varijanti lutajućeg (lutajućeg) ritma:
a) lutajući ritam u sinusnom čvoru. P val je sinusnog porijekla (pozitivan u odvodima II, III, AVF), ali se njegov oblik mijenja s različitim kontrakcijama srca. PR interval ostaje relativno konstantan. Teška sinusna aritmija je uvijek prisutna;
b) lutajući ritam u atriju. P val je pozitivan u odvodima II, III, AVF, njegov oblik i veličina se mijenjaju s različitim kontrakcijama srca. Uz to se mijenja i trajanje PR intervala;
c) lutajući ritam između sinusnih i AV čvorova. Ovo je najčešća varijanta lutajućeg ritma. S njim se srce steže pod utjecajem impulsa koji povremeno mijenjaju svoje mjesto, postupno se krećući od sinusnog čvora, duž mišića atrija do AV spoja, i ponovno se vraćaju u sinusni čvor. EKG kriteriji za migraciju pacemakera kroz atrije su tri ili više različitih P valova u nizu srčanih ciklusa, promjena u trajanju PR intervala. QRS kompleks se ne mijenja (sl. 3 i 4).
4. Pasivni ektopični ritmovi. Smanjena aktivnost sinusnog čvora ili potpuna blokada sinusnih impulsa zbog funkcionalnog ili organskog oštećenja sinusnog čvora uzrokuje aktivaciju automatskih centara II reda (stanice srčanih stimulatora atrija, AV spoj), III reda (Hisov sustav) i IV. reda (Purkinjeova vlakna, ventrikularna muskulatura).
Automatski centri drugog reda stvaraju nepromijenjene ventrikularne komplekse (supraventrikularni tip), dok centri trećeg i četvrtog reda stvaraju proširene i deformirane ventrikularne komplekse (ventrikularni, idioventrikularni tip). Sljedeći poremećaji ritma imaju supstitucijsku prirodu: atrijalni, nodalni, migracija pacemakera kroz atrije, ventrikularni (idioventrikularni ritam), skakajuće kontrakcije.
4.1. Atrijski ritam (spori atrijski ritam) je vrlo spor ektopični ritam sa žarištima stvaranja impulsa u atriju (Tablica 2):
a) ektopični ritam desnog atrija - ritam ektopičnog žarišta smještenog u desnom atriju. EKG pokazuje negativan P’ val u odvodima V1–V6, II, III, aVF. P-Q interval je normalnog trajanja, QRST kompleks nije promijenjen;
b) koronarni sinusni ritam (koronarni sinusni ritam) - impulsi za ekscitaciju srca dolaze iz stanica smještenih u donjem dijelu desne pretklijetke i vene koronarnog sinusa. Impuls se širi kroz atrije retrogradno od dna prema gore. To dovodi do registracije negativnih P’ valova u odvodima II, III, aVF. P'aVR val je pozitivan. U odvodima V1–V6, P' val je pozitivan ili bifazičan. PQ interval je skraćen i obično je manji od 0,12 s. QRST kompleks je nepromijenjen. Koronarni sinusni ritam može se razlikovati od ektopičnog ritma desnog atrija samo po skraćivanju PQ intervala;
c) ektopični ritam lijevog atrija – impulsi za ekscitaciju srca dolaze iz lijevog atrija. U ovom slučaju, negativan P' val se bilježi na EKG-u u odvodima II, III, aVF, V3–V6. Moguća je i pojava negativnih P' valova u I, aVL; P' val u aVR je pozitivan. Karakterističan znak lijevog atrijalnog ritma je P' val u odvodu V1 s početnim zaobljenim kupolastim dijelom, praćenim šiljastim vrhom - “štit i mač” (“kupola i toranj”, “luk i strijela”). P' val prethodi QRS kompleksu s normalnim PR intervalom od 0,12–0,2 s. Frekvencija atrijalnog ritma je 60-100 u minuti, rijetko ispod 60 (45-59) u minuti. ili iznad 100 (101–120) u minuti. Ritam je pravilan, QRS kompleks nije promijenjen (slika 5);
d) ektopični ritam donjeg atrija - ritam ektopičnog žarišta smještenog u donjim dijelovima desnog ili lijevog atrija. To dovodi do registracije negativnih P' valova u odvodima II, III, aVF i pozitivnog P' vala u aVR. PQ interval je skraćen (slika 6).
4.2. Nodalni ritam (AV ritam, zamjenjuje AV nodalni ritam) je srčani ritam pod utjecajem impulsa iz AV spojnice s frekvencijom od 40-60 u minuti. Postoje dvije glavne vrste AV ritma:
a) spojni ritam s istodobnom ekscitacijom atrija i ventrikula (spojni ritam bez P' vala, spojni ritam s AV disocijacijom bez P' vala): EKG pokazuje nepromijenjen ili blago deformiran QRST kompleks, P val je odsutan (sl. 7);
b) junkcijski ritam s različitim istodobnim podražajem ventrikula, a potom i atrija (nodalni ritam s retrogradnim P' valom, izolirani oblik AV ritma): na EKG-u se bilježi nepromijenjeni QRST kompleks, a zatim negativni P val ( Slika 8).
4.3. Idioventrikularni (ventrikularni) ritam (unutarnji ventrikularni ritam, ventrikularni automatizam, intraventrikularni ritam) - impulsi kontrakcije ventrikula nastaju u samim ventrikulama. EKG kriteriji: proširen i deformiran QRS kompleks (više od 0,12 s), ritam s otkucajima srca manjim od 40 (20-30) u minuti. Terminalni idioventrikularni ritam je vrlo spor i nestabilan. Ritam je često ispravan, ali može biti netočan ako postoji nekoliko ektopičnih žarišta u ventrikulima ili jedno žarište s različitim stupnjevima stvaranja impulsa ili izlaznog bloka. Ako je prisutan atrijski ritam (sinusni ritam, fibrilacija/fluter atrija, ektopični atrijski ritam), on je neovisan o ventrikularnom ritmu (AV disocijacija) (Slika 9).
5. Sinoaurikularni blok (blok izlaza iz SA čvora, dissociatio sino-atriale, SA-blok) - kršenje formiranja i / ili provođenja impulsa iz sinusnog čvora u atrije. SA blokada javlja se u 0,16-2,4% ljudi, uglavnom u osoba starijih od 50-60 godina, češće u žena nego u muškaraca.
5.1. Sinoaurikularni blok prvog stupnja očituje se sporim stvaranjem impulsa u sinusnom čvoru ili sporim provođenjem istih do atrija. Konvencionalni EKG je neinformativan i dijagnosticira se električnom stimulacijom atrija ili snimanjem potencijala sinusnog čvora te na temelju promjena u vremenu provođenja u sinoaurikularnom čvoru.
5.2. Sinoaurikularni blok drugog stupnja očituje se djelomičnim provođenjem impulsa iz sinusnog čvora, što dovodi do gubitka kontrakcija atrija i ventrikula. Postoje dvije vrste sinoaurikularnog bloka drugog stupnja:
Sinoaurikularni blok drugog stupnja, tip I (sa Samoilov-Wenckebachovom periodičnošću):
a) progresivno skraćivanje RR intervala (Samoilov-Wenckebach period), praćeno dugom pauzom RR;
b) najveća udaljenost PP - tijekom stanke u trenutku gubitka kontrakcije srca;
c) ta udaljenost nije jednaka dva normalna RR intervala i kraća je od njihova trajanja;
d) prvi PP interval nakon pauze duži je od zadnjeg PP intervala prije pauze (slika 10).
Sinoaurikularni blok II stupnja II tipa:
a) asistolija – izostanak električne aktivnosti srca (nema P valca i QRST kompleksa), gubi se kontrakcija atrija i ventrikula;
b) pauza (asistolija) je višekratnik jednog normalnog RR intervala (PP) ili jednak dvjema normalnim RR periodima (PP) glavnog ritma (slika 11).
Uznapredovali sinoaurikularni blok drugog stupnja, tip II. Po analogiji s AV blokadom, produljena SA blokada 4:1, 5:1 itd. treba nazvati uznapredovalom SA blokadom drugog stupnja, tipa II. U nekim slučajevima, pauza (izoelektrična linija) je prekinuta klizanjem kompleksa (ritmova) iz atrijalnih centara automatizma ili, češće, iz područja AV spojnice.
Ponekad se odgođeni sinusni impulsi susreću (poklapaju) s AV izlaznim impulsima. Na EKG-u, rijetki P valovi smješteni su u neposrednoj blizini escape QRS kompleksa. Ovi P valovi nisu usmjereni na ventrikule. Pojavljujuća AV disocijacija može biti potpuna ili nepotpuna s ventrikularnim napadajima. Jedna od varijanti nepotpune AV disocijacije, kada svaki kompleks bijega prati hvatanje ventrikula sinusnim impulsom, naziva se escape-capture-bigemini (bigeminija tipa "slip-out-capture").
5.3 Sinoaurikularni blok III stupnja (potpuni sinoaurikularni blok) karakterizira odsutnost ekscitacije atrija i ventrikula iz sinusnog čvora. Javlja se asistolija i traje sve dok ne počne djelovati automatski centar 2., 3. ili 4. reda (slika 12).
6. Zaustavljanje sinusnog čvora (zatajenje sinusnog čvora, zastoj sinusa, sinusna pauza, sinus–inertio) – periodični gubitak sposobnosti sinusnog čvora da proizvodi impulse. To dovodi do gubitka ekscitacije i kontrakcije atrija i ventrikula. Na EKG-u postoji duga pauza, tijekom koje se ne bilježe P i QRST valovi, a bilježi se izolinija. Pauza kada se sinusni čvor zaustavi nije višekratnik jednog RR (PP) intervala (slika 13).
7. Atrijski arest (atrijalna asistolija, atrijski zastoj, parcijalna asistolija) je odsutnost atrijalne ekscitacije, koja se opaža tijekom jednog ili (češće) više srčanih ciklusa. Atrijalna asistolija može se kombinirati s ventrikularnom asistolijom, u takvim slučajevima dolazi do potpune srčane asistolije. Međutim, tijekom atrijalne asistolije obično počinju raditi pacemakeri II, III, IV reda, koji uzrokuju ekscitaciju ventrikula (slika 14). Postoje tri glavne opcije za atrijski arest:
a) atrijski arest zajedno sa zatajenjem (stopom) SA čvora: nema P valova, kao ni elektrograma SA čvora; spori nadomjesni ritam snima se iz AV spojnice ili iz idioventrikularnih centara. Sličan se fenomen može susresti kod teške intoksikacije kinidinom i digitalisom (slika 14);
b) odsutnost električne i mehaničke aktivnosti (stop) atrija uz održavanje automatizma SA čvora, koji nastavlja kontrolirati ekscitaciju AV čvora i ventrikula. Ova se slika opaža s teškom hiperkalemijom (>9–10 mm/l), kada se javlja pravilan ritam s proširenim QRS kompleksima bez P valova. Taj se fenomen naziva sinoventrikularno provođenje;
c) očuvanje automatizma SA čvora i električne aktivnosti atrija (P valova) u nedostatku njihovih kontrakcija. Sindrom elektromehaničke disocijacije u atriju ponekad se može primijetiti u bolesnika s proširenim atrijem nakon električne defibrilacije.
Trajni zastoj ili atrijalna paraliza je rijetka pojava. U literaturi postoje izvještaji o atrijskoj paralizi kod srčane amiloidoze, raširenoj atrijskoj fibrozi, fibroelastozi, masnoj infiltraciji, vakuolnoj degeneraciji, neuromuskularnim distrofijama i završnom stadiju bolesti srca.
8. Sindrom bradikardije/tahikardije (tachy/brady sindrom).
S ovom opcijom, rijetki sinusni ili nadomjesni supraventrikularni ritam izmjenjuju se s napadima tahizistole (slika 15).
Klinička procjena funkcije
sinusni čvor
SSSU treba smatrati vjerojatnom dijagnozom u bolesnika s gore opisanim simptomima. Najsloženije elektrofiziološke studije treba provoditi samo kada dijagnoza disfunkcije sinusnog čvora izaziva određene sumnje.
Valsalvin manevar. Najjednostavniji vagalni testovi sa zadržavanjem daha tijekom dubokog udisaja (uključujući Valsalvin manevar), izvedeni sami ili u kombinaciji s naprezanjem, ponekad otkrivaju sinusne pauze veće od 2,5-3,0 s, koje se moraju razlikovati od pauza uzrokovanih poremećajima AV provođenja.
Otkrivanje takvih pauza ukazuje na povećanu osjetljivost sinusnog čvora na vagalne utjecaje, što se može dogoditi i kod VDS-a i kod SSSU-a. Ako su takve pauze popraćene kliničkim simptomima, potrebno je dubinsko ispitivanje pacijenta kako bi se odredila taktika liječenja.
Masaža karotidnog sinusa. Karotidni sinus je mala tvorevina autonomnog živčanog sustava smještena na početku unutarnje karotidne arterije iznad ogranka zajedničke karotidne arterije. Receptori karotidnog sinusa povezani su s vagusnim živcem. Refleks karotidnog sinusa u fiziološkim uvjetima uzrokuje bradikardiju i hipotenziju zbog iritacije živca vagusa i vaskularnog regulacijskog centra u produljenoj moždini. Kod preosjetljivog (preosjetljivog) karotidnog sinusa, pritisak na njega može uzrokovati sinusne pauze veće od 2,5–3,0 s, popraćene kratkotrajnim poremećajem svijesti. Prije masaže karotidnih zona takvim se pacijentima savjetuje procijeniti stanje krvotoka u karotidnim i vertebralnim arterijama, jer Masiranje arterija s izraženim aterosklerotskim promjenama može dovesti do strašnih posljedica (teška bradikardija do gubitka svijesti i asistolije!).
Važno je naglasiti da se sindrom karotidnog sinusa može, s jedne strane, razviti u pozadini normalne funkcije sinusnog čvora, as druge strane, ne isključuje prisutnost CVS-a.
Test nagiba. Tilt test (pasivni ortostatski test) danas se smatra “zlatnim standardom” u pregledu bolesnika sa sinkopom nepoznate etiologije.
Testiranje opterećenja (bicikloergometrija, treadmill test). Testiranjem opterećenja procjenjuje se sposobnost sinusnog čvora da poveća svoj ritam u skladu s unutarnjim fiziološkim kronotropnim podražajem.
Holter monitoring. Ambulantni holter monitoring, kada se provodi tijekom normalne dnevne aktivnosti, čini se da je vrjednija fiziološka metoda za procjenu funkcije sinusnog čvora od testiranja opterećenja. Naizmjenična pojava bradiaritmija i tahiaritmija u bolesnika sa SSSS-om često se ne otkriva na konvencionalnom elektrokardiogramu u mirovanju.
Proučavanje funkcije sinusnog čvora TEES metodom. Pokazatelj automatske aktivnosti sinusnog čvora je trajanje sinusne pauze od trenutka prestanka stimulacije (posljednji artefakt električnog podražaja) do početka prvog neovisnog vala P. To vremensko razdoblje naziva se vrijeme oporavka funkcije sinusnog čvora (RSFRU). Normalno, trajanje ovog razdoblja ne prelazi 1500-1600 ms. Osim VVFSU izračunava se još jedan pokazatelj - korigirano vrijeme oporavka funkcije sinusnog čvora (CRVFSU), koje uzima u obzir trajanje VVFSU pokazatelja u odnosu na početnu frekvenciju sinusnog ritma.
Liječenje SSSU
Na početku terapije SSSU ukidaju se svi lijekovi koji mogu pridonijeti smetnjama provođenja. U prisutnosti Tachy-Brady sindroma, taktika može biti fleksibilnija: s kombinacijom umjerene sinusne bradikardije, koja još nije indikacija za ugradnju trajnog pacemakera, i čestih brady-ovisnih paroksizama fibrilacije atrija, u nekim slučajeva moguće je testirati alapinin u maloj dozi (1/2 tablete . 3–4 r./dan) uz naknadno obvezno praćenje uz Holter.
Međutim, tijekom vremena, progresija poremećaja provođenja može zahtijevati prekid uzimanja lijekova nakon čega slijedi ugradnja srčanog stimulatora. Ako bradikardija potraje, dopuštena je istodobna primjena belloid 1 tablete. 4 rublja/dan ili teopeca 0,3 g, 1/4 tabl. 2-3 rublja dnevno.
Potrebno je isključiti hiperkalijemiju ili hipotireozu, kod kojih se bolesnik može greškom uputiti na ugradnju trajnog pacemakera. Ako se sumnja na SSSS, treba se suzdržati od propisivanja lijekova za supresiju sinusnog čvora dok se ne provedu Holter monitoring i posebni testovi. Neprimjereno je propisivanje β-blokatora, antagonista kalcija (verapamil, diltiazem), sotalola, amiodarona, srčanih glikozida.
U slučajevima akutnog razvoja SSSS-a, prije svega se provodi etiotropno liječenje. Ako se sumnja na njegovu upalnu genezu, indicirana je primjena prednizolona 90-120 mg IV ili 20-30 mg/dan. iznutra. U slučaju akutnog infarkta miokarda propisuju se antiishemični lijekovi (nitrati), antiagregacijski lijekovi (acetilsalicilna kiselina, klopidogrel), antikoagulansi (heparin, niskomolekularni heparini), citoprotektori (trimetazidin).
Hitno liječenje samog SSSU-a provodi se ovisno o njegovoj težini. U slučajevima asistolije i napadaja MAS-a neophodne su reanimacijske mjere. Teška sinusna bradikardija, koja pogoršava hemodinamiku i/ili izaziva tahiaritmije, zahtijeva primjenu atropina 0,5-1,0 ml 0,1% otopine supkutano do 4-6 puta dnevno, infuziju dopamina, dobutamina ili aminofilina pod kontrolom kardiomonitora. U profilaktičke svrhe može se ugraditi privremeni endokardijalni stimulator.
Apsolutne indikacije za ugradnju pacemakera:
1. Povijest MAS napada (barem jednom).
2. Teška bradikardija (manje od 40 u minuti) i/ili pauze dulje od 3 s.
3. VVFSU više od 3500 ms, KVVFSU - više od 2300 ms.
4. Prisutnost vrtoglavice uzrokovane bradikardijom, presinkopom, koronarnom insuficijencijom, kongestivnim zatajenjem srca, visokom sistoličkom arterijskom hipertenzijom - bez obzira na brzinu otkucaja srca.
5. SSSU s poremećajima ritma koji zahtijevaju propisivanje antiaritmika, što je nemoguće u uvjetima poremećaja provođenja.
Trenutno, pacijenti sa SSSS-om čine veliku većinu pacijenata sa stalnim elektrostimulatorom srca. Treba napomenuti da ova metoda, iako poboljšava kvalitetu života, ponekad značajno, obično ne dopušta povećanje njegovog trajanja, što je određeno prirodom i težinom popratne organske bolesti srca, uglavnom disfunkcije miokarda. Prilikom odabira metode stimulacije treba nastojati osigurati ne samo odgovarajuću ventrikularnu frekvenciju, već i očuvanje atrijalne sistole.




