3. astme hüpotroofia vastsündinute tagajärjed. Hüpotroofia vastsündinutel ja väikelastel: sümptomid, klassifikatsioon, ravi. Füsioloogiline kaalulangus vastsündinutel
Hüpotroofia on alatoitumus, mis viitab düstroofiale ja mida iseloomustab kudede trofismi, kasvu ja lapse kehakaalu langus. Alatoitumuse korral on ainevahetusprotsessid häiritud, mis põhjustab laste füüsilise arengu mahajäämust.
Sõltuvalt esinemisajast eristatakse alatoitluse kaasasündinud ja omandatud vorme ning üldine esinemissagedus jääb vahemikku 3–5% kõigist lastehaigustest.
Kuidas määrata alatoitluse astet?
Alatoitumuse aste tähendab, kui tõsised on sümptomid ja kui palju kaalulangus on lapse pikkuse suhtes. Nii näiteks diagnoositakse sündinud lapsel vastsündinutel "I astme hüpotroofia", kui ta on sündinud üle 38-nädalase gestatsioonieas, tema kehakaal on 2800 g või vähem ja kehapikkus on väiksem. kui 50 cm Kui lapsel on omandatud alatoitumise vorm , arvutavad nad Chulitskaya (Peterburi kehakultuuri ülikooli osakonna professor) järgi nn "kaalukaotuse indeksi" või rasvumise indeksi.
ICH (Chulitskaya fatness index) on õla, reie ja sääre ümbermõõdu summa, millest võetakse lapse keha pikkus. Arvutused tehakse sentimeetrites ja tavalistel alla üheaastastel lastel on see näitaja 25-30 cm. Kui lastel tekib alatoitumus, siis see indeks väheneb 10-15 cm-ni, mis näitab alatoitluse olemasolu 1 kraadi võrra.
Kehakaalu puudujääk arvutatakse ka valemiga, mis on kõigil lastearstidel. Tabel sisaldab kaalunäitajaid, mida tuleks lisada iga kuu:
- 1 kuu pärast sündi - 600 g.
- 2 ja 3 kuud - igaüks 800 g.
- 4 kuud - 750 g.
Viienda ja kõigi järgnevate kuude arvutamine on võrdne eelmise kaaluga miinus 50 g.
Alatoitluse astme mõõtmisel võrreldakse lapse tegelikku kaalu ja seda, mis arvutatakse vanuse järgi tabeli järgi. Näiteks sündis laps kaaluga 3500 g ja 2 kuu vanuselt kaalub ta 4000 g Tegelik kaal peaks olema 3500 + 600 + 800 = 4900 g Defitsiit on 900 g, mis on 18% protsentides:
4900 g – 100%
X \u003d (900 x 100) / 4900 \u003d 18%
- 1. astme hüpotroofia - asetatakse kehakaalu puudujäägiga 10% kuni 20%.
- 2. astme hüpotroofia - asetatakse kehakaalu puudujäägiga 20% kuni 30%.
- 3. astme hüpotroofia - asetatakse kehakaalu puudujäägiga 30% või rohkem.
I astme alatoitluse tunnused
Igal alatoitluse astmel on oma kliiniline pilt, tunnused ja iseloomulikud sümptomid, mille järgi on võimalik määrata ka haiguse arengustaadium.
Esimese astme hüpotroofia tunnused on järgmised:
- IUCH on 10-15 cm.
- Kõhule kaob nahaalune rasvakiht.
- Nahavoldid on lõtvused ja sirguvad aeglaselt.
- Pehmete kudede elastsus väheneb.
- Lihased muutuvad loiuks.
- Kehakaal alla normaalkaalu 10-20%.
- Puudub kängumine.
- Lapse heaolu ei kannata ja psüühika ei häiri.
- Laps põeb sageli nakkus- ja muid haigusi.
- Esineb kerge seedehäire (regurgitatsioon).
- Ilmub ärrituvus ja unehäired.
- Laps muutub rahutuks ja väsib kiiresti.
Sellise alatoitluse astme ravi ei ole keeruline ja kehakaalu saab normaliseerida, kui režiim taastub (kogu toidukogus jagatakse 7-8 toidukorraks) ja dieet. Dieedis domineerivad süsivesikud, teraviljad, puuviljad, köögiviljad.
Haiguse 2. astme tunnused
2. astme hüpotroofiat iseloomustavad järgmised sümptomid ja nähud:
- HI muutub väiksemaks kui 10 ja läheb nulli.
- Rasvakiht puudub peaaegu kogu keha piirkonnas.
- Nahale ilmuvad lõtvumine ja lõtvumine.
- Liigesed ja luud on selgelt nähtavad.
- Söögiisu väheneb või puudub.
- Oksendamine, iiveldus ja sagedane toidu tagasivool.
- Ebaregulaarne ja ebastabiilne väljaheide ning väljaheites on seedimata toidu jäänuseid.
- Beriberi tunnusteks on kuivad juuksed, rabedad ja hõrenevad küüned, lõhed suunurkades.
- Kaaludefitsiit ulatub 20-30%.
- Kasv on pidurdunud.
- Närvisüsteemi sümptomid - letargia, ärevus, väsimus, valjuhääl, ärrituvus, unehäired.
- Termoregulatsiooni protsessi rikkumine (laps kuumeneb kiiresti üle ja jahtub).
- Nakkushaigused laps haigestub sageli ja pikka aega.
Selle alatoitluse astme ravi saab läbi viia nii kodus kui ka haiglas. Ravi jaoks suurendage söötmiste arvu ja vähendage toiduportsjoneid. Ravimitest on ette nähtud biostimulandid, vitamiinid, mineraalid, ensüümid.
3. astme alatoitluse tunnused lastel
Seda kraadi peetakse raskeks, kuna kõik sümptomid ainult süvenevad ja ilma õigeaegse ravita põhjustavad laste surma. Kõigile ülaltoodud märkidele lisatakse kõigi organite ja süsteemide aktiivsuse rikkumise tunnused:
- Kehakaalu puudujääk on 30% või rohkem.
- Kasvupeetus.
- Nahaaluse rasva puudumine.
- Esineb südame rütmi ja südame töö rikkumisi.
- Hingamispuudulikkus.
- Vaimne alaareng.
- Lihaste atroofia ja naha kortsud.
- Anoreksia sümptomid.
- Termoregulatsiooni rikkumine ja rõhu langus.
Selle alatoitluse astme ravi tuleks läbi viia ainult haiglas, kuna metaboolsete protsesside töö ning kõigi elundite ja süsteemide aktiivsus on häiritud. Narkootikumide ravi hõlmab vere, plasma, glükoosilahuse, hormoonide intravenoosset ülekannet, samuti ravi ensüümide, vitamiinide, mikroelementide ühenditega.
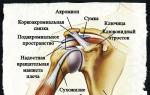
Hüpotroofia (valgu-energia defitsiit) on kliiniline sündroom, mis tekib lastel raskete haiguste taustal või seedepuudulikkuse tõttu (toitainete omastamise tasakaalustamatus, alatoitmine). Seda iseloomustab vähenenud kehakaal vanuse normi suhtes, samuti kudede trofismi rikkumine ja selle tulemusena siseorganite arengu ja toimimise rikkumine.
Alatoitumuse ravis on esmatähtis õigesti korraldatud ravitoitumine.
Hüpotroofia on lapsepõlves levinud patoloogia. Meditsiinilise statistika kohaselt on 5% juhtudest lastearsti külastamine seotud ebapiisava kaalutõusuga.
Allikas: serebryanskaya.com
Põhjused ja riskitegurid
Hüpotroofia võib areneda mitmete eksogeensete (väliste) ja endogeensete (sisemiste) põhjuste mõjul. Eksogeensete hulka kuuluvad:
- alimentaarne (eale mittevastav toitumine, alatoitmine);
- nakkushaigused (ägedad nakkushaigused, sepsis);
- sotsiaalne (perekonna madal sotsiaalne tase, puudulik kasvatus).
Järgmised haigused ja patoloogilised seisundid muutuvad alatoitumise sisemisteks põhjusteks:
- põhiseaduse kõrvalekalded (diatees);
- siseorganite väärarengud;
- neuroendokriinsed ja endokriinsed häired (hüpofüüsi kääbus, adrenogenitaalne sündroom, hüpotüreoidism, harknääre anomaaliad);
- imendumisprotsessi rikkumine soolestikus (malabsorptsiooni sündroom, laktoosipuudus, tsöliaakia);
- toitainete ebapiisav lagunemine (tsüstiline fibroos);
- esmased ainevahetushäired (rasvad, valgud, süsivesikud);
- mõned kromosomaalsed häired.
Laste alatoitumise riski suurendavad tegurid on järgmised:
- sagedased hingamisteede viirusinfektsioonid;
- halb lapsehooldus (ebapiisav uni, harv vanniskäik, jalutuskäikude puudumine).
Liigid
Sõltuvalt esinemise ajast eristatakse järgmisi alatoitluse tüüpe:
- kaasasündinud (sünnieelne) Seda nimetatakse ka loote hüpotroofiaks. Selle esinemine põhjustab uteroplatsentaarse vereringe rikkumist, mis põhjustab emakasisene kasvupeetust. Sünnieelne alatoitumus on alati seotud loote hüpoksiaga;
- omandatud (sünnijärgne)- selle areng põhineb valgu-energia defitsiidil, mis tuleneb toitainete ja energia ebapiisavast saamisest lapse organismi (s.o toitainete omastamine koguses, mis ei kata organismi kulusid);
- segatud- põhjustatud pre- ja postnataalsete tegurite kombinatsioonist.
Sünnieelse hüpotroofia (loote hüpotroofia) korral sõltub prognoos kesknärvisüsteemi hüpoksilise kahjustuse astmest.
Sünnieelne alatoitumus jaguneb sõltuvalt kliinilistest ilmingutest järgmisteks tüüpideks:
- neuropaatiline- kaalulangus on ebaoluline, täheldatakse une- ja isutushäireid;
- neurodüstroofne- mida iseloomustab kehakaalu langus, psühhomotoorse arengu mahajäämus, püsiv anoreksia;
- neuroendokriinne- mida iseloomustab psühhomotoorse arengu endokriinse regulatsiooni, samuti siseorganite funktsionaalse seisundi rikkumine;
- entsefalopaatiline- avaldub väljendunud neuroloogilise defitsiit, lapse vaimse ja füüsilise arengu tõsine mahajäämus, luusüsteemi hüpoplaasia.
Sõltuvalt kehakaalu puudumisest eristatakse lastel järgmisi alatoitluse astmeid:
- Valgus. Defitsiit on 10-20%, kehapikkus vastab vanusenormile.
- Keskmine. Kehakaal väheneb 20-30%, on kasvupeetus 2-3 cm.
- Raske. Puudujääk ületab 30%, laps on oluliselt kidur.
I ja II astme alatoitluse õigeaegse ja kompleksse ravi korral on prognoos soodne.
 Allikas: present5.com
Allikas: present5.com
märgid
Laste alatoitluse kliinilised tunnused on tingitud kehakaalu puudumisest.
I astme alatoitluse korral jääb lapse üldine seisund rahuldavaks. Nahaaluse rasvkoe kihi paksus veidi väheneb.
II astme alatoitluse tunnused on:
- kesknärvisüsteemi labiilsus (langus emotsionaalne toon, letargia, apaatia, agitatsioon);
- naha kuivus, kahvatus, koorumine;
- pehmete kudede turgori ja naha elastsuse vähenemine;
- nahaaluse koe kaotus (jääb ainult näole);
- mikrotsirkulatsiooni häired (jäsemete külmetamine, naha marmoristumine);
- düspeptilised häired (kõhukinnisus, oksendamine, iiveldus);
- kiire hingamine (tahhüpnoe);
- kalduvus tahhükardiale;
- summutatud südamehääled.
III alatoitluse astme korral täheldatakse väljendunud arengupeetust. Lapse üldine seisund on raske. Kaovad varem omandatud oskused, väljenduvad anoreksia tunnused, nõrkus, letargia. Nahk on kahvatu ja kuiv, hallika varjundiga, koguneb voltidesse (nn seniilne nahk). Nahaalune kude puudub täielikult, nägu vajub, sest Bishi tükid kaovad, andes laste põskedele ümaruse. Lihaste hüpotroofia areneb kuni nende täieliku atroofiani. Laps näeb välja nagu nahaga kaetud luustik. Sageli on dehüdratsiooni sümptomid:
- kuivad limaskestad;
- suure fontaneli sissetõmbamine;
- pinnapealne hingamine;
- summutatud südametoonid;
- vererõhu märkimisväärne langus;
- termoregulatsiooni rikkumine.
Diagnostika
Alatoitumuse diagnoosimine algab sünnitusabi ja sünnitusjärgse ajaloo uurimise ja hoolika kogumisega (raseduse kulgemise tunnused, ema haigused, toksikoos, sünnituse käik, sünnitustoetuste kasutamine, veevaba perioodi kestus, igakuine kaalutõus lapse, varasemad haigused). Samuti selgitatakse välja sotsiaalne (perekonna sotsiaalmajanduslik olukord, elutingimused) ja pärilikud (endokriinsed, ainevahetushaigused, pereliikmete ensümopaatiad) anamneesi.
I ja II astme alatoitluse taustal tekivad lastel sageli kaasnevad haigused (püelonefriit, kopsupõletik, keskkõrvapõletik).
Laste alatoitluse laboratoorne diagnoos hõlmab järgmist tüüpi teste:
- täielik vereanalüüs (hüpokroomne aneemia, suurenenud hematokrit ja ESR, trombotsütopeenia, leukopeenia);
- uriini üldine ja biokeemiline analüüs;
- vere happe-aluse koostise määramine;
- elektrolüütide (naatrium, kaltsium, kaalium) kontsentratsiooni määramine seerumis;
- immunogramm (teostatakse nakkusprotsesside ajal);
- endokriinne profiil (neerupealiste hormoonid, kilpnääre) - kui on näidustatud;
- higi uurimine kloriidide sisalduse osas (tsüstilise fibroosi kahtluse korral);
- viroloogilised ja bakterioloogilised uuringud - kui kahtlustatakse nakkusprotsesse.
Vajadusel suunatakse laps endokrinoloogi, silmaarsti, gastroenteroloogi jt konsultatsioonile.
Konkreetse kopsuprotsessi (tuberkuloos, tsüstiline fibroos) välistamiseks tehakse rindkere organite röntgenuuring.
Ravi
I ja II astme alatoitluse korral, mille taluvus on rahuldav toidukoormuse suhtes, toimub ravi ambulatoorselt. Näidustused haiglaraviks on:
- vanus alla ühe aasta;
- nakkuslike või somaatiliste kaasuvate haiguste esinemine;
- madal taluvus toidukoormuste suhtes;
- III aste alatoitumus.
Alatoitumuse ravis on esmatähtis õigesti korraldatud ravitoitumine. Sellel on kolm faasi:
- Ettevalmistav.
- Täiustatud toitumine.
- Taastumine.
Ettevalmistava etapi eesmärk on välja selgitada lapse taluvus toidukoormuse ja selle suurenemise suhtes, vee-soola tasakaalu rikkumiste korrigeerimine. I astme alatoitluse korral vähenevad toidukoormused normiga võrreldes 2/3 nõutavast toidumahust ning II ja III astme alatoitumise korral 1/3-1/2. I ja II astme alatoitumusega lapsele määratakse rinnaga toitmise ajal 100 ml rinnapiima kehakaalu kilogrammi kohta päevas.
Toidukoormuste halva taluvuse korral on vajadus parenteraalse toitumise järele. Selleks manustatakse intravenoosselt kolloidide ja kristalloidide lahuseid vahekorras 1:1.
Täiustatud toitumise faasi eesmärkideks on igat tüüpi ainevahetuse ja energia taastamine, samuti üleminek soolestiku täielikule toitumisele. Dieedi kalorisisaldus on 150-180 kcal lapse tegeliku kehakaalu kilogrammi kohta. Dieeti laiendatakse järk-järgult, lisades sellesse kõik makro- ja mikroelemendid vanusega proportsionaalselt.
Alatoitluse dieediteraapia üldpõhimõtted:
|
Toidu taluvuse selgitamise perioodi kestus |
10-14 päeva |
||
|
Inimpiim või kohandatud piimhappesegud |
|||
|
Päevane maht |
2/3 või 1/2 tähtajast |
1/2 või 1/3 tähtajast |
|
|
Söötmiste arv |
6-7 3 tunni jooksul |
8 2,5 tunniga |
10 2 tunni jooksul |
|
Lubatud päevane toidukogus |
Täismaht ilma lisanditeta |
100-150 ml päevas |
100-150 ml iga 2 päeva järel |
|
Söötmiste arvu muutmise kriteeriumid |
Ära muutu |
Kui 2/3 mahust on saavutatud, lülituvad nad 3 tunni pärast üle 7 söötmisele |
Kui 1/2 mahust on saavutatud, lülituvad nad 8 söötmisele iga 2,5 tunni järel ja 2/3 mahust - 7 söötmisele iga 3 tunni järel |
Meditsiinilise statistika kohaselt on 5% juhtudest lastearsti külastamine seotud ebapiisava kaalutõusuga.
Terapeutilise toitumise taastumisfaas on suunatud lapse vanusest tulenevalt normaalse toitainete omastamise korraldamisele kehakaalu järgi.
Laste hüpotroofia on krooniline alakaalulisus. Alates emakasisese arengu etapist on lapse iga vanuse jaoks kehtestatud pikkuse ja kaalu standardid, millest kõrvalekalded ühes või teises suunas viitavad toitumise muutumisele. Laste ülekaal – paratroofia pole parem kui alatoitumus.Ülekaaluliste laste arvu suurenemise küsimus on maailma meditsiinipraktikas väga terav, kuna valgulise toitumise suurenemine toob kaasa esimese eluaasta lapse kiire kaalutõusu. Tulevikus on neil oht saada metaboolne sündroom.
Kui ülekaalu põhjused peituvad ülesöömises (toitefaktor), siis alakaalu seostatakse sagedamini mitte sellega, et laps ei söö piisavalt, vaid imendumisprobleemidega.
Alates 1961. aastast on WHO võtnud kasutusele termini "valgu-energia alatoitumus", kuid Venemaal nimetatakse füüsilise arengu puudumist, eriti vastsündinutel ja väikelastel, alatoitumuseks. Probleemi süvendab tõsiasi, et mitmete toitekomponentide, nagu valgud, polüküllastumata rasvad, raud, mikroelemendid, pikaajaline puudus viib lapse vaimsete võimete rikkumiseni.
Sõltuvalt esinemise ajast jagatakse alatoitumus sünnieelseks ja postnataalseks. Sünnieelne (sünnieelne) või kaasasündinud alatoitumus pole midagi muud kui emakasisene kasvupeetuse sündroom (IUGR). See areneb, kui loote verevarustus on häiritud emaka ja platsenta kaudu (fetoplatsentaarne puudulikkus).
Kui loote arengu näitajad jäävad standarditest maha 14 päeva võrra, räägivad nad 1-astmelisest arengupeetusest, 3-4 nädalast - 2 kraadist ja üle kuu - 3 kraadist.
Loote hilinenud arengu väljendamiseks on kolm võimalust:
- Hüpotroofset varianti iseloomustab rasedusajale vastav kehapikkus ning pea, rindkere ja kõhu ümbermõõt alla normi;
- Hüpoplastiline variant peegeldab lapse proportsionaalseid, kuid vähendatud parameetreid;
- Düsplastilise variandi korral täheldatakse loote väärarenguid ja deformatsioone.
Sünnitusjärgne (sünnitusjärgne) alatoitumus jaguneb astmeteks vastavalt kehakaalu puudumisele. 1 kraadi juures on kehakaalu puudumine 10-20%;
- 2 kraadi juures - 20-30%;
- 3 kraadi juures üle 30%.
Lapse tegelikku kaalu võrreldakse kaaluga, mille arvutamine toimub normaalse igakuise kaalutõusu tabelite järgi. Näiteks kehakaal sündides 3700g, 3 kuu vanuselt 5300g. Tabeli järgi peaks laps 3 kuuga juurde võtma 600 g + 800 g + 800 g, kokku 2200 g. Selle lapse normaalne kehakaal 3 kuu pärast peaks olema 5900 g.
Massi puudujääk on 5900–5300, see tähendab 600 g, mis vastab proportsioonivalemi järgi 10% -le:
- 5900 – 100%;
- 600 - 10%, seega on lapsel 1. astme hüpotroofia.
Põhjused
Sünnieelse ja -järgse alatoitluse põhjused on erinevad. Loote IUGR-i sündroomile on iseloomulikud järgmised põhjused:
- ema tegur- südame-veresoonkonna, bronho-kopsu, kuseteede haigused, suitsetamine, alkoholism, narkootikumide tarbimine, alatoitumus, insuliinsõltuv suhkurtõbi, mitmikrasedus, viljatus ja abort, teatud ravimite võtmine, krooniline stress ja muu neuropsüühiline ülekoormus, ülekantud punetised , süüfilis,.
- Platsenta põhjused seotud platsenta patoloogiaga. Võib-olla selle alaareng, põletik, madal seotus, enneaegne irdumine, varajane vananemine. Viimastel aastatel on siin seostatud antifosfolipiidide sündroomi, st verehüüvete moodustumist platsenta veresoontes.
- Kaasasündinud alatoitluse põhjusteks peetakse ka sotsiaal-bioloogilisi tegureid. Esineb noortel ürgsünnitajatel vanuses 15-17 aastat, vallalistel naistel, kes sünnitavad ilma abikaasata, neil, kes elavad mägismaal;
- Pärilikud põhjused on seotud kromosoomi- ja geenianomaaliatega.
Kõik need põhjused kahjustavad otseselt või kaudselt uteroplatsentaarset verevoolu, mis häirib loote toitumist ja erineva raskusastmega vastsündinute hüpotroofiat.
Väikelaste hüpotroofia põhjuseks on muud põhjused:
- Eksogeenne – põhiliste toidu koostisosade otsene puudus, alatoitumus ja söömist segavad probleemid. Näiteks neelamisprobleemid, mis on tingitud närvisüsteemi häiretest või näo ja lõualuude väärarengutest;
- Endogeenne - on 3 rühma:
- Probleemid söödud toidu seedimise, imendumise ja säilimisega;
- Lapse haigus, kui ta vajab suuremat toitumist (enneaegsus, kroonilised kopsuhaigused, mikroobsed ja viirusnakkused;
- Sünnist saadud ainevahetusprobleemid.
Laste alatoitumise korral halveneb ainevahetus järk-järgult, mis lõpuks põhjustab atsidoosist tingitud stressi ja rakkude hävimist.
Maksafunktsioon kannatab, humoraalne immuunsus väheneb. Rasvkoe lagunemine destabiliseerib rakumembraani. Keha taastab ainevahetusprotsesse, et suunata energiat ajju. Kannatab kogu seedesüsteem, limaskest atrofeerub, ensüümide tootmine väheneb, motoorika muutub, lokaalne immuunsus langeb.

Sümptomid
Alatoitumuse sümptomid vastsündinutel sõltuvad IUGR variandist. Tuleb märkida, et isegi kaasaegselt varustatud perinataalkeskustes ulatub vastsündinute suremus esimese 7 elupäeva jooksul väljendunud sündroomi korral ravist hoolimata 35% -ni.
IUGR-i läbinud lastel on järgmised sümptomid:
- Füüsilises arengus mahajäämus (60%);
- Psühhomotoorse arengu hilinemine (40%);
- Ajuhalvatus;
- (12%).
Sümptomid on hüpotroofilise variandi puhul vähem väljendunud, prognoos on soodsam, kuid vastuvõtlikkus nakkushaigustele ja kopsupõletikule püsib kõrge varases lapsepõlves, eriti kuni aastani.
Vastsündinute kaasasündinud alatoitluse pikaajaliste tagajärgede uurimisel ilmnesid koolieas intelligentsuse languse sümptomid, neuroloogilised häired, kalduvus hüpertensioonile, südame isheemiatõbi ja suhkurtõbi.
1 kraad
1. astme hüpotroofia korral on lapsel väikesed sümptomid, mis kinnitavad, et toitumine on häiritud. Eesmisest kõhuseinast kaob rasvakiht, väheneb naha turgor ja lihaste elastsus, täheldatakse regurgitatsiooni, unehäired, ärevust ja väsimust. Samal ajal ei esine kasvu mahajäämust ega kõrvalekaldeid vaimses arengus. Laps on altid sagedastele külmetushaigustele.
2 kraadi
Kui toitumine on 2. tasemel häiritud, ilmnevad järgmised sümptomid. Rasv kaob kogu kehast, välja arvatud põsed, nahk ja lihased on lõtvunud, liigesed ja luud on näha, lapsel on vähenenud või puudub isu, ebaregulaarne väljaheide, seedimata toit roojas. Beriberi tõttu on juuste, küünte kasv häiritud, krambid suunurkades, laps kuumeneb kiiresti üle või jahtub, sagedased ja pikaajalised külmetushaigused, sageli ulakas, rahutu.
3 kraadi
Lapse 3. alatoitumise aste on kõige raskem, kui seda ei ravita, siis ta sureb. Peamised sümptomid on rasva kadumine lapse põskedelt, naha ja lihaste atroofia, südame- ja hingamishäired, rõhu langus, kängumine, vaimne alaareng, söömisest keeldumine.

Lastearstid kasutavad praktikas vastsündinute ja alla üheaastaste laste rasvumisindeksi arvutamist. Sellist arvutust on lihtne ise teha. Mõõtke õla, reie ja sääre ümbermõõt, leidke summa, lahutage sellest lapse pikkus. Tavaliselt on kuni aastasel lapsel indeks 25–30 cm. I astme hüpotroofia korral väheneb see 10–15 cm-ni, 2. astmega alla 10 cm.
Ravi
Loote IUGR-i tuleb ravida raseduse ajal. Ravi eesmärk on parandada uteroplatsentaarse verevoolu. Selleks kasutatakse Curantil, Actovegin, vitamiinide ja mineraalide komplekse, sealhulgas vitamiine - antioksüdante. Ravi hõlmab õiget toitumist, piisavas koguses värskeid puu- ja köögivilju, valgu dieeti, piimatooteid.
Mõnel juhul, sõltuvalt loote seisundi tõsidusest ja prognoosist, otsustatakse raseduse säilitamise otstarbekuse küsimus.
Toitumist ei ole raske taastada 1 astme alatoitlusega. Lastekliinikus teevad nad vajaliku arvutuse rinnapiima koguse kohta päevas ja ühe toitmise kohta. Hüpogalaktia korral määratakse sobivad rinnapiimaasendajad, soovitavad mahlade, kodujuustu sissetoomist. Selliste laste toitmise sagedust tuleks suurendada 7-8-ni päevas.
Üle üheaastaste imikute dieet sisaldab teravilju, puu- ja köögivilju. 1 astme alatoitlusega ravimite määramine ei ole vajalik.

2. aste eeldab vajadust kohandada toitumist ja söötmist, tasakaalustada toitumist, määrata ravimeid, mida saab teha nii kodus kui ka haiglas.
Dieet ja toitumine peaksid olema eakohased, režiim muutub. Portsjoneid vähendatakse, kuid söömise sagedus sageneb. Ravi viiakse läbi bioloogiliste stimulantide, seedeensüümide, vitamiinide ja mineraalide kompleksidega.
Ainult toitumise kohandamisest ei piisa. Laps saab kompleksset infusioonravi ning parenteraalset ja enteraalset toitmist sondi kaudu.
Alatoitumuse III astme ravi on suunatud keha elutähtsate funktsioonide säilitamisele ja korrigeerimisele ning hõlmab vere-, plasma-, glükoosiülekannet, ensüümide ja hormoonide sisseviimist.

Toimub võitlus dehüdratsiooni, elektrolüütide tasakaalu, happe-aluse tasakaalu vastu. Sondiga toitmine sisaldab spetsiaalselt loodud piima-valgu segu, mis ei sisalda laktoosi, kuid sisaldab rasvu, sealhulgas PUFA-sid (Alfare). Tõsisest seisundist eemaldamisel hakatakse rahhiidi ja aneemiat ravima. Edaspidi koostatakse vanusele vastav dieet. Taastumisperioodil viiakse läbi ravi mittespetsiifiliste immunomodulaatoritega.
Ärahoidmine
Ennetamine on alati olnud ja on jätkuvalt eelistatum ja säästlikum kui ravi. Laste alatoitluse ennetamine seisneb piisavas rinnaga toitmises, lisatoidu ja täiendtoidu õigeaegses kasutuselevõtus ning lapse õiges hooldamises.

Kummaline küll, kuid ennetamine peaks algama tulevaste vanemate lapsepõlvest. Tasakaalustatud toitumine, kehaline kasvatus ja sport, töö- ja puhkerežiim, uni, stressi vältimine, halbadest harjumustest loobumine, nakkuskollete õigeaegne puhastamine, isiklik ja intiimhügieen, planeeritud rasedus ja selle läbiviimine spetsialisti järelevalve all. koos kõigi soovitustega - tüsistuste tõhus ennetamine ja terve lapse sünd.
- krooniline alatoitumus, millega kaasneb lapse kehamassi ebapiisav suurenemine tema pikkuse ja vanuse suhtes. Hüpotroofiat lastel väljendavad lapse kaalu mahajäämus, kasvupeetus, psühhomotoorse arengu mahajäämus, nahaaluse rasvakihi väheareng ja naha turgori vähenemine. Laste alatoitumuse diagnoosimine põhineb uuringuandmetel ja lapse füüsilise arengu antropomeetriliste näitajate analüüsil. Laste alatoitluse ravi hõlmab lapse ja imetava ema režiimi, dieedi ja kaloraaži muutmist; vajadusel metaboolsete häirete parenteraalne korrigeerimine.

Üldine informatsioon
Hüpotroofia lastel on kehamassi puudumine, mis on tingitud assimilatsiooni rikkumisest või toitainete ebapiisavast tarbimisest lapse kehas. Pediaatrias peetakse alatoitumust, paratroofiat ja hüpostaatuuri laste krooniliste söömishäirete iseseisvateks tüüpideks - düstroofiat. Hüpotroofia on düstroofia kõige levinum ja olulisem variant, millele on eriti vastuvõtlikud esimese 3 eluaasta lapsed. Alatoitluse levimus laste seas on erinevates maailma riikides, olenevalt nende sotsiaal-majandusliku arengu tasemest, vahemikus 2-7 kuni 30%.
Lapse hüpotroofiaks peetakse seda, kui kehakaal jääb vanusenormiga võrreldes maha rohkem kui 10%. Laste hüpotroofiaga kaasnevad tõsised ainevahetusprotsesside häired, immuunsuse vähenemine ning psühhomotoorse ja kõne arengu aeglustumine.

Laste alatoitumise põhjused
Erinevad sünnieelsed ja -järgsed tegurid võivad põhjustada kroonilist alatoitumust.
Laste emakasisene alatoitumus on seotud ebasoodsate seisunditega, mis häirivad loote normaalset arengut. Sünnieelsel perioodil raseduse patoloogia (toksikoos, preeklampsia, fetoplatsentaarne puudulikkus, enneaegne sünnitus), raseda naise somaatilised haigused (suhkurtõbi, nefropaatia, püelonefriit, südamerikked, hüpertensioon jne), närvistress, halvad harjumused, alatoitumus naiste, tööstus- ja keskkonnaohud, emakasisene infektsioon ja loote hüpoksia.
Väikelaste emakaväline alatoitumine võib olla tingitud endogeensetest ja eksogeensetest põhjustest. Endogeense järjestuse põhjuste hulka kuuluvad kromosoomianomaaliad ja kaasasündinud väärarengud, fermentopaatia (tsöliaakia, disahharidaasi laktaasi puudulikkus, malabsorptsiooni sündroom jne), immuunpuudulikkuse seisundid, põhiseaduslikud kõrvalekalded (diatees).
Laste alatoitumust põhjustavad eksogeensed tegurid jagunevad alimentaarseteks, nakkuslikeks ja sotsiaalseteks. Toitumismõjud on seotud valgu-energia defitsiidiga, mis on tingitud ebapiisavast või tasakaalustamata toitumisest. Lapse hüpotroofia võib olla tingitud pidevast alatoitmisest, mis on seotud imemisraskustega ema nibude ebakorrapärase kujuga (lamedad või ümberpööratud nibud), hüpogalaktia, ebapiisava piimasegu koguse, rohke regurgitatsiooni, kvalitatiivse alatoitluse (mikroelementide puudus), kehva toitumisega. imetava ema vms. Samasse põhjuste rühma peaksid kuuluma ka vastsündinu enda haigused, mis ei võimalda tal aktiivselt imeda ega saada vajalikku kogust toitu: huule- ja suulaelõhe (huulelõhe, suulaelõhe), kaasasündinud süda defektid, sünnitrauma, perinataalne entsefalopaatia, püloorse stenoos, tserebraalparalüüs, alkohoolse loote sündroom jne.
Lapsed, kes põevad sagedasi ägedaid respiratoorseid viirusnakkusi, sooleinfektsioone, kopsupõletikku, tuberkuloosi jne, on altid omandatud alatoitluse tekkeks Olulist rolli laste alatoitluse tekkimisel on ebasoodsatel sanitaar- ja hügieenitingimustel – kehv lapsehooldus, ebapiisav värske õhu käes viibimine, harv suplemine, ebapiisav uni.
Laste alatoitluse klassifikatsioon
Seega eristatakse esinemisaja järgi lastel emakasisene (sünnieelne, kaasasündinud), sünnijärgne (omandatud) ja segatüüpi alatoitumus. Kaasasündinud alatoitluse areng põhineb uteroplatsentaarse vereringe rikkumisel, loote hüpoksial ja selle tulemusena troofiliste protsesside rikkumisel, mis põhjustab emakasisese kasvupeetust. Laste omandatud alatoitluse patogeneesis on juhtiv roll alatoitlusest, toidu seedimise protsesside või toitainete imendumise häiretest tingitud valgu-energia defitsiidil. Samas ei kompenseeri kasvava organismi energiakulusid väljastpoolt tulev toit. Laste alatoitluse segavormide korral lisanduvad sünnitusjärgsel perioodil mõjunud ebasoodsate teguritega toidu-, nakkus- või sotsiaalsed mõjud.
Laste alakaalulisuse raskusastme järgi eristatakse I (kerge), II (keskmise) ja III (raske) astme hüpotroofiat. 1. astme hüpotroofiast räägitakse siis, kui laps jääb normaalse kasvuga kaalust maha 10-20% vanusenormist. II astme hüpotroofiat lastel iseloomustab kehakaalu langus 20-30% ja kasvupeetus 2-3 cm III astme hüpotroofia korral ületab kehakaalu puudujääk 30% vanusest, esineb märkimisväärne mahajäämus kasvus.
Laste alatoitumise ajal eristatakse algperioodi, progresseerumise, stabiliseerumise ja taastumise etappe.
Laste alatoitumise sümptomid
Esimese astme alatoitluse korral on laste seisund rahuldav; neuropsüühiline areng vastab vanusele; võib esineda kerge söögiisu langus. Põhjalikul uurimisel ilmneb naha kahvatus, kudede turgori vähenemine, nahaaluse rasvakihi paksuse hõrenemine kõhul.
II astme hüpotroofiaga lastel kaasneb lapse aktiivsuse rikkumine (erutus või letargia, motoorse arengu mahajäämus), halb isu. Nahk on kahvatu, ketendav, lõtv. Väheneb lihastoonus, elastsus ja kudede turgor. Nahk koguneb kergesti voltidesse, mis seejärel halvasti sirgendatakse. Nahaalune rasvakiht kaob kõhul, kehatüvel ja jäsemetel; näol – päästetud. Lastel on sageli õhupuudus, hüpotensioon ja tahhükardia. II astme alatoitumusega lapsed põevad sageli kaasnevaid haigusi - keskkõrvapõletikku, kopsupõletikku, püelonefriiti.
Lastel III astme hüpotroofiat iseloomustab järsk ammendumine: nahaalune rasvakiht atrofeerub kogu kehas ja näol. Laps on loid, adünaamiline; praktiliselt ei reageeri stiimulitele (heli, valgus, valu); on kasvus ja neuropsüühilises arengus järsult maha jäänud. Nahk on kahvatuhall, limaskestad on kuivad ja kahvatud; lihas on atroofiline, kudede turgor on täielikult kadunud. Kurnatus ja vedelikupuudus põhjustavad silmamunade ja fontaneli tagasitõmbumist, näojoonte teravnemist, pragude teket suunurkades ja termoregulatsiooni halvenemist. Lapsed on altid regurgitatsioonile, oksendamisele, kõhulahtisusele, urineerimise vähenemisele. III astme hüpotroofiaga lastel täheldatakse sageli konjunktiviiti, kandidoosset stomatiiti (soor), glossiiti, alopeetsiat, atelektaasid kopsudes, kongestiivset kopsupõletikku, rahhiiti, aneemiat. Alatoitumuse lõppstaadiumis areneb lastel hüpotermia, bradükardia ja hüpoglükeemia.
Alatoitumuse diagnoosimine lastel
Emakasisene loote alatoitumus avastatakse reeglina rasedate naiste ultraheliuuringu käigus. Sünnitusabi ultraheli käigus määratakse loote pea mõõtmed, pikkus ja hinnanguline kaal. Loote emakasisese arengu hilinemisega saadab sünnitusarst-günekoloog raseda haiglasse, et selgitada välja alatoitluse põhjused.
Vastsündinutel võib neonatoloog tuvastada alatoitluse olemasolu kohe pärast sündi. Avastatakse omandatud alatoitumus, koprogrammi ja väljaheidete uuring düsbakterioosi suhtes, biokeemiline vereanalüüs jne).
Alatoitumuse ravi lastel
I astme sünnitusjärgse alatoitluse ravi lastel toimub ambulatoorselt, II ja III astme alatoitlust - haiglas. Peamised meetmed hõlmavad alatoitluse põhjuste kõrvaldamist, dieediteraapiat, korraliku hoolduse korraldamist ja ainevahetushäirete korrigeerimist.
Laste alatoitumise dieetravi viiakse ellu 2 etapis: toidutaluvuse selgitamine (3-4 päevani 10-12 päevani) ning toidu mahu ja kalorisisalduse järkjärguline suurendamine füsioloogilise vanuse normini. Laste alatoitumise dieediteraapia rakendamine põhineb lapse murdosalisel sagedasel toitmisel, iganädalasel toidukoormuse arvutamisel, regulaarsel jälgimisel ja ravi korrigeerimisel. Nõrgenenud imemis- või neelamisrefleksidega laste toitmine toimub toru kaudu.
Laste alatoitluse ravimteraapia hõlmab ensüümide, vitamiinide, adaptogeenide, anaboolsete hormoonide määramist. Tõsise alatoitluse korral manustatakse lastele intravenoosselt valgu hüdrolüsaate, glükoosi, soolalahuseid ja vitamiine. Laste alatoitumise korral on kasulik massaaž harjutusravi elementidega, UVI.
Laste alatoitluse prognoosimine ja ennetamine
I ja II astme hüpotroofia õigeaegse ravi korral on laste eluea prognoos soodne; alatoitlusega III astme suremus ulatub 30-50%. Alatoitluse progresseerumise ja võimalike tüsistuste vältimiseks peaks lastearst iganädalaselt läbi vaatama antropomeetria ja toitumise korrigeerimise.
Sünnieelse loote alatoitluse ennetamine peaks hõlmama päevarežiimi ja lapseootel ema toitumise järgimist, raseduse patoloogia korrigeerimist, erinevate ebasoodsate tegurite mõju lootele välistamist. Pärast lapse sündi imetava ema toitumise kvaliteeti, täiendavate toitude õigeaegset kasutuselevõttu, lapse kehakaalu suurenemise dünaamika kontrollimist, vastsündinu ratsionaalse hoolduse korraldamist ja oluliseks muutub kaasuvate haiguste kõrvaldamine lastel.
Hüpotroofia(kreeka keeles hypo – all, all; trofe – toitumine) – krooniline toitumishäire, millega kaasneb kehakaalu vähesus. Angloameerika kirjanduses kasutatakse termini alatoitumine - alatoitumine asemel terminit alatoitumine. Peamine levinuim alatoitumise tüüp on valgu-energia alatoitumus (PKI). Reeglina on sellistel lastel ka vitamiinide (hüpovitaminoos) ja ka mikroelementide defitsiit. Vastavalt
Etioloogia
Etioloogia järgi eristatakse kahte alatoitumise rühma – eksogeenne ja endogeenne, kuigi võimalikud on ka segavariandid. Oluline on meeles pidada, et kaalulangus kuni alatoitumuse tekkeni on kasvava organismi mittespetsiifiline reaktsioon mis tahes kahjustava teguri pikaajalisele toimele. Mis tahes haiguse korral arenevad lapsed: stagnatsioon maos, seedetrakti ensüümide aktiivsuse pärssimine, kõhukinnisus ja mõnikord oksendamine. Seda seostatakse eelkõige haigete laste somatostatiini taseme peaaegu 10-kordse tõusuga, mis pärsib anaboolseid protsesse. Toiduga seotud põhjustel diagnoositakse esmane alatoitumus, endogeense - sekundaarse (sümptomaatilise) korral.
Alatoitumuse eksogeensed põhjused
Toitumistegurid - kvantitatiivne alatoitmine ema hüpogalaktia või ema toitumisraskuste korral (lame, ümberpööratud nibu, "pinguline" piimanääre jne), lapsel (regurgitatsioon, oksendamine, väike alalõug, " keele lühike frenulum jm) või kvaliteetne alatoitmine (eakohase segu kasutamine, lisatoidu hiline kasutuselevõtt, loomsete valkude, rasvade, vitamiinide, raua, mikroelementide päevaratsiooni vaesus).
Nakkuslikud tegurid - emakasisesed generaliseerunud infektsioonid (ja teised), intranataalsed infektsioonid, toksilised-septilised seisundid ja kuseteede infektsioonid, sooleinfektsioonid jne. Eriti sageli on alatoitumise põhjuseks seedetrakti nakkuslikud kahjustused, mis põhjustavad morfoloogilisi muutusi soole limaskestas (kuni villi atroofiani), disahharidaaside (tavaliselt laktaasi) aktiivsuse pärssimine, sooleseina immunopatoloogiline kahjustus, düsbakterioos, mis soodustab pikaajalist kõhulahtisust, seedimise häireid, malabsorptsiooni. Arvatakse, et mis tahes kergete nakkushaiguste korral suureneb energia- ja muu toitumisvajadus 10%, mõõdukas - 50% normaalsetes tingimustes.
ness (BKN). Reeglina on sellistel lastel ka vitamiinide (hüpovitaminoos) ja ka mikroelementide defitsiit. Vastavalt , arengumaades kuni 20-30% või enam väikelastest on valgu-kalorite või muud tüüpi alatoitumus.
Mürgised tegurid - aegunud või madala kvaliteediga piimasegude kasutamine kunstliku söötmise ajal, hüpervitaminoos D ja A, mürgistus, sealhulgas meditsiinilised jne.
Anoreksia psühhogeense ja muu puuduse tagajärjel, kui laps ei saa piisavalt tähelepanu, kiindumust, arengu psühhogeenset stimuleerimist, jalutuskäike, massaaži ja võimlemist.
Alatoitumuse endogeensed põhjused
Erineva päritoluga perinataalsed entsefalopaatid
Seedetrakti kaasasündinud väärarengud koos täieliku või osalise obstruktsiooni ja püsiva oksendamisega (püloori stenoos, rõngakujuline pankreas, dolichosigma, Hirschsprungi tõbi jne), samuti südame-veresoonkonna süsteemis.
"Lühikese soole" sündroom pärast ulatuslikku soole resektsiooni.
Pärilikud (primaarsed) immuunpuudulikkuse seisundid (peamiselt T-süsteemid) või.
Primaarne malabsorptsioon ja seedimise häired (laktoosi, sahharoosi, glükoosi, fruktoosi talumatus, tsöliaakia, eksudatiivne enteropaatia), samuti sekundaarne malabsorptsioon (lehma- või sojapiimavalkude allergiline talumatus, enteropaatiline akrodermatiit jne).
Pärilikud ainevahetushäired (fruktoseemia, leukinoos, ksantomatoos, Niemann-Picki ja Tay-Sachsi haigused jne).
Endokriinsed haigused (adrenogenitaalne sündroom, hüpofüüsi kääbus jne).
Kõik BKN-i kliinilised sümptomid jagunevad järgmistesse häirete rühmadesse:
1. Troofiliste häirete sündroom - nahaaluse rasvakihi hõrenemine, lame kasvukõver ja kehamassi vähenemine ning kehaehituse proportsionaalsuse rikkumine (L. I. Chulitskaya ja F. F. Erismani indeksid on vähenenud), kudede vähenemine turgor ja polühüpovitaminoosi tunnused (A, B, B2 , B6, D, P, PP).
2. Seedehäirete sündroom - isutus kuni anoreksiani, ebastabiilne väljaheide kalduvusega nii kõhukinnisusele kui ka düspepsiale, düsbakterioos, vähenenud toidutaluvus, koprogrammis esinevad halva seedimise tunnused.
3. Kesknärvisüsteemi düsfunktsiooni sündroom - emotsionaalse toonuse ja käitumise häired, madal aktiivsus, negatiivsete emotsioonide domineerimine, unehäired ja termoregulatsioon, psühhomotoorse arengu mahajäämus, lihaste hüpo-, düstoonia.
4. Vereloome kahjustuse ja immunobioloogilise reaktiivsuse vähenemise sündroom - aneemia, sekundaarsed immuunpuudulikkuse seisundid, kalduvus sagedaste nakkus- ja põletikuliste haiguste kustutamisele, ebatüüpiline kulg. Immunoloogilise reaktiivsuse pärssimise peamiseks põhjuseks alatoitluse korral on valkude metabolismi häired.
Klassifikatsioon
Vastavalt raskusastmele eristatakse alatoitluse kolme astet: I, I, III. Diagnoos peaks näitama alatoitluse, kaasuvate haiguste, tüsistuste kõige tõenäolisemat etioloogiat. On vaja eristada esmast ja sekundaarset
nye (sümptomaatiline) alatoitumus. alatoitumus võib olla peamine või kaasnev diagnoos ja on tavaliselt alatoitumise tagajärg. Sekundaarne alatoitumus on põhihaiguse tüsistus, mis tuleb kindlaks teha ja ravida.
Kliiniline pilt
Hüpotroofia I aste
mida iseloomustab nahaaluse rasvakihi hõrenemine kõikides kehaosades ja eriti kõhupiirkonnas. Tšulitskaja rasvumise indeks on 10-15. Rasvavolt on lõtv ja lihastoonus on langenud. Esineb mõningast naha ja limaskestade kahvatust, naha tugevuse ja elastsuse vähenemist. Lapse kasv ei jää normist maha ja kehakaal jääb normist alla 11-20%. Kaalutõusu kõver on tasandatud. Lapse üldine tervis on rahuldav. Psühhomotoorne areng vastab vanusele, kuid ta on ärrituv, rahutu, kergesti väsinud, uni on häiritud. On kalduvus oksendada.
Hüpotroofia II aste
Nahaalune rasvakiht puudub kõhul, vahel rinnal, jäsemetel järsult hõrenenud, näol säilinud. Tšulitskaja rasvumise indeks on 1-10. Nahk on kahvatu hallika varjundiga, kuiv, kergesti voltitav. Tervetele lastele omased põikkurrud reite sisepinnalt kaovad ja tekivad lõtvunud pikikurrud, mis ripuvad kotina. Nahk on kahvatu, lõtv, justkui üleliigne tuharatel, reitel, kuigi mõnikord esineb turset.
Reeglina esineb polühüpovitaminoosi tunnuseid (marmoriseerimine, koorumine ja hüperpigmentatsioon voltides, küünte ja juuste haprus, limaskestade heledus, krambid suunurkades jne). vähendatud. Tavaliselt väheneb jäsemete lihaste mass. Lihastoonuse langus põhjustab eelkõige kõhu suurenemist eesmise kõhuseina lihaste hüpotensiooni, soole atoonia ja kõhupuhituse tõttu.
Kehakaal väheneb normiga võrreldes 20-30% (pikkuse suhtes), esineb kasvupeetust. Kehakaalu tõusu kõver on tasane. Söögiisu väheneb. Toidu taluvus väheneb. Iseloomustab nõrkus ja ärrituvus, laps on rahutu, lärmakas, vinguv või loid, keskkonna suhtes ükskõikne. Nägu omandab mureliku, täiskasvanuliku ilme.
zhenie. Uni on rahutu. Termoregulatsioon on häiritud ja laps jahtub kiiresti või kuumeneb üle, olenevalt ümbritsevast temperatuurist. Kehatemperatuuri kõikumine päeva jooksul ületab 1°C.
Paljudel haigetel lastel on keskkõrvapõletik, kopsupõletik ja muud nakkusprotsessid, mis on asümptomaatilised. Eelkõige domineerivad kopsupõletiku kliinilises pildis hingamispuudulikkus, mürgistus kerge katarraalse nähtusega või nende puudumisel ja ainult lühenenud tümpaniidi esinemine abaluudevahelistes piirkondades. Otiit väljendub teatud ärevuses, loid imemises, samas kui isegi trummikile otoskoopilisel uurimisel on see nõrgalt väljendunud. Alatoitumuse all kannatavate patsientide väljaheide on ebastabiilne: kõhukinnisus asendub düspeptilise väljaheitega.
III astme hüpotroofia (marasmus, atroofia)
III astme hüpotroofiat iseloomustab äärmuslik kurnatus: lapse välimus meenutab nahaga kaetud luustikku.Nahaalune rasvakiht puudub kõhul, kehatüvel ja jäsemetel, näol järsult hõrenenud või puudub. Nahk on kahvatuhall, kuiv, mõnikord lillakassinine, jäsemed on külmad. Nahavolt ei sirgu, kuna naha elastsus praktiliselt puudub (kortsude rohkus). Tšulitskaja rasvumise indeks on negatiivne. Nahal ja limaskestadel esineb hüpovitaminoosi C, A, B rühma ilminguid. Avastatakse soor, stomatiit. Suu näeb välja särav, suur, suunurkades on praod ("varblase suu").
Mõnikord on nahal nutune erüteem. Otsmik on kaetud kortsudega. Nasolabiaalne volt on sügav, lõuad ja põsesarnad ulatuvad välja, lõug on terav, hambad on õhukesed. Põsed vajuvad sisse, kui Bishi tükid kaovad. Lapse nägu meenutab vana mehe nägu ("Voltaire'i nägu"). Kõht on venitatud, laienenud või soolestiku silmused on kontuuritud. Väljaheide on ebastabiilne: sagedamini kõhukinnisus, mis vaheldub seebise-lubjarikka väljaheitega.
Sageli langeb kehatemperatuur. Kaenla- ja pärasooles temperatuuri erinevust ei ole. Patsient jahtub uurimisel kiiresti, kuumeneb kergesti üle. Temperatuur tõuseb perioodiliselt "ilma põhjuseta" numbriteni. Immunoloogilise reaktiivsuse järsu languse tõttu avastatakse sageli keskkõrvapõletikku ja muid infektsioonikoldeid (, , kolenteriit jne), mis, nagu ka II astme alatoitumise korral, on asümptomaatilised. Rahhiidil on hüpoplastilised ja osteomalaatsia nähud. Tugeva kõhupuhituse korral on jäsemete lihased jäigad. Toimub lihasmassi järsk vähenemine.
Kaalutõusu kõver on negatiivne, patsient võtab iga päev kaalust alla. Kehakaal on vastava pikkusega lastel 30% või rohkem keskmisest väiksem. Laps jääb kasvus järsult maha.III astme sekundaarse alatoitluse korral on kliiniline pilt vähem raske kui esmaste puhul, neid on lihtsam ravida, kui tuvastatakse põhihaigus ja on võimalus seda aktiivselt mõjutada.
Valikud alatoitluse kulgemiseks
Emakasisene alatoitumus - praegu on see termin rahvusvahelise haiguste klassifikatsiooni kohaselt asendatud emakasisene kasvupeetusega (). On hüpotroofseid, hüpoplastilisi ja düsplastilisi variante. Ingliskeelses kirjanduses kasutatakse termini "IUGR hüpotroofiline variant" asemel mõistet "asümmeetriline" ning hüpoplastilised ja düsplastilised variandid on kombineeritud mõistega "sümmeetriline IUGR".
Hypostatura (kreeka keeles hypo – all, all; statura – kasv, suurus)
Lapse enam-vähem ühtlane mahajäämus pikkuses ja kehakaalus veidi vähenenud rasvumise ja naha turgoriga. Mõlemad L.I. Chulitskaya indeksid (rasvus ja aksiaalne) on veidi vähenenud. See kroonilise söömishäire vorm on tüüpiline lastele, kellel on kaasasündinud südamerikked, aju väärarengud, entsefalopaatia, endokriinsed patoloogiad, bronhopulmonaarne düsplaasia (BPD). Seda, et tegemist on kroonilise söömishäire vormiga, kinnitab tõsiasi, et PBP väheneb ning pärast põhihaiguse aktiivset ravi, näiteks kaasasündinud südamehaiguse operatsiooni, normaliseerub laste füüsiline areng. Reeglina on hüpostaatuuriga lastel ka teisi kroonilise alatoitumise tunnuseid, mis on iseloomulikud II astme alatoitumisele (troofilised häired ja mõõdukad polühüpovitaminoosi nähud nahal, düsproteineemia, rasvade imendumise halvenemine soolestikus, madal fosfolipiidide, külomikronite ja a. -lipoproteiinid veres, aminoatsiduuria).
Oluline on rõhutada, et lapse bioloogiline vanus (luu jne) vastab tema pikkusele ja kehakaalule. Erinevalt hüpostatuuriga lastest ei esine hüpoplastikaga (põhiseadusliku kasvupeetusega) lastel troofilisi häireid: neil on roosa sametine nahk, puuduvad hüpovitaminoosi sümptomid, neil on hea lihastoonus, neuropsüühiline areng on eakohane, toidutaluvus ja ei ole rikutud. Pärast hüpostaatuuri põhjuse kõrvaldamist jõuavad lapsed füüsilise arengu poolest eakaaslastele järele. Sama olukord on hüpoplastikaga, st saabub Waddingtoni järgi kasvu “kanaliseerumise” ehk homöoreesi fenomen. Need terminid tähistavad organismi võimet naasta antud geneetilise arenguprogrammi juurde juhtudel, kui lapse traditsiooniline kasvudünaamika on häiritud kas kahjulike keskkonnategurite või haiguste mõjul.
Hüpostatuur on tavaliselt aasta teisel poolel või teisel eluaastal esinev laste patoloogia, kuid kahjuks on praegu lapsi, kellel on hüpostatuur juba esimestel elukuudel. Need on lapsed, kellel on bronhopulmonaarne düsplaasia, emakasisest infektsioonist tingitud tõsine ajukahjustus, alkohoolne fetopaatia, loote "tööstuslik sündroom". Sellised lapsed on teraapiale väga vastupidavad ja neil puudub "kanalisatsiooni" nähtus. Teisest küljest tuleb eristada hüpostatuuri ürgsest kääbussusest (sünnikaal ja pikkus on väga madalad), aga ka muud kasvupeetuse vormid, millest võiks lugeda peatükist "Endokriinsed haigused".
Kwashiorkor
Troopiliste maade väikelaste alatoitluse kulgemise omapärane variant, mis on tingitud peamiselt taimse toidu söömisest loomsete valkude defitsiidiga. Arvatakse, et see termin tähendab "võõrutatud" (tavaliselt ema järgmise raseduse tõttu). Samal ajal võib valgupuudus kaasa aidata (või isegi põhjustada):
1) valgu imendumise vähenemine tingimustes, millega kaasneb pikaajaline kõhulahtisus;
2) liigne valgukadu ajal (), nakkushaigused ja helmintiaasid, põletused, suur verekaotus;
3) vähenenud valkude süntees krooniliste maksahaiguste korral.
Sümptomid
Kwashiorkori tavalised sümptomid on:
1) neuropsühhiaatrilised häired (apaatia, letargia, unisus, letargia, pisaravool, isutus, psühhomotoorse arengu mahajäämus);
2) tursed (alguses hüpoproteineemia tõttu siseorganid “paisuvad”, siis võib tekkida turse jäsemetele, näole, mis loob vale mulje lapse rasvumisest);
3) lihasmassi vähenemine kuni lihaste atroofiani ja kudede trofismi vähenemine;
4) füüsilise arengu mahajäämus (kehakaalust suuremal määral kasvu).
Neid sümptomeid nimetatakse D. B. Jelliffi tetraadiks.
Levinud sümptomid: juuste muutused (helendumine, pehmenemine - siidisus, sirgendamine, hõrenemine, juurte nõrgenemine, mis põhjustab juuste väljalangemist, juuksed muutuvad hõredaks), (naha tumenemine ilmneb ärrituspiirkondades, kuid erinevalt pellagrast piirkondades, mis ei ole avatud päikesevalgusele, siis nendes piirkondades tekib epiteeli desquamation ja jäävad depigmentatsioonikolded, mida saab üldistada) ja hüpovitaminoosi tunnused nahal, anoreksia, kuu nägu, aneemia, kõhulahtisus. Vanematel lastel võib kwashiorkori ilminguks olla hall juuksekarv või
normaalse juuksevärvi kadumine ja värvimuutus ("lipu sümptom"), muutused küüntes.
Harvaesinevad sümptomid: kihiline-pigmenteeritud dermatoos (punakaspruunid ümarad nahalaigud), hepatomegaalia (maksa rasvainfiltratsiooni tõttu), ekseemilised kahjustused ja nahalõhed, ekhümoosid ja petehhiad. Kõigil kwashiorkoriga lastel on polühüpovitaminoosi nähud (A, B, B2, Bc, D jne), neerufunktsioon (nii filtreerimine kui ka reabsorptsioon) on vähenenud, hüpoproteineemia vereseerumis (hüpoalbumineemia tõttu), hüpoglükeemia (kuid glükoositaluvus). testis on diabeetilist tüüpi), aminoatsiduuria, kuid hüdroksüproliini eritumise vähenemine kreatiniini suhtes, maksa- ja pankrease ensüümide madal aktiivsus.
Vere analüüsimisel on iseloomulik mitte ainult aneemia, vaid ka lümfotsütopeenia, suurenenud ESR. Kõigil haigetel lastel on see oluliselt vähenenud, mis põhjustab nakkushaiguste rasket kulgu. Nende jaoks on see eriti raske, seetõttu soovitab ekspertkomisjon leetrite kompleksravis sellistele lastele määrata A-vitamiini, mis toob kaasa suremuse vähenemise. Neil on sageli subkutaansed septilised haavandid, mis põhjustavad sügavate nekrootiliste haavandite teket. Kõigil patsientidel on ka vahelduv kõhulahtisus koos ebameeldiva lõhnaga väljaheitega ja raske steatorröa. Sageli sellistel lastel ja (näiteks ankülostomiaas jne).
Kokkuvõtteks rõhutame, et valgu-kalorite alatoitumus, see tähendab, võib esineda ka Venemaal - näiteks täheldasime seda kroonilise aktiivse hepatiidiga teismelisel.
Insanity alimentary (kurnatus)
Seda esineb eelkooliealistel ja kooliealistel lastel - tasakaalustatud nälgimine, mille igapäevases toidus on nii valgu kui ka kalorite puudujääk. Pidevateks hullumeelsuse sümptomiteks on massipuudus (alla 60% vanuse normi kehakaalust), lihaste ja nahaaluse rasvkoe kurnatus, mis muudab patsientide käed väga õhukeseks ning nägu "seniilseks". Harvaesinevad marasmuse sümptomid on juuste muutused, kaasnev vitamiinipuudus (sageli vitamiinide A, B-rühma puudus), tsingipuudus, soor, kõhulahtisus, korduvad infektsioonid.
Troofilise seisundi hindamine
Kooliõpilaste troofilise seisundi hindamiseks võite kasutada täiskasvanutele pakutud kriteeriume (mõnede vähendustega) [Rudman D., 1993]:
Anamnees. Kehakaalu eelnev dünaamika.
Tüüpiline toidukogus, mis põhineb tagasiulatuvatel andmetel.
Perekonna sotsiaal-majanduslik staatus.
Anoreksia, oksendamine, kõhulahtisus.
Noorukitel puberteediea hindamine, eriti noorukitel tüdrukutel, menstruaaltsükli hindamine.
Ravimravi koos võimaliku mõju hindamisega toitumisseisundile (eriti diureetikumid, anoreksandid).
Sotsiaalne kohanemine eakaaslaste seas, perekond, võimalikud psühhogeense stressi tunnused, anoreksia, narkosõltuvus ja ainete kuritarvitamine jne.
füüsilised andmed.
Nahk: kahvatus, ketendav, kseroos, follikulaarne hüperkeratoos, pellagroos, petehhiad, ekhümoos, perifollikulaarsed hemorraagid.
Juuksed: dispigmentatsioon, hõrenemine, sirgendamine, juuksejuurte nõrgenemine, hõredad juuksed.
Pea: näo kiire kõhnumine (täpsustage fotodelt), kõrvasüljenäärmete suurenemine.
Silmad: Bitoti naastud, silmalaugude nurgeline põletik, sidekesta ja kõvakesta kseroos, keratomalaatsia, sarvkesta vaskularisatsioon.
Suuõõs: keiloos, nurgeline stomatiit, glossiit, hunteri glossiit, keelepapillide atroofia, keele haavandid, igemete lõtvumine, hammaste hambumus.
Süda: kardiomegaalia, energiadünaamilise või kongestiivse südamepuudulikkuse nähud.
Kõhuõõs: väljaulatuv kõht, hepatomegaalia.
Jäsemed: ilmne lihasmassi vähenemine, perifeerne turse, koilonüühia.
Neuroloogiline seisund: nõrkus, ärrituvus, pisaravool, lihasnõrkus, vasika hellus, sügavate kõõluste reflekside kaotus.
Funktsionaalsed näitajad: kognitiivsete võimete ja jõudluse vähenemine.
Nägemise kohanemine pimedaga, maitse teravus (vähendatud).
Kapillaaride haprus (suurenenud).
Ülaltoodud sümptomite ja 20-35% kaaludefitsiidi (keha pikkuses), mõõduka valgu-kalorite vaeguse, seedetrakti ammendumise korral diagnoositakse.
Laste ja noorukite mõõdukate alatoitluse vormide etioloogias võivad krooniline stress, ülemäärane neuropsüühiline stress, liigset emotsionaalset erutust põhjustavad neuroosid ja ebapiisav uni olla määrava tähtsusega. Noorukieas piiravad tüdrukud sageli oma toitumist esteetilistel põhjustel. Alatoitumus on võimalik ka perede vaesuse tõttu. Raadio ja televisiooni teadete järgi iga viies ajateenija Vene armeesse
aastatel 1996-1997 kehamassi puudujääk pikkuses ületas 20%. Kerge valgulise alatoitluse tavalised sümptomid on letargia, väsimus, nõrkus, rahutus, ärrituvus, kõhukinnisus või lahtine väljaheide. Alatoidetud lastel on lühenenud tähelepanuvõime ja nad saavad koolis halvasti hakkama. Sellistele noortele meestele ja naistele on iseloomulikud naha ja limaskestade kahvatus (puudusaneemia), lihasnõrkus - õlad on langenud, rindkere on lame, aga kõht ulatub välja (nn "väsinud kehahoiak"), "loidus". kehahoiak”, sagedased hingamisteede ja muud infektsioonid, mõned hilinenud puberteet, kaaries. Selliste laste ravimisel on lisaks toitumise normaliseerimisele ja pikale vitamiinravikuurile vaja ka igapäevast rutiini ja elustiili käsitlevates soovitustes individuaalset lähenemist.
Asendamatute rasvhapete puudus
Imikutoiduks mittekohandatud lehmapiimasegude söömine, rasvade malabsorptsioon võib põhjustada linool- ja linoleenhappe puudulikkuse sündroomi: naha kuivus ja ketendus, alopeetsia, väike kehakaalu ja pikkuse suurenemine, halb haavade paranemine, trombotsütopeenia, kõhulahtisus, korduvad nahainfektsioonid, kopsud; linoleenhape: tuimus, paresteesia, nõrkus, nägemise hägustumine. Ravi: taimeõlide lisamine toidule (kuni 30% rasvavajadusest), nukleotiidid, mida on naiste piimas palju ja lehmapiimas vähe.
Karnitiini puudulikkus võib olla pärilik (9 teadaolevat pärilikku kõrvalekallet koos selle ainevahetuse rikkumisega) või omandatud (sügav enneaegsus ja pikaajaline parenteraalne toitumine, pikaajaline hüpoksia koos müokardi kahjustusega). Kliiniliselt avaldub lisaks alatoitumusele korduv oksendamine, südame ja maksa suurenemine, müopaatia, hüpoglükeemiahood, stuupor, kooma. Sellele perekonnas esinevale haigusele eelneb sageli eelmiste laste äkksurm või nende surm pärast ägeda entsefalopaatia episoode, oksendamist koos kooma tekkega. Tüüpiline sümptom on lapsest lähtuv spetsiifiline lõhn (higiste jalgade, juustu, rääsunud või lõhn). Ravi riboflaviiniga (10 mg iga 6 tunni järel intravenoosselt) ja karnitiinkloriidiga (100 mg/kg suukaudselt 4 annusena) viib laste seisundi normaliseerumiseni.
Vitamiinide ja mikroelementide puudusi kirjeldatakse peatüki teistes osades.
Diagnoos ja diferentsiaaldiagnostika
Alatoitumuse diagnoosimise ja selle astme tuvastamise peamine kriteerium on nahaaluse rasvakihi paksus. Diagnoosimise kriteeriumid on üksikasjalikult esitatud tabelis. 29. Arvestada tuleb ka lapse kehakaaluga,
kuid mitte esiteks, kuna lapse samaaegse kasvu mahajäämusega (hüposoomia, hüpostaatuur) on tegelikku kehakaalu puudujääki üsna raske kindlaks teha.
Alatoitunud lapse tool on sagedamini "näljane"
Näljane väljaheide on napp, kuiv, värvi muutnud, tükiline, mäda, solvava lõhnaga. Uriin lõhnab nagu ammoniaak. Näljane väljaheide muutub kiiresti düspeptiliseks, mida iseloomustab roheline värvus, rohke lima, leukotsüütide, rakuvälise tärklise, seeditavate kiudainete, rasvhapete, neutraalse rasva ja mõnikord ka lihaskiudude rohkus. Samal ajal põhjustab düspeptilisi nähtusi sageli Escherichia coli tõus soolestikku ja selle motoorika suurenemine või nakatumine selle patogeensete tüvedega, düsbakterioos.
Alatoitumuse diferentsiaaldiagnostikas tuleb silmas pidada kõiki neid haigusi, mida krooniline alatoitumus võib komplitseerida ja mis on loetletud jaotises "Etioloogia".
Hüpostatuuriga patsiendil on vaja välistada erinevat tüüpi kääbus - ebaproportsionaalne (kondrodüstroofia, luude kaasasündinud haprus, D-vitamiini suhtes resistentsed rahhiidi vormid, raske D-vitamiinist sõltuv) ja proportsionaalne (ürgne, hüpofüüsi, kilpnäärme, aju, südamehaigused jne). Me ei tohi unustada põhiseaduslikku hüposoomiat (hüpoplastiat).
Mõnes perekonnas on endokriinsüsteemi erinevate pärilike omaduste tõttu kalduvus madalamale kasvukiirusele. Sellised lapsed on proportsionaalsed: kasvu ja kehakaalu mõningase mahajäämusega on nahaaluse rasvakihi paksus kõikjal normaalne, kudede turgor on hea, nahk on roosa, sametine, ilma hüpovitaminoosi tunnusteta. Laste lihastoonus ja psühhomotoorne areng on eakohased.
Arvatakse, et tervel lapsel võib kehapikkus erineda 1,5 s piires vastavas vanuses tervete laste aritmeetilisest keskmisest kehapikkusest. Kui lapse keha pikkus ületab määratud piirid, räägitakse hüper- või hüposoomiast. Hüposoomia 1,5-2,5 sekundi jooksul võib olla nii normi variant kui ka patoloogilise seisundi tagajärg. Kui lapse kehapikkus on väiksem kui keskmine väärtus miinus 3 s, diagnoositakse nanism.
Hüpotroofia võib tekkida nii normosoomia kui ka hüper- ja hüposoomiaga lapsel. Seetõttu loetakse esimese kuue elukuu laste kehapikkuse lubatud kõikumised 4-5 cm ja hiljem kuni 3 aastat - 5-6 cm; kehakaalu lubatud kõikumised esimesel poolaastal - 0,8 kg ja edaspidi kuni 3 aastat - 1,5 kg (suhtes lapse aritmeetilise keskmise pikkusega).
Ravi
Alatoitumuse all kannatavate patsientide ravi peaks olema kompleksne ja sisaldama:
1) alatoitluse põhjuste väljaselgitamine ja püüded neid parandada või kõrvaldada;
2) dieediteraapia;
3) ratsionaalse režiimi, hoolduse, kasvatuse, massaaži ja võimlemise korraldamine;
4) nakkuskollete, rahhiidi, aneemia ja muude tüsistuste ning kaasuvate haiguste avastamine ja ravi;
5) ensüüm- ja vitamiiniteraapia, stimuleeriv ja sümptomaatiline ravi.
dieediteraapia
Alatoitumuse all kannatavate patsientide ratsionaalse ravi alus. Kehakaalu ja söögiisu vähenemise määr ei vasta alati seedetrakti ja kesknärvisüsteemi kahjustusest tingitud alatoitluse raskusastmele.
Seetõttu on alatoitluse dieediteraapia põhiprintsiibid kolmefaasiline toitumine:
1) toidutaluvuse väljaselgitamise periood;
2) üleminekuperiood;
3) tõhustatud (optimaalse) toitumise periood.
Varakult ja järsult sisestatud suur toidukoormus võib põhjustada patsiendil häireid, düspepsiat, mis on tingitud seedetrakti ebapiisavast võimest kasutada toitaineid (sooles väheneb epiteelirakkude kogukogum ja taastava proliferatsiooni kiirus, epiteelirakkude migratsiooni kiirus krüptidest villusse on aeglustunud, sooleensüümide aktiivsus ja imendumiskiirus vähenevad).
Mõnikord ei suurene alatoitumise, liigse toitumisega kurnatusega patsiendil kaalutõusu kõver ja kalorisisalduse vähenemine viib selle suurenemiseni. Kõigil dieediteraapia perioodidel tuleks toidukoormust suurendada järk-järgult koprogrammi regulaarse kontrolli all.
Järgmised olulised dieediteraapia põhimõtted alatoitumusega patsientidel on:
1) ainult kergesti seeditava toidu kasutamine ravi algfaasis (naiste piim ja selle hüdrolüüsitud segude puudumisel (Alfare, Pepti-Junior jne) - kohandatud segud, eelistatavalt kääritatud piim: atsidofiilne "Baby", "Kid", "Lactofidus" , "Biolakt", "Bifilin" jne), kuna alatoitumusega patsientidel on sageli
esineb soole düsbakterioos, soole laktaasi puudulikkus;
2) sagedasemad söötmised (7 - I astme hüpotroofiaga, 8 - II astme hüpotroofiaga, 10 söötmist III astme hüpotroofiaga);
3) toitumise adekvaatne süstemaatiline jälgimine (päeviku pidamine, kuhu on märgitud igal toitmisel söödud toidukogused), väljaheite, diureesi, joodud ja parenteraalselt manustatud vedeliku koguse, soola jms kohta; regulaarne, iga 5-7 päeva järel, valkude, rasvade, süsivesikute toidukoormuse arvutamine; kaks korda nädalas - koprogramm).
I astme alatoitluse toidutaluvuse määramise periood on tavaliselt 1-2 päeva, II aste - umbes 3-7 päeva ja III aste - 10-14 päeva. Mõnikord ei talu laps hästi laktoosi ega lehmapiimavalke. Sellistel juhtudel peate kasutama laktoosivabasid segusid või "taimseid" piimaliike.
Oluline on meeles pidada, et juba esimesest ravipäevast peaks laps saama vedelikku, mis vastab tema keha tegelikule kaalule (vt tabel 27). Esimesel ravipäeval kasutatud piimasegu päevane kogus on tavaliselt antud: I astme alatoitluse korral ligikaudu 2/3, II astme alatoitumise korral - '/2 ja III astme hüpotroofiaga - '/3 õige kehakaal. Sel juhul on kalorite sisaldus: I astme alatoitlusega - 100-105 kcal / kg päevas; II aste - 75-80 kcal / kg päevas; III aste - 60 kcal / kg päevas ja valgu kogus vastavalt - 2 g / kg päevas; 1,5 g/kg päevas; 0,6-0,7 g / kg päevas. On vajalik, et alates esimesest ravipäevast ei kaotaks laps kehakaalu ja 3-4-ndast päevast, isegi tõsise alatoitluse korral, hakkab ta lisama 10-20 või enam grammi päevas. Puuduv kogus vedelikku manustatakse enteraalselt glükoosi-soola lahuste kujul (oraliit, rehüdron, tsitroglükosolaan, hullem - köögiviljade keetmised, rosinajook jne). Kaubanduslike preparaatide puudumisel rehüdratsiooniks võib kasutada 400 ml 5% glükoosilahuse, 400 ml isotoonilise lahuse, 20 ml 7% kaaliumkloriidi lahuse ja 50 ml 5% naatriumvesinikkarbonaadi lahuse segu. Sellise segu efektiivsuse suurendamiseks võib sellele lisada 100 ml parenteraalseks toitmiseks mõeldud aminohapete segu (10% aminoon või aminoven, alvesiin).
Eriti kui lapsel on kõhulahtisus, tuleb meeles pidada, et kõik suukaudselt manustatavad segud ja lahused on madala osmolaarsusega (umbes 300-340 mOsm / l). Harva (raske kõhulahtisuse, oksendamise, seedetrakti obstruktsiooniga) on vaja kasutada parenteraalset toitumist. Samal ajal tuleb meeles pidada, et kaaliumi päevane kogus (nii enteraalse kui ka parenteraalse toitumise korral) peaks olema 4 mmol / kg (st 1-1,5 korda suurem kui tavaliselt) ja naatriumi kogus ei tohiks olla suurem.
rohkem kui 2-2,5 mmol / kg, kuna patsiendid säilitavad kergesti naatriumi ja neil on alati kaaliumipuudus. Kaaliumi "lisandid" annavad umbes 2 nädalat. Soovitatav on ka lahuste korrigeerimine kaltsiumi, fosfori ja magneesiumi preparaatidega.
Tsirkuleeriva vere normaalse mahu taastamine, häiritud elektrolüütide ainevahetuse säilitamine ja korrigeerimine ning valgusünteesi stimuleerimine on raske alatoitumise ravi esimese kahe päeva ülesanded. Parenteraalse toitmise korral tuleb lisada ka aminohapete lahuseid (aminoven jne). Toidutaluvuse selgitamise perioodil suurendage järk-järgult (umbes 10-20 ml iga päev söötmise kohta) põhisegu kogust, viies selle perioodi lõpus tegelikust kehakaalust tulenevale kogusele (esimesel eluaasta, umbes 1/5 tegelikust kaalust, kuid mitte rohkem 1 l).
Vaheperiood.
Sel ajal lisatakse põhisegule (kuni 1/3 kogumahust) ravisegud, st need segud, milles on rinnapiima või kohandatud segudega võrreldes rohkem toidu koostisosi, vähendavad toitmise arvu, tuua toidu maht ja koostisained, mida laps oma kehakaalu eest saaks. Valkude, süsivesikute ja lõpuks ka rasvade toidukoormuse suurendamine peaks toimuma selle arvutuse kontrolli all (valkude, rasvade ja süsivesikute kogus 1 kg kehakaalu kohta päevas söödud toidus ) ja koprogrammide kontrolli all (1 kord 3-4 päeva jooksul). Valkude koguse suurendamine saavutatakse valgu segude ja toodete lisamisega (valgu enpit, rasvavaba keefir, keefir 5, kodujuust, munakollane jne); süsivesikud (sh suhkrusiirup, teravili); rasv (rasv enpit, koor). 100 g kuiva valgu enpit sisaldab 47,2 g valku, 13,5 g rasva, 27,9 g süsivesikuid ja 415 kcal.
Pärast õiget lahjendamist (15 g 100 g vee kohta) sisaldab 100 g vedelsegu vastavalt 7,08 g valke, 2,03 g rasvu, 4,19 g süsivesikuid ja 62,2 kcal. Samal viisil lahjendatud 15% rasvasisaldusega enpit sisaldab 100 g: valke - 2,94 g, rasvu - 5,85 g, süsivesikuid - 4,97 g ja 83,1 kcal. Dieetravi efektiivsuse kriteeriumid on: emotsionaalse toonuse paranemine, söögiisu normaliseerumine, naha seisundi ja kudede turgori paranemine, päevane kaalutõus 25-30 g, L. I. Chulitskaja indeksi (rasvsuse) normaliseerumine ja taastumine. kaotatud psühhomotoorse arengu oskused koos uute omandamisega. , toidu seedimise paranemine (vastavalt koprogrammile).
Tuleb meeles pidada, et optimaalne toiduvalgu ja energia suhe valkude kasutamiseks algstaadiumis on: 1 g valku 150 mittevalgulise kilokalori kohta ja seetõttu on samaaegselt valgukoormusega vaja suurendada ka valgu tarbimist. süsivesikute kogus, sest söömishäiretega patsiendid taluvad halvasti rasvakoormust.
Juba üleminekuperioodil hakkavad lapsed lisatoitu lisama (kui see on nende vanusele vajalik ja nad said seda enne ravi algust), kuid teravilja- ja köögiviljapüreed valmistatakse mitte täis-, vaid poolele lehmapiimale või isegi peale. köögiviljapuljong laktoosi ja rasvade koormuse vähendamiseks. Süsivesikute koormus üleminekuperioodil ulatub 14-16 g/kg ööpäevas ja pärast seda hakkavad nad rasvade koormust suurendama, kasutades täiskeefirit, bifiliini, pudru lisandeid munakollast, taimeõli, rasvane enpit.
Tõhustatud toitumise perioodil saab laps I astme hüpotroofiaga ca 140-160 kcal/kg päevas, P-III astme puhul ca 160-180-200 kcal/kg päevas. Samal ajal moodustavad valgud 10–15% kaloritest (tervetel inimestel 7–9%), see tähendab umbes 3,5–4 g / kg kehakaalu kohta. Suured kogused valku ei imendu ja seetõttu kasutud, lisaks võivad need kaasa aidata metaboolsele atsidoosile, hepatomegaaliale. Täiustatud valgutoitumise algperioodil võib lapsel tekkida mööduv tubulaarne distaalne atsidoos (kõhukinnisusega lastel suureneb Litwoodi sündroom), higistamine. Sel juhul määratakse suukaudselt naatriumvesinikkarbonaadi lahus annuses 2-3 mmol / kg päevas, kuigi on vaja mõelda valgukoormuse vähendamisele.
Dieetteraapia efektiivsuse põhikriteeriumid on: psühhomotoorse ja toitumisseisundi ning ainevahetusnäitajate paranemine, regulaarse kaalutõusu saavutamine 25-30 g/päevas ja arvutamata dieedinäitajad.
Ülaltoodud on skeem alatoitlusega patsientide raviks dieedi abil. Iga haige lapse puhul on aga vajalik individuaalne lähenemine dieedile ja selle laiendamisele, mis viiakse läbi koprogrammi, kehakaalukõverate ja suhkrukõverate kohustusliku kontrolli all. Kehakaalu kõver alatoitlusega patsiendi ravi ajal võib olla astmeline: tõus vastab toitainete ladestumisele kudedes (ladestumise kõver), lame osa nende assimilatsioonile (assimilatsioonikõver).
Hooldusorganisatsioon.
I astme hüpotroofiaga patsiente raskete kaasuvate haiguste ja tüsistuste puudumisel saab ravida kodus. II ja III astme alatoitumusega lapsed tuleb paigutada haiglasse koos emaga. Patsient peab olema valgusküllases, avaras, regulaarselt ventileeritavas ruumis. Õhutemperatuur palatis ei tohiks olla madalam kui 24-25 °C, kuid mitte kõrgem kui 26-27 °C, kuna laps jahtub kergesti ja kuumeneb üle. Kõndimise vastunäidustuste puudumisel (kõrge temperatuur, keskkõrvapõletik) peaksite kõndima mitu korda päevas õhutemperatuuril vähemalt -5 ° C. Madalama õhutemperatuuri korral korraldatakse jalutuskäik verandal. Sügisel ja talvel käies panevad nad jalge ette soojenduspadja. Väga oluline on luua lapses positiivne toon – võtta teda sagedamini sülle (hüpostaatilise kopsupõletiku ennetamine). Tähelepanu tuleks pöörata ristinfektsiooni vältimisele – koht
patsienti isoleeritud kastides, kiiritage palatit või kasti regulaarselt bakteritsiidse lambiga. Positiivset mõju alatoitluse kulgemisele annavad soojad vannid (veetemperatuur 38 ° C), mida vastunäidustuste puudumisel tuleks teha iga päev. Alatoitlusega laste ravis on kohustuslikud massaaž ja võimlemine.
Infektsioonikollete tuvastamine ja nende kanalisatsioon on alatoitlusega patsientide eduka ravi vajalik tingimus. Nakkuse vastu võitlemiseks määravad nad (ärge kasutage nefro-, hepatotoksilist ja ototoksilist!), füsioteraapiat, vajadusel kirurgilist ravi.
Düsbakterioosi korrigeerimine.
Arvestades, et peaaegu kõigil alatoitumusega patsientidel on düsbakterioos, on terapeutiliste meetmete kompleksis soovitatav läbi viia 3 nädala jooksul bifidumbakteriiini või bifikooli kuur.
Ensüümteraapiat kasutatakse laialdaselt ajutise asendusena alatoitlusega patsientide ravis, eriti toidutaluvuse selginemise perioodil. Selleks kasutatakse abomiini, veega lahjendatud maomahla, festaali, mezimi jne. Kui koprogramm näitab neutraalse rasva ja rasvhapete rohkust, siis lisaks on ette nähtud kreoon, panzinorm, pantsitraat jne.
Vitamiiniteraapia on alatoitlusega patsiendi ravi lahutamatu osa ning vitamiine manustatakse esmalt parenteraalselt ja hiljem suukaudselt. Esimestel päevadel kasutatakse vitamiine C, B, B6. B6-vitamiini algannus on 50 mg päevas. B6-vitamiini annuse ja ravi kestuse määrab kõige paremini uriini reaktsioon ksantureenhappele (raud(III)kloriidiga). Positiivne reaktsioon viitab B6-vitamiini puudusele organismis. Alatoitumuse ravi 2.-3. perioodil viiakse läbi vitamiinide A, PP, B15, B5, E, foolhappe, B12 vaheldumisi.
Stimuleeriv ravi seisneb apilaki, dibasooli, pentoksüüli, metatsiili, ženšenni, pantokriini ja muude ainete vahelduvate ravikuuride määramises. Raske alatoitluse korral, millega kaasneb infektsiooni kihistumine, manustatakse intravenoosset immunoglobuliini. Ergutava ravina võib kasutada ka 20% karnitiinkloriidi lahust, 1 tilk 1 kg kehamassi kohta 3 korda päevas sees (lahjendada keedetud veega). Sel eesmärgil ei tohi kasutada vere- ja plasmaülekannet, ei tohi määrata anaboolseid steroide (Nerobol, Retabolil jt), glükokortikoide.
Sümptomaatiline ravi sõltub alatoitluse kliinilisest pildist. Aneemia ravis on soovitav kasutada foolhapet, rauapreparaate (halva talutavuse korral manustatakse rauapreparaate parenteraalselt) ning hemoglobiinisisaldusega alla 70 g/l kantakse üle või pestakse erütrotsüütide massi. Põnevate laste esimese astme alatoitluse korral on ette nähtud kerged rahustid.
Kõigil alatoitumusega lastel on patogeneetiliselt ja, mis väljendub osteoidkoe hüperplaasia sümptomitena ainult täiustatud toitumise ja kehakaalu suurenemise perioodil, seetõttu määratakse pärast toidutaluvuse selgitamise perioodi lõppu UVR. Sümptomaatilise alatoitluse ravi koos dieediteraapia ja muude raviviisidega peaks kõigepealt olema suunatud põhihaigusele.
Erinevate laste alatoitluse ravi tuleks eristada. Arst nõuab visadust, integreeritud lähenemist patsiendile, võttes arvesse tema individuaalseid omadusi. Õigesti öeldakse, et alatoitlusega patsiente ei ravita, vaid põetatakse.
Prognoos
See sõltub eelkõige alatoitumuse põhjustanud põhjusest, selle kõrvaldamise võimalustest, kaasuvate ja komplitseerivate haiguste esinemisest, patsiendi vanusest, iseloomust, hooldus- ja keskkonnatingimustest, alatoitumuse astmest. Alimentaarse ja alimentaarse-nakkusliku alatoitluse korral on prognoos tavaliselt soodne.
Ärahoidmine
Oluline on hüpogalaktia loomulik, varajane avastamine ja ratsionaalne ravi, õige toitumine koos eakohase laienemisega, toidu piisav rikastamine, eakohase hoolduse ja režiimi korraldamine ning rahhiidi ennetamine. Suur tähtsus on rahhiidi, aneemia, hingamisteede, seedetrakti, neerude ja endokriinsete haiguste varajane diagnoosimine ja õige ravi. Alatoitluse ennetamise oluliseks elemendiks on ka meetmed, mis on suunatud loote tervise sünnieelsele kaitsele.