Õla nihestuse ravi pärast ravimi vähendamist. Mis on õlaliigese (õla) nihestus ja milliseid protseduure kasutatakse selle raviks. Liigeste vähendamise meetodid haiglas
Õla nihestus on üsna tõsine ja tavaliselt pöörduv liigesevigastus. Vigastus nõuab kiiret ja kvalifitseeritud arstiabi. Sõltuvalt patoloogia tüübist, nihke põhjusest ja retseptist, samuti tüsistuste olemasolust või puudumisest koostatakse arstiabi taktika ja edasine ravi kodus. Kvalifitseeritud abi osutamisega viivitamine võib põhjustada õlaliigese kroonilise või harjumuspärase nihestuse, mis nõuab operatsiooni.
Meditsiinilise statistika kohaselt on õla pea nihestus üsna tavaline. See on tingitud liigese anatoomilisest struktuurist. Kuna liigend on oma konfiguratsioonis sfääriline, on see mõeldud liikumiste tegemiseks erinevates tasapindades, mis on selle ebastabiilsuse põhjuseks.
Esialgu jagunevad õlgade nihestused kaasasündinud ja omandatud.
Kaasasündinud õlaliigese kõrvalekalded on aeg-ajalt ja neid seostatakse tavaliselt imikutel puusaliigese düsplaasiaga. Sünnituse ajal saab laps sünnivigastuse, mille korral kukub õlavarreluu pea liigesekotist välja. Kaasasündinud nihete tuvastamine ja ravi toimub tavaliselt sünnitustoas kohe pärast lapse sündi.
Õla omandatud nihestus on palju tavalisem. See moodustab 80–85% kõigist selle liigese kahjustustest. Patoloogia jaguneb kahte tüüpi:
- Traumaatiline dislokatsioon.
- Mittetraumaatiline (harjumuspärane) nihestus.
Õla pea nihutamise suunas on:
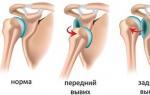
- eesmine nihestus, mille korral õlavarreluu pea ulatub ette (kõige sagedamini);
- tagumine dislokatsioon moodustub siis, kui pea läheb tagasi;
- alumine nihestus, kui pea liigub alla.

Lisaks on vigastused jaotatud aegumise järgi:
- äge (3 päeva alates kahjustuse hetkest);
- alaäge (4 nädalat pärast dislokatsiooni kuupäeva);
- krooniline (rohkem kui kuu pärast vigastust).
Lastel registreeritakse õlaliigese subluksatsioon kõige sagedamini sidemete venitamisel, kuid liiges jääb liigesekotti fikseerituks. Sellist nihkumist on tavaliselt lihtne vähendada, seega pole tavaliselt negatiivseid tagajärgi.
Igasugune õla vigastus, millega kaasneb valu, turse ja liigese konfiguratsiooni muutused, nõuab kiiret arstiabi.
Subluksatsioon ja harjumuspärane nihestus
Meditsiinipraktikas esineb sageli lisaks dislokatsioonile veel kahte tüüpi liigeste nihkumist:
- subluksatsioon;
- harjumuspärane nihestus.
Subluksatsioon
Subluksatsiooni ei iseloomusta mitte pea täielik väljumine liigesekotist, vaid ainult kerge nihe küljele. Sellise patoloogiaga ei kaasne sidemete ja kõõluste rebend ega luude murd. Liigese jõudlus säilib osaliselt ja taastub kiiresti pärast vähendamist.
Kui luu pea tuleb perioodiliselt liigesekapslist välja ilma nähtava traumaatilise kahjustuseta, nimetatakse seda seisundit õla harjumuspäraseks nihestuseks. Nihutamine võib toimuda käte ringikujulise pöörlemise või jäseme lihtsa ülestõstmisega.
Reeglina tekib see patoloogia mitmesuguste vigastuste enneaegse või ebaõige ravi taustal, mis põhjustab sidemete nõrgenemist ja liigese ebastabiilsust. Lisaks võivad liigese prolapsi põhjuseks saada struktuursed iseärasused: liigesekoti ja õlavarreluu pea suuruse mittevastavus, liiga venitatud kapsel või periartikulaarsete lihaste nõrkus. 
Sageli täheldatakse õlapea libisemist sportlastel või inimestel, kes teevad monotoonseid, monotoonseid käeliigutusi. Sellistel patsientidel diagnoositakse parema õlaliigese kahjustusi palju sagedamini kui vasaku. Inimene saab liigest ise reguleerida, tõmmates kätt alla või liigutades kätt küljele. Kuid ilma piisava ravita tekib liigeste nihkumine üha sagedamini, omandades patoloogilise iseloomu.
Hariliku nihestuse ravi edasilükkamine on väga ohtlik. Iga pea prolapsi ja sellele järgneva vähenemisega kahjustatakse kõhrekoe, mis viib artroosi tekkeni.
Reeglina ei allu harjumuspärane nihestus konservatiivsele ravile. Seetõttu pakutakse patsiendile kirurgilist operatsiooni.
Õla nihestuse sümptomid
Vaatamata õlaliigese nihke mitmekesisusele on nende sümptomid praktiliselt samad. Teatud erinevust sümptomites täheldatakse ainult nihestuse ägedate ja krooniliste vormide korral.
Ägedat vigastust iseloomustab järgmine kliiniline pilt:

Krooniliste (krooniliste) nihestuste puhul on iseloomulik sidekoe intrakavitaarne vohamine, mis täidab liigesekotti ja selle läheduses asuvaid piirkondi. Õlalihased atroofeeruvad ja lakkavad oma funktsiooni täitmast. Liigese esmane nihe on alati väga valus, sest sidemed ja liigesekott on rebenenud. Korduvate vigastuste korral esineb kerge ebamugavustunne õla piirkonnas, väline deformatsioon ja piiratud liikumine kahjustatud liigeses.
Vana nihestust on väga raske parandada, kuna liigeseõõnde sisse kasvanud sidekude takistab õlavarreluu pea vaba tagasipöördumist normaalsesse asendisse. Sel juhul on vajalik kirurgiline sekkumine.
Diagnoos ja esmaabi õla nihestuse korral
Diagnostilised meetmed algavad anamneesi kogumisega, seejärel viiakse läbi kannatanu läbivaatus ja koostatakse haiguslugu. Seejärel määratakse patsiendile diagnoosi selgitamiseks ja luumurdude välistamiseks kahes projektsioonis röntgenülesvõte. Sidemete ja kõõluste kahjustuse määra kindlaksmääramiseks tehakse arvuti- või magnetresonantstomograafia.
Esmaabi
Esmaabi andmiseks on vaja vigastatud käsi koheselt fikseerida, painutades seda küünarnukist ja kinnitades sidemega. Kannatanu tuleb võimalikult kiiresti eriarstiabi saamiseks viia meditsiiniasutusse. Oma õla reguleerimine on rangelt keelatud. 
Enne haiglasse transportimist tuleb patsiendile anda anesteetikumi ja koheselt kahjustatud kohale külma panna (jääpulk, külm kompress või jääveega soojenduspadi).
Õlaliigese nihestuse ravimeetodid, taastusravi kodus
Terapeutiliste meetmete peamine eesmärk on taastada liigeste struktuur ja jõudlus. See saavutatakse järgmiste tegevuste kaudu:
- liigeste fikseerimine;
- dislokatsiooni vähendamine, sealhulgas kirurgilise operatsiooni abil;
- täielik taastusravi.
Vähendamist teostab ainult kvalifitseeritud spetsialist haiglas pärast diagnostilisi meetmeid ja kohaliku või üldanesteesia kasutamist.
Konservatiivne ravi
Konservatiivne ravi hõlmab mitut tüüpi vähendamist. Lisaks protseduurile on:

Kõik need tegevused tehakse pärast vähendamise protseduuri kodus.
Tänapäeval on suletud liigeste vähendamise mitut tüüpi. Nagu iga väiksemat operatsiooni, peaks seda tegema traumatoloog või spetsialistide meeskond. Järgmised meetodid on kõige tõhusamad ja vähem traumaatilised:
- Kocheri meetod;
- vähendamine vastavalt Dzhanilidze meetodile;
- Hippokratese meetod;
- Mukhin-Mota tehnika (kasutatakse igat tüüpi nihke jaoks).
Traumatoloog teeb vähendamist, kuni kostab klõpsatust. See viitab sellele, et õlapea sisenes glenoidi õõnsusse. Vähendatud liiges tuleb immobiliseerida tiheda sideme või ortoosiga. 
Sekkumine toimub anestesioloogi kohustusliku järelevalve all. Lihtsaim ja tõhusaim anesteesia viis on tehnika, mille on välja pakkunud V.A. Meshkov.
Kui patsiendil on diagnoositud harjumuspärane nihestus või sellega kaasnev luumurd, on ette nähtud kirurgiline operatsioon. Õlavarreluu traumaatilise nihke korral hõlmab sekkumine nihestuse kõrvaldamist, kahjustatud kudede kokkuõmblemist ja luude ühendamist. Seejärel kantakse kahjustatud liigesele kips, koostatakse terapeutiliste meetmete kava rehabilitatsiooniperioodiks.
Liigeste struktuuri ja stabiilsuse taastamiseks harjumuspärase nihestuse diagnoosimisel kasutatakse Bankart operatsiooni. Protseduur viiakse läbi atroskoobi abil. Sekkumise käigus eemaldab kirurg kahjustatud koed, vajadusel õmbleb liigesekapsli. 
Spetsialistide seas on väga populaarsed liigeseväline plastiline kirurgia ning periartikulaarsete lihaste sidemete ja kõõluste tugevdamine. Ravi käigus tugevdatakse õlapead füsioloogilises asendis, et vältida selle hilisemat nihkumist.
Teine levinud kirurgilise sekkumise meetod on Andina pakutud Edeni meetod või selle variant. Protseduuri käigus antakse õlapealsele uus kuju, mis maksimeerib selle fikseerimist liigesekotis.
Kõik käsitletavad operatsioonitüübid ja nende modifikatsioonid põhjustavad kõige vähem tüsistusi.
Ravi kodus
Kodusest ravist rääkides tähendab see pärast vähendamist kodus läbi viidud meetmete komplekti, mille eesmärk on liigese efektiivsuse taastamine. Kõik tegevused viiakse läbi ainult raviarsti ettekirjutusel ja tema järelevalve all. Pole paha konservatiivne ravi täienduseks.
Taastumisperiood on jagatud mitmeks etapiks, millest igaühe jaoks on välja töötatud sobivad ravimeetmed.
Esimene aste
Periood algab 21 päeva pärast vähendamist ja ei kesta kauem kui kolm kuud. Selle aja jooksul paranevad kahjustatud koed ja liigesekapsli ja kõhre huule piirkonda tekivad armid.
Taastusravi esimeses etapis määratakse patsiendile lihtsad soojendusliigutused randmeliigeses ja kahjustatud jäseme käe liigestes, külmad kompressid kahjustatud piirkonnale, valuvaigistite ja põletikuvastaste ravimite võtmine, elektroforeesi seansid novokaiiniga. kahjustatud õlapiirkond.
Taastumise teine etapp
See periood kestab 1-1,5 kuud ja sisaldab õla kergeid soojendusliigutusi erinevates suundades. Valu ilmnemisel tuleb kõik harjutused katkestada ja puhata 2-3 päeva. Pärast võimlemist kantakse liigesepiirkonnale külm kompress.
Töövõime kiiremaks taastumiseks määratakse patsiendile füsioteraapia seansid: magnetoteraapia, UHF, elektroforees valuvaigistite ja põletikuvastaste ravimitega.
Kolmas etapp algab 4–5 kuud pärast konservatiivset või kirurgilist sekkumist. Sel ajal on patsiendil lubatud suurendada käe koormust. Saate teostada jäseme sujuvat röövimist küljele, õla ettevaatlikku ringikujulist pööramist. 
Taastusravi hilisemas etapis peaks see hõlmama mitmesuguseid käte liigutusi kõikidel tasapindadel. Treeningut on kõige parem teha 10-15 minutit mitu korda päevas. Lihaste ja kõõluste tugevnedes on patsiendil lubatud koormuse suurendamiseks kasutada hantleid. Spordivarustus aitab taastada lihasjõudu ja sidemete elastsust.
Terapeutiline võimlemine on rehabilitatsiooniperioodil vajalik meede. See aitab taastada kõhre- ja lihaskoe vereringet ja toitumist.
Arsti soovituste hoolikas järgimine võimaldab patsiendil täielikult taastuda hiljemalt kuus kuud pärast vigastust ega karda õlaliigese uuesti nihkumist. Pädev kodune ravi on mõeldud selliste tõsiste tüsistuste nagu artroos, artriit ärahoidmiseks ja ka võimalike liigesekontraktuuride kõrvaldamiseks.
Juhtub nii, et kõige tavalisem nihestus, millega inimene silmitsi seisab, on õla nihestus. Ning suvepuhkuse ja aktiivse looduses lõbutsemise eel tasub meeles pidada, mida tuleb õla nihestuse korral teha ja mida mitte mingil juhul teha.
Kuidas kodus õlad üles ehitada
Miks õlg "välja lendab"? Sest loodus, pakkudes õlaliigese liikuvust, ohverdas oma jõu. Suur õlavarreluu pea asetatakse liigese väga madalasse õõnsusse (kapslisse) ning neid seal hoidvaid sidemeid on vähe ja need on nõrgad. Seetõttu hüppab küljele sirutatud käele kukkudes (jalgpall, võrkpall, liigne alkoholisõltuvus - põhjuseid on palju) õlapea lihtsalt liigeseõõnest välja.
Kui see juhtus, sõltub teie käe saatus nüüd sellest, millist esmaabi teile osutati. Kui pärast filmide vaatamist üritab keegi teie kätt tõmblema, püüdes liigendit oma kohale tagasi viia, ajage see kõigi ülejäänud jäsemetega endast eemale, viimase abinõuna - põgenege. Vastasel juhul on oht saada juba juhtunust hullem vigastus – rebenevad mitte ainult sidemed, kõõlused, vaid ka närvid ja veresooned.
Seega on parem reegleid järgida.
Reegel esimene (abi osutamine kohapeal)
Kinnitage liiges sideme või lahasega ja minge kohe kiirabisse või haiglasse. Seal tuleks luukahjustuse välistamiseks või kinnitamiseks teha röntgen. Seejärel tehakse kohaliku tuimestuse all nihestuse õrn vähendamine ja 3 nädalaks paigaldatakse kipsilahas. See on vajalik pehmete kudede rebendite paranemiseks.
Splinti on võimatu iseseisvalt ennetähtaegselt eemaldada, isegi kui miski ei valuta, ja veelgi enam, te ei saa hakata liigest aeglaselt “välja töötama”. Selle tulemusena ei pea habras kapsel ja sidemed koormusele vastu ja saate teise nihestuse. Aja jooksul muutub liiges nii lahti, et nihestus muutub esmasest harjumuspäraseks. Õlg lendab välja mantli selga pannes ja isegi voodis küljelt küljele keerates. Ja harjumuspärast dislokatsiooni on võimalik ravida ainult kirurgiliselt.
Reegel kaks (liikumatus 3 nädalat)
Kui teie liiges on lahasega immobiliseeritud (immobiliseeritud), hakake kohe tegema isomeetrilisi harjutusi (liigest liigutamata) õlaliigest ümbritsevatele lihastele. Suru lahase küünarnuki painutus vastu seina või teise käe randmele. Iga pinge kestab algul 1-2 sekundit, kuid järk-järgult pikeneb see aeg 6-8 sekundini. Korda kuni väsimuseni 2-3 korda päevas.
Pärast lahase eemaldamist on kõige parem läbida kompleksne taastusravi kuur - käelihaste elektriline stimulatsioon, massaaž, ravivõimlemine, harjutused vees). Kui seda ei tehta, siis korduv nihestus ja pärast seda tavaline nihestus ei pane sind ootama.
Kolmas reegel (täielik rehabilitatsioon)
Taastusravi eesmärk ei ole mitte ainult liigese liikuvuse taastamine, vaid ka uuesti nihestuste vältimine. Spetsiaalsete harjutuste abil tugevdamiseks vajate kogu käe lihaste kompleksi. Üldiselt on mõttetu piirduda ainult kõigile tuntud biitsepsi, triitsepsi ja deltalihaste tugevdamisega, see rebeneb seal, kus on peenike.
Peamine roll õlaliigese stabiliseerimisel ei kuulu ju mitte suurtele lihastele, vaid väikestele rotaatorlihastele, mis pööravad õlga sisse ja välja. Nende kõõlused punuvad õlaliigese ümber perimeetri. Seega on kõige parem kulutada raha heale taastusraviarstile heas keskuses ja siis mitte teada, kuidas raha säästa ja külastada perioodiliselt kliiniku traumaosakonda.
Täname teid abi eest materjali ettevalmistamisel. Moskva spordimeditsiini teadusliku ja praktilise keskuse taastusravi osakond Mark Gershburg.
Õlaliigese nihestuse korral võib arst määrata CT-skanni järgmistel juhtudel:
- kui radiograafia ei määra täpselt liigesekahjustuse ulatust;
- kui kahtlustatakse õlavarreluu või abaluu murru, mida tavapärasel röntgenpildil ei kuvata;
- õla veresoonte kahjustuse kahtlusega ( CT kontrastiga);
- õlaoperatsiooni planeerimisel.
Magnetresonantstomograafia ( MRI)
Magnetresonantstomograafia on kaasaegne ülitäpne meetod keha siseorganite ja kudede uurimiseks, mida peetakse inimesele täiesti ohutuks ja kahjutuks. Protseduur ise on identne kompuutertomograafiaga, kuid erinevalt CT-st, kus pildi saamiseks kasutatakse röntgenikiirgust, kasutatakse MRT-s tuumamagnetresonantsi efekti, mis võimaldab saada täpsemaid pilte pehmetest kudedest, sidemetest, kõhre pindadest, liigesekapslid, veresooned. Peamine eelis CT ees on kiirguse täielik puudumine, seega on MRI ainus vastunäidustus metallosade olemasolu patsiendi kehas ( implantaadid, metallikillud pärast vigastusi).Näidustused MRT-ks koos õlaliigese nihestusega:
- tavapärase radiograafia tulemuste selgitamine CT vastunäidustuste olemasolul;
- CT-st saadud kahtlased andmed;
- periartikulaarsete kudede kahjustuse mahu määramine ( liigesekapsli, sidemete, lihaste rebend);
- õla veresoonte kokkusurumise diagnoosimiseks ( kontrasti pole vaja).
Ultraheli ( ultraheli) õlaliiges
Ultraheli on kaasaegne ohutu uurimismeetod, mis põhineb ultrahelilainete kasutamisel. See uuring tellitakse tavaliselt siis, kui kahtlustatakse vedeliku kogunemist ( veri) õlaliigese õõnsuses. Ultraheli andmete põhjal saab aga määrata ka periartikulaarsete kudede kahjustuse olemust ( kapsli, sidemete, lihaste rebendid) ja ultraheli kasutamisel Doppleri režiimis ( režiim, mis võimaldab hinnata verevoolu kiirust ja kvaliteeti) saab määrata õlasoonte olemasolu ja kokkusurumisastet.Esmaabi õlaliigese nihestuse kahtluse korral
 Esmaabi õla nihestuse kahtluse korral peaks olema kahjustatud liigese piirkonna liigutuste piiramine, traumaatilise teguri kõrvaldamine ja õigeaegne arstiabi otsimine.
Esmaabi õla nihestuse kahtluse korral peaks olema kahjustatud liigese piirkonna liigutuste piiramine, traumaatilise teguri kõrvaldamine ja õigeaegne arstiabi otsimine. Kui kahtlustatakse õla nihestust, tuleb järgida järgmisi samme:
- tagada liigese täielik puhkus ( peatada igasugune liikumine);
- pane jääd või muud külma ( vähendab põletikku ja kudede turset);
- kutsu kiirabi.
Kas ma pean kiirabi kutsuma?
Kui kahtlustate õlaliigese nihestust, on soovitatav kutsuda kiirabi, sest esiteks saab kiirabiarst kannatanu valu leevendada ja teiseks võib see kõrvaldada mõned tõsised tüsistused. Kui aga närvide või veresoonte kahjustuse tunnuseid pole, saab hakkama ka kiirabi kutsumata. Siiski tuleb mõista, et dislokatsiooni ravi saab läbi viia ainult meditsiiniasutuses ja ainult kvalifitseeritud personal. Seega, kui pärast liigese nihestuse põhjustanud vigastust on patsiendi seisund stabiilne ja kiirabi ei kutsutud, tuleb esimesel võimalusel pöörduda kohaliku traumapunkti. Tuleb meeles pidada, et mida varem nihestus väheneb, seda suurem on võimalus liigese funktsiooni täielikuks taastamiseks.Milline on patsiendi jaoks parim asend?
Kannatanu peab pakkuma kahjustatud liigesele maksimaalset puhkust. See saavutatakse vaba ülemise jäseme paigutamisega röövimisasendisse ( tagumise dislokatsiooni adduktsioon). Samal ajal on küünarvars küünarnuki kõrgusel painutatud ja toetub vastu keha külge surutud rullikule. Sel juhul on täieliku liikumatuse tagamiseks soovitatav kasutada kätt toetavat sidet ( kolmnurkrätt, millesse asetatakse küünarvars ja mis seotakse ümber kaela).Vigastatud õlale või vabale ülajäsemele ei ole soovitatav toetuda ega sellele toetuda, kuna see võib esile kutsuda liigesepindade veelgi suurema nihke, sidemeaparaadi rebenemise ja veresoonte kimbu kahjustuse.
Kas valuvaigisteid on vaja anda?
Ravimite isemanustamine ei ole soovitatav, kuid kui kiiret arstiabi ei ole võimalik saada, võib ohver võtta valuvaigisteid, vähendades seeläbi negatiivseid valukogemusi. Enamasti tuleks kasutada mittesteroidseid põletikuvastaseid ravimeid, mis oma toime tõttu teatud bioloogiliselt aktiivsete ainete sünteesile võivad vähendada valu intensiivsust.Võite võtta järgmisi ravimeid:
- paratsetamool annuses 500-1000 mg ( üks või kaks tabletti);
- diklofenak päevases annuses 75–150 mg;
- ketorolak annuses 10-30 mg;
- ibuprofeen päevases annuses kuni 1200–2400 mg.
Õla nihestuse ravi

Kuidas nihestus väheneb?
Nihestatud õla vähendamiseks on rohkem kui 50 võimalust. Olenemata valitud vähendamise tehnikast vajab patsient sedatsiooni ( ravimi sedatsioon) ja anesteesia, mis saavutatakse 1-2 ml 2% promedooli lahuse intramuskulaarse ja 20-50 ml 1% novokaiini lahuse intraartikulaarse süstimisega. Tänu nende ravimite toimele saavutatakse lihaste osaline lõdvestumine, mis hõlbustab vähendamist ja välistab kõõluste ja lihaste kahjustamise ohu.Traumapraktikas kasutatakse õla dislokatsiooni vähendamiseks järgmisi meetodeid:
- Vähendamine Dzhanelidze järgi. Klassikaline Janelidze meetod põhineb lihaste järkjärgulisel lõdvestamisel. See on kõige vähem traumaatiline ja seetõttu kaasaegses traumatoloogias eelistatuim. Patsient asetatakse lamavasse asendisse tasasele horisontaalsele pinnale ( diivan, laud), nii et nihestatud jäse ripub laua servast alla. Abaluu alla asetatakse liivakott või rätik, et tagada selle tihedam sobivus pinnale. Patsiendi pead hoiab assistent, kuid saate ka ilma temata hakkama, asetades kannatanu pea väikesele lauale, öökapile või spetsiaalsele Trubnikovi statiivile. Umbes 15-25 minuti pärast lõdvestab novokaiini blokaad õlavöötme lihaseid ja raskusjõu mõjul läheneb õlavarreluu pea abaluu glenoidi õõnsusele. Mõnel juhul võib vähenemine toimuda iseenesest. Kui seda ei juhtu, võtab traumatoloog asendi patsiendi ees, painutab rippuvat kätt küünarliiges 90 kraadise nurga all, ühe käega surub küünarnuki kõveruse piirkonnas küünarvarre alla, samas kui teise käega, kattes patsiendi küünarvarre käes, pöörleb õlaliigeses väljapoole ja seejärel sissepoole. Vähendamise hetkega kaasneb iseloomulik klõps.
- Vähendamine Kocheri järgi. See meetod on traumaatilisem kui eelmine ja seda kasutatakse õla eesmise nihestuse korral füüsiliselt tugevatel inimestel, kellel on aegunud nihestused. Patsient on lamavas asendis. Traumatoloog haarab jäsemest randmeliigeses õla alumisest kolmandikust, painutab seda küünarliigesest 90 kraadise nurga alla ja teostab tõmbejõudu piki õla telge, viies jäseme kehasse. Assistent fikseerib sel ajal patsiendi õlavöötme. Säilitades veojõu piki õla telge, viib traumatoloog küünarnuki võimalikult ette ja mediaalselt ning seejärel pöörab jäseme asendit muutmata õla sissepoole, samal ajal kui vigastatud jäseme käsi liigub tervele. õlaliiges ja küünarvars asetseb rinnal. Dislokatsiooni vähendamisel on tunda iseloomulikku klõpsatust. Pärast seda kantakse rippuva sidemega ja marli rulliga kipslahas. Pärast lahase eemaldamist määratakse patsiendile füsioteraapia harjutuste kompleks, et taastada liigesekotti fikseerivate lihaste toon.
- Vähendamine Hippokratese järgi. Seda meetodit peetakse koos Cooperi meetodiga kõige iidsemaks ja lihtsamaks. Patsient on lamavas asendis. Traumatoloog istub või seisab näoga patsiendi poole nihestuse poolelt ja haarab kahe käega randmeliigese piirkonnast küünarvarrest. Arst asetab oma lahtise jala kanna, mis kannab sama nime kui kannatanu nihestunud käsi, kaenlasse ja surub sellesse nihkunud õlavarreluu pead, sirutades samal ajal kätt piki telge. Nihkunud õlavarreluu pea taandatakse liigeseõõnde. Veojõud ( pinget) tehakse mööda keha.
- Cooperi meetod. Patsient on istuvas asendis taburetil või madalal toolil. Jala samale taburetile või toolile pannes asetab traumatoloog põlve kaenlasse, nihestatud käsi haaratakse mõlema käega randmepiirkonnast, õlg tõmmatakse samaaegselt alla ja nihestunud õlavarreluu pea lükatakse õlavarreluu nihestusse. põlve.
- Chaklini meetod. Patsient on lamavas asendis, traumatoloog haarab ühe käega eelpainutatud küünarvarre välimisest kolmandikust ning röövib ja tõmbab jäseme piki selle telge, teise käega avaldatakse survet õlavarreluu pähe kaenlaaluses. fossa.
- Shulyak meetod. Tootsid kaks traumatoloogi. Patsient on lamavas asendis. Esimene neist toetub küünarvarre vastu rindkere külgpinda nii, et rusikas vaatab aksillaarpiirkonda ja puutub kokku õlavarreluu nihestatud peaga ning teine traumatoloog teostab tõmbejõudu, tuues käe kehale. Pea rõhutamine rusikas ja jäseme kokkutõmbamine loob hoova, mis soodustab vähendamist.
Kas ma pean käe pärast vähendamist liikumatuks muutma?
Pärast 3-nädalast vähendamist on vajalik immobiliseerimine ( immobiliseerimine) vigastatud jäseme, et minimeerida liikumist kahjustatud liigeses ja tagada seeläbi täielik puhkus ning optimaalsed tingimused paranemiseks ja taastumiseks. Ilma korraliku immobiliseerimiseta võib liigesekapsli ja sidemete aparatuuri paranemisprotsess häirida, mis on täis harjumuspäraste nihestuste teket.Kaasnevate õlavarreluu, rangluu või abaluu murdude korral võib osutuda vajalikuks palju pikem immobiliseerimine ( 2-3 nädalat kuni mitu kuud), mis sõltub luumurru tüübist, luufragmentide nihkumise astmest ja ka nende fragmentide võrdlemise viisist ( kirurgiline või konservatiivne).
Õlaliigese nihestuse kirurgiline ravi
Kirurgilise sekkumise peamine näidustus on õlavarreluu pea harjumuspärase nihestuse või kroonilise ebastabiilsuse teke. Seoses korduvate ja harjumuspäraste nihestustega venib liigeskapsel, ilmneb hüpermobiilsus ja ebastabiilsus. Kapslisse moodustunud taskud muutuvad harjumuspärasteks kohtadeks, kus õlapea ära libiseb.Kirurgilisel ravil on järgmised eesmärgid:
- sidemete aparatuuri taastamine ja tugevdamine;
- abaluu liigeseõõne võrdlus õlavarreluu peaga;
- õla harjumuspärase nihestuse kõrvaldamine.
- Operatsioon Turner. Turneri operatsioon on minimaalselt invasiivne operatsioon, st see viiakse läbi spetsiaalse optilise instrumendi ja mitme väikese manipulaatori sisestamisega liigesepiirkonda läbi mitme väikese nahalõike. Operatsiooni mõte on kapsli elliptilise klapi väljalõikamine alumise pooluse piirkonnas, millele järgneb liigesekapsli tihe õmblemine. Operatsiooni teeb keeruliseks neurovaskulaarse kimbu lähedus. Selle operatsiooni peamine eelis on pehmete kudede minimaalne vigastus, suhteliselt väike kosmeetiline defekt ( sisselõike piirkonda moodustub väike vaevumärgatav arm) ja kiire taastumine pärast sekkumist.
- Operatsioon Putti. Putti operatsioon on traumaatilisem kui Turneri operatsioon, kuid seda kasutatakse vajaliku varustuse puudumisel, samuti laiema juurdepääsu vajaduse korral kaasnevate vigastuste korral. Selle sekkumisega tehakse õlaliigesele juurdepääsuks T-kujuline sisselõige, millele järgneb mitmete lihaste dissektsioon. Operatsiooni ajal õmmeldakse kapsel, mis tugevdab seda oluliselt. Operatsioon on äärmiselt traumaatiline ja nõuab pikka taastumisperioodi.
- Operatsioon Boychev. Boytševi operatsioon sarnaneb paljuski Putti operatsiooniga. See hõlmab ka laia T-kujulist naha sisselõiget, millele järgneb selle all olevate lihaste dissektsioon. Kuid selle sekkumise korral õmmeldakse liigesekapsel pärast väikese kolmnurkse fragmendi esialgset eemaldamist - see võimaldab kapsli paksust mitte suurendada.
- Operatsioon Bankart. Bankart operatsioon on minimaalselt invasiivne operatsioon, mille käigus sisestatakse liigeseõõnde spetsiaalne instrument ( artroskoop), mis stabiliseerib õlaliigese. Tänu sellele sekkumisele on võimalik saavutada mitmete tegurite terviklik kõrvaldamine, mis viivad õlavarreluu pea dislokatsiooni ja taastumiseni võimalikult lühikese aja jooksul. Kuid vajaliku varustuse ja arstide piisava kvalifikatsiooni puudumise tõttu ei kasutata seda operatsiooni tänapäevases traumatoloogias laialdaselt.
Terapeutilised harjutused pärast nihestuse vähendamist
Vahetult pärast nihestuse vähendamist 4-6 nädala jooksul on näidustatud õlaliigese immobiliseerimine spetsiaalse sidemega ( Deso side). Sel ajal tuleks vältida liigutusi õlaliigeses, kuid selleks, et vältida käe lihaste atroofiat ja parandada vereringet vastavas piirkonnas, on soovitatav teha kergeid harjutusi randme liigutusega.Kuu aja jooksul pärast nihestuse vähendamist on soovitatav harjutada järgmisi harjutusi:
- harja pöörlemine;
- surudes sõrmed koormata rusikasse ( harjutused randme laiendajaga võivad immobiliseerimisrežiimi rikkumisega esile kutsuda õlapiirkonna lihaste kokkutõmbeid);
- õlalihaste staatiline kontraktsioon ( biitsepsi, õla triitsepsi lihaste ja ka deltalihase lühike pinge parandab vereringet ja hoiab toonust).
4–6 nädalat pärast nihestuse vähendamist on soovitatav teha järgmisi harjutusi:
- liigese paindumine ( õlgade ettepoole liikumine);
- liigese pikendamine ( selja õlgade liikumine).
Neid võimlemisharjutusi tuleks korrata 5-6 korda päevas pool tundi aeglases tempos. See võimaldab taastada liigese funktsiooni kõige säästlikumal ja optimaalsemal režiimil ning tagada sidemeaparaadi kõige täielikuma taastamise.
5-7 nädalat pärast nihestuse vähendamist eemaldatakse immobiliseeriv side täielikult. Selles etapis on ravivõimlemise tähtsus äärmiselt suur, kuna õigesti valitud harjutused võimaldavad taastada liigeste liikuvuse ilma liigesekapsli, lihaste ja sidemete kahjustamiseta.
Terapeutiliste harjutuste ülesanne liigeste taastumise perioodil on:
- õlaliigese liikumisulatuse taastamine;
- lihasstruktuuride tugevdamine;
- adhesioonide kõrvaldamine;
- liigeste stabiliseerimine;
- liigesekapsli elastsuse taastamine.
- õla aktiivne röövimine ja adduktsioon;
- õla välimine ja sisemine pöörlemine.
Füsioteraapia pärast nihestuse vähendamist
Füsioteraapia on meetmete kogum, mille eesmärk on liigese struktuuri ja funktsiooni taastamine ning selle stabiliseerimine, mis põhinevad erinevatel füüsilise mõju meetoditel.Füüsiliste tegurite mõjul ( soojus, alalis- või vahelduv elektrivool, ultraheli, magnetväli jne.) saavutada erinevaid raviefekte, mis ühel või teisel määral aitavad kaasa paranemise ja taastumise kiirendamisele.
Füsioteraapial on järgmised mõjud:
- kõrvaldada kudede turse;
- vähendada valu intensiivsust;
- soodustab verehüüvete resorptsiooni;
- parandada kohalikku vereringet;
- parandada kudede hapnikuga küllastumist;
- aktiveerida keha kaitsevarusid;
- kiirendada taastumist ja paranemist;
- hõlbustada ravimite kohaletoimetamist kahjustatud piirkonda.
Füsioteraapia, mida kasutatakse õla nihestuse raviks
| Menetluse tüüp | Terapeutilise toime mehhanism | Vastunäidustused | Ravi kestus |
| Kõrge intensiivsusega impulssmagnetteraapia | Mõju põhineb bioloogiliste molekulide pöördemomendi tekkimisel magnetvälja mõjul. See viib rakumembraanide läbilaskvuse muutumiseni, mitmete anaboolsete ja kataboolsete reaktsioonide suurenemiseni, vabade radikaalide oksüdatsiooni intensiivistumiseni. Tulemuseks on märkimisväärne põletikuvastane toime. Tuleb märkida, et seda tüüpi füsioteraapial on kõige tugevam valuvaigistav toime, mis tuvastatakse pärast esimest seanssi ( või esimese kahe või kolme protseduuri ajal). Lisaks stimuleerib magnetoteraapia kahjustatud kudede taastumist, pakkudes väljendunud tervendavat toimet. | Madala vererõhuga, verepatoloogiatega, kalduvusega moodustada verehüübeid, luumurdudega kuni fragmentide stabiliseerumiseni. | 6-10 protseduuri, igaüks 10-15 minutit. |
| Madala intensiivsusega impulssmagnetoteraapia | See põhineb bioloogiliste molekulide elektroonilise potentsiaali muutumisel, mis toob kaasa ainevahetuse kiirenemise, redoksreaktsioonide kiirenemise ja bioloogiliste membraanide läbilaskvuse suurenemise. Antikehade tootmise stimuleerimise tõttu suureneb lokaalne ja üldine kaitsepotentsiaal, stabiliseerub autonoomse närvisüsteemi aktiivsus. Areneb põletikuvastane toime. Kahjustatud piirkonna kudede turse väheneb, kahjustatud piirkondade kasv ja taastumine paraneb. | Verejooksu ajal, madala vererõhuga, metallimplantaatide ja südamestimulaatori juuresolekul. | 10-15 protseduuri pool tundi päevas. |
| diadünaamiline teraapia | See põhineb impulssvoolude mõjul kehale sagedusega 50–100 Hz. Need voolud ärritavad perifeerseid närvilõpmeid, mis põhjustab valusignaalide juhtivuse häireid. Mõju vegetatiivsele ( autonoomne) närvisüsteem viib perifeersete kapillaaride laienemiseni koos paranenud vereringega perifeersete kudede tasemel. Areneb valuvaigistav toime, paraneb märkimisväärselt kohalik vereringe, normaliseeritakse kudede toitumis- ja hingamisprotsessid. Vooludega kokkupuutel toimub skeletilihaste lihaste kokkutõmbumine, mis säilitab selle toonuse. | Naha ja nahaaluse rasvkoe mädaste haiguste esinemisel, verejooksuga, epilepsiaga, südamestimulaatorite juuresolekul. | 9-10 igapäevast seanssi. |
| induktsioontermia | See on meetod kudede mõjutamiseks kõrgsagedusliku magnetvälja abil. Selles väljas tekkivate pöörisvoolude toimel kuumenevad kuded umbes 5–10 cm sügavusele, mis viib selleni, et vastavas piirkonnas paraneb vereringe, paraneb kudede hingamine ja toitumine ning immuunsüsteem normaliseerub. . Tekib valuvaigistav, põletikuvastane toime. Korduva kokkupuute korral kaob lihasspasmid, paraneb skeletilihaste funktsioon. | Pahaloomuliste kasvajate, seedetrakti põletikuliste haiguste, raseduse ajal, samuti tuberkuloosi ja müokardiinfarkti ajal. | 10 protseduuri, igaüks 10-20 minutit. |
| Parafiiniga aplikatsioonid | Need võimaldavad teil kahjustatud kehapiirkondi ühtlaselt ja pikka aega soojendada. See parandab kudede toitumist, normaliseerib vereringet, vähendab turset ja põletikku. | Ägedate nakkus- ja põletikuliste haiguste, neeru- ja verehaiguste, samuti pahaloomuliste kasvajate korral. | 10 protseduuri, igaüks 25-30 minutit. |
| Kohalik krüoteraapia | See põhineb lühiajalisel kokkupuutel külma õhuga ( temperatuur kuni miinus 30 kraadini) vigastatud kehaosal. Selle tulemusena aeglustub lokaalne ainevahetus, väheneb hapnikutarbimine. Sügavamates kudedes tekib refleksreaktsioon, mis on suunatud vastava piirkonna töö normaliseerimisele ja kaitsmisele võimalike kahjustuste eest. Seega kiireneb madala temperatuuri mõjul paranemisprotsess, normaliseerub immuunsus ja paraneb vereringe. | Perifeersete veresoonte haiguste korral, nagu külma mõjul, võib tekkida spasm perifeersete kudede vereringe halvenemisega. Lisaks on see füsioteraapia alla viieaastastele lastele vastunäidustatud. | 10 igapäevast hooldust, millest igaüks võtab aega viis kuni kümme minutit. |
Füsioteraapia protseduurid on üsna tõhus lisaravi meetod, mis võimaldab kiirendada taastumisprotsessi ja suudab kõrvaldada mõned soovimatud sümptomid ilma farmakoloogiliste ravimite kasutamiseta. Siiski tuleb mõista, et nagu kõigil muudel meditsiinilistel protseduuridel ja vahenditel, on füsioteraapial mitmeid kõrvaltoimeid ja vastunäidustusi. Sel põhjusel tuleb need kõik raviarstiga kokku leppida.
Tuleb märkida, et füsioteraapiaga ei saa nihestatud liigest ravida ilma asjakohase vähendamise või operatsioonita. Erinevate füsioteraapia protseduuride kombineerimine ravivõimlemisega võimaldab saavutada kiiret taastumist ja naasta tavapäraste igapäevategevuste juurde.
Vastused korduma kippuvatele küsimustele
Mis on tavaline õla nihestus?
Õla harjumuspärane nihestus on patoloogiline olukord, kus madala intensiivsusega traumaatilise teguri mõjul või õlavöötme enda lihaste kokkutõmbumise tagajärjel tekivad õlaliigeses korduvad nihestused. Teisisõnu, harjumuspärane nihestus on selline õla nihestus, mis hiljem kordub.Õlaliiges on inimkeha kõige liikuvam liiges. Selline liigendus võimaldab liikuda kolmes üksteisega risti asetsevas tasapinnas üsna suure amplituudiga ning tänu ülajäseme vöö mittejäigale ühendusele kehaga suudab vaba jäse sooritada isegi rohkem liigutusi, kui liigend ette annab.
Just õlaliiges on vaba ülemise jäseme liikumise põhielement. Selle struktuuri moodustavad kaks luud ja mitmed sidekoe sidemed, mis oma pinge tõttu stabiliseerivad ja tugevdavad liigest.
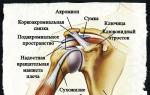
Õlaliigese moodustavad järgmised anatoomilised struktuurid:
- Abaluu. Abaluu külgpinnal on liigesesälk, mille perimeetril on liigeshuul, mis osaleb õlaliigese moodustamises. Kõhrelise liigesehuule tõttu suureneb liigesepinna pindala veidi ilma võimalike liigutusteta. Labrum aitab liigest stabiliseerida, takistades õlavarreluu pea edasi-tagasi libisemist.
- Brachiaalluu.Õlavarreluu pea on sfääriline, tänu millele on see võimeline pöörlema kõigil tasapindadel. Tavaliselt on see kontaktis abaluu liigesesälguga. Õlavarreluu pea pindala on palju suurem kui liigese sälgu pindala, mis võimaldab suurendada liigese liikumisulatust, kuid mis vähendab liigese enda tugevust.
- Liigesekott. Liigesekott on abaluu liigesesälgu ja õla anatoomilise kaela külgpindade vahele venitatud sidekoe kapsel, mis sulgeb liigeseruumi. See säilitab liigese anatoomilise terviklikkuse, pakkudes elastsetele kiududele mõningast pinget ja säilitades liigeses negatiivse rõhu.
- Õla sidemed.Õlaliiges tugevdab suhteliselt väikest arvu sidemeid, mis võimaldab säilitada suurt liikuvust.
Harjumuspärase dislokatsiooniga kaasneb mõnevõrra kehvem kliiniline pilt kui esimesega. Kuid enamikul juhtudel esineb õla deformatsioon koos õlavarreluu pea nihkumisega ette või taha. Valusündroom võib alguses olla tugev, kuid aja jooksul selle intensiivsus väheneb.
Õla harjumuspärase nihestuse ravi on eranditult kirurgiline. See on tingitud asjaolust, et konservatiivsed meetodid ei suuda taastada liigesehuule ja liigesekapsli struktuurset terviklikkust. Kaasaegsed traumatoloogilised operatsioonid võimaldavad seda kirurgilist sekkumist läbi viia ümbritsevate kudede minimaalse kahjustusega. Kuid mõnel juhul on kapsli piisavaks õmblemiseks vajalik liigesepiirkonna lai sisselõige. Kirurgilise sekkumise tüübi valik sõltub suuresti inimtegevuse tüübist, kuna pärast mõnda operatsiooni võib õlaliigese liigutuste ulatus mõnevõrra väheneda.
Kas saate nihestunud õla ise parandada?
Kategooriliselt ei ole soovitatav nihestatud õla iseseisvalt korrigeerida, sest ilma korraliku varustuse, ohvri ettevalmistamise ja vajaliku kvalifikatsioonita võib kahjustada mitmeid suuri veresooni ja närve, samuti võib see põhjustada liigesepindade pöördumatut deformatsiooni. hilisem puue.Õlaliigese nihestuse õigeks vähendamiseks on vaja järgida järgmisi reegleid:
- Liigese uurimine luumurdude suhtes. Sageli kaasneb nihestusega õlaliigeses õlavarreluu, abaluu või rangluu murd. Nende luumurdude esinemine nõuab täiesti erinevat lähenemist ja paljudel juhtudel hõlmab operatsiooni. Ülajäseme luustiku terviklikkuse kontrollimiseks kasutatakse kahes projektsioonis röntgenikiirgust, kompuutertomograafiat ja magnetresonantstomograafiat. Magnetresonantstomograafia võimaldab tuvastada ka liigesekapsli, närvide ja veresoonte, aga ka lihaste kahjustuse astet.
- Ülemise jäseme uurimine närvide ja veresoonte kahjustuste suhtes. See viiakse läbi kliinilise läbivaatuse käigus, tuvastades kaotatud tundlikkusega piirkonnad, samuti võrreldes mõlema käe radiaalarteri pulssi. Samuti viiakse veresoonte uurimine läbi kontrastaine sisseviimisega radiograafia ajal.
- Piisav anesteesia. Valusündroom kutsub esile refleksi lihasspasmi, mis ei võimalda liigest ümber paigutada. Lisaks põhjustab valu kannatanule ebamugavust ja olulisi kannatusi.
- Lihaste lõdvestamine. Lihaslõõgastus saavutatakse lokaalanesteetikumi süstimisega õlavarrepõimikusse ( suurte närvitüvede läbipääsu koht, mis annavad õlavöötme lihastele motoorseid ja sensoorseid impulsse) või üldanesteesia ajal lihaste lõdvestamist põhjustavate ravimite intravenoosse manustamisega.
- Ühine kontroll. Pärast liigese ümberpaigutamist on vaja läbi viia liigesepindade võrdluse õigsuse röntgenkontroll.
Õlaliigese vähendamine kodus on seotud suure liigesekapsli kahjustuse, lihaste, närvide ja veresoonte venitamise ja rebenemise riskiga. Seda protseduuri on vaja läbi viia ainult meditsiiniasutuses. Tuleb mõista, et nihestatud liigese vähendamine tuleb läbi viia esimeste päevade jooksul, vastasel juhul hakkavad liigesepinnad atroofeeruma ja liiges kaotab oma esialgse funktsiooni.
Mis on nihestus? See on õlaliigese täieliku liikumisulatuse teostamise võimatus selles sisalduvate luude liigesepindade kokkupuute puudumise tõttu. Juhtudel, kui luude kokkupuuteala on vähemalt minimaalne, nimetatakse seda vigastust subluksatsiooniks.
Õlaliigese anatoomia: miks tekib nihestus?
Õlaliigese tunnuseks peetakse kõigist inimese luude liigestest kõige täiuslikumat liikumisulatust kõigil võimalikel tasapindadel, mis tuleneb:
- abaluu liigeseõõne suhteliselt tasane ja lai pind, mida piirab ainult spetsiaalne väljaulatuv kõhr (liigesehuul) piki selle servi;
- õlavarreluu pea selge ümar kuju;
- liigesekapsli elastsus, piirates hermeetiliselt liigeseõõnde ümbritsevatest kudedest.
See teeb võimalikuks:
- teostada vuugis pöörlemist erinevates telgedes ja mahtudes;
- õlavarreluu liitmine ja röövimine keha suhtes;
- teostada paindumist ja pikendamist.
Selliste liigutuste tegemise võime tagakülg oli aga õlaliigese suur ebastabiilsus, mis teatud tingimustel viib luude sidepindade eraldumiseni, millele järgneb nihestus.
Randluu (ei kuulu otseselt õlaliigesesse, kuid asub ülalt liigesekapsli vahetus läheduses), samuti õlaliigese eest, ülalt ja tagant kattev sideme- ja lihasaparaat vähendavad järsult ebastabiilsust ja teenivad võimsa kaitsena nihestuse eest väiksemate ja tavaliste koormuste või liigutuste korral.
Õlaliigese nihestuse põhjused
- Ebatavaline liikumisulatus pöörlevas liigeses (ümber telje)
Enamasti tekivad need väliste jõudude mõjul, näiteks siis, kui rasket eset hoitakse käest või kui kätt väänatakse, mida teostab välisjõud.

Kõige sagedamini tekib väljasirutatud käele kukkumisel või otsese löögiga otse õlaliigesesse.
- Rutiinne, korduv, korduv pika aja jooksul päevast päeva liigese piires, millega kaasneb kapsli venitamine.
Neid leidub mõnel elukutsel, mis nõuavad märkimisväärset füüsilist pingutust õlavöötmes. Lisaks on see levinud spordivigastus viskeliigutusi kasutavatel sportlastel, ujujatel ja tennisistidel.
- Liigese kaasasündinud anatoomilised tunnused, mis tagavad liigse liikuvuse
- Abaluu glenoidi õõnsuse muutused lamedama pinna kujul ilma perifeeria piiranguteta liigesehuule kujul (abaluu düsplaasia).
- Abaluu glenoidse lohu alumise kolmandiku alaareng (hüpoplaasia) koos õlaliigese kapsli alaarenguga (ebaküpsusega).
- Abaluu asend on muutunud tagasi või ettepoole kaldumise kujul.
- Pöörleva manseti lihase alaareng ja nõrkus.
- Tugev valu liigeses kohe pärast traumaatilist mõju
See on tingitud:
- kõõluste kapsli kahjustus kogu õlavarreluu pea läbimõõdu ulatuses;
- liigest ümbritsevate sidemete rebend;
- lihasaparaadi kahjustus;
- veresoonte pigistamine või rebend;
- suurte närvide ja selle tundlike otste rikkumine.
Kui nihestus esineb esmakordselt, on valu nii intensiivne, et kannatanu võib iivelduse ja oksendamisega minestada, samuti võib ta kaotada teadvuse.
Valusündroomi raskuse ilminguna võivad hemodünaamilised parameetrid muutuda (vererõhu langus või tõus, pulsi iseloomu muutused).
Korduvate (tavaliste) nihestuste korral, mis reeglina ilmnevad esimese ebapiisava ravi tõttu, on valusündroom juba vähem väljendunud, kui mitte täielikult puududa.
- Liikumise piiramine liigeses
 Kõige sagedamini täheldatakse siis, kui õlavarreluu pea langeb abaluu liigespinna alla (alumine nihestus).
Kõige sagedamini täheldatakse siis, kui õlavarreluu pea langeb abaluu liigespinna alla (alumine nihestus).
Samal ajal ei saa patsient vetruvate liigutuste ja terava valu tõttu kõrvale pandud kätt alla lasta. Teine, terve käsi, toetab seda määratud asendis.
Tagumise ja eesmise dislokatsiooni korral esinevad liikumispiirangud teistel tasapindadel ja erinevates variatsioonides.
- Õlaliigese välimuse muutmine
Õla ümar kuju on kadunud, selle asemele ilmub väike lohk, mille kohal on abaluu korakoidse protsessi eend. Õlavarreluu pea määratakse selle jaoks ebatüüpilises kohas, näiteks kaenlaaluses.
Liigest ümbritsevad pehmed koed muutuvad turseks, nende hemorraagiline immutamine on võimalik (tekivad verevalumid).
Juhtudel, kui õlavarreluu pea riivab suure närvi tüve, tekivad mõned häired ülemise jäseme tundlikkus.
- Paresteesia ("roomamise" tunne).
- Tugev valu piki kogu närvi õlast käeni.
- Käe täielik tundlikkuse puudumine erinevatele stiimulitele.
Need sümptomid võimaldavad suure kindlusega diagnoosida õla nihestust.
Siiski tuleb meeles pidada, et dislokatsioonidega võivad sageli kaasneda luumurrud. Ja kui õlavarreluu murru on lihtne tuvastada nende fragmentide omamoodi “lihvimisega”, mille üle ohver kaebab, siis ei saa abaluu kahjustusi (kõige tavalisem) tuvastada ilma täiendavate uurimismeetoditeta.
Seetõttu on enne arstiabi osutamist (eriti juhtudel, kui nihestus toimus esimest korda) vaja diagnoosi kiirituskinnitust.
- Enamikul juhtudel piisab banaalsest röntgenuuringust.
- Kui kahtlustatakse suurte veresoonte ja närvide kahjustusi, kasutatakse CT-d ja MRI-d.
Esmaabi nihestuse korral
Haiglaravile eelneval etapil on oluline anda kannatanule nõuetekohane esmaabi. See võimaldab tal kergemini taluda transporti ja kaitsta teda liigese ja ümbritsevate kudede võimalike lisakahjustuste eest.
- Ärge muutke jõuga jäseme sundasendit.
- Kui nihestus lubab, siis pärast puuvillase marli rulli kaenlasse sisestamist, jäse fikseeritakse keha külge sidemega. Seda tehakse liigese immobiliseerimiseks.
Kuidas ravida?
Otsuse ravimeetodi kohta teeb spetsialist traumatoloog, kelle juurde on vaja kannatanu toimetada.
Õla nihestuse ravi hõlmab mitmeid samme.
1 . Dislokatsiooni vähendamine
See viiakse läbi nii konservatiivselt kui ka kirurgilise sekkumise abil.
Konservatiivne ravi seisneb nihestuse käsitsi vähendamises.

Operatsiooni ajal toimub liigese fikseerimine füsioloogilises asendis instrumentaalselt (kasutades spetsiaalseid nõelu).
Kirurgilise ravi näidustused on järgmised:
- korduvad uuesti dislokatsioonid;
- keerulised nihestused, millega kaasnevad õlavarreluu ja abaluu peamurrud;
- kroonilised nihestused (kui 2-3 nädala jooksul pärast vigastust ei toimunud manuaalset ravi).
2. Immobiliseerimine
See viiakse läbi pärast nihestuse vähendamist liigese täiendava fikseerimise teel spetsiaalsete sidemete või kipssidemetega.
Keskmine immobiliseerimise kestus on 3-6 nädalat.
3. Narkootikumide ravi
See seisneb põletikuvastaste ja valuvaigistite (otrofeen, ibuprofeen, pentalgiin jne), samuti kohalike vereringet parandavate ja turset leevendavate ravimite võtmises.
Ravimid on piiratud kolme kuni nelja päevaga pärast nihestuse vähendamist.
4. Kahjustatud õlaliigese taastamine (rehabilitatsioon) ja tervise säilitamine
See viiakse läbi füsioteraapia, füsioteraapia ja massaaži meetoditega kombineeritult, võttes arvesse vigastuse individuaalseid omadusi.
Taastusravi algab juba immobilisatsiooni esimestel päevadel vigastatud käe lihaste aktiveerimisega, et need säilitaksid oma funktsionaalsuse kuni sideme eemaldamiseni.
- Esimesed harjutused on ette nähtud käe sõrmedele ja randmeliigesele.
- Järgmine samm on mõju liigesele endale, liigesekotile ja seda katvatele lihastele. Nende tegevuste eesmärk on lõdvestada lihaseid, mis olid esmakordselt pärast sideme eemaldamist spasmilised, ning parandada liigese liikuvust õrna koormuse ja spetsiaalse programmi järgi massaaži abil.
Harjutustes kasutatakse lisaobjekte - pall, kepp, hantlid. See periood kestab kuni kolm kuud alates vigastuse hetkest.
Liigese täielik taastamine eelmiste koormuste saamise võimalusega on täiesti teostatav kuus kuud pärast nihestuse vähendamist.
 Iseseisev (või kõrvaliste isikute abiga) õlaliigese nihestuse vähendamine on võimalik ainult juhtudel, kui selline nihestus on patsiendil varem esinenud korduvalt ja spetsialistide abi otsimine on hetkel võimatu.
Iseseisev (või kõrvaliste isikute abiga) õlaliigese nihestuse vähendamine on võimalik ainult juhtudel, kui selline nihestus on patsiendil varem esinenud korduvalt ja spetsialistide abi otsimine on hetkel võimatu.
Enamasti tekivad sellised (harjumuspärased) nihestused juba liigese väikese koormuse korral. Nende sagedus, mis esineb kuus kuud pärast eelmise vähendamist, suureneb kümneni aastas, ulatudes mõnes olukorras (pesemine, kriimustamine) kuni mitu korda päevas.
See tingimus nõuab defekti kohustuslikku kirurgilist korrigeerimist, et vältida dislokatsioone tulevikus.
Enesevähendamine on teostatav mitmel viisil ja iga patsient valib ise oma
- Vigastatud käe randmest põlvede vahel hoides kallutab ta torso tahapoole.
- Terve käsi tõmbab nihestatud kätt.
- Pöörab ja röövib iseseisvalt kätt vajalikus (õlavarreluu nihestatud pea asukohas vastassuunas) suunas.
Välise abiga on teatud protseduuri järgimisel võimalik nihestus korrigeerida (Hypocratese meetod).
- Patsient lamab selili, eelistatavalt künkal (pink, laud).
- Hooldaja tõuseb vigastuse küljelt üles ja haarab oma kätega tugevalt kannatanu käest, tõmmates vigastatud jäsemest.
- Samal ajal sätib ta jala kanna patsiendi kaenlasse ja surub allapoole nihkunud õlavarreluu pead.
Sellest piisab vähendamiseks, mida iseloomustab "klõpsu" tunne.
Liigutused peaksid olema sujuvad ja mitte mingil juhul ei tohi lubada ootamatuid tõmblusi, mis ainult süvendavad nihestust.
Treeningteraapia või terapeutilised harjutused
Immobiliseerimise perioodil sisaldab harjutuste komplekt:
- passiivsed (terve käe abiga) ja aktiivsed sõrmeliigutused koos järgneva koormuse ülekandmisega randmeliigesele4
- järjestikused, üksteise järel käte lihaste pinged esimestel päevadel pärast vigastust, millele lisandub pinge küünarvarre lihastes esimese nädala lõpus pärast vigastust ja õla lihastes järgmise kahe kuni kolme nädala jooksul.
Üleminek nihestatud käe või lihasrühma järgmise liigese koormusele ei tühista üldse varem alustatud harjutuste komplekti, vaid ainult täiendab neid.
Immobilisatsioonijärgsel perioodil, pärast kipsi eemaldamist, on teatud harjutused kaasatud liigese taastusravisse.

- Jäseme kerged õõtsuvad liigutused edasi-tagasi.
- Küünarnukist küljele painutatud käe röövimine.
- Tõstmine esmalt terve abiga ja seejärel ilma selleta, vigastatud käsi ettepoole.
- Sirutatud käe sõrmeotstega doseeritud surve horisontaalsele (laud) ja külgpinnale (seinale).
- Pööramine vabalt rippuva käe peopesaga.
- Mõlema abaluude kokkutoomine ja aretamine.
- Käe tõstmine üles (või käe selja taha panemine).
Füsioteraapia harjutuste üldpõhimõtted õla nihestuse korral
- Harjutuste paaris ja samaaegne sooritamine terve käega.
- Harjutuste ja nende lähenemisviiside tempo ja arvu järkjärguline suurendamine.
- Visuaalse kontrolli olemasolu liigese ja liigutuste üle suure peegli abil.
- Pärast 4 nädalat pärast vigastust on vaja klassidesse lisada täiendavaid spordivahendeid: võimlemiskepp, nuit, pall, hantlid, ekspander.
Lisaks füüsilistele harjutustele harjutatakse igal etapil eneseteenindusoskusi.
Kui patsient paraneb, tuleks patsient kaasata kodutöödesse.
Taastusravi olulisteks komponentideks peetakse ka massaaži ja füsioterapeutilisi protseduure (hüdroteraapia, UHF, magnetoteraapia). Need on ette nähtud esimestel päevadel pärast konservatiivset või kirurgilist ravi. Nende eesmärk on leevendada valu ja parandada verevarustust nihestuse piirkonnas.
Mõjutatud jäseme massaaži põhiprintsiibid

Õlaliigese harjumuspärase nihestuse ja selle kirurgilise ravi tunnused
Eelmise vale käsitsi kahanemise või liigesepindade halvenemise tõttu tekkiva õlaliigese harjumuspärase nihestuse peamiseks tunnuseks on selle ebastabiilsuse suurenemine pärast iga õlavarreluu pea korduva prolapsi episoodi.
Juhtudel, kui nihestus on juba korduvalt toimunud, saab selle vigastuste ahela peatada ainult kirurgiline sekkumine. Füüsilised harjutused, mida patsient hakkab pärast korduvaid nihestusi liigese tugevdamiseks tegema, ei suurenda enam operatsiooni stabiilsust ja, vastupidi, võivad põhjustada järgnevaid nihestusi koos liigese edasise hävimisega.
Kirurgilisi võimalusi on palju. Endoskoopiliste minimaalselt invasiivsete tehnoloogiate laialdase kasutuselevõtuga praktikas on aga muutunud kõige levinum manipuleerimine. Panga operatsioon.
- Optiliste (artroskoopiliste) instrumentide kontrolli all sisestatakse kirurgilised instrumendid läbi liigeseseina augustatud aukude.
- Selle abiga loovad plastilised meetodid piki abaluu liigesepinna perifeeriat uue liigesehuule, mis asendab pärast arvukaid vigastusi või täielikult puuduvat huule.
- Huulte rekonstrueerimiseks kasutatakse spetsiaalseid sissekeeratavaid väikseid nõelu (fiksaatoreid), mis võivad olla metallist, igaveseks allesjäänud või aja jooksul lahustuvast materjalist.
 Igat tüüpi fiksaatorite kasutamiseks on näidustused ja nende valiku teeb traumakirurg.
Igat tüüpi fiksaatorite kasutamiseks on näidustused ja nende valiku teeb traumakirurg.
Lisaks artroskoopi kasutamisele toiminguid saab teha avatud viisil kui liigesekott avatakse ja kõik manipulatsioonid viiakse läbi arsti otsese visuaalse kontrolli all.
Mõlemat tüüpi liigeseoperatsioonide viimane etapp on toimingud seda katvate kõõluste ja lihaste otseseks tugevdamiseks.
Kirurgilise ravi positiivsed tulemused koos uuesti dislokatsioonide puudumisega pärast seda on võimalik saavutada 85-92% juhtudest.
Elu pärast operatsiooni: taastusravi ja taastumine
Vastavalt õla harjumuspärase nihestuse kirurgilise korrigeerimise järgsele taastusravi meetoditele ja tähtaegadele langeb patsiendi juhtimine pärast operatsiooni täielikult kokku ülalkirjeldatud perioodidega pärast õla käsitsi vähendamist.
Iseärasuseks on ehk vaid operatsioonijärgsete õmbluste ja liigesesisese drenaaži erihooldus, mille võib pärast operatsiooni mõneks ajaks jätta täiendavaks kontrolliks ja reparatiivseid protsesse kiirendavate ravimite manustamiseks.
Õmblused eemaldatakse 7-9 päeva pärast operatsiooni.
Artikli sisu: classList.toggle()">laienda
Õlaliigese nihestus on väga levinud vigastus, eriti erinevate spordialadega tegelevate inimeste seas.
Kõige sagedamini, kui see liiges on vigastatud, langeb õlaluu pea ettepoole, samas kui vigastatud käsi pöördub justkui väljapoole ja tõmbub küljele.
Seda seisundit nimetatakse eesmise dislokatsiooniks või selle eesmiseks vormiks ja just seda tüüpi õla nihestus esineb kõige sagedamini, peaaegu 96% juhtudest.
Artiklist saate teada kõike taastusravi kohta pärast õlaliigese nihestamist, samuti seda, milliseid harjutusi tuleks taastumisperioodil ravida.
Õla nihestuse ravi
Kui saate vigastuse, millega kaasneb õla nihestus, on oluline esmaabi kiiresti osutada (saada), kuna sellest sõltub edasine ravi, selle keerukus, tõhusus ja võimalike tagajärgede ilmnemine. Oluline on viivitamatult kutsuda arst või kiirabi, kuid võimalusel on parem inimene ise lähimasse kliinikusse toimetada.
Enne arsti saabumist võib kannatanule esmaabina võtta teatud meetmeid, eelkõige:
- Kandke rätikut kinnitav side, mis vabastab kahjustatud liigesest koormuse ja leevendab valu.
- Kandke vigastuskohale jääd, et vältida turse tekkimist, mis raskendab vähendamist.
- Püüdke vigastatud kätt paigal hoida.
Nihestuse ravi põhineb alati vigastuse raskusastmel, samuti vigastuse tüübil, mis määratakse tavaliselt röntgenikiirgusega. Reeglina algab ravi alati vigastuse vähendamisega, mida saab läbi viia mitmel viisil anesteesias või lokaalanesteesias.
Vähendusmeetodi valik sõltub peamiselt vigastuse omadustest., nihestatud liigese asukoht, samuti kannatanu kehaehitus. Oluline on välistada luude võimalike ja kahjustuste olemasolu.
Pärast seda kantakse patsiendile teatud aja jooksul side, mille järel algab taastusravi kuur, mille kestus sõltub enamikul juhtudel esmaabi õigsusest ja vähendamise kiirusest.
Miks on rehabilitatsiooni vaja?
Pärast vähendamist on teraapia järgmine samm õige ja piisav taastusravi. Oluline on arvestada asjaoluga, et pärast vähendamist, eriti kui see nõuab kirurgi kirurgilist sekkumist, peaks õlg olema teatud aja jooksul puhkeasendis, mille määrab alati arst, lähtudes patsiendi seisundist. ja korrigeeritud vigastuse omadused.
Vanematel inimestel võib see periood olla üsna pikk ja mõnikord ulatub see 1,5–2 kuuni.. Noorematel inimestel võib immobilisatsiooniaeg olla lühem, olenevalt vigastuse iseloomust ja selle vähendamise viisist.
Seejärel algavad taastusravile suunatud meetmed, mille eesmärgiks on alati vigastuse tõttu kaotatud liigese funktsioonide täielik taastamine. Sellepärast on pärast liikumatusperioodi lõppu nii oluline liigest korralikult sõtkuda, seda arendada ja tugevdada lihaseid, eelkõige neid, mis vastutavad õla pööramise võime eest.
Taastusraviks määrab arst patsiendile pärast õlaliigese nihestust terve taastusravi vältel mitmeid harjutusi, alustades lihtsamate harjutustega, liikudes järk-järgult keerukamate harjutuste juurde. Kuid on oluline alustada sellist kursust alles pärast arsti määramist ja järgida rangelt kõiki juhiseid.
Esialgne taastumine pärast õla dislokatsiooni
Esmane taastumine on ajavahemik, mis algab kohe pärast õlaliigese nihestuse vähendamist ja jätkub liikuvuse taastamiseks ja lihaste tugevdamiseks mõeldud füüsiliste harjutuste määramiseni.
- Vähenenud liigese immobiliseerimine umbes nädalaks, mis saavutatakse spetsiaalse sidemega, mis fikseerib õla vajalikus õiges asendis. Lisaks saab fikseerimiseks kasutada lahasid, vajadusel ka kipsi. Oluline on, et vigastatud käsi oleks nädal aega puhata.
- Kui esineb tüsistusi lihaste, pehmete kudede või luude kahjustuste (sh nende luumurdude) näol, võib osutuda vajalikuks vähenenud õla fikseerimine pikemaks ajaks.
- Mõnel juhul võib arst määrata ka spetsiaalsete mittesteroidsete põletikuvastaste ravimite, eriti Ibuprofeeni, kasutamise, mis mitte ainult ei kõrvalda põletikulist protsessi, vaid leevendab ka valu.
- Liikumisperioodi lõpus tuleks liigest järk-järgult töösse kaasata, alustades väikesest koormusest ja arsti poolt määratud harjutustest. Oluline on, et koormus suureneks järk-järgult ja ühtlaselt.
- Uue nihestuse vältimiseks ei tohiks unustada sidemete tugevdamist.
- Samuti on soovitatav kasutada spetsiaalseid preparaate ja toidulisandeid, mis on mõeldud sidemete tugevdamiseks ja liigeste struktuuri taastamiseks, mis sisaldavad vajalikke vitamiine. Võite kasutada teatud tüüpi salve.
- Taastusravi algstaadiumis on kõige sagedamini ette nähtud kerged harjutused, näiteks pehme ekspanderiga, aga ka kerged hantlid.
Taastustegevused
Reeglina viiakse pärast nihestatud õla vähendamist rehabilitatsioonimeetmed läbi 4 järjestikuse etapina ja on väga oluline, et patsient läbiks need kõik.

Teisel etapil(alates 2. kuni 4. nädalani) loetakse rehabilitatsioonimeetmeteks:
- Kergete liikumiste määramine õlaliigeses, mis ei tohiks põhjustada tugevat valu.
- Kui valu pole, määrab arst tõsisemad soojendusharjutused, mis taastavad kahjustatud liigese liikuvuse.
- Sideme eemaldamine on lubatud.
- Pärast treeningut on oluline liigesele külma määrida, et turset ei tekiks.
- Mitte mingil juhul ei tohi selles etapis sooritada kombineeritud liigutusi, näiteks õla pööramist, eriti väljapoole, samuti käte külgedele sirutamist. Sellised tegevused võivad põhjustada uuesti nihestuse ja palju tüsistusi.
Sarnased artiklid 
Kolmandas etapis(alates 4. kuni 6. nädalani) rehabilitatsiooniprotseduurid hõlmavad järgmist:
- Kahjustatud liigese täieliku liikuvuse tagamisel regulaarne treening.
- Käe röövimise alguses küljele, kuid ainult siis, kui kahjustatud liiges ei valuta ja harjutus ei põhjusta kannatusi.
- Regulaarsete tundide läbiviimine harjutustega varasema liikuvuse taastamiseks.
- Oluline on püüda saavutada sooritatavate liigutuste täit väärtust.
Taastusravi neljas etapp pärast õla dislokatsiooni ja taastumist on patsiendi naasmine tavapäraste tegevuste ja elustiili juurde, väikeste raskuste tõstmise võimaluse juurde. Kui inimene tegeles enne vigastust jõuspordiga, siis selles etapis saab ta naasta treeningutele, alustades tööd madalate koormustega ja suurendades neid järk-järgult.
Nüüd teate, kuidas tugevdada õlaliigese pärast dislokatsiooni ja teha seda õigesti.
Füsioteraapia
Teid huvitab... Sellel õlaliigese nihestuse ravimeetodil on eriline eelis, kuna see pole mitte ainult tõhus, vaid ka ohutu, kuna meditsiiniliste protseduuride jaoks pole vaja ravimeid. Kahjustatud liigese mõjutamiseks võib kasutada erinevaid füsioteraapia meetodeid, mis aitavad tugevdada lihaseid ja sisekudesid, samuti kõrvaldada põletikku.
Sellel õlaliigese nihestuse ravimeetodil on eriline eelis, kuna see pole mitte ainult tõhus, vaid ka ohutu, kuna meditsiiniliste protseduuride jaoks pole vaja ravimeid. Kahjustatud liigese mõjutamiseks võib kasutada erinevaid füsioteraapia meetodeid, mis aitavad tugevdada lihaseid ja sisekudesid, samuti kõrvaldada põletikku. Füsioteraapia protseduurid on suurepärane vahend mitte ainult vigastustejärgseks taastusraviks, vaid ka ennetavaks vahendiks õlaliigese tugevdamiseks. Nende kasutamisel inimorganismis aktiveeruvad kõik looduslikud bioloogilised protsessid, kiireneb haigusest taastumine, taastub vigastatud liiges, kuid lisaks tugevneb ka üldine immuunsüsteem, samuti aktiveeruvad loomulikud kaitsemehhanismid.
Tänapäeval kasutatakse vigastatud liigeste raviks füsioteraapias mitmeid meetodeid, mis näitavad tõhususe osas suurepäraseid tulemusi, eelkõige:

harjutusravi
Mõelge, kuidas füsioteraapia harjutuste abil arendada õlaliigest pärast nihestust.
Treeningteraapiat pärast õlaliigese nihestust esindab tavaliselt terve elementaarsete harjutuste kompleks, mille tõttu inimene taastab järk-järgult kahjustatud liigese kaotatud motoorse aktiivsuse.
Harjutuste käigus täieneb deltalihase, aga ka biitsepsi ja triitsepsi tugevus, mis viib vigastatud liigese enda järk-järgult stabiilsesse olekusse. Arsti poolt õla nihestuse korral soovitatud harjutuste õige rakendamine pole mitte ainult täieliku taastumise võti, vaid ka võimaliku retsidiivi (re-dislokatsiooni) ennetamine.
Ravi ja treening algab pärast õla nihestuse vähendamist ja liigese puhkeaja lõppu. Esimesed tunnid koosnevad sel juhul alati kergetest ja väga lihtsatest harjutustest, mille eesmärk on üldiselt tõsta vigastatud käe lihastoonust ja tagada piisav verevool. Järk-järgult tuleks arsti soovitusel suurendada käe ja liigese enda koormust ning laiendada tehtavate harjutuste valikut.
Oluline on meeles pidada, et isegi lihtsad harjutused pärast vigastust, mis on valesti sooritatud, võivad põhjustada tüsistusi ja taastumisperioodi pikenemist.
Jõukoormuste sooritamisel pärast nihestuse vähendamist tuleb olla äärmiselt ettevaatlik, kuna sellised harjutused võivad vale või ebapiisava koormuse korral põhjustada mitte ainult nõrgenenud sidemete venitamist, vaid ka nende rebenemist. Seetõttu peaksite edukaks ja täielikuks taastumiseks järgima täielikult arsti soovitusi ja mitte ise ravima.
Rehabilitatsiooniperioodil pärast nihestatud õla vähendamist keskendutakse kaotatud lihasjõu taastamisele, kuna just tänu tugevatele lihastele stabiliseerub liiges, samas kui luu pea on seatud õigesse asendisse. Pea stabiliseerumine toimub ka anteroposterioorses suunas, mis takistab veelgi selle libisemist ja liigesepiirkonnast lahkumist.
Õla dislokatsiooni füsioteraapia harjutuste rehabilitatsioonimeetmed viiakse tavaliselt läbi kolmes etapis:
- Esmane taastumine on periood esimese 3 nädala jooksul pärast vähendamist.
- Töövõime taastumine - esimese 3 kuu periood pärast vigastust.
- Täieliku taastumise periood, mis võib kesta kuni 6 kuud (olenevalt vigastuse keerukusest ja selle omadustest).
Selline klassifikatsioon on tavaliselt tingimuslik, kuna iga etapi perioode võib arst individuaalselt suurendada või vähendada, lähtudes patsiendi seisundist ja vigastuse omadustest.
Seeterve
tea!
Algstaadiumis, mis algab peaaegu kohe pärast vigastuse vähendamist ja liigese fikseerimist ning kestab umbes 3 nädalat, on lubatud ja soovitatav teha harjutusi, mis valmistavad kahjustatud liigese ja lihased ette keerulisemateks koormusteks tulevikus. Samuti tehakse sel perioodil harjutusi metaboolsete protsesside stabiliseerimiseks, käte ja liigese vereringe normaliseerimiseks. Reeglina soovitab arst sel perioodil läbi viia:
- Õrnad ja väga ettevaatlikud liigutused vigastatud käe sõrmedega ja kogu käega, sealhulgas randmeliigesega.
- Kerged harjutused, mis on suunatud käte kõikide osade lihasplokkide perioodilisele pingele.
Teise etapi algusega muutuvad harjutused raskemaks, samal ajal kui koormus suureneb järk-järgult, mis on vajalik lihaste kontraktuuri kõrvaldamiseks, nende tugevdamiseks ja vastupidavuse suurendamiseks:
- Saate mitte ainult vabalt liigutada sõrmi ja käsi, suruda käsi rusikasse, vaid teha ka painutustoiminguid küünarnukist.
- Soovitatav on vigastatud käsi ettevaatlikult tõsta, hoides seda terve käega.
- Saate teha vigastatud käe täpset ja aeglast röövimist küljele.
- Vigastatud käe ettevaatlik röövimine selja taga, järk-järgult tehakse seda harjutust ilma toetuseta, sünkroonselt, mõlema käega.
- Sujuv käekiik.
- Kui arst lubab, võite teha ka mõlema käega pöörlevaid liigutusi.
Ühtlase koormuse tagamiseks on oluline, et soovitatud harjutusi sooritataks üheaegselt mõlema käega. Muidugi on algul harjutused rasked ja nõuavad terve käe tuge, kuid tasapisi on vaja liikuda kompleksi sooritamise juurde kahe käega.
Üldjuhul saab 4-5 nädala jooksul pärast vigastuse vähendamist teha harjutusi õlaliigese taastamiseks pärast nihestust teatud koormusega, näiteks kerge hantlitega. Tundide jaoks saate kasutada muid seadmeid, eriti spetsiaalset võimlemiskeppi, väikseid palle, laiendajaid, liikudes järk-järgult simulaatorite juurde. Kõigi soovituste õige rakendamise korral taastub endine liikuvus täielikult 5-6 kuu pärast.
Taastusravi omadused pärast operatsiooni
Reeglina ei ole nihestatud õla puhul sageli kirurgilist sekkumist vaja, kuid mõnel juhul pole muud võimalust hilisema vigastuse vältimiseks. Kõige sagedamini on operatsioon vajalik juhtudel, kui vigastuse käigus said kahjustatud peamised veresooned, kõõlused, luud, lihased või närvilõpmed. Operatsioon tehakse vajadusel esimesel võimalusel pärast vigastust.
Mõnikord soovitavad arstid tavalise primaarse nihestuse korral operatsiooni, et sidemeid tugevdades liigest optimaalselt stabiliseerida. Sellise operatsiooni läbiviimiseks on palju meetodeid ja konkreetse valik sõltub tavaliselt patsiendi kehaehitusest, tema tegevuse omadustest ja elustiilist.
Taastusravi pärast operatsiooni sõltub peamiselt valikustmeetod ja patsiendi seisund. Reeglina on taastumise etapid praktiliselt samad, mis vigastuse mittekirurgilisel vähendamisel, kuid nende üldine periood, nagu igaüks neist, võib oluliselt edasi lükata ning protseduurid ja harjutused nõuavad suuremat täpsust ja ettevaatust, kui sooritatud.
Oluline punkt on siin operatsiooni käigus kahjustatud lihaste taastamine, mille jaoks võib välja kirjutada spetsiaalseid ensüümide kategooria ravimeid, eriti kui inimene on enne vigastust spordiga tegelenud. Kohustuslik hetk pärast sellist operatsiooni on krüoteraapia protseduurid, mis viiakse läbi 5–7 korda päevas 15 minuti jooksul taastusravi esimeses faasis, kui liiges on immobiliseeritud.
On oluline, et rehabilitatsiooniprotseduurid algaksid kohe pärast sellist operatsiooni ja viiakse läbi koos põhiraviga. Esimesed harjutused taastumise algfaasis tuleks läbi viia mitu sekundit kohustusliku lõdvestusega ja aja järkjärgulise pikendamisega, arsti või harjutusravi juhendaja range järelevalve all. Koormuse suurenemine toimub ainult kontrolliva spetsialisti loal.
Lõplik taastumisperiood algab sel juhul 12-15 nädala jooksul pärast operatsiooni, mõnel juhul saabub liigese täielik taastumine ja naasmine normaalsete tegevuste, aga ka sportimise juurde umbes 6-9 kuu pärast.
Mida mitte teha taastumisperioodil
Loomulikult on esimene asi, mida sellise vigastuse saamisel ei soovitata, proovida liigest iseseisvalt seadistada, ilma selleks vajalikku kvalifikatsiooni omamata, eriti kui saate piisavat arstiabi. Nihestunud õla saab parandada ainult hädaolukorras.
Pärast nihestuse vähendamist ei saa te ise ravida. Väga oluline on rangelt järgida arsti soovitusi ja ettekirjutusi. Taastusravi algfaasis on võimatu tähelepanuta jätta elementaarsete harjutuste sooritamist, kuna see periood on väga oluline.
Te ei tohiks meelevaldselt suurendada koormust, püüdes kiirendada taastumist, sest sel juhul võite kasu asemel ennast kahjustada ja provotseerida mitte ainult paljude tüsistuste ilmnemist, vaid ka liigese uuesti nihkumist.
Taastusravi esimesel ja teisel etapil on jõuharjutusi võimatu teha ilma eelneva ettevalmistuseta, isegi kui inimene on varem sellise spordialaga tegelenud. Sellised toimingud võivad põhjustada nõrgenenud sidemete tugevat venitamist ja isegi nende rebenemist, mis raskendab oluliselt seisundit ja võib põhjustada liikuvuse edasist piiramist.