सामान्य हृदय ईसीजी. वयस्कों में ईसीजी को समझना: संकेतकों का क्या मतलब है
इलेक्ट्रोकार्डियोग्राम एक निदान पद्धति है जो आपको मानव शरीर के सबसे महत्वपूर्ण अंग - हृदय की कार्यात्मक स्थिति निर्धारित करने की अनुमति देती है। अधिकांश लोगों को अपने जीवन में कम से कम एक बार इसी तरह की प्रक्रिया का सामना करना पड़ा है। लेकिन ईसीजी परिणाम हाथ में आने के बाद, हर व्यक्ति, जब तक कि उसके पास चिकित्सा शिक्षा न हो, कार्डियोग्राम में प्रयुक्त शब्दावली को समझने में सक्षम नहीं होगा।
कार्डियोग्राफी क्या है
कार्डियोग्राफी का सार हृदय की मांसपेशियों के काम के दौरान होने वाली विद्युत धाराओं का अध्ययन है। इस पद्धति का लाभ इसकी सापेक्ष सरलता और उपलब्धता है। कड़ाई से बोलते हुए, कार्डियोग्राम को हृदय के विद्युत मापदंडों को मापने का परिणाम कहने की प्रथा है, जो समय ग्राफ के रूप में प्रदर्शित होता है।
अपने आधुनिक रूप में इलेक्ट्रोकार्डियोग्राफी का निर्माण 20वीं शताब्दी की शुरुआत के डच फिजियोलॉजिस्ट विलेम एंथोवेन के नाम से जुड़ा है, जिन्होंने ईसीजी की बुनियादी विधियों और आज तक डॉक्टरों द्वारा उपयोग की जाने वाली शब्दावली विकसित की है।
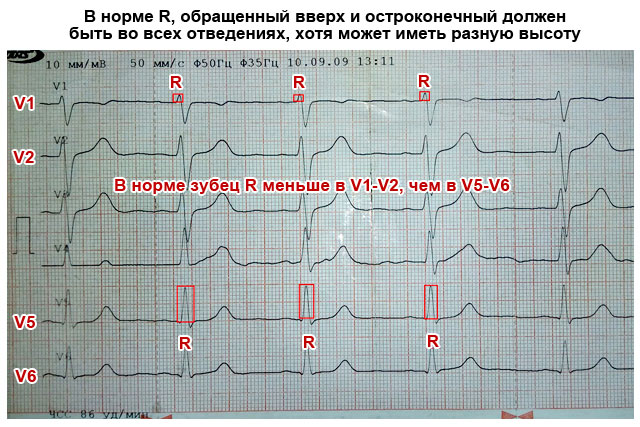
कार्डियोग्राम के लिए धन्यवाद, हृदय की मांसपेशियों के बारे में निम्नलिखित जानकारी प्राप्त करना संभव है:
- हृदय दर,
- हृदय की शारीरिक स्थिति
- अतालता की उपस्थिति
- मायोकार्डियम को तीव्र या पुरानी क्षति की उपस्थिति,
- हृदय की मांसपेशियों में चयापचय संबंधी विकारों की उपस्थिति,
- विद्युत चालकता के उल्लंघन की उपस्थिति,
- हृदय के विद्युत अक्ष की स्थिति.
इसके अलावा, हृदय के इलेक्ट्रोकार्डियोग्राम का उपयोग कुछ संवहनी रोगों के बारे में जानकारी प्राप्त करने के लिए किया जा सकता है जो हृदय से संबंधित नहीं हैं।
ईसीजी आमतौर पर निम्नलिखित मामलों में किया जाता है:
- असामान्य दिल की धड़कन महसूस होना;
- सांस की तकलीफ, अचानक कमजोरी, बेहोशी के दौरे;
- दिल का दर्द;
- दिल में बड़बड़ाहट;
- हृदय रोगों वाले रोगियों की स्थिति में गिरावट;
- चिकित्सा परीक्षाओं का पारित होना;
- 45 वर्ष से अधिक उम्र के लोगों की चिकित्सा जांच;
- ऑपरेशन से पहले निरीक्षण.
- गर्भावस्था;
- अंतःस्रावी विकृति;
- तंत्रिका संबंधी रोग;
- रक्त की मात्रा में परिवर्तन, विशेष रूप से कोलेस्ट्रॉल में वृद्धि के साथ;
- 40 वर्ष से अधिक आयु (वर्ष में एक बार)।
मुझे कार्डियोग्राम कहां मिल सकता है?
यदि आपको संदेह है कि आपका दिल ठीक नहीं है, तो आप ईसीजी के लिए रेफरल देने के लिए किसी सामान्य चिकित्सक या हृदय रोग विशेषज्ञ से संपर्क कर सकते हैं। साथ ही, भुगतान के आधार पर किसी भी क्लिनिक या अस्पताल में कार्डियोग्राम कराया जा सकता है।
प्रक्रिया प्रक्रिया
ईसीजी रिकॉर्डिंग आमतौर पर लापरवाह स्थिति में की जाती है। कार्डियोग्राम लेने के लिए एक स्थिर या पोर्टेबल उपकरण का उपयोग किया जाता है - एक इलेक्ट्रोकार्डियोग्राफ़। चिकित्सा संस्थानों में स्थिर उपकरण स्थापित किए जाते हैं, और पोर्टेबल उपकरणों का उपयोग आपातकालीन टीमों द्वारा किया जाता है। उपकरण त्वचा की सतह पर विद्युत क्षमता के बारे में जानकारी प्राप्त करता है। इसके लिए इलेक्ट्रोड का उपयोग किया जाता है, जो छाती और अंगों से जुड़ा होता है।
इन इलेक्ट्रोडों को लीड कहा जाता है। छाती और अंगों पर आमतौर पर 6 लीड लगाए जाते हैं। छाती के लीड को V1-V6 नामित किया गया है, अंगों पर लीड को मुख्य (I, II, III) और उन्नत (aVL, aVR, aVF) कहा जाता है। सभी लीड उतार-चढ़ाव का थोड़ा अलग पैटर्न देते हैं, हालांकि, सभी इलेक्ट्रोडों से मिली जानकारी को जोड़कर, आप समग्र रूप से हृदय के काम का विवरण पता लगा सकते हैं। कभी-कभी अतिरिक्त लीड (डी, ए, आई) का उपयोग किया जाता है।
आमतौर पर, कार्डियोग्राम को मिलीमीटर चिह्न वाले कागज पर एक ग्राफ के रूप में प्रदर्शित किया जाता है। प्रत्येक लीड-इलेक्ट्रोड का अपना शेड्यूल होता है। मानक बेल्ट गति 5 सेमी/सेकेंड है, अन्य गति लागू की जा सकती है। टेप पर प्रदर्शित कार्डियोग्राम में, मुख्य पैरामीटर, मानक संकेतक और स्वचालित रूप से उत्पन्न निष्कर्ष भी इंगित किया जा सकता है। साथ ही, डेटा को मेमोरी और इलेक्ट्रॉनिक मीडिया पर भी रिकॉर्ड किया जा सकता है।
प्रक्रिया के बाद, आमतौर पर एक अनुभवी हृदय रोग विशेषज्ञ द्वारा कार्डियोग्राम को समझने की आवश्यकता होती है।
होल्टर निगरानी
स्थिर उपकरणों के अलावा, दैनिक (होल्टर) निगरानी के लिए पोर्टेबल उपकरण भी हैं। वे इलेक्ट्रोड के साथ रोगी के शरीर से जुड़े होते हैं और लंबी अवधि (आमतौर पर एक दिन के भीतर) में प्राप्त सभी जानकारी को रिकॉर्ड करते हैं। यह विधि पारंपरिक कार्डियोग्राम की तुलना में हृदय में होने वाली प्रक्रियाओं के बारे में अधिक संपूर्ण जानकारी प्रदान करती है। इसलिए, उदाहरण के लिए, स्थिर स्थितियों में कार्डियोग्राम लेते समय, रोगी को आराम करना चाहिए। इस बीच, आदर्श से कुछ विचलन शारीरिक परिश्रम, नींद आदि के दौरान खुद को प्रकट कर सकते हैं। होल्टर मॉनिटरिंग ऐसी घटनाओं के बारे में जानकारी प्रदान करती है।

अन्य प्रकार की प्रक्रियाएँ
इस प्रक्रिया को अंजाम देने के कई अन्य तरीके हैं। उदाहरण के लिए, यह शारीरिक गतिविधि के साथ निगरानी है। व्यायाम ईसीजी पर असामान्यताएं आमतौर पर अधिक स्पष्ट होती हैं। शरीर को आवश्यक शारीरिक गतिविधि प्रदान करने का सबसे आम तरीका ट्रेडमिल है। यह विधि उन मामलों में उपयोगी है जहां विकृति केवल हृदय के बढ़े हुए कार्य के मामले में ही प्रकट हो सकती है, उदाहरण के लिए, यदि कोरोनरी रोग का संदेह हो।
फोनोकार्डियोग्राफी के साथ, न केवल हृदय की विद्युत क्षमताएं दर्ज की जाती हैं, बल्कि हृदय में उठने वाली ध्वनियां भी दर्ज की जाती हैं। प्रक्रिया तब निर्धारित की जाती है जब दिल में बड़बड़ाहट की घटना को स्पष्ट करना आवश्यक होता है। इस पद्धति का उपयोग अक्सर संदिग्ध हृदय दोषों के लिए किया जाता है।
प्रक्रिया के दौरान रोगी को शांत रहना चाहिए। शारीरिक गतिविधि और प्रक्रिया के बीच एक निश्चित अवधि अवश्य गुजरनी चाहिए। खाने, शराब, कैफीनयुक्त पेय या सिगरेट पीने के बाद प्रक्रिया से गुजरने की भी सिफारिश नहीं की जाती है।
कारण जो ईसीजी को प्रभावित कर सकते हैं:
- दिन के समय,
- विद्युत चुम्बकीय पृष्ठभूमि,
- शारीरिक व्यायाम,
- भोजन लेना,
- इलेक्ट्रोड की स्थिति.
शूल प्रकार
सबसे पहले, आइए थोड़ी बात करें कि हृदय कैसे काम करता है। इसमें 4 कक्ष हैं - दो अटरिया और दो निलय (बाएँ और दाएँ)। विद्युत आवेग, जिसके कारण यह कम हो जाता है, एक नियम के रूप में, मायोकार्डियम के ऊपरी भाग में - साइनस पेसमेकर में - तंत्रिका सिनोट्रियल (साइनस) नोड में बनता है। आवेग हृदय तक फैलता है, पहले अटरिया को प्रभावित करता है और उन्हें सिकुड़ने का कारण बनता है, फिर यह एट्रियोवेंट्रिकुलर नाड़ीग्रन्थि और एक अन्य नाड़ीग्रन्थि - उसके बंडल से होकर गुजरता है, और निलय तक पहुंचता है। रक्त पंप करने का मुख्य भार निलय द्वारा उठाया जाता है, विशेष रूप से बायां निलय, जो प्रणालीगत परिसंचरण में शामिल होता है। इस अवस्था को हृदय का संकुचन या सिस्टोल कहा जाता है।
हृदय के सभी भागों के संकुचन के बाद उनके विश्राम का समय आता है - डायस्टोल। फिर यह चक्र बार-बार दोहराया जाता है - इस प्रक्रिया को दिल की धड़कन कहा जाता है।
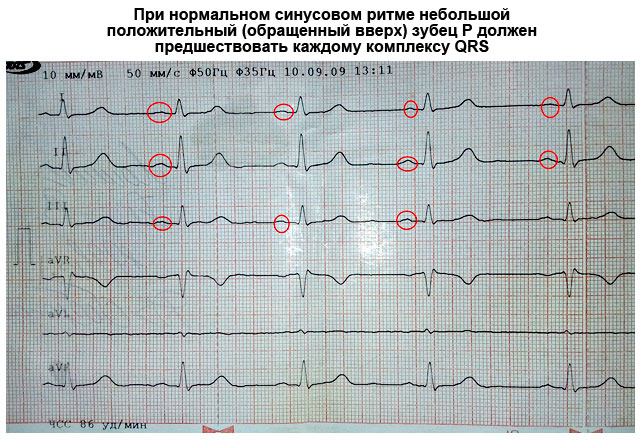
हृदय की स्थिति, जिसमें आवेगों के प्रसार में कोई बदलाव नहीं होता है, ईसीजी पर एक सीधी क्षैतिज रेखा के रूप में परिलक्षित होती है, जिसे आइसोलिन कहा जाता है। आइसोलाइन से ग्राफ़ के विचलन को दांत कहा जाता है।
ईसीजी पर एक दिल की धड़कन में छह दांत होते हैं: पी, क्यू, आर, एस, टी, यू। दांतों को ऊपर और नीचे दोनों तरफ निर्देशित किया जा सकता है। पहले मामले में, उन्हें सकारात्मक माना जाता है, दूसरे में - नकारात्मक। Q और S तरंगें हमेशा सकारात्मक होती हैं, और R तरंग हमेशा नकारात्मक होती हैं।

दाँत हृदय के संकुचन के विभिन्न चरणों को दर्शाते हैं। पी अटरिया के संकुचन और विश्राम के क्षण को दर्शाता है, आर - निलय की उत्तेजना, टी - निलय की छूट। विशेष पदनामों का उपयोग खंडों (आसन्न दांतों के बीच अंतराल) और अंतराल (ग्राफ के खंड, खंडों और दांतों सहित) के लिए भी किया जाता है, उदाहरण के लिए, पीक्यू, क्यूआरएसटी।
हृदय संकुचन के चरणों और कार्डियोग्राम के कुछ तत्वों का पत्राचार:
- पी - आलिंद संकुचन;
- पीक्यू - क्षैतिज रेखा, एट्रिआ से एट्रियोवेंट्रिकुलर नोड के माध्यम से निलय तक निर्वहन का संक्रमण। क्यू तरंग सामान्य रूप से अनुपस्थित हो सकती है;
- क्यूआरएस - वेंट्रिकुलर कॉम्प्लेक्स, निदान में सबसे अधिक बार उपयोग किया जाने वाला तत्व;
- आर - निलय की उत्तेजना;
- एस - मायोकार्डियम की छूट;
- टी - निलय की छूट;
- एसटी - क्षैतिज रेखा, मायोकार्डियल रिकवरी;
- यू - आदर्श में अनुपस्थित हो सकता है। दाँत के दिखने के कारणों को स्पष्ट रूप से स्पष्ट नहीं किया गया है, हालाँकि, दाँत कुछ बीमारियों के निदान के लिए मूल्यवान है।
नीचे कुछ ईसीजी असामान्यताएं और उनके संभावित स्पष्टीकरण दिए गए हैं। यह जानकारी, निश्चित रूप से, इस तथ्य को नकारती नहीं है कि डिकोडिंग को एक पेशेवर हृदय रोग विशेषज्ञ को सौंपना अधिक समीचीन है जो मानदंडों और संबंधित विकृति विज्ञान से विचलन की सभी बारीकियों को बेहतर जानता है।
प्रमुख असामान्यताएं और निदान
| विवरण | निदान |
| आर दांतों के बीच की दूरी समान नहीं है | आलिंद फिब्रिलेशन, हृदय ब्लॉक, साइनस नोड की कमजोरी, एक्सट्रैसिस्टोल |
| पी लहर बहुत ऊंची (5 मिमी से अधिक), बहुत चौड़ी (5 मिमी से अधिक), दो हिस्सों से बनी होती है | आलिंद का मोटा होना |
| V1 को छोड़कर सभी लीड में P तरंग अनुपस्थित है | लय साइनस नोड से नहीं आती है |
| पीक्यू अंतराल लंबा हो गया | एट्रियोवेंट्रिकुलर ब्लॉक |
| क्यूआरएस एक्सटेंशन | वेंट्रिकुलर हाइपरट्रॉफी, बंडल शाखा ब्लॉक |
| QRS के बीच कोई अंतराल नहीं | पैरॉक्सिस्मल टैचीकार्डिया, वेंट्रिकुलर फाइब्रिलेशन |
| ध्वज के रूप में क्यूआरएस | दिल का दौरा |
| गहरा और चौड़ा प्र | दिल का दौरा |
| लीड I, V5, V6 में वाइड R (15 मिमी से अधिक)। | बाएं निलय अतिवृद्धि, बंडल शाखा ब्लॉक |
| III, V1, V2 में डीप एस | बाएं निलय अतिवृद्धि |
| आइसोलाइन से 2 मिमी से अधिक ऊपर या नीचे एस-टी | इस्केमिया या रोधगलन |
| लंबा, दोहरा कूबड़ वाला, नुकीला टी | हृदय अधिभार, इस्कीमिया |
| टी का आर के साथ विलय हो रहा है | तीव्र रोधगलन |
वयस्कों में कार्डियोग्राम मापदंडों की तालिका
बच्चों में कार्डियोग्राम के तत्वों की अवधि का मानदंड
तालिका में दर्शाए गए मानदंड उम्र पर भी निर्भर हो सकते हैं।
संकुचन की लय
संकुचन की लय का उल्लंघन कहा जाता है। अतालता में लय अनियमितता को प्रतिशत के रूप में मापा जाता है। एक अनियमित लय का संकेत समान दांतों के बीच की दूरी में 10% से अधिक विचलन से होता है। साइनस अतालता, यानी, साइनस लय के साथ संयुक्त अतालता, किशोरों और युवा वयस्कों के लिए एक सामान्य प्रकार हो सकता है, लेकिन ज्यादातर मामलों में एक रोग प्रक्रिया की शुरुआत का संकेत मिलता है।
एक प्रकार की अतालता एक्सट्रैसिस्टोल है। उसे उस मामले में बताया जाता है जब असाधारण कटौती देखी जाती है। स्वस्थ लोगों में एकल एक्सट्रैसिस्टोल (होल्टर मॉनिटरिंग के साथ प्रति दिन 200 से अधिक नहीं) भी देखे जा सकते हैं। बार-बार एक्सट्रैसिस्टोल जो कार्डियोग्राम पर कई टुकड़ों की मात्रा में दिखाई देते हैं, इस्किमिया, मायोकार्डिटिस, हृदय दोष का संकेत दे सकते हैं।
हृदय दर
यह विकल्प सबसे सरल एवं स्पष्ट है। यह एक मिनट में संकुचन की संख्या निर्धारित करता है। संकुचन की संख्या सामान्य से अधिक (टैचीकार्डिया) या सामान्य से कम (ब्रैडीकार्डिया) हो सकती है। वयस्कों के लिए सामान्य हृदय गति 60 से 80 बीट तक हो सकती है। हालाँकि, इस मामले में आदर्श एक सापेक्ष अवधारणा है, इसलिए ब्रैडीकार्डिया और टैचीकार्डिया हमेशा विकृति का प्रमाण नहीं हो सकते हैं। ब्रैडीकार्डिया नींद के दौरान या प्रशिक्षित लोगों में हो सकता है, और टैचीकार्डिया तनाव के दौरान, शारीरिक परिश्रम के बाद, या ऊंचे तापमान पर हो सकता है।
विभिन्न उम्र के बच्चों के लिए हृदय गति मानदंड

फोटो: अफ्रीका स्टूडियो/शटरस्टॉक.कॉम
हृदय गति के प्रकार
हृदय की लय कई प्रकार की होती है, यह इस बात पर निर्भर करता है कि तंत्रिका आवेग कहाँ फैलना शुरू होता है, जिससे हृदय सिकुड़ता है:
- साइनस,
- आलिंद,
- अलिंदनिलय संबंधी,
- वेंट्रिकुलर.
आम तौर पर, लय हमेशा साइनस होती है। इस मामले में, साइनस लय को सामान्य से ऊपर हृदय गति और सामान्य से नीचे हृदय गति दोनों के साथ जोड़ा जा सकता है। अन्य सभी प्रकार की लय हृदय की मांसपेशियों की समस्याओं का प्रमाण हैं।
आलिंद लय
आलिंद लय भी अक्सर कार्डियोग्राम पर दिखाई देती है। क्या आलिंद लय सामान्य है या यह एक प्रकार की विकृति है? ज्यादातर मामलों में, ईसीजी पर अलिंद लय सामान्य नहीं होती है। हालाँकि, यह हृदय संबंधी अतालता की अपेक्षाकृत हल्की डिग्री है। यह साइनस नोड के उत्पीड़न या व्यवधान के मामले में होता है। संभावित कारण इस्कीमिया, उच्च रक्तचाप, बीमार साइनस सिंड्रोम, अंतःस्रावी विकार हैं। हालाँकि, स्वस्थ लोगों में आलिंद संकुचन के व्यक्तिगत एपिसोड देखे जा सकते हैं। इस प्रकार की लय ब्रैडीकार्डिया की प्रकृति और टैचीकार्डिया की प्रकृति दोनों को अपना सकती है।
एट्रियोवेंट्रिकुलर लय
एट्रियोवेंट्रिकुलर नोड से निकलने वाली लय। एट्रियोवेंट्रिकुलर लय में, नाड़ी की दर आमतौर पर 60 बीट प्रति मिनट से कम हो जाती है। कारण - साइनस नोड की कमजोरी, एट्रियोवेंट्रिकुलर नाकाबंदी, कुछ दवाएं लेना। एट्रियोवेंट्रिकुलर लय, टैचीकार्डिया के साथ मिलकर, हृदय शल्य चिकित्सा, गठिया, दिल के दौरे के दौरान हो सकता है।
वेंट्रिकुलर लय
वेंट्रिकुलर लय में, संकुचनशील आवेग निलय से फैलते हैं। संकुचन दर 40 बीट प्रति मिनट से नीचे चली जाती है। लय गड़बड़ी का सबसे गंभीर रूप. तीव्र रोधगलन, हृदय दोष, कार्डियोस्क्लेरोसिस, हृदय संचार विफलता, प्रीगोनल अवस्था में होता है।
हृदय की विद्युत धुरी
एक अन्य महत्वपूर्ण पैरामीटर हृदय की विद्युत धुरी है। इसे डिग्री में मापा जाता है और विद्युत आवेगों के प्रसार की दिशा को दर्शाता है। आम तौर पर, यह कुछ हद तक ऊर्ध्वाधर की ओर झुका होना चाहिए और 30-69º होना चाहिए। 0-30º के कोण पर, वे अक्ष की क्षैतिज स्थिति के बारे में बात करते हैं, 70-90º के कोण पर - ऊर्ध्वाधर के बारे में। एक दिशा या किसी अन्य में अक्षीय विचलन एक बीमारी का संकेत दे सकता है, उदाहरण के लिए, उच्च रक्तचाप या इंट्राकार्डियक नाकाबंदी।
कार्डियोग्राम पर निष्कर्ष का क्या मतलब है?
ईसीजी डिकोडिंग में शामिल कुछ शब्दों पर विचार करें। वे हमेशा गंभीर विकृति का संकेत नहीं देते हैं, हालांकि, किसी भी मामले में, उन्हें सलाह के लिए डॉक्टर के पास जाने और कभी-कभी अतिरिक्त परीक्षाओं की आवश्यकता होती है।

फोटो: आपका दिन शुभ हो Photo/Shutterstock.com
एट्रियोवेंट्रिकुलर ब्लॉक
यह पी-क्यू अंतराल की अवधि में वृद्धि के रूप में ग्राफ पर परिलक्षित होता है। रोग की 1 डिग्री अंतराल के सरल विस्तार के रूप में परिलक्षित होती है। ग्रेड 2 क्यूआरएस मापदंडों के विचलन (इस परिसर का नुकसान) के साथ है। ग्रेड 3 में, पी और वेंट्रिकुलर कॉम्प्लेक्स के बीच कोई संबंध नहीं है, जिसका अर्थ है कि वेंट्रिकल्स और एट्रिया प्रत्येक अपनी लय में काम करते हैं। चरण 1 और 2 में सिंड्रोम जीवन के लिए खतरा नहीं है, लेकिन उपचार की आवश्यकता है, क्योंकि यह बेहद खतरनाक चरण 3 में जा सकता है, जिसमें कार्डियक अरेस्ट का खतरा अधिक होता है।
एक्टोपिक लय
साइनस के अलावा कोई हृदय ताल। रुकावटों, कोरोनरी हृदय रोग की उपस्थिति का संकेत दे सकता है, या आदर्श का एक प्रकार हो सकता है। यह ग्लाइकोसाइड्स, न्यूरोकिर्युलेटरी डिस्टोनिया, उच्च रक्तचाप की अधिकता के परिणामस्वरूप भी प्रकट हो सकता है।
साइनस ब्रैडीकार्डिया या टैचीकार्डिया
ईसीजी पर साइनस लय जो सामान्य सीमा से नीचे (ब्रैडीकार्डिया) या ऊपर (टैचीकार्डिया) है। यह आदर्श का एक प्रकार और कुछ विकृति का लक्षण दोनों हो सकता है। हालाँकि, बाद के मामले में, यह लक्षण संभवतः कार्डियोग्राम के प्रतिलेख में दर्शाया गया एकमात्र लक्षण नहीं होगा।
निरर्थक एसटी-टी तरंग परिवर्तन
यह क्या है? यह प्रविष्टि बताती है कि अंतराल परिवर्तन के कारण अस्पष्ट हैं और अधिक शोध की आवश्यकता है। यह शरीर में चयापचय प्रक्रियाओं के उल्लंघन का संकेत दे सकता है, उदाहरण के लिए, पोटेशियम, मैग्नीशियम, सोडियम आयनों के संतुलन में बदलाव या अंतःस्रावी विकार।
निलय के भीतर चालन संबंधी विकार
एक नियम के रूप में, वे उसके तंत्रिका बंडल के अंदर चालन गड़बड़ी से जुड़े होते हैं। बीम के तने या उसके पैरों को प्रभावित कर सकता है। किसी एक निलय के संकुचन में देरी हो सकती है। हिस बंडल की नाकाबंदी के लिए प्रत्यक्ष उपचार नहीं किया जाता है, केवल उस बीमारी का इलाज किया जाता है जिसके कारण वे पैदा हुए थे।
उसके (आरबीबीबीबी) बंडल के दाहिने पैर की अधूरी नाकाबंदी
वेंट्रिकुलर चालन का व्यापक उल्लंघन। हालाँकि, ज्यादातर मामलों में, इससे विकृति का विकास नहीं होता है और यह उनका परिणाम नहीं है। यदि रोगी को हृदय प्रणाली में कोई समस्या नहीं है, तो इस लक्षण के लिए उपचार की आवश्यकता नहीं है।
पूर्ण दायां बंडल शाखा ब्लॉक (आरबीबीबीबी)
यह उल्लंघन अपूर्ण नाकाबंदी से भी अधिक गंभीर है। मायोकार्डियल क्षति का संकेत हो सकता है। यह आमतौर पर वृद्ध और वृद्ध लोगों में होता है, बच्चों और किशोरों में यह बहुत कम पाया जाता है। संभावित लक्षण सांस की तकलीफ, चक्कर आना, सामान्य कमजोरी और थकान हैं।
उसके बंडल के बाएं पैर की पूर्वकाल शाखा की नाकाबंदी (बीपीवीएलएनपीजी)
उच्च रक्तचाप वाले उन रोगियों में होता है जिन्हें दिल का दौरा पड़ा हो। यह कार्डियोमायोपैथी, कार्डियोस्क्लेरोसिस, एट्रियल सेप्टल दोष, माइट्रल वाल्व अपर्याप्तता का भी संकेत दे सकता है। कोई विशेष लक्षण नहीं है. यह मुख्य रूप से बुजुर्गों (55 वर्ष से अधिक) में देखा जाता है।
उसके बंडल के बाएं पैर की पिछली शाखा की नाकाबंदी (B3VLNPG)
एक अलग लक्षण के रूप में, यह दुर्लभ है, एक नियम के रूप में, इसे दाहिने बंडल पैर की नाकाबंदी के साथ जोड़ा जाता है। दिल का दौरा, कार्डियोस्क्लेरोसिस, कार्डियोमायोपैथी, चालन प्रणाली के कैल्सीफिकेशन का संकेत दे सकता है। नाकाबंदी का संकेत हृदय के विद्युत अक्ष में दाईं ओर विचलन से होता है।
मेटाबोलिक परिवर्तन
हृदय की मांसपेशियों के कुपोषण को दर्शाता है। सबसे पहले, यह पोटेशियम, मैग्नीशियम और सोडियम के संतुलन से संबंधित है। सिंड्रोम एक स्वतंत्र बीमारी नहीं है, बल्कि अन्य विकृति का संकेत देता है। इसे इस्केमिया, कार्डियोमायोपैथी, उच्च रक्तचाप, गठिया, कार्डियोस्क्लेरोसिस के साथ देखा जा सकता है।
कम वोल्टेज ईसीजी
रोगी के शरीर पर स्थापित इलेक्ट्रोड एक निश्चित वोल्टेज की धाराओं को पकड़ते हैं। यदि वोल्टेज पैरामीटर सामान्य से नीचे हैं, तो वे कम वोल्टेज की बात करते हैं। यह हृदय की अपर्याप्त बाहरी विद्युत गतिविधि को इंगित करता है और पेरिकार्डिटिस या कई अन्य बीमारियों का परिणाम हो सकता है।
कंपकंपी क्षिप्रहृदयता
एक दुर्लभ स्थिति जो सामान्य (साइनस) टैचीकार्डिया से भिन्न होती है, मुख्य रूप से इसमें हृदय गति बहुत अधिक होती है - 130 बीट्स/सेकेंड से अधिक। इसके अलावा, पैरॉक्सिस्मल टैचीकार्डिया का आधार हृदय में विद्युत आवेग का गलत संचलन है।
दिल की अनियमित धड़कन
आलिंद फिब्रिलेशन के केंद्र में आलिंद फिब्रिलेशन या स्पंदन है। आलिंद फिब्रिलेशन के कारण होने वाली अतालता हृदय विकृति की अनुपस्थिति में भी हो सकती है, उदाहरण के लिए, मधुमेह, नशा और धूम्रपान के साथ भी। आलिंद स्पंदन कार्डियोस्क्लेरोसिस, कुछ प्रकार के कोरोनरी रोग, मायोकार्डियम की सूजन प्रक्रियाओं की विशेषता हो सकती है।
सिनोआट्रियल नाकाबंदी
साइनस (सिनोट्रियल) नोड से आवेग के आउटपुट में कठिनाई। यह सिंड्रोम एक प्रकार का सिक साइनस सिंड्रोम है। यह दुर्लभ है, अधिकतर बुजुर्गों में। संभावित कारण गठिया, कार्डियोस्क्लेरोसिस, कैल्सीफिकेशन, गंभीर उच्च रक्तचाप हैं। गंभीर मंदनाड़ी, बेहोशी, आक्षेप, श्वसन विफलता हो सकती है।
मायोकार्डियम की हाइपरट्रॉफिक स्थितियाँ
वे हृदय के कुछ भागों पर अत्यधिक भार का संकेत देते हैं। शरीर इस स्थिति को महसूस करता है और संबंधित विभाग की मांसपेशियों की दीवारों को मोटा करके इस पर प्रतिक्रिया करता है। कुछ मामलों में, स्थिति के कारण वंशानुगत हो सकते हैं।
मायोकार्डियल हाइपरट्रॉफी
सामान्य मायोकार्डियल हाइपरट्रॉफी एक सुरक्षात्मक प्रतिक्रिया है, जो हृदय पर अत्यधिक भार का संकेत देती है। अतालता या हृदय विफलता हो सकती है। कभी-कभी यह दिल का दौरा पड़ने का परिणाम होता है। रोग का एक रूप हाइपरट्रॉफिक कार्डियोमायोपैथी है - एक वंशानुगत बीमारी जो हृदय के तंतुओं की असामान्य व्यवस्था की ओर ले जाती है और अचानक हृदय गति रुकने का खतरा पैदा करती है।
बाएं निलय अतिवृद्धि
सबसे आम लक्षण, जो हमेशा हृदय की गंभीर विकृति का संकेत नहीं देता है। धमनी उच्च रक्तचाप, मोटापा, कुछ हृदय दोषों की विशेषता हो सकती है। कभी-कभी यह प्रशिक्षित लोगों, भारी शारीरिक श्रम में लगे लोगों में भी देखा जाता है।
दायां निलय अतिवृद्धि
एक दुर्लभ, लेकिन साथ ही बाएं निलय अतिवृद्धि की तुलना में कहीं अधिक खतरनाक लक्षण। फुफ्फुसीय परिसंचरण की अपर्याप्तता, गंभीर फुफ्फुसीय रोग, वाल्वुलर दोष या गंभीर हृदय दोष (फैलोट की टेट्रालॉजी, वेंट्रिकुलर सेप्टल दोष) का संकेत देता है।
बाएं आलिंद अतिवृद्धि
यह कार्डियोग्राम पर पी तरंग में परिवर्तन के रूप में परिलक्षित होता है। इस लक्षण के साथ, दांत में दोहरा शीर्ष होता है। यह माइट्रल या महाधमनी स्टेनोसिस, उच्च रक्तचाप, मायोकार्डिटिस, कार्डियोमायोपैथी को इंगित करता है। सीने में दर्द, सांस लेने में तकलीफ, थकान में वृद्धि, अतालता, बेहोशी होती है।
दायां आलिंद अतिवृद्धि
बाएं आलिंद अतिवृद्धि की तुलना में कम आम है। इसके कई कारण हो सकते हैं - फुफ्फुसीय विकृति, क्रोनिक ब्रोंकाइटिस, धमनी अन्त: शल्यता, ट्राइकसपिड वाल्व दोष। कभी-कभी गर्भावस्था के दौरान देखा जाता है। संचार संबंधी विकार, सूजन, सांस की तकलीफ हो सकती है।
नॉर्मोकार्डिया
नॉर्मोकार्डिया या नॉर्मोसिस्टोल सामान्य हृदय गति को संदर्भित करता है। हालाँकि, नॉर्मोसिस्टोल की उपस्थिति अपने आप में इस बात का प्रमाण नहीं है कि ईसीजी सामान्य है और हृदय के साथ सब कुछ ठीक है, क्योंकि यह अन्य विकृति, जैसे अतालता, चालन विकार आदि को बाहर नहीं कर सकता है।
निरर्थक टी तरंग परिवर्तन
यह लक्षण लगभग 1% लोगों के लिए विशिष्ट है। यदि यह स्पष्ट रूप से किसी अन्य बीमारी से जुड़ा नहीं हो सकता है तो एक समान निष्कर्ष निकाला जाता है। इस प्रकार, टी तरंग में गैर-विशिष्ट परिवर्तनों के साथ, अतिरिक्त अध्ययन की आवश्यकता है। यह लक्षण उच्च रक्तचाप, इस्किमिया, एनीमिया और कुछ अन्य बीमारियों की विशेषता हो सकता है, और स्वस्थ लोगों में भी हो सकता है।
tachisystole
इसे अक्सर टैचीकार्डिया भी कहा जाता है। यह कई सिंड्रोमों का सामान्य नाम है जिसमें हृदय के विभिन्न भागों के संकुचन की आवृत्ति बढ़ जाती है। वेंट्रिकुलर, एट्रियल, सुप्रावेंट्रिकुलर टैचीसिस्टोल हैं। पैरॉक्सिस्मल टैचीकार्डिया, आलिंद फिब्रिलेशन और स्पंदन जैसे अतालता भी टैचीसिस्टोल से संबंधित हैं। ज्यादातर मामलों में, टैचीसिस्टोल एक खतरनाक लक्षण है और इसके लिए गंभीर उपचार की आवश्यकता होती है।
हृदय का एसटी अवसाद
उच्च आवृत्ति टैचीकार्डिया में एसटी खंड अवसाद आम है। अक्सर यह हृदय की मांसपेशियों को ऑक्सीजन की आपूर्ति में कमी का संकेत देता है और कोरोनरी एथेरोस्क्लेरोसिस की विशेषता हो सकती है। वहीं, स्वस्थ लोगों में भी अवसाद की उपस्थिति देखी गई है।
बॉर्डरलाइन ईसीजी
यह निष्कर्ष अक्सर कुछ रोगियों को डराता है जिन्होंने इसे अपने कार्डियोग्राम पर पाया है और यह सोचने में प्रवृत्त हैं कि "बॉर्डरलाइन" का अर्थ लगभग "नश्वर" है। वास्तव में, ऐसा निष्कर्ष कभी भी डॉक्टर द्वारा नहीं दिया जाता है, बल्कि एक प्रोग्राम द्वारा उत्पन्न किया जाता है जो स्वचालित आधार पर कार्डियोग्राम के मापदंडों का विश्लेषण करता है। इसका अर्थ यह है कि कई पैरामीटर मानक से परे जाते हैं, लेकिन यह स्पष्ट रूप से निष्कर्ष निकालना असंभव है कि कोई विकृति है। इस प्रकार, कार्डियोग्राम सामान्य और पैथोलॉजिकल के बीच की सीमा पर है। इसलिए, इस तरह के निष्कर्ष की प्राप्ति पर, डॉक्टर के परामर्श की आवश्यकता होती है, और, शायद, सब कुछ इतना डरावना नहीं है।
पैथोलॉजिकल ईसीजी
यह क्या है? यह एक कार्डियोग्राम है, जिसमें स्पष्ट रूप से मानक से कुछ गंभीर विचलन दिखाई देते हैं। ये अतालता, चालन विकार या हृदय की मांसपेशियों का पोषण हो सकता है। पैथोलॉजिकल परिवर्तनों के लिए हृदय रोग विशेषज्ञ से तत्काल परामर्श की आवश्यकता होती है, जिसे उपचार रणनीति का संकेत देना चाहिए।
ईसीजी पर इस्केमिक परिवर्तन
इस्केमिक रोग हृदय की कोरोनरी वाहिकाओं में बिगड़ा हुआ रक्त परिसंचरण के कारण होता है और इससे मायोकार्डियल रोधगलन जैसे गंभीर परिणाम हो सकते हैं। इसलिए, ईसीजी पर इस्केमिक संकेतों की पहचान करना एक बहुत ही महत्वपूर्ण कार्य है। प्रारंभिक चरण में इस्केमिया का निदान टी तरंग (वृद्धि या गिरावट) में परिवर्तन से किया जा सकता है। बाद के चरण में, एसटी खंड परिवर्तन देखे जाते हैं, और तीव्र चरण में, क्यू तरंग परिवर्तन देखे जाते हैं।
बच्चों में ईसीजी का निर्धारण करना
ज्यादातर मामलों में, बच्चों में कार्डियोग्राम को समझना आसान है। लेकिन वयस्कों की तुलना में मानदंड के पैरामीटर और उल्लंघन की प्रकृति भिन्न हो सकती है। इसलिए, बच्चों की दिल की धड़कन सामान्यतः बहुत अधिक होती है। इसके अलावा, दांतों के आकार, अंतराल और खंड कुछ भिन्न होते हैं।
आलेख प्रकाशन दिनांक: 03/02/2017
लेख अंतिम अद्यतन: 12/18/2018
इस लेख से आप हृदय की ईसीजी जैसी निदान पद्धति के बारे में जानेंगे - यह क्या है और यह क्या दिखाती है। इलेक्ट्रोकार्डियोग्राम का पंजीकरण कैसे होता है, और कौन इसे सबसे सटीक रूप से समझ सकता है। और आप यह भी सीखेंगे कि सामान्य ईसीजी के लक्षणों को स्वतंत्र रूप से कैसे निर्धारित किया जाए और मुख्य हृदय रोग जिनका इस विधि से निदान किया जा सकता है।
ईसीजी (इलेक्ट्रोकार्डियोग्राम) क्या है? यह हृदय रोगों के निदान के लिए सबसे सरल, सबसे सुलभ और जानकारीपूर्ण तरीकों में से एक है। यह हृदय में होने वाले विद्युत आवेगों के पंजीकरण और एक विशेष पेपर फिल्म पर दांतों के रूप में उनकी ग्राफिक रिकॉर्डिंग पर आधारित है।
इन आंकड़ों के आधार पर, न केवल हृदय की विद्युत गतिविधि, बल्कि मायोकार्डियम की संरचना का भी अंदाजा लगाया जा सकता है। इसका मतलब है कि ईसीजी की मदद से कई अलग-अलग हृदय रोगों का निदान किया जा सकता है। इसलिए, जिस व्यक्ति के पास विशेष चिकित्सा ज्ञान नहीं है उसके लिए ईसीजी की स्वतंत्र व्याख्या असंभव है।
एक साधारण व्यक्ति जो कुछ भी कर सकता है वह केवल इलेक्ट्रोकार्डियोग्राम के व्यक्तिगत मापदंडों का अस्थायी रूप से आकलन करना है, चाहे वे मानक के अनुरूप हों और वे किस प्रकार की विकृति के बारे में बात कर सकते हैं। लेकिन ईसीजी के निष्कर्ष पर अंतिम निष्कर्ष केवल एक योग्य विशेषज्ञ - एक हृदय रोग विशेषज्ञ, साथ ही एक सामान्य चिकित्सक या पारिवारिक चिकित्सक द्वारा ही निकाला जा सकता है।
विधि सिद्धांत
हृदय की सिकुड़न गतिविधि और कार्यप्रणाली इस तथ्य के कारण संभव है कि इसमें सहज विद्युत आवेग (डिस्चार्ज) नियमित रूप से होते रहते हैं। आम तौर पर, उनका स्रोत अंग के सबसे ऊपरी भाग (साइनस नोड में, दाएं आलिंद के पास स्थित) में स्थित होता है। प्रत्येक आवेग का उद्देश्य मायोकार्डियम के सभी विभागों के माध्यम से प्रवाहकीय तंत्रिका मार्गों से गुजरना, उनके संकुचन को प्रेरित करना है। जब एक आवेग उठता है और अटरिया के मायोकार्डियम और फिर निलय से होकर गुजरता है, तो उनका वैकल्पिक संकुचन होता है - सिस्टोल। उस अवधि के दौरान जब कोई आवेग नहीं होता है, हृदय आराम करता है - डायस्टोल।
ईसीजी डायग्नोस्टिक्स (इलेक्ट्रोकार्डियोग्राफी) हृदय में होने वाले विद्युत आवेगों के पंजीकरण पर आधारित है। इसके लिए, एक विशेष उपकरण का उपयोग किया जाता है - एक इलेक्ट्रोकार्डियोग्राफ़। इसके संचालन का सिद्धांत शरीर की सतह पर संकुचन (सिस्टोल में) और विश्राम (डायस्टोल में) के समय हृदय के विभिन्न हिस्सों में होने वाली बायोइलेक्ट्रिक क्षमता (डिस्चार्ज) में अंतर को पकड़ना है। इन सभी प्रक्रियाओं को विशेष ताप-संवेदनशील कागज पर एक ग्राफ के रूप में दर्ज किया जाता है जिसमें नुकीले या अर्धगोलाकार दांत और उनके बीच अंतराल के रूप में क्षैतिज रेखाएं होती हैं।

इलेक्ट्रोकार्डियोग्राफी के बारे में और क्या जानना महत्वपूर्ण है?
हृदय के विद्युत स्त्राव न केवल इस अंग से होकर गुजरते हैं। चूँकि शरीर में अच्छी विद्युत चालकता होती है, इसलिए उत्तेजक हृदय आवेगों की शक्ति शरीर के सभी ऊतकों से गुजरने के लिए पर्याप्त होती है। सबसे अच्छी बात यह है कि वे हृदय के क्षेत्र में छाती तक, साथ ही ऊपरी और निचले छोरों तक फैल जाते हैं। यह सुविधा ईसीजी का आधार है और बताती है कि यह क्या है।
हृदय की विद्युत गतिविधि को पंजीकृत करने के लिए, इलेक्ट्रोकार्डियोग्राफ़ के एक इलेक्ट्रोड को बाहों और पैरों के साथ-साथ छाती के बाएं आधे हिस्से की बाहरी सतह पर लगाना आवश्यक है। यह आपको शरीर के माध्यम से विद्युत आवेगों के प्रसार की सभी दिशाओं को पकड़ने की अनुमति देता है। मायोकार्डियम के संकुचन और विश्राम के क्षेत्रों के बीच निर्वहन के पथ को कार्डियक लीड्स कहा जाता है और कार्डियोग्राम पर निम्नानुसार दर्शाया गया है:
- मानक लीड:
- मैं - पहला;
- द्वितीय - दूसरा;
- Ш - तीसरा;
- एवीएल (पहले के समान);
- एवीएफ (तीसरे का एनालॉग);
- एवीआर (सभी लीड की दर्पण छवि)।
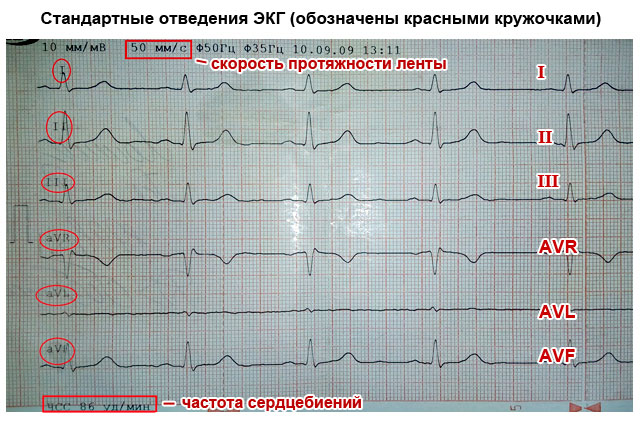
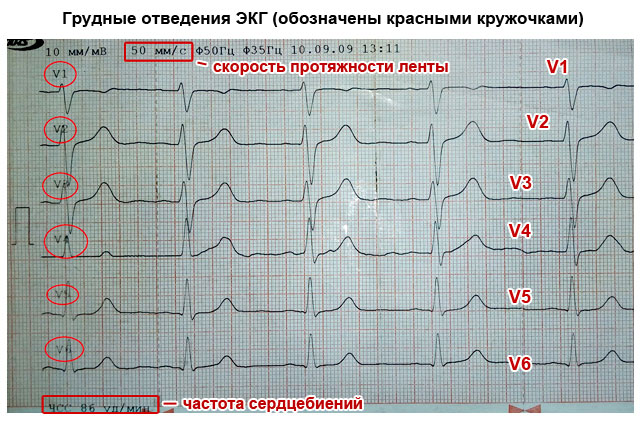
लीड का महत्व यह है कि उनमें से प्रत्येक हृदय के एक निश्चित हिस्से के माध्यम से विद्युत आवेग के पारित होने को पंजीकृत करता है। इसके लिए धन्यवाद, आप इसके बारे में जानकारी प्राप्त कर सकते हैं:
- हृदय छाती में कैसे स्थित होता है (हृदय की विद्युत धुरी, जो शारीरिक धुरी से मेल खाती है)।
- अटरिया और निलय के मायोकार्डियम के रक्त परिसंचरण की संरचना, मोटाई और प्रकृति क्या है?
- साइनस नोड में नियमित रूप से आवेग कैसे उत्पन्न होते हैं और क्या कोई रुकावट है।
- क्या सभी आवेग संवाहक प्रणाली के पथों पर संचालित होते हैं, और क्या उनके पथ में कोई बाधाएँ हैं।
इलेक्ट्रोकार्डियोग्राम क्या है
यदि हृदय के सभी विभागों की संरचना समान होती, तो तंत्रिका आवेग एक ही समय में उनसे होकर गुजरते। परिणामस्वरूप, ईसीजी पर, प्रत्येक विद्युत निर्वहन केवल एक दांत के अनुरूप होगा, जो संकुचन को दर्शाता है। ईजीसी पर संकुचन (पल्स) के बीच की अवधि एक सपाट क्षैतिज रेखा के रूप में होती है, जिसे आइसोलिन कहा जाता है।
मानव हृदय में दाएँ और बाएँ आधे भाग होते हैं, जिसमें ऊपरी भाग - अटरिया, और निचला भाग - निलय - प्रतिष्ठित होता है। चूँकि उनके अलग-अलग आकार, मोटाई होती हैं और वे विभाजन द्वारा अलग-अलग होते हैं, इसलिए उत्तेजक आवेग उनके माध्यम से अलग-अलग गति से गुजरता है। इसलिए, हृदय के एक विशिष्ट खंड के अनुरूप, ईसीजी पर अलग-अलग दांत दर्ज किए जाते हैं।

दांतों का क्या मतलब है
हृदय की सिस्टोलिक उत्तेजना के प्रसार का क्रम इस प्रकार है:
- इलेक्ट्रोपल्स डिस्चार्ज की उत्पत्ति साइनस नोड में होती है। चूँकि यह दाहिने आलिंद के करीब स्थित है, यह वह खंड है जो सबसे पहले सिकुड़ता है। थोड़ी सी देरी के साथ, लगभग एक साथ, बायां आलिंद सिकुड़ जाता है। ईसीजी पर ऐसा क्षण पी तरंग द्वारा परिलक्षित होता है, इसीलिए इसे एट्रियल कहा जाता है। यह ऊपर की ओर है.
- एट्रिया से, डिस्चार्ज एट्रियोवेंट्रिकुलर (एट्रियोवेंट्रिकुलर) नोड (संशोधित मायोकार्डियल तंत्रिका कोशिकाओं का संचय) के माध्यम से निलय में जाता है। उनमें अच्छी विद्युत चालकता होती है, इसलिए आमतौर पर नोड में कोई देरी नहीं होती है। इसे ईसीजी पर पी-क्यू अंतराल के रूप में प्रदर्शित किया जाता है - संबंधित दांतों के बीच एक क्षैतिज रेखा।
- निलय की उत्तेजना. हृदय के इस हिस्से में सबसे मोटा मायोकार्डियम होता है, इसलिए विद्युत तरंग अटरिया की तुलना में उनके माध्यम से अधिक समय तक गुजरती है। परिणामस्वरूप, ईसीजी - आर (वेंट्रिकुलर) पर सबसे ऊंचा दांत ऊपर की ओर दिखाई देता है। इसके पहले एक छोटी क्यू तरंग आ सकती है जो विपरीत दिशा की ओर इशारा करती है।
- वेंट्रिकुलर सिस्टोल के पूरा होने के बाद, मायोकार्डियम आराम करना और ऊर्जा क्षमता को बहाल करना शुरू कर देता है। ईसीजी पर, यह एक एस तरंग (नीचे की ओर) जैसा दिखता है - उत्तेजना का पूर्ण अभाव। इसके बाद एक छोटी टी तरंग आती है, जो ऊपर की ओर होती है, जिसके पहले एक छोटी क्षैतिज रेखा होती है - एस-टी खंड। उनका कहना है कि मायोकार्डियम पूरी तरह से ठीक हो गया है और एक और संकुचन करने के लिए तैयार है।


चूंकि अंगों और छाती (लीड) से जुड़ा प्रत्येक इलेक्ट्रोड हृदय के एक विशिष्ट भाग से मेल खाता है, एक ही दांत अलग-अलग लीड में अलग-अलग दिखते हैं - कुछ में वे अधिक स्पष्ट होते हैं, और अन्य में वे कम होते हैं।
कार्डियोग्राम को कैसे समझें
वयस्कों और बच्चों दोनों में अनुक्रमिक ईसीजी डिकोडिंग में दांतों के आकार, लंबाई और अंतराल को मापना, उनके आकार और दिशा का आकलन करना शामिल है। डिक्रिप्शन के साथ आपके कार्य इस प्रकार होने चाहिए:
- रिकॉर्ड किए गए ईसीजी के साथ कागज को खोलें। यह या तो संकीर्ण (लगभग 10 सेमी) या चौड़ा (लगभग 20 सेमी) हो सकता है। आप एक-दूसरे के समानांतर, क्षैतिज रूप से चलने वाली कई टेढ़ी-मेढ़ी रेखाएँ देखेंगे। एक छोटे अंतराल के बाद, जिसमें कोई दांत नहीं होते हैं, रिकॉर्डिंग बाधित होने (1-2 सेमी) के बाद, दांतों के कई परिसरों वाली एक रेखा फिर से शुरू हो जाती है। ऐसा प्रत्येक ग्राफ़ एक लीड प्रदर्शित करता है, इसलिए इसके पहले एक पदनाम होता है कि यह कौन सा लीड है (उदाहरण के लिए, I, II, III, AVL, V1, आदि)।
- मानक लीड (I, II, या III) में से एक में जिसमें उच्चतम R तरंग (आमतौर पर दूसरी) होती है, लगातार तीन R तरंगों (R-R-R अंतराल) के बीच की दूरी को मापें और संकेतक का औसत मूल्य निर्धारित करें (संख्या को विभाजित करें) मिलीमीटर बटा 2). एक मिनट में हृदय गति की गणना करने के लिए यह आवश्यक है। याद रखें कि इस तरह के और अन्य माप मिलीमीटर स्केल वाले रूलर से या ईसीजी टेप पर दूरी की गिनती करके किए जा सकते हैं। कागज पर प्रत्येक बड़ी कोशिका 5 मिमी से मेल खाती है, और उसके अंदर प्रत्येक बिंदु या छोटी कोशिका 1 मिमी से मेल खाती है।
- आर तरंगों के बीच अंतराल का मूल्यांकन करें: वे समान या भिन्न हैं। हृदय गति की नियमितता निर्धारित करने के लिए यह आवश्यक है।
- ईसीजी पर प्रत्येक तरंग और अंतराल का क्रमिक मूल्यांकन और माप करें। सामान्य संकेतकों (नीचे दी गई तालिका) के साथ उनका अनुपालन निर्धारित करें।
याद रखना महत्वपूर्ण है! टेप की गति पर हमेशा ध्यान दें - 25 या 50 मिमी प्रति सेकंड।हृदय गति (एचआर) की गणना के लिए यह मौलिक रूप से महत्वपूर्ण है। आधुनिक उपकरण टेप पर हृदय गति का संकेत देते हैं, और गणना करने की आवश्यकता नहीं होती है।
हृदय गति की गणना कैसे करें
प्रति मिनट दिल की धड़कनों की संख्या गिनने के कई तरीके हैं:
- आमतौर पर, ईसीजी को 50 मिमी/सेकंड की गति से रिकॉर्ड किया जाता है। इस मामले में, आप निम्न सूत्रों का उपयोग करके हृदय गति (हृदय गति) की गणना कर सकते हैं:
एचआर=60/((आर-आर (मिमी में)*0.02))
25 मिमी/सेकेंड की गति से ईसीजी रिकॉर्ड करते समय:
एचआर=60/((आरआर (मिमी में)*0.04)
- आप निम्न सूत्रों का उपयोग करके कार्डियोग्राम पर हृदय गति की गणना भी कर सकते हैं:
- 50 मिमी/सेकंड पर रिकॉर्डिंग करते समय: एचआर = 600/आर तरंगों के बीच बड़ी कोशिकाओं की औसत संख्या।
- 25 मिमी/सेकंड पर रिकॉर्डिंग करते समय: एचआर = 300/आर तरंगों के बीच बड़ी कोशिकाओं की औसत संख्या।

सामान्य और रोग संबंधी स्थितियों में ईसीजी कैसा दिखता है?
सामान्य ईसीजी और वेव कॉम्प्लेक्स कैसा दिखना चाहिए, कौन से विचलन सबसे आम हैं और वे क्या संकेत देते हैं, तालिका में वर्णित है।
याद रखना महत्वपूर्ण है!
- ईसीजी फिल्म पर एक छोटी सेल (1 मिमी) 50 मिमी/सेकंड पर 0.02 सेकंड और 25 मिमी/सेकंड पर 0.04 सेकंड से मेल खाती है (उदाहरण के लिए, 5 सेल - 5 मिमी - एक बड़ी सेल 1 सेकंड से मेल खाती है)।
- मूल्यांकन के लिए AVR लीड का उपयोग नहीं किया जाता है। आम तौर पर, यह मानक लीड की दर्पण छवि होती है।
- पहला लीड (I) AVL को डुप्लिकेट करता है, और तीसरा (III) AVF को डुप्लिकेट करता है, इसलिए वे ECG पर लगभग समान दिखते हैं।

| ईसीजी पैरामीटर | सामान्य संकेतक | कार्डियोग्राम पर मानक से विचलन को कैसे समझें, और वे क्या संकेत देते हैं |
|---|---|---|
| दूरी आर-आर-आर | R तरंगों के बीच सभी स्थान समान हैं | विभिन्न अंतराल आलिंद फिब्रिलेशन, एक्सट्रैसिस्टोल, साइनस नोड की कमजोरी, हृदय ब्लॉक के बारे में बात कर सकते हैं |
| हृदय दर | 60 से 90 बीपीएम की सीमा में | तचीकार्डिया - जब हृदय गति 90/मिनट से अधिक हो ब्रैडीकार्डिया - 60/मिनट से कम |
| पी तरंग (आलिंद संकुचन) | आर्क प्रकार में ऊपर की ओर मुड़ता है, लगभग 2 मिमी ऊंचा, प्रत्येक आर तरंग से पहले। III, V1 और AVL में अनुपस्थित हो सकता है | ऊँचा (3 मिमी से अधिक), चौड़ा (5 मिमी से अधिक), दो हिस्सों (दो कूबड़) के रूप में - आलिंद मायोकार्डियम का मोटा होना |
| लीड I, II, FVF, V2-V6 में बिल्कुल भी मौजूद नहीं है - लय साइनस नोड से नहीं आती है | ||
| आर तरंगों के बीच एक "आरी" के रूप में कई छोटे दांत - आलिंद फिब्रिलेशन | ||
| पी-क्यू अंतराल | P और Q तरंगों के बीच क्षैतिज रेखा 0.1–0.2 सेकंड | यदि यह लम्बा है (50 मिमी/सेकेंड रिकॉर्ड करते समय 1 सेमी से अधिक) - हृदय |
| छोटा होना (3 मिमी से कम) - WPW सिंड्रोम | ||
| क्यूआरएस कॉम्प्लेक्स | अवधि लगभग 0.1 सेकंड (5 मिमी) है, प्रत्येक कॉम्प्लेक्स के बाद एक टी तरंग होती है और क्षैतिज रेखा में एक अंतर होता है | वेंट्रिकुलर कॉम्प्लेक्स का विस्तार वेंट्रिकुलर मायोकार्डियम की अतिवृद्धि को इंगित करता है, |
| यदि ऊपर की ओर आने वाले उच्च परिसरों के बीच कोई अंतराल नहीं है (वे लगातार चलते रहते हैं), तो यह वेंट्रिकुलर फाइब्रिलेशन को इंगित करता है | ||
| एक "ध्वज" का रूप है - रोधगलन | ||
| क्यू लहर | नीचे की ओर, ¼ R से कम गहराई पर, अनुपस्थित हो सकता है | मानक या छाती के लीड में एक गहरी और चौड़ी क्यू तरंग एक तीव्र या पिछले रोधगलन का संकेत देती है |
| आर लहर | सबसे ऊँचा, ऊपर की ओर मुख वाला (लगभग 10-15 मिमी), नुकीला, सभी लीडों में मौजूद | अलग-अलग लीड में इसकी ऊंचाई अलग-अलग हो सकती है, लेकिन अगर लीड I, AVL, V5, V6 में यह 15-20 मिमी से अधिक है, तो यह संकेत दे सकता है। शीर्ष पर एम अक्षर के रूप में दाँतेदार आर उसके बंडल के पैरों की नाकाबंदी को इंगित करता है। |
| एस लहर | सभी लीड में मौजूद, नीचे की ओर, नुकीला, गहराई में भिन्न हो सकता है: मानक लीड में 2-5 मिमी | आम तौर पर, चेस्ट लीड में, इसकी गहराई R की ऊंचाई जितनी मिलीमीटर हो सकती है, लेकिन 20 मिमी से अधिक नहीं होनी चाहिए, और V2-V4 लीड में, S की गहराई R की ऊंचाई के समान होती है। गहरा या दाँतेदार एस इन III, एवीएफ, वी1, वी2 - बाएं वेंट्रिकुलर हाइपरट्रॉफी। |
| एस-टी खंड | एस और टी तरंगों के बीच क्षैतिज रेखा के अनुरूप है | इलेक्ट्रोकार्डियोग्राफिक लाइन का क्षैतिज तल से 2 मिमी से अधिक ऊपर या नीचे विचलन कोरोनरी रोग, एनजाइना पेक्टोरिस या मायोकार्डियल रोधगलन को इंगित करता है |
| टी लहर | ½ R से कम ऊंचाई वाले चाप में ऊपर की ओर मुड़ने पर, V1 में समान ऊंचाई हो सकती है, लेकिन अधिक नहीं होनी चाहिए | मानक और छाती की लीड में उच्च, नुकीला, डबल-कूबड़ वाला टी कोरोनरी रोग और हृदय अधिभार का संकेत देता है |
| टी तरंग का एसटी अंतराल और आर तरंग के साथ एक धनुषाकार "ध्वज" के रूप में विलय रोधगलन की तीव्र अवधि को इंगित करता है |


कुछ और महत्वपूर्ण
सामान्य और रोग संबंधी स्थितियों में तालिका में वर्णित ईसीजी की विशेषताएं व्याख्या का एक सरलीकृत संस्करण मात्र हैं। परिणामों का पूर्ण मूल्यांकन और सही निष्कर्ष केवल एक विशेषज्ञ (हृदय रोग विशेषज्ञ) द्वारा किया जा सकता है जो विस्तारित योजना और विधि की सभी बारीकियों को जानता है। यह विशेष रूप से सच है जब आपको बच्चों में ईसीजी को समझने की आवश्यकता होती है। कार्डियोग्राम के सामान्य सिद्धांत और तत्व वयस्कों के समान ही हैं। लेकिन अलग-अलग उम्र के बच्चों के लिए अलग-अलग नियम हैं। इसलिए, केवल बाल हृदय रोग विशेषज्ञ ही विवादास्पद और संदिग्ध मामलों में पेशेवर मूल्यांकन कर सकते हैं।
हृदय प्रणाली की विकृति सभी उम्र के लोगों को प्रभावित करने वाली सबसे आम समस्याओं में से एक है। संचार प्रणाली का समय पर उपचार और निदान खतरनाक बीमारियों के विकास के जोखिम को काफी कम कर सकता है।
आज तक, हृदय के कार्य का अध्ययन करने का सबसे प्रभावी और आसानी से सुलभ तरीका एक इलेक्ट्रोकार्डियोग्राम है।
रोगी की परीक्षा के परिणामों की जांच करते समय, डॉक्टर ईसीजी के ऐसे घटकों पर ध्यान देते हैं जैसे:
- दाँत;
- अंतराल;
- खंड.
न केवल उनकी उपस्थिति या अनुपस्थिति का आकलन किया जाता है, बल्कि उनकी ऊंचाई, अवधि, स्थान, दिशा और क्रम का भी आकलन किया जाता है।
ईसीजी टेप पर प्रत्येक पंक्ति के लिए सख्त सामान्य पैरामीटर हैं, जिसमें से थोड़ा सा भी विचलन उल्लंघन का संकेत दे सकता हैदिल के काम में.
ईसीजी विश्लेषण
ईसीजी लाइनों के पूरे सेट की जांच की जाती है और गणितीय रूप से मापा जाता है, जिसके बाद डॉक्टर हृदय की मांसपेशियों और इसकी चालन प्रणाली के कुछ मापदंडों को निर्धारित कर सकते हैं: हृदय गति, हृदय गति, पेसमेकर, चालन, हृदय की विद्युत धुरी।
आज तक, इन सभी संकेतकों की जांच उच्च-सटीक इलेक्ट्रोकार्डियोग्राफ़ द्वारा की जाती है।
हृदय की साइनस लय
यह एक पैरामीटर है जो साइनस नोड (सामान्य) के प्रभाव में होने वाले हृदय संकुचन की लय को दर्शाता है। यह हृदय के सभी भागों के काम की सुसंगतता, हृदय की मांसपेशियों के तनाव और विश्राम की प्रक्रियाओं के क्रम को दर्शाता है।
लय बहुत है सबसे ऊंची आर तरंगों से पहचानना आसान है: यदि पूरी रिकॉर्डिंग के दौरान उनके बीच की दूरी समान है या 10% से अधिक का विचलन नहीं है, तो रोगी अतालता से पीड़ित नहीं है।
हृदय दर
प्रति मिनट धड़कनों की संख्या न केवल नाड़ी की गिनती से, बल्कि ईसीजी द्वारा भी निर्धारित की जा सकती है। ऐसा करने के लिए, आपको उस गति को जानना होगा जिस पर ईसीजी रिकॉर्ड किया गया था (आमतौर पर 25, 50 या 100 मिमी / सेकंड), साथ ही उच्चतम दांतों के बीच की दूरी (एक चोटी से दूसरे तक)।
एक मिमी के रिकॉर्डिंग समय को गुणा करके खंड आर-आर की लंबाईआप अपनी हृदय गति प्राप्त कर सकते हैं. सामान्यतः इसका प्रदर्शन 60 से 80 बीट प्रति मिनट तक होता है।

उत्तेजना का स्रोत
हृदय की स्वायत्त तंत्रिका तंत्र को इस तरह से डिज़ाइन किया गया है कि संकुचन की प्रक्रिया हृदय के किसी एक क्षेत्र में तंत्रिका कोशिकाओं के संचय पर निर्भर करती है। आम तौर पर, यह साइनस नोड होता है, जिससे आवेग हृदय के तंत्रिका तंत्र में फैल जाते हैं।
कुछ मामलों में, अन्य नोड्स (एट्रियल, वेंट्रिकुलर, एट्रियोवेंट्रिकुलर) पेसमेकर की भूमिका निभा सकते हैं। इसका पता जांच कर लगाया जा सकता है पी तरंग अगोचर है, आइसोलाइन के ठीक ऊपर स्थित है।

आप हृदय के कार्डियोस्क्लेरोसिस के लक्षणों के बारे में विस्तृत और व्यापक जानकारी पढ़ सकते हैं।
प्रवाहकत्त्व
यह संवेग स्थानांतरण की प्रक्रिया को दर्शाने वाला एक मानदंड है। आम तौर पर, क्रम को बदले बिना, आवेगों को एक पेसमेकर से दूसरे पेसमेकर तक क्रमिक रूप से प्रसारित किया जाता है।
विद्युत अक्ष
निलय की उत्तेजना की प्रक्रिया पर आधारित एक संकेतक। गणितीय लीड I और III में Q, R, S तरंगों का विश्लेषणआपको उनके उत्तेजना के एक निश्चित परिणामी वेक्टर की गणना करने की अनुमति देता है। उसके बंडल की शाखाओं की कार्यप्रणाली को स्थापित करने के लिए यह आवश्यक है।
हृदय की धुरी के झुकाव के प्राप्त कोण का अनुमान मान से लगाया जाता है: 50-70° सामान्य, दाईं ओर 70-90° विचलन, बाईं ओर 50-0° विचलन।
ऐसे मामलों में जहां 90° से अधिक या -30° से अधिक का झुकाव होता है, उसके बंडल में गंभीर खराबी होती है।
दांत, खंड और अंतराल
दांत - ईसीजी अनुभाग आइसोलिन के ऊपर स्थित होते हैं, उनका अर्थ इस प्रकार है:
- पी- अटरिया के संकुचन और विश्राम की प्रक्रियाओं को दर्शाता है।
- क्यू, एस- इंटरवेंट्रिकुलर सेप्टम की उत्तेजना की प्रक्रियाओं को प्रतिबिंबित करें।
- आर- निलय के उत्तेजना की प्रक्रिया.
- टी- निलय की शिथिलता की प्रक्रिया.
अंतराल आइसोलिन पर पड़े ईसीजी के खंड हैं।
- पी क्यू- अटरिया से निलय तक आवेग के प्रसार समय को दर्शाता है।
खंड - ईसीजी के खंड, जिसमें एक अंतराल और एक तरंग शामिल है।
- क्यूआरएसटी- निलय के संकुचन की अवधि.
- अनुसूचित जनजाति- निलय के पूर्ण उत्तेजना का समय।
- टी.पीहृदय के विद्युतीय डायस्टोल का समय है।

पुरुषों और महिलाओं में सामान्य
हृदय की ईसीजी की डिकोडिंग और वयस्कों में संकेतकों के मानदंड इस तालिका में प्रस्तुत किए गए हैं:

स्वस्थ बचपन के परिणाम
इस तालिका में बच्चों में ईसीजी माप के परिणाम और उनके मानदंड का निर्धारण:

खतरनाक निदान
डिकोडिंग के दौरान ईसीजी रीडिंग द्वारा कौन सी खतरनाक स्थितियाँ निर्धारित की जा सकती हैं?
एक्सट्रासिस्टोल
यह घटना अनियमित दिल की धड़कन की विशेषता. एक व्यक्ति को संकुचन की आवृत्ति में अस्थायी वृद्धि महसूस होती है, जिसके बाद एक विराम होता है। यह अन्य पेसमेकरों की सक्रियता से जुड़ा है, जो साइनस नोड के साथ आवेगों का एक अतिरिक्त विस्फोट भेजता है, जिससे असाधारण संकुचन होता है।
यदि एक्सट्रैसिस्टोल प्रति घंटे 5 बार से अधिक नहीं दिखाई देते हैं, तो वे स्वास्थ्य को महत्वपूर्ण नुकसान नहीं पहुंचा सकते हैं।
अतालता
विशेषता साइनस लय की आवृत्ति में परिवर्तनजब दालें विभिन्न आवृत्तियों पर आती हैं। इनमें से केवल 30% अतालता को उपचार की आवश्यकता होती है, क्योंकि अधिक गंभीर बीमारियों का कारण बन सकता है।
अन्य मामलों में, यह शारीरिक गतिविधि का प्रकटीकरण, हार्मोनल स्तर में बदलाव, बुखार का परिणाम हो सकता है और इससे स्वास्थ्य को कोई खतरा नहीं है।

मंदनाड़ी
यह तब होता है जब साइनस नोड कमजोर हो जाता है, उचित आवृत्ति के साथ आवेग उत्पन्न करने में असमर्थ हो जाता है, जिसके परिणामस्वरूप हृदय गति भी धीमी हो जाती है। प्रति मिनट 30-45 बीट.
tachycardia
विपरीत घटना, हृदय गति में वृद्धि की विशेषता है प्रति मिनट 90 से अधिक धड़कन।कुछ मामलों में, अस्थायी टैचीकार्डिया मजबूत शारीरिक परिश्रम और भावनात्मक तनाव के प्रभाव के साथ-साथ बुखार से जुड़ी बीमारियों के दौरान होता है।

चालन विकार
साइनस नोड के अलावा, दूसरे और तीसरे क्रम के अन्य अंतर्निहित पेसमेकर भी हैं। आम तौर पर, वे प्रथम-क्रम पेसमेकर से आवेगों का संचालन करते हैं। लेकिन अगर उनके कार्य कमजोर हो जाएं तो व्यक्ति को महसूस हो सकता है कमजोरी, चक्कर आनाहृदय के अवसाद के कारण।
रक्तचाप को कम करना भी संभव है, क्योंकि। निलय कम बार या अतालतापूर्वक सिकुड़ेंगे।
कई कारक हृदय की मांसपेशियों के काम में व्यवधान पैदा कर सकते हैं। ट्यूमर विकसित होते हैं, मांसपेशियों का पोषण बाधित होता है, और विध्रुवण प्रक्रिया विफल हो जाती है। इनमें से अधिकांश विकृतियों के लिए गंभीर उपचार की आवश्यकता होती है।
प्रदर्शन में अंतर क्यों हो सकता है
कुछ मामलों में, ईसीजी का पुन: विश्लेषण करते समय, पहले प्राप्त परिणामों से विचलन सामने आते हैं। इसे किससे जोड़ा जा सकता है?
- दिन का अलग समय. आमतौर पर, ईसीजी सुबह या दोपहर में करने की सलाह दी जाती है, जब शरीर को अभी तक तनाव कारकों से प्रभावित होने का समय नहीं मिला है।
- भार. यह बहुत महत्वपूर्ण है कि ईसीजी रिकॉर्ड करते समय रोगी शांत रहे। हार्मोन के रिलीज़ होने से हृदय गति बढ़ सकती है और प्रदर्शन ख़राब हो सकता है। इसके अलावा, परीक्षा से पहले भारी शारीरिक श्रम करने की भी सिफारिश नहीं की जाती है।
- खाना. पाचन प्रक्रियाएं रक्त परिसंचरण को प्रभावित करती हैं, और शराब, तंबाकू और कैफीन हृदय गति और दबाव को प्रभावित कर सकते हैं।
- इलेक्ट्रोड. अनुचित ओवरलैप या आकस्मिक स्थानांतरण प्रदर्शन को गंभीर रूप से बदल सकता है। इसलिए, यह महत्वपूर्ण है कि रिकॉर्डिंग के दौरान हिलें नहीं और उस क्षेत्र में त्वचा को ख़राब न करें जहां इलेक्ट्रोड लगाए जाते हैं (परीक्षा से पहले क्रीम और अन्य त्वचा उत्पादों का उपयोग अत्यधिक अवांछनीय है)।
- पृष्ठभूमि. कभी-कभी अन्य उपकरण इलेक्ट्रोकार्डियोग्राफ़ के संचालन में हस्तक्षेप कर सकते हैं।

अतिरिक्त परीक्षा विधियाँ
लगाम
तरीका हृदय के कार्य का दीर्घकालिक अध्ययन, एक पोर्टेबल कॉम्पैक्ट टेप रिकॉर्डर द्वारा संभव बनाया गया जो चुंबकीय टेप पर परिणाम रिकॉर्ड करने में सक्षम है। यह विधि विशेष रूप से तब अच्छी होती है जब आवर्ती विकृति, उनकी आवृत्ति और घटना के समय की जांच करना आवश्यक हो।

TREADMILL
आराम से रिकॉर्ड किए गए पारंपरिक ईसीजी के विपरीत, यह विधि परिणामों के विश्लेषण पर आधारित है व्यायाम के बाद. अक्सर, इसका उपयोग मानक ईसीजी पर नहीं पाए जाने वाले संभावित विकृति के जोखिम का आकलन करने के लिए किया जाता है, साथ ही उन रोगियों के लिए पुनर्वास का एक कोर्स निर्धारित करते समय किया जाता है जिन्हें दिल का दौरा पड़ा है।
फोनोकार्डियोग्राफी
 की अनुमति देता है दिल की आवाज़ और बड़बड़ाहट का विश्लेषण करें।उनकी अवधि, आवृत्ति और घटना का समय हृदय गतिविधि के चरणों से संबंधित होता है, जिससे वाल्वों की कार्यप्रणाली, एंडोकार्डिटिस और आमवाती हृदय रोग के विकास के जोखिमों का आकलन करना संभव हो जाता है।
की अनुमति देता है दिल की आवाज़ और बड़बड़ाहट का विश्लेषण करें।उनकी अवधि, आवृत्ति और घटना का समय हृदय गतिविधि के चरणों से संबंधित होता है, जिससे वाल्वों की कार्यप्रणाली, एंडोकार्डिटिस और आमवाती हृदय रोग के विकास के जोखिमों का आकलन करना संभव हो जाता है।
एक मानक ईसीजी हृदय के सभी भागों के काम का एक ग्राफिक प्रतिनिधित्व है। इसकी सटीकता कई कारकों से प्रभावित हो सकती है, इसलिए डॉक्टर की सलाह का पालन करना चाहिए.
परीक्षा से हृदय प्रणाली के अधिकांश विकृति का पता चलता है, हालांकि, सटीक निदान के लिए अतिरिक्त परीक्षणों की आवश्यकता हो सकती है।
अंत में, हम "सभी के लिए ईसीजी" को डिकोड करने पर एक वीडियो कोर्स देखने का सुझाव देते हैं:
इलेक्ट्रोकार्डियोग्राम (ईसीजी) पर निष्कर्ष का गठन कार्यात्मक निदान के डॉक्टर या हृदय रोग विशेषज्ञ द्वारा किया जाता है। यह एक कठिन निदान प्रक्रिया है जिसके लिए विशेष प्रशिक्षण और अभ्यास की आवश्यकता होती है। ईसीजी का वर्णन करने वाले डॉक्टर को कार्डियक इलेक्ट्रोफिजियोलॉजी की मूल बातें, सामान्य कार्डियोग्राम के प्रकार, और हृदय में कार्यात्मक और रूपात्मक परिवर्तनों की पहचान करने में सक्षम होना चाहिए। उसे स्वचालितता, चालन, हृदय की उत्तेजना के कार्यों के उल्लंघन का विश्लेषण करने, ईसीजी तरंगों और अंतराल के गठन पर दवाओं और अन्य बाहरी कारकों के प्रभाव का मूल्यांकन करने में सक्षम होना चाहिए।
इलेक्ट्रोकार्डियोग्राम के विवरण में कई क्रमिक चरण शामिल हैं। सबसे पहले, रोगी के लिंग और उम्र का मूल्यांकन किया जाता है, क्योंकि विभिन्न आयु समूहों की अपनी ईसीजी विशेषताएं हो सकती हैं, और पुरुषों और महिलाओं के लिए कार्डियोग्राम अलग-अलग होता है। फिर कार्डियोग्राम की तरंगों और अंतराल की अवधि और आयाम निर्धारित किया जाता है। उसके बाद, लय का आकलन किया जाता है, विशेष रूप से छाती में हृदय की स्थिति, चालन की गड़बड़ी, मायोकार्डियम में फोकल परिवर्तन के संकेत और हृदय वर्गों की अतिवृद्धि का विश्लेषण किया जाता है। फिर अंतिम निष्कर्ष निकलता है. यदि संभव हो, तो ईसीजी की तुलना उसी रोगी की पहले से रिकॉर्ड की गई फिल्मों (गतिकी में विश्लेषण) से की जाती है।

पी तरंग के विश्लेषण में इसके आयाम, अवधि को मापना, ध्रुवता और आकार का निर्धारण करना शामिल है। पी-क्यू अंतराल की अवधि निर्धारित करें।
वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स का विश्लेषण सभी लीडों में दांतों के अनुपात का आकलन है, इन दांतों के आयाम और अवधि को मापता है।
एसटी खंड का विश्लेषण करने के लिए, आइसोइलेक्ट्रिक लाइन के सापेक्ष ऊपर या नीचे इसके विस्थापन को निर्धारित करना और इस विस्थापन के आकार का मूल्यांकन करना आवश्यक है।
टी तरंग का मूल्यांकन करते समय, आपको इसकी ध्रुवता, आकार, आयाम पर ध्यान देने की आवश्यकता है।
फिर क्यू-टी अंतराल को मापा जाता है और एक विशेष तालिका द्वारा निर्धारित उचित मूल्य के साथ तुलना की जाती है।
सामान्य ईसीजी
सामान्यतः हृदय की लय नियमित, सही होती है, इसका स्रोत साइनस नोड है। आराम के समय साइनस लय की दर 60 से 100 बीट प्रति मिनट होती है। हृदय गति ईसीजी (आर-आर अंतराल) पर आसन्न आर तरंगों के बीच की दूरी को मापकर निर्धारित की जाती है।
हृदय की तथाकथित विद्युत धुरी की दिशा निर्धारित की जाती है, जिसके परिणामस्वरूप इलेक्ट्रोमोटिव बल वेक्टर (कोण अल्फा) की स्थिति दिखाई देती है। इसे डिग्री में दर्शाया गया है. सामान्य अक्ष 40 और 70 डिग्री के बीच अल्फा मान से मेल खाता है।
अपनी धुरी के चारों ओर हृदय के घुमावों की उपस्थिति निर्धारित की जाती है।
हृदय ताल विकार

यदि निम्नलिखित ईसीजी असामान्यताएं पाई जाती हैं तो हृदय ताल विकार या अतालता का निदान किया जाता है:
- हृदय गति में 100 प्रति मिनट से अधिक की वृद्धि या 60 प्रति मिनट से कम की कमी;
- गलत लय;
- गैर-साइनस लय;
- हृदय की चालन प्रणाली के माध्यम से विद्युत संकेत के संचालन का उल्लंघन।
अतालता को निम्नलिखित मुख्य समूहों में विभाजित किया गया है।
आवेग के गठन के उल्लंघन के आधार पर:
- साइनस नोड के स्वचालितता का उल्लंघन (साइनस टैचीकार्डिया, ब्रैडीकार्डिया, अतालता);
- गैर-साइनस केंद्रों (स्लिप-आउट, त्वरित एक्टोपिक लय, पेसमेकर माइग्रेशन) के स्वचालितता की प्रबलता के कारण होने वाली एक्टोपिक (गैर-साइनस) लय;
- पुन: प्रवेश तंत्र (पैरॉक्सिस्मल टैचीकार्डिया, एट्रियल और वेंट्रिकुलर फाइब्रिलेशन और स्पंदन) के कारण एक्टोपिक लय।
चालन विकारों के आधार पर:
- नाकाबंदी (सिनोआट्रियल, इंट्राट्रियल, एट्रियोवेंट्रिकुलर, इंट्रावेंट्रिकुलर नाकाबंदी, विशेष रूप से);
- वेंट्रिकुलर ऐसिस्टोल;
- विशेष रूप से वेंट्रिकुलर प्रीएक्सिटेशन सिंड्रोम।
इन विकारों की इलेक्ट्रोकार्डियोग्राफिक विशेषताएं विविध और जटिल हैं।
हृदय की अतिवृद्धि
मायोकार्डियल हाइपरट्रॉफी भार में वृद्धि के जवाब में शरीर की एक अनुकूली प्रतिक्रिया है, जो हृदय के द्रव्यमान और इसकी दीवारों की मोटाई में वृद्धि में प्रकट होती है।
हृदय के किसी भी हिस्से की अतिवृद्धि में परिवर्तन संबंधित कक्ष की बढ़ी हुई विद्युत गतिविधि, इसकी दीवार में विद्युत संकेत के प्रसार को धीमा करने, साथ ही हृदय की मांसपेशियों में इस्केमिक और डिस्ट्रोफिक परिवर्तनों के कारण होता है।
ईसीजी का उपयोग करके, आप हाइपरट्रॉफी के लक्षण और, साथ ही उनके संयोजन भी निर्धारित कर सकते हैं।
मायोकार्डियल रक्त आपूर्ति संबंधी विकार
ईसीजी की मदद से, कुछ मामलों में हृदय की मांसपेशियों को रक्त की आपूर्ति का आकलन करना संभव है। मायोकार्डियल रोधगलन के निदान में यह विधि विशेष रूप से महत्वपूर्ण हो गई है: कोरोनरी वाहिकाओं में रक्त के प्रवाह में तीव्र गड़बड़ी, हृदय की मांसपेशियों के एक हिस्से के परिगलन (नेक्रोसिस) के साथ, इसके बाद इस क्षेत्र में सिकाट्रिकियल परिवर्तन का गठन होता है।
मायोकार्डियल रोधगलन के दौरान ईसीजी में एक प्राकृतिक गतिशीलता होती है, जो आपको प्रक्रिया के विकास की निगरानी करने, इसकी व्यापकता निर्धारित करने और जटिलताओं की पहचान करने की अनुमति देती है। ईसीजी की मदद से मायोकार्डियल रोधगलन का स्थानीयकरण भी निर्धारित किया जाता है।
अन्य ईसीजी परिवर्तन
वेंट्रिकुलर कॉम्प्लेक्स, एसटी खंड और टी तरंग में परिवर्तनों का विश्लेषण करके, कई अन्य रोग स्थितियों का निदान किया जा सकता है, जैसे पेरिकार्डिटिस, मायोकार्डिटिस, इलेक्ट्रोलाइट गड़बड़ी और अन्य प्रक्रियाएं।
वीडियो पाठ्यक्रम "सभी के लिए ईसीजी", पाठ 1 - "हृदय की संचालन प्रणाली, इलेक्ट्रोड"
वीडियो पाठ्यक्रम "सभी के लिए ईसीजी", पाठ 2 - "दांत, खंड, अंतराल"
वीडियो पाठ्यक्रम "ईसीजी हर किसी के अधिकार में है", पाठ 3 - "ईसीजी विश्लेषण एल्गोरिदम"
इलेक्ट्रोकार्डियोग्राफी (ईसीजी): सिद्धांत, निष्कासन, विश्लेषण, विकृति का पता लगाने के मूल सिद्धांत
19वीं सदी के 70 के दशक में अंग्रेज ए. वालर द्वारा व्यावहारिक उद्देश्यों के लिए उपयोग किया गया, एक उपकरण जो हृदय की विद्युत गतिविधि को रिकॉर्ड करता है, आज भी ईमानदारी से मानवता की सेवा कर रहा है। बेशक, लगभग 150 वर्षों में इसमें कई बदलाव और सुधार हुए हैं, लेकिन इसके काम का सिद्धांत, पर आधारित है हृदय की मांसपेशियों में फैलने वाले विद्युत आवेगों का रिकॉर्ड, उसी प्रकार रहा।
अब लगभग हर एम्बुलेंस टीम एक पोर्टेबल, हल्के और मोबाइल इलेक्ट्रोकार्डियोग्राफ़ से सुसज्जित है, जो आपको जल्दी से ईसीजी लेने, कीमती मिनट बर्बाद न करने, निदान करने और रोगी को तुरंत अस्पताल पहुंचाने की अनुमति देती है। बड़े-फोकल मायोकार्डियल रोधगलन और अन्य बीमारियों के लिए जिनके लिए आपातकालीन उपायों की आवश्यकता होती है, मिनटों की गिनती होती है, इसलिए एक तत्काल इलेक्ट्रोकार्डियोग्राम हर दिन एक से अधिक जीवन बचाता है।
कार्डियोलॉजी टीम के डॉक्टर के लिए ईसीजी को समझना एक सामान्य बात है, और यदि यह एक तीव्र हृदय रोगविज्ञान की उपस्थिति का संकेत देता है, तो टीम तुरंत, सायरन चालू करके, अस्पताल जाती है, जहां, आपातकालीन कक्ष को दरकिनार करते हुए, मरीज को तत्काल देखभाल के लिए गहन चिकित्सा इकाई में ले जाया जाएगा। ईसीजी की मदद से निदान पहले ही किया जा चुका है और कोई समय बर्बाद नहीं हुआ है।
मरीज जानना चाहते हैं...
हाँ, मरीज़ जानना चाहते हैं कि रिकॉर्डर द्वारा छोड़े गए टेप पर समझ में न आने वाले दांतों का क्या मतलब है, इसलिए, डॉक्टर के पास जाने से पहले, मरीज़ ईसीजी को स्वयं समझना चाहते हैं। हालाँकि, सब कुछ इतना सरल नहीं है, और "मुश्किल" रिकॉर्ड को समझने के लिए, आपको यह जानना होगा कि मानव "मोटर" क्या है।
स्तनधारियों का हृदय, जिसमें मनुष्य भी शामिल हैं, 4 कक्ष होते हैं: दो अटरिया, सहायक कार्यों से संपन्न और अपेक्षाकृत पतली दीवारें, और दो निलय, जो मुख्य भार उठाते हैं। हृदय के बाएँ और दाएँ भाग भी एक दूसरे से भिन्न होते हैं। फुफ्फुसीय परिसंचरण को रक्त प्रदान करना दाएं वेंट्रिकल के लिए बाएं वेंट्रिकल से प्रणालीगत परिसंचरण में रक्त को धकेलने की तुलना में कम कठिन है। इसलिए, बायां वेंट्रिकल अधिक विकसित होता है, लेकिन अधिक पीड़ित भी होता है। हालाँकि, अंतर के बावजूद, हृदय के दोनों हिस्सों को समान रूप से और सामंजस्यपूर्ण रूप से काम करना चाहिए।

हृदय अपनी संरचना और विद्युत गतिविधि में विषम है, क्योंकि सिकुड़ने वाले तत्व (मायोकार्डियम) और गैर-संकुचित तत्व (नसें, रक्त वाहिकाएं, वाल्व, वसायुक्त ऊतक) विद्युत प्रतिक्रिया की अलग-अलग डिग्री में भिन्न होते हैं।
आमतौर पर मरीज़, विशेष रूप से वृद्ध लोग चिंतित होते हैं: क्या ईसीजी पर मायोकार्डियल रोधगलन के कोई संकेत हैं, जो काफी समझ में आता है। हालाँकि, इसके लिए आपको हृदय और कार्डियोग्राम के बारे में और अधिक जानने की आवश्यकता है। और हम तरंगों, अंतरालों और लीडों के बारे में और निश्चित रूप से, कुछ सामान्य हृदय रोगों के बारे में बात करके यह अवसर प्रदान करने का प्रयास करेंगे।
हृदय की क्षमता
पहली बार, हम स्कूल की पाठ्यपुस्तकों से हृदय के विशिष्ट कार्यों के बारे में सीखते हैं, इसलिए हम कल्पना करते हैं कि हृदय में:
- इच्छा के बिना कार्य करने का यंत्र, आवेगों की सहज उत्पत्ति के कारण, जो तब इसकी उत्तेजना का कारण बनता है;
- उत्तेजनाया रोमांचक आवेगों के प्रभाव में सक्रिय होने की हृदय की क्षमता;
- या हृदय की "क्षमता" जो आवेगों को उनके मूल स्थान से संकुचनशील संरचनाओं तक प्रवाहित करने को सुनिश्चित करती है;
- सिकुड़ना, अर्थात्, आवेगों के नियंत्रण में संकुचन और विश्राम करने की हृदय की मांसपेशियों की क्षमता;
- सुर, शक्तिप्रदता, जिसमें डायस्टोल में हृदय अपना आकार नहीं खोता है और निरंतर चक्रीय गतिविधि प्रदान करता है।
सामान्य तौर पर, शांत अवस्था (स्थिर ध्रुवीकरण) में हृदय की मांसपेशी विद्युत रूप से तटस्थ होती है, और जैवधाराएँइसमें (विद्युत प्रक्रियाएं) रोमांचक आवेगों के प्रभाव में बनती हैं।
हृदय में बायोक्यूरेंट्स को रिकॉर्ड किया जा सकता है
हृदय में विद्युत प्रक्रियाएं सोडियम आयनों (Na+) की गति के कारण होती हैं, जो शुरू में मायोकार्डियल सेल के बाहर, उसके अंदर और पोटेशियम आयनों (K+) की गति के कारण होती हैं, जो कोशिका के अंदर से बाहर की ओर भागते हैं। . यह गति पूरे हृदय चक्र के दौरान और बार-बार ट्रांसमेम्ब्रेन क्षमता में परिवर्तन की स्थिति बनाती है विध्रुवण(उत्तेजना, फिर संकुचन) और पुनर्ध्रुवीकरण(मूल स्थिति में संक्रमण)। सभी मायोकार्डियल कोशिकाओं में विद्युत गतिविधि होती है, हालांकि, धीमी सहज विध्रुवण केवल चालन प्रणाली की कोशिकाओं की विशेषता है, यही कारण है कि वे स्वचालितता में सक्षम हैं।
 उत्तेजना का संचार हुआ संचालन प्रणाली, क्रमिक रूप से हृदय के विभागों को कवर करता है। सिनोट्रियल (साइनस) नोड (दाएं आलिंद की दीवार) से शुरू होकर, जिसमें अधिकतम स्वचालितता होती है, आवेग आलिंद की मांसपेशियों, एट्रियोवेंट्रिकुलर नोड, अपने पैरों के साथ उसके बंडल से होकर गुजरता है और निलय में जाता है, जबकि उत्तेजित होता है अपने स्वयं के स्वचालितता के प्रकट होने से पहले ही संचालन प्रणाली के अनुभाग।
उत्तेजना का संचार हुआ संचालन प्रणाली, क्रमिक रूप से हृदय के विभागों को कवर करता है। सिनोट्रियल (साइनस) नोड (दाएं आलिंद की दीवार) से शुरू होकर, जिसमें अधिकतम स्वचालितता होती है, आवेग आलिंद की मांसपेशियों, एट्रियोवेंट्रिकुलर नोड, अपने पैरों के साथ उसके बंडल से होकर गुजरता है और निलय में जाता है, जबकि उत्तेजित होता है अपने स्वयं के स्वचालितता के प्रकट होने से पहले ही संचालन प्रणाली के अनुभाग।
मायोकार्डियम की बाहरी सतह पर होने वाली उत्तेजना इस हिस्से को उन क्षेत्रों के संबंध में इलेक्ट्रोनगेटिव छोड़ देती है जिन्हें उत्तेजना ने नहीं छुआ है। हालाँकि, इस तथ्य के कारण कि शरीर के ऊतकों में विद्युत चालकता होती है, बायोक्यूरेंट्स को शरीर की सतह पर प्रक्षेपित किया जाता है और एक वक्र - एक इलेक्ट्रोकार्डियोग्राम के रूप में चलती टेप पर पंजीकृत और रिकॉर्ड किया जा सकता है। ईसीजी में दांत होते हैं जो हर दिल की धड़कन के बाद दोहराए जाते हैं और उनके माध्यम से उन विकारों को दिखाते हैं जो मानव हृदय में होते हैं।
ईकेजी कैसे लिया जाता है?
इस सवाल का जवाब शायद बहुत से लोग दे सकते हैं. यदि आवश्यक हो तो ईसीजी बनाना भी मुश्किल नहीं है - प्रत्येक क्लिनिक में एक इलेक्ट्रोकार्डियोग्राफ़ होता है। ईकेजी तकनीक? पहली नज़र में ही ऐसा लगता है कि वह हर किसी से परिचित है, लेकिन इस बीच, केवल स्वास्थ्य कार्यकर्ता ही उन्हें जानते हैं जिन्होंने इलेक्ट्रोकार्डियोग्राम लेने में विशेष प्रशिक्षण प्राप्त किया है। लेकिन हमारे लिए विवरण में जाना शायद ही सार्थक होगा, क्योंकि कोई भी हमें बिना तैयारी के ऐसा काम करने की अनुमति नहीं देगा।

मरीजों को यह जानना आवश्यक है कि उचित तरीके से तैयारी कैसे करें:अर्थात्, यह सलाह दी जाती है कि अधिक भोजन न करें, धूम्रपान न करें, मादक पेय और नशीली दवाओं का सेवन न करें, भारी शारीरिक श्रम में शामिल न हों और प्रक्रिया से पहले कॉफी न पियें, अन्यथा आप ईसीजी को धोखा दे सकते हैं। कुछ और नहीं तो अवश्य ही प्रदान किया जाएगा।
तो, एक पूरी तरह से शांत रोगी कमर तक कपड़े उतारता है, अपने पैरों को मुक्त करता है और सोफे पर लेट जाता है, और नर्स एक विशेष समाधान के साथ आवश्यक स्थानों (लीड) को चिकनाई करेगी, इलेक्ट्रोड लगाएगी, जिससे विभिन्न रंगों के तार डिवाइस में जाएंगे। , और एक कार्डियोग्राम लें।
फिर डॉक्टर इसे समझेंगे, लेकिन यदि आप रुचि रखते हैं, तो आप स्वयं अपने दांतों और अंतरालों का पता लगाने का प्रयास कर सकते हैं।
दांत, सीसा, अंतराल
शायद यह खंड हर किसी के लिए रुचिकर नहीं होगा, इसलिए इसे छोड़ा जा सकता है, लेकिन जो लोग स्वयं अपना ईसीजी पता लगाने का प्रयास कर रहे हैं, उनके लिए यह उपयोगी हो सकता है।
ईसीजी में दांतों को लैटिन अक्षरों पी, क्यू, आर, एस, टी, यू का उपयोग करके दर्शाया गया है, जहां उनमें से प्रत्येक हृदय के विभिन्न हिस्सों की स्थिति को दर्शाता है:
- पी - आलिंद विध्रुवण;
- क्यूआरएस कॉम्प्लेक्स - निलय का विध्रुवण;
- टी - निलय का पुनर्ध्रुवीकरण;
- एक छोटी यू तरंग डिस्टल वेंट्रिकुलर चालन प्रणाली के पुन:ध्रुवीकरण का संकेत दे सकती है।

ईसीजी रिकॉर्ड करने के लिए, एक नियम के रूप में, 12 लीड का उपयोग किया जाता है:
- 3 मानक - I, II, III;
- 3 प्रबलित एकध्रुवीय अंग लीड (गोल्डबर्गर के अनुसार);
- 6 प्रबलित एकध्रुवीय छाती (विल्सन के अनुसार)।
कुछ मामलों में (अतालता, हृदय का असामान्य स्थान), अतिरिक्त एकध्रुवीय छाती और द्विध्रुवीय लीड और नेबू (डी, ए, आई) के अनुसार उपयोग करना आवश्यक हो जाता है।

ईसीजी के परिणामों को समझते समय, इसके घटकों के बीच अंतराल की अवधि को मापा जाता है। यह गणना लय की आवृत्ति का आकलन करने के लिए आवश्यक है, जहां विभिन्न लीडों में दांतों का आकार और आकार लय की प्रकृति, हृदय में होने वाली विद्युत घटना और (कुछ हद तक) विद्युत गतिविधि का संकेतक होगा। मायोकार्डियम के अलग-अलग हिस्सों का, यानी इलेक्ट्रोकार्डियोग्राम दिखाता है कि हमारा दिल उस या दूसरी अवधि में कैसे काम करता है।
वीडियो: ईसीजी तरंगों, खंडों और अंतरालों पर पाठ
ईसीजी विश्लेषण
ईसीजी की अधिक कठोर व्याख्या विशेष लीड (वेक्टर सिद्धांत) का उपयोग करके दांतों के क्षेत्र का विश्लेषण और गणना करके की जाती है, हालांकि, व्यवहार में, वे आम तौर पर इस तरह के संकेतक के साथ प्रबंधन करते हैं विद्युत अक्ष दिशा, जो कुल क्यूआरएस वेक्टर है। यह स्पष्ट है कि प्रत्येक छाती अपने तरीके से व्यवस्थित होती है और हृदय का इतना सख्त स्थान नहीं होता है, निलय का वजन अनुपात और उनके अंदर की चालकता भी सभी के लिए अलग-अलग होती है, इसलिए, डिकोडिंग करते समय, क्षैतिज या ऊर्ध्वाधर दिशा इस वेक्टर का संकेत दिया गया है.
डॉक्टर क्रमिक क्रम में ईसीजी का विश्लेषण करते हैं, मानदंड और उल्लंघन का निर्धारण करते हैं:
- हृदय गति का आकलन करें और हृदय गति को मापें (सामान्य ईसीजी के साथ - साइनस लय, हृदय गति - 60 से 80 बीट प्रति मिनट तक);
- अंतराल (क्यूटी, सामान्य - 390-450 एमएस) की गणना की जाती है, जो एक विशेष सूत्र का उपयोग करके संकुचन चरण (सिस्टोल) की अवधि को दर्शाता है (अधिक बार मैं बज़ेट सूत्र का उपयोग करता हूं)। यदि यह अंतराल लंबा हो जाता है, तो डॉक्टर को संदेह करने का अधिकार है। और हाइपरकैल्सीमिया, इसके विपरीत, क्यूटी अंतराल को छोटा कर देता है। अंतरालों द्वारा प्रतिबिंबित पल्स चालकता की गणना एक कंप्यूटर प्रोग्राम का उपयोग करके की जाती है, जो परिणामों की विश्वसनीयता को काफी बढ़ा देती है;
- वे दांतों की ऊंचाई के साथ आइसोलिन से गिनना शुरू करते हैं (आमतौर पर आर हमेशा एस से अधिक होता है) और यदि एस आर से अधिक है, और धुरी दाईं ओर विचलित हो जाती है, तो वे दाएं वेंट्रिकल की गतिविधि के उल्लंघन के बारे में सोचते हैं, यदि इसके विपरीत - बाईं ओर, और साथ ही एस की ऊंचाई II और III लीड में आर से अधिक है - बाएं वेंट्रिकुलर हाइपरट्रॉफी का संदेह;
- क्यूआरएस कॉम्प्लेक्स का अध्ययन किया जाता है, जो वेंट्रिकुलर मांसपेशी में विद्युत आवेगों के संचालन के दौरान बनता है और बाद की गतिविधि को निर्धारित करता है (आदर्श एक पैथोलॉजिकल क्यू तरंग की अनुपस्थिति है, कॉम्प्लेक्स की चौड़ाई 120 एमएस से अधिक नहीं है) . यदि यह अंतराल विस्थापित हो जाता है, तो वे उसके बंडल या चालन गड़बड़ी के पैरों की नाकाबंदी (पूर्ण और आंशिक) की बात करते हैं। इसके अलावा, हिज बंडल के दाहिने पैर की अधूरी नाकाबंदी दाएं वेंट्रिकुलर हाइपरट्रॉफी के लिए एक इलेक्ट्रोकार्डियोग्राफिक मानदंड है, और हिज बंडल के बाएं पैर की अधूरी नाकाबंदी बाएं हाइपरट्रॉफी का संकेत दे सकती है;
- एसटी खंडों का वर्णन किया गया है, जो पूर्ण विध्रुवण (सामान्य रूप से आइसोलिन पर स्थित) और टी तरंग के बाद हृदय की मांसपेशियों की प्रारंभिक स्थिति की वसूली की अवधि को दर्शाता है, जो दोनों निलय के पुनर्ध्रुवीकरण की प्रक्रिया को दर्शाता है, जो ऊपर की ओर निर्देशित है , असममित है, इसका आयाम अवधि में दांत के नीचे है, यह क्यूआरएस कॉम्प्लेक्स से अधिक लंबा है।
केवल एक डॉक्टर डिकोडिंग कार्य करता है, हालांकि, कुछ एम्बुलेंस पैरामेडिक्स एक सामान्य विकृति को पूरी तरह से पहचानते हैं, जो आपातकालीन मामलों में बहुत महत्वपूर्ण है। लेकिन पहले आपको अभी भी ईसीजी मानदंड जानने की जरूरत है।

एक स्वस्थ व्यक्ति का कार्डियोग्राम इस तरह दिखता है, जिसका दिल लयबद्ध और सही ढंग से काम करता है, लेकिन हर कोई नहीं जानता कि इस रिकॉर्ड का क्या मतलब है, जो गर्भावस्था जैसी विभिन्न शारीरिक स्थितियों के तहत बदल सकता है। गर्भवती महिलाओं में, हृदय छाती में एक अलग स्थान पर होता है, इसलिए विद्युत अक्ष बदल जाता है। इसके अलावा, अवधि के आधार पर, हृदय पर भार जोड़ा जाता है। गर्भावस्था के दौरान ईसीजी इन परिवर्तनों को दर्शाएगा।
बच्चों में कार्डियोग्राम के संकेतक भी उत्कृष्ट होते हैं, वे बच्चे के साथ "बढ़ेंगे", इसलिए वे उम्र के अनुसार बदल जाएंगे, केवल 12 साल के बाद बच्चे का इलेक्ट्रोकार्डियोग्राम एक वयस्क के ईसीजी के करीब आना शुरू हो जाता है।
सबसे खराब निदान: दिल का दौरा

ईसीजी पर सबसे गंभीर निदान, निश्चित रूप से, है, जिसकी पहचान में कार्डियोग्राम मुख्य भूमिका निभाता है, क्योंकि यह वह है (पहला!) नेक्रोसिस के क्षेत्रों का पता लगाता है, घाव का स्थानीयकरण और गहराई निर्धारित करता है, और तीव्र हृदयाघात को अतीत के घावों से अलग किया जा सकता है।
ईसीजी पर रोधगलन के क्लासिक लक्षण एक गहरी क्यू तरंग (ओएस) का पंजीकरण हैं, खंड उन्नयनअनुसूचित जनजाति, जो आर को विकृत करता है, इसे चिकना करता है, और इसके बाद एक नकारात्मक नुकीले समद्विबाहु दांत टी की उपस्थिति होती है। एसटी खंड की ऐसी ऊंचाई दृश्यमान रूप से एक बिल्ली की पीठ ("बिल्ली") के समान होती है। हालाँकि, मायोकार्डियल रोधगलन को क्यू तरंग के साथ और उसके बिना भी पहचाना जा सकता है।

वीडियो: ईसीजी पर दिल का दौरा पड़ने के संकेत
जब दिल में कुछ गड़बड़ हो
अक्सर ईसीजी के निष्कर्षों में आप अभिव्यक्ति पा सकते हैं: ""। एक नियम के रूप में, जिन लोगों के हृदय पर लंबे समय तक अतिरिक्त भार रहता है, उदाहरण के लिए, मोटापे के साथ, उनके पास ऐसा कार्डियोग्राम होता है। यह स्पष्ट है कि ऐसी स्थितियों में बायां वेंट्रिकल आसान नहीं है। तब विद्युत अक्ष बाईं ओर विचलित हो जाता है, और S, R से बड़ा हो जाता है।

ईसीजी पर हृदय के बाएं (बाएं) और दाएं (दाएं) निलय की अतिवृद्धि
वीडियो: ईसीजी पर कार्डियक हाइपरट्रॉफी
संबंधित सामग्री:
ईसीजी की व्याख्या के बारे में प्रश्नों में, रोगी के लिंग, आयु, नैदानिक डेटा, निदान और शिकायतों को इंगित करना सुनिश्चित करें