किन मामलों में गर्भवती महिला को तत्काल डॉक्टर से परामर्श लेने की आवश्यकता होती है? गर्भावस्था के दौरान आपातकालीन स्थितियाँ: विकृति के प्रकार और सहायता गर्भावस्था के दौरान हीट स्ट्रोक के उपचार की विशेषताएं
अस्थानिक गर्भावस्था के लिए प्राथमिक उपचार
- एक महिला के शरीर में होने वाली प्रक्रिया जब एक निषेचित अंडा गर्भाशय गुहा के बाहर विकसित होता है - आमतौर पर फैलोपियन ट्यूब, अंडाशय या पेट की गुहा में। यदि आपको अस्थानिक गर्भावस्था का संदेह है, तो आपको तुरंत डॉक्टर से परामर्श लेना चाहिए। वे दर्द को दूर करने के लिए स्वयं कोई उपाय नहीं करते हैं। इस खतरनाक जटिलता का इलाज करने का एकमात्र तरीका सर्जरी है, जो निदान के तुरंत बाद किया जाता है। स्त्री रोग या शल्य चिकित्सा विभाग में अस्पताल में भर्ती। महिला को स्ट्रेचर पर ले जाया जाता है. बेहोश हो जाएं तो अमोनिया सुंघा दें।
इसका कारण अक्सर महिला जननांग अंगों और मुख्य रूप से फैलोपियन ट्यूब की सूजन संबंधी बीमारियां होती हैं, जिसके परिणामस्वरूप वे गर्भाशय गुहा में एक निषेचित कोशिका को "पकड़ने" और "ले जाने" की क्षमता खो देते हैं।

लक्षणअस्थानिक गर्भावस्था के प्रकार पर निर्भर करता है। यदि निषेचित अंडा ट्यूब में विकसित हो जाता है, तो गर्भावस्था के 6ठे से 8वें सप्ताह में इसकी दीवारें पतली हो जाती हैं और फट जाती हैं। पेट के निचले हिस्से में तेज दर्द होता है, जो मूत्राशय या मलाशय तक फैल जाता है। कुछ समय बाद, तीव्र एनीमिया के लक्षण दिखाई देते हैं: पीली त्वचा, ठंडा पसीना, तेज़ नाड़ी (प्रति मिनट 160 बीट तक) और कमजोर भरना। पेट में दर्द और तनाव होता है। योनि से मामूली रक्तस्राव.
जब एक अंडे को फैलोपियन ट्यूब के मुक्त सिरे के माध्यम से पेट की गुहा में निष्कासित कर दिया जाता है, तो वे ट्यूबल गर्भपात के रूप में एक अस्थानिक गर्भावस्था की बात करते हैं। यह धीरे-धीरे आगे बढ़ता है, क्योंकि निषेचित अंडा धीरे-धीरे छिल जाता है। ऐसे में पेट के निचले हिस्से में ऐंठन वाला दर्द होता है। जब दर्द प्रकट होता है, तो बेहोशी संभव है। योनि से गहरे रंग का खूनी स्राव होता है।
प्राथमिक चिकित्सा. यदि आपको अस्थानिक गर्भावस्था का संदेह है, तो आपको तुरंत डॉक्टर से परामर्श लेना चाहिए। वे दर्द को दूर करने के लिए स्वयं कोई उपाय नहीं करते हैं। इस खतरनाक जटिलता का इलाज करने का एकमात्र तरीका सर्जरी है, जो निदान के तुरंत बाद किया जाता है। स्त्री रोग या शल्य चिकित्सा विभाग में अस्पताल में भर्ती। महिला को स्ट्रेचर पर ले जाया जाता है. बेहोश हो जाएं तो अमोनिया सुंघा दें।
रोकथाम. एक्टोपिक गर्भावस्था को रोकने का मुख्य साधन महिला जननांग अंगों की सूजन प्रक्रियाओं का समय पर उपचार है।
वसंत और गर्म मौसम की शुरुआत के साथ, हम अधिक घूमना शुरू कर देते हैं और यात्राओं, छुट्टियों, ग्रामीण इलाकों या कहीं और पर जाते हैं। तदनुसार, गर्भवती माताएं भी घर पर नहीं बैठेंगी, और छुट्टियों पर प्रकृति या शहर के बाहर जा सकती हैं। लेकिन, इससे पहले कि आप छुट्टी पर जाएं, स्वास्थ्य समस्याओं के मामले में प्राथमिक चिकित्सा प्रदान करने के मुद्दों पर विचार करना उचित है। यह कुछ स्थितियों में प्राथमिक चिकित्सा प्रदान करने के बारे में है जिसके बारे में हम आज बात करेंगे।
आपको किस बारे में सोचने की आवश्यकता है?
यदि आप शहर से बाहर या देश में जा रहे हैं, तो यह पहले से पता लगाना उचित है कि इस क्षेत्र में निकटतम फार्मेसियों, क्लिनिक या अस्पताल कहाँ स्थित हैं, और वे किस प्रकार की चिकित्सा देखभाल प्रदान कर सकते हैं, क्या वहाँ है एक स्त्री रोग विभाग और एक प्रसूति अस्पताल। यदि आप शहर से बाहर हैं, तो यह ध्यान रखने योग्य है कि क्षेत्र में, यदि आप एम्बुलेंस को कॉल करते हैं, तो स्थानीय एम्बुलेंस टीमें आती हैं और सभी रोगियों को केवल निकटतम क्षेत्रीय अस्पताल या अस्पताल में पहुंचाएंगी। सिटी एम्बुलेंस टीम केवल उन मामलों में देश के घर या शहर से बाहर जा सकती है जहां ऐसी सेवा प्रसव और प्रसव पूर्व देखभाल के लिए भुगतान अनुबंध में निर्दिष्ट है।
अपनी यात्रा से पहले, अपनी स्वास्थ्य विशेषताओं को ध्यान में रखते हुए, अपने लिए एक प्राथमिक चिकित्सा किट पैक करें, अपने डॉक्टर से उन दवाओं के बारे में चर्चा करें जो आपके लिए अनुमति दी जाएंगी। आपको निश्चित रूप से अपने पासपोर्ट और बीमा पॉलिसी के साथ-साथ उन दस्तावेजों को भी अपने साथ ले जाना होगा जो उस अवधि के दौरान आपके पास थे जब आप छुट्टी पर जाएंगे। यह एक एक्सचेंज कार्ड हो सकता है, जो यदि आवश्यक हो, तो गर्भावस्था के 22वें सप्ताह से आपके अनुरोध पर आपके प्रसवपूर्व क्लिनिक में जारी किया जा सकता है। अपने साथ एक जन्म प्रमाण पत्र ले जाना भी उचित है, जो आमतौर पर गर्भवती महिलाओं को 30 सप्ताह में या कम से कम 12 सप्ताह तक परामर्श में भाग लेने के बाद जारी किया जाता है। यह अल्ट्रासाउंड या सीटीजी डेटा, गर्भावस्था के दौरान अन्य सभी अध्ययनों के परिणामों के साथ-साथ आपके चार्ट से उद्धरण के साथ आप पर किए गए सभी परीक्षणों के परिणामों को भी साथ ले जाने लायक है। यदि आपके पास वीएचआई पॉलिसी के तहत बच्चे के जन्म या प्रसवपूर्व देखभाल के लिए कोई अनुबंध है, तो आपको इसे अपने साथ रखना होगा, साथ ही बच्चे के जन्म के लिए अनुबंध के समानांतर, यदि आपने एक समझौता किया है।
देश या शहर से बाहर अपनी यात्रा के लिए प्राथमिक चिकित्सा किट इकट्ठा करते समय, आपको इसमें गर्भवती महिलाओं के लिए विटामिन, एंटीस्पास्मोडिक्स ("नो-शपा" या "पापावरिन"), एक शामक ("वेलेरियन" या "डालना होगा)। मदरवॉर्ट"), साथ ही वे सभी दवाएं दवाएं जो डॉक्टर की सिफारिश पर आपको अतिरिक्त रूप से निर्धारित की जाती हैं। मौसमी दवाओं के बारे में मत भूलिए - आपको खुजली से राहत देने और कीड़े के काटने वाले क्षेत्र की उपचार प्रक्रिया को तेज करने के लिए कीट विकर्षक (विकर्षक), साथ ही पदार्थों को डालने की आवश्यकता है। यूवी किरणों से बचाव और सनबर्न के इलाज के लिए दवाएं, एंटीहिस्टामाइन और पाचन को सामान्य करने वाले उत्पाद अपने साथ लाना भी उचित है। जाने से पहले, एक डॉक्टर से मिलें और उससे अपनी स्वास्थ्य समस्याओं के इलाज की बारीकियों पर चर्चा करें, यदि आवश्यक हो, क्या रखरखाव दवाएं लेने लायक है, साथ ही छुट्टी पर कैसे व्यवहार करें, पोषण के बारे में सिफारिशें, और अपनी अगली यात्रा के लिए एक तारीख निर्धारित करें। डॉक्टर को. यदि उचित हो, तो अपने डॉक्टर से एक फ़ोन नंबर मांगें जहां आपके कोई प्रश्न या चिंता होने पर आप उससे संपर्क कर सकें। आइए आपसे उन समस्याओं पर चर्चा करते हैं जो आपात स्थिति के रूप में उत्पन्न हो सकती हैं और गर्भवती महिलाओं में प्राथमिक उपचार की आवश्यकता होती है।
गर्भवती महिलाओं में बेहोशी और चक्कर आना
गर्भावस्था के दौरान, गर्भवती माताओं को बेहोशी या चक्कर आने का अनुभव हो सकता है, और चक्कर आने को ऐसी संवेदना माना जा सकता है जिसमें शरीर या शरीर के आसपास की वस्तुएं हिलती हुई प्रतीत होती हैं। इस मामले में, बेहोशी भी हो सकती है - यह चेतना का एक अल्पकालिक और उथला नुकसान है, जो कई सेकंड से एक से तीन मिनट तक रहता है। ऐसा गर्भावस्था से जुड़े शरीर में होने वाले विशेष बदलावों के कारण होता है। भ्रूण के विकास के दौरान, एक महिला भ्रूण के पर्याप्त पोषण के लिए पेल्विक क्षेत्र में रक्त वाहिकाओं की एक पूरी प्रणाली विकसित करती है। गर्भावस्था के दौरान गर्भाशय का क्षेत्र सभी परिसंचारी रक्त का 30% तक और गर्भावस्था के बाहर केवल 2% तक रक्त का हो सकता है। गर्भावस्था के विकास के परिणामस्वरूप, गर्भवती माँ का हृदय बढ़े हुए भार के साथ काम करेगा ताकि गर्भाशय क्षेत्र में पर्याप्त मात्रा में रक्त उपलब्ध कराया जा सके, जबकि वाहिकाओं में रक्त की मात्रा बढ़ जाती है। साथ ही, माँ के अंगों और ऊतकों को पर्याप्त ऑक्सीजन नहीं मिल पाती है, जिसके परिणामस्वरूप हाइपोक्सिया हो सकता है, विशेष रूप से मस्तिष्क के ऊतकों के क्षेत्र में, जिससे चक्कर आने लगते हैं, जिसके परिणामस्वरूप कभी-कभी बेहोशी भी हो सकती है। गर्भावस्था के दौरान अलग-अलग मामलों में यह काफी स्वीकार्य है, लेकिन ऐसी स्थिति को नजरअंदाज नहीं किया जा सकता है।
चक्कर क्यों आ सकते हैं?
गर्भवती महिलाओं में चक्कर आने का मुख्य कारण तंग या भरे हुए कमरे हो सकते हैं जो खराब हवादार होते हैं, और इसलिए आपको छोटे और भरे हुए कमरों में लोगों की बड़ी भीड़ से बचना चाहिए; ऐसी पर्यावरणीय परिस्थितियों में, शरीर को कम ऑक्सीजन प्राप्त होती है और इसे खराब तरीके से वितरित किया जाता है। ऊतक. उल्टी के दौरों के साथ विषाक्तता की स्थिति और, परिणामस्वरूप, शरीर में पानी की कमी के कारण बेहोशी हो सकती है। निर्जलीकरण की स्थिति छोटी वाहिकाओं और सेरेब्रल कॉर्टेक्स के क्षेत्र में रक्त परिसंचरण पर बेहद नकारात्मक प्रभाव डाल सकती है। बेहोशी का कारण शरीर की स्थिति में अचानक बदलाव हो सकता है - आमतौर पर यह अचानक बिस्तर से उठना, क्षैतिज स्थिति से ऊर्ध्वाधर स्थिति में बदलना है। इसे ऑर्थोस्टैटिक पतन कहा जाता है, जब शरीर की स्थिति बदलने पर वाहिकाओं को सिकुड़ने का समय नहीं मिलता है और रक्त शरीर के निचले आधे हिस्से में प्रवाहित होता है। आपको अचानक हिलने-डुलने और बिस्तर से उठने से बचना चाहिए; आपको इसे धीरे-धीरे और सावधानी से करने की ज़रूरत है, लेटने की स्थिति से बग़ल में उठना या कुर्सी से आसानी से उठना।
इसके अलावा, बेहोशी का कारण बड़ी शिरापरक वाहिकाओं - विशेष रूप से अवर वेना कावा - के संपीड़न के साथ गर्भाशय के आकार में वृद्धि हो सकता है। इस तरह के संपीड़न से निचले छोरों से रक्त के बहिर्वाह में कठिनाई होती है, जिससे निचले शरीर में सूजन भी होती है, और आंतरिक अंगों से रक्त के बहिर्वाह में भी समस्या होती है, जिससे उनके कामकाज में व्यवधान होता है। बेहोशी पैथोफिजियोलॉजिकल समस्याओं के कारण भी हो सकती है जैसे कि वनस्पति-संवहनी डिस्टोनिया के हमले, ओस्टियोचोन्ड्रोसिस की अभिव्यक्तियाँ या हृदय और रक्त वाहिकाओं की विकृति। आमतौर पर, गर्भवती माताओं को गर्भावस्था से पहले ही ऐसी समस्याओं के बारे में पता होता है और गर्भावस्था के शुरुआती चरणों में जांच कराना और पैथोलॉजी के लिए पर्याप्त चिकित्सा निर्धारित करना आवश्यक होगा। इसके अलावा, गर्भवती महिलाओं में एनीमिया के विकास के साथ हीमोग्लोबिन के स्तर में कमी के कारण बेहोशी हो सकती है। इससे रक्त में ऑक्सीजन ले जाने के लिए हीमोग्लोबिन की कमी हो जाती है, जिससे हाइपोक्सिया और बेहोशी हो जाती है। आपको हमेशा बेहोशी के कारणों के बारे में विस्तार से पता लगाने और उनसे तुरंत और प्रभावी ढंग से निपटने की आवश्यकता है, साथ ही तुरंत सहायता प्रदान करने के लिए बेहोशी के चेतावनी संकेतों को भी जानना होगा।
आसन्न बेहोशी के लक्षण
बेहोशी के दृष्टिकोण को पहचानना महत्वपूर्ण है, ताकि गिरकर खुद को घायल न करें, या यदि संभव हो तो बेहोशी से बचें। आसन्न बेहोशी के मुख्य लक्षण सिरदर्द के हमलों के साथ चक्कर आना और मंदिरों में धड़कन, साथ ही सामान्य अस्वस्थता के साथ अचानक कमजोरी का हमला होगा। धुंधली दृष्टि और धुंधली दृष्टि के साथ मतली, कानों में शोर या जमाव, ठंड लगना या शरीर में गर्मी, हवा की कमी की भावना और रक्तचाप में गंभीर स्तर तक तेज गिरावट हो सकती है।
यदि ऐसे लक्षण दिखाई देते हैं, तो आपको बैठने या लेटने की ज़रूरत है, और यदि संभव हो तो मदद के लिए कॉल करें। यदि बेहोशी होती है, तो गर्भवती महिला को एक सपाट सतह पर लिटाना, उसके पैरों के नीचे एक तकिया या तकिया, एक कंबल रखना या बस उन्हें ऊंचा स्थान देना चाहिए ताकि रक्त बाहर निकल सके। अगर कोई महिला भरे हुए कमरे में बेहोश हो जाए तो तुरंत कमरे में ताजी हवा पहुंचाना जरूरी है। सांस लेने को आसान बनाने के लिए आपको अपने कपड़ों के कॉलर को खोलना होगा, उन्हें तेज गंध वाले तरल - सिरका या अमोनिया में भिगोए रूई के टुकड़े को सूंघने दें। आप महिला के चेहरे पर ठंडे पानी के छींटे मार सकते हैं, उसे कोई मीठा तरल या मजबूत चाय पीने को दे सकते हैं।
गर्भवती महिलाओं में बेहोशी को कैसे रोकें?
बेहोशी की संभावना को कम करने के लिए, आपको अंतरिक्ष में अपने शरीर की स्थिति को आसानी से और धीरे-धीरे बदलना चाहिए; यदि आप लेटे हुए हैं, तो आपको तुरंत उठने की ज़रूरत नहीं है, अपनी तरफ करवट लें, अपने पैरों को लटकाकर बिस्तर पर बैठें , और चुपचाप बैठें, कोशिश करें कि झुकें नहीं। फिर धीरे-धीरे अपने पैरों पर खड़े हो जाएं। जिस कमरे में आप हैं उस कमरे को लगातार हवादार रखें, और तेज गंध से भी बचें; यदि आपको बेहोश होने का खतरा हो तो अपने साथ अमोनिया रखें। नियमित रूप से खाएं, लंबे समय तक भूखे रहने से बचें और पर्याप्त तरल पदार्थ पिएं, गर्म मौसम में लंबे समय तक धूप में न रहें और टोपी पहनें। ऐसे कपड़े पहनना ज़रूरी है जो चलने-फिरने में बाधा न डालें, जो चलने-फिरने और मुक्त साँस लेने में बाधा न डालें, केवल प्राकृतिक, सांस लेने योग्य कपड़ों से बने हों। लोगों की बड़ी भीड़ वाले सीमित स्थानों से बचना महत्वपूर्ण है - भीड़-भाड़ वाले समय में परिवहन, भरे हुए कमरों में कतारें। आपको ज़ोरदार शारीरिक गतिविधि से भी बचना चाहिए। यदि आसन्न बेहोशी के लक्षण दिखाई दें, तो तुरंत दूसरों से मदद मांगें।
आपको अपने पैरों को क्रॉस करके या अपने नीचे दबाकर लंबे समय तक नहीं बैठना चाहिए, गर्म स्नान नहीं करना चाहिए, इसके स्थान पर ठंडे शॉवर से स्नान करना चाहिए, किसी के साथ टहलने जाना चाहिए, और किसी भी मामले में डॉक्टर को अवश्य दिखाना चाहिए। बेहोशी.
"गर्भवती महिलाओं का उपचार" विषय पर अधिक लेख:
जीवन की पारिस्थितिकी. स्वास्थ्य: एक्टोपिक गर्भावस्था एक महिला के शरीर में होने वाली एक प्रक्रिया है जब एक निषेचित अंडा गर्भाशय गुहा के बाहर विकसित होता है - आमतौर पर फैलोपियन ट्यूब, अंडाशय या पेट की गुहा में। यदि आपको अस्थानिक गर्भावस्था का संदेह है, तो आपको तुरंत डॉक्टर से परामर्श लेना चाहिए।
एक्टोपिक गर्भावस्था एक महिला के शरीर में होने वाली एक प्रक्रिया है जब एक निषेचित अंडा गर्भाशय गुहा के बाहर विकसित होता है- आमतौर पर फैलोपियन ट्यूब, अंडाशय या पेट की गुहा में।
इसका कारण अक्सर महिला जननांग अंगों की सूजन संबंधी बीमारियाँ होती हैं,और मुख्य रूप से फैलोपियन ट्यूब, जिसके परिणामस्वरूप वे गर्भाशय गुहा में एक निषेचित कोशिका को "पकड़ने" और "ले जाने" की क्षमता खो देते हैं।
लक्षण अस्थानिक गर्भावस्था के प्रकार पर निर्भर करते हैं।यदि निषेचित अंडा ट्यूब में विकसित होता है, तो गर्भावस्था के 6ठे-8वें सप्ताह में इसकी दीवारें पतली हो जाती हैं और फट जाती हैं। पेट के निचले हिस्से में तेज दर्द होता है, जो मूत्राशय या मलाशय तक फैल जाता है। कुछ समय बाद, तीव्र एनीमिया के लक्षण दिखाई देते हैं: पीली त्वचा, ठंडा पसीना, तेज़ नाड़ी (प्रति मिनट 160 बीट तक) और कमजोर भरना। पेट में दर्द और तनाव होता है। योनि से मामूली रक्तस्राव.
जब एक अंडे को फैलोपियन ट्यूब के मुक्त सिरे के माध्यम से पेट की गुहा में निष्कासित कर दिया जाता है, तो वे ट्यूबल गर्भपात के रूप में एक अस्थानिक गर्भावस्था की बात करते हैं। यह धीरे-धीरे आगे बढ़ता है, क्योंकि निषेचित अंडा धीरे-धीरे छिल जाता है। ऐसे में पेट के निचले हिस्से में ऐंठन वाला दर्द होता है। जब दर्द प्रकट होता है, तो बेहोशी संभव है। योनि से गहरे रंग का खूनी स्राव होता है।
प्राथमिक चिकित्सा।यदि आपको अस्थानिक गर्भावस्था का संदेह है, तो आपको तुरंत डॉक्टर से परामर्श लेना चाहिए। वे दर्द को दूर करने के लिए स्वयं कोई उपाय नहीं करते हैं। इस खतरनाक जटिलता का इलाज करने का एकमात्र तरीका सर्जरी है, जो निदान के तुरंत बाद किया जाता है। स्त्री रोग या शल्य चिकित्सा विभाग में अस्पताल में भर्ती। महिला को स्ट्रेचर पर ले जाया जाता है. बेहोश हो जाएं तो अमोनिया सुंघा दें।
रोकथाम।एक्टोपिक गर्भावस्था को रोकने का मुख्य साधन महिला जननांग अंगों की सूजन प्रक्रियाओं का समय पर उपचार है।प्रकाशित
प्रसूति में अन्य आपातकालीन स्थितियों में प्लेसेंटा एब्डॉमिनल, जटिल विषाक्तता, एक्लम्पसिया, एक्लैम्पटिक अटैक और अन्य विकृति शामिल हैं, जिनमें से कोई भी न केवल भ्रूण के जन्म को जटिल बनाता है और भविष्य के मातृत्व की खुशी को धूमिल कर देता है, बल्कि बच्चे और उसके लिए एक गंभीर खतरा भी पैदा करता है। माँ। गर्भावस्था का रोगात्मक पाठ्यक्रम गंभीर चिंता और निरंतर निगरानी का कारण है।
गर्भावस्था विषाक्तता की विकृति: देर से निदान
देर से गर्भावस्था में विषाक्तता एक गंभीर विकृति है, जो एक एडेमेटस-न्यूरोटिक और उच्च रक्तचाप से ग्रस्त लक्षण परिसर द्वारा प्रकट होती है, जिससे तंत्रिका तंत्र को नुकसान होता है और ऐंठन सिंड्रोम का विकास होता है और भ्रूण की पीड़ा के साथ होता है।
गर्भावस्था की विकृति में विषाक्तता की नैदानिक तस्वीर इस प्रकार है:
- सूजन;
- उच्च रक्तचाप सिंड्रोम;
- उन्नत चरणों में - अधिजठर क्षेत्र में दर्द, जो यकृत की क्षति और यकृत कैप्सूल के तनाव पर निर्भर करता है;
- सिरदर्द;
- मस्तिष्क वाहिकाओं की ऐंठन के कारण धुंधली दृष्टि;
- प्रमस्तिष्क एडिमा;
- एडिमा सामान्यीकृत है; निचले और ऊपरी छोरों पर, पूर्वकाल पेट की दीवार पर, चेहरे की सूजन या सूजन के रूप में।
- गर्भावस्था की इस विकृति का निदान करते समय, सिस्टोलिक रक्तचाप 130-140 मिलीग्राम एचजी के गैर-गंभीर मामलों में दर्ज किया जाता है। कला।, गंभीर प्रवाह के साथ - 150-160 मिमी एचजी। कला।;
- डायस्टोलिक दबाव क्रमशः 90-110 mmHg है। कला।;
- क्षिप्रहृदयता 100 बीट प्रति मिनट या उससे अधिक तक।
गर्भावस्था के दौरान गर्भाशय-अपरा परिसंचरण की अपर्याप्तता जैसी रोग संबंधी स्थिति से कुपोषण, भ्रूण के तीव्र और क्रोनिक हाइपोक्सिया का विकास होता है और सामान्य रूप से स्थित प्लेसेंटा के अचानक विघटन के साथ होता है। शरीर के वजन में उल्लेखनीय वृद्धि और मूत्र की मात्रा में कमी से प्रकट होता है।
माइक्रोसिरिक्युलेशन में लंबे समय तक व्यवधान के साथ प्रगतिशील विषाक्तता मस्तिष्क में गहन परिवर्तन, सेरेब्रल एडिमा के विकास, तीव्र सेरेब्रोवास्कुलर दुर्घटना, बढ़ी हुई ऐंठन तत्परता, एक एक्लैम्पटिक हमले के विकास, एक्लैम्पटिक स्थिति और कोमा में योगदान करती है।
विषाक्तता से पीड़ित रोगी को अस्पताल ले जाने से पहले, चिकित्सीय और सुरक्षात्मक व्यवस्था सुनिश्चित करने और दौरे को रोकने के लिए शामक दवाओं का प्रारंभिक प्रशासन आवश्यक है। अक्सर, डायजेपाम (रिलेनियम) के 0.5% घोल के 2 मिलीलीटर के साथ ड्रॉपरिडोल के 0.25% घोल के 2 मिलीलीटर को इंट्रामस्क्युलर या अंतःशिरा में प्रशासित करने की प्रथा है; गंभीर मामलों में, कई बार्बिट्यूरेट्स के प्रशासन का संकेत दिया जाता है।
गर्भावस्था के दौरान विकृति: अपरा संबंधी रुकावट (फोटो के साथ)
सामान्य रूप से स्थित प्लेसेंटा का समय से पहले टूटना गर्भावस्था के दौरान एक और विकृति है जो गंभीर चिंता का कारण है।
एक गर्भवती महिला की यह आपातकालीन स्थिति भ्रूण के जन्म से पहले - गर्भधारण के दौरान और प्रसव की शुरुआत में नाल के अलग होने की विशेषता है। यह गर्भावस्था के देर से विषाक्तता और गुर्दे की बीमारी के कारण गर्भाशय-अपरा परिसंचरण का उल्लंघन है।
ऐसी प्रसूति आपातकाल के लक्षण हैं:
- कमजोरी, चक्कर आना;
- पीली त्वचा;
- परिधीय सायनोसिस;
- तचीकार्डिया;
- यदि टुकड़ी एक महत्वपूर्ण सीमा तक होती है, तो पेट में दर्द और गर्भाशय तनाव परेशान करने वाला होता है;
- प्लेसेंटा सम्मिलन स्थल के आधार पर स्थानीय दर्द की विशेषता;
- रक्त बाहरी जननांग पथ से आता है, लेकिन बाहरी रक्तस्राव की डिग्री रोगी के एनीमिया के अनुरूप नहीं होती है, क्योंकि रक्त का एक महत्वपूर्ण हिस्सा गर्भाशय और प्लेसेंटा (रेट्रोप्लेसेंटल हेमेटोमा) के बीच जमा होता है;
- कभी-कभी औरिया और कोमा एक साथ देखे जाते हैं;
- महत्वपूर्ण अपरा रुकावट के साथ विकसित होता है (त्वचा का पीलापन, धागे जैसी तेज़ नाड़ी, निम्न रक्तचाप)।
इस विकृति वाले भ्रूण में, गर्भावस्था के दौरान अंतर्गर्भाशयी हाइपोक्सिया के लक्षण तेजी से बढ़ते हैं:
- दिल की धड़कन सुनी नहीं जा सकती या हानि के लक्षण हैं;
- टैचीकार्डिया 160 बीट/मिनट से अधिक;
- ब्रैडीकार्डिया 120 बीट्स/मिनट से कम।
इस गर्भावस्था विकृति के कारण निम्नलिखित कारक हैं:
- देर से गर्भपात;
- हाइपरटोनिक रोग;
- गुर्दे की बीमारियाँ;
- जटिल प्रसूति एवं स्त्री रोग संबंधी इतिहास;
- गर्भाशय फाइब्रॉएड;
- गर्भाशय की चोटें;
- पॉलीहाइड्रेमनिओस, एकाधिक गर्भधारण, बड़े भ्रूण के साथ गर्भाशय का तेजी से खाली होना।
इन तस्वीरों में देखें गर्भावस्था की यह विकृति कैसी दिखती है:


गर्भावस्था की विकृति - एक्लेम्पटिक अटैक: निदान के संकेत
प्रसूति में गर्भावस्था की ऐसी विकृति, जैसे एक्लैम्पटिक अटैक, अक्सर प्रीक्लेम्पसिया (उच्च रक्तचाप, सिरदर्द, धुंधली दृष्टि, अधिजठर क्षेत्र में दर्द) के लक्षणों की पृष्ठभूमि के खिलाफ विकसित होती है, जो हल्के नैदानिक की पृष्ठभूमि के खिलाफ भी हो सकती है। विषाक्तता के लक्षण.
एक्लेम्पटिक हमला 1.5-2 मिनट तक रहता है और चार चरणों की विशेषता है:
- पूर्व ऐंठन अवधि - चेहरे की मांसपेशियों की छोटी तंतुमय फड़कन की उपस्थिति, गर्दन और ऊपरी अंगों की मांसपेशियों तक उतरना, पलकें बंद होना, चेतना की हानि 30 एस तक होती है;
- टॉनिक आक्षेप की अवधि - पूरे शरीर की मांसपेशियों का ऐंठन संकुचन, जैसा कि ओपिसथोटोनस में होता है: शरीर तनावग्रस्त है, फैला हुआ है, सिर पीछे की ओर झुका हुआ है (टॉनिक ऐंठन); सांस रुक जाती है, नाड़ी कमजोर हो जाती है, और परिधीय वाहिकाओं में इसका पता नहीं लगाया जा सकता है। - 200/100; परिधीय सायनोसिस विकसित होता है, अवधि - 30-40 सेकंड;
- क्लोनिक आक्षेप की अवधि - चेहरे, शरीर, अंगों के सभी मांसपेशी समूहों के मजबूत ऐंठन संकुचन की उपस्थिति, 30-40 सेकेंड के बाद ऐंठन कमजोर हो जाती है, रुक जाती है और ऐंठन वाली सांस बहाल हो जाती है। इसके अलावा इस चरण में गर्भावस्था की इस विकृति के लक्षण टैचीपनिया हैं, जीभ के काटने के कारण गुलाबी रंग के साथ मुंह से झाग का अलग होना;
- जब्ती समाधान अवधि - ऐंठन की समाप्ति, चेतना बहाल हो सकती है, लेकिन कोमा या अन्य ऐंठन हमले में संक्रमण देखा जा सकता है।
मां के लिए सबसे खतरनाक अवधि दूसरी और तीसरी अवधि होती है, क्योंकि सांस रुक जाती है और मस्तिष्क रक्तस्राव और कार्डियक अरेस्ट विकसित हो सकता है।
निदान करते समय, यह ध्यान में रखा जाना चाहिए कि गर्भावस्था के विकृति विज्ञान में, कुछ मामलों में, कोमा पिछले एक्लैम्पटिक हमलों के बिना विकसित हो सकता है।
 सबसे पहले, कोमा विकसित होता है, फिर स्तब्धता में बदल जाता है, फिर चेतना की आंशिक बहाली होती है, और अंत में चेतना की पूर्ण बहाली देखी जाती है, लेकिन लगातार न्यूरोलॉजिकल क्षति बनी रह सकती है।
सबसे पहले, कोमा विकसित होता है, फिर स्तब्धता में बदल जाता है, फिर चेतना की आंशिक बहाली होती है, और अंत में चेतना की पूर्ण बहाली देखी जाती है, लेकिन लगातार न्यूरोलॉजिकल क्षति बनी रह सकती है।
रक्तचाप में वृद्धि की डिग्री, मूत्र में परिवर्तन, एडिमा सिंड्रोम की गंभीरता, रोगी में शिकायतों की उपस्थिति और देर से विषाक्तता के दौरान एक्लेम्पटिक ऐंठन के विकास के अनुसार, निम्नलिखित चरणों को प्रतिष्ठित किया जाता है:
- नेफ्रोपैथी चरण I,
- नेफ्रोपैथी II डिग्री,
- नेफ्रोपैथी चरण III,
- प्रीक्लेम्पसिया और एक्लम्पसिया।
गर्भावस्था के दौरान रोग संबंधी स्थिति: एक्लम्पसिया
गर्भावस्था के दौरान यह रोग संबंधी स्थिति, जैसे कि एक्लम्पसिया, एक तीव्र मस्तिष्क शोफ है, जो गेस्टोसिस के साथ होती है: उच्च इंट्राक्रैनील उच्च रक्तचाप, ऑटोरेग्यूलेशन की विफलता और बिगड़ा हुआ मस्तिष्क परिसंचरण, मस्तिष्क संरचनाओं को इस्केमिक और रक्तस्रावी क्षति।
जेस्टोसिस के साथ गर्भावस्था के दौरान आपातकालीन देखभाल में शामिल हैं: एक चिकित्सीय और सुरक्षात्मक शासन का निर्माण; महत्वपूर्ण अंगों के कार्य की बहाली; त्वरित और सौम्य डिलीवरी.
प्रीहॉस्पिटल देखभाल की मात्रा रोगी की स्थिति और लेट गेस्टोसिस की नैदानिक अभिव्यक्तियों की गंभीरता से निर्धारित होती है:
मैं डिग्री:
- हल्की सूजन; क्षणिक उच्च रक्तचाप, रक्तचाप 30% से अधिक नहीं बढ़ता (बीपी 140/90 - 150/90 मिमी एचजी); इस स्तर पर उच्च रक्तचाप की एक विशेषता इसकी अस्थिरता और लचीलापन है; मूत्र में प्रोटीन के अंश मौजूद हो सकते हैं।
द्वितीय - तृतीय डिग्री:
- बढ़ी हुई सूजन; 10 ग्राम/लीटर से अधिक प्रोटीनमेह; रक्तचाप में 150/90 - 170/110 मिमी एचजी तक वृद्धि। कला।
इस प्रकार की गर्भावस्था विकृति, प्रीक्लेम्पसिया, की विशेषता है:
- रक्तचाप में 170/110 मिमी एचजी तक वृद्धि। कला। और उच्चा;
- मस्तिष्क रक्त प्रवाह का अनियमित होना;
- ओलिगुरिया (डाययूरिसिस 600 मिली/दिन या उससे कम);
- कम प्रति घंटा मूत्राधिक्य (60 मिली/घंटा से कम);
- सामान्यीकृत शोफ (अनासारका);
- मोटर और मानसिक उत्तेजना या अवसाद।
एक्लम्पसिया, कोमा के दौरे के दौरान गर्भवती महिलाओं के लिए आपातकालीन देखभाल:
- महिला को दाहिनी ओर सिर के सिरे को ऊपर उठाकर लिटाना चाहिए;
- जीभ को पीछे हटने से रोकने के लिए अपना सिर पीछे झुकाएं, एक वायु वाहिनी डालें;
- न्यूरोलेप्टिक्स की पृष्ठभूमि के खिलाफ मास्क फ्लोरोटेन एनेस्थेसिया - ड्रॉपरिडोल के 0.25% समाधान के 4 मिलीलीटर, सेडक्सेन के 0.5% समाधान के 2 मिलीलीटर और पिपोल्फेन के 2.5% समाधान के 2 मिलीलीटर के साथ ग्लूकोज के 40% समाधान के 20 मिलीलीटर ;
- सोडियम हाइड्रॉक्सीब्यूटाइरेट, हेक्सेनल या सोडियम थियोपेंटल का उपयोग बुनियादी संज्ञाहरण के रूप में किया जाता है;
- मध्यम हाइपरवेंटिलेशन के मोड में फेफड़ों का कृत्रिम वेंटिलेशन, यदि आवश्यक हो, श्वासनली इंटुबैषेण;
- दौरे की समाप्ति के बाद, मुंह और नाक से बलगम और लार को साफ करना और हटाने योग्य डेन्चर को हटाना आवश्यक है;
- मुख्य नस, मूत्राशय का कैथीटेराइजेशन, नाक मार्ग के माध्यम से गैस्ट्रोइंटेस्टाइनल ट्यूब का सम्मिलन;
- गंभीर न्यूरोलॉजिकल लक्षणों और उच्च इंट्राकैनायल दबाव के साथ - नैदानिक और चिकित्सीय काठ पंचर;
- कार्डियोवास्कुलर सिस्टम की गतिविधि में सुधार करने के लिए, स्ट्रॉफैंथिन के 0.05% समाधान के 0.25-0.5-1 मिलीलीटर को अंतःशिरा में प्रशासित किया जाता है, कॉर्ग्लिकॉन के 0.06% समाधान के 0.5-1 मिलीलीटर को 40% ग्लूकोज समाधान के 20 मिलीलीटर के साथ अंतःशिरा में प्रशासित किया जाता है;
- रक्तचाप और मूत्राधिक्य का सख्त नियंत्रण।
प्रसूति में आपातकालीन देखभाल प्रदान करते समय फेफड़ों के कृत्रिम वेंटिलेशन के संकेत हैं:
- दौरे के बाहर चेतना की कमी;
- , उच्चरक्तचापरोधी चिकित्सा के लिए उत्तरदायी नहीं;
- ऐंठन संबंधी तत्परता जो एंटीकॉन्वल्सेंट थेरेपी से राहत नहीं देती है;
- बार-बार दौरे पड़ना;
- दौरे और रक्तस्राव का संयोजन.
एक्लम्पसिया के हमलों से लगातार राहत मिलने और मरीज के कोमा से ठीक होने के बाद ही अस्पताल में भर्ती होना संभव है। परिवहन के दौरान, नए दौरे की संभावना के कारण सावधानी बरतनी चाहिए, इसलिए रोगी को स्ट्रेचर पर रखा जाना चाहिए और सावधानीपूर्वक एम्बुलेंस में स्थानांतरित किया जाना चाहिए। मरीज़ों को शरीर के ऊपरी हिस्से को ऊपर उठाकर स्ट्रेचर पर ले जाया जाता है और कृत्रिम वेंटिलेशन किया जाता है।
प्रसूति में अन्य कौन सी विकृतियाँ हो सकती हैं: अस्थानिक गर्भावस्था
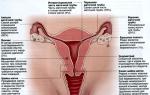
"स्त्री रोग विज्ञान में तीव्र पेट" का एक कारण अस्थानिक गर्भावस्था है। पेट के निचले हिस्से में तीव्र दर्द, एक्टोपिक गर्भावस्था के अलावा, निम्नलिखित बीमारियों के साथ संभव है: गर्भाशय उपांगों की तीव्र सूजन, मायोमेटस नोड का कुपोषण, डिम्बग्रंथि ट्यूमर के पेडिकल का मरोड़, तीव्र एपेंडिसाइटिस, गुर्दे का दर्द, डिम्बग्रंथि एपोप्लेक्सी , पेल्वियोपरिटोनिटिस, आदि।
एक्टोपिक गर्भावस्था में, निषेचित अंडा गर्भाशय गुहा के बाहर प्रत्यारोपित होता है और विकसित होता है, ट्यूबल गर्भपात के रूप में या फैलोपियन ट्यूब के टूटने के रूप में। एक्टोपिक गर्भावस्था के जोखिम कारकों में पिछले सल्पिंगोफोराइटिस, एंडोमायोमेट्रैटिस, गर्भपात, आंतरिक जननांग अंगों पर सर्जरी, हार्मोनल विकार आदि शामिल हैं।
ट्यूबल गर्भपात में, निषेचित अंडे को फैलोपियन ट्यूब की दीवारों से छील दिया जाता है और पेट की गुहा में निष्कासित कर दिया जाता है। चूंकि फैलोपियन ट्यूब लयबद्ध रूप से सिकुड़ती है, पेट की गुहा में रक्त का प्रवाह आवधिक होता है।
जब फैलोपियन ट्यूब फट जाती है (यदि मासिक धर्म में 3-4 सप्ताह की देरी हो जाती है), तो रक्त फैलोपियन ट्यूब की पतली दीवार में स्थित निषेचित अंडे के विली द्वारा क्षतिग्रस्त वाहिकाओं से पेट की गुहा में प्रवेश करता है।
पेरिटोनियल शॉक (ट्यूब का टूटना) के चरण में एक्टोपिक गर्भावस्था की विशेषता है:
- पेट के निचले हिस्से में अचानक तीव्र दर्द;
- अधिजठर क्षेत्र (पित्ताशय, पेट) में दर्द का विकिरण;
- मलाशय पर दबाव महसूस होना;
- मतली उल्टी;
- फ़्रेनिकस लक्षण;
- बार-बार कमजोर नाड़ी;
- रक्तचाप में गिरावट;
- पेट की दीवार में तनाव और दर्द, पेट के निचले हिस्से में शेटकिन-ब्लमबर्ग लक्षण।
एक्टोपिक गर्भावस्था के साथ, गर्भाशय का आकार अपेक्षित गर्भावस्था अवधि से कम होता है, गर्भाशय ग्रीवा के विस्थापित होने पर दर्द होता है, और गर्भाशय उपांगों के क्षेत्र में एकतरफा ट्यूमर जैसा गठन होता है, जिसका स्त्री रोग संबंधी परीक्षण के दौरान पता चला है।
इंट्रा-पेट रक्तस्राव के दौरान टक्कर से ढलान वाले क्षेत्रों (इलियाक क्षेत्रों) में सुस्ती का पता चलता है, जो शरीर की स्थिति में बदलाव के साथ बढ़ता है।
इस लेख को 2,561 बार पढ़ा गया है.
आक्षेप- ये अनैच्छिक मांसपेशी संकुचन हैं। गर्भवती महिलाओं को अक्सर पिंडली की मांसपेशियों (बछड़े की मांसपेशियों) में ऐंठन का अनुभव होता है; कम अक्सर, पैरों, बाहों और गर्दन की अन्य मांसपेशियों में ऐंठन हो सकती है। ऐंठन के दौरान, एक महिला को मांसपेशियों में तेज दर्द महसूस होता है, जो मुख्य रूप से रात में सोते समय या सुबह जागने पर होता है।
जानकारीगर्भावस्था के दौरान मांसपेशियों में सबसे गंभीर ऐंठन दूसरी तिमाही में दिखाई देती है, जब भ्रूण सक्रिय रूप से बढ़ रहा होता है और उसकी पोषण संबंधी ज़रूरतें बढ़ जाती हैं।
गर्भावस्था के दौरान ऐंठन के कारण
मुख्य कारणगर्भवती महिलाओं में मांसपेशियों में ऐंठन की उपस्थिति इस प्रकार है:
- सूक्ष्म पोषक तत्वों का स्तर कम होनामाँ के शरीर में (पोटेशियम, मैग्नीशियम) और विटामिन(मुख्यतः विटामिन बी);
- ग्लूकोज के स्तर में कमी(चीनी) खून में. ग्लूकोज शरीर के लिए मुख्य ऊर्जा स्रोत है, गर्भावस्था के दौरान, इसे मां और बढ़ते भ्रूण की जरूरतों पर गहनता से खर्च किया जाता है। ग्लूकोज की स्पष्ट कमी दुर्लभ और बड़े भोजन के साथ होती है, इसलिए गर्भवती महिलाओं को अक्सर खाने की सलाह दी जाती है, लेकिन छोटे हिस्से में;
- हीमोग्लोबिन का स्तर कम होनारक्त में;
- वैरिकाज - वेंस. गर्भावस्था के दौरान, श्रोणि में रक्त का प्रवाह बढ़ने से निचले छोरों की नसों पर भार बढ़ जाता है। नसों में रक्त परिसंचरण के बिगड़ने के कारण, मांसपेशियों का पोषण बाधित होता है, जो दौरे के विकास के लिए एक अनुकूल पृष्ठभूमि है;
- अवर वेना कावा सिंड्रोम(केवल तीसरी तिमाही में देखा गया)। जब एक महिला लंबे समय तक लापरवाह स्थिति में लेटी रहती है, तो बड़ा गर्भाशय अवर वेना कावा पर दबाव डालता है। इस संबंध में, शिरापरक परिसंचरण का उल्लंघन होता है और, परिणामस्वरूप, बछड़े की मांसपेशियों के पोषण का उल्लंघन होता है;
- . जब प्रति दिन 10 या अधिक सिगरेट पीते हैं, तो पुरानी ऑक्सीजन की कमी विकसित होती है, जो मांसपेशियों की स्थिति पर नकारात्मक प्रभाव डालती है;
- अधिक सेवन करनाऔर अन्य कैफीनयुक्त पेय (मांसपेशियों में तनाव और ऐंठन को भड़काते हैं)।
दौरे के लिए प्राथमिक उपचार
यदि आक्षेप का आक्रमण हो तो यह आवश्यक है:
- घबराने की कोशिश न करें गहरी और शांति से सांस लें;
- अपने पैर की उंगलियों को अपनी ओर खींचेंकई बार (मांसपेशियों में दर्द कम होने तक दोहराएँ);
- सावधानी से मांसपेशियों की मालिश करेंपरिधि से केंद्र तक, ताकि कोई नया हमला न भड़के;
- अपने पैरों को ऊपर उठाकर लेट जाएंपिंडली की मांसपेशियों में रक्त परिसंचरण में सुधार करने के लिए।
गर्भवती महिलाओं में दौरे का उपचार
यदि ऐंठन होती है, तो आपको तुरंत गर्भावस्था के प्रभारी प्रसूति-स्त्री रोग विशेषज्ञ को सूचित करना चाहिए। यदि आवश्यक हो, तो डॉक्टर अतिरिक्त नैदानिक उपाय (जैव रासायनिक रक्त परीक्षण, ग्लूकोज के लिए रक्त परीक्षण, सामान्य रक्त परीक्षण, आदि) और विशेष विशेषज्ञों (चिकित्सक, सर्जन) के साथ परामर्श लिखेंगे।
दौरे का उपचार उस कारण पर निर्भर करता है जो उन्हें पैदा करता है। हाँ कब शरीर में सूक्ष्म तत्वों और विटामिन की कमी, थेरेपी में पोषण को सामान्य करना और उनकी कमी को सामान्य करने के लिए मल्टीविटामिन का एक कॉम्प्लेक्स लेना शामिल होगा:
- शरीर में पोटेशियम के स्तर का सामान्यीकरण. केले, आलू, ब्रोकोली और बीफ़ लीवर में पोटेशियम की मात्रा सबसे अधिक होती है। यदि भोजन से पोटेशियम का अपर्याप्त सेवन होता है, तो दवा उपचार निर्धारित है: एस्पार्कम,;
- कैल्शियम की कमी की पूर्ति. यह सूक्ष्म तत्व डेयरी उत्पादों, हरी सब्जियों (फूलगोभी, शतावरी, ब्रोकोली), बीन्स, अंडे और नट्स में बड़ी मात्रा में पाया जाता है। गर्भावस्था के दौरान सबसे अधिक उपयोग की जाने वाली दवाओं में से;
- शरीर में मैग्नीशियम की मात्रा बढ़ाना. मैग्नीशियम कई खाद्य पदार्थों (बीज, मेवा, फलियां, साग, गाजर, एक प्रकार का अनाज दलिया) में पाया जाता है। औषधि उपचार में लेना शामिल है।
समर्थन के लिए शरीर में ग्लूकोज का पर्याप्त स्तरगर्भवती महिला को आंशिक भोजन निर्धारित किया जाता है। दैनिक आहार का आधार जटिल कार्बोहाइड्रेट (ब्राउन ब्रेड, अनाज, पास्ता, फल और सब्जियां) होना चाहिए। आपको साधारण कार्बोहाइड्रेट (मिठाई, केक) लेने से बचना चाहिए, क्योंकि। बाहर से चीनी के अधिक सेवन से रक्त में ग्लूकोज का स्तर गिर जाता है, जिससे गंभीर ऐंठन होती है।
गंभीर रक्ताल्पता के साथउपचार में आयरन सप्लीमेंट (उदाहरण के लिए) लेना शामिल है, जो रक्त में हीमोग्लोबिन के स्तर को सामान्य करता है। पैरों से जांघ तक हल्का सा सहलाना;