Стандартна желязодефицитна анемия. Алгоритми за диагностика и лечение на желязодефицитна анемия. Списък на основните диагностични мерки
За цитиране:Дворецки Л.И. Алгоритми за диагностика и лечение на желязодефицитна анемия // RMJ. 2002. № 17. С. 743
ВМА на името на I.M. Сеченов
Ижелязодефицитна анемия (IDA) е клиничен и хематологичен синдром, характеризиращ се с нарушение на синтеза на хемоглобин в резултат на дефицит на желязо, който се развива на фона на различни патологични (физиологични) процеси и се проявява с признаци на анемия и сидеропения.
Значението на рационалната и ефективна терапия за IDA се дължи на медицинска и социална значимост и високо разпространение на това състояние сред населението , особено жени в детеродна възраст, защото:
- жените в детеродна възраст са основната рискова група за развитие на ЖДА
- запасите от желязо в тялото на жените са 3 пъти по-малко, отколкото при мъжете
- приемът на желязо при момичетата и фертилните жени в развитите страни (САЩ) е 55-60% от това, което трябва да бъде
- IDA представлява 75-95% от всички анемии по време на бременност
- в Русия около 12% от жените в детеродна възраст страдат от IDA
- латентният дефицит на желязо в някои региони на Русия достига 50%.
Етапи на диагностично търсене:
1 - диагноза хипохромна анемия
1 - диагноза хипохромна анемия2 - диагностика на желязодефицитната природа на анемията
3 - диагностика на причината за IDA.
1. Диагностика на хипохромна анемия. Всички IDA са хипохромни. Следователно хипохромният характер на анемията е ключов признак, който позволява да се подозира IDA на първо място и да се определи по-нататъшната посока на диагностичното търсене.
Клиницистът, когато интерпретира резултатите от кръвен тест, трябва задължително да обърне внимание не само на цветния индекс (може да се изчисли неправилно, ако лаборантът изчисли броя на еритроцитите), но и на морфологичната картина на еритроцитите, която е описани от лаборанта при преглед на цитонамазка (например хипохромия, микроцитоза и др.).
2. Диагностика на желязодефицитната природа на анемията (диференциална диагноза на хипохромна анемия). Не всички хипохромни анемии са дефицит на желязо. Като се има предвид това, наличието на хипохромна анемия не изключва хипохромна анемия от друг произход.В тази връзка на този етап от диагностичното търсене е необходимо да се проведе диференциална диагноза между IDA и така наречената сидероарестична (ахреза - неупотреба) анемия. При сидероахрестични анемии (групова концепция), наричана още наситена с желязо анемия, съдържанието на желязо в организма е в рамките на нормалните граници или дори има излишък от него, но поради различни причини желязото не се използва за изграждане на хема в хемоглобина молекула, което в крайна сметка води до образуването на хипохромни еритроцити с ниско съдържание на хемоглобин. Неизползваното желязо влиза в резерви, отлага се в органи и тъкани (черен дроб, панкреас, кожа, макрофагова система и др.), Водейки до развитие на хемосидероза.
Правилното разпознаване на IDA и разграничаването му от сидероахрестичната анемия е изключително важно, тъй като погрешната диагноза на IDA при пациенти с наситена с желязо анемия може да доведе до неоправдано приложение на железни препарати при такива пациенти, което в тази ситуация ще доведе до още по-голямо "претоварване". на органи и тъкани с желязо. В този случай терапевтичният ефект на препаратите с желязо ще отсъства.
Основните хипохромни анемии, с които трябва да се направи диференциална диагноза на IDA , са следните:
- анемия, свързана с нарушен синтез на хема в резултат на инхибирането на активността на определени ензими (хемисинтетаза), които осигуряват включването на желязото в молекулата на хема. Този ензимен дефект може да бъде наследствен (наследствена сидероахретична анемия) или да е резултат от излагане на определени лекарства (изониазид, PAS и др.), хронична алкохолна интоксикация, контакт с олово и др.;
- таласемия , принадлежи към групата на наследствените хемолитични анемии, свързани с нарушен синтез на глобин, протеиновата част на хемоглобина. Заболяването има няколко варианта и се характеризира с признаци на хемолиза (ретикулоцитоза, повишени нива на индиректен билирубин, увеличена далака), високо съдържание на желязо в серума и депото, хипохромна анемия. Всъщност при таласемията говорим и за сидероахреза, т.е. за неизползването на желязо, но не в резултат на дефекти в ензимите, участващи в синтеза на хема, а в резултат на нарушение на процеса на изграждане на молекулата на хемоглобина като цяло поради патология на неговия глобин част;
- анемия, свързана с хронични заболявания . Този термин се използва за обозначаване на група анемии, които се появяват при пациенти на фона на различни заболявания, най-често с възпалителен характер (инфекциозни и неинфекциозни). Пример за това е анемията при гнойни заболявания с различна локализация (бели дробове, коремна кухина, остеомиелит), сепсис, туберкулоза, инфекциозен ендокардит, ревматоиден артрит, злокачествени тумори при липса на хронична загуба на кръв. С цялото разнообразие от патогенетични механизми на анемия в тези ситуации, един от основните е преразпределението на желязото в клетките на макрофагалната система, което се активира по време на възпалителни и туморни процеси. Тъй като при тези анемии не се наблюдава истински железен дефицит, по-оправдано е да се говори не за IDA, а за желязо-преразпределителни анемии. Последните, като правило, са умерено хипохромни по природа, съдържанието на желязо в серума може да бъде леко намалено, общото съпротивление на тялото обикновено е в рамките на нормалното или умерено намалено, което отличава този вариант на анемия от IDA. Характерно е повишаване на нивото на феритин в кръвта. Разбирането и правилното тълкуване на патогенетичните механизми на развитие на анемия при горните заболявания позволява на лекаря да се въздържа от предписване на препарати с желязо на тези пациенти, които обикновено са неефективни.
- изследването трябва да се проведе преди започване на лечение с железни препарати. В противен случай, дори при прием на лекарства за кратък период от време, получените показатели не отразяват истинското съдържание на желязо в серума. Ако са предписани препарати с желязо, тогава изследването може да се проведе не по-рано от 7 дни след отмяната им;
- трансфузии на еритроцити, често извършвани преди естеството на анемията да бъде изяснено (изразено понижение на хемоглобина, признаци на сърдечна недостатъчност и др.), също изкривяват оценката на истинското съдържание на желязо в серума;
- за изследване на серум за съдържание на желязо трябва да се използват специални епруветки, измити два пъти с дестилирана вода, тъй като използването на чешмяна вода за измиване, съдържаща малки количества желязо, влияе върху резултатите от изследването. За сушене на епруветките не трябва да се използват сушилни шкафове, тъй като при нагряване в съдовете от стените им попада малко количество желязо;
- понастоящем за изследване на желязото е обичайно да се използва батофенантралин като реагент, който образува цветен комплекс с железни йони със стабилен цвят и висок моларен коефициент на екстинкция; точността на метода е доста висока;
- кръвта за анализ трябва да се взема сутрин, тъй като има ежедневни колебания в концентрацията на желязо в серума (сутрин нивото на желязо е по-високо);
- нивата на серумното желязо се влияят от фазата на менструалния цикъл (непосредствено преди и по време на менструация, серумните нива на желязо са по-високи), бременност (повишени нива на желязо през първите седмици от бременността), орални контрацептиви (повишени), остър хепатит и цироза на черния дроб (увеличен). Възможно е да има случайни вариации в изследваните параметри.
3. Идентифициране на причината за IDA. След потвърждаване на желязодефицитния характер на анемията, т.е. проверка на синдрома на IDA, не по-малко важно е да се установи причината за този анемичен синдром. Разпознаването на причината за развитието на IDA във всеки случай е последният етап от диагностичното търсене. Ориентацията към нозологичната диагностика е много важна, тъй като в повечето случаи при лечението на анемия е възможно да се повлияе на основния патологичен процес.
Алгоритъм за диагностика на желязодефицитна анемия
В основата на развитието на IDA Има различни причини, сред които най-важните са следните:- хронична загуба на кръв различна локализация (стомашно-чревна, маточна, назална, бъбречна) поради различни заболявания;
- малабсорбция на диетично желязо в червата (ентерит, резекция на тънките черва, синдром на недостатъчна абсорбция, синдром на сляпата бримка);
- повишена нужда от желязо (бременност, кърмене, интензивен растеж и др.);
- хранителен дефицит на желязо (недохранване, анорексия от различен произход, вегетарианство и др.).

Причини за желязодефицитна анемия
Лечение на IDAКогато се установи причината за развитието на IDA, основното лечение трябва да бъде насочено към нейното отстраняване (хирургично лечение на тумор на стомаха, червата, лечение на ентерит, корекция на храносмилателната недостатъчност и др.). Въпреки това, в редица случаи не е възможно радикално елиминиране на причината за IDA (например, с продължаваща менорагия, наследствена хеморагична диатеза, проявяваща се с кървене от носа, при бременни жени, както и в някои други ситуации). В такива случаи първостепенно значение има патогенетичната терапия с желязосъдържащи лекарства.
Когато се установи причината за развитието на IDA, основното лечение трябва да бъде насочено към нейното отстраняване (хирургично лечение на тумор на стомаха, червата, лечение на ентерит, корекция на храносмилателната недостатъчност и др.). Въпреки това, в редица случаи не е възможно радикално елиминиране на причината за IDA (например, с продължаваща менорагия, наследствена хеморагична диатеза, проявяваща се с кървене от носа, при бременни жени, както и в някои други ситуации). В такива случаи първостепенно значение има патогенетичната терапия с желязосъдържащи лекарства.Препаратите с желязо (ID) са средство на избор за коригиране на дефицита на желязо и нивата на хемоглобина при пациенти с IDA. Панкреасът трябва да се предпочита пред храните, съдържащи желязо.

Лекарства, съдържащи желязо, за лечение на желязодефицитна анемия
В момента лекарят разполага с голям арсенал от лекарствени панкреаси, характеризиращи се с различен състав и свойства, количеството желязо, което съдържат, наличието на допълнителни компоненти, които влияят върху фармакокинетиката на лекарството, и лекарствената форма.
В клиничната практика лекарствените простати се прилагат перорално или парентерално. Начинът на приложение на лекарството при пациенти с IDA се определя от конкретната клинична ситуация. В допълнение, всички желязосъдържащи препарати могат да бъдат разделени на две групи - препарати от железни соли и препарати под формата на желязосъдържащи комплекси, които имат някои отличителни свойства (състав, фармакокинетика, поносимост и др.), Виж таблицата. един.

1. Начин на приложение на железни препарати
1. Начин на приложение на железни препарати
Клинична ситуация
В по-голямата част от случаите препаратите с желязо трябва да се прилагат перорално.
Парентералните железни препарати могат да се използват в следните клинични ситуации:
Малабсорбция при чревна патология (ентерит, синдром на малабсорбция, резекция на тънките черва, резекция на стомаха според Billroth II с включване на дванадесетопръстника);
Обостряне на пептична язва на стомаха или дванадесетопръстника;
Непоносимост към панкреаса за перорално приложение, което не позволява да продължи лечението;
Необходимостта от по-бързо насищане на тялото с желязо, например при пациенти с IDA, които трябва да бъдат подложени на операция (фиброиди на матката, хемороиди и др.).
2. Избор на перорален железен препарат
- Количеството двувалентно желязо
- Наличието в препарата на вещества, които подобряват усвояването на желязото
- Поносимост на лекарството
При избор на конкретно лекарство и оптимален режим на дозиране трябва да се има предвид, че адекватно повишаване на параметрите на хемоглобина в присъствието на IDA може да се осигури чрез приема на 30 до 100 mg двувалентно желязо в тялото. Като се има предвид, че с развитието на IDA абсорбцията на желязо се увеличава в сравнение с нормата и възлиза на 25-30% (с нормални резерви на желязо - само 3-7%), е необходимо да се предписват от 100 до 300 mg двувалентно желязо на ден. . Използването на по-високи дози няма смисъл, тъй като абсорбцията на желязо не се увеличава. Така минималната ефективна доза е 100 mg, максималната е 300 mg двувалентно желязо на ден. Индивидуалните колебания в необходимото количество желязо се дължат на степента на дефицит на желязо в организма, изчерпването на резервите, скоростта на еритропоезата, абсорбцията, толерантността и някои други фактори. Като се има предвид това, при избора на лекарствен панкреас трябва да се съсредоточи не само върху съдържанието на общото количество в него, но главно върху количеството двувалентно желязо, което се абсорбира само в червата.
PG трябва да се приема с храна. В същото време желязото се усвоява по-добре, когато се приемат лекарства преди хранене.
За предпочитане препарати, съдържащи аскорбинова киселина (Sorbifer Durules) . Не се препоръчва да се пие чай с железни препарати, тъй като танинът образува слабо разтворими комплекси с желязото. Не е необходимо да приемате калциеви препарати, тетрациклинови и флуорохинолонови антибиотици едновременно с железни препарати.
3. Оценка на ефективността на предписаното лекарство
- Броят на ретикулоцитите 7-10 дни след назначаването на лекарството
- Количеството и скоростта на нарастване на хемоглобина всяка седмица
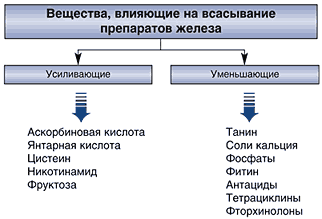
Вещества, повлияващи абсорбцията на железни препарати
При назначаването на панкреас в достатъчна доза на 7-10-ия ден от началото на лечението се наблюдава увеличение на броя на ретикулоцитите. Нормализиране на нивата на хемоглобина се наблюдава в повечето случаи след 3-4 седмици лечение, но понякога времето за нормализиране на стойностите на хемоглобина се забавя до 6-8 седмици и може да се наблюдава рязко рязко повишаване на хемоглобина. Тези индивидуални прояви и характеристики могат да се дължат на тежестта на IDA, степента на изчерпване на запасите от желязо, както и на непълно елиминирана причина (хронична загуба на кръв и др.).
4. Оценка на поносимостта на лекарството при перорално приложение
- Грижа за пациентите, контрол на лечението
Между странични ефекти на фона на употребата на панкреас вътре, най-често се появяват гадене, анорексия, метален вкус в устата, запек и по-рядко диария. Развитието на запек най-вероятно се дължи на свързването на сероводород в червата, което е един от стимулите на чревната подвижност. В повечето случаи модерният панкреас причинява незначителни странични ефекти, които изискват тяхното премахване и преминаване към парентерален начин на приложение.

Оценка на поносимостта на перорално приложение на железен препарат
Диспептичните разстройства могат да намалеят, когато се приемат лекарства след хранене или чрез намаляване на дозата.
Според съвременните технологии в момента се произвежда панкреас със забавено освобождаване на желязо от тях (Sorbifer Durules) поради наличието на инертни вещества, от които желязото постепенно навлиза през малки пори. Това осигурява продължителен ефект на абсорбция и намалява честотата на стомашно-чревни смущения.
5. Продължителност на насищащата терапия
- Скорост на растеж на нивото на хемоглобина
- Условия за нормализиране на нивата на хемоглобина
- Клинична ситуация
Продължителността на така наречената насищаща терапия с железни препарати се определя от скоростта на нарастване на хемоглобина, а оттам и времето на нормализиране на нивата на хемоглобина. Това от своя страна може да зависи от активността на железния препарат, от степента на изчерпване на желязото в организма. Според нашите данни, по време на лечение със сорбифер-дурули се наблюдава висока скорост на растеж на хемоглобина. Средното увеличение на хемоглобина на ден е около 2 g / l, което ви позволява да завършите курса на насищаща терапия за 2-3 седмици.
6. Необходимост от поддържаща терапия
- Клинична ситуация (бременност, непоправима менорагия и кървене от носа и др.)
Лечение с перорални железни препарати
В повечето случаи, за коригиране на дефицита на желязо при липса на специални показания, PZh трябва да се прилага перорално.
В момента на руския фармацевтичен пазар има голям брой железни препарати за перорално приложение - под формата на различни железни соли или под формата на желязосъдържащи комплекси. Препаратите се различават по количеството на съдържащите се железни соли, включително двувалентно желязо, наличието на допълнителни компоненти (аскорбинова и янтарна киселина, витамини, фруктоза и др.), Дозирани форми (таблетки, дражета, сиропи, разтвори) и цена.
Основните препарати, съдържащи желязо, са представени под формата на железен сулфат, глюконат, хлорид, железен фумарат, глицин сулфат, като препаратите от железен сулфат имат най-висока степен на абсорбция, а глицин сулфатът е най-малък.
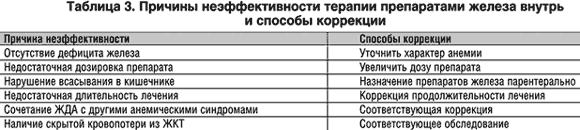
Таблица 2 представя основните лекарствени продукти, регистрирани в Русия под формата на соли и желязосъдържащи комплекси за орално приложение. Причините за неефективността на пероралната терапия с желязо и методите за корекция са показани в таблица 3.

За разлика от панкреаса за орално приложение, желязото в инжекционните препарати винаги е в тривалентна форма.
За разлика от панкреаса за орално приложение, желязото в инжекционните препарати винаги е в тривалентна форма.
На фона на парентералното лечение на панкреаса, особено когато се прилага интравенозно, често се появяват алергични реакции под формата на уртикария, треска, анафилактичен шок. В допълнение, при интрамускулно инжектиране на панкреаса, може да се появи потъмняване на кожата на местата на инжектиране, инфилтрати, абсцеси. При интравенозно приложение е възможно развитие на флебит. Ако панкреаса за парентерално приложение се предписва на пациенти с хипохромна анемия, която не е свързана с дефицит на желязо, съществува повишен риск от тежки нарушения, дължащи се на претоварване с желязо на различни органи и тъкани (черен дроб, панкреас и др.) С развитието на хемосидероза. В същото време, при погрешно назначаване на панкреаса вътре, никога не се наблюдава появата на хемосидероза.
Таблица 4 показва панкреаса, използван за парентерално приложение.
Тактика на лечение на IDA в различни клинични ситуацииЛечението на пациенти с IDA има свои собствени характеристики в зависимост от конкретната клинична ситуация, като се вземат предвид много фактори, включително естеството на основното заболяване и съпътстващите заболявания, възрастта на пациентите (деца, възрастни хора), тежестта на анемичния синдром , дефицит на желязо, толерантност на панкреаса и др. Следват най-често срещаните ситуации в клиничната практика и някои особености на лечението на пациенти с IDA.
Лечението на пациенти с IDA има свои собствени характеристики в зависимост от конкретната клинична ситуация, като се вземат предвид много фактори, включително естеството на основното заболяване и съпътстващите заболявания, възрастта на пациентите (деца, възрастни хора), тежестта на анемичния синдром , дефицит на желязо, толерантност на панкреаса и др. Следват най-често срещаните ситуации в клиничната практика и някои особености на лечението на пациенти с IDA.IDA при новородени и деца . Основната причина за IDA при новородени е наличието на IDA или латентен дефицит на желязо при майката по време на бременност. При малки деца най-честата причина за IDA е хранителен фактор, по-специално хранене изключително с мляко, тъй като желязото, съдържащо се в женското мляко, се абсорбира в малки количества. Сред панкреаса, показан на новородени и деца, заедно с подходяща корекция на храненето (витамини, минерални соли, животински протеин), трябва да се предписват перорални препарати, съдържащи малки и средни дози двувалентно желязо (10-45 mg). За предпочитане е панкреасът да се предписва на капки или под формата на сироп. При малки деца е удобно да се използва железен полималтозен комплекс под формата на дъвчащи таблетки (малтоферфол).
IDA при юноши най-често е резултат от недостатъчни запаси от желязо в резултат на недостиг на желязо при майката по време на бременност. В същото време техният относителен дефицит на желязо в периода на интензивен растеж и с появата на менструална кръвозагуба може да доведе до развитие на клинични и хематологични признаци на IDA. Такива пациенти са показани за перорална терапия. Препоръчително е да се използват препарати от железен сулфат, съдържащи различни витамини, тъй като в периода на интензивен растеж се увеличава нуждата от витамини от групи А, В, С. След възстановяване на стойностите на хемоглобина до нормални стойности, трябва да се повторят курсовете на лечение препоръчва се, особено ако са установени тежки периоди или има друга малка кръвозагуба (назална, дъвка).
IDA при бременни жени е най-честият патогенетичен вариант на анемия, който възниква по време на бременност. Най-често IDA се диагностицира през II-III триместър и изисква корекция с лекарствен панкреас. Препоръчително е да се предписват препарати на железен сулфат, съдържащи аскорбинова киселина. Съдържанието на аскорбинова киселина трябва да надвишава 2-5 пъти количеството желязо в препарата. Дневните дози на двувалентно желязо при бременни жени с леки форми на IDA не трябва да надвишават 100 mg, тъй като при по-високи дози е вероятно да се появят различни диспептични разстройства, към които бременните жени вече са склонни. Комбинацията от панкреас с витамин B 12 и фолиева киселина, както и панкреас, съдържащ фолиева киселина, не е оправдана, тъй като анемията с дефицит на фолиева киселина при бременни жени е рядка и има специфични клинични и лабораторни признаци.
Парентералният начин на приложение на панкреаса при повечето бременни жени без специални показания трябва да се счита за неподходящ. Лечението на панкреаса при проверка на IDA при бременни жени трябва да се извършва до края на бременността. Това е от фундаментално значение не само за коригиране на анемията при бременна жена, но главно за профилактика на дефицит на желязо в плода.
IDA при жени с менорагия . Независимо от причината за менорагията (миома, ендометриоза, дисфункция на яйчниците, тромбоцитопатия и др.) И необходимостта от повлияване на съответния фактор, е необходима дългосрочна терапия на простатата за перорално приложение. Дозата, режимът на дозиране и конкретният панкреас се избират индивидуално, като се вземе предвид съдържанието на желязо в препарата, неговата поносимост и др. При тежка анемия с клинични признаци на хипосидероза е препоръчително да се предписват лекарства с високо съдържание на двувалентно желязо (100 mg), което позволява, от една страна, да компенсира адекватно дефицита на желязо, а от друга страна, прави по-лесно и по-удобно е да приемате лекарства, съдържащи желязо (1-2 пъти на ден). След нормализиране на нивото на хемоглобина е необходимо да се проведе поддържаща терапия на панкреаса в рамките на 5-7 дни след края на менструацията. При задоволително състояние и стабилни нива на хемоглобина е възможно прекъсване на лечението, което обаче не трябва да бъде дълго, тъй като продължаващата менорагия при жените бързо изчерпва запасите от желязо с риск от рецидив на IDA.
IDA при пациенти с малабсорбция (ентерит, резекция на тънките черва, синдром на сляпата бримка) изисква назначаването на панкреас за парентерално приложение заедно с лечението на основното заболяване. Панкреасът се предписва под формата на желязо-полималтозен комплекс за интрамускулно или интравенозно приложение. Не използвайте повече от 100 mg желязо на ден (съдържанието на 1 ампула от лекарството). Трябва да се помни за възможността за развитие на странични ефекти при парентерално приложение на панкреаса (флебит, инфилтрати, потъмняване на кожата на местата на инжектиране, алергични реакции).
IDA в напреднала и сенилна възраст може да има полиетиологичен характер. Така например, причините за IDA в тази възрастова група могат да бъдат хронична загуба на кръв на фона на туморен процес в стомаха, дебелото черво (трудно се открива локализацията на тумора при възрастните хора), малабсорбция, хранителен дефицит на желязо и протеини . Възможно е да има случаи на комбинация от IDA и B12 дефицитна анемия. В допълнение, признаци на IDA могат да се появят при пациенти с В12 дефицитна анемия (най-честият анемичен синдром в по-късен живот) по време на лечение с витамин В12. Произтичащото от това активиране на нормобластната хематопоеза изисква повишена консумация на желязо, чиито запаси при възрастните хора могат да бъдат ограничени по различни причини.
1. Определение
Желязодефицитна анемия (IDA) е патологично състояние, характеризиращо се с намаляване на съдържанието на хемоглобин поради дефицит на желязо в организма при нарушаване на неговия прием, усвояване или патологични загуби.
Според СЗО (1973) - долната граница на хемоглобина в капилярната кръв при деца под 6 години е 110 g / l, а след 6 години - 120 g / l.
Причини за IDA при деца:
Недостатъчно ниво на желязо в организма (нарушения на маточно-плацентарното кръвообращение, фето-матерно и фето-плацентарно кървене, синдром на фетална трансфузия при многоплодна бременност, вътрематочна мелена, недоносеност, многоплодна бременност, дълбок и продължителен дефицит на желязо в организма на бременна жена, преждевременно или късно лигиране на пъпната връв, интранатално кървене поради травматични акушерски интервенции или аномалии в развитието на плацентата и съдовете на пъпната връв) Повишена нужда от желязо (недоносени, деца с високо тегло при раждане, с лимфен тип конституция, деца през втората половина на живота). Недостатъчно количество желязо в храната (ранно изкуствено хранене с краве или козе мляко, брашно, млечни продукти или млечно-вегетарианска храна, небалансирана диета, която не съдържа достатъчно млечни продукти) Повишена загуба на желязо поради кървене с различна етиология, нарушения на чревната абсорбция ( хронични заболявания на червата, синдром на малабсорбция), както и значително и продължително хеморагично маточно кървене при момичета. Нарушения на метаболизма на желязото в организма (пре- и пубертетен хормонален дисбаланс) Нарушения на транспорта и оползотворяването на желязото (хипо и атрансферинемия, ензимопатии, автоимунни процеси) Недостатъчна резорбция на желязо в храносмилателния тракт (пострезекционни и стомашни състояния).
Етапи на развитие на IDA(СЗО, 1977)
Прелатентен (изчерпване на тъканните запаси от желязо; кръвната картина е нормална; няма клинични прояви). латентен (дефицит на желязо в тъканите и намаляване на неговия транспортен фонд; кръвната картина е нормална; клиничната картина се дължи на трофични нарушения, които се развиват в резултат на намаляване на активността на желязосъдържащите ензими и се проявяват със сидеропеничен синдром - епителни промени в кожата, ноктите, косата, лигавиците, изкривяване на вкуса, обонянието, нарушения на процесите на чревна абсорбция и астеновегетативни функции, намаляване на местния имунитет).
Желязодефицитна анемия (по-изразено изчерпване на тъканните резерви на желязо и механизми за компенсиране на неговия дефицит; отклонения от нормата на кръвните параметри в зависимост от тежестта на процеса; клинични прояви под формата на сиедеропеничен синдром и общи анемични симптоми, които се причиняват чрез анемична хипоксия - тахикардия, заглушени сърдечни тонове, систоличен шум, задух по време на физическо натоварване, бледност на кожата и лигавиците, артериална хипотония, повишени астено-невротични разстройства).
Тежестта на анемичната хипоксия зависи не само от нивото на хемоглобина, но и от скоростта на развитие на анемията и от компенсаторните възможности на организма. В тежки случаи се развива синдром на метаболитна интоксикация под формата на загуба на паметта, субфебрилно състояние, главоболие, умора, хепатолиенален синдром и др.
Дефицитът на желязо допринася за намаляване на имунитета, забавяне на психомоторното и физическо развитие на децата.
Според нивото на хемоглобина IDA се разделя на степени на тежест:
Лека - Hb 110-91 g/l умерена - Hb 90-71 g/l тежка - Hb 70-51 g/l супер тежка - Hb 50 g/l или по-малко
2. Лабораторни критерии за диагностика на IDA
Кръвен тест с определяне на: нивото на хемоглобина, еритроцитите морфологични промени в еритроцитите цветен индекс на средния диаметър на еритроцитите средна концентрация на хемоглобин в еритроцитите (MCHC) среден обем на еритроцитите (MC) ниво на ретикулоцити кръв с изчисляване на коефициента на насищане на трансферин с желязо
3. Основни принципи на лечение
Премахване на етиологичните фактори рационално лечебно хранене (за новородени - кърмене, а при липса на мляко от майката - адаптирани млечни формули, обогатени с желязо. Навременното въвеждане на допълващи храни, месо, особено телешко, карантия, елда и овесена каша, плодове и зеленчуци пюрета, твърди сортове сирена, намаляване на приема на фитати, фосфати, танин, калций, които влошават усвояването на желязото. Патогенетично лечение с препарати на желязо, предимно под формата на капки, сиропи, таблетки.
Парентералното приложение на железни препарати е показано само: при синдром на нарушена чревна абсорбция и състояния след обширна резекция на тънките черва, улцерозен колит, тежък хроничен ентероколит и дисбактериоза, непоносимост към перорални препарати, заболявания на жлезите, тежка анемия.
Превантивни мерки за предотвратяване на повторна поява на анемия
Корекцията на дефицита на желязо при лека анемия се извършва главно поради рационално хранене, достатъчно излагане на детето на чист въздух. Назначаването на железни препарати при ниво на хемоглобина от 100 g / l и повече не е показано.
Дневни терапевтични дози перорални железни препарати за умерена и тежка IDA:
до 3 години - 3-5 mg / kg / ден елементарно желязо
от 3 до 7 години - 50-70 mg / ден елементарно желязо
над 7 години - до 100 mg / ден елементарно желязо
Проследяването на ефективността на предписаната доза се извършва чрез определяне на повишаването на нивото на ретикулоцитите на 10-14-ия ден от лечението. Терапията с желязо се провежда до нормализиране на нивата на хемоглобина с по-нататъшно намаляване на дозата с ½. Продължителност на лечението - 6 месеца, а при недоносени бебета - 2 години за попълване на запасите от желязо в организма.
При по-големи деца поддържащата доза е курс от 3 до 6 месеца, при момичета в пубертета - периодично за една година - всяка седмица след менструация.
Препоръчително е да се предписват препарати от тривалентно желязо поради оптималната им абсорбция и липсата на странични ефекти.
При малки деца IDA има предимно хранителен произход и най-често представлява комбинация от не само дефицит на желязо, но и протеини, витамини, което води до назначаването на витамини С, В1, В6, фолиева киселина и корекция на съдържанието на протеини в диетата.
Тъй като 50-100% от недоносените бебета развиват късна анемия, от 20-25 дни от живота си с гестационна възраст 27-32 седмици, телесно тегло 800-1600 g, (по време на намаляване на концентрацията на хемоглобин в кръвта под 110 g / l, броят на червените кръвни клетки е 3,0 ґ 10 12 / l, ретикулоцитите по-малко от 10%), с изключение на препаратите с желязо (3-5 mg / kg / ден) и достатъчно количество протеин (3-3,5 g / kg / ден), еритропоетинът се предписва подкожно, 250 единици/kg/ден три пъти дневно в продължение на 2-4 седмици, с витамин Е (10-20 mg/kg/ден) и фолиева киселина (1 mg/kg/ден). По-продължителна употреба на еритропоетин - 5 пъти седмично, последвана от намаляване до 3 пъти, се предписва при деца с тежка вътрематочна или постнатална инфекция, както и при деца с нисък ретикулоцитен отговор на терапията.
Парентералните железни препарати трябва да се използват стриктно само при специални показания, поради високия риск от развитие на локални и системни нежелани реакции.
Дневната доза елементарно желязо за парентерално приложение е:
за деца 1-12 месеца - до 25 mg / ден
1-3 години - 25-40 mg / ден
на възраст над 3 години - 40-50 mg / ден
Курсовата доза елементарно желязо се изчислява по формулата:
МТґ (78-0,35ґ Hb), където
BW - телесно тегло (kg)
Hb - хемоглобин на детето (g / l)
Заглавна доза на лекарство, съдържащо желязо - KJ: SZhP, където
KJ - курсова доза желязо (mg);
FFP - съдържание на желязо (mg) в 1 ml от лекарството
Курсов брой инжекции - KDP: ADP, където
KDP - курсова доза на лекарството (ml);
ADP - дневна доза от лекарството (ml)
Кръвопреливането се извършва само по здравословни причини, когато има остра масивна кръвозагуба. Предимството се дава на опакованите червени кръвни клетки или промитите червени кръвни клетки.
Противопоказания за феротерапия:апластична и хемолитична анемия хемохроматоза, хемосидероза сидероахрестична анемия таласемия други видове анемия, които не са свързани с дефицит на желязо в организма
4. Предотвратяване
Антенатално: на жени от втората половина на бременността се предписват добавки с желязо или мултивитамини, обогатени с желязо.
При повторна или многоплодна бременност е задължителен приемът на препарати с желязо през 2-ри и 3-ти триместър.
Следродилна профилактика на деца от високорискови групи за развитие на ЖДА.
Тази група се формира от:
Всички недоносени бебета деца, родени от многоплодна бременност и с утежнено протичане на втората половина на бременността (прееклампсия, фетоплацентарна недостатъчност, усложнения от хронични заболявания) деца с чревна дисбактериоза, хранителни алергии деца, хранени с бутилка деца, които растат изпреварващо общоприетите стандарти за физическо развитие.
Предвижда се редовна диагностика на възможното развитие на IDA и, когато се установи, се предписват профилактични дози железни препарати (0,5-1 mg / kg / ден) за 3-6 месеца.
5. Диспансерно наблюдение
След нормализиране на кръвната картина се прави пълна кръвна картина веднъж месечно през първата година, след това на всяко тримесечие през следващите 3 години.
Стандарти за лечение на желязодефицитна анемия при деца
Протоколи за лечение на желязодефицитна анемия при деца
Желязодефицитна анемия при деца
Профил:педиатрични.
Сцена:поликлиника (амбулатория).
Предназначение на етапа:повишаване на хемоглобина и хематокрита до нормата.
Продължителност на лечението (дни): 21.
Динамичното наблюдение на пациент, получаващ препарати от желязо, се извършва на всеки 10-14 дни. След нормализиране на хемограмата феротерапията продължава в поддържащи дози (1-2 mg/kg/ден) още 2-3 месеца за попълване на резерва от депозирано желязо (възстановителна терапия).
В същото време се провежда диспансерен преглед веднъж месечно.
След това тримесечно.
След 6-12 месеца след нормализиране на клинико-лабораторните показатели детето се отстранява от диспансера и се прехвърля от втора здравна група в първа.
Кодове по ICD:
D53 Други хранителни анемии.
D50 Желязодефицитна анемия.
определение:Желязодефицитната анемия е патологично състояние, характеризиращо се с намаляване на концентрацията на хемоглобин поради дефицит на желязо в организма в резултат на нарушение на неговия прием, усвояване или патологични загуби.
Клиничните признаци се характеризират със сидеропеничен синдром: епителни нарушения (трофични нарушения на кожата, ноктите, косата, лигавиците), перверзия на вкуса и обонянието, астено-вегетативни нарушения, нарушена чревна абсорбция, дисфагия и диспептични промени, намален имунитет.
Според препоръките на СЗО долната граница на нормалния хемоглобин при деца под 6-годишна възраст трябва да се счита за 110 g/l, Ht=33; при деца 6-12 години - 115 g/l, Ht=34; 12-13 години - 120 g/l, Ht=36.
Класификация:
По етиология:
1. ЖДА с недостатъчни начални нива на желязо (анемия на недоносени бебета, близнаци);
2. хранителна (или алиментарна) ЖДА;
3. IDA с инфекциозен или инфекциозно-хранителен генезис;
4. ЖДА при резорбционен железен дефицит (синдром на малабсорбция и др.);
5. хроничен постхеморагичен IDA.
По тежест: лека, умерена, тежка.
По патогенеза: остър постхеморагичен, хроничен.
Рискови фактори:
1. анемия на бременни жени;
2. недоносеност;
3. неправилно хранене;
4. заболявания на стомашно-чревния тракт;
5. хелминтна инвазия;
6. кървене;
7. ниско общество.
Диагностични критерии:
При деца на възраст под 5 години IDA се определя, когато концентрацията на хемоглобина в кръвта е под 110 g/l или нивото на хематокрита е под 33%.
1. Пълна кръвна картина (6 параметъра);
2. Определяне на хемоглобин;
3. Определяне на ретикулоцити.
Списък на основните диагностични мерки:
1. ЕКГ;
2. Определяне на общия желязосвързващ капацитет;
3. Консултация с гастроентеролог.
Тактика на лечение:
До 6-месечна възраст се препоръчва изключително кърмене. На кърмещи деца с IDA се препоръчва да започнат добавки с желязо на 6-месечна възраст.
Повечето изкуствено хранени бебета се съветват да използват формула, обогатена с желязо, преди бебето да започне да яде твърди храни (преди 12-месечна възраст). Необходимо е да се провежда обучение и консултации на родителите относно рационалното хранене за профилактика на IDA.
Доносените бебета трябва да се изследват за IDA (определяне на нивата на Hb и Ht) на 6-месечна възраст, а недоносените - не по-късно от 3-месечна възраст.
Децата с установен IDA трябва да получават железни препарати - железни соли, еднокомпонентни и комбинирани препарати, перорални разтвори, съдържащи повече от 20 mg / ml желязна сол с аскорбинова киселина, 1 табл. или 1-2 таблетки 3 пъти на ден, фолиева киселина 1 табл. 3 пъти на ден.
Железни препарати се предписват в размер на 3 mg / kg телесно тегло на ден до нормализиране на хемоглобина, рехабилитационна терапия - 1-2 mg / kg телесно тегло за най-малко 2-3 месеца.
Обогатена с желязо храна (смес).
За да се потвърди ефективността на предписаната терапия, при всички малки деца с IDA, 4 седмици след началото на лечението с IDA, Hb и Ht трябва да се определят отново. Ако има положителен резултат от предписаното лечение (увеличение на хемоглобина над или равно на 10 g/l и повишаване на Ht с 3% или повече) или тези показатели се определят в рамките на нормалните граници, тогава лечението трябва продължи още 2 месеца и след това назначаването на желязо трябва да се спре.
При липса на положителен резултат от провежданото лечение или при повишаване на хемоглобина под 10 g / l и повишаване на Ht с по-малко от 3%, лекарят трябва да определи други възможни причини за анемия, като впоследствие насочи пациента към хематолог.
Малките деца с умерена или тежка IDA (Hb под 90 g/l или Ht под 27%) трябва да бъдат консултирани от хематолог.
Деца на възраст 6-12 години, които имат рискови фактори за IDA (лоши условия на живот или хранене), изискват повторен скрининг.
Подрастващите момичета трябва да бъдат изследвани за IDA поне веднъж на възраст между 15 и 25 години. При наличие на рискови фактори (неправилно хранене, голяма менструална кръвозагуба, кръводаряване и др.) или анамнеза за ЖДА е необходим по-чест скрининг (всяка година).
Ако се подозира IDA въз основа на изследване на периферна кръв, взета от пръст, тогава наличието на IDA трябва за предпочитане да се потвърди чрез кръвен тест, взет от вена.
При подрастващите момичета анемията се определя при ниво на хемоглобина под 120 g / l, Ht- под 36%.
Ако концентрацията на хемоглобина е с повече от 20 g/l под горната граница, юношите трябва да получават терапевтична доза елементарно желязо - 60 mg два пъти дневно (обща доза 120 mg желязо), освен това е необходимо обучение за хранене. Лекарят трябва да провери ефективността на предписаната терапия след 1 месец. Ако има малък или никакъв резултат (повишение на хемоглобина под 10 g/l; или увеличение на Ht под 3 единици), клиницистът трябва да определи други възможни причини за анемия, като насочи пациента към хематолог.
При наличие на възпалителни или инфекциозни процеси ниската концентрация на хемоглобин или хематокрит може да означава развитие на IDA поради нарушение на разпределението на желязото в организма и изисква допълнително лечение. При получаване на положителен резултат от назначаването на препарат с желязо, терапията трябва да продължи до достигане на концентрация на хемоглобина от 120 g / l, след което дозата на желязото може да бъде намалена до 120 mg на седмица и да продължи 6 месеца.
Тежкият IDA обикновено е необичаен при подрастващите момичета и дефицитът на желязо рядко е причина за тази анемия. Подробна информация за прогресията на заболяването, включително диетични навици, по-задълбочен преглед и допълнителни лабораторни тестове (CBC, серумно желязо, трансферин, концентрация на феритин, брой ретикулоцити, общ протеин, общ билирубин и неговите фракции) са показани за окончателното потвърждение на IDA.
При подрастващите момичета използването на балансирана диета за предотвратяване на IDA може да спре развитието на IDA и да предотврати добавянето на желязо. Ето защо е необходимо да се обърне специално внимание на консумацията на месо и храни, богати на аскорбинова киселина (за увеличаване на усвояването на желязото от храната), да се изключи консумацията на чай и кафе по време на хранене.
При подрастващи момичета с висок риск от дефицит на множество микроелементи предписвайте мултивитаминно-минерални препарати, съдържащи около 30 mg желязо на таблетка.
След приключване на курса на лечение се препоръчва да се приема елементарен железен препарат за профилактични цели веднъж седмично в продължение на 6 месеца:
Списък на основните лекарства:
1. Желязни соли, еднокомпонентни препарати и комбинирани препарати, съдържащи повече от 20 mg/ml желязна сол;
2. Аскорбинова киселина 50 mg, 100 mg, 500 mg табл.; 50 mg драже;
3. Фолиева киселина 1 mg табл.
Списък на допълнителни лекарства:
1. Приготвяне на елементарно желязо 30-60 mg табл.
Критерии за преминаване към следващ етап на лечение - болничен:
Липса на нормализиране на клиничните и лабораторни показатели след 2 седмици.
Страница 1

страница 2

страница 3

страница 4

страница 5

страница 6

страница 7

страница 8

страница 9

страница 10

страница 11

страница 12

страница 13

страница 14

страница 15

страница 16

страница 17

страница 18

страница 19

страница 20

страница 21

страница 22

страница 23

страница 24

страница 25

страница 26

страница 27

страница 28

страница 29

страница 30
ФЕДЕРАЛНА АГЕНЦИЯ ЗА ТЕХНИЧЕСКО РЕГУЛИРАНЕ И МЕТРОЛОГИЯ
НАЦИОНАЛЕН
СТАНДАРТ
РУСКИ
ФЕДЕРАЦИЯ
Официално издание
Стандартинформ
Предговор
Целите и принципите на стандартизацията в Руската федерация са установени от Федералния закон от 27 декември 2002 г. № 184-FZ „За техническо регулиране“ и правилата за прилагане на националните стандарти на Руската федерация - GOST R 1.0- 2004 „Стандартизация в Руската федерация. Основни положения»
Относно стандарта
1 РАЗРАБОТЕН от Междурегионалната обществена организация за насърчаване на стандартизацията и подобряване на качеството на медицинската помощ
2 ВЪВЕДЕН от Техническия комитет по стандартизация ТК 466 "Медицински технологии"
3 ОДОБРЕНО И ВЪВЕДЕНО СЪС Заповед № 498-ви от 18 декември 2008 г. на Федералната агенция за техническо регулиране и метрология
Със заповед на Федералната агенция за техническо регулиране и метрология от 31 декември 2008 г. № 4196 датата на въвеждане беше отложена за 1 януари 2010 г.
4 ПРЕДСТАВЕНО ЗА ПЪРВИ ПЪТ
Информация за промени в този стандарт се публикува в ежегодно публикувания информационен индекс "Национални стандарти", а текстът на промените и допълненията - в месечните публикувани информационни индекси "Национални стандарти". В случай на преразглеждане (замяна) или отмяна на този стандарт, съответното съобщение ще бъде публикувано в месечния публикуван информационен индекс "Национални стандарти". Съответната информация, уведомления и текстове се публикуват и в публичната информационна система - на официалния уебсайт на Федералната агенция за техническо регулиране и метрология в Интернет
© Стандартинформ, 2009
Този стандарт не може да бъде изцяло или частично възпроизвеждан, копиран и разпространяван като официална публикация без разрешението на Федералната агенция за техническо регулиране и метрология
ГОСТ Р 52600.4-2008
желязодефицитна анемия без очевиден източник на кръвозагуба, се извършва задълбочено лабораторно и инструментално изследване: рентгенови и ендоскопски изследвания
стомашно-чревния тракт и др., насочени към определяне на причината за желязодефицитна анемия в съответствие с изискванията на диагностичните раздели на други протоколи за лечение на пациенти.
Желязодефицитната анемия при деца се характеризира със следните характеристики. Анемията при новородени и кърмачета е следствие от недостиг на желязо у майката не толкова по време на бременност, а особено по време на кърмене. При деца с висок риск от желязодефицитна анемия (високият риск се предполага от ниския социално-икономически статус на семейството на детето, ниско тегло при раждане (под 2500 g), хранене само с краве мляко през първата година от живота), многократни определяния на кръвен хемоглобин на 6 и 12 месеца
Желязодефицитната анемия при бременни жени се характеризира със следните характеристики. При диференциална диагноза се изключва "фалшива анемия", която при бременни жени може да бъде резултат от хидремия (разреждане на кръвта). В този случай, за да се изясни диагнозата, е необходимо:
Изследвайте обема на циркулиращата кръв;
Оценете съотношението на обема на циркулиращата плазма към обема на циркулиращите еритроцити;
Определете хипохромията на еритроцитите (важен признак);
Определете съдържанието на серумно желязо (важен признак);
Определяне на съдържанието на феритин в кръвта;
Определете съдържанието на разтворими рецептори за трансферин.
Анемия при бременни се наблюдава и при нефропатия на бременността (прееклампсия), при хронични инфекции на пикочните пътища, но в тези случаи се говори за анемия на хронично заболяване.
Желязодефицитната анемия при възрастните хора се характеризира със следните характеристики. Диагностичните изследвания са насочени към изключване (откриване) на микрокървене от стомашно-чревния тракт (ерозия и стомашни язви, полипоза, хемороиди и др.), Онкологична патология на червата, дисбактериоза, дивертикулоза (конкурентна консумация на желязо от бактерии), дефицит на желязо в храната , малабсорбция (например при хроничен панкреатит), загуба на кръв от устната кухина поради проблеми с протези. При диференциална диагноза се изключва В12 дефицитна анемия, анемия на хронични заболявания.
Желязодефицитната анемия, която не може да бъде коригирана дълго време с адекватно лечение, има следните характеристики. В случай на персистираща анемия, особено в комбинация с субфебрилна температура, лимфаденопатия, необосновано изпотяване, е необходимо да се диагностицира липсата на туберкулоза.
Грешки на етапа на диагностика:
Събирането на анамнеза, физическият преглед не е напълно извършено;
Причината за желязодефицитна анемия не е установена;
Няма изходно изследване на серумното желязо и феритин;
Първоначалното определяне на ретикулоцитите в периферната кръв не е извършено;
Изследването на серумното желязо е проведено след прием на добавки с желязо.
3.3 Общи подходи за лечение на желязодефицитна анемия
Принципи на лечение на желязодефицитна анемия:
Диетата не може да излекува желязодефицитната анемия.
Използването на лекарства, които стриктно съответстват на определен патогенетичен вариант на анемия, т.е. използването само на препарати, съдържащи желязо.
Предимно използване на перорални препарати.
Лечението е с адекватно високи дневни дози от едно лекарство с добра поносимост.
Назначаване на трансфузия на еритроцити само за показания през целия живот, включително пациенти от по-възрастни възрастови групи с прогресираща ангина пекторис, циркулаторна декомпенсация и церебрални хипоксични разстройства.
Оценка на ефекта от лечението по клинични и лабораторни признаци, включително ретикулоцитна криза.
Използването на лекарства с оптимално съотношение цена / ефективност позволява минимизиране на разходите за лечение.
Рационалната терапевтична тактика предполага началото на лечението от момента на откриване на желязодефицитна анемия до постигане на пълна клинична и хематологична ремисия; ако е необходимо, поддържаща (превантивна) терапия.
Отстраняване на причините (заболяванията) на желязодефицитната анемия.
Препаратите с желязо са основата на заместителната терапия при недостиг на желязо при лечението на желязодефицитна анемия. В момента се използват две групи железни препарати – съдържащи
пресоване на двувалентно и тривалентно желязо. Поради факта, че желязото от повечето съвременни препарати, съдържащи желязо, се абсорбира добре от червата, в по-голямата част от случаите е възможно да се използват железни препарати през устата. Парентералните железни препарати се предписват само при специални показания, които включват:
Наличие на чревна патология с малабсорбция (тежък ентерит, синдром на малабсорбция, резекция на тънките черва и др.);
Абсолютна непоносимост към препарати с желязо, когато се приемат перорално (гадене, повръщане), дори когато се използват лекарства от различни групи, което не позволява да продължи по-нататъшното лечение;
Необходимостта от бързо насищане на тялото с желязо, например, когато пациенти с желязодефицитна анемия са планирани за операция;
Лечение на пациенти с еритропоетин, при които ограничаващият фактор на ефективността е недостатъчното количество резерви и циркулиращо желязо.
От лекарствената форма се абсорбира не повече от 10% - 12% от съдържащото се в него желязо. При тежка степен на железен дефицит скоростта на усвояване на желязото може да се увеличи три пъти. Наличието на аскорбинова и янтарна киселина, фруктоза, цистеин и други ускорители допринася за увеличаването на бионаличността на желязото, както и използването на специални матрици в редица препарати, които забавят освобождаването на желязо в червата ( ниво на доказателства B). Усвояването на желязо може да намалее под въздействието на някои вещества, съдържащи се в храната (чаен танин, фосфорна киселина, фитин, калциеви соли, мляко), както и при едновременната употреба на редица лекарства (тетрациклинови лекарства, алмагел, фосфалюгел, калциеви препарати). , хлорамфеникол, пенициламин и др.). Тези вещества не влияят на усвояването на желязото от полималтозния комплекс железен хидроксид. За да се намали вероятността от странични ефекти, препаратите с желязна сол се приемат преди хранене.
Изчисляването на дневното количество на лекарството (DQP) за перорални железни препарати се извършва по следната формула
където NSD е необходимата дневна доза двувалентно или тривалентно (неелементарно) желязо (при възрастни - 200 mg на ден, при деца - 30 - 100 mg на ден);
Изчисляването на приблизителната курсова доза желязо А, mg, приложено парентерално, може да се извърши по формулата, като се вземат предвид телесното тегло на пациента и нивото на хемоглобина, отразяващи степента на дефицит на желязо
A \u003d M (Hbi - Hb 2) 0,24 + D, (5)
където M - телесно тегло, kg;
Hbi - нормативно ниво на хемоглобина за телесно тегло под 35 kg 130 g/l, над 35 kg - 150 g/l;
Hb 2 - нивото на хемоглобина на пациента, g/l;
D - изчислена стойност на депото на желязо при телесно тегло под 35 kg - 15 mg/kg, при телесно тегло над 35 kg - 500 mg.
Оптималната дневна доза за железни препарати при лечение на желязодефицитна анемия трябва да съответства на необходимата дневна доза и се изчислява:
Желязото в препаратите от железни соли е за деца под 3 години - 5 - 8 mg двувалентно желязо на kg телесно тегло на ден, над 3 години - 100 - 120 mg двувалентно желязо на ден, възрастни - 200 mg двувалентно желязо на ден;
Желязо в препарати от полималтозен комплекс от железен хидроксид (желязо) за недоносени бебета 2,5 - 5 mg на kg телесно тегло, деца под една година - 25 - 50 mg, 1-12 години 50 - 100 mg, над 12 години годишни 100 - 300 mg, възрастни - 200 - 300 mg.
Използването на по-малки дози лекарства не дава адекватен клиничен ефект. При латентен дефицит на желязо или за насищане на депото след края на курса на терапия се използват половината от дозите на лекарствата спрямо терапевтичната доза.
Възрастните пациенти се прилагат парентерално не повече от 200 mg желязо на ден, според специални показания, капково, до 500 mg на ден. При деца дневната доза е 25-50 mg, в зависимост от възрастта на лекарството
ГОСТ Р 52600.4-2008
инжектира се струйно, бавно - поне 10 минути. Максимално допустимата еднократна доза е 7 mg желязо на kg телесно тегло, прилагана веднъж седмично.
Мониторингът на ефективността на терапията е съществен компонент на рационалното използване на лекарства, съдържащи желязо. В първите дни на лечението се извършва оценка на субективните усещания, на 5-8-ия ден е необходимо да се определи ретикулоцитната криза (2-10-кратно увеличение на броя на ретикулоцитите в сравнение с първоначалната стойност). На 3-та седмица се оценява повишаването на хемоглобина и броя на еритроцитите. Липсата на ретикулоцитна криза показва или погрешно предписване на лекарството, или неадекватно ниска доза.
Нормализирането на нивата на хемоглобина, изчезването на хипохромията обикновено се случва до края на първия месец от лечението (с адекватни дози лекарства). Въпреки това, за насищане на депото, се препоръчва употребата на половин доза желязосъдържащи препарати за още 4 до 8 седмици. Депо насищането се определя с помощта на цялостно биохимично изследване. При липса на тези методи лечението се провежда емпирично.
Сред страничните ефекти на фона на пероралното приложение на железни препарати най-честите са диспептичните разстройства (анорексия, метален вкус в устата, усещане за пълнота в стомаха, налягане в епигастричния регион, гадене, повръщане), запек, а понякога и диария. Развитието на запек е свързано с образуването на железен сулфид в червата, който е активен инхибитор на функцията на дебелото черво. При някои пациенти, особено при деца, при използване на препарати с железни соли се появява кафеникаво оцветяване на зъбния емайл. Често срещаното тъмно оцветяване на изпражненията няма клинично значение.
При парентерално приложение на железни препарати могат да се появят реакции: локални - флебит, венозен спазъм, потъмняване на кожата на мястото на инжектиране, абсцеси след инжектиране и общи - хипотония, ретростернална болка, парестезия, мускулна болка, артралгия, треска. В случай на предозиране е възможно претоварване с желязо с развитие на хемосидероза. Възможно е злокачествено образуване на мястото на инжектиране.
Много често двувалентното желязо се включва в комплексни витаминни препарати. Въпреки това, дозата желязо в тях в този случай е незначителна и следователно те не могат да се използват за лечение на състояния на желязодефицит (ниво на доказателства А).
Най-честите грешки при лечението имат следните основни причини:
Железни препарати се предписват в неадекватни (малки) дози;
Лечението е краткотрайно, не се постига адекватно придържане на пациента към терапията;
Неоснователно се предписват витамини, биологично активни добавки или лекарства с ниско съдържание на желязо.
Лечението на желязодефицитната анемия в някои възрастови групи и при различни състояния има следните характеристики.
Желязодефицитната анемия при деца в пубертета (ювенилна хлороза) се характеризира със следните характеристики. Дефицитът на желязо в периода на бърз растеж е резултат от некомпенсирано намалено снабдяване с желязо през първите години от живота. Спазматичното увеличаване на консумацията на желязо от бързо растящия организъм, появата на менструална кръвозагуба изострят относителния дефицит. Ето защо по време на пубертета е желателно да се използва диетична профилактика на дефицит на желязо, а когато се появят признаци на хипосидероза, да се предписват препарати, съдържащи желязо.
Желязодефицитната анемия при жени в менструален цикъл се характеризира със следните характеристики. Едно просто изчисление на приблизителното количество желязо, загубено в менструалната кръв, може да помогне да се определи източникът на загуба на кръв. Средно една жена по време на менструация губи около 50 ml кръв (25 mg желязо), което определя двукратна загуба на желязо в сравнение с мъжете (ако се разпредели за всички дни от месеца, тогава допълнително около 1 mg на ден ). В същото време е известно, че при жени, страдащи от менорагия, количеството на загубената кръв достига 200 ml или повече (100 mg желязо или повече) и следователно допълнителната средна дневна загуба на желязо е 4 mg или повече . В такива ситуации загубата на желязо за 1 месец превишава възможния му прием с храната с 30 mg, а за една година дефицитът достига 360 mg.
Скоростта на прогресиране на анемията при кръвозагуба на матката, в допълнение към тежестта на менорагията, се влияе от първоначалната стойност на железните резерви, хранителните навици, предишна бременност и кърмене и др. За да се оцени обемът на кръвта, загубена по време на менструация, е необходимо да се изясни броят на превръзките, сменяни ежедневно от жената, и техните характеристики (напоследък се използват подложки с различни абсорбиращи свойства, жената избира подложки за себе си в зависимост от количеството загуба на кръв), наличието на голям брой големи съсиреци. Сравнително малка, "нормална" загуба на кръв се счита за използване на две подложки на ден, наличие на малки (1 - 2 mm в диаметър) и малък брой съсиреци.
В случай, че причината за дефицит на желязо е менструална кръвозагуба, един курс на заместителна терапия не е достатъчен, тъй като след няколко месеца ще има рецидив. Поради това се провежда поддържаща профилактична терапия, като обикновено дозата на лекарството се избира индивидуално чрез титриране. Желязосъдържащи препарати с високо съдържание на желязо се препоръчва от първия ден на менструацията в продължение на 7 до 10 дни. За някои жени е достатъчно да провеждат такава поддържаща терапия веднъж на тримесечие или веднъж на шест месеца. Трябва да се постигне консенсус между лекаря и пациента относно същността на анемията, методите на лечение и значението на профилактиката. Всичко това значително повишава комплайънса на лечението.
Желязодефицитната анемия при жени по време на бременност и кърмене се характеризира със следните характеристики. За профилактика на анемия при тази група пациенти често се използват комбинирани препарати с относително ниско съдържание на желязо (30-50 mg), включително витамини, включително фолиева киселина и витамин В 12. Липсата на ефект от такава профилактика е доказана (Ниво на доказателства А). Бременни жени с идентифицирана желязодефицитна анемия се предписват за целия оставащ период на бременността, лекарства, съдържащи голямо количество желязо (100 mg, 2 пъти на ден), по време на кърмене (при липса на голяма загуба на кръв по време на раждане и менструална загуба и с пълна компенсация на анемия), можете да преминете към лекарства с по-ниско съдържание на желязо (50 - 100 mg на ден). Ако няма ефект от терапията, първо се анализира адекватността на предписаните дози (може би трябва да се увеличат), правилността на предписаните от жената предписания (съответствие). Освен това може да има „фалшива анемия“ в резултат на хидремия (разреждане на кръвта), често наблюдавана при бременни жени (за потвърждение е необходимо да се изследва обемът на циркулиращата кръв, да се оцени съотношението на обема на циркулиращата плазма към обема на циркулиращите еритроцити, хипохромия на еритроцитите и съдържание на серумно желязо). Анемия се наблюдава и при нефропатия (прееклампсия), при хронични инфекции (често на пикочните пътища); в случай на персистираща анемия, особено в комбинация със субфебрилно състояние, лимфаденопатия, безпричинно изпотяване, е необходимо да се изключи наличието на туберкулоза. В тези случаи говорим за анемия на хронични заболявания. Няма директни противопоказания за употребата на парентерални железни препарати при бременни жени, но не са провеждани широкомащабни проучвания в тази група.
Желязодефицитната анемия в напреднала възраст се характеризира със следните особености. Основните форми на анемия при тази група пациенти са желязодефицитната и В12 дефицитната. Не се изискват специфични схеми на лечение за анемия и обикновено пациентите се повлияват бързо от предписаната терапия. Неефективността на лечението на желязодефицитна анемия често се свързва със запек, причинен от дисбактериоза, нарушена перисталтика. В такива случаи към терапията може да се добави лактулоза в адекватна доза до 50-100 ml, след постигане на траен ефект дозата на лактулозата се намалява наполовина.
4 Описание на изискванията 4.1 Модел на пациента
Нозологична форма: желязодефицитна анемия Етап: всеки Фаза: всеки
Усложнение: независимо от усложненията Код на ICD-10: 050.0
4.1.1 Критерии и характеристики, които определят модела на пациента
Състоянието на пациента трябва да отговаря на следните критерии и признаци:
Намалено ниво на хемоглобина под 120 g/l;
Намаляване на нивото на еритроцитите под 4,2 10 12 /l;
Хипохромия на еритроцитите;
Намаляване на един от показателите за насищане на еритроцитите с хемоглобин (цветен индекс (CPI) под 0,85, средно корпускулярно съдържание на хемоглобин (MCH) под 24 pg, средна концентрация на хемоглобин в еритроцитите (MCHC) под 30 - 38 g / dl);
Намаляване на серумните нива на желязо под 13 µmol/L при мъжете и под 12 µmol/L при жените.
4.1.2 Изисквания за амбулаторна диагностика
Списъкът на медицинските услуги (МУ) за извънболнична диагностика съгласно "Номенклатурата на работите и услугите в здравеопазването" е представен в таблица 1.
|
Таблица 1 - Амбулаторна диагностика |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
4.1.3 Характеристики на алгоритмите и характеристиките на прилагането на немедикаментозна грижа
Диагноза за желязодефицитна анемия:
1-ви етап - определяне (потвърждаване) на желязодефицитния характер на анемията;
2-ри етап - установяване на причината за недостиг на желязо.
Събирането на анамнеза и оплаквания при заболявания на хемопоетичните органи и кръвта се извършва, както следва: първо се откриват признаци на сидеропения, включително изясняване на диетата (с изключение на вегетарианството и други диети с ниско съдържание на храни, съдържащи желязо). ); също така изяснете възможния източник на загуба на кръв или повишена консумация на желязо.
Обективното изследване при заболявания на хемопоетичните органи и кръвта е насочено към идентифициране на признаците на пациента, характеризиращи хипосидерозата, и идентифициране на заболявания (състояния) с повишена консумация на желязо.
Изследването на нивото на еритроцитите, левкоцитите, тромбоцитите, ретикулоцитите на цветния индекс, съотношението на левкоцитите в кръвта (кръвна формула), изследването на нивото на общия хемоглобин е насочено към идентифициране на признаци на кръвни заболявания, които могат да бъдат придружени чрез анемия (виж 2-ри етап на диагностика). Намаляването на цветния индекс е решаващо при диагностицирането на желязодефицитна анемия. Резултатите от всички изследвания се анализират от лекаря в съвкупност, нито един симптом не е специфичен за дефицит на желязо.
Преглед на кръвна натривка за анализ на аномалии в морфологията на червените кръвни клетки, тромбоцитите и белите кръвни клетки - най-точният метод за определяне на съдържанието на хемоглобин в червените кръвни клетки остава морфологичното изследване на червените кръвни клетки. При желязодефицитна анемия се разкрива ясно изразена хипохромия, характеризираща се с наличието на широко просветление в центъра на еритроцита, което прилича на поничка или пръстен (анулоцит).
Изследването на серумните нива на желязо е задължителен диагностичен тест за диагностициране на желязодефицитна анемия. Необходимо е да се обърне внимание на причините за фалшиви положителни резултати: ако не се спазва изследователската технология; изследването се провежда скоро след приемането (дори еднократно) на добавки с желязо; след хемо- и плазмопреливане.
При определяне на средното съдържание на хемоглобин в еритроцитите се използва техниката, използвана в автоматичните анализатори.
Изследванията на нивото на трансферин, серумен феритин са необходими изследвания в случай на съмнение под формата на анемия. Провеждат се изследвания в комплекса от изследвания върху метаболизма на желязото. Определянето на нивото на серумния трансферин позволява да се изключат форми на анемия, причинени от нарушение на транспорта на желязо (атрансферинемия).
Намаляването на серумния феритин е най-чувствителният и специфичен лабораторен признак за дефицит на желязо.
Общият желязосвързващ капацитет на серума отразява степента на "гладуване" на серума и насищането на трансферина с желязо. Желязодефицитната анемия се характеризира с повишаване на общия желязосвързващ капацитет на серума.
Преброяването на сидеробласти (еритроидни клетки на костния мозък с железни гранули) ви позволява да потвърдите желязодефицитната природа на анемията (броят им при пациенти с желязодефицитна анемия е значително намален). Изследването се провежда рядко, само в сложни диференциално диагностични случаи.
Изследването на осмотичната и киселинната резистентност на еритроцитите се извършва за диференциална диагноза с мембранопатии на еритроцитите.
Вземането на кръв от пръста и от периферната вена се извършва строго на празен стомах. Вземането на кръв за изследване на хемостазата се извършва без използване на спринцовка и с разхлабен турникет, по-добре е да се използват вакуумни тръби.
Определяне на причината за недостиг на желязо.
Етап 2 - определянето на причината за дефицит на желязо се извършва в съответствие с изискванията, предвидени от други протоколи за лечение на пациенти (стомашна язва, лейомиома на матката и др.). По-специално, с помощта на еритроцити, маркирани с радиоактивен хром, се потвърждава фактът на загуба на кръв през стомашно-чревния тракт.
Ако е необходимо, се извършва цитологично и хистологично изследване на намазка от костен мозък, изследване на киселинната резистентност на еритроцитите и десферален тест.
4.1.4 Изисквания за извънболнична помощ
Списъкът на медицинските услуги (МУ) за извънболнично лечение съгласно "Номенклатурата на работите и услугите в здравеопазването" е представен в таблица 2.
|
Таблица 2 - Амбулаторно лечение |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
4.1.5 Характеристики на алгоритмите и характеристиките на прилагането на немедикаментозна грижа
Събирането на анамнеза и оплаквания при заболявания на хемопоетичните органи и кръвта, физически преглед се извършва два пъти, за да се оцени динамиката на общото състояние (благосъстояние) на пациентите. „Малките знаци“ за ефективност са много важни по отношение на ранната оценка на ефективността на терапията.
Първият обективен ефект от приема на терапия трябва да бъде ретикулоцитна криза, проявяваща се със значително - 2-10 пъти увеличение на броя на ретикулоцитите в сравнение с първоначалната стойност до края на първата седмица от лечението. Липсата на ретикулоцитна криза показва или погрешно предписване на лекарството, или неадекватно ниска доза.
Повишаване на нивото на хемоглобина, броя на еритроцитите обикновено се наблюдава на 3-та седмица от лечението, по-късно хипохромията и микроцитозата изчезват. До 21-22-ия ден от лечението хемоглобинът обикновено се нормализира (при адекватни дози), но насищането на депото не настъпва.
Ако е необходимо, се извършва нивото на цветния индекс, средното съдържание на хемоглобин в еритроцитите, изследване на нивото на серумното желязо, нивото на феритин, серумен трансферин, оценка на хематокрита и желязосвързващия капацитет на серума .
Можете да проверите насищането на депото само с помощта на цялостно биохимично изследване. По този начин наблюдението на ефективността на терапията е съществен компонент от рационалното използване на лекарства, съдържащи желязо.
Вземането на кръв от пръста и от периферната вена се извършва строго на празен стомах. Вземането на кръв за изследване на хемостазата се извършва без използване на спринцовка и с разхлабен турникет, по-добре е да се използват вакуумни тръби.
4.1.6 Изисквания към извънболничната лекарствена помощ
Изискванията за извънболнична лекарствена помощ са представени в таблица 3.
|
Таблица 3 - Извънболнична лекарствена помощ |
||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||
4.1.7 Характеристики на алгоритмите и характеристиките на употребата на лекарства
Заместителната терапия при железен дефицит се провежда с препарати на желязото. Понастоящем се използват две групи железни препарати - съдържащи двувалентно и тривалентно желязо, в по-голямата част от случаите, използвани през устата.
Приложете едно от лекарствата: железен сулфат (перорално), желязо (III) хидроксид захароза комплекс (интравенозно), железо (III) хидроксид полималтоза комплекс (орално и парентерално).
Някои лекарства се предлагат под формата на сиропи и суспензии, което улеснява предписването им на деца. Но и тук преизчисляването на дневната доза трябва да се извърши, като се вземе предвид съдържанието на желязо на единица обем.
За по-добра поносимост добавки с желязо се приемат по време на хранене. Трябва да се има предвид, че под въздействието на някои продукти и вещества, съдържащи се в храната (чаен танин, фосфорна киселина, фитин, калциеви соли, мляко), както и при едновременната употреба на редица лекарства (тетрациклинови препарати). , Almagel, фосфалюгел, калциеви препарати, левомицетин, пенициламин и др.) абсорбцията на желязо от препарати с железни соли може да намалее. Тези вещества не влияят на усвояването на желязото от железен III хидроксид полималтозен комплекс.
Предписването на добавки с желязо без преизчисляване на дневната доза е неефективно и води до развитие на фалшив „рефрактерен™“ (ниво на доказателства С).
Железните препарати се предписват за 3 седмици, след постигане на ефект дозата на лекарството се намалява 2 пъти и се предписва за още 3 седмици.
Железен сулфат: оптималната дневна доза за железни препарати трябва да съответства на необходимата дневна доза двувалентно желязо, която е 5-8 mg / kg на ден за деца под 3 години, 100-120 mg / ден за възрастни над 3 години , 200 mg / ден за възрастни (100 mg 2 пъти дневно 1 час преди хранене и 2 часа след хранене). Продължителността на лечението е 3 седмици, последвана от поддържаща терапия (1/2 доза) за най-малко 3 седмици (Ниво на доказателства А).
Железен (III) хидроксид полималтозен комплекс е нова група железни препарати, съдържащи тривалентно желязо в състава на полималтозния комплекс. Те имат не по-малко изразен ефект по отношение на скоростта на насищане на организма с желязо, отколкото двувалентното желязо. Препаратите от желязо практически нямат странични ефекти. Използва се под формата на разтвор за интрамускулно инжектиране, разтвор и таблетки в съответствие с изискванията на формулярните статии за лекарства.
Комплекс железен (III) хидроксид захароза - при парентерално приложение се прилагат 2,5 ml на 1-ви ден, 5 ml - на 2-ри и 10 ml на 3-ти ден, след това 10 ml 2 пъти седмично. Дозата на лекарството се изчислява, като се вземат предвид степента на анемия, телесното тегло и запасите от желязо.
Към парентерално приложение на железни препарати трябва да се прибягва само в следните изключителни случаи:
1 област на използване ............................................ ... ....един
3 Общи положения ................................................. .....един
3.1 Класификация на желязодефицитната анемия .................................................. .4
3.2 Общи подходи към диагностиката на желязодефицитната анемия .................................................. .....4
3.3 Общи подходи за лечение на желязодефицитна анемия .................................. ......7
4 Характеристики на изискванията ............................................. .10
4.1 Модел на пациента .............................................. ............... ..десет
4.1.1 Критерии и характеристики, които определят модела на пациента ....................................... .......10
4.1.2 Изисквания за амбулаторна поликлинична диагностика ................................ 10
4.1.3 Характеристики на алгоритмите и характеристиките на прилагането на немедикаментозна грижа. 12
4.1.4 Изисквания за амбулаторно лечение .................................................. ...12
4.1.5 Характеристики на алгоритмите и характеристиките на прилагането на немедикаментозна грижа. 13
4.1.6 Изисквания към извънболничната лекарствена помощ ................................14
4.1.7 Характеристики на алгоритмите и особеностите на употребата на лекарства ..........14
4.1.8 Изисквания към режима на труд, почивка, лечение или рехабилитация ................. 15
4.1.9 Изисквания за грижа за пациента и спомагателни процедури ..................15
4.1.10 Изисквания за диетични предписания и ограничения ................................15
4.1.11 Характеристики на информираното доброволно съгласие на пациента при извършване
протокол за водене на случай и допълнителна информация за пациента и членовете на семейството му .................................. ........................ 16
4.1.12 Правила за промяна на изискванията по време на изпълнение и прекратяване на протокола
изисквания към протокола.....................................16
4.1.13 Възможни резултати и техните характеристики .............................................. ...16
5 Графично, схематично и таблично представяне на протокола......................................16
5.1 Оценка на ефективността на терапията с лекарства, съдържащи желязо..................................16
5.2 Някои характеристики на таблетните форми на желязосъдържащи препарати ................. 17
5.3 Някои характеристики на сиропи и други течни форми на железни препарати. . 17
6 Мониторинг ................................................. .................. ....осемнадесет
6.1 Критерии и методология за мониторинг и оценка на ефективността на прилагането на протокола .... 18
6.2 Принципи на рандомизация ................................................. 18
6.3 Процедура за оценка и документиране на нежелани реакции и развитие на усложнения ........... 18
6.4 Междинна оценка и модификации на протокола ............................................ .18
6.5 Процедура за включване и изключване на пациент от наблюдение..................................................19
6.6 Параметри за оценка на качеството на живот по време на прилагане на протокола ................................................. 19
6.7 Оценка на цената на протокола и цената на качеството ...................................... .19
6.8 Сравнение на резултатите ............................................. .19
6.9 Как да генерирате отчет............................................. ...19
5.2 Някои характеристики на железните таблетки
Характеристиките на таблетните форми на желязосъдържащите препарати са показани в таблица 6.
|
Таблица 6 - Таблетирани форми на желязосъдържащи препарати |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
5.3 Някои характеристики на сиропи и други течни форми на железни препарати
Характеристиките на сиропите и другите течни форми, съдържащи желязо, са дадени в таблица 7.
|
Таблица 7 - Сиропи и други течни форми на железни препарати |
||||||||||||||||||||||||||||||||
|
Приложение А (информативно) Единна скала за оценка на убедителността на доказателствата
осъществимост на използването на медицински технологии .................................20
Приложение B (справка) Някои показатели за метаболизма на желязото в зависимост от степента на желязо
дефицит ................................................. двадесет
Приложение Б (информативно) Въпросник EQ-5D.......................................... .........21
Приложение D (информативно) Формуляр за досие на пациента ............................................ ....27
Библиография................................................. .......29
ГОСТ Р 52600.4-2008
НАЦИОНАЛЕН СТАНДАРТ НА РУСКАТА ФЕДЕРАЦИЯ
Протокол за лечение на пациенти с ЖЕЛЕЗОДЕФИЦИТНА АНЕМИЯ
Протокол за управление на пациента. Желязодефицитна анемия
Дата на въвеждане - 01.01.2010 г
1 област на използване
Този стандарт установява видовете, обема и показателите за качество на медицинската помощ за пациенти с желязодефицитна анемия.
Този стандарт е предназначен за използване от медицински организации и институции на федерални, териториални и общински здравни органи, системи за задължително и доброволно медицинско осигуряване, други медицински организации с различни организационни и правни форми на дейност, насочени към предоставяне на медицинска помощ.
2 Нормативни справки
Този стандарт използва нормативна препратка към следния стандарт:
GOST R 52600.0-2006 Протоколи за лечение на пациенти. Общи положения
Забележка - Когато използвате този стандарт, препоръчително е да проверите валидността на референтните стандарти в публичната информационна система - на официалния уебсайт на Федералната агенция за техническо регулиране и метрология в Интернет или според ежегодно публикувания информационен индекс "Национални стандарти “, който е публикуван към 1 януари на текущата година, и съгласно съответните месечни публикувани информационни знаци, публикувани през текущата година. Ако референтният стандарт е заменен (модифициран), тогава, когато използвате този стандарт, трябва да се ръководите от заместващия (модифициран) стандарт. Ако референтният стандарт бъде отменен без замяна, разпоредбата, в която е дадена референцията към него, се прилага до степента, в която тази референция не е засегната.
3 Общи положения
Протоколът за лечение на пациенти с "желязодефицитна анемия" е разработен за решаване на следните проблеми:
Определяне набора от диагностични и терапевтични процедури, предоставяни на пациенти с желязодефицитна анемия;
Дефиниции на алгоритми за диагностика и лечение на желязодефицитна анемия;
Установяване на единни изисквания за профилактика, диагностика и лечение на пациенти с желязодефицитна анемия;
Обединяване на изчисленията на разходите за медицинска помощ, разработване на основни програми за задължително медицинско осигуряване и тарифи за медицински услуги и оптимизиране на системата за взаимно разплащане между териториите за медицинска помощ, предоставяна на пациенти с желязодефицитна анемия;
Официално издание
Формиране на лицензионни изисквания и условия за извършване на медицински дейности;
Дефиниции на формулярни записи за лекарства, използвани за лечение на желязодефицитна анемия;
Мониторинг на обема, наличността и качеството на медицинската помощ, предоставена на пациент в лечебно заведение в рамките на държавните гаранции за предоставяне на граждани на безплатна медицинска помощ.
Този стандарт използва унифицирана скала за оценка на достоверността на доказателствата за използването на медицински технологии и данни в съответствие с GOST R 52600.0 (виж Приложение А).
От клинична гледна точка анемията се счита за намаляване на концентрацията на хемоглобин в единица обем кръв, често придружено от намаляване на броя (концентрацията) на еритроцитите в единица обем кръв. Синдромът на желязодефицитна анемия се характеризира с отслабване на еритропоезата поради дефицит на желязо, поради несъответствие между приема и потреблението (консумация, загуба) на желязо, намаляване на запълването на хемоглобина с желязо, последвано от намаляване на хемоглобина съдържание в еритроцита.
В съответствие с Международната статистическа класификация на болестите, нараняванията и състоянията, засягащи здравето, 10-та ревизия, се разграничават следните форми на анемия, свързани с дефицит на желязо:
D50 Желязодефицитна анемия (асидеротична, сидеропенична, хипохромна);
D50.0 Желязодефицитна анемия, свързана с хронична кръвозагуба (хронична постхеморагична анемия);
D50.1 Сидеропенична дисфагия (синдроми на Кели-Патерсън и Плъмър-Винсън);
D50.8 Други желязодефицитни анемии;
D50.9 Желязодефицитна анемия, неуточнена
Според статистиката желязодефицитната анемия е на първо място сред 38-те най-разпространени заболявания при човека. От всички форми на анемия, тя е най-често срещаната: 70% - 80% от всички диагностицирани случаи на анемия. Около 700 милиона души по света страдат от желязодефицитна анемия. В Руската федерация желязодефицитната анемия се открива при 6% - 30% от населението.
Рискови групи за развитие на желязодефицитна анемия са:
новородени;
Деца в пубертета;
жени в менструация;
Жени по време на бременност и кърмене;
Пациенти от по-възрастни възрастови групи.
Висок риск от анемия възниква при нисък социално-икономически статус на семейството, донорство, хранене с ограничен прием на желязо, при деца с ниско тегло при раждане (под 2500 g), хранене само с краве мляко през първата година от живота.
Желязодефицитната анемия се причинява от несъответствие между нуждите на организма от желязо и неговия прием: при различни заболявания и състояния, придружени от минимална до значителна кръвозагуба, включително често вземане на кръв, дългосрочно даряване. Причините за желязодефицитна анемия са:
Повишена нужда от желязо (по време на растеж на тялото, бременност, кърмене);
Малабсорбция на желязо;
Недостатъчен прием на желязо с храната (вегетарианство, глад).
Рядка причина за желязодефицитна анемия е вроденият дефицит на желязо.
Основните заболявания и състояния, които могат да бъдат придружени от желязодефицитна анемия:
Бременност;
Болест на Крон;
Вегетарианство;
хелминтози;
хемороиди;
Хеморагичен езофагит, гастрит;
Деца, хранени с шише с формули с дефицит на желязо;
Дивертикулоза и дивертикуларна болест на червата;
Дисфункционално кървене от матката;
менорагия;
ГОСТ Р 52600.4-2008
миома на матката;
Неспецифичен улцерозен колит;
Операции и наранявания с голяма кръвозагуба;
Тумори на стомаха и червата;
Ранно лигиране на пъпната връв и нарушено плацентарно кръвоснабдяване;
ендометриоза;
Ентерит;
дуоденална язва или стомашна язва;
Ятрогенни причини (донор, хемодиализа, чести кръвни проби за изследване).
Трябва да се има предвид, че в много случаи не едно, а няколко заболявания и/или състояния могат
да бъдат причини или рискови фактори за развитие на желязодефицитна анемия.
Патогенезата на желязодефицитната анемия е свързана с физиологичната роля на желязото в организма и участието му в процесите на тъканно дишане. Желязото е част от хема, съединение, способно обратимо да свързва кислорода. Хемът е непротеиновата част от молекулата на хемоглобина и миоглобина. Той свързва кислорода, който по-специално е необходим за контрактилните процеси в мускулите. В допълнение, хемът е неразделна част от тъканните окислителни ензими - цитохроми, каталаза и пероксидаза. При отлагането на желязо в организма основно значение имат протеините феритин и хемосидерин. Транспортът на желязото в организма се осъществява от протеина трансферин. Тялото може само в малка степен да регулира приема на желязо от храната и не контролира консумацията му. При отрицателен баланс на метаболизма на желязото, желязото първо се изразходва от депото (латентен дефицит на желязо), след това възниква тъканен дефицит на желязо, проявяващ се с нарушение на ензимната активност и дихателната функция на тъканите, а желязодефицитната анемия се развива едва по-късно.
Клиничната картина на желязодефицитната анемия е разнообразна и се дължи на сидеропеничен (дефицит на желязо) и анемичен синдром.
Сидеропеничният синдром (хипосидероза) е свързан с дефицит на желязо в тъканите, което е необходимо за функционирането на клетките. Необходимо е да се прави разлика между хипосидероза без анемия (субкомпенсиран стадий) и хипосидероза, придружаваща анемия. Има 4 основни групи органи, в които проявите на хипосидерозата са максимално изразени:
Кожа, кожни придатъци и лигавици;
Стомашно-чревния тракт;
Нервна система (повишена умора, шум в ушите, замаяност, главоболие, намалени интелектуални способности);
Сърдечно-съдова система (тахикардия, диастолна дисфункция).
Симптомите на сидеропения при пациенти с желязодефицитна анемия, в низходящ ред на честотата на поява, са както следва:
Суха кожа, принуждавайки жените постоянно да използват кремове;
Чупливост и наслояване на ноктите, няма как да израснат ноктите, трябва да се режат много късо;
Напречно набраздяване на ноктите, ноктите стават плоски, понякога придобиват вдлъбната "лъжица" форма (койлонихия);
Деламиниране на краищата на косата, жените се притесняват от невъзможността да расте коса;
Извращение на вкуса под формата на неудържимо желание да се яде тебешир, паста за зъби, пепел, бои, пръст и др. (патофагия);
Необичайно пристрастяване към определени миризми, по-често - ацетон, бензин (патоосмия); улиците на по-възрастните групи често нямат извращение на апетита и миризмата;
Рядко се наблюдава нарушение на целостта на епидермиса, по-специално при около 5% - 10% от пациентите се появява ъглов стоматит (конфитюр): язви, пукнатини с възпалителен вал в ъглите на устата (може също да е признак хиповитаминоза B 2);
Само някои пациенти съобщават за усещане за парене на езика, признаци на глосит;
Изключително рядък симптом може да бъде нарушение на функцията за преглъщане поради образуването на езофагеални прегради (сидеропенична дисфагия - синдром на Plummer-Vinson);
Симптомите на гастрит (тежест, болка) не са толкова изразени, колкото при гастрит от различен произход;
Дизурия и инконтиненция на урина при кашлица, смях, нощно напикаване понякога се наблюдават при момичета, по-рядко при възрастни жени.
Наличието на желязодефицитна анемия причинява невропсихични функционални разстройства при децата. Според специални проучвания, с желязодефицитна анемия при деца от първия
години живот, индексът на интелектуално развитие е 96 на 12 месеца (в контрола 102), а физическото - 89 (в контрола 100). Съществува обратна зависимост между физическото и умственото развитие, тежестта и продължителността на анемията.
Анемичният синдром с дефицит на желязо се проявява с неспецифични симптоми: замаяност, главоболие, шум в ушите, мухи пред очите, слабост, умора, намалена работоспособност, хронична умора, бледност на кожата и лигавиците, сърцебиене, задух по време на физическо натоварване . Някои от симптомите може да се дължат не толкова на анемия, колкото на сидеропения.
3.1 Класификация на желязодефицитната анемия
Няма общоприета класификация на желязодефицитната анемия. Според тежестта на клиничните прояви условно се разграничават следните етапи на развитие на желязодефицитното състояние:
Етап 1 - загубата на желязо надвишава неговия прием, постепенното изчерпване на резервите, абсорбцията в червата компенсаторно се увеличава.
Етап 2 - изчерпване на желязото (ниво на серумното желязо под 13 µmol/l при мъжете и под 12 µmol/l при жените, насищане на трансферин под 16%) предотвратява нормалната еритропоеза, еритропоезата започва да пада.
Етап 3 - развитие на лека анемия (100 - 120 g / l хемоглобин, компенсиран) с леко намаляване на цветния индекс и други показатели за насищане на еритроцитите с хемоглобин.
Етап 4 - тежка (по-малко от 100 g / l хемоглобин, субкомпенсирана) анемия с ясно намаляване на насищането на еритроцитите с хемоглобин.
5-ти етап - тежка анемия (60 - 80 g / l хемоглобин) с нарушения на кръвообращението и тъканна хипоксия.
3.2 Общи подходи за диагностика на желязодефицитна анемия
Процесът на диагностично изследване може условно да бъде представен под формата на следните последователни етапи:
Идентифициране на действителния анемичен синдром;
Определяне (потвърждаване) на желязодефицитния характер на анемията;
Потърсете причината за заболяването, което е в основата на дефицита на желязо при този пациент.
Идентифициране на анемичен синдром - определяне на намаляване на нивата на серумния хемоглобин
кръв - провежда се при пациенти с клинични признаци на заболяването и може да бъде случайно по време на рутинен анализ на периферна кръв, извършен във връзка с друго заболяване, скринингово изследване.
Нормални стойности на хемоглобина в кръвта: долният праг при възрастен е -120 g/l (7,5 mmol/l) при жените и 130 g/l (8,1 mmol/l) при мъжете.
Установяването на желязодефицитната природа на анемията е определянето на клиничните прояви на сидеропения, морфологичните признаци на дефицит на желязо в еритроцитите, намаляване на нивото на серумното желязо, запасите от желязо в организма.
На този етап от диагностицирането на желязодефицитна анемия се извършва задълбочено лабораторно изследване, което задължително включва: определяне на нивото на хемоглобина, броя на еритроцитите, тромбоцитите, ретикулоцитите, левкоцитната формула, изчисляване на цветния индекс или средното съдържание на хемоглобин в еритроцита, преглед на кръвна натривка за определяне на анормални форми на еритроцитите и тяхното насищане с хемоглобин, левкоцити и клетъчни включвания.
Определяне на съдържанието на железни запаси
Цветовият индекс (CPU) се изчислява по формулата
При недостиг на желязо цветният индекс като правило става под 0,85 (нормален 1,0). Грешките при изчисляването на цветния индекс са свързани преди всичко с неправилното определяне на хемоглобина и броя на червените кръвни клетки. Често е необходимо да се наблюдава в резултатите от кръвен тест, че цветният индикатор е нормален и червените кръвни клетки съдържат малко хемоглобин - т.е. има неадекватна дефиниция на този важен показател.
B е броят на еритроцитите в 1 литър кръв.
При недостиг на желязо MSI е под 24 g.
Средната концентрация на хемоглобин в еритроцитите (MCHC) се изчислява по формулата
MCHC = -, (3)
Ht - хематокрит, %.
Нормалната стойност на MCHC е 30 - 38 g/dl.
Най-точният метод за оценка на съдържанието на хемоглобин в еритроцитите остава морфологичното изследване на еритроцитите. При желязодефицитна анемия се открива ясно изразена хипохромия, характеризираща се с наличието на широко просветление в центъра на еритроцита, което прилича на пръстен (анулоцит). Обикновено съотношението на диаметъра на централното просветление и периферното "потъмняване" в еритроцита корелира приблизително като 1: 1, с хипохромия - като 2-3: 1. В кръвната намазка на пациенти с желязодефицитна анемия преобладават микроцитите - еритроцитите с намален размер, анизоцитоза (различни размери) и пойкилоцитоза (различни форми) на еритроцитите. При желязодефицитна анемия могат да се открият и целеви червени кръвни клетки, въпреки че техният брой е 0,1% - 1,0% от общия брой клетки.
Броят на сидероцитите (еритроцити с железни гранули, открити чрез специално оцветяване) е рязко намален в сравнение с нормата, до пълното им отсъствие. Съдържанието на ретикулоцити в кръвта, като правило, е в рамките на нормата, с изключение на случаи на тежка кръвозагуба с подходящи патологии (обилно кървене от носа и матката) или по време на лечение с препарати на желязо (в тези случаи може нараства). Броят на левкоцитите и тромбоцитите обикновено не се променя. Някои пациенти могат да получат тромбоцитоза, която изчезва след коригиране на анемията.
Морфологичното изследване на костния мозък за диагностициране на желязодефицитна анемия може да бъде важно само със специално оцветяване с желязо за броене на сидеробласти (еритроидни клетки от костен мозък с железни гранули), чийто брой е значително намален при пациенти с тази анемия.
В различна степен запасите от желязо в организма могат да се определят чрез следните методи:
Изследване на серумно желязо;
Изследване на общия желязосвързващ капацитет на серума с изчисляване на латентния желязосвързващ капацитет на серума;
Изследване на нивото на феритин в кръвта;
Изследване на насищане на трансферин;
Десферален тест.
Нормалните стойности на желязо в кръвния серум при мъжете са 13 - 30 µmol / l, при жените - 12 - 25 µmol / l; с дефицит на желязо, стойността на този показател е намалена, често значително. Когато се анализират резултатите, трябва да се вземе предвид чувствителността на серумната концентрация на желязо към дневни колебания (нивата на желязо са по-високи сутрин), както и други влияния (менструален цикъл, бременност, контрацептиви, диета, кръвопреливане, прием на добавки с желязо). и т.н.).
При провеждането на тези изследвания е необходимо стриктно спазване на методиката. Когато се подготвят стъклени епруветки за изследване на серумните нива на желязо, те трябва да се третират със солна киселина и да се измият с бидестилирана вода, тъй като използването на обикновена дестилирана вода за измиване, съдържаща малко количество желязо, влияе върху резултатите от изследването. Сушилните шкафове не трябва да се използват за сушене на епруветки: малко количество желязо попада в съдовете от стените им при нагряване. Веднага след вземане на кръв епруветката трябва да се затвори с коркова тапа или капачка от алуминиево фолио или специална парафинирана мембрана, тъй като при центрофугирането в нея попада фин метален прах. Могат да се използват и пластмасови тръби, но в този случай изискванията за получаване и обработка на кръв остават актуални. Изключение правят вакутейнерите - епруветки за еднократна употреба, специално пригодени за вземане на такива кръвни проби.
Общият желязосвързващ капацитет на серума отразява степента на "гладуване" на серума и насищането на трансферина с желязо. Обикновено общият желязосвързващ капацитет на серума е 30-85 µmol / l, с дефицит на желязо стойността на индикатора се увеличава.
Разликата между общия желязосвързващ капацитет на серума и серумното желязо характеризира латентния желязосвързващ капацитет на серума. Последните два теста рядко се използват за диагностициране на желязодефицитна анемия. Съотношението на индекса на серумното желязо към общия желязосвързващ капацитет на серума, изразено като процент, отразява степента на насищане на трансферина с желязо (нормата е 16% - 50%). Желязодефицитната анемия се характеризира с повишаване на общия желязосвързващ капацитет на кръвния серум, значително увеличение на латентния желязосвързващ капацитет и намаляване на процента на насищане на трансферин.
Намаляването на серумния феритин е най-чувствителният и специфичен лабораторен признак за дефицит на желязо; нормалното съдържание на феритин е 15 - 20 mcg / l.
Тест с десферал - обикновено след интравенозно приложение на 500 mg десферал с урината се отделят от 0,8 до 1,2 mg желязо, докато при пациенти с неговия дефицит количеството на този микроелемент, отделено с урината, е 0,2 mg или по-малко. В същото време, с излишък на желязо, екскрецията му в урината след прилагане на десферал надвишава нормата. Този тест се използва рядко, по-често за диагностика на хемосидероза, а не на сидеропения.
Определянето на нивото на серумния трансферин позволява да се изключи анемия, причинена от нарушение на транспорта на желязо (атрансферинемия).
Гликопротеинът трансферин е протеин, участващ в транспорта на желязото от мястото на неговата абсорбция (тънките черва) до мястото на неговото използване или съхранение (костен мозък, черен дроб, далак). Една молекула трансферин може да свърже максимум два железни атома. При липса на абсорбция на желязо насищането с трансферин става непълно, т.е. процентът на насищане намалява, което показва анемия поради липса на прием на желязо. Този модел обаче е валиден само в идеалния случай. В действителност трябва да се има предвид, че трансферинът има качествата на "отрицателен" протеин на острата фаза, т.е. острото възпаление допринася за намаляване на нивото на трансферин. В допълнение, образуването на трансферин до голяма степен зависи от състоянието на черния дроб. От друга страна, дефицитът на желязо влияе върху нивото на трансферин чрез индукция, т.е. в крайна сметка води до увеличаване на производството му. Всички тези фактори могат да повлияят на нивата на трансферин до такава степен, че първоначалната му диагностична стойност в крайна сметка може да бъде двусмислена. Нормално нивото на трансферин варира от 2,0 до 3,8 g/l.
Транспортирането на желязо в клетката се осъществява, когато комплексът желязо-трансферин взаимодейства с рецептора на плазмената мембрана, специфичен за трансферина. Молекулата на трансферин, носеща до два атома желязо, "акистира" към външния (извънклетъчния) край на рецептора, след което се абсорбира от клетката чрез ендоцитоза. В образуваната везикула нивото на pH се променя, желязото променя степента си на окисление (от Fe +++ на Fe ++) и впоследствие се използва за синтез на хемоглобин или се съхранява под формата на отложено желязо. Протеиновата част на трансферина, освободена от желязо, заедно с рецептора достига до клетъчната повърхност, където апотрансферинът се отделя и целият цикъл се повтаря. Обикновено нивото на трансфериновите рецептори варира от 8,8 до 28,1 nmol/L.
Схематично промяната в метаболизма на желязото в зависимост от степента на неговия дефицит е показана в таблица Б.1 (Приложение Б).
За да се предотвратят грешки, лекарят, когато определя патогенетичния вариант на анемията, трябва да се ръководи от следната разпоредба: не предписвайте лечение с железни препарати, докато не се определи нивото на серумното желязо и броя на ретикулоцитите; ако пациентът получава препарати с желязо за кратко време, те се отменят за 5 до 7 дни, след което се определя съдържанието на желязо в серума.
За да се открие заболяването, което стои в основата на дефицита на желязо при този пациент, се използват допълнителни методи за инструментално и лабораторно изследване (рентгеново и ендоскопско изследване на стомашно-чревния тракт; ултразвуково изследване на коремната кухина, малкия таз, бъбреците). В процеса на диагностика на заболяването се оценява загубата на кръв от стомашно-чревния тракт, като най-надеждно се използват собствени еритроцити, маркирани с радиоактивен хром. Търсенето на източника на кървене в тънките черва може да изисква лапаротомия, алтернатива на нея може да бъде специална автоматизирана видеокамера във видеокапсула, погълната от пациента.
Установяването на причината за дефицит на желязо се извършва съгласно протоколите за лечение на пациенти със съответните заболявания.
Характеристиките на диагнозата при пациенти с желязодефицитна анемия в определени възрастови групи и при различни състояния се характеризират със следното. Пациенти с новодиагностицирани симптоми
Вижте помощ за протоколи за управление на случаи
Вижте GOST R 52600.0-2006 "Протоколи за управление на пациенти. Общи разпоредби", одобрен със заповед на Федералната агенция за техническо регулиране и метрология от 5 декември 2006 г. N 288-st
Вижте също Стандарта за медицинска помощ за пациенти с желязодефицитна анемия, одобрен със заповед на Министерството на здравеопазването и социалното развитие на Руската федерация от 28 февруари 2005 г. N 169
I. Обхват
Протоколът за лечение на пациенти "Желязодефицитна анемия" е предназначен за използване в системата на здравеопазването на Руската федерация.
Постановление на правителството на Руската федерация от 05.11.97 г. N 1387 „За мерките за стабилизиране и развитие на здравеопазването и медицинската наука в Руската федерация“ (Sobraniye zakonodatelstva Russian Federatsii, 1997, N 46, чл. 5312).
III. Обозначения и съкращения
В този протокол се използват следните обозначения и съкращения:
- ÌÊÁ - Международна статистическа класификация на болестите и свързаните с тях здравни проблеми.
IV. Общи положения
Протоколът за лечение на пациенти с "желязодефицитна анемия" е разработен за решаване на следните проблеми:
Определяне на набора от диагностични и терапевтични процедури, предоставяни на пациенти с желязодефицитна анемия.
Определяне на алгоритми за диагностика и лечение на желязодефицитна анемия.
Създаване на единни изисквания за процедурата за профилактика, диагностика и лечение на пациенти с желязодефицитна анемия.
Уеднаквяване на изчисленията на разходите за медицинска помощ, разработване на основни програми за задължително медицинско осигуряване и тарифи за медицински услуги и оптимизиране на системата за взаимно разплащане между териториите за медицинска помощ, предоставяна на пациенти с желязодефицитна анемия.
Формиране на лицензионни изисквания и условия за извършване на медицински дейности.
Определение формулярни записилекарства, използвани за лечение на желязодефицитна анемия.
Мониторинг на обема, наличността и качеството на медицинската помощ, предоставена на пациент в лечебно заведение в рамките на държавните гаранции за предоставяне на граждани на безплатна медицинска помощ.
Обхватът на този протокол е медицински и превантивни организации от всички нива, включително специализирани хематологични отделения.
Настоящият протокол използва скалата за сила на доказателства за данни:
A) Доказателствата са силни: Има сериозни доказателства за предложеното твърдение.
B) Относителна сила на доказателствата: Има достатъчно доказателства, за да се препоръча това предложение.
В) Няма достатъчно доказателства: Наличните доказателства не са достатъчни, за да се направи препоръка, но препоръки могат да бъдат направени при други обстоятелства.
Г) Достатъчно отрицателни доказателства:
E) Силни отрицателни доказателства: Има достатъчно доказателства за изключване на лекарство или техника от препоръките.




