Miért romlik a vérkeringés? Mi a keringési elégtelenség. Krónikus keringési elégtelenség tünetei
Az agy vérellátásának elégtelenségének kezdeti (korai) megnyilvánulásai számos, a szív- és érrendszert érintő betegségben figyelhető meg, leggyakrabban vegetatív-érrendszeri dystonia, magas vérnyomás és érelmeszesedés.
Az agy vérellátásának kezdeti elégtelenségének jelei
A hiány első tünetei intenzív szellemi munka során jelentkeznek, különösen fáradtság esetén - fejfájás, fejfájás, szédülés, zaj a fejben. Ezek a tünetek a munka megszakítására kényszerítik, és pihenés közben eltűnnek, de újra megjelennek, amikor megpróbálja elkezdeni a munkát. A figyelem és a memória enyhén csökken. Először is, az aktuális események emléke romlik, míg a szakmai és a múlt emléke nem csökken. Gyakran érzelmi zavarok kerülnek előtérbe: fokozott ingerlékenység, idegesség, szorongás, instabil hangulat, könnyezés.
Idővel az ilyen rendellenességeket egyre gyakrabban figyelik meg. Általános gyengeség, „villogó foltok” a szemek előtt, kellemetlen érzés a szívben és más belső szervekben, tántorgás járás közben, túlzott izzadás és elalvási problémák nem teszik lehetővé az aktív életmódot.
Ha az agy kezdeti vérellátási elégtelenségét nem kezelik, a betegség előrehalad, és az érrendszeri elégtelenség következő stádiumai alakulnak ki. Végül az agyi erek károsodása olyan súlyossá válhat, hogy maradandó agykárosodáshoz, például szélütéshez és demenciához vezet.
Az agy vérellátásának elégtelenségének kezdeti megnyilvánulásainak diagnosztizálása
A diagnózis megerősítéséhez további műszeres és laboratóriumi vizsgálatok szükségesek.
A pszichológiai kutatás segít meghatározni az érzelmi állapot jellegzetes változásait (fokozott szorongás, depresszió), felmérni a figyelem és a memória romlásának mértékét. A fej ereinek korai patológiájának azonosítására reoencephalográfiát, a fej nagy ereinek ultrahang Dopplerográfiáját és a koponyán keresztüli ultrahang Dopplerográfiát alkalmazzák. Az elektroencephalográfia és a számítógépes tomográfia lehetővé teszi az agyi rendellenességek helyének meghatározását és az agy vérellátásának elégtelenségének mértékét.
A helyes diagnózis a sikeres kezelés kulcsa.
Az agyi keringési elégtelenség kezdeti tüneteit mutató betegek kezelése
Mindenekelőtt azt az alapbetegséget kell kezelni, amely ellen az agyi érkatasztrófa kialakult: vegetatív-érrendszeri dystonia, magas vérnyomás és érelmeszesedés. Az egészséges életmódra is szükség van: hagyjon fel a rossz szokásokkal, aludjon jól szellőző helyen legalább napi 8-9 órát, sétáljon legalább 2-3 km-t naponta. Évente kétszer 2-3 hétig tanácsos pihenni. Fontos, hogy tartsa be az étrendjét, ne együnk túl sokat, és együnk lefekvés előtt. Kerülni kell az állati zsírokban, koleszterinben, sóban gazdag ételeket; Túlnyomóan tej-zöldség étrend, főtt hús és hal javasolt.
A gyógyszeres kezelés során olyan gyógyszercsoportokat alkalmaznak, amelyek normalizálják a vérnyomást, a vérkeringést a fej edényeiben és javítják az agysejtek táplálkozását.
A nem gyógyszeres módszerek közé tartozik a fizikoterápia, a fizioterápia és a gyógynövénygyógyászat. Különleges helyet kap a betegek segítése
L. S. Manvelov, az orvostudományok kandidátusa
V. E. Szmirnov, az orvostudományok doktora, professzor
Az Orosz Orvostudományi Akadémia Neurológiai Kutatóintézete, Moszkva
Az „agy vérellátási elégtelenségének kezdeti megnyilvánulásai” (IPNKM) diagnózisát az Orosz Orvosi Akadémia Neurológiai Kutatóintézete által kidolgozott „Az agy és a gerincvelő vaszkuláris elváltozásainak osztályozása” szerint állapítják meg. Tudományok, ha a betegnél általános érbetegség (vegetatív-érrendszeri dystonia, artériás magas vérnyomás (AH), érelmeszesedés) tünetei vannak. Fejfájásra, szédülésre, fejzajra, memóriazavarra, teljesítménycsökkenésre panaszkodnak. Ezen túlmenően a diagnózis alapja az öt felsorolt panasz közül csak kettő vagy több kombinációja lehet, amelyeket legalább hetente egyszer fel kell jegyezni legalább az elmúlt három hónapban.
Az agyi érrendszeri betegségek korai formáinak megelőzése és kezelése nagy társadalmi és gazdasági jelentőséggel bír. Nemcsak a fogyatékosság és halálozás egyik vezető okának számító agyi stroke kialakulásának komoly kockázati tényezője, de önmagukban is jelentősen rontják az életminőséget, gyakran csökkentik a munkaképességet.
A másodlagos megelőzés, amelyre az agy vérellátási elégtelenségének kezdeti megnyilvánulásaiban (IBC) van szükség, magában foglalja a súlyos szív- és érrendszeri betegségek súlyosbodásának és az agy érrendszeri elváltozásainak megelőzésére irányuló intézkedéseket.
Az NPNCM terápiás és megelőző intézkedései sematikusan a következő típusokra oszthatók: munka-, pihenés- és táplálkozási rend; fizikoterápia; diéta, fiziko és pszichoterápia; gyógyszeres kezelés és megelőzés. Leggyakrabban a 10. számú étrendet írják elő, figyelembe véve az antropometriai adatokat és az anyagcsere jellemzőinek vizsgálatának eredményeit.
Az NNCM-ben szenvedő betegek kezelését három fő területen kell elvégezni:
- Az agy vérellátásának elégtelenségének kialakulásának mechanizmusára gyakorolt hatás,
- Az agyi anyagcserére gyakorolt hatás,
- Differenciált egyéni kezelés a betegség klinikai tüneteitől függően.
Az NPNCM-ben szenvedő betegeknél az alapérbetegség kialakulásának korai szakaszában a racionális foglalkoztatás, a munka-, pihenés- és táplálkozási rendek betartása, a dohányzás és az alkoholizmus abbahagyása, valamint a szervezet fiziológiai védekezőképességét fokozó gyógyszerek alkalmazása szükséges. néha elegendő az állapot kompenzálására. A betegség súlyos formáiban komplex terápia szükséges a gyógyszerek széles körű alkalmazásával.
A terápiát a fertőzési gócok megszüntetésére kell végezni: odontogén; krónikus mandulagyulladás, arcüreggyulladás, tüdőgyulladás, epehólyag-gyulladás stb. A diabetes mellitusban szenvedő betegeknek megfelelő antidiabetikus kezelésben kell részesülniük.
Ha a kezelést nem végzik rendszeresen, jelentősen megnő az akut cerebrovascularis balesetek, valamint a dyscirculatory encephalopathia kialakulásának kockázata. Így adataink szerint 160 magas vérnyomásban szenvedő NPCCM-ben szenvedő beteg (40-49 éves férfiak) hétéves prospektív megfigyelése alapján 2,6-szor gyakrabban alakult ki tranziens cerebrovascularis baleset (TCVA) és 3,5-szer gyakrabban agyi stroke. gyakran nem kezelt betegeknél, vagy olyanoknál, akiket szabálytalanul kezeltek, mint azok, akiket rendszeresen kezeltek és követték az orvosi ajánlásokat.
Gyógyszeres kezelési módszerek és a mögöttes érbetegség súlyosbodásának megelőzése
Vegetovaszkuláris dystonia. A terápiát az autonóm rendellenességek szimpatikotóniás és vagotóniás megnyilvánulások szerinti felosztásának elveivel összhangban végzik.
Fokozott szimpatikus tónus esetén korlátozott fehérje- és zsírtartalmú étrend, meleg fürdők és szén-dioxid fürdők javasoltak. Centrális és perifériás adrenolitikumokat és ganglionblokkolókat használnak. Alfa-blokkolókat írnak fel: pirroxánt, redergint, dihidroergotamint és béta-blokkolókat: anaprilint, atenololt, tenormint, amelyek értágító és vérnyomáscsökkentő hatásúak.
A szimpatikus tónus elégtelensége esetén fehérjében gazdag étrend javasolt; só- és radonfürdők, hideg zuhanyok. Hatékonyak a központi idegrendszert serkentő gyógyszerek: koffein, fenamin, efedrin, stb. Javítja a szimpatikus aktivitást citromfű tinktúra 25-30 csepp naponta, pantokrin - 30-40 csepp, ginzeng - 25-30 csepp, zamanikha - 30- 40 csepp, kalcium-kiegészítők (laktát vagy glükonát 0,5 g naponta háromszor); aszkorbinsav - 0,5-1,0 g háromszor; metionin - 0,25-0,5 g naponta kétszer-háromszor.
A paraszimpatikus aktivitás fokozódása esetén alacsony kalóriatartalmú, de fehérjében gazdag étrend és fenyőfürdők (36°C) javasolt. Olyan gyógyszereket használnak, amelyek növelik a szimpatikus rendszer tónusát. Belladonna készítményeket, antihisztaminokat és B6-vitamint használnak.
Ha a paraszimpatikus rendszer gyenge, pozitív hatást fejtenek ki: szénhidrátban gazdag ételek; kávé; erős tea; alacsony hőmérsékletű szulfidfürdők (35°C). Növelje a paraszimpatikus tónust kolinomimetikus gyógyszerekkel, kolinészteráz gátlókkal: prozerin 0,015 g szájon át és 1 ml 0,05% -os oldatos injekció, mestinon 0,06 g, kálium készítmények: kálium-klorid, kálium-orotát, panangin. Néha kis adag inzulint alkalmaznak.
A vegetatív-vaszkuláris dystonia szindrómáját megnyilvánulási jellege alapján (a szimpatikus vagy paraszimpatikus aktivitás túlsúlya) nem mindig lehet megosztani. Ezért a gyakorlatban széles körben elterjedtek azok a gyógyszerek, amelyek az autonóm idegrendszer mindkét perifériás részére hatnak, és mind adrenerg, mind kolinomimetikus hatással rendelkeznek: belloid, bellaspon, ergotamin készítmények.
Artériás magas vérnyomás. A hipertónia terápiás és megelőző intézkedéseinek elsősorban a betegség kialakulásához hozzájáruló kockázati tényezők kiküszöbölésére vagy korrigálására kell irányulniuk, mint például a pszicho-érzelmi stressz, a dohányzás, az alkoholfogyasztás, a túlsúly, a mozgásszegény életmód, a diabetes mellitus.
A konyhasó fogyasztását napi 4-6 g-ra (1/2 teáskanálra), súlyos magas vérnyomás esetén pedig 3-4 g-ra kell korlátozni.
Jelenleg öt vérnyomáscsökkentő gyógyszercsoport tekinthető a leghatékonyabbnak a magas vérnyomás gyógyszeres kezelésében: béta-blokkolók, angiotenzin-konvertáló enzim (ACE) gátlók, diuretikumok, kalcium-antagonisták és alfa-blokkolók. A WHO Szakértői Bizottságának jelentése ajánlásokat ad a magas vérnyomás kezelésére szolgáló kezdeti gyógyszer kiválasztásához, a táblázatban bemutatva.
Hatékonyak a komplex vérnyomáscsökkentő szerek: brinaldix, adelfan-ezidrex, trirezid K stb. Azonban összetevőik: rezerpin, tiazid diuretikumok és hidralazinok negatív mellékhatásokkal rendelkeznek. Ezeket a gyógyszereket a magas vérnyomás súlyosbodása idején lehet alkalmazni, de a jövőben egyéni fenntartó kezelési rendet kell választani. A magas vérnyomás rosszindulatú formájának kezelését kórházban kell elkezdeni.
Ne növelje többször a kezdetben hatásos gyógyszer adagját, ha az már nem szabályozza megbízhatóan a vérnyomást. Ha a felírt gyógyszer hatástalannak bizonyul, ki kell cserélni. Jobb, ha kis adagokat adunk hozzá egy másik vérnyomáscsökkentő gyógyszert, mint az első adagját. A kezelés hatékonysága nő, ha a következő gyógyszerkombinációkat alkalmazzák:
- Diuretikum béta-blokkolóval, alfa-blokkolóval vagy ACE-gátlóval kombinálva.
- Béta-blokkoló alfa-blokkolóval vagy dihidropiridin-kalcium antagonistával kombinálva.
- ACE-gátló kalcium antagonistával kombinálva. A maximális eredmény elérése érdekében bizonyos esetekben nemcsak két, hanem három vérnyomáscsökkentő gyógyszer kombinációját is alkalmazni kell.
Ha a közepesen súlyos vagy súlyos magas vérnyomásban szenvedő betegek vérnyomása két vagy három gyógyszeres kombinált kezelést követően egy hónapon belül nem csökken, az rezisztensnek minősül. A rezisztencia okai nagyon sokfélék: rendszertelen gyógyszerbevitel, nem kellően nagy dózisok, hatástalan gyógyszerkombinációk, presszorok alkalmazása, vérplazma emelkedés, tünetekkel járó hipertónia jelenléte, túlzott konyhasó- és alkoholfogyasztás. Ismert a „fehér köpeny” hatás (a beteg vérnyomásának emelkedése orvos vagy ápolónő jelenlétében), ami ellenállás benyomását keltheti. A kezelésrezisztencia legsúlyosabb okai a vérnyomás csökkenésére adott válaszként a vérplazma növekedése, a vesebetegség és a gyógyszermellékhatások. Számos rezisztens hipertóniában szenvedő betegnél a kacsdiuretikumok, az ACE-gátlók és a kalcium-antagonisták kombinációja pozitív hatást fejt ki.
Úgy gondolják, hogy a vérnyomáscsökkentő hatást az enyhe magas vérnyomásban (140-179/90-104 Hgmm) szenvedő betegek vérnyomásának a normál vagy határértékre (160/95 Hgmm alatti), mérsékelt vérnyomáscsökkenéssel lehet elérni. és súlyos hipertónia (180/105 Hgmm és magasabb) - a kezdeti értékek 10-15% -ával. A magas vérnyomásban szenvedő betegek 1/3-ánál előforduló, a fej nagy ereinek ateroszklerotikus elváltozásai miatti éles vérnyomáscsökkenés ronthatja az agy vérellátását.
A terápia megválasztása után a pácienst vizsgálatra hívják, amíg a vérnyomás megfelelő csökkenést nem ér el. Ez biztosítja a vérnyomás optimális szinten tartását és a kockázati tényezők ellenőrzését. A vérnyomás fokozatos és gondos csökkentése jelentősen csökkenti a vérnyomáscsökkentő terápia mellékhatásait és szövődményeit.
Stabil vérnyomáscsökkenés esetén a beteget 3-6 hónapos időközönként ismételt vizsgálatra kell hívni. A vérnyomáscsökkentő terápiát általában határozatlan ideig végzik. A vérnyomásszintek hosszú távú megfelelő kontrollja után azonban megengedett az egyik kombinált gyógyszer adagjának óvatos csökkentése vagy abbahagyása, különösen olyan személyek esetében, akik szigorúan betartják a nem gyógyszeres kezelésre vonatkozó ajánlásokat.
Érelmeszesedés. Az érelmeszesedésben szenvedő betegek kezeléséhez mindenekelőtt a szérum koleszterin (CS) magas szintjét kell azonosítani, és intézkedéseket kell tenni a korrekcióra.
Az NPNCM-ben szenvedő betegek kezelésében használt fő gyógyszerek
Különleges szerepe van azoknak a gyógyszereknek, amelyek együttes hatást fejtenek ki az agy vérellátására és anyagcseréjére, valamint a központi hemodinamikára és a vér reológiai tulajdonságaira. Cavinton (vinpocetin) 0,005 g; cinnarizin (stugeron) - 0,025 g; xanthinol-nikotinát (teonikol, komplamin) - 0,15 g; parmidin (anginin) - 0,25-0,5 g; sermion - 0,005-0,03 g; tanakan - 0,04 g - naponta három-négy alkalommal.
A spasztikus típusú REG-ben fokozott agyi értónus esetén görcsoldó és vazoaktív szerek javasoltak. Célszerű napi háromszor 0,15 g aminofillint felírni. Ennek eredményeként általában a betegek általános állapota javul, a fejfájás és a szédülés csökken vagy eltűnik, és pozitív változásokat észlelnek a reográfiai és Doppler-szonográfiás paraméterekben. Az instabil vaszkuláris tónusú betegeket Belloid, Bellaspon, Grandaxin írják elő. Az agyi erek hipotenziója és a vénás elégtelenség jelei esetén serkentő gyógyszerek javasoltak: eleutherococcus, zamanikha, Leuzea rizóma, pantokrin, duplex, ginzeng, kínai citromfű tinktúra, aloe - és venotóniás gyógyszerek: troxevasin, aescusan, venorunatonol, aescusan.
Tekintettel arra, hogy az agy érrendszeri megbetegedését gyakran szívelégtelenség előzi meg vagy kíséri, a betegeknek koszorúér-véráramlást javító gyógyszereket, antiarrhythmiákat és szívglikozidokat írnak fel a javallatok szerint. NPCM-ben szenvedő betegek szívműködési zavaraira a galagonya folyékony kivonat formájában, naponta négyszer 20-30 csepp jótékony hatással van.
Jelenleg a véralvadási és véralvadásgátló rendszer reológiai tulajdonságaira pozitív hatást gyakorló szerek közül az aszpirin a legjobban tanulmányozott és legszélesebb körben alkalmazott. Ennek a gyógyszernek a fő hátránya a gyomor-bél traktus irritáló hatása. Ezért ajánlott naponta egyszer bevenni, legfeljebb 1 mg/1 testtömegkilogramm. Erre a célra 0,1 g trentalt, 0,25 g dipiridamolt és 0,025 g metindolt is használnak naponta háromszor. Ezenkívül ezek a szerek megakadályozzák az idegsejtek sejtmembránjainak destabilizálódását agyi ischaemia során, elnyomják az ödémát és az endotélium duzzadását, fokozzák az agy vérellátását, elősegítik a vénás keringést és görcsoldó hatást fejtenek ki, ami végső soron meghatározza hatékonyságukat a másodlagos megelőzésben és az agy érrendszeri betegségeinek kezelése. Számos más gyógyszer is rendelkezik vérlemezke-gátló hatással: papaverin, no-spa, alfa- és béta-adrenerg blokkolók stb.
Memória- és figyelemzavarok esetén a mentális és motoros aktivitás fokozására a kezelés javasolt 0,4 g nootropillal (piracetám), 0,1 g encephabollal (piriditol), 0,25-0,5 g aminalonnal naponta kétszer-négyszer, Cerebrolysin 5,0 ml intravénás injekció ill. intramuszkulárisan és más hasonló hatású eszközökkel.
Ha neurózis-szerű szindróma megnyilvánulásai vannak, nyugtatókat írnak elő: chlozepid (Elenium, Napoton) 0,005-0,01 g három-négy alkalommal, sibazon (Seduxen, Relanium) - 0,005 g egyszer vagy kétszer, fenazepam - 0,00025-0,0000. mezapam (rudotel) - 0,005 g naponta kétszer-háromszor; nyugtatók: valerian, anyafű, bazsarózsa tinktúra stb.
A fizikoterápia módszerei közül a gyógyszerek elektroforézisét leggyakrabban a reflex-szegmentális (galléros) transzorbitális Bourguignon módszerrel, valamint az általános expozíciós módszerrel mind a szokásos, mind a bipoláris módon alkalmazzák. Kedvező eredményeket értek el 10%-os acetilszalicilsav-oldat és 7,5-10%-os kálium-orotát-oldat 40-50%-os univerzális oldószerből - dimexidből történő elektroforézisével, általános expozíciós módszerrel: hosszanti irányban a gerincre, elektródák a gallérhoz, az interscapularis és a lumbosacralis területekhez - tanfolyamonként 8-12 eljárás.
Új kezelési módszer a stugeron elektroforetikus beadása transzcerebrális reflex iontoforézis formájában, 0,5%-os oldatban. Cefalgiás betegeknél ez előtt három-négy endonazális elektroforézis eljárást célszerű elvégezni 0,1%-os dihidroergotamin oldattal.
A károsodott vénás kiáramlásban szenvedő betegek számára javasolták a troxevasin 5%-os oldatának transzcerebrális elektroforézisét. A stugeron és a troxevasin elektroforetikus és orális adagolásának kombinált alkalmazása lehetővé teszi az agy érrendszerének minden részének befolyásolását: az artériás tónust, a mikrocirkulációt és a vénás kiáramlást.
Fejfájás és autonóm rendellenességek esetén jódelektroforézist alkalmaznak gallér módszerrel, neurotikus állapotok és hyposthenia esetén pedig novokain elektroforézist. Neuraszténiás szindróma, szédülésre való hajlam és szívfájdalom esetén a jód és a novokain bipoláris elektroforézise javasolt. Alvászavarok és fokozott általános ingerlékenység esetén bróm és jód, diazepam vagy magnézium elektroforézisét a Vermeule-módszer szerint, valamint elektrosalvást alkalmaznak. A dallargin elektroforézise pozitív hatással van a C-4 - T-2 és T-8 - L-2 reflexogén zónákra.
Hangsúlyozni kell, hogy a gyógyszeres terápiának számos korlátja van: mellékhatások, allergiás reakciók, kábítószer-függőség, valamint hatékonyságuk csökkenése hosszú távú használat esetén. Ezenkívül figyelembe kell venni a betegek teljes érzéketlenségének lehetőségét egy adott gyógyszerrel szemben. Ezért nagy jelentőséggel bír a nem gyógyszeres kezelési módszerek alkalmazása.
Az NPNCM megelőzésének és kezelésének nem gyógyszeres módszerei
A kezelési komplexum magában foglalja a diétás terápiát, az aktív motoros kúrát, a reggeli higiénés gyakorlatokat, a fizikoterápiát, a medencében úszást és a sportjátékokat. Ha túlsúlyos, víz alatti zuhanymasszázst végeznek. A nyaki gerinc egyidejű osteochondrosisával - a gallér területének masszázsa.
A váltakozó alacsony frekvenciájú mágneses mezők és a szinuszos modulált áramok hatásait a nyaki, gallér- és deréktájék, felső és alsó végtagok reflexogén zónáira és izomcsoportjaira, figyelembe véve a napi bioritmusokat, sikeresen alkalmazzák.
A reflexológiai módszereket egyre inkább bevezetik a gyakorlati egészségügybe: az akupunktúrát, a moxibustiót, az elektroakupunktúrát és a lézersugárzásnak való kitettséget. Az NPNCM-ben szenvedő betegeknél az ezekkel a módszerekkel végzett kezelés eredményeként az általános állapot jelentősen javul, a szubjektív zavarok csökkennek vagy eltűnnek, a REG és az EEG indikátorok pozitív dinamikája figyelhető meg, ami a reflexológia metabolikus folyamatokra gyakorolt normalizáló hatásával magyarázható, a testi-lelki tónus növelése, a vegetatív-érrendszeri rendellenességek megszüntetése. Ha az agyi vénák tónusa emelkedett, a reflexogén zónák és akupunktúrás pontok esetében mikrohullámú besugárzás (8-12 alkalom) javasolt.
A hiperbár oxigenizációt az idegrendszeri érbetegségek patogenetikai terápiájának univerzális összetevőjének tekintik, amely lehetővé teszi a kóros folyamat stabilizálását, a kezelési idő csökkentését és a prognózis javítását. A baroterápia során a betegek általános állapota, az alvás, a memória javul, az asthenia, a pszicho-érzelmi zavarok, a fejfájás, a szédülés, az autonóm zavarok csökkennek.
Tartós klinikai hatást és hosszú távú remissziót figyeltek meg azoknál az NPNCM-ben szenvedő betegeknél, akik komplex kezelésben részesültek, beleértve a hiperbár oxigenizációt, akupunktúrát és fizikoterápiát.
A hidroaeroionoterápiát önálló módszerként és más típusú fizioterápiával és gyógyszerekkel kombinálva is alkalmazzák. Oxigén koktélok formájában célszerű oxigénterápiát alkalmazni, amely általános serkentő hatással bír, javítja az idegrendszer funkcionális állapotát. Az aeroionterápia és az oxigénterápia kombinációja nagyobb klinikai hatást ad: javul a közérzet és a memória, megszűnnek a fejfájások, csökkennek a vesztibuláris és érzelmi-akarati zavarok. Ezeket a kezelési módszereket nemcsak kórházban, hanem klinikán is lehet alkalmazni.
Javasolt egy időszakos hipoxiás expozíciót alkalmazó edzésterápia: 10% oxigént tartalmazó levegő-nitrogén keverék belélegzése.
Neurózis-szerű szindróma esetén, amelyet az NPNCM-ben szenvedő betegek jelentős részében észlelnek, pszichoterápia javasolt. Legfontosabb feladatai a betegekben a betegséghez való helyes hozzáállás kialakítása, a környezethez való megfelelő pszichés alkalmazkodás, az orvosi és szociális rehabilitáció hatékonyságának növelése. A pszichoterápia magában foglalja a páciens aktív részvételét annak minden szakaszában, és az első találkozótól kezdve el kell kezdeni. A cerebrasthenia súlyos megnyilvánulásai esetén a hipnoterápiát sikeresen alkalmazzák. Az autogén tréning használata hatékony. A legjobb eredményeket a nyugtatókkal és antidepresszánsokkal kombinált kezeléssel, pszichoterápiával és autogén tréninggel érik el.
Nagy jelentősége van az NPNCM-ben szenvedő betegek komplex, lépésről lépésre történő terápiájának, amely magában foglalja a fekvőbeteg kezelést, a szanatóriumi-üdülő kezelést és az ambuláns megfigyelést. A szanatórium-üdülő kezelés a legmegfelelőbb a szív- és érrendszeri vagy általános típusú szanatóriumokban, az éghajlati zóna megváltoztatása nélkül, mivel az alkalmazkodóképesség csökkenése miatt az NPNCM-ben szenvedő betegek jelentős időt töltenek az akklimatizációval, ami lerövidíti az aktív kezelés időtartamát. , csökkenti hatásának tartósságát, sőt esetenként ront is az állapoton.
Az NPNCM-ben szenvedő betegek fő kezelő- és rendelőorvosának helyi (üzleti) általános orvosnak kell lennie. Ezeknél a betegeknél a neurológus szaktanácsadói felelősséggel tartozik. Évente legalább kétszer (általában tavasszal és ősszel) kell klinikai megfigyelést és tanfolyami kezelést végezni, melynek időtartama 1-2 hónap.
Munkaképesség
Az NNCM-ben szenvedő betegek általában munkaképesek. Néha azonban könnyebb munkakörülményekre van szükségük, amit a VKK ajánl: éjszakai műszak alóli felmentés, többletterhelés, munkarend korrekció. A betegeket olyan esetekben utalják be a VTEK-be, amikor a munkakörülmények egészségügyi okokból ellenjavalltok számukra. Nem dolgozhatnak keszonban, megváltozott légköri nyomáson, forró műhelyekben (acélgyártó, kovács, hőkezelő, szakács), állandó jelentős pszicho-érzelmi vagy fizikai stressz alatt. Ha egy másik munkakörbe történő áthelyezés a képzettség csökkenésével jár, akkor a III. rokkantsági csoportot állapítják meg.
| A magas vérnyomás kezelésére szolgáló gyógyszer kiválasztása (a WHO ajánlásai szerint, Genf, 1996) | |||
| Drogosztály | Javallatok | Ellenjavallatok | Korlátozott használat |
| Diuretikumok | Szívelégtelenség, öregség, szisztolés magas vérnyomás, fekete bőrszín | Köszvény | Cukorbetegség, hyperlipidaemia, terhesség*, fokozott szexuális aktivitás |
| Bétablokkolók | Angina pectoris, korábbi szívinfarktus, tachyarrhythmia, terhesség | Bronchialis asztma, obstruktív tüdőbetegségek, perifériás érbetegségek, szívblokk** | Hipertrigliceridémia, inzulinfüggő diabetes mellitus, szívelégtelenség, sportos és fizikailag aktív személyek, fekete bőrszín |
| ACE-gátlók | Szívelégtelenség, bal kamrai hipertrófia, korábbi szívinfarktus, cukorbetegség mikroalbuminuriával | Terhesség, kétoldali veseartéria szűkület | Fekete bőrszín |
| Kalcium antagonisták | Perifériás artériás betegség, angina pectoris, idős kor, szisztolés magas vérnyomás, alacsony glükóz tolerancia, fekete bőrszín | Terhesség | Pangásos keringési elégtelenség***, szívblokk**** |
| Alfa blokkolók | Prosztata hipertrófia, alacsony glükóz tolerancia | Ortosztatikus hipertónia | |
| * A plazma térfogatának csökkenése miatt. ** 1. és 2. fokú atrioventricularis blokádok. *** Vagy kerülje, vagy óvatosan használja. ****Kerülje, vagy óvatosan használja a verapamilt és a diltiazemet. |
|||
Ebbe a csoportba tartoznak azok a betegek, akiknél az agy megnövekedett vérellátási igénye (intenzív szellemi munka, túlterheltség stb.) miatt a véráramlás kompenzációja nem teljesül.
Az agy vérellátási elégtelenségének kezdeti megnyilvánulásának klinikai mutatói a következő hét tünet közül legalább kettő jelenléte:
- fejfájás,
- szédülés,
- zaj a fejben
- memóriazavar,
- csökkent teljesítmény,
- fokozott, gyakran nem megfelelő ingerlékenység,
- alvászavar.
Jellemző, hogy bármely két tünet (a felsorolt hétből) hetente legalább egyszer jelentkezik az orvoshoz fordulást megelőző utolsó 3 hónapban.
A leggyakrabban megfigyelt agyi elégtelen vérellátás kezdeti megnyilvánulásainak alapja az agyi vaszkuláris atherosclerosis, az artériás magas vérnyomás és a vegetatív-vaszkuláris dystonia (agyi angiodystonia). Fontosak még a fej fő artériáinak károsodása, a központi hemodinamika romlása, a szív lökettérfogatának csökkenése, valamint a vénás vér agyból való kiáramlásának romlása.
Így már az agy vérellátási elégtelenségének kezdeti megnyilvánulásai is bizonyos morfológiai változásokkal járnak a szervezet kardiovaszkuláris rendszerében, ezért sok szerző ezt az állapotot a krónikus agyi keringési elégtelenség klinikai változatának tekinti.
Az első szakaszban - az agy vérellátásának elégtelenségének szubklinikai megnyilvánulásainak szakaszában - általában nincsenek panaszok a betegektől, vagy nagyon homályosak. Objektíven azonban megfigyelhető a vegetatív-vaszkuláris dystonia néhány jele: a szemhéjak és a kinyújtott ujjak remegése, mérsékelt hiperreflexia, a kardiovaszkuláris rendszer diszfunkciója (angiodystonia, artériás hipertónia stb.). A neuropszichológiai vizsgálatok az ilyen betegeknél a memória és figyelem.
A második szakaszban - az agy elégtelen vérellátásának kezdeti megnyilvánulásának szakaszában - a betegség klinikai tünetei szintén nem specifikusak, és „neuraszténiás” szindrómához hasonlítanak: csökkent teljesítmény, ingerlékenység, memóriazavar, fejfájás, szédülés, alvászavar, bizonytalanság és szorongás. Vegetatív-érrendszeri dystonia és a vérnyomás instabilitása figyelhető meg. Egyedi szervi neurológiai tünetek észlelhetők. Látáskárosodásra általában nincs panasz, vagy nagyon homályos: fáradtság a hosszan tartó vizuális munka során, „repülő foltok” látása a látómezőben stb.
Határozott kapcsolat van az elégtelenség kezdeti megnyilvánulásaiból eredő asztenoneurotikus szindróma és az agyi folyamat természete között. Az érelmeszesedésben az aszténiás megnyilvánulások dominálnak: gyengeség, apátia, fáradtság, figyelem, memória, intellektuális és fizikai teljesítőképesség csökkenése. A magas vérnyomást fokozott szorongás és félelem kíséri. A szemfenéken az artériás hipertóniára jellemző elváltozások léphetnek fel: angiopathia és a retina ereinek angiosclerosisa.
Az agy vaszkuláris patológiájának diagnosztizálására, beleértve a kezdeti megnyilvánulásokat is, széles körben alkalmaznak különféle nem invazív („közvetlen”) kutatási módszereket. Ide tartoznak: Doppler ultrahang, reoencephalográfia, számítógépes tomográfia, mágneses rezonancia képalkotás, mágneses rezonancia angiográfia, vizuális kiváltott potenciálok rögzítése, elektroencefalográfia, neuro-oftalmológiai, otoneurológiai és egyéb kutatási módszerek.
További „közvetett” kutatási módszerek: lipidanyagcsere meghatározása, hemorheológia, celluláris és humorális immunitás, elektrokardiográfia, biomikroszkópia és szemfenék fényképezés stb.
A felsorolt módszerek diagnosztikai értéke eltérő. Az agyi erek Doppler ultrahangjának módszere különösen értékesnek és egyben egyszerűnek bizonyult. Az agy kezdeti vérellátásának elégtelenségében szenvedő betegek 40% -ánál észlelték a fej fő artériáinak és az agy artériás körének összekötő artériáinak elzáródását. Meg kell jegyezni, hogy gyakran az elzáródási folyamatok a fej nagy ereiben tünetmentesek. T. N. Kulikova et al. Azoknál a betegeknél, akiknél az agy vérellátásának kezdeti megnyilvánulásai voltak, mind az agyi artériák görcsét, mind a kompenzált szűkületet észlelték, főleg a csigolyaartériákban.
Az agyi hemodinamika zavaraira utal még a véráramlás lineáris sebességének aszimmetriája, a keringési ellenállási index ingadozása, a kollaterális keringés változásai, valamint az arteria carotis belső szűkülete. Az agyi artériák hemodinamikailag jelentős szűkületének számítógépes tomográfia vagy mágneses rezonancia vizsgálattal történő kimutatása során az érrendszerben és az agyszövetben olyan morfológiai változásokat lehetett kimutatni, amelyek túlmutatnak az agy vérellátási zavarának kezdeti változásán.
Az agy elégtelen vérellátásának kezdeti megnyilvánulásaiban szenvedő betegeknél az elektroencefalogram az agy bioritmusának diffúz változásait tárja fel: az alfa ritmus amplitúdójának és szabályosságának csökkenése, a biopotenciálok általános dezorganizációja és az elektrogenezis helyi zavarai lehetségesek. .
Az agy elégtelen vérellátásának kezdeti megnyilvánulásaiban szenvedő betegek vizsgálatakor általában több technikát kell alkalmazni - Doppler ultrahang, reoencephalográfia, elektroencefalográfia, elektrokardiográfia.
A szervezet érrendszerének állapota közvetlenül megítélhető a bulbar conjunctiva artériás és vénás hálózatának, valamint a szemfenék ereinek állapota alapján. Az intraokuláris vérkeringés teljességét reooftalmográfia határozza meg. Ugyanebből a célból a belső nyaki artéria és az orbitális erek ultrahangos dopplerográfiáját használják.
Az agy elégtelen vérellátásának kezdeti megnyilvánulásainak diagnosztizálásához fontos azonosítani az extracerebrális lokalizációjú erek ateroszklerózisának jeleit - a szemfenéki artériák, a szív koszorúér-artériái, az elpusztító atherosclerosis. Szintén fontos a vérnyomás instabilitása, időszakos emelkedésével és a szív bal kamrájának hipertrófiájával.
Egyes szerzők az intraokuláris keringés megsértését okuláris ischaemiás szindróma néven azonosítják. Ezt a szindrómát a szem és a nyaki artériák membránjainak ischaemiás károsodásának stabil tünetegyüttese jellemzi. A szem ischaemiás szindróma 4-5-ször gyakrabban fordul elő férfiaknál, mint nőknél, és 40-70 éves korban fordul elő. Ennek a szindrómának kétféle lefolyását állapították meg: akut és primer krónikus, és a betegség e két formájának klinikai lefolyása eltérő.
A szindróma akut típusát akut megjelenés, egyoldalú károsodás, éles látáscsökkenés, átmeneti monokuláris vakságig (amaurosis fugax) jellemzi. A fundus oldaláról a központi retina artéria vagy ágai elzáródása, valamint a látóideg ischaemia megnyilvánulásai lehetségesek. Ebben az esetben gyakran észlelik az érintett szem oldalán lévő belső nyaki artéria elzáródását.
Doppler ultrahang segítségével a szerzők különböző hemodinamikailag jelentős változásokat azonosítottak a szem ereiben a véráramlásban, amelyek jellemzőek a szem ischaemiás szindróma akut és krónikus megnyilvánulásaira. A szindróma akut típusában a központi idegrendszerben a véráramlás kifejezett csökkenése, a véráramlás Doppler-spektrumának szisztolés hulláma csúcsának ellaposodása, a maximális szisztolés sebesség (V s) csökkenése. a véráramlás 2-szeresére, a véráramlás végső diasztolés sebességének (V d) 5-szörösére való csökkenése és az ellenállási index (R ) 1,5-szeresének növekedése a normához képest.
A szem ischaemiás szindróma elsődleges krónikus típusát a látás fokozatos csökkenése jellemzi mindkét szemen a belső nyaki artériák progresszív szűkülete, a szemészeti artéria és az intraokuláris erek szűkülete miatt. A krónikus lefolyás a látóideg krónikus ischaemiás neuropátiája, retinopátia és choriodeopathia formájában nyilvánul meg.
A krónikus típusú okuláris ischaemiás szindróma esetén a központi idegrendszer véráramlása mérsékelt, a V s 1,5-szeresére és a V d 3-szorosára csökken a normához képest. A károsodott intraokuláris keringés a látásfunkció jelentős csökkenéséhez vezethet, ennek megelőzése érdekében megfelelő kezelés szükséges: gyógyszeres kezelés vagy műtét (a belső nyaki artériák rekonstrukciós műtétje).
A betegség lefolyása lassan progresszív.
Cerebrovaszkuláris elégtelenség kezelése: új sebészeti technológiák. mesterséges erek
elnevezett Orosz Sebészeti Intézetben. Vishnevsky szerint az elmúlt években számos új módszer jelent meg az agyi érrendszeri elégtelenség kezelésére.
Kidolgozták a műveleti lehetőségeket. Ha korábban egyfajta sebészeti beavatkozás volt szabványos, most az orvosok több intézkedéscsomaggal rendelkeznek.
Az adott beteg állapotától függően a rendelkezésre álló lehetőségek egyikét részesítik előnyben.
Ezenkívül az orvosoknak most lehetőségük van mesterséges edények használatára. Ez különösen orosz fejlesztés: Szentpéterváron mesterséges edényeket gyártanak. Ezek a hajók jól működnek.
Minden betegnél ismételten fel kell hívni a figyelmet az időben történő megelőzés szükségességére: a legfontosabb az ultrahangos vizsgálatok elvégzése, és nem szabad megvárni a carotis stenosis és a stroke kialakulását. A betegek többsége ilyen esetekben meghal. Akkor kell orvoshoz menni, amikor még mindig nem aggaszt. Ez a legfontosabb prioritás.
Minden negyven évnél idősebb személynek rendszeresen (félévente vagy évente egyszer) meg kell vizsgálnia az agyat ellátó ereit.
A probléma nem fejlődik gyorsan, ezért elegendő évente legalább egyszer kivizsgálni. Egy 50 év feletti embernek mindenképpen ezt kell tennie! Most megfelelő diagnosztikai központok vannak Moszkvában és más városokban.
Szervezetünk tevékenysége közvetlenül függ a keringési rendszerétől. A keringési zavarok olyan kóros állapotok, amelyekben a szövetek oxigénnel és esszenciális tápanyagokkal való ellátása romlik az erekben lévő vér tulajdonságainak és térfogatának megváltozása miatt. Ennek eredménye a hipoxia kialakulása és az anyagcsere-folyamatok lelassulása, ami számos betegség előfordulásához vezet.
Szisztémás és pulmonális keringés
Szívelégtelenség, keringési zavarok és keringési zavarok - mindezek a fogalmak ugyanazt az állapotot jellemzik, amelyben nemcsak a bal és a jobb kamra szívizom összehúzódási funkciójában jelentkeznek változások, hanem a perifériás keringési elváltozások is megfigyelhetők, amelyek az egész testre terjednek. .
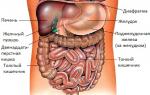
A szív a test központi keringési szerve. A bal pitvarból az artériás vér a bal kamrába jut, majd a szívösszehúzódások során az oxigénnel és tápanyagokkal dúsított vér a kamrából az aortába lökődik, az artériákon áthaladva arteriolákba ágazik és a kapillárisokba kötve, minden szervet összekuszálva. mint egy háló. A kapillárisok falain keresztül a szövetekben táplálkozás és gázcsere történik, a vér oxigént szállít, szén-dioxidot és anyagcseretermékeket kap. A kapillárisokból a vénás vér a vénákon keresztül a jobb pitvarba kerül, ahol a szisztémás keringés véget ér. A tüdő kapilláriságyába belépő vénás vér a tüdőkörben oxigénnel dúsul, anyagcseretermékektől mentesül, majd a tüdővénákon keresztül visszatér a bal pitvarba. Ha a vérmozgás valamely szakaszában vagy a szívkörben keringési zavar lép fel, a károsodás következménye különféle betegségek fellépése.
A keringési zavarok típusai
A keringési rendszert hagyományosan központi és perifériásra osztják. A központi rendszer anomáliáit a szív és a nagy erek működésének zavarai okozzák. A perifériás rendszer elváltozásait ezen erek szerkezeti és funkcionális rendellenességei okozzák. A keringési rendellenességek a következő típusokra oszthatók: hyperemia, ischaemia, vérzés, trombózis, embólia, sokk.
Krónikus és akut keringési zavarokat is megkülönböztetünk. A krónikus patológiák hosszú időn keresztül alakulnak ki az artériák belső felületén az ateroszklerotikus plakkok fokozatos kialakulásával, amelyek szűkülnek a teljes elpusztulásig. Az alsó végtagok ereinek elzáródása nekrózis kialakulását okozhatja.
A keringési rendszer akut elváltozásai általában szív- és érrendszeri elégtelenség következményei, de előfordulhatnak a központi idegrendszer károsodása, az endokrin betegségek és más patológiák hátterében is. Az akut keringési zavarok közé tartozik a stroke és az agyi vénás trombózis.
A betegség okai
A rossz keringés a szív- és érrendszer számos betegségének egyik tünete. Hagyományosan a patológia összes oka öt csoportra osztható:
- Tömörítés;
- Traumás;
- Vasospastic;
- A daganatok előfordulása okozza;
- Eltüntet.
Ezenkívül az anomália oka lehet fertőző betegségek, hormonális egyensúlyhiány, magas vérnyomás, cukorbetegség és veseelégtelenség. A keringési zavarok kialakulásának kedvező tényezői az égési sérülések, az aneurizmák és a Raynaud-jelenség.
A keringési zavarok klinikai képe és tünetei
A betegség klinikai képének különböző megnyilvánulásaival megvannak a maga sajátosságai, vegyük figyelembe a keringési rendellenességek néhány tünetét:
- Hiperémia. A test véredényeinek kitágulása a vértöltés túlzott növekedésével. Ez a bőr színének megváltozásával nyilvánul meg az edény sérülésének helyén a vérrel való feltöltődés következtében, és rózsaszín-vörös színt kap. A beteg pulzálást és megnövekedett hőmérsékletet érez az érintett területen;
- Vérzés. A vér felszabadulása az edényből, ha falai felszakadnak, lehet külső vagy belső, az artériás vérzés pulzáló, élénk skarlát színű, a vénás vérzés sötétvörös, a kapilláris vérzésnél pedig a kis erekből kiinduló, pontos vérzés figyelhető meg;
- Ischaemia. Az erek csökkent artériás vérellátása az érintett szervben az oxigénellátás hiánya és az anyagcseretermékek felhalmozódása miatti fájdalomérzetben nyilvánul meg;
- Trombózis. Véralvadási zavar, amelyben az ér lumenét thrombus blokkolja, teljes vagy részleges elzáródás lehet. A következmény a vér kiáramlásának lelassulása az érintett területről, duzzanattal, a bőr cianózisával és fájdalommal;
- Embólia. Az ér lumenének blokkolása idegen részecskékkel, például zsírszövetdarabokkal, mikroorganizmusokkal, légbuborékokkal. A tünetek ugyanazok, mint a trombózisnál;
- Sokk. Klinikai állapot, amelyet a szövetek vérellátásának csökkenése okoz a mikrokeringési rendszer károsodott autoregulációja miatt. A belső szervek pusztító elváltozásaiként nyilvánul meg, ha a vérkeringés megzavarodik, az gyors halálhoz vezethet.
Szintén gyakran perifériás károsodás esetén a következő keringési zavarok tünetei figyelhetők meg: fájdalom, bizsergés, hidegrázás és zsibbadás a végtagokban, szédülés, fülzúgás, memóriazavar, látásromlás, alvászavar. A tünetek a legkifejezettebbek a fizikai aktivitás után, megnyilvánulásuk mértéke a betegség súlyosságától is függ.

Keringési zavarok kezelése
A betegség diagnosztizálásához vérvizsgálatokat, MRI-vizsgálatokat, duplex szkennelést, szemész és más szakemberek konzultációját alkalmazzák. A keringési zavarok kezelése elsősorban a patológia okának és típusának meghatározásától függ. A fejlődés kezdeti szakaszában azonosított véráramlási rendellenességek esetén megfelelő gyógyszeres kezelést írnak elő, emellett a szakértők rendszeres testmozgást javasolnak a szívizom megerősítése és a szervek és szövetek vérellátásának javítása érdekében. Szükséges egy speciális, zsír- és sószegény étrend betartása, fontos a túlsúly és a rossz szokások elhagyása. Az összes ajánlás betartása a terápia során hatékonyan hat a szervezetre. Akut keringési zavarok esetén a kezelést sebészeti módszerekkel végzik az erek átjárhatóságának helyreállítására. Ilyen módszerek: artériaplasztika, bypass műtét és érprotézis, embolektómia, közvetett revaszkularizációs műtétek a végtagok vérkeringésének javítására szolgálnak.
A keringési zavarokat minden szakorvosi előírás betartásával lehet és kell is kezelni, a betegség figyelmen kívül hagyása vagy az öngyógyítás kísérlete rokkantsághoz vezethet.
Az egész test egészsége a szív- és érrendszer állapotától függ. A károsodott helyi keringés elkerülhetetlenül hatással lesz a szisztémás hemodinamikára, és fordítva. A keringési zavarok mindig más betegségek következményei. A szövetek elégtelen vérellátása viszont új betegségekhez vezet.
A keringési zavarok lehetnek helyi és általános (szisztémás) jellegűek. Az általános rendellenességek oka a szívműködés zavara vagy a vér tulajdonságainak és térfogatának megváltozása. A lokális rendellenességek általában strukturális károsodással és csökkent vaszkuláris funkciókkal járnak.
Leggyakrabban az alsó végtagok véráramlásának zavarával találkozunk. A perifériás vénák és artériák állapota befolyásolja. A bennük lévő változások külső tényezők és belső patológiák hatására következnek be.

Veszélyezett csoportok
A lábak vérkeringése elsősorban a perifériás erek fokozott terhelése miatt romlik. Gyakrabban fordul elő a vénás keringés zavara. Veszélyben vannak azok az emberek, akiknél legalább egy olyan tényező van, amely növeli a patológia kialakulásának valószínűségét.
| Rizikó faktor | Hogyan befolyásolja |
|---|---|
| Ateroszklerotikus vaszkuláris elváltozások | Az alsó végtagok artériás keringését rontja |
| Zsíros ételek és alkoholfogyasztás | Elősegíti a zsigeri zsír lerakódását a szív területén, ami megnehezíti a munkáját, növeli a koleszterinszintet, a szívizom idő előtti kopásához és hemodinamikai zavarokhoz vezet |
| Dohányzó | |
| Elégtelen fizikai aktivitás | Megfosztja a szívizmot a természetes mozgástól, és a vádli izmai nem működnek a vénás vér pumpájaként, ami az alsó végtagok vénáinak stagnálását, tágulását és deformációját okozza. |
| Krónikus betegségek | - cukorbetegség Magas vérnyomás Vesebetegségek Osteochondrosis Szívbetegségek |
| Genetikai hajlam | Az erek veleszületett gyengesége vagy rendellenes szerkezete |
Fiatal nőknél fokozott a vénás patológia kialakulásának kockázata. A magassarkú cipők, a terhesség és az alsó végtagok munkával összefüggő statikus terhelése hozzájárul a varikózis korai megjelenéséhez. Időseknél a lábak rossz vérellátását vérnyomáscsökkentő szerek – béta-blokkolók – hosszú távú alkalmazása okozhatja.
A patológia típusai
A keringési rendszer központi (szív, aorta, nyaki artériák, tüdőtörzs, portális máj és vena cava), perifériás (arteriolák és venulák) és mikrokeringési rendszerre (kapillárisok és kis nyirokerek) oszlik.

A lábak keringési zavarait a perifériás és a mikrokeringési rendszer patológiái közé sorolják, és két típusra oszthatók:
- artériás elégtelenség - akut és krónikus ischaemiás szindróma;
- vénás elégtelenség - akut és krónikus.
Az akut artériás elégtelenség az erek átjárhatóságának megsértése trombózis vagy thromboembolia következtében. A parietális vérrögök szívizominfarktus, pitvarfibrilláció és szívbillentyű-hibák esetén jutnak be az artériákba. A krónikus artériás elégtelenség oka a növekvő atherosclerotikus plakkok, amelyek fokozatosan elzárják az ér lumenét. Etiológiai tényezők az érrendszeri betegségek: obliteráló endarteritis, thromboangiitis obliterans, Raynaud-kór (vagy szindróma), obliteráló atherosclerosis.
Ezek a betegségek az elhúzódó görcs következtében szűkületet és az artériák lumenének teljes záródását okozzák, ami az érfalak károsodásához, gyulladások kialakulásához, vérrögök és koleszterin plakkok kialakulásához vezet.

Az akut vénás keringés megsértése a mélyvénák gyors elzáródása miatt következik be - közös femorális vagy csípőcsontban. Okok: trombózis, trauma, nagyvénák elkötése, thrombophlebitis. Trombózis alakulhat ki terhesség alatt, elhízás, kismedencei daganat vagy hosszan tartó ágynyugalom következtében.
A krónikus vénás elégtelenséget elsődleges és másodlagos tényezők okozzák. Elsődlegesek a veleszületett rendellenességek az érfal gyengesége, az arteriovenosus fistulák és a kötőszövet gyengesége formájában. Másodlagos tényezők: endokrin rendszer betegségei, varikózis, vénás billentyűk elégtelensége thrombophlebitis után, terhesség, folyadék felhalmozódása a hasüregben.
Tünetek
Az alsó végtagok keringési zavarainak tünetei az érkárosodás típusától és mélységétől függenek.
A vénás elégtelenség klinikai megnyilvánulásai
Az akut mélyvénás trombózis tünetei és jelei:
- feltörő fájdalom;
- az alsó lábszár vagy az egész végtag tartós duzzanata;
- a bőr fényes lesz, és vénás mintázat jelenik meg rajta;
- fájdalom érezhető a végtag belső oldalán a trombózisos véna mentén;
- a láb dorsiflexiója során fájdalom lép fel a sípcsontban;
- a beteg végtag hidegebb, mint az egészséges.
Krónikus vénás keringési zavarok esetén a tünetek fokozatosan fokozódnak. A kompenzációs szakaszban, amely akár évekig is eltarthat, gyakorlatilag hiányoznak. Külső jele a csavarodott, kiálló vénák. A következő szakaszban a lábak megduzzadnak, gyorsan fáradni kezdenek, feltörő fájdalmak és éjszakai görcsök jelennek meg bennük. A dekompenzáció stádiumában viszketés, a lábak és a lábak súlyos duzzanata, súlyos visszér, akut fájdalom és trofikus változások (pigmentáció, elvékonyodás, hajhullás) jelentkeznek. Ezenkívül a progresszív vénás elégtelenség a szöveti trofizmus és nekrózis megzavarásához vezet. Ennek eredményeként trofikus fekélyek képződnek.

A vénás elégtelenség megnyilvánulásai
Az artériás elégtelenség tünetei
Az artériás elégtelenség akut és krónikus vérellátási zavara általános klinikai tünetekkel nyilvánul meg:
- az érintett végtag hőmérséklete csökken;
- a bőr márványos színt kap, sápadt lesz, és vízszintes helyzetből függőleges helyzetbe váltáskor a sápadtságot bíbor szín váltja fel;
- Az artériás elzáródás helye alatt a pulzus nem érezhető, e hely felett viszont felerősödik;
- üres felületes vénák tünete jelenik meg;
- a tapintási és fájdalomérzékenység csökken;
- a végtag működése a teljes kudarcig károsodott.
Az akut artériás elzáródás további tünetekkel nyilvánul meg. Súlyosságuk az érintett ér kaliberétől függ. A betegek akut fájdalomra panaszkodnak az artéria elzáródása helye alatt, a végtag zsibbadásáról és gyengeségéről. Tromboembóliával a beteg általános állapota romlik, megnövekedett pulzusszám, az ajkak és a nyálkahártyák cianózisa, fokozott légzés figyelhető meg - sokkos állapot lép fel. Ha a beteg orvosi ellátás nélkül marad, gyorsan végtagischaemia és gangréna alakul ki.
A krónikus artériás elzáródást a betegség stádiumai szerint osztályozzák, sajátos klinikai képpel. Az első stádiumban (funkcionális kompenzáció) az érintett lábon időszakos csuklás, sápadtság, bőrhidegség, nyomás után hosszan tartó fehér folt, 0,5-1 km séta közben fájdalom.

A szubkompenzáció stádiuma az ischaemia átmeneti tüneteiben nyilvánul meg - 200–300 m séta közben fájdalom jelentkezik, nyugalomban pedig eltűnik. A betegek a lábak hidegségére és sápadtságára panaszkodnak. A harmadik szakaszban a vérkeringés dekompenzálódik. A beteg még 25 métert is nehezen jár, kihullik a haj, kiszárad a bőr, az érintett láb körmei deformálódnak, a láb pulzálása megszűnik. Az ujjakon nekrózis gócok jelennek meg. A negyedik szakasz a fekélyek és a száraz gangréna gócainak megjelenése, a fájdalom intenzívvé válik, a láb megduzzad és elkékül.
Diagnosztikai kritériumok
A vizsgálat lehetővé teszi, hogy előzetes következtetést vonjon le a patológia jelenlétéről. A pácienst konkrét panaszok esetén kikérdezik. A végtagok összehasonlító hőmérsékletét tapintással határozzuk meg. Megjelenésében - a szöveti táplálkozási zavar mértéke. Hallgatáskor a szisztolés zörej artériás szűkületet, míg a systodiastolés zörej arteriovenosus sipolyt jelez. Műszeres vizsgálatok:
- termográfia - mindkét láb szimmetrikus hőmérsékletmérés;
- reovasográfia - a vizsgált területen lévő szövetek vérellátását mutatja;
- Az erek ultrahangos dopplerográfiája lehetővé teszi a vér mozgását az edényen keresztül;
- az oszcillográfia rögzíti a pulzus ingadozását az erek falában, a csökkent mutató keringési zavart jelez;
- A phlebo- és arteriográfia lehetővé teszi az elzáródás helyének meghatározását.
A károsodott artériás keringés a lábakban funkcionális tesztekkel is megállapítható:
| Funkcionális teszt | Diagnosztikai kritérium |
|---|---|
| Oppel plantáris ischaemia szindróma | 45°-os szögben felemelt és térdben kiegyenesített lábon a talp 1 perc múlva elsápad, ha a lábfejet a kanapé szintje alá süllyesztjük, kékes foltok jelennek meg a talpon. |
| Samuels teszt | A beteg hanyatt fekve felemeli a térdben kiegyenesített lábait, és elkezdi hajlítani a bokaízületnél (20-30-szor). A lábak sápadtsága az artériás elégtelenségre utal. A vizsgálat a patológia korai szakaszában hatékony. |
| Pancsenko teszt | A pácienst arra kérik, hogy helyezze egyik lábát a másikra ülő helyzetben (kétoldali elváltozások esetén váltakozó lábak). A „tűk és tűk”, a zsibbadás és a fájdalom a lábszárban az artéria elzáródását jelzi. Minél gyorsabban jelentkeznek a tünetek, annál súlyosabb a keringési zavar. |
| Burdenko tünete | Amikor a páciens függőleges helyzetből vízszintes helyzetbe kerül, a talpa hirtelen kifehéredik. |
A vénás keringési szindróma diagnosztikai kritériuma a nappal fellépő és éjszaka elmúló duzzanat, az érintett láb emelt helyzetbe helyezése esetén a panaszok megszűnése, álló helyzetben szúró fájdalom, ülő helyzetben annak enyhülése.
A trombózist a végtag feszülése, a vénás törzsek megnyomásakor fellépő fájdalom és normál helyi hőmérsékleten fokozott pulzusszám jelzi. A Lowenberg-teszt - a véna tapintása a érzékenység érdekében - a trombózis korai diagnosztizálására szolgál. A phlebitis objektív tünetei a fájdalom előfordulása a talp belső oldalának megnyomásakor, nyomás az alsó lábszáron és a comb hátsó részén, a vádliban és a popliteális üregben.

A véráramlás javítása életmódváltással
Az első dolog, ami jelentősen enyhítheti a rossz keringés állapotát, az életmódváltás. És ezt meg kell tenni, amikor a patológia első jelei megjelennek.
A fizikai aktivitás
Hogyan segíthet a testmozgás javítani a vérkeringést a lábakban? Vénás elégtelenség esetén különösen fontos az aktív életmód. A vádliizmok összehúzódásával elősegítik a vénás vér mozgását a perifériáról a központba, megszüntetve a vérpangást az alsó végtagokban. A vénás kiáramlás normalizálása javítja az artériás vérellátást. A fizikai aktivitás legjobb formája a séta. A tornaterápiás orvos a károsodás mértékétől és a páciens fizikai képességeitől függően egyéni gimnasztikai komplexumot dolgoz ki. Hasznos az úszás, a kerékpározás és a vízi aerobik.

A dohányzásról és az alkoholról való leszokás
Az érrendszer egészsége fontos a vérkeringéshez. A cigaretta körülbelül 4000 kémiai vegyületet tartalmaz. Befolyásolják a test biokémiáját. A negatív folyamatok következtében az erek fala sérül, elvékonyodik. A kátrány növeli a vér viszkozitását és a vérrögök kialakulásának kockázatát. A nikotin növeli a vérnyomást, az erőt és a pulzusszámot, ami a közepes és a kis erek görcsét okozza.
Az alkohol nem kevésbé veszélyes a keringési rendszerre. Először kitágítja, majd összehúzza az ereket. Ennek eredményeként az alsó végtagok vénái kitágulnak. A vizelethajtó hatású alkohol kiüríti a szervezetből az alapvető ásványi anyagokat. A rossz szokások feladása többször csökkenti az érrendszeri patológia kialakulásának kockázatát. 
Az egészséges táplálkozás jelentősen csökkenti a keringési zavarok valószínűségét, és javítja a véráramlást, ha már létezik patológia. A szilíciumot tartalmazó termékek segítenek helyreállítani a vérkeringést. Szükséges a kollagén és elasztin szintéziséhez, valamint az érfalak erősítéséhez. Ehhez az étrendnek gabonaféléket, hüvelyeseket és kukoricát kell tartalmaznia.
A sovány hús, cukkini, aszalt szilva, tojás, fokhagyma ugyanolyan fontos anyagok szállítói, amelyek csökkentik a trombózis és a flebitis kialakulásának kockázatát. A zöldségek és gyümölcsök vitaminok és ásványi anyagok forrásai, amelyek szükségesek a normál vérkeringéshez. A szintetikus adalékanyagot tartalmazó és a koleszterinszintet növelő termékeket kizárják a fogyasztásból.
Az elhízás a szív- és érrendszer fő ellensége. A vérkeringés javítása érdekében meg kell szabadulnia a felesleges kilóktól. Ezt úgy érhetjük el, hogy az élelmiszerek kalóriatartalmát napi 1500 kcal-ra csökkentjük.

Masszázs és akupunktúra
Az életmód korrekciós és nem gyógyszeres kezelési módszerek segítségével jelentősen javítható a szív- és érrendszer állapota, normalizálható az alsó végtagok véráramlása. A masszázs és az akupunktúra segít ebben. A masszázs megengedett a kezdeti szakaszban a trofikus fekélyek kialakulása előtt. Az eljárás segít megszüntetni a vénás pangást, kitágítja az artériákat, ami javítja a táplálkozást és a szövetek oxigénellátását.

Az ágyéki masszázs enyhíti az alsó végtagok visszeres fájdalmát. A rossz, lassú vérkeringés a lábakban görcsöket, duzzanatot és elnehezülést okoz. Ezektől a tünetektől megszabadulhat, és a visszerek megjelenését is megelőzheti talpmasszázzsal. A vénás keringési zavarok akupunktúráját a lép és a gyomor területén végezzük. Ennek eredményeként a fájdalom csökken, és a vénás csomópontok csökkennek.
Drog terápia
Az alsó végtagok artériás keringésének akut zavara esetén sürgősségi segítséget nyújtanak - fájdalomcsillapítók és szívgyógyszerek injekciói. A lábat immobilizálják, jéggel borítják, a beteget sürgősen a sebészeti osztályra szállítják. A gyógyszeres kezelést a betegség kezdetétől számított első 1,5-2 órán belül végzik. A fájdalomérzékenység helyreállítására és az ischaemia csökkentésére szolgál. Ha nincs eredmény, akkor műveletet hajtanak végre. A jövőben trombolitikus és görcsoldó szereket használnak:
- közvetlen és közvetett hatású antikoagulánsok (heparin, fenilin);
- fibrinolitikumok (Urokináz, Streptokinase);
- értágítók (Papaverine, Carbacholine);
- antioxidánsok a helyi anyagcsere javítására az ischaemiás területen.
A krónikus artériás elégtelenség konzervatív kezelése az ateroszklerotikus folyamat elmélyülésének és a patológia súlyosságának megelőzésére irányul. A lábak vérkeringésének javítása érdekében vaszkuláris gyógyszereket írnak fel. A terápia a következőket tartalmazza:
- értágítók (Naftidrofuril) - tágítják a perifériás artériákat, javítják a szövetek oxigénellátását, csökkentik az intermittáló claudicatio szindrómát;
- thrombocyta-aggregáció gátló szerek Aspirin és Clopidogrel - csökkentik a vérrögök kialakulásának kockázatát;
- sztatinok (Atoris) - csökkentik a koleszterinszintet;
- vérnyomáscsökkentő gyógyszerek (ACE-gátlók - Enalapril, Ramipril, Losartan) - enyhítik a betegség lefolyását, tágítják az ereket, javítják a szövetek vérellátását;
- angioprotektorok (Pentoxifylline) - javítják a mikrocirkulációt, csökkentik a vér viszkozitását és a vérlemezkék aggregálódási képességét, valamint növelik a vörösvértestek rugalmasságát.
Akut mélyvénás trombózis esetén sürgősségi kezelésként heparinokat, fibrinolitikumokat és kenőcsborogatásokat alkalmaznak. A thrombophlebitis kezelésére antibiotikumokat írnak fel. A krónikus vénás elégtelenséget csak akkor kezelik konzervatív módon, ha a műtét ellenjavallata van, és a betegség kezdeti szakaszában. Flebotonikát használnak - Detralex, Phlebodia 600, Antistax.
Sebészeti módszerek
A lábak károsodott vérkeringését sebészi úton kezelik, ha a konzervatív kezelésnek nincs eredménye.
Műtétek az artériás vérellátás elégtelensége miatt
Ha a végtagok artériás keringése károsodott, az alsó végtagok kritikus vagy akut ischaemiája esetén a műtét javasolt. A revaszkularizáció vagy a véráramlás helyreállítása többféle módon történik - bypass műtét, ballonos angioplasztika és stent beszerelés. A bypass műtét magában foglalja a véráramlást biztosító bypass létrehozását.

Az intravaszkuláris technika magában foglalja a ballon felszerelését az artéria szűkített szakaszára katéter segítségével.
Ha a módszer nem kielégítő, stentet szerelnek fel - egy fém rugós szerkezetet.

Sztent beépítése
Műtétek károsodott vénás kiáramlás esetén
Ha a vénás keringés károsodott, az optimális műtéti technikát választják ki. Javallatok: a saphena vénák vénás billentyűinek elégtelensége és trofikus rendellenességek. Alkalmazott módszerek:
- az érintett vénák eltávolítása;
- az erek szklerózisa;
- perforáló vénák lekötése elégtelenségük esetén.
Népi jogorvoslatok
A vénás keringés helyreállítására szolgáló népi gyógymódok segédterápiaként jótékony hatással vannak az erekre. A gyógynövények kiválasztása gyógyászati tulajdonságaikon alapul - venotonikus, vizelethajtó, gyulladáscsökkentő. Segítségükkel megszüntetheti vagy csökkentheti a tüneteket - enyhítheti a fájdalmat, duzzanatot, nehézséget, megakadályozhatja a vérrögképződést.
Az alsó és felső végtagok keringési zavarainak gyógynövényfőzetekkel és infúziókkal történő kezelése abból áll, hogy szájon át, vagy házi kenőcsként és kenőcsként használjuk őket. A népi receptek állandó vagy természetesen használata erősíti az ereket, csökkenti a vér viszkozitását és enyhíti a görcsöket. Hatékony gyógymód a napi forró lábfürdő fenyőtűvel és tengeri sóval. Váltogathatók oregánó, csalán, feketeribizlilevél és kamilla forrázatából készült gyógynövényfürdőkkel.

A citrusfélék (citrom és narancs) és méz gyógyító keveréke nem csak érrendszeri betegségek esetén hasznos. Ez kiváló vitaminforrás. A burgonyafőzet az ereket tisztítja eltüntető érelmeszesedés esetén. Az időseknek óvatosnak kell lenniük a gyógynövények kiválasztásánál, mivel sok közülük ellenjavallt hipertóniás betegek és szívbetegek számára.
A keringési zavarok prognózisa és következményei
Az érelmeszesedés következtében fellépő, nyilvánvaló tünetek nélkül fellépő lábak vérellátási zavara átlagosan 40%-kal növeli a szívinfarktus és a stroke kockázatát. A szív- és érrendszeri szövődmények miatti halálozás valószínűsége 2-6-szorosára nő. A diabetes mellitus jelentősen súlyosbítja a betegség lefolyását. Hiányában és megfelelő kezelésében a patológia előrehaladása lelassul, és az állapot hosszú ideig stabilizálódik.
A vénás elégtelenség szövődménye a tüdőembólia. Ha nem kezelik, a trofikus fekélyek és a gangréna az alsó végtagok bármilyen típusú keringési elégtelenségével fenyegeti a betegeket.

Megelőző intézkedések
Az érrendszeri betegségek legjobb megelőzése az egészséges életmód. A veszélyeztetett emberek számára az orvosok azt javasolják, hogy folyamatosan kenőcsöket és géleket használjanak az erek állapotának javítására és működőképes állapotban tartására. A külső használatra szánt termékek gyakran tartalmaznak növényi bázist - vadgesztenye kivonatot, vörös szőlő leveleket, biolavonoidokat, szalicilátokat. A legnépszerűbb gyógyszerek a Troxevasin Neo, Lyoton, Troxerutin, Venoton. Javítják a perifériás vérkeringést és javítják az érfalak állapotát.




A visszér kialakulásának kockázatának kitett nőknek le kell mondaniuk a magassarkúról és a keresztben ülő lábról. Megelőző intézkedésként használhat kompressziós harisnyát. A lapos lábak állandó figyelmet igényelnek a lábfejedre. Hasznos lesz számukra a napi masszázs.