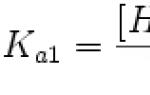Как да диагностицираме псориатичен артрит. Какво е псориатичен артрит (полиартрит), как и как да се лекува? Нестероидни противовъзпалителни средства
16084 0
Степента на активност характеризира възпалителния процес както в ставите, така и в други органи и системи и се определя според критериите, предложени за ревматоиден артрит.
I. Минималната степен на активност се проявява с лека болка при движение. Няма сутрешна скованост или нейната продължителност не надвишава 30 минути. ESR не се повишава (не повече от 20 mm / h), телесната температура е нормална. Ексудативните прояви в областта на ставата липсват или са слабо изразени. Не се откриват други възпалителни симптоми.
II. Умерената степен на активност включва болка в покой и при движение. Сутрешната скованост продължава до 3 ч. Откриват се умерени, нестабилни ексудативни симптоми в ставната област. ESR в рамките на 20-40 mm / h, значителна левкоцитоза и изместване на лентата. Телесната температура често е субфебрилна.
III. Максималната степен на активност се характеризира със силна болка в покой и по време на движение. Сутрешната скованост продължава повече от 3 ч. Наблюдават се тежки ексудативни явления в областта на периартикуларните тъкани. ESR е над 40 mm/h. Висока телесна температура. Значително повишаване на нивото на биохимичните лабораторни показатели (сиалови киселини, SRV, фибриноген и др.). Възможно е развитието на ремисия на възпалителния процес, особено при моноолигоартритния вариант на ставния синдром и ограничен вулгарен псориазис.
Лабораторни показатели.Лабораторни промени при псориатичен артритса неспецифични и отразяват степента на активност на възпалителния процес. При умерена и максимална степен на активност на възпалението се определя анемия, ускорена ESR, левкоцитоза, отбелязва се появата на SRV, диспротеинемия с повишаване на глобулините поради α- и γ-фракции и др. При 20% от пациентите хиперурикемия се определя, което показва тежестта на кожните изменения и почти никога не се придружава от клинични симптоми на подагра. В 5-10% от случаите на псориатичен артрит се открива положителен тест за RF в малки (не по-високи от 1/64) титри.
При пациенти с остеолитичен вариант на увреждане на ставитеоткрива се нарушение на агрегационните свойства на еритроцитите, което води до повишаване на вискозитета на кръвта и намаляване на хематокрита).
Кога злокачествена форма на псориатичен артритразкриват се много изразени отклонения от нормата на неспецифични признаци на възпаление и значителни промени в имунологичните параметри: хипергамаглобулинемия над 30%, повишаване на концентрацията на имуноглобулини от класове A, G и E, циркулиращи имунни комплекси, появата на неспецифични (антинуклеарни фактор, ревматоиден фактор) и специфични (към клетките на рога и гранулираните слоеве на епидермиса) антитела и др. При изследване на синовиалната течност се открива висока цитоза (до 15-20 х 104 / ml) с преобладаване на неутрофили. Муциновият съсирек е хлабав и се разпада.
Рентгенови признаци на псориатичен артрит.Рентгеновата картина на псориатичния артрит има редица особености. По този начин остеопорозата, характерна за много ставни заболявания, в случай на псориатичен артрит се открива само в осакатяващата форма. Псориатичният артрит се характеризира с развитие на ерозивни промени в областта на дисталните интерфалангеални стави. Ерозията, образувана по краищата на ставата, впоследствие се разпространява до центъра. В този случай върховете на крайните и средните фаланги се износват с едновременно изтъняване на диафизите на средните фаланги, а втората ставна повърхност се деформира под формата на вдлъбнатина, което създава рентгенологичния симптом „моливи в чаша ”, или „чаша и чинийка”.
Рентгенова снимка на пръсти с псориатичен артрит
Патогномонично за псориатичния артрит е развитието на ерозивен процес с анкилоза в няколко стави на един и същ пръст ("аксиална лезия"). Характерни рентгенологични признаци са пролиферативни промени под формата на костни израстъци около костни ерозии в основата и върха на фалангите, както и в областта на прикрепване на връзки, сухожилия и ставни капсули към костите (периостит). Остеолизата на костите, изграждащи ставата, е отличителна черта на осакатяващата форма на псориатичен артрит. На резорбция подлежат не само епифизите, но и диафизите на костите на ставите, участващи в патологичния процес. Понякога лезията засяга не само всички стави на ръцете и краката, но и диафизите на костите на предмишницата.
Рентгеновите признаци на псориатичен спондилит се появяват под формата на вертебрални и паравертебрални асиметрични груби осификации, създаващи симптома на "дръжката на каната", анкилоза на междупрешленните стави. Понякога рентгеновите промени в гръбначния стълб не се различават от характерните за анкилозиращия спондилит. Сакроилеитът при псориатичен артрит често е асиметричен (едностранен). Ако се отбележат двустранни промени, те обикновено имат различна степен на тежест.
Въпреки това е възможно развитието на сакроилеит, подобен на този на анкилозиращия спондилит.
Рентгенологично стадият на увреждане на периферните стави се определя по Steinbrocker, а сакроилиачните стави - по Kellgren. При наличие на спондилоартроза се посочват неговите признаци (синдесмофити или параспинални осификации, анкилоза на междупрешленните стави).
Степента на функционална недостатъчност на ставите и гръбначния стълб се оценява според принципа, приет в домашната ревматология. Съществуват три степени на ставна дисфункция в зависимост от запазването или загубата на способността за извършване на професионална дейност и самообслужване.
Различните форми на псориатичен артрит изчерпателно отразяват основните характеристики на патологичния процес, степента на неговата тежест, степента на прогресиране на остеохондралната деструкция, наличието и тежестта на системните прояви, функционалното състояние на опорно-двигателния апарат и други системи на тялото.
Тежката форма се характеризира с генерализиран артрит, анкилозиращ спондилит с тежка деформация на гръбначния стълб, множествен ерозивен артрит, лизис на епифизите на костите в две или повече стави, функционална недостатъчност на ставите от степен II или III, тежка обща (треска, изтощение) и висцерални прояви с дисфункция на засегнатите органи, прогресиращо протичане на ексудативен или атипичен псориазис, максимална степен на активност на възпалителния процес в продължение на три последователни месеца или повече. Диагнозата на тази форма изисква наличието на поне два от горните симптоми.
Обичайната форма се характеризира с възпалителни промени в ограничен брой стави, наличие на сакроилеит и (или) увреждане на надлежащите части на гръбначния стълб, но без неговата функционална недостатъчност, деструктивни промени в отделни стави, умерена или минимална степен на активност на възпалителния процес, бавно прогресиращ ход, системни прояви без функционална недостатъчност на органите, ограничен или разпространен вулгарен псориазис.
Злокачествената форма се развива изключително при млади мъже (под 35 години) с наличие на пустулозен или еритродермичен псориазис. Характеризира се с особено тежко протичане с продължителна хектична треска, бърза загуба на телесно тегло до кахексия, генерализиран артрит с изразен ексудативен компонент, спондилоартрит, генерализирана лимфаденопатия и множество висцерити. Тази форма на псориатичен артрит е трудна за лечение, характеризира се с парадоксална реакция към противовъзпалителна терапия (включително глюкокортикостероиди) и изключително неблагоприятна прогноза, често завършваща със смърт.
Псориатичен артрит в комбинация с дифузни заболявания на съединителната тъкан, ревматизъм, болест на Райтер, подагра. Комбинираните форми на заболяването са редки, но най-редкият вариант е комбинацията от псориатичен артрит със системен лупус еритематозус.
Примери за клинични диагнози:
- Псориатичен артрит, полиартритна разновидност със системни прояви (бъбречна амилоидоза, краен стадий на бъбречна недостатъчност), тежка форма. Широко разпространен псориазис вулгарис, прогресиращ стадий. Дейност III. Етап III. Функционална ставна недостатъчност II степен.
- Псориатичен артрит, спондилоартрозен вариант със системни прояви (аортит, ляв преден увеит), тежка форма. Палмоплантарен пустулозен псориазис, прогресиращ стадий. Дейност III. Стадий II Б. Двустранен сакроилеит стадий IV, множествена синдесмофитоза. Функционална недостатъчност на ставите от III степен. Палмоплантарен пустулозен псориазис, прогресиращ стадий.
- Псориатичен артрит, дистален вариант, без системни прояви, обичайна форма. Дейност II. Етап III. Функционална ставна недостатъчност от първа степен. Ограничен вулгарен псориазис, стационарен стадий.
Диагностика.Псориатичният артрит има редица отличителни характеристики, които са групирани в диагностични критерии от D. Mathies през 1974 г. и остават актуални и до днес.
Диагностични критерии за псориатичен артрит (Mathies D., 1974):
- Увреждане на дисталните интерфалангеални стави на пръстите.
- Едновременно увреждане на метакарпофалангеалните (метатарзофалангеалните), проксималните и дисталните интерфалангеални стави, "аксиално увреждане".
- Ранно увреждане на ставите на краката, включително големия пръст.
- Болка в петата (субкаленален бурсит).
- Наличие на псориатични плаки по кожата или промени в ноктите, типични за псориазис (потвърдени от дерматолог).
- Псориазис при близки роднини.
- Отрицателни реакции към Руската федерация.
- Характерна рентгенова находка: остеолиза, периостални наслоявания. Липса на епифизна остеопороза.
- Клинични (обикновено радиологични) симптоми на едностранен сакроилеит.
- Рентгеновите признаци на спондилит са груби паравертебрални осификации.
Диагностично правило:диагнозата е надеждна, ако са налице три критерия, един от които трябва да бъде 5-ти, 6-ти или 8-ми. При наличието на Руската федерация са необходими пет критерия, сред които трябва да присъстват 9-ти и 10-ти.
Болести на ставите
В И. Мазуров
Това заболяване принадлежи към етапите на псориазис с прогресивно увреждане на малките периферни стави. Често псориатичният артрит се появява преди кожни лезии на псориазис.
Заболяването може да се появи във всяка възраст (най-често възрастта на пациентите е 30-50 години), засяга предимно жените.
Псориазисът е наследствено хронично заболяване, характеризиращо се с епидермален растеж, обрив на плака и увреждане на опорно-двигателния апарат и вътрешните органи. Точната причина за псориазис е неизвестна. Има много теории:
- наследственост;
- автоимунен процес;
- вирусна инфекция;
- ендокринна патология.
Активният псориатичен артрит се характеризира със следното:
- може да бъде засегната една става (моноартрит), няколко (олигоартрит), много (полиартрит);
- появява се по-често 3-5 години след обрива, понякога по време или преди появата на обрива;
- възпалението засяга долните крайници (коляно, глезен, стъпала), понякога малките стави на пръстите на ръцете, краката и големите стави, рядко гръбначния стълб;
- засегнатата става се подува, има локално повишаване на температурата, зачервяване и понякога болка;
- типична е сковаността, особено сутрин;
- с увреждане на гръбначния стълб (спондилит) и сакрума, болка и скованост се откриват в горната и долната част на гърба, задните части;
- Наблюдават се дистрофични, деструктивни и възпалителни промени в ставите (артралгия - болка в тях, остеолиза и остеопороза - разрушаване на костната тъкан, контрактури - ограничаване на движението), които водят до луксации, сублуксации, анкилози - обездвижване.
- възпалението на сухожилията може да прогресира - тендинит (увреждането на ахилесовото сухожилие води до болезнено ходене);

- понякога има увреждане на ставния хрущял (процесът в хрущяла между ребрата и гръдната кост причинява болка, както при костохондрит);
- има промени в нокътната плоча под формата на вдлъбнатини и туберкули;
Акнето често прогресира.
В тежки случаи се наблюдават патологични промени във вътрешните органи:
- очи- възпаление на ириса (иридоциклит), което е придружено от фотофобия, болка и лакримация;
- дихателната система- пневмония (пневмония) и плеврит, които причиняват болка и задух;
- сърце- аортит, който може да блокира аортната клапа и да доведе до задух и сърдечна недостатъчност; миокардит с проводни нарушения; сърдечни дефекти;
- черен дроб- развиват се хепатит и цироза.
Това създава синдром, който включва: артрит, акне по дланите и ходилата, остеит (възпаление на костите).
Етапи на процеса
Заболяването има три етапа:
- псориатична ентезопатия- патологичен процес в периартикуларните тъкани, който се характеризира с болка (особено по време на движение), промени се откриват при ултразвук, ЯМР, сцинтиграфия;
- псориатичен артрит- процесът преминава към синовиалните мембрани, костите (разграничават се съответно синовиалните и синовиално-костните форми);
- деформиращ етап, при които деформации, сублуксации, луксации, остеолиза, остеопороза и анкилоза се виждат на рентгенови лъчи.
Клинични форми
Класификацията на формите на заболяването включва:
- едностранен моно/олигоартрит (асиметрично засяга до три стави);
- дистален интерфалангеален;
- симетричен полиартрит (подобен на ревматоиден);

- осакатяващ (деформиращ);
- спондилит и сакроилеит (засягат гръбначния стълб, сакроилиачните и тазобедрените стави).
Диагностика
Лекарят поставя диагноза въз основа на преглед и идентифициране на характерна клинична картина, медицинска история на пациента и членовете на неговото семейство и специална диагностика.
Извършва се общ кръвен тест, при който може да се открие анемия и ускоряване на ESR (но ускоряване е възможно и при неоплазма, инфекция, бременност). Също толкова важен е тестът за ревматоиден фактор (за изключване на ревматоиден артрит). Изследвайте вътреставната течност, получена чрез артроцентеза (пункция) за кристали на пикочна киселина и левкоцити (за диференциална диагноза с подагра, инфекции).
На рентгенови лъчи и ЯМР можете да видите промени в хрущяла, увреждане на костната тъкан, остеолиза, костни израстъци и деформации. Скенерът разкрива остеопороза и фрактури на костите.
Съществува метод за идентифициране на генетичния маркер HLA-B27 (положителен в половината от случаите при псориатично заболяване на гръбначния стълб).
Наличието на обрив, характерен за псориазиса, значително улеснява диагнозата.
Необходимо е да се направи тест за феномена на Koebner: при изстъргване на повърхността на плаката първо се появява леко, рехаво петно, подобно на стеарин, след това се появява мокра повърхност и при последващо изстъргване се отделя капка кръв.
Диференциалната диагноза се извършва с:
- ревматоиден артрит (отбелязва се симетричен процес, наличие на RF в кръвта и ставната течност, ревматоидни възли);
- Болест на Reiter (има временна връзка с урогенитална инфекция, кожните промени бързо прогресират и изчезват);
- Анкилозиращ спондилит с увреждане на гръбначния стълб (характеризира се с постоянна артралгия, лоша стойка, на рентгенова снимка гръбначният стълб прилича на „бамбукова пръчка“);
- подагра (със силна болка, синкаво-лилава кожа над ставата, повишени нива на пикочна киселина в кръвта и ставната течност).

Методи за лечение
При лечението на тази патология е необходим интегриран подход и бързо решение, тъй като съществува висок риск от влошаване на състоянието с развитието на увреждане.
При псориазис се предписва хипоалергенна диета с повишени нива на калий и намалени мазнини.
Режимът по време на лечението е щадящ двигателните движения. Редовните упражнения ще помогнат за облекчаване на сковаността и намаляване на болката. В допълнение, упражненията ще поддържат обема на движенията, ще увеличат гъвкавостта и еластичността на мускулите, ще нормализират теглото и по този начин ще намалят натоварването на ставите и ще повишат издръжливостта.
Успоредно с лечението на артрита, псориазисът се лекува с локални и системни лекарства. Предписано:
- ентеросорбенти;
- хепатопротектори;
- успокояване;
- витаминни продукти.
Началният етап се лекува с нестероидни противовъзпалителни средства (например ибупрофен, нимезулид, индометацин, волтарен, напроксен - Advil, Motrin), които се избират индивидуално от лекуващия лекар.
Страничните ефекти (стомашно дразнене, язва, стомашен кръвоизлив) се предотвратяват със следните лекарства: цитотел, омепразол, ланзопразол, фамотидин.
При тежки форми понякога могат да се предписват глюкокортикостероиди (преднизолон, хидрокортизон).

Те се използват много рядко и само по лекарско предписание, тъй като провокират рецидиви, злокачествена форма и сериозни странични ефекти (например нефропатия).
Интравенозните имуносупресори се използват широко:
- Метотрексат;
- сулфасалазин;
- Хлорбутин.
При крайна необходимост се прилагат вътреставни лекарства.
В много тежки случаи се извършват плазмафереза, хемосорбция и хемодиализа за намаляване на възпалението и симптомите на псориазис.
Не трябва да очаквате бързо излекуване, тъй като подобренията ще настъпят само след 3-6 месеца.
Терапевтичната и превантивна терапия за предотвратяване на влошаване, рецидиви, усложнения включва антиоксиданти (витамин Е), хондростимуланти и хондропротектори.
Такива лекарства включват:
- хондроитин;
- хондроксид;
- Глюкозаминогликани;
- алфлутоп;
- Артродар;
- Артепарон.
В редки случаи е показано хирургично лечение: артропластика, поставяне на ендопротези, остеотомия.
В неостри случаи са показани балнео-, климато-, физиотерапия (ултразвук, магнитотерапия) и ултравиолетова терапия.
(псориатична артропатия) е възпалително заболяване на ставите, свързано с кожната форма на псориазис. Псориатичният артрит се характеризира с наличие на кожни плаки, артралгия, скованост на ставите, болка в гръбначния стълб, миалгия и последваща деформация на прешлените и ставите. Псориатичната артропатия се диагностицира главно чрез клинични и рентгенологични признаци. Лечението на псориатичен артрит се провежда дългосрочно и системно с помощта на противовъзпалителни, съдови лекарства, хондропротектори, физиотерапия и рехабилитационни мерки. Прогресивният ход на псориатичния артрит води до увреждане на пациента.

Главна информация
Псориатичният артрит придружава хода на псориазис при 5-7% от пациентите; По-рядко клиничните прояви на артрита предшестват кожните прояви. Етиологичните фактори на псориатичния артрит са неизвестни. Сред причините се считат автоимунни и генетични механизми, фактори на околната среда, по-специално инфекции. Наследствената теория за псориатичния артрит се подкрепя от идентифицирането на ставен синдром при 40% от най-близките роднини на пациенти с псориазис. Включването на механизми за имунна реактивност при псориатичен артрит се потвърждава от лабораторни изследвания. Предполага се участието на вирусни и бактериални причинители в развитието на псориатичен артрит.
Факторите, предразполагащи към появата на псориатична артропатия, включват наличие на потвърден псориазис, наследствена склонност и възраст от 30 до 50 години.

Класификация на псориатичен артрит
Симптоми на псориатичен артрит
При по-голямата част от пациентите (70%) ставният синдром се развива след кожни прояви на псориазис; в други случаи (около 20%) предшества кожни лезии; в останалите 10% появата на кожни и ставни симптоми съвпада във времето. Псориатичният артрит може да се развие постепенно с обща слабост, артралгия, миалгия или внезапно с остър артрит с остра болка и подуване на ставите. В началния период се забелязва интерес към интерфалангеалните стави на пръстите, метатарзалните и метакарпофалангеалните, коленните и раменните стави.
Болката в ставите при псориатичен артрит е по-лоша в покой и през нощта; Характерната сутрешна скованост и болка намаляват през деня и при движение. Олигоартритът с асиметрично засягане на ставите представлява най-честата клинична форма на псориатичен артрит. Характеризира се с увреждане на не повече от 4 стави на стъпалата и ръцете, "наденица" подуване на пръстите, развитие на флексорен тендовагинит и лилаво-синкаво оцветяване на кожата над ставите. Артритът, засягащ дисталните интерфалангеални стави, се характеризира с най-типичната клинична картина на псориатичния артрит.
Ревматоидният симетричен артрит включва 5 или повече стави (интерфалангеални, метакарпофалангеални); води до произволна деформация на ставите и многопосочни дълги оси на пръстите. Мутилиращата форма на псориатичен артрит причинява сублуксация, необратима деформация и скъсяване на пръстите на краката и ръцете поради остеолиза на малките кости. Този вариант на хода на псориатичния артрит често се среща при пациенти с тежки кожни симптоми и се комбинира със спондилоартрит. Спондилитът е форма на псориатичен артрит, който засяга различни части на гръбначния стълб. Псориатичният спондилит може да се появи самостоятелно или в комбинация с увреждане на ставите на крайниците.
Различни варианти на хода на псориатичния артрит могат да бъдат придружени от мускулна и фасциална болка, увреждане на акромиоклавикуларните и стерноклавикуларните стави, ахилесов бурсит, увреждане на очите (иридоциклит, конюнктивит) и по-рядко бъбречна амилоидоза. Злокачественото развитие на псориатичния артрит включва тежки лезии на кожата и гръбначния стълб, генерализиран полиартрит и лимфаденопатия, хектична треска, кахексия, засягане на висцерални органи, очи и нервна система.
Диагностика на псориатичен артрит
При съмнение за псориатичен артрит пациентът трябва да се консултира с ревматолог и дерматолог.
Специфични критерии за диагностика на псориатичен артрит са: засягане на пръстите на краката и ръцете с едновременно увреждане на няколко стави; дифузно подуване и деформация на пръстите; увреждане на първите пръсти на краката; талалгия; псориатични плаки по кожата и промени в ноктите; случаи на фамилен псориазис; наличие на радиологични признаци; прояви на сакроилеит; отрицателен тест за ревматоиден фактор. Задължителен критерий е псориазисната история на пациента или близките му.
В периферната кръв на псориатичен артрит се откриват левкоцитоза, хипохромна анемия и повишаване на ESR; във венозна кръв - повишаване на нивото на сиалови киселини, серомукоид, фибриноген, γ- и α2-глобулини. Псориатичният артрит се характеризира с отрицателен резултат от кръвен тест за RF, откриване на имуноглобулини в синовиалните мембрани и кожата, повишаване на нивата на IgA и IgG в кръвта и определяне на CEC. При изследване на синовиален излив се откриват повишена цитоза и неутрофилия, ронливост на муциновия съсирек и нисък вискозитет на ставната течност.
Рентгенографията на ставите при псориатичен артрит разкрива ерозия на ставната повърхност на засегнатата кост, намаляване на ширината на ставната цепка; признаци на остеопороза, остеолиза с многоаксиално изместване на костите на пръстите, анкилоза на ставите, паравертебрална калцификация. При необходимост се извършва артроскопия и диагностична пункция на ставата.
Лечение на псориатичен артрит
Няма специфична терапия за псориатичен артрит и следователно лечението е насочено към намаляване на възпалението, болката и предотвратяване на загубата на ставна функция. Основните лекарства за псориатичен артрит са НСПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случай на лоша поносимост, усложнения от бъбреците, стомашно-чревния тракт, обостряне на псориазис на кожата, препоръчително е да се предписват селективни COX-2 инхибитори (мелоксикам, нимезулид, целекоксиб). Тежката скованост на ставите се елиминира чрез предписване на мускулни релаксанти (толперизон хидрохлорид, баклофен, тизанидин).
Системната терапия на псориатичния артрит включва глюкокортикоиди. За постигане на бърз и изразен ефект (намаляване на болката, увеличаване на обхвата на движение) е възможно вътреставно приложение на глюкокортикостероиди. Основните лекарства, които променят хода на псориатичния артрит, включват метотрексат, лефлуномид, сулфасалазин, колхицин, микофенолат мофетил и др. Механизмът им на действие е насочен към предотвратяване на увреждане на здравите стави. Основните лекарства се използват заедно с НСПВС под контрол на толерантността. При тежки форми на псориатичен артрит се провежда имуносупресивна терапия с азатиоприн, циклоспорин; моноклонални антитела към TNF-α - инфликсимаб, етанерцепт, електрофореза, фонофореза с глюкокортикостероиди, разтвор на диметилсулфоксид, ЛФК. Тежки деформации и анкилози с необратима дисфункция на ставите са индикации за смяна на ставите.
Прогноза и профилактика на псориатичен артрит
Протичането на псориатичния артрит е хронично с голяма вероятност от инвалидизиране. Съвременните методи на лечение позволяват да се постигне ремисия и да се намали скоростта на прогресиране на заболяването. Прогнозата се влошава от развитието на псориатичен артрит в детска и млада възраст, тежък кожен псориазис и полиартикуларни лезии.
Поради липсата на разбиране на етиологията на псориатичния артрит е невъзможно да се предотврати заболяването. Мерките за вторична профилактика включват системна противорецидивна терапия и медицинско наблюдение за запазване функционалността на ставите.
Псориатичният артрит се счита за второто най-често срещано възпалително заболяване на ставите след ревматоидния артрит, диагностицира се при 7-39% от пациентите с псориазис.
Поради клиничната хетерогенност на псориатичния артрит и относително ниската чувствителност на диагностичните критерии е трудно да се оцени точно разпространението на това заболяване. Оценката често се усложнява от късното развитие на типичните признаци на псориазис при пациенти, страдащи от възпалителни ставни заболявания.
Псориатичният артрит се развива на възраст между 25 и 55 години. Мъжете и жените боледуват еднакво често, с изключение на псориатичния спондилоартрит, който се среща 2 пъти по-често при мъжете. При 75% от пациентите увреждането на ставите настъпва средно 10 години (но не повече от 20 години) след появата на първите признаци на псориатични кожни лезии. В 10-15% псориатичният артрит предхожда развитието на псориазис, а в 11-15% се развива едновременно с кожни лезии. Трябва да се отбележи, че при повечето пациенти няма връзка между тежестта на псориазиса и тежестта на възпалителния процес в ставите, с изключение на случаите на едновременно протичане на две заболявания.
Патогенеза
Смята се, че заболяването псориатичен артрит възниква в резултат на сложни взаимодействия между вътрешни фактори (генетични, имунологични) и фактори на околната среда.
Генетични фактори
Много проучвания показват наследствена предразположеност към развитието както на псориазис, така и на псориатичен артрит: повече от 40% от пациентите с това заболяване имат роднина от първа линия с псориазис, а броят на случаите на тези заболявания се увеличава в семейства с еднояйчни или двуяйчни близнаци. .
Към днешна дата са идентифицирани седем PSORS гена, отговорни за развитието на псориазис, които са локализирани в следните хромозомни локуси: 6p (PSORS1 ген), 17q25 (PSORS2 ген), 4q34 (PSORS3 ген), lq (PSORS4 ген), 3q21 (PSORS5 ген). 19р13 (PSORS6 ген), 1р (PSORS7 ген).
Резултатите от имуногенетичното фенотипизиране на пациенти с псориатичен артрит са противоречиви. Проучванията на населението са установили повишена честота на откриване на гените на основния HLA комплекс за хистосъвместимост: B13, B17, B27, B38, DR4 и DR7. При пациенти с псориатичен артрит и с рентгенологични признаци на сакроилеит, HLAB27 се открива по-често. При полиартикуларна, ерозивна форма на заболяването - HLADR4.
Също така си струва да се отбележат не-HLA-свързани гени, включени в областта на основния комплекс за хистосъвместимост, по-специално гена, кодиращ TNF-α. При изследване на полиморфизма на гена TNF-a се разкрива значителна връзка между алелите TNF-a-308, TNF-b+252 и ерозивния псориатичен артрит. В началото на заболяването този факт има прогностично значение за бързото развитие на деструктивни промени в ставите, а носителството на TNF-a-238 при представители на кавказката популация се счита за рисков фактор за развитието на заболяването.
Имунологични фактори
Псориазисът и псориатичният артрит се считат за заболявания, причинени от нарушения на Т-клетъчния имунитет. Основната роля се играе от TNF-a, ключов провъзпалителен цитокин, който регулира възпалителните процеси чрез различни механизми: генна експресия, миграция, диференциация, клетъчна пролиферация, апоптоза. Установено е, че при псориазис кератоцитите получават сигнал за повишена пролиферация, когато Т-лимфоцитите освобождават различни цитокини, включително FIO-a,
В същото време високи нива на TNF-a се откриват в самите псориатични плаки. Смята се, че TNF-a насърчава производството на други възпалителни цитокини, като IL-1, IL-6, IL-8, както и фактор, стимулиращ колониите на гранулоцити-макрофаги.
Високите концентрации на TNF-a в кръвта на пациенти с псориатичен артрит са свързани с клинични прояви като:
- треска;
- ентезопатии;
- остеолиза;
- появата на деструктивни промени в ставите:
- исхемична некроза.
При ранен псориатичен артрит IL-10 се открива в повишени концентрации в цереброспиналната течност. TNF-a и матрични металопротеинази. Доказана е пряка връзка между нивата на TNF-a. матрична металопротеиназа тип 1 и маркери за разграждане на хрущяла. Проби от биопсия от синовиума на пациенти разкриват интензивна инфилтрация на Т и В лимфоцити, по-специално CD8+ Т клетки. Те се откриват и в местата на прикрепване на сухожилията към костта в ранен стадий на възпаление. CD4 Т клетките произвеждат други цитокини: IL-2, интерферон γ, лимфотоксин а, които се намират в цереброспиналната течност и синовиума на пациенти с това заболяване. Честите спорадични случаи на псориазис при HIV инфекция са едно от доказателствата за участието на CD8/CD4 клетки в патогенезата на псориатичния артрит.
Напоследък въпросът за причините за повишено ремоделиране на костната тъкан при псориатичен артрит под формата на резорбция на крайните фаланги на пръстите, образуването на големи ексцентрични ерозии на ставите и характерната деформация от типа "молив в чаша" е обсъден. Биопсия на костна тъкан разкрива голям брой многоядрени остеокласти в зоните на резорбция. За да се трансформират прекурсорните клетки на остеокластите в остеокласти, са необходими две сигнални молекули: първата е факторът, стимулиращ колонията на макрофагите, който стимулира образуването на колонии от макрофаги, които са прекурсорите на остеокластите, втората е протеинът RANKL (рецепторен активатор на NF -κB лиганд), който започва процеса на диференциацията им в остеокласти. Последният има естествен антагонист - остеопротегерин, който блокира физиологичните реакции на RANKL. Смята се, че механизмът на остеокластогенезата се контролира от връзката между активността на RANKL и остеопротегерина. Обикновено те трябва да са в баланс; ако съотношението RANKL/остеопротегерин е нарушено в полза на RANKL, възниква неконтролирано образуване на остеокласти. Биопсиите на синовиума на пациенти с псориатичен артрит показват повишаване на нивото на RANKL и намаляване на нивото на остеопротегерина, а в кръвния серум - повишаване на нивото на циркулиращите CD14-моноцити, прекурсори на остеокластите.
Механизмът на периостит и анкилоза при псориатичен артрит все още не е ясен; предполагат участието на трансформиращ растежен фактор b, съдов ендотелен растежен фактор, костен морфогенен протеин. Повишена експресия на трансформиращ растежен фактор b е открита в синовиума на пациенти с псориатичен артрит. В експеримент с животни, костен морфогенен протеин (по-специално тип 4), действащ заедно с васкуларен ендотелен растежен фактор, насърчава пролиферацията на костна тъкан.
Симптоми на псориатичен артрит
Основните клинични симптоми на псориатичен артрит:
- псориазис на кожата и/или ноктите;
- увреждане на гръбначния стълб;
- увреждане на сакроилиачните стави;
- ентезит.
Псориазис на кожата и ноктите
Псориатичните кожни лезии могат да бъдат ограничени или широко разпространени; някои пациенти имат псориатична еритродермия.
Основна локализация на псориатичните плаки:
- скалп;
- областта на лакътните и коленните стави;
- зона на пъпа;
- аксиларни области; o междуглутеална гънка.
Една от честите прояви на псориазис, в допълнение към обривите по кожата на торса и скалпа, е псориазисът на ноктите, който понякога може да бъде единствената проява на заболяването.
Клиничните прояви на псориазис на ноктите са разнообразни. Най-често срещаните са:
- напръстник псориазис;
- онихолиза:
- субунгвални кръвоизливи, които се основават на папиломатоза на папилите с разширени терминални съдове (синоним на субунгвална псориатична еритема, "мазни петна");
- субунгвална хиперкератоза.
Периферен псориатичен артрит
Началото на заболяването може да бъде както остро, така и постепенно. При повечето пациенти заболяването не е придружено от сутрешна скованост, може да бъде ограничено за дълго време и локализирано в една или няколко стави, като:
- интерфалангеалните стави на ръцете и краката, особено дисталните;
- метакарпофалангеален;
- метатарзофалангеален;
- темпоромандибуларен;
- китка на ръка;
- глезен;
- лакти;
- коляно
По-рядко псориатичният артрит може да започне с увреждане на тазобедрените стави.
Често засягането на нови стави става асиметрично, в ставите на ръцете хаотично (хаотично). Характерни признаци на възпаление на периферните стави:
- засягане на дисталните интерфалангеални стави на ръцете и краката с образуване на "репички" деформация; o дактилит;
- аксиален псориатичен артрит с периартикуларни явления (едновременно увреждане на три стави на един пръст: метакарпофалангеални или метатарзофалангеални, проксимални и дистални интерфалангеални стави със специфично цианотично-лилаво оцветяване на кожата над засегнатите стави).
При 5% от пациентите се наблюдава осакатяваща (остеолитична) форма - „визитната картичка“ на псориатичния артрит. Външно това се проваля чрез скъсяване на пръстите на ръцете и краката поради резорбция на крайните фаланги. В този случай се наблюдават множество многопосочни сублуксации на пръстите и се появява симптом на "разхлабеност" на пръста. Костите на китката, интерфалангеалните стави на ръцете и краката, стилоидните процеси на лакътната кост и главите на темпоромандибуларните стави също са обект на остеолиза.
Дактилитът се открива при 48% от пациентите с псориатичен артрит, при много от тях (65%) са засегнати пръстите на краката, последвано от образуване на рентгенологични признаци на деструкция на ставните повърхности. Смята се, че дактилитът се развива както поради възпаление на сухожилията на флексорите, така и в резултат на възпаление на интерфалангеалните, метатарзофалангеалните или метакарпофалангеалните / метатарзофалангеалните стави на един пръст. Клинични прояви на остър дактилит:
- силна болка;
- подуване, подуване на целия пръст;
- болезнено ограничение на подвижността, главно поради флексия.
В комбинация с периартикуларни явления, аксиалният възпалителен процес в ставите образува "колбасовидна" деформация на пръстите. Дактилитът също може да бъде не само остър, но и хроничен. В този случай има удебеляване на пръста без болка и зачервяване. Устойчивият дактилит без адекватно лечение може да доведе до бързо образуване на флексионни контрактури на пръстите и функционални ограничения на ръцете и краката.

спондилит
Среща се при 40% от пациентите с псориатичен артрит. Често снондилитът е асимптоматичен, докато изолираното увреждане на гръбначния стълб (без признаци на периферно възпаление на ставите) е много рядко: открива се само при 2-4% от пациентите. Промените са локализирани в сакроилиачните стави и лигаментния апарат на гръбначния стълб с образуване на синдесмофити и паравертебрални осификации.
Клиничните прояви са подобни на анкилозиращия спондилит. Характерна болка е възпалителен ритъм и скованост, които могат да възникнат във всяка част на гръбначния стълб (гръден, лумбален, шиен, сакрален отдел). При повечето пациенти промените в гръбначния стълб не водят до значителни функционални нарушения. Въпреки това, при 5% от пациентите се развива клинична и радиологична картина на типичен анкилозиращ спондилит, до образуването на "бамбукова пръчка".
Ентезит (ентезопатия)
Ептезисът е мястото на прикрепване на връзките, сухожилията и ставната капсула към костта, ентезитът е честа клинична проява на псориатичен артрит, проявяващ се с възпаление в местата на прикрепване на връзките и сухожилията към костите с последваща резорбция на субхондралната кост.
Най-типичните локализации на ентезитите:
- задната горна повърхност на калканеуса директно на мястото на закрепване на ахилесовото сухожилие;
- мястото на закрепване на плантарната апоневроза към долния ръб на калценалния туберкул;
- грудка на тибията;
- мястото на закрепване на връзките на ротаторните мускули на рамото (в по-малка степен).
Ентезис и други локализации могат да бъдат включени:
- 1-ва костохондрална артикулация отдясно и отляво;
- 7-ма костохондрална става отдясно и отляво;
- Задно-горни и предно-горни илиачни шипове;
- Илиачен гребен;
- Спинозен процес на 5-ти лумбален прешлен.
Рентгенологично ентезитът се проявява под формата на периостит, ерозии и остеофити.
Форми
Има пет основни клинични варианта на псориатичен артрит.
- Псориатичен артрит на дисталните интерфалангеални стави на ръцете и краката.
- Асиметричен моно/алигоартрит.
- Мутилиращ псориатичен артрит (остеолиза на ставните повърхности с развитие на скъсяване на пръстите и/или стъпалата).
- Симетричен полиартрит ("ревматоиден" вариант).
- Псориатичен спондилоартрит.
Разпределението в тези клинични групи се извършва въз основа на следните характеристики.
- Преобладаващо увреждане на дисталните интерфалангеални стави: повече от 50% от общия брой на ставите се състои от дисталните интерфалангеални стави на ръцете и краката.
- Олигоартрит/полиартрит: засягането на по-малко от 5 стави се определя като олигоартрит, 5 или повече стави - като полиартрит.
- Мутилиращ псориатичен артрит: идентифициране на признаци на остеолиза (рентгенологични или клинични) по време на прегледа.
- Псориатичен спондилоартит: възпалителна болка в гръбначния стълб и локализация в някой от трите отдела - лумбален, гръден или шиен, намалена подвижност на гръбначния стълб, идентифициране на рентгенологични признаци на сакроилеит, включително изолиран сакроилеит.
- Симетричен полиартрит: повече от 50% от засегнатите стави (сдвоени малки стави на ръцете и краката).
Диагностика на псориатичен артрит
Диагнозата се поставя въз основа на откриването на псориазис на кожата и / или ноктите при пациента или негови близки роднини (според пациента), характерно увреждане на периферните стави, признаци на увреждане на гръбначния стълб, сакроилиачните стави и ентезопатии.
При интервюиране на пациента е необходимо да се установи какво е предшествало заболяването, особено дали има оплаквания от стомашно-чревния тракт или пикочно-половата система, очите (конюнктивит), което е необходимо за диференциална диагноза с други заболявания от групата на серонегативните спондилоартропатии, в особено при реактивно постентероколитично или урогенно възпаление на ставите, болест на Reiter (последователност на засягане на ставите, наличие на оплаквания от гръбначния стълб, сакроилиачните стави).
Клинична диагноза на псориатичен артрит
При прегледа обърнете внимание на:
- наличие на кожен псориазис с характерна локализация:
- скалп, зад ушите:
- зона на пъпа:
- зона на чатала:
- интерглутеална гънка;
- подмишници;
- и/или наличие на псориазис.
При изследване на ставите се откриват характерни признаци на псориатичен артрит:
- дактилит;
- възпаление на дисталните интерфалангеални стави.
Сухожилните инсерции се палпират.
Наличието или отсъствието на клинични признаци на сакроилеит се определя чрез директен или страничен натиск върху крилата на илиачните кости и се определя подвижността на гръбначния стълб.
Състоянието на вътрешните органи се оценява в съответствие с общите терапевтични правила.
Лабораторна диагностика на псориатичен артрит
Няма специфични лабораторни тестове за псориатичен артрит.
Често има дисоциация между клиничната активност и лабораторните стойности. RF обикновено отсъства. В същото време RF се открива при 12% от пациентите с псориатичен артрит, което създава определени трудности при диагностицирането, но не е причина за преразглеждане на диагнозата.
Анализът на цереброспиналната течност не дава конкретни резултати, в някои случаи се открива висока цитоза.
Активността на възпалението на периферните стави при псориатичен артрит се оценява по броя на болезнените и възпалени стави, нивото на CRP, тежестта на ставната болка и активността на заболяването.
Инструментална диагностика на псориатичен артрит
Данните от рентгеновото изследване на ръцете, краката, таза и гръбначния стълб са от голяма полза при диагностицирането, където се откриват характерни признаци на заболяването, като:
- остеолиза на ставните повърхности с образуване на промени от типа "молив в чаша";
- големи ексцентрични ерозии;
- резорбция на крайните фаланги на пръстите;
- костна пролиферация:
- асиметричен двустранен сакроилеит:
- паравертебрални осификации, синдесмофити.
- потвърден псориазис на кожата или ноктите при пациента или неговите близки;
- асиметричен периферен псориатичен артрит с преобладаващо увреждане на ставите на долните крайници:
- хип,
- коляно
- глезен,
- метатарзофалангеален,
- тарзални стави,
- интерфалангеалните стави на пръстите на краката.
- увреждане на дисталните интерфалангеални стави,
- наличие на дактилит,
- възпалителна болка в гръбначния стълб,
- увреждане на сакроилиачните стави,
- ентезопатии;
- радиологични признаци на остеолиза;
- наличие на костна пролиферация;
- отсъствието на Руската федерация.
През 2006 г. Международната група за изследване на псориатичния артрит предложи критериите CASPAR (Критерии за класификация на псориатичния артрит) като диагностични критерии. Диагнозата може да се постави при наличие на възпалително ставно заболяване (спинални или ентезисни лезии) и поне три от следните пет признака.
- Наличие на псориазис, минал псориазис или фамилна анамнеза за псориазис.
- Наличието на псориазис се определя като псориатични лезии на кожата или скалпа, потвърдени от дерматолог или ревматолог.
- Информация за анамнеза за псориазис може да бъде получена от пациента, семейния лекар, дерматолог или ревматолог.Фамилната анамнеза за псориазис се дефинира като наличие на псориазис при роднини от първа или втора степен (според съобщенията на пациента).
- Типични лезии на нокътните плочки за псориазис: онихолиза, "симптом на напръстник" или хиперкератоза - регистрирани по време на физически преглед.
- Отрицателен резултат от теста за наличие на RF, като се използва всеки метод, различен от латексния тест: за предпочитане е ELISA в твърда фаза или нефелометрия.
- Дактилит по време на прегледа (дефиниран като подуване на целия пръст) или анамнеза за дактилит, записана от ревматолог.
- Рентгенологично потвърждение на костна пролиферация (осификация на ставните ръбове), с изключение на образуването на остеофити, върху рентгенови снимки на ръцете и краката.
Показания за консултация с други специалисти
Псориатичният артрит често се комбинира със заболявания като:
- хипертонична болест;
- сърдечна исхемия;
- диабет.
Ако се появят признаци на тези заболявания, пациентите трябва да се консултират със съответните специалисти: кардиолог, ендокринолог.
С развитието на признаци на прогресивно разрушаване и деформация на ставите на ръцете, исхемична некроза на поддържащата (тазобедрена, колянна) става е показана консултация с ортопедичен хирург за решаване на въпроса за извършване на ендопротезиране,
Пример за формулиране на диагноза
- Псориатичен артрит, моноартрит на колянната става, умерена активност, II стадий, функционална недостатъчност 2. Псориазис, ограничена форма.
- Псориатичен артрит, хроничен асиметричен полиартрит с преобладаващо увреждане на ставите на краката, висока активност, III стадий, функционална недостатъчност 2.
- Псориатичен спондилоартрит, асиметричен двустранен сакроилеит, стадий 2 вдясно, стадий 3 вляво. Паравертебрална осификация на ниво Th10-11. Често срещан псориазис, псориазис на ноктите.
За определяне на активността, рентгенологичния стадий и функционалната недостатъчност в момента се използват същите методи, както при ревматоиден.
Диференциална диагноза
Лечение на псориатичен артрит
Целта на терапията е адекватно въздействие върху основните клинични прояви на псориатичен артрит:
- псориазис на кожата и ноктите;
- спондилит;
- дактилит;
- ентезит.
Показания за хоспитализация
Показания за хоспитализация са:
- сложни диференциално диагностични случаи;
- поли- или олигоартикуларни ставни лезии;
- рецидивиращ псориатичен артрит на коленните стави; необходимостта от инжектиране в ставите на долните крайници;
- избор на DMARD терапия;
- провеждане на терапия с биологични средства;
- оценка на поносимостта на предписаната преди това терапия.
Нелекарствено лечение на псориатичен артрит
Използването на комплекс от лечебни упражнения както в болница, така и у дома е особено важно за пациенти с псориатичен спондилит, за да се намали болката, сковаността и да се увеличи общата подвижност.
Медикаментозно лечение на псориатичен артрит
Стандартната терапия за псориатичен артрит включва НСПВС, DMARDs и вътреставни инжекции с НА.
НСПВС
Диклофенак и индометацин се използват предимно в средни терапевтични дози. Напоследък селективните НСПВС са широко използвани в практическата ревматология за намаляване на нежеланите реакции от стомашно-чревния тракт.
Системни глюкокортикостероиди
Няма доказателства за тяхната ефективност въз основа на резултатите от контролирани проучвания при псориатичен артрит, с изключение на експертни мнения и описания на индивидуални клинични наблюдения. Не се препоръчва употребата на глюкокортикостероиди поради риск от обостряне на псориазис.
Интраартикуларното приложение на глюкокортикостероиди се използва за моноолигоартикуларна форма на псориатичен артрит, както и за намаляване на тежестта на симптомите на сакроилеит чрез прилагане на глюкокортикостероиди в сакроилиачните стави.
Основни противовъзпалителни лекарства
Сулфасалазин: ефективен срещу симптоми на ставно възпаление, но не инхибира развитието на радиологични признаци на ставно разрушаване, обикновено се понася добре от пациентите, предписва се в доза от 2 g/ден.
Метотрексат: Проведени са две плацебо-контролирани проучвания. Vodny показа ефективността на интравенозната импулсна терапия с метотрексат в доза от 1-3 mg / kg телесно тегло, в друга - метотрексат в доза от 7,5-15 mg / седмица перорално, в третата - по-висока ефективност на метотрексат при доза от 7,5-15 mg/седмица в сравнение с циклоспорин А в доза от 3-5 mg/kg. Метотрексат има положителен ефект върху основните клинични прояви на псориатичен артрит и псориазис, но не инхибира развитието на радиологични признаци на разрушаване на ставата.
Когато се използва метотрексат във високи дози, един пациент умира от аплазия на костния мозък.
По-нататъшно управление
След изписване от болницата пациентът трябва да бъде под наблюдението на ревматолог и дерматолог по местоживеене, за да се следи поносимостта и ефективността на терапията, своевременно да се лекуват обострянията на възпалителни процеси в ставите и да се оцени необходимостта от биологични терапия.
Какво трябва да знае пациентът за псориатичния артрит?
Когато се появят първите признаци на възпаление на ставите, пациентът с псориазис трябва да се консултира с ревматолог. Ако сте диагностициран с псориатичен артрит, но с адекватно и навременно лечение, можете да останете активни и продуктивни дълги години. Изборът на програма за лечение зависи от клиничната форма на заболяването, активността на възпалителния процес в ставите и гръбначния стълб и наличието на съпътстващи заболявания. По време на лечението се стремете да спазвате напълно всички препоръки на вашия ревматолог и дерматолог и редовно посещавайте Вашия лекар, за да следите ефективността и поносимостта на всички предписани Ви лекарства.
]В разбирането на повечето хора псориазисът е само кожно заболяване. Всъщност подобна преценка е заблуда. Несъмнено основната му проява е представена от патологични промени в кожата под формата на зачервяване и лющене. Но псориазисът се основава на имунни нарушения в организма. Ето защо много често това заболяване се проявява в различни клинични форми. Един от тях е псориатичният артрит, който е възпалително заболяване на ставите. Ще бъде обсъдено в тази статия.
Защо се случва това
Учените са установили, че отключващите фактори за псориазис са имунни процеси. Следователно проблемът не възниква в конкретна област на кожата, а във вътрешната среда на тялото. На този фон съществува потенциална заплаха от увреждане на всяка тъкан, по-специално на хиалиновия хрущял и синовиума на големи и малки стави. Такъв атипичен ход на псориазис под формата на артрит може да бъде провокиран от:
- психоемоционални фактори и стрес;
- прекомерно излагане на кожата на слънчева светлина и радиация;
- инфекциозни лезии на кожата и подкожната тъкан;
- състояния на имунна недостатъчност, включително HIV инфекция;
- злоупотреба с алкохол и тютюн;
- дисбаланс на кръвния хормонален баланс;
- травматично увреждане (натъртвания, вътреставни фрактури, разкъсвания и навяхвания и др.);
- влиянието на някои лекарства.
Всички тези фактори предизвикват увеличаване на имунния дисбаланс в организма с разпространение и генерализиране на псориатичното възпаление. На първо място са засегнати тъкани с мощна микроваскулатура. Ставните елементи са един от тях.
Важно е да запомните! Псориатичният артрит се среща изключително при пациенти с псориазис. Това означава, че при човек без признаци на псориатичен обрив не може да се постави такава диагноза. Изключение правят случаите на първична проява на псориазис не от кожна лезия, а от ставна лезия. Но тези симптоми определено ще се припокриват!
Как да подозирате и идентифицирате проблем
Първите симптоми на псориатичен артрит могат да включват болка, подуване, зачервяване, намалена подвижност и деформация на определени стави. В зависимост от това заболяването има различен ход, което определя неговия клиничен тип:
- Асиметричен артрит. Засяга различни ставни групи от противоположни страни. Например тазобедрените стави и ставите на ръката вляво, съчетани с възпаление на колянната става вдясно.
- Симетричен артрит. Характеризира се с участието на еднакви стави от двете страни във възпалителния процес (например глезенни стави отляво и отдясно).
- Артрит, засягащ предимно малки ставни групи. Тази форма на патология се характеризира с най-голяма тежест на възпалението в ставите на ръката или краката.
- Псориатичната спондилоза е възпалително увреждане на гръбначния стълб.
- Деформираща форма. Характеризира изключително тежък стадий на патологичния процес в ставите. Придружен от тяхното разрушаване и деформация.
- Псориатичен полиартрит и моноартрит. При първия клиничен вариант на заболяването се засягат няколко ставни групи по асиметричен или симетричен начин. При моноартрит се възпалява само една от големите стави (коляно, тазобедрена става, глезен, рамо, лакът).
Диагнозата на псориатичния артрит се основава на клинични, лабораторни и инструментални данни. Най-показателно е изследването на ревматични тестове (повишени нива на С-реактивен протеин, сиалови киселини, серомукоид). Визуалните промени в ставите се определят по време на рентгеново изследване. При възпаление на големи стави с цел диференциална диагноза се извършва пункция за събиране на вътреставна течност за анализ. По своята природа и клетъчен състав може да се прецени приблизителният характер на възпалението (изключете гноен процес, подагра, натрупване на кръв и др.).
Важно е да запомните! Ако пациентите с псориазис развият симптоми на възпаление на ставите, това може да е сигнал за прогресиране на заболяването под формата на псориатичен артрит. В същото време може да се увеличи броят на обривите или да се появят признаци на увреждане на вътрешните органи!
Въпреки че ICD-10 (международната класификация на болестите, десета ревизия) има отделен код за заболяване като псориатичен артрит, такава диагноза изключително рядко се поставя като независима диагноза.
Лекарствена терапия
Лечението на псориатичен артрит изисква комплексен подход. Това означава, че трябва да включва лекарства в две направления: за лечение на псориазис и за облекчаване на възпаление на ставите. Някои от тях принадлежат към същите фармакологични групи. В същата степен спират патологичните процеси в кожата и хиалинния хрущял.
Основните направления на терапията са както следва.
Мощна противовъзпалителна глюкокортикоидна терапия
Лекарствата от тази група са едни от основните при лечението на псориазис и артрит от различен произход. Тактиката на използване на глюкокортикоиди се определя от степента на активност на възпалението:
- Псориатичен полиартрит с тежки възпалителни промени в ставите в комбинация с или без обостряне на псориазис - лечение с пулсова терапия с лекарства на базата на метилпреднизолон (Metypred, methylprednisolone, Cortinef), дексаметазон или преднизолон. Дозите на тези лекарства трябва да бъдат възможно най-високи, за да се потисне възпалението.
- Псориатичен артрит с леки възпалителни промени в една или повече стави на крайниците или гръбначния стълб. Показано е използването на хормони в умерени терапевтични дози чрез инжектиране или приложение на таблетки.
Лечение с нестероидни противовъзпалителни средства
Не повлиява хода на псориазиса, но намалява възпалителните промени в ставите. Използват се както лекарства от по-старо поколение (диклофенак, ортофен, нимезил), така и селективни нови лекарства (мелоксикам, мовалис, ревмоксикам).
Използване на цитостатици
Лечението с лекарства от тази група се използва изключително в случай на псориатичен полиартрит, протичащ на фона на широко разпространен псориазис. Критерият за необходимостта от използване на цитостатици е увреждане на вътрешните органи. Най-често използваното лекарство се нарича метотрексат.
Манипулиране на засегнатите стави
Лечението е представено от два вида въздействия:
- Обездвижване. Възпалените стави трябва да се фиксират в нормалното им анатомично положение. Премахването на движенията в тях по време на периода на обостряне на процеса значително ще намали времето за лечение. За имобилизация са подходящи гипсови шини и ортези.
- Вътреставно приложение на лекарства. В големи стави могат да се инжектират глюкокортикоиди с кратко или продължително действие (хидрокортизон, Kenalog, Dipospan). Понякога прибягват до въвеждането на цитостатици (метотрексат).
Упражняваща терапия и терапевтични упражнения
Предписва се от първите дни на заболяването. Целта му е да гарантира, че на фона на обездвижването на ставата останалите сегменти на крайника продължават да се движат. Със спирането на процеса започва постепенно развитие на болната става.
Важно е да запомните! При псориатичен артрит е неприемливо да се опитвате да победите болестта сами, като използвате само народни средства. Отказът от своевременно комплексно лечение ще доведе до прогресиране на заболяването или разпространението му в няколко стави!
Възможности на традиционната медицина
Псориатичният артрит, както всяко хронично заболяване, не винаги може да бъде успешно лекуван с лекарства. Пациентите, които са загубили надежда за възстановяване, търсят всякакви алтернативни методи, които могат да се използват за лечение на това заболяване. Обикновено народното лечение и алтернативната медицина идват на помощ. Разбира се, такива методи имат право на живот, но не трябва да разчитате само на тях. Най-добре е да комбинирате лечението с лекарства с народни средства.
Ето няколко ефективни рецепти:
- Сурови моркови като компрес върху болната става. За да го приготвите, трябва да настържете на ситно един средно голям морков. Добавете пет капки терпентин и всяко растително масло към пюрето от моркови. След старателно смесване, получената маса се поставя върху марля, която се използва за увиване на възпалената става. Продължителността на компреса е около 8 часа (може и цяла нощ).
- Лосиони от алое. Приготвя се подобно на компрес от моркови. Единствената разлика е в основната съставка: вместо моркови се използва алое. Най-добре е да се редуват с компреси от моркови.
- Тинктура на базата на люлякови пъпки. Суровините се събират през пролетта. Необходимият брой пъпки на порция тинктура е 2 чаши. Пресни пъпки се заливат с 500гр. алкохол В продължение на десет дни инфузията трябва да се съхранява на тъмно място. След този период продуктът е готов за употреба. Използва се изключително за външно приложение под формата на втриване върху кожата в областта на засегнатите стави.
За важността на правилното хранене
Една от теориите за произхода на псориазиса и следователно на псориатичния артрит е чревната. Ето защо правилното хранене е толкова важно за успешното лечение на тези заболявания. Правилната диета при псориатичен артрит включва:
- Изключване на алергенни продукти: сладкиши, цитрусови плодове, шоколад, яйца.
- Изключване на дразнещи храни: маринати, подправки, пушени меса, подправки, алкохолни напитки.
- Диетата се основава на зеленчуци, плодове и плодове. Но диетата изключва касис, ягоди, домати, боровинки, сливи, патладжани и кокос.
- Пиене на достатъчно количество пречистена или стопена вода (около 1,5 литра на ден). Полезни са и негазирани алкални минерални води (Боржоми, Есентуки).
- Ястия на основата на зърнени култури: елда, ориз, перлен ечемик. Най-добре е да ги подправите със зеленчуци (зехтин, ленено семе, слънчоглед) или масло.
- Месни продукти. Предпочитание се дава на диетични меса: пилешко, пуешко, заешко. По-добре е да се въздържате от риба по време на обостряне.
- Ферментирали млечни продукти с ниско съдържание на мазнини.
- Хляб от пълнозърнесто брашно и трици.
- Методи на готвене: пържени и пушени храни са строго забранени. Продуктите могат да бъдат варени, на пара, печени.
Характеристики на заболяването в детска възраст
Разпространението на псориазис сред децата е значително по-ниско, отколкото сред възрастните. Вероятността от псориатичен артрит при дете е ниска, което се потвърждава от статистически данни. Сред всички пациенти с тази диагноза не повече от 6% са деца под 16 години. Хората от тази възрастова група често имат обикновена артралгия (болка в ставите) на фона на псориазис, която преминава без следа. Особеността на протичането на заболяването при деца е, че най-често то е генерализирано (като полиартрит).
Предотвратяване
Много е трудно да се предвиди и предотврати псориатичен артрит. Профилактиката се свежда до своевременно адекватно лечение на класическите форми на псориазис, спазване на диетичен режим (строга диета), отказ от лоши навици, правилна хигиенна грижа за кожата и предотвратяване на наранявания. Цената за неспазване на превантивните мерки е прогресиране на заболяването и дори инвалидност.
Псориатичният артрит има много общо с артритите от друг произход. Основната му разлика е задължителното наличие на кожни прояви на псориазис. Тази характеристика на заболяването служи като основа за диагностика и избор на оптимален метод на лечение.
- Описание на заболяването
- Симптоми
- Диагностика
- Лечение
Според медицинската статистика при приблизително 40% от хората, диагностицирани с псориатичен артрит, патологичният процес се простира до гръбначния стълб, което се нарича псориатичен спондилит. Освен това най-често се комбинира с възпаление на периферните стави на крайниците.
Най-често това се случва, когато има промяна от една форма на псориазис в друга, например вулгарният може да премине в ексудативен. И само в 5% от всички случаи се открива изолирана гръбначна лезия при псориазис без наличие на псориатичен артрит.
Не бива обаче да мислите, че при псориазис гърбът на човек непременно ще страда. Увреждането на прешлените ще настъпи само ако самият ход на псориазиса надвишава 10 години.
Описание на заболяването
Особеността на заболяването е, че фиброзният пръстен на междупрешленните дискове е нарушен, където започват да се образуват остеофити и след това синдесмофити. В този случай често се поставя неправилна диагноза и вместо спондилит, пациентът може да бъде лекуван от спондилоза.
Най-често псориатичният спондилит засяга сакроилиачната част на гръбначния стълб, стернокосталните и стерноклавикуларните стави. В същото време патологичните промени с такъв спондилит практически не се различават от тези промени, които се откриват с анкилозиращ спондилит.
Но все пак съществуват някои разлики. Работата е там, че при псориатични лезии патологичният процес постепенно обхваща всички части на гръбначния стълб, което води до появата на сколиоза, лоша поза и други нарушения на скелета. И ако няма кожни прояви и няма артрит на ставите на крайниците, тогава вместо правилна диагноза се поставя грешна диагноза - анкилозиращ спондилит.
Симптоми
 Клиничната картина на този вид спондилит е подобна на тази на другите спондилоартрози. Основният симптом е болка, която се появява във всяка част на гърба. В този случай болезнените усещания могат да продължат няколко седмици или няколко месеца, понякога дори години. Те са особено изразени през нощта и сутринта веднага след събуждане. Болката не намалява в покой, но леко отшумява след продължителна физическа активност.
Клиничната картина на този вид спондилит е подобна на тази на другите спондилоартрози. Основният симптом е болка, която се появява във всяка част на гърба. В този случай болезнените усещания могат да продължат няколко седмици или няколко месеца, понякога дори години. Те са особено изразени през нощта и сутринта веднага след събуждане. Болката не намалява в покой, но леко отшумява след продължителна физическа активност.
При преглед лекарят може да забележи сплескан лумбален гръб и леко навеждане. В същото време синдромът на Forestier се наблюдава само при мъжете и дори тогава в редки случаи.
Що се отнася до тежестта на патологичния процес в гръбначния стълб, този показател е тясно свързан с възрастта на човека, хода на псориазиса, пола на пациента и степента на увреждане на кожата. В този случай най-често се наблюдава ставният синдром, а не кожната проява на заболяването. Освен това може да започне както от периферните стави, така и директно от гръбначния стълб. Ако гърбът е засегнат от самото начало на заболяването, тогава заболяването ще се появи с ярки симптоми и бърза прогресия. Ако започна с кожна форма, тогава ходът на спондилита ще бъде доброкачествен.
Що се отнася до пола, изразеният псориатичен спондилоартрит с тежко увреждане на гръбначния стълб е характерен само за млади мъже. Що се отнася до жените, спондилитът е невероятно рядък. Най-често възпалението се причинява от такива видове псориазис като ексудативен, еритродермичен и пустулозен. Именно тези патологии дават висок процент на засягане на прешлените в патологичния процес.
Диагностика
Заболяването е ясно видимо на радиографията. В 50% от всички случаи има деформация на врата, остеопороза на прешлените и калцификация на връзките. Може да се открие ерозия на междупрешленните стави и деформация на телата на прешлените. Сколиозата обикновено се открива в гръдната област, като тук най-често се наблюдава деформация на прешлените. В лумбалната област патологичните промени в прешлените се откриват по-рядко, но тук тези промени са добре изразени.
Струва си да се отбележи, че на ранен етап тези патологии не могат да бъдат идентифицирани, тъй като те са просто невидими на рентгенова снимка. За да може заболяването да бъде открито в самото начало, е необходимо да се подложат на изследвания като CT или MRI. Често обаче се случва човек да се обърне към лекарите твърде късно, когато вече са настъпили изразени промени и медицината е безсилна да направи каквото и да било по въпроса.
Лечение
Към днешна дата не е разработено лечение, което да помогне на пациентите с тази диагноза. Като лекарствена терапия се използват лекарства, които принадлежат към групата на антицитокините. Задължително е и предписването на кортикостероиди и цитостатици. Що се отнася до противовъзпалителната терапия, тя се провежда само по строги показания и само по индивидуална схема. Към лечението можете да добавите и гимнастика, която ще ви помогне да запазите подвижността си за по-дълго време при псориатичен спондилит.
Симптомите и лечението на псориатичен артрит са две свързани понятия. Терапевтичният режим се разработва, като се вземат предвид клиничната картина и преобладаващите симптоми. Основната цел на лечението е да се подобри състоянието на пациента и да се предотврати по-нататъшното прогресиране на заболяването.

Основни симптоми
Признаците на заболяването се характеризират с доста голямо разнообразие. Псориатичният артрит при деца започва с кожни прояви на заболяването. Появяват се еритематозни папули, характерни за които са сребристите люспи. Тези признаци са локализирани в областта на лактите, коленете, слабините и главата. При възрастни заболяването започва със ставни прояви.
Първите клинични признаци на псориатичен артрит се появяват постепенно. Пациентите отбелязват лека скованост при движение, особено сутрин. При физическа активност неприятните усещания изчезват без следа. С течение на времето се появява болка. Първоначално е съвсем незначително и се характеризира с постоянно увеличаване на интензивността, особено през нощта.
Псориатичният полиартрит се характеризира с множество ставни лезии. Първите признаци са промяна във формата им, която с времето прераства в деформация. Цветът на кожата над засегнатите стави се променя, епидермисът придобива бургундски оттенък.

При псориатичен артрит симптомите на заболяването могат да се различават в зависимост от вида на заболяването. Например, остеолитичната форма се характеризира със скъсяване на пръстите.
Прогресирането на заболяването води до значително отслабване на лигаментния апарат на ставите. В резултат на това има голяма вероятност от спонтанни дислокации.
Псориатичният полиартрит започва с увреждане на малките стави на фалангите на пръстите на ръцете и краката. С течение на времето в патологичния процес се включват по-големи стави - коленни и лакътни.
Преходът на възпаление към сухожилията и хрущялните повърхности провокира развитието на дактилит. Това състояние води до значително влошаване на благосъстоянието на пациента. Основните прояви на дактилит:
- силна и постоянна болка;
- силно подуване на тъканите в областта на засегнатата става;
- подуване, разпространяващо се до целия пръст;
- нарушена подвижност на ставата поради деформация и силна болка.

Включването на лигаментния апарат на гръбначния стълб в патологичния процес води до развитие на усложнения. Последиците от това се проявяват под формата на образуване на синдесмофити и паравертебрални осификации. Състоянието е съпроводено със силна болка и скованост на движенията.
Патологията постепенно се разпространява във всички стави. Възпалителният процес включва не само сухожилията, но и костната тъкан в областта на прикрепване на лигамента. Тази патология се локализира главно в областта на калканеуса и туберкулозата, туберкулозата на горната повърхност на пищяла и раменната кост.
Псориатичният полиартрит засяга не само ставите и близките тъкани, но и нокътните плочи. Основната проява е появата на ями или бразди по повърхността на леглото. Нокътят променя цвета си с течение на времето поради влошаване на кръвоснабдяването.
Диагностични критерии за заболяването
 Снимка на псориатичен артрит
Снимка на псориатичен артрит
Псориатичният артрит (на снимката) се характеризира с изразени клинични прояви. Въпреки това е почти невъзможно да се проследи ясна хронология. В крайна сметка всеки човек реагира различно на болестите.
Допълнителният преглед на пациента ще помогне да се потвърди диагнозата. За тази цел се използват лабораторни и инструментални методи.
Ако се подозира псориатичен артрит, диагнозата задължително включва рентгенова снимка. Може да се използва за определяне на наличието на специфични признаци на заболяването.
Рентгенологичните признаци на псориатичен полиартрит включват:
- намаляване на ставното пространство;
- признаци на остеопороза;
- наличието на множество узури;
- прояви на анкилоза на ставите и костите;
- развитие на сакроилеит;
- появата на параспинална осификация.
 Рентгеновите лъчи обаче не са единственият метод за диагностициране на заболяването. Пациентът трябва да се подложи на кръвни изследвания. Признак на възпалителния процес е увеличаването на количеството серомукоид, фибриноген, сиалови киселини и глобулини. В кръвта се наблюдава повишаване на нивото на имуноглобулините от групи A и G и се появяват циркулиращи имунни комплекси. За диференциална диагноза с ревматоиден артрит пациентът трябва да се подложи на изследване за наличие на ревматоиден фактор.
Рентгеновите лъчи обаче не са единственият метод за диагностициране на заболяването. Пациентът трябва да се подложи на кръвни изследвания. Признак на възпалителния процес е увеличаването на количеството серомукоид, фибриноген, сиалови киселини и глобулини. В кръвта се наблюдава повишаване на нивото на имуноглобулините от групи A и G и се появяват циркулиращи имунни комплекси. За диференциална диагноза с ревматоиден артрит пациентът трябва да се подложи на изследване за наличие на ревматоиден фактор.
Ако е необходимо, лекуващият лекар може да насочи пациента към ставна пункция за получаване на синовиална течност. Псориатичният полиартрит се проявява с повишено ниво на неутрофили. Вискозитетът на течността е намален, докато муциновият съсирек е разхлабен.
Консервативно лечение на заболяването
Как да се лекува псориатичен артрит? За съжаление няма лекарства, които да излекуват напълно това неприятно заболяване. Основната цел на терапията е да се подобри състоянието на пациента чрез облекчаване на симптомите и стабилизиране на патологичния процес. С помощта на интегриран подход е възможно да се предотврати по-нататъшното прогресиране на заболяването, да се предотврати развитието на усложнения и да се постигне стабилна ремисия.

Лечението на артрит включва използването на следните групи лекарства:
- НСПВС. Имат противовъзпалителен, аналгетичен и антипиретичен ефект. Помогнете за подобряване на състоянието на пациента, като премахнете основните признаци на заболяването (силна болка и възпаление). НСПВС се използват като симптоматична терапия, тъй като не повлияват хода на псориатичния полиартрит. Най-често се използват продукти на базата на диклофенак или ибупрофен. В зависимост от клиничните прояви на псориатичен полиартрит се предписва под формата на мехлем, гел, таблетки или инжекции. Необходимата форма на приложение на лекарството, дозировката и продължителността на лечението се определят от лекаря.
- Глюкокортикостероиди. Хормоналните агенти имат силно противовъзпалително и аналгетично действие. Те трябва да се приемат много внимателно поради високия риск от усложнения. Глюкокортикостероидите се предписват, когато неспецифичните противовъзпалителни средства са неефективни. В някои случаи се препоръчва вътреставно приложение на лекарството. Това ще осигури бърз и мощен терапевтичен ефект директно на мястото на възпалението. Въвеждането на хормони в ставната капсула е възможно само в болнични условия, тъй като това изисква определени знания и умения. За тази цел се използват дексаметазон и преднизолон.
- Основни противовъзпалителни лекарства. Златен стандарт в лечението на артрит с различна етиология. С тяхна помощ е възможно да се постигне ремисия в хода на заболяването, но терапевтичният ефект започва да се проявява само няколко месеца след началото на употребата. Към тази група лекарства спадат Метотрексат, Сулфасалазин, Лефлуномид, Циклоспорин – А и др.
- Биоагенти. Те имат способността да инхибират специфичен протеин - тумор некрозисфактор. Благодарение на това възпалението се елиминира на молекулярно ниво. Това са Remicade, Humira и други лекарства.

Лечението на пациент с псориатичен полиартрит, особено ако е дете, трябва да се извършва под лекарско наблюдение. Ако няма положителен резултат от терапията, специалистът ще може своевременно да коригира предписанията и да избере други лекарства.
Терапия на заболяването с помощта на физиотерапия
След облекчаване на острия възпалителен процес, тренировъчната терапия трябва да бъде включена в комплексното лечение на псориатичен артрит. Провеждането на класове е възможно само след постигане на стабилна ремисия и съгласувано с лекуващия лекар.
Специалист по физическа терапия ще ви помогне да разработите подходящ набор от упражнения. Нивото на физическа активност и необходимите движения се избират, като се вземат предвид хода на заболяването, наличието на усложнения и първоначалната подготовка на пациента.
 С помощта на тренировъчна терапия можете ефективно да се отървете от наднорменото тегло, като по този начин намалите натоварването на възпалените стави. Редовните упражнения ще укрепят лигаментния апарат и ще осигурят гъвкавост и еластичност на мускулните влакна. Облекчава болката и сутрешната скованост. Той ще увеличи или поне ще поддържа същото ниво на обхват на движение в засегнатите стави.
С помощта на тренировъчна терапия можете ефективно да се отървете от наднорменото тегло, като по този начин намалите натоварването на възпалените стави. Редовните упражнения ще укрепят лигаментния апарат и ще осигурят гъвкавост и еластичност на мускулните влакна. Облекчава болката и сутрешната скованост. Той ще увеличи или поне ще поддържа същото ниво на обхват на движение в засегнатите стави.
При псориатичен артрит комплексът от упражнения включва общоукрепващи упражнения, насочени към запазване на естествените функции на ставите. Редовните физически упражнения ще направят лечебния процес много по-успешен.
Алтернативно лечение на заболяването
Традиционните методи за лечение на псориазис артрит могат да осигурят ефективна помощ при лекарствената терапия на заболяването.
 На първо място, пациентът трябва стриктно да спазва диетата. Препоръчват се чести, но малки хранения. При разработването на дневно меню трябва да се изключат прости въглехидрати и животински мазнини. Премахнете пържени, пикантни, пушени и солени храни. В ежедневната диета трябва да присъстват млечни и зеленчукови продукти. Плодовете и зеленчуците играят важна роля, особено ябълки, боровинки, касис, офика, морски зърнастец и зелен фасул. Псориазис артрит и алкохол са несъвместими понятия. Затова трябва да избягвате алкохолните напитки. Кафето и сладките газирани напитки са забранени.
На първо място, пациентът трябва стриктно да спазва диетата. Препоръчват се чести, но малки хранения. При разработването на дневно меню трябва да се изключат прости въглехидрати и животински мазнини. Премахнете пържени, пикантни, пушени и солени храни. В ежедневната диета трябва да присъстват млечни и зеленчукови продукти. Плодовете и зеленчуците играят важна роля, особено ябълки, боровинки, касис, офика, морски зърнастец и зелен фасул. Псориазис артрит и алкохол са несъвместими понятия. Затова трябва да избягвате алкохолните напитки. Кафето и сладките газирани напитки са забранени.
Старите рецепти на основата на лечебни билки показват добри резултати:

- Тинктура от корен от репей. Нарежете прясното растение и го поставете в стъклен съд. Налейте водка, така че течността да покрие съдържанието на буркана с 2-3 см. Влеят лекарството в продължение на 3 седмици на сухо и тъмно място. Лечебната тинктура може да се използва през устата по 10-15 капки три пъти на ден 10-20 минути преди хранене или да се използва за обтриване на засегнатите стави.
- Отвара от листа от боровинка. 2 ч.ч сухи билки се заливат с 200 мл вряща вода, поставят се на огън и се оставят да заври. Продуктът трябва да се вари 15 минути и след охлаждане да се пие. Продължителността на лечението е няколко седмици и продължава до подобряване на състоянието на пациента.
- Отвара на базата на лечебни растения. Смесете в равни пропорции жълт кантарион, подбел и глухарче. 1 - 2 с.л. залейте сместа с 200 мл гореща вода, оставете и пийте два пъти на ден по 0,5 чаша.
- Инфузия на брезови пъпки. Приготвянето на продукта е много лесно. Трябва да изсипете 5 г бъбреци в чаша гореща вода и да ври 15 минути на слаб огън. Увийте контейнера и оставете продукта за 1 час. Пийте готовата напитка по 50 ml 20 - 30 минути преди хранене поне 3 - 4 пъти на ден.
Традиционните методи на лечение най-често са абсолютно безопасни, но те също трябва да бъдат съгласувани с лекуващия лекар. Това ще ви позволи бързо да подобрите състоянието на пациента и да постигнете ремисия, както и да предотвратите развитието на усложнения.