Az első antibiotikumok feltalálója egy ember, aki megváltoztatta a világot. Kétszer nyitott. Hogyan nem Oroszország lett az antibiotikumok szülőhelye? A természetes antibiotikumok eredetének története
Az antibakteriális gyógyszerek létrehozásának története nem nevezhető hosszúnak - hivatalosan egy angol fejlesztette ki azt a gyógyszert, amelyet ma antibiotikumnak hívunk. Alexander Fleming század elején. De kevesen tudják, hogy hasonló találmányt készítettek Oroszországban 70 évvel korábban. Miért nem használták, és végül ki ért el elismerést ezen a területen – mondja az AiF.ru.
Amikor a baktériumokat kezelik
Elsőként egy francia mikrobiológus és vegyész javasolta olyan baktériumok létezését, amelyek megmenthetik az emberiséget a súlyos betegségektől Louis Pasteur. Egyfajta hierarchiát feltételezett az élő mikroorganizmusok között – és hogy egyesek erősebbek lehetnek, mint mások. A tudós 40 éven át kereste az üdvösség lehetőségeit azoktól a betegségektől, amelyeket sok éven át gyógyíthatatlannak tartottak, és kísérleteket végzett az általa ismert mikrobák típusaival: termesztette, megtisztította és egymáshoz adta. Így fedezte fel, hogy a legveszélyesebb lépfene baktériumok elpusztulhatnak más mikrobák hatására. Pasteur azonban nem haladt tovább ennél a megfigyelésnél. A legsértőbb az, hogy nem is sejtette, milyen közel van a megoldáshoz. Hiszen az ember „védője” valami oly ismerősnek és sokak számára ismerősnek bizonyult... penész.
Ez a gomba, amely ma sokaknál összetett esztétikai érzéseket vált ki, az 1860-as években két orosz orvos vita tárgyává vált. Alekszej PolotebnovÉs Vjacseszlav Manasszein vitatták, hogy a zöldpenész minden gombaképződmény egyfajta „elődje” vagy sem? Alekszej az első lehetőséget támogatta, sőt biztos volt benne, hogy a földön minden mikroorganizmus tőle származik. Vjacseszlav azzal érvelt, hogy ez nem így van.
A heves verbális vitákból az orvosok áttértek az empirikus tesztekre, és két párhuzamos vizsgálatba kezdtek. A manasszein mikroorganizmusokat figyelve, növekedésüket és fejlődésüket elemezve felfedezte, hogy ahol penész nő, ott nincs más baktérium. Polotebnov, saját független tesztjeit végezve, ugyanezt fedezte fel. Az egyetlen dolog, hogy vízi környezetben penészesedett, és a kísérlet végén felfedezte, hogy a víz nem sárgult, és tiszta maradt.
A tudós elismerte, hogy vereséget szenvedett a vitában, és... új hipotézist állított fel. Úgy döntött, hogy megpróbál egy penészes alapú baktericid készítményt - egy speciális emulziót - készíteni. Polotebnov ezt a megoldást kezdte alkalmazni a betegek kezelésére - főként sebek kezelésére. Az eredmény lenyűgöző volt: a betegek sokkal gyorsabban gyógyultak, mint korábban.
Polotebnov nem hagyta titokban felfedezését, valamint minden tudományos számítását - közzétette és bemutatta a nyilvánosságnak. De ezek a valóban forradalmi kísérletek észrevétlenül maradtak – a hivatalos tudomány lomhán reagált.
A nyitott ablakok előnyeiről
Ha Alekszej Polotebnov kitartóbb lett volna, és a hivatalos orvosok egy kicsit kevésbé tehetetlenek, Oroszországot elismerték volna az antibiotikumok feltalálásának szülőhelyeként. Ám végül egy új kezelési módszer kidolgozását 70 évre felfüggesztették, mígnem a brit Alexander Fleming felvette az ügyet. A tudós fiatal korától kezdve olyan eszközt akart találni, amely elpusztítja a kórokozó baktériumokat és megmenti az emberek életét. De élete fő felfedezését véletlenül tette meg.
Fleming a staphylococcusokat tanulmányozta, de a biológusnak volt egy megkülönböztető vonása - nem szerette takarítani az íróasztalát. A tiszta és koszos üvegek hetekig elálltak egymás mellett, és néhányat elfelejtett bezárni.
Egy nap egy tudós kémcsöveket, ahol a kifejlett staphylococcusok telepeinek maradványai voltak, felügyelet nélkül hagyott néhány napig. Amikor visszatért az üveghez, látta, hogy mindegyiket benőtte a penész – nagy valószínűséggel a nyitott ablakon keresztül repültek be a spórák. Fleming nem dobta ki a romlott mintákat, hanem egy igazi tudós kíváncsiságával mikroszkóp alá helyezte őket – és elcsodálkozott. Nem volt staphylococcus, csak penész és tiszta folyadékcseppek maradtak.
Fleming kísérletezni kezdett különböző típusú penészgombákkal, szürke és fekete penészgombát növesztve közönséges zöld penészből, és más baktériumokkal „ültette be” – az eredmény elképesztő volt. Mintha „elkerítette volna” magától a káros szomszédokat, és nem engedte volna elszaporodni.
Ő volt az első, aki figyelt a gombakolónia mellett megjelenő „nedvességre”, és azt javasolta, hogy a folyadéknak szó szerint „ölő ereje” legyen. Hosszas kutatás eredményeként a tudós rájött, hogy ez az anyag képes elpusztítani a baktériumokat, ráadásul 20-szoros vízzel hígítva sem veszíti el tulajdonságait!
A talált anyagot penicillinnek nevezte (a penészgomba nevéből Penicillium - lat.).
Ettől kezdve az antibiotikumok fejlesztése és szintézise a biológus életének fő tevékenységévé vált. Szó szerint minden érdekelte: melyik növekedési napon, milyen környezetben, milyen hőmérsékleten működik a legjobban a gomba. A vizsgálatok eredményeként kiderült, hogy a penész, bár rendkívül veszélyes a mikroorganizmusokra, ártalmatlan az állatokra. Az első ember, aki tesztelte az anyag hatását, Fleming asszisztense volt. Stuart Graddock aki arcüreggyulladásban szenvedett. Kísérletként az orrába fecskendeztek egy adag penészkivonatot, ami után a beteg állapota javult.
Fleming 1929-ben mutatta be kutatásának eredményeit a London Medical and Scientific Clubban. Meglepő módon a szörnyű világjárványok ellenére – mindössze 10 évvel korábban a spanyolnátha több millió ember életét követelte – a hivatalos orvostudományt nem nagyon érdekelte a felfedezés. Bár Flemingnek nem volt ékesszólása, és a kortársak szerint „csendes, félénk ember” volt, mégis elkezdte reklámozni a gyógyszert a tudományos világban. A tudós rendszeresen publikált cikkeket és több éven át jelentéseket készített, amelyekben megemlítette kísérleteit. És végül ennek a kitartásnak köszönhetően az orvostársak végre felfigyeltek az új szerre.
Négy generáció
Az orvostársadalom végül észrevette a gyógyszert, de új probléma merült fel: a penicillin gyorsan megsemmisült, amikor izolálták. És csak 10 évvel a felfedezés nyilvánosságra hozatala után angol tudósok segítettek Flemingnek. Howard FleuryÉs Ernst Chain. Ők találták ki a penicillin izolálásának módját, hogy meg lehessen őrizni.
Az új gyógyszer első nyílt kísérletei betegeken 1942-ben zajlottak.
A Yale Egyetem egyik adminisztrátorának 33 éves fiatal felesége Anna Miller, három gyermek édesanyja streptococcus okozta torokgyulladást kapott 4 éves fiától és megbetegedett. A betegséget gyorsan láz bonyolította, és agyhártyagyulladás kezdett kialakulni. Anna haldoklott; amikor New Jersey főkórházába szállították, streptococcus-szepszist diagnosztizáltak nála, ami akkoriban gyakorlatilag halálos ítélet volt. Anna azonnal megérkezése után megkapta az első penicillin injekciót, majd néhány órával később egy újabb injekciósorozatot. 24 órán belül a hőmérséklet stabilizálódott, majd több hetes kezelés után a nőt hazaengedték.
Megérdemelt jutalom várt a tudósokra: 1945-ben Fleming, Florey és Chain Nobel-díjat kapott munkájukért.
Hosszú ideig a penicillin volt az egyetlen gyógyszer, amely megmentette az emberek életét súlyos fertőzések során. Időnként azonban allergiát okozott, és nem mindig volt elérhető. Az orvosok pedig modernebb és olcsóbb analógok kifejlesztésére törekedtek.
A tudósok és orvosok megállapították, hogy minden antibakteriális anyag 2 csoportra osztható: bakteriosztatikusra, amikor a mikrobák életben maradnak, de nem tudnak szaporodni, és baktericid hatásúak, amikor a baktériumok elpusztulnak és kiürülnek a szervezetből. Hosszan tartó használat után a tudósok megállapították, hogy a mikrobák kezdenek alkalmazkodni és megszokni az antibiotikumokat, ezért meg kell változtatniuk a gyógyszerek összetételét. Így jelentek meg több „erős” és jó minőségű tisztított második és harmadik generációs gyógyszer.
A penicillinhez hasonlóan még ma is használják. Súlyos betegségek esetén azonban már nagyon hatékony, 4. generációs antibiotikumokat használnak, amelyek többségét mesterségesen szintetizálják. A modern gyógyszerek olyan összetevőket adnak hozzá, amelyek segítenek csökkenteni a szövődmények kockázatát: gombaellenes, allergiaellenes és így tovább.
Az antibiotikumok segítettek legyőzni a szörnyű „pestist” – a pestist, amely minden országot megrémített, a himlőt, és csökkentette a tüdőgyulladás, diftéria, agyhártyagyulladás, szepszis és gyermekbénulás okozta halálozást. Meglepő módon az egész tudományos vitákkal és néhány tisztítatlan kémcsővel kezdődött.
5 (100%) 1 szavazat
Ma posztunk hőse az antibiotikumok feltalálója. Általában nagyon érdekes megismerni azokat a felfedezéseket, amelyeknek köszönhetően az emberiség áttörést hoz a tudás és a készségek bármely területén. Ebben az esetben áttörés történt az orvostudományban és egy nagyon komoly áttörés. Pontosan ez ragadott meg, olvasd el, és lepődj meg, hogy a balesetek hogyan változtathatják meg a történelmet.

Sir Alexander Fleming a világ első antibiotikumának, a penicillinnek a feltalálójaként ismert. De a híres bakteriológus mindig is úgy gondolta, hogy az emberi életek megmentése nem lehet gazdagodás forrása. Ezért semmilyen módon nem állította a szerzőt a penicillin feltalálásában.
Ma már sok mindent ismerünk. Annak ellenére, hogy találmányuk és felfedezésük egy időben a felismerhetetlenségig megváltoztatta az életünket. Ma már természetesnek tartjuk az áramot és mindent, ami rajta működik: hűtőket, mikrohullámú sütőket, automata mosógépeket stb. Ma már nem nélkülözhetjük a számítógépeket, az okostelefonokat és az Internetet. Úgy tűnik számunkra, hogy mindez mindig is így volt. Észre sem vesszük mindezen találmányok jelentőségét, nem értékeljük a rajtuk dolgozó emberek erőfeszítéseit.
De ez a cikk nem a háztartási felszerelésekről szól, hanem az emberi életeket megmentő gyógyszerekről. Ma már megszoktuk, hogy a gyógyszertárban különféle antibiotikumokat vásárolhat. De volt idő, amikor nem léteztek. Az első világháború idején katona ezrei haltak meg nem sebekben, hanem vérhasban, tuberkulózisban, tífuszban és tüdőgyulladásban. Hiszen akkor még nem volt olyan antibiotikum, ami segíthetett volna rajtuk. Az antibiotikumok feltalálója gyökeresen megváltoztathatná ezt a helyzetet, ami nem a legjobb az emberek számára.
A huszadik század elején a magas mortalitás oka nem a betegségek, hanem a posztoperatív szövődmények és a vérmérgezés volt. Penicillin nélkül az orvosok nem tudtak segíteni a reménytelenül beteg embereken. Bár még a 19. században Louis Pasteur francia mikrobiológus azt javasolta, hogy az egyik mikroorganizmust, a baktériumokat, elpusztíthatják egy másik, gombák.
Pasteur észrevette, hogy a lépfene baktériumot más mikrobák elpusztítják. A felfedezés eredményeként nem jelent meg kész eszköz az emberiség megmentésére. De a tudósok szerte a világon, miután megismerték ezt, választ kerestek a felmerült kérdésekre: milyen mikrobák pusztítják el a baktériumokat, hogyan történik ez stb. Miközben a válasz a földi élet kezdete óta létezik.
Ez a penész. Egy bosszantó penész, amely mindig kíséri az emberiséget, a gyógyítója lett. Az 1860-as években a spórák formájában terjedő penészgomba tudományos vitát váltott ki Alekszej Polotebnij és Vjacseszlav Manasszein között.

Orosz orvosok vitatkoznak a penész természetéről. Polotebnov azt állította, hogy az összes mikroba a penészből származik. Manasszein nem értett vele egyet. Ez a vita vezetett a penészgomba gyógyító tulajdonságainak legnagyobb felfedezéséhez.
Annak bizonyítására, hogy igaza van, Manasszein elkezdte vizsgálni a zöldpenészt. És egy idő után észrevettem egy érdekes tényt: a penész közvetlen közelében nem voltak baktériumok. Innen a logikus következtetés: a penész valamilyen módon megzavarja más mikroorganizmusok fejlődését. Polotebnov ugyanerre a következtetésre jutott, amikor látta, hogy a forma melletti folyadék tiszta. Véleménye szerint ez arra utalt, hogy nincs benne baktérium.
A tudományos vitában bekövetkezett ilyen gyümölcsöző veszteség arra késztette Polotebnovot, hogy folytassa kutatását egy új céllal - a penész baktériumölő tulajdonságainak tanulmányozásával. Ennek érdekében penészes emulziót permetezett a bőrbetegségben szenvedők bőrére. Az eredmény lenyűgöző volt: az ilyen kezelésen átesett fekélyek sokkal hamarabb eltűntek, mint azok, amelyekkel nem tettek semmit. 1872-ben az orvos közzétett egy cikket, amelyben felvázolta felfedezését, és ezt a kezelési módszert ajánlotta.
Ám a tudomány szerte a világon egyszerűen nem vette észre ezt a kiadványt; a különböző országok orvosai továbbra is özönvíz előtti gyógymódokkal kezelték a betegeket, amelyek ma már összetéveszthetők a szokásos orvosi cselekményekkel: vérontás, különféle porok szárított állati maradványokból és hasonló készítmények. gondoljuk, ezeket a „gyógyszereket” már akkor használták az orvostudományban, amikor a Wright fivérek megalkották első repülő gépeiket, Einstein pedig a relativitáselméletén dolgozott. És ki tudja, talán teljesen más ember lett volna az antibiotikumok feltalálója, ha a világ szakértői egy időben odafigyelnek az orosz orvos kutatásaira.
Az antibiotikumok feltalálója – hogyan történt

A világ tudományos közössége figyelmen kívül hagyta Polotebnov felfedezését. A tudósok fél évszázadon át figyelmen kívül hagyták a penész gyógyító tulajdonságait. És csak a viharos huszadik század legelején, egy méltán boldognak mondható baleset és egy hanyag tudós számára Polotebnov tudományos elképzelése „feltámasztott”.
Alexander Fleming skót volt és az antibiotikumok feltalálója. Fiatalkori álma az volt, hogy megtalálja a módját az emberiség láthatatlan ellenségeinek - a kórokozó baktériumoknak - elpusztításának. Az egyik londoni kórház szűk helyiségében, amely a laboratóriuma volt, napi kutatásokat végzett a mikrobiológia területén. Kollégái nemegyszer megjegyezték benne az olyan fontos és hasznos tulajdonságok mellett, mint a kitartás és a munka iránti elkötelezettség, súlyos hibáját - hanyagságát. A penicillin leendő felfedezője nem tudta és nem is szerette tisztán tartani munkahelyét. A baktériumkultúrát tartalmazó tartályok több hétig is elférnek rajta. Furcsa módon ennek köszönhető, hogy Fleming szó szerint egy nagyszerű felfedezésbe botlott.
Egy napon az antibiotikumok leendő feltalálója felügyelet nélkül hagyott az asztalán egy staphylococcus-kolóniát. Amikor végül úgy döntött, néhány nappal később elkezdi a takarítást, penészgombát fedezett fel a készítmények felületén. Fleming nem szabadult meg a megromlottnak tűnő anyagtól, hanem mikroszkóppal nézte. Képzelje el meglepetését, amikor látta, hogy a kórokozó baktériumoknak nyoma sem maradt. A palackokban penészen és színtelen folyadékcseppeken kívül semmi nem volt.
Azonnali kutatást igényelt az a hipotézis, miszerint a penész elpusztítja a betegségeket okozó mikroorganizmusokat.A tudós elővett egy tápközegben nevelt gombát, és más baktériumokkal együtt egy csészébe helyezte. Az eredmény lenyűgöző volt: a penész és a mikroorganizmusok könnyű és átlátszó foltok voltak. A penész „elkerítette” magát a baktériumoktól, és megakadályozta, hogy elszaporodjanak.
Flemingnek volt egy kérdése: mi ez a folyadék, amely a penész közelében képződik? Új kísérletbe kezdett – egy nagy lombikban nőtt penészgomba megfigyelésével. Először a színe fehérről zöldre, majd feketére változott. A forma közelében lévő folyadék színe átlátszóról sárgára változott. A tudós arra a következtetésre jutott, hogy a penészből bizonyos anyagok szabadulnak fel.
- Ugyanolyan erejük van, mint a staphylococcusok ellen a rendetlen íróasztalán?
- Mi az a furcsa átlátszó anyag, ami a penész és a baktériumok között képződik?
Ezek a kérdések éjjel-nappal kísértették a skót tudóst, és a válaszok keresése arra kényszerítette, hogy folytassa a munkát és újra és újra kísérleteket végezzen.

A folyékony környezet, amelyben a penész található, még pusztítóbbnak bizonyult a baktériumok számára. Még ha 1-20 vízben is feloldjuk, teljesen elpusztítja a baktériumokat. Felfedezésének fontosságát felismerve Fleming felhagyott egyéb tanulmányaival, és teljes mértékben az általa felfedezett folyadék tanulmányozásának szentelte magát. Kutatásai során a gomba antibakteriális tulajdonságainak megnyilvánulásait tanulmányozta.
Fontos volt megtalálni azokat a paramétereket, amelyeknél ezek a tulajdonságok maximálisak lesznek:
- a növekedés melyik napján;
- milyen tápközegben;
- milyen hőmérsékleten;
A tudós megállapította, hogy a penész által kibocsátott folyadék csak a baktériumokat pusztítja el, és nem okoz semmilyen kárt az állatoknak. A kapott anyagot elnevezte, és folyékony penicillint tanulmányozott.
1929-ben Fleming nyilvánosan beszélt a London Medical Research Clubban egy új, talált és tanulmányozott gyógyszerről. És ismét, az antibiotikumok feltalálójának egy nagyon fontos üzenetét gyakorlatilag figyelmen kívül hagyták – akárcsak egykor Polotebnov orvosi cikkét. Egy skót azonban, teljes összhangban népe temperamentumával? sokkal makacsabbnak bizonyult, mint az orosz orvos. Az antibiotikumok feltalálója, Fleming minden konferencián, beszéden, kongresszuson és az orvosi fényesek találkozóján folyamatosan beszélt a kórokozó baktériumok elpusztítására felfedezett eszközökről. De a tudósnak egy másik nagyon fontos feladattal kellett szembenéznie - valamilyen módon fel kellett venni a tiszta penicillint a keverékből, miközben megőrizte integritását.

Több mint egy évig tartott a penicillin izolálása. Fleming és asszisztensei sok kísérletet végeztek. De a penicillin idegen környezetben megsemmisült. Végül világossá vált, hogy a mikrobiológia nem tudja megoldani ezt a problémát a kémia segítsége nélkül.
Fleming penicillinről szóló első nyilatkozata után 10 évbe telt, mire a csodálatos gyógyszerről szóló információ eljutott az amerikai kontinensre. A skót tudós felfedezése két angolt érdekelt, akik Amerikában telepedtek le. Ez Howard Fleury, az egyik oxfordi intézet patológiaprofesszora és kollégája, Ernst Chain biokémikus volt. Témát kerestek a közös kutatáshoz. 1939-ben megtalálták. Tudományos munkájuk témája a penicillin izolálásának problémája volt.
A második világháború az eredményül kapott antibiotikum tesztelésének széles területévé vált. 1942-ben először, de nem utoljára meningitisben halt meg a penicillin. Ez a tény, miután a nagyközönség számára ismertté vált, nagy benyomást tett az utóbbira. Az orvosok is hasonló benyomást keltettek. De soha nem lehetett megszervezni a penicillin tömegtermelését Angliában, ezért 1943-ban megnyitották Amerikában. Ugyanebben az évben az amerikai kormánytól megrendelés érkezett 120 millió egységnyi gyógyszerre.
Fleur, Chain és Fleming Nobel-díjat kapott áttörést jelentő felfedezésükért 1945-ben. Az antibiotikumok feltalálóját, Fleminget több tucat alkalommal jutalmazták különféle tudományos címekkel és díjakkal. Lovagi kitüntetést, 25 tiszteletbeli oklevelet, 26 érmet, 18 díjat, 13 kitüntetést és tiszteletbeli tagságot kapott 89 tudományos akadémiában és tudományos társaságban. Örökre megmaradt az emberiség emlékezetében, és sírján ma a bolygó minden emberének hála felirata látható - "Alexander Fleming - a penicillin feltalálója".
Az antibiotikumok nemzetközi találmány

Különböző országok tudósai olyan gyógyszert kerestek, amellyel leküzdhetik a káros baktériumokat. Ez a keresés azóta folyik, hogy az emberek mikroszkóp alatt látták őket, és először értesültek létezésükről. Egy ilyen gyógyszer iránti különleges igény a második világháború elején merült fel. A Szovjetunió tudósai is dolgoztak ezen a problémán.
1942-ben Zinaida Ermolyeva professzornak sikerült elkülönítenie a penicillint egy moszkvai bombaóvóhely faláról nyert penészgombából. 1944-ben egy sor kísérleti tanulmány elvégzése után a kapott gyógyszert a szovjet hadsereg súlyosan megsebesült katonáin tesztelte. Penicillinje a helyszíni orvosok erőteljes fegyverévé és a Nagy Honvédő Háború csatáiban megsebesült katona gyógyító anyagává vált. Ugyanebben az évben, miután Ermolyeva a Szovjetunióban tesztelte a penicillint, megindult a tömeggyártás.
Az antibiotikumok nem csak a penicillin, hanem a gyógyszerek széles skálája. Gause, aki 1942-ben gramicidint kapott, egy antibiotikum létrehozásán dolgozott. És Waxman, egy ukrán származású amerikai is, aki 1944-ben izolálta a sztreptomicint.
A cikkben említett tudósok mindegyike új, egészséges időt adott a világnak, az antibiotikumok idejét. Most nem fenyeget az a veszély, hogy sok, korábban gyógyíthatatlan betegség miatt meghalunk. A gyógymódot ma már ismerjük, minden gyógyszertárban beszerezhető. A legérdekesebb ebben a történetben (természetesen Fleming piszkos asztalán kívül), hogy senkinek sem adtak ki szabadalmat a penicillinre. Az antibiotikumok egyetlen feltalálója sem akart emberéletek megmentéséből profitálni.
Nézze meg a Penicillin Race című filmet arról, hogyan zajlottak ezek a történelmi események:
Ma már sokan nem is gondolják, hogy az antibiotikumok feltalálója sok élet megmentője. De a közelmúltban a legtöbb betegség és seb nagyon hosszú és gyakran sikertelen kezelést okozhat. A betegek 30%-a egyszerű tüdőgyulladásban halt meg. Ma már csak a tüdőgyulladás eseteinek 1%-ában lehetséges a halál. Ez pedig az antibiotikumoknak köszönhetően vált lehetségessé.
Mikor és kinek köszönhetően jelentek meg ezek a gyógyszerek a gyógyszertárakban?
A találmány első lépései
Ma már széles körben ismert, hogy melyik évszázadban találták fel az antibiotikumokat. Az sem kérdés, hogy ki találta ki őket. Azonban, mint az antibiotikumok esetében, itt is csak annak a nevét ismerjük, aki a legközelebb került a felfedezéshez és tette azt. Általában nagyszámú tudós dolgozik különböző országokban egy problémán.
A gyógyszer feltalálása felé tett első lépés az antibiózis felfedezése volt – egyes mikroorganizmusok mások általi elpusztítása.
Az Orosz Birodalom orvosai Manasszein és Polotebnov a penész tulajdonságait tanulmányozták. Munkájuk egyik következtetése az volt, hogy kijelentették, hogy a penész képes megbirkózni a különböző baktériumokkal. A bőrbetegségek kezelésére penészes alapú gyógyszereket használtak.
Aztán az orosz tudós, Mechnikov észrevette, hogy a fermentált tejtermékekben lévő baktériumok jótékony hatással vannak az emésztőrendszerre.
Az új gyógyszer felfedezéséhez egy Duchenne nevű francia orvos állt a legközelebb. Észrevette, hogy az arabok penészgombát használnak a lovak hátán lévő sebek kezelésére. Az orvos penészmintákat vett, kísérleteket végzett a tengerimalacok bélfertőzések kezelésére, és pozitív eredményeket kapott. Az általa írt dolgozat nem kapott visszhangot az akkori tudományos közösségben.

Ez az antibiotikumok feltalálása felé vezető út rövid története. Valójában sok ókori nép tisztában volt azzal, hogy a penész pozitív hatással van a sebgyógyulásra. A szükséges módszerek és technológia hiánya azonban lehetetlenné tette akkoriban a tiszta gyógyszer megjelenését. Az első antibiotikum csak a XX. században jelent meg.
Az antibiotikumok közvetlen felfedezése
Az antibiotikumok feltalálása sok szempontból a véletlen és a véletlen eredménye volt. Hasonló dolgokat azonban sok más felfedezésről is el lehet mondani.
Alexander Fleming a bakteriális fertőzéseket tanulmányozta. Ez a munka különösen az első világháború idején vált aktuálissá. A haditechnika fejlődése több áldozathoz vezetett. A sebek elfertőződtek, ami amputációhoz és halálhoz vezetett. Fleming volt az, aki azonosította a fertőzések kórokozóját - a streptococcust. Azt is bebizonyította, hogy a hagyományos antiszeptikumok az orvostudományban nem képesek teljesen elpusztítani a bakteriális fertőzést.
Egyértelmű válasz van arra a kérdésre, hogy melyik évben találták fel az antibiotikumot. Ezt azonban 2 fontos felfedezés előzte meg.
1922-ben Fleming felfedezte a lizozimot, nyálunk egyik összetevőjét, amely képes elpusztítani a baktériumokat. Kutatásai során a tudós egy Petri-csészébe adta a nyálát, amelyben baktériumokat oltottak be.
1928-ban Fleming staphylococcusokat oltott be Petri-csészékbe, és hosszú időre otthagyta. Véletlenül penészszemcsék kerültek a terménybe. Amikor a tudós egy idő után visszatért a kimagozott staphylococcus baktériumokkal való munkához, felfedezte, hogy a penész elszaporodott, és elpusztította a baktériumokat. Ezt a hatást nem maga a forma, hanem az élete során keletkezett átlátszó folyadék váltotta ki. A tudós ezt az anyagot penicillinnek nevezte a penészgombák (Penicillium) tiszteletére.
Ezután a tudós folytatta a penicillin kutatását. Megállapította, hogy az anyag hatékonyan hat a baktériumokra, amelyeket ma gram-pozitívnak neveznek. Ugyanakkor képes elpusztítani a gonorrhoea kórokozóját is, bár Gram-negatív mikroorganizmus.
A kutatás sok éven át folytatódott. A tudós azonban nem rendelkezett a tiszta anyag előállításához szükséges kémiai ismeretekkel. Csak az izolált tiszta anyagot lehetett orvosi célokra felhasználni. A kísérletek 1940-ig folytatódtak. Idén Flory és Chain tudósok elkezdték a penicillin kutatását. Sikerült izolálni az anyagot, és a klinikai vizsgálatok megkezdésére alkalmas gyógyszert szerezni. Az emberi kezelés első sikeres eredményeit 1941-ben érték el. Ugyanezt az évet tekintik az antibiotikumok bevezetésének dátumának.
Az antibiotikumok felfedezésének története meglehetősen hosszú. És csak a második világháború alatt vált lehetővé tömeggyártásának lehetősége. Fleming brit tudós volt, de Nagy-Britanniában akkoriban a katonai műveletek miatt nem lehetett gyógyszert előállítani. Ezért a gyógyszer első mintáit az Amerikai Egyesült Államokban adták ki. A gyógyszer egy részét az ország belső szükségleteire használták fel, másik részét Európába küldték, a harcok epicentrumába, hogy megmentsék a sebesült katonákat.
A háború befejezése után, 1945-ben Fleming, valamint utódai Howard Florey és Ernst Chain Nobel-díjat kapott az orvostudomány és a fiziológia terén végzett szolgálataiért.

Sok más felfedezéshez hasonlóan a „ki találta fel az antibiotikumot” kérdésére is nehéz válaszolni. Ez sok tudós együttműködésének az eredménye. Mindegyikük szükségszerűen hozzájárult a gyógyszerkutatás folyamatához, amely nélkül nehéz elképzelni a modern orvoslást.
Jelen találmány jelentősége
Nehéz vitatkozni azzal, hogy a penicillin felfedezése és az antibiotikumok feltalálása a 20. század egyik legfontosabb eseménye. Tömeggyártása új mérföldkövet nyitott az orvostudomány történetében. Nem is olyan sok évvel ezelőtt a közönséges tüdőgyulladás végzetes volt. Miután Fleming feltalálta az antibiotikumot, sok betegség már nem volt halálos ítélet.
Az antibiotikumok és a második világháború története szorosan összefügg. Ezeknek a gyógyszereknek köszönhetően sok katona halálát sikerült megelőzni. A megsebesülést követően sokukban súlyos fertőző betegségek alakultak ki, amelyek halálhoz vagy végtagok amputációjához vezethetnek. Az új gyógyszerek jelentősen felgyorsították kezelésüket és minimalizálták az emberi veszteségeket.
Az orvostudomány forradalma után egyesek arra számítottak, hogy a baktériumok teljesen és örökre elpusztulhatnak. A modern antibiotikumok feltalálója azonban maga is tudott a baktériumok sajátosságáról - a változó körülményekhez való alkalmazkodás fenomenális képességéről. Jelenleg az orvostudománynak vannak mechanizmusai a mikroorganizmusok elleni küzdelemre, de megvannak a maguk módjai a gyógyszerek elleni védekezésre is. Ezért nem lehet őket teljesen elpusztítani (legalábbis egyelőre), sőt folyamatosan változnak, új típusú baktériumok jelennek meg.
Az ellenállás problémája
A baktériumok az első élőlények a bolygón, és több ezer év alatt olyan mechanizmusokat fejlesztettek ki, amelyek segítik a túlélésüket. A penicillin felfedezése után ismertté vált a baktériumok ahhoz való alkalmazkodási és mutációs képessége. Ebben az esetben az antibiotikum használhatatlanná válik.
A baktériumok meglehetősen gyorsan szaporodnak, és minden genetikai információt továbbítanak a következő kolóniának. Így a baktériumok következő generációjának „önvédelmi” mechanizmusa lesz a gyógyszer ellen. Például a meticillin nevű antibiotikumot 1960-ban találták fel. A vele szembeni ellenállás első eseteit 1962-ben jelentették. Abban az időben a meticillint felírt betegségek 2%-a volt kezelhetetlen. 1995-re a klinikai esetek 22%-ában hatástalanná vált, 20 évvel később pedig a baktériumok az esetek 63%-ában rezisztensek voltak. Az első antibiotikumot 1941-ben szerezték be, és 1948-ban megjelentek a rezisztens baktériumok. Jellemzően a gyógyszerrezisztencia először néhány évvel a gyógyszer forgalomba hozatala után jelentkezik. Ezért jelennek meg rendszeresen új gyógyszerek.
Az „önvédelem” természetes mechanizmusa mellett a baktériumok rezisztenssé válnak a gyógyszerekkel szemben, mivel maguk az emberek helytelenül használják az antibiotikumokat. Az okok, amelyek miatt ezek a gyógyszerek kevésbé hatékonyak:
- Antibiotikumok önálló felírása. Sokan nem ismerik ezeknek a gyógyszereknek a valódi célját, és kisebb betegségekre szedik őket. Az is előfordul, hogy az orvos egyszer felírt egyfajta gyógyszert, most pedig a beteg betegen is ugyanazt a gyógyszert szedi.
- A kezelési folyamat be nem tartása. A beteg gyakran abbahagyja a gyógyszer szedését, amikor jobban érzi magát. De a baktériumok teljes elpusztításához a tablettákat az utasításokban megadott ideig kell bevenni.
- Antibiotikum tartalom élelmiszerekben. Az antibiotikumok felfedezése számos betegség gyógyítását tette lehetővé. Manapság ezeket a gyógyszereket széles körben használják a gazdálkodók az állatállomány kezelésére és a növényeket elpusztító kártevők elpusztítására. Így az antibiotikum a hús- és növényi kultúrákba kerül.
Előnyök és hátrányok
Egyértelműen kijelenthetjük, hogy a modern antibiotikumok feltalálása szükséges volt, és sok ember életét megmenthette. Azonban, mint minden találmánynak, ezeknek a gyógyszereknek is vannak pozitív és negatív oldalai.
Az antibiotikumok létrehozásának pozitív oldala:
- a korábban végzetesnek tekintett betegségek sokszor kisebb valószínűséggel végződnek halállal;
- amikor ezeket a gyógyszereket feltalálták, az emberek várható élettartama megnőtt (egyes országokban és régiókban 2-3-szorosára);
- az újszülöttek és a csecsemők hatszor ritkábban halnak meg;
- a nők szülés utáni halálozási aránya 8-szorosára csökkent;
- csökkent a járványok és az általuk érintettek száma.
Az első antibiotikum gyógyszer felfedezése után ennek a felfedezésnek a negatív oldala is ismertté vált. A penicillin alapú gyógyszer megalkotásának idején voltak olyan baktériumok, amelyek rezisztensek voltak vele szemben. Ezért a tudósoknak számos más típusú gyógyszert kellett létrehozniuk. A mikroorganizmusok azonban fokozatosan rezisztenciát fejlesztettek ki az „agresszorral” szemben. Emiatt egyre több új gyógyszer létrehozására van szükség, amelyek képesek elpusztítani a mutált kórokozókat. Így évről évre megjelennek új típusú antibiotikumok és új típusú, azokkal szemben rezisztens baktériumok. Egyes kutatók szerint jelenleg a fertőző betegségek kórokozóinak körülbelül egytizede rezisztens az antibakteriális gyógyszerekkel szemben.
Egyes mikroorganizmusok azon képessége, hogy elnyomják mások életét ( antibiózis) volt először telepítve I. I. Mecsnyikov, aki ennek a tulajdonságnak a gyógyászati célú felhasználását javasolta: elsősorban tejsav colit használt, amelyet joghurttal javasolt beadni, hogy elnyomja a belekben lévő káros rothadó baktériumok aktivitását.
BAN BEN 1868-1871 V. A. Manassein és A. G. Polotebnov rámutatott arra, hogy a zöldpenész képes elnyomni a különféle patogén baktériumok szaporodását, és sikeresen alkalmazta fertőzött sebek és fekélyek kezelésére.
Az antibiotikumok vizsgálatában nagy jelentőséggel bírtak N. A. Krasilnikov, A. I. Korenyako, M. I. Nakhimovskaya és D. M. Novogrudsky tanulmányai, akik megállapították a különböző antibiotikumokat termelő gombák talajban való széles körű elterjedését.
BAN BEN 1940 módszereket dolgoztak ki a kezelésre és a tenyészfolyadékból tiszta antibiotikus anyagok előállítására. Ezen antibiotikus anyagok közül sok nagyon hatékonynak bizonyult számos fertőző betegség kezelésében.
Az alábbi antibiotikumok a legnagyobb jelentőséggel bírnak az orvosi gyakorlatban:
Penicillin,
Sztreptomicin,
Levomycetin,
Szintomycin,
tetraciklinek,
Albomicin,
Gramicidin S,
Mitserin et al.
Számos antibiotikum kémiai természete ma már ismert, ami lehetővé teszi ezen antibiotikumok nem csak természetes termékekből történő előállítását, hanem szintetikus úton is.
Az antibiotikumok, amelyek képesek elnyomni a patogén mikrobák fejlődését a szervezetben, ugyanakkor alacsony toxikusak az emberi szervezet számára. Azáltal, hogy késleltetik a kórokozó mikrobák fejlődését a szervezetben, elősegítik a szervezet védő tulajdonságainak erősítését és a beteg gyógyulásának felgyorsítását. Éppen ezért a különböző fertőző betegségek kezeléséhez szükséges az antibiotikum megfelelő megválasztása. Bizonyos esetekben antibiotikumok kombinációját használhatja, vagy komplex kezelést végezhet antibiotikumokkal, szulfonamidokkal és más gyógyszerekkel.
Penicillin
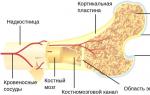
Penicillin- a Penicillium penész által termelt anyag, amikor folyékony tápközegen nő. Először A. Fleming angol tudós szerezte meg 1928-ban. A Szovjetunióban a penicillint Z. V. Ermolyeva szerezte 1942-ben. A penicillin előállításához a penészgombát speciális táptalajba vetik, ahol a penicillin felhalmozódik szaporodása során. A Penicillium optimális növekedési hőmérséklete 24-26°. A penicillin maximális felhalmozódása 5-6 nap elteltével következik be, és intenzív oxigén hozzáféréssel (levegőztetés) gyorsabban. A tápfolyadékot szűrjük és speciális feldolgozásnak és vegyi tisztításnak vetjük alá. Az eredmény egy tisztított gyógyszer kristályos por formájában. Folyékony formában a penicillin instabil, por formájában stabilabb, különösen 4-10 °C hőmérsékleten. A por gyorsan és teljesen feloldódik desztillált vízben vagy sóoldatban.A penicillin képes gátolni számos kórokozó mikroba - staphylococcusok, streptococcusok, gonococcusok, anaerob bacillusok, szifilisz spirocheták - reprodukcióját a szervezetben. A penicillinnek nincs hatása a tífuszra, a vérhasra, a brucellára és a tuberkulózisbacilusokra. A penicillint széles körben alkalmazzák gennyes folyamatok, szeptikus betegségek, tüdőgyulladás, gonorrhoea, cerebrospinalis meningitis, szifilisz és anaerob fertőzések kezelésére.
A legtöbb szintetikus vegyszerrel ellentétben a penicillin enyhén mérgező az emberre, és nagy adagokban is beadható. A penicillint általában intramuszkulárisan adják be, mivel szájon keresztül történő beadás esetén a gyomor- és bélnedv gyorsan elpusztítja.
A szervezetben a penicillin gyorsan ürül a vesén keresztül, ezért intramuszkuláris injekcióként 3-4 óránként írják fel. A beadott penicillin mennyiségét akcióegységben (AU) számítják ki. Egy egység penicillinnek azt a mennyiséget kell érteni, amely teljesen gátolja a Staphylococcus aureus növekedését 50 ml húslevesben. A hazai ipar által gyártott penicillin készítmények 200 000-500 000 egység penicillint tartalmaznak egy palackban.
A penicillin szervezetben való hatásának meghosszabbítása érdekében számos új gyógyszert állítottak elő, amelyek penicillint tartalmaznak más anyagokkal kombinálva, amelyek elősegítik a penicillin lassú felszívódását és még lassabban a vesén keresztüli kiválasztódását a szervezetből (novocillin, ecmopenicillin, bicillin 1). , 2, 3 stb.). Ezen gyógyszerek egy része szájon át is bevehető, mivel a gyomor- és bélnedv nem pusztítja el őket. Ilyen gyógyszerek közé tartozik például a fenoxi-metil-penicillin; ez utóbbi tabletta formájában kapható orális adagolásra.
Jelenleg új penicillinkészítmények nagy csoportját – félszintetikus penicillinek – szerezték be. Ezek a gyógyszerek 6-amino-penicillinsavon alapulnak, amely a penicillin magját képezi, amelyhez kémiailag különféle gyökök kapcsolódnak. Az új penicillinek (meticillin, oxacillin stb.) a benzilpenicillinre rezisztens mikroorganizmusokra hatnak.
A legtöbb antibiotikumot a sugárzó gombák - actinomycetes - termelik. Ezen antibiotikumok közül a streptomycin, chloromycetin (chloromycetin), biomycin (aureomycin), terramicin, tetraciklin, colimicium, mycerin stb.
Sztreptomicin
Sztreptomicin- az Actinomyces globisporus streptomycini sugárzó gomba által termelt anyag. Képes meggátolni számos Gram-negatív és Gram-pozitív baktérium, valamint a tuberkulózis bacillusok szaporodását. A sztreptomicin hátránya, hogy a mikrobák gyorsan megszokják, és ellenállóvá válnak a hatásával szemben. A sztreptomicin aktivitását Escherichia colin (Bact. coli) tesztelik. A sztreptomicin gyakorlati alkalmazást nyert a tuberkulózis bizonyos formáinak, különösen a tuberkulózisos agyhártyagyulladás, a tularémia kezelésében, valamint a sebészeti gyakorlatban is.Chloromycetin
Chloromycetin 1947-ben az aktinomyceták tenyészfolyadékából nyerték. 1949-ben a tudósok szintetizáltak egy hasonló gyógyszert, a kloramfenikolt. A Levomycetin kristályos por, nagyon stabil mind száraz állapotban, mind oldatokban. A kloramfenikol oldatokat 5 órán át forraljuk. A Levomycetin számos gram-pozitív és gram-negatív baktérium, valamint a rickettsia ellen aktív. A kloramfenikolt szájon át vegye be. A Levomycetin a következő betegségek kezelésére javasolt: tífusz és paratífusz, tífusz, brucellózis, szamárköhögés, vérhas és Gram-negatív baktériumok okozta műtéti fertőzések.A kloramfenikol mellett egy másik szintetikus gyógyszert is széles körben használnak - a syntomycint, amely nyers kloramfenikol. Hatásában a synthomycin hasonló a kloramfenikolhoz; a kloramfenikolnál kétszer nagyobb adagban írják fel.
Tetraciklinek
Ezek közé tartozik a klórtetraciklin (aureomicin, biomicin), oxitetraciklin (terramicin) és tetraciklin. A klórtetraciklint az Actinomyces aureofaciens gomba tenyészfolyadékából nyerik, széles hatásspektrummal rendelkezik a legtöbb Gram-pozitív és Gram-negatív baktérium, protozoa, rickettsia és néhány nagy vírus ellen (ornithosis), szájon át szedve jól felszívódik és diffundál. a szövetekbe. Dizentéria, brucellózis, rickettsiosis, szifilisz, ornithosis és más fertőző betegségek kezelésére használják. Az oxitetraciklin és a tetraciklin tulajdonságaikban a klórtetraciklinre és a hozzá közel állókra hasonlít a mikrobára kifejtett hatásmechanizmusukban.Neomicinek
Neomicinek- Actinomycetes tenyészfolyadékából nyert antibiotikumok csoportja, amely számos Gram-negatív és Gram-pozitív baktérium ellen aktív, beleértve a mikobaktériumokat is. Aktivitásuk nem csökken vérfehérjék vagy enzimek jelenlétében. A gyógyszerek rosszul szívódnak fel a gyomor-bél traktusból, és viszonylag csekély toxicitásuk van. Főleg más antibiotikumokkal szemben rezisztens staphylococcusok által okozott sebészeti és bőrfertőzések helyi kezelésére használják.A neomicinek csoportjába tartoznak a szovjet mycerin és kolimicin gyógyszerek, amelyeket széles körben alkalmaznak Escherichia coli vagy más antibiotikumokkal szemben rezisztens staphylococcusok által okozott colienteritis kezelésére gyermekeknél.
Nysztasztin
Nystatin- antibiotikum, amely nem baktériumok, hanem gombák ellen hatásos. Vízben rosszul oldódik, ezért parenterálisan nem alkalmazható, hanem szájon át, tabletta vagy helyileg kenőcs formájában kell alkalmazni.A nystatin gyakran szerepel a tablettákban egy másik antibiotikummal - tetraciklinnel - a candidiasis megelőzésére, mint a tetraciklin hosszú távú használatának szövődményeként.
A bakteriális eredetű antibiotikumok közül a gramicidinnek van nagyobb jelentősége.
Gramicidin
Gramicidin- a talaj spórabacillus B. brevis tenyészetéből nyert anyag. A gyógyszer azért kapta a nevét, mert gátolja a túlnyomórészt gram-pozitív baktériumok növekedését. 1942-ben a Szovjetunió tudósai felfedezték a gramicidin C (szovjet gramicidin) nevű antibiotikumot. Széles körű hatást fejt ki, gátolja a baktériumok szaporodását. A Gramicidin S-t vizes-alkoholos, alkoholos és olajos oldatok formájában csak gennyes és fekélyes folyamatok helyi kezelésére használják.Az állati eredetű antibiotikumok szintén nagy érdeklődésre tartanak számot.
BAN BEN 1887 N.F. Gamaleya rámutatott az állati szövetek antibakteriális hatására. Aztán 1893-ban O. O. Uspensky bebizonyította a májkivonatok baktericid hatását lépfene bacilusok, takonykór, staphylococcusok és más mikrobák ellen.Az állati eredetű antibiotikumok közül a következőket használják.
1. Lizozim- állati és emberi sejtek által termelt anyag. Először P. N. Lascsenkov fedezte fel 1909-ben egy csirke tojás fehérjében. A lizozim könnyben, nyálkahártya-váladékban, májban, lépben, vesében és szérumban található. Képes mind az élő, mind az elhalt mikrobák feloldására. A tisztított lizozimot Z. V. Ermolyeva és I. S. Buyanovskaya használta a klinikai, ipari és mezőgazdasági gyakorlatban. A lizozim alkalmazása hatással van a fül-, torok-, orr- és szembetegségekre, valamint az influenza utáni szövődményekre.
2. Ekmolin halszövetből nyerik, biológiailag aktív tífusz- és vérhasbacilusok, staphylococcusok és streptococcusok ellen, valamint az influenzavírus ellen is hat. Az Ecmolin fokozza a penicillin és a sztreptomicin hatását. Pozitív eredményekről számoltak be az ecmolin és a sztreptomicin együttes alkalmazása az akut és krónikus vérhas kezelésére, valamint az ecmolin és a penicillinnel a coccalis fertőzések kezelésére és megelőzésére.
3. Fitoncidek- növények által kiválasztott anyagok. B. P. Tokin szovjet kutató fedezte fel 1928-ban. Ezek az anyagok antimikrobiális hatást fejtenek ki számos mikroorganizmusra, beleértve a protozoonokat is. A legaktívabb fitoncideket a hagyma és a fokhagyma termeli. Ha néhány percig hagymát rág, a szájüreg gyorsan megtisztul a baktériumoktól. A fitoncidokat a fertőzött sebek helyi kezelésére használják. Az antibiotikumok rendkívül széles körben elterjedtek az orvosi gyakorlatban, és hozzájárultak a különféle fertőző betegségek (gennyes folyamatok, agyhártyagyulladás, anaerob fertőzés, tífusz és tífusz, tuberkulózis, gyermekkori fertőzések stb.) miatti halálozások számának meredek csökkenéséhez.
Azonban néhány mellékhatást és nemkívánatos hatást is jelezni kell.
Ha az antibiotikumokat helytelenül használják (kis dózisok, rövid távú kezelés), akkor megjelenhetnek a kórokozó mikrobák ezen antibiotikummal szemben rezisztens formái. Ennek eredményeként az orvosi gyakorlat számára nagy jelentőséggel bír a fertőző betegség kórokozójának egyik vagy másik antibiotikummal szembeni érzékenységének meghatározása.
Az izolált mikrobák antibiotikumokkal szembeni érzékenységét kétféleképpen lehet meghatározni
1) sorozatos hígítási módszer2) diffúziós módszer.
Első a módszer bonyolultabbés a következőkből áll: az antibiotikum többszörös hígítását egy sor kémcsőbe öntjük 2 ml húslevessel, majd minden kémcsőbe 0,2 ml (18 órán át érlelt) tesztmikroba táptalajtenyészetet oltunk be; A csöveket 16-18 órára termosztátba helyezzük. Az utolsó kémcső, ahol nincs mikrobák növekedése, meghatározza a mikroba adott antibiotikumra való érzékenységének mértékét.
Egy egyszerűbb módszer a diffúziós módszer. Erre a célra a laboratóriumokban speciális szűrőpapír korongok állnak rendelkezésre, amelyeket különféle antibiotikumok oldataiba áztatnak. Az izolált tenyészetet Petri-csészére oltjuk hús-pepton-agarral. Helyezze ezeket a korongokat a magozott felületre.
A csészéket 24-48 órára termosztátba helyezik, majd az eredményt feljegyzik.
Az antibiotikumok használatának egyéb szövődményei közé tartozik a csökkent immunológiai reaktivitás. Ebben az esetben a betegség néha visszaesik, például tífusz esetén.
Ha az antibiotikumokat túl hosszú ideig és nagy dózisokban szedik, gyakran figyelhetők meg toxikus hatások. Egyes betegeknél az egyik vagy másik antibiotikum bevétele allergiás reakciót vált ki bőrkiütések, hányás stb. formájában.
Egyes esetekben a biomicin, kloramfenikol, synthomycin hosszú távú alkalmazása következtében lehetséges a normál emberi mikroflóra elnyomása, ami a szájüreg vagy a belek nyálkahártyáján élő opportunista mikrobák aktiválódásához vezet: enterococcus, élesztőszerű mikroorganizmusok stb. Ez a flóra legyengült szervezetben különféle betegségeket okozhat (candidiasis stb.). Mindez azt jelzi, hogy az egészségügyi dolgozóknak antibiotikumokat kell alkalmazniuk, szigorúan betartva a meglévő irányelveket és utasításokat, gondosan figyelemmel kell kísérniük a beteg állapotát, és szükség esetén abba kell hagyniuk az antibiotikumokkal való kezelést, vagy cserélniük kell ezt a gyógyszert.
A felsorolt szövődmények nem csökkentik az antibiotikumok, mint terápiás gyógyszerek értékét. Az antibiotikumoknak köszönhetően az egészségügyi szolgáltatók ma már specifikus gyógyszerekkel rendelkeznek a legtöbb fertőző betegség kezelésére.
Az antibiotikumok a baktericid gyógyszerek hatalmas csoportja, amelyek mindegyikét saját hatásspektruma, használati javallatok és bizonyos következmények jelenléte jellemzi.
Az antibiotikumok olyan anyagok, amelyek gátolhatják a mikroorganizmusok növekedését vagy elpusztíthatják azokat. A GOST meghatározása szerint az antibiotikumok közé tartoznak a növényi, állati vagy mikrobiális eredetű anyagok. Jelenleg ez a meghatározás kissé elavult, mivel rengeteg szintetikus kábítószert hoztak létre, de a természetes antibiotikumok prototípusként szolgáltak létrehozásukhoz.

Az antimikrobiális gyógyszerek története 1928-ban kezdődik, amikor A. Fleming először fedezte fel penicillin. Ezt az anyagot felfedezték, és nem hozták létre, mivel mindig is létezett a természetben. Az élő természetben a Penicillium nemzetség mikroszkopikus gombái termelik, megvédve magukat más mikroorganizmusoktól.

Kevesebb mint 100 év alatt több mint száz különféle antibakteriális gyógyszert hoztak létre. Némelyikük már elavult, és nem használják a kezelésben, néhányat pedig még csak bevezetnek a klinikai gyakorlatba.

Hogyan hatnak az antibiotikumok?
Javasoljuk elolvasni:
Az összes antibakteriális gyógyszer két nagy csoportra osztható a mikroorganizmusokra gyakorolt hatásuk szerint:
- bakteriális– közvetlenül okozzák a mikrobák pusztulását;
- bakteriosztatikus– megakadályozza a mikroorganizmusok elszaporodását. A szaporodásra és szaporodásra képtelen baktériumokat a beteg ember immunrendszere elpusztítja.
Az antibiotikumok sokféleképpen fejtik ki hatásukat: néhányuk megzavarja a mikrobiális nukleinsavak szintézisét; mások megzavarják a baktériumsejtfalak szintézisét, mások megzavarják a fehérjeszintézist, mások pedig blokkolják a légúti enzimek működését.

Antibiotikum csoportok
Ennek a gyógyszercsoportnak a sokfélesége ellenére mindegyik több fő típusba sorolható. Ez a besorolás a kémiai szerkezeten alapul - az azonos csoportba tartozó gyógyszerek hasonló kémiai képletűek, és bizonyos molekuláris fragmentumok jelenlétében vagy hiányában különböznek egymástól.
Az antibiotikumok osztályozása magában foglalja a csoportok jelenlétét:
- Penicillin származékok. Ez magában foglalja az összes gyógyszert, amelyet a legelső antibiotikum alapján hoztak létre. Ebben a csoportban a penicillin gyógyszerek következő alcsoportjait vagy generációit különböztetjük meg:
- Természetes benzilpenicillin, amelyet gombák szintetizálnak, és félszintetikus gyógyszerek: meticillin, nafcillin.
- Szintetikus drogok: karbpenicillin és ticarcillin, amelyek szélesebb hatásspektrummal rendelkeznek.
- Mecillam és azlocillin, amelyek még szélesebb hatásspektrummal rendelkeznek.
- Cefalosporinok- A penicillinek legközelebbi rokonai. A csoport legelső antibiotikumát, a cefazolin C-t a Cephalosporium nemzetséghez tartozó gombák termelik. Az ebbe a csoportba tartozó legtöbb gyógyszer baktericid hatású, azaz elpusztítja a mikroorganizmusokat. A cefalosporinoknak több generációja létezik:
- I generáció: cefazolin, cefalexin, cefradin stb.
- II generáció: cefszulodin, cefamandol, cefuroxim.
- III generáció: cefotaxim, ceftazidim, cefodizim.
- IV generáció: cefpirom.
- V generáció: ceftolozan, ceftopibrol.
A különböző csoportok közötti különbségek főként a hatékonyságukban mutatkoznak – a későbbi generációk nagyobb hatásspektrummal rendelkeznek és hatékonyabbak. Az 1. és 2. generációs cefalosporinokat ma már rendkívül ritkán alkalmazzák a klinikai gyakorlatban, többségüket nem is állítják elő.
- – összetett kémiai szerkezetű gyógyszerek, amelyek bakteriosztatikus hatást fejtenek ki a mikrobák széles körében. Képviselők: azitromicin, rovamicin, josamicin, leukomicin és számos más. A makrolidokat az egyik legbiztonságosabb antibakteriális gyógyszernek tekintik – akár terhes nők is használhatják. Az azalidok és ketolidok a makorlidok olyan változatai, amelyek az aktív molekulák szerkezetében eltérőek.

Ennek a gyógyszercsoportnak másik előnye, hogy képesek behatolni az emberi test sejtjeibe, ami hatásossá teszi az intracelluláris fertőzések kezelésében:,.

- Aminoglikozidok. Képviselők: gentamicin, amikacin, kanamicin. Hatékony számos aerob gram-negatív mikroorganizmus ellen. Ezeket a gyógyszereket a legmérgezőbbnek tekintik, és meglehetősen súlyos szövődményekhez vezethetnek. A húgyúti fertőzések kezelésére használják.
- Tetraciklinek. Ezek főként félszintetikus és szintetikus kábítószerek, amelyek a következők: tetraciklin, doxiciklin, minociklin. Hatékony számos baktérium ellen. Ezeknek a gyógyszereknek a hátránya a keresztrezisztencia, vagyis azok a mikroorganizmusok, amelyek rezisztenciát alakítottak ki egy gyógyszerrel szemben, érzéketlenek lesznek a csoport többi részével szemben.
- Fluorokinolonok. Ezek teljesen szintetikus drogok, amelyeknek nincs természetes megfelelőjük. Az ebbe a csoportba tartozó összes gyógyszer első generációra (pefloxacin, ciprofloxacin, norfloxacin) és második generációra (levofloxacin, moxifloxacin) van felosztva. Leggyakrabban a fül-orr-gégészet (,) és a légutak (,) fertőzéseinek kezelésére használják.
- Linkozamidok. Ebbe a csoportba tartozik a linkomicin természetes antibiotikum és származéka a klindamicin. Bakteriosztatikus és baktericid hatásúak egyaránt, hatásuk a koncentrációtól függ.
- karbapenemek. Ezek az egyik legmodernebb antibiotikum, amelyek számos mikroorganizmusra hatnak. Az ebbe a csoportba tartozó gyógyszerek a tartalék antibiotikumok közé tartoznak, vagyis a legnehezebb esetekben alkalmazzák őket, amikor más gyógyszerek hatástalanok. Képviselők: imipenem, meropenem, ertapenem.
- Polimixinek. Ezek nagyon speciális gyógyszerek, amelyeket az általa okozott fertőzések kezelésére használnak. A polimixinek közé tartozik a polimixin M és B. Ezeknek a gyógyszereknek a hátránya az idegrendszerre és a vesére gyakorolt toxikus hatás.
- Tuberkulózis elleni gyógyszerek. Ez a gyógyszerek külön csoportja, amelyek kifejezett hatással vannak a. Ezek közé tartozik a rifampicin, az izoniazid és a PAS. A tuberkulózis kezelésére más antibiotikumokat is alkalmaznak, de csak akkor, ha az említett gyógyszerekkel szemben rezisztencia alakult ki.
- Gombaellenes szerek. Ebbe a csoportba tartoznak a mikózisok - gombás fertőzések kezelésére használt gyógyszerek: amfotirecin B, nystatin, flukonazol.
Az antibiotikumok használatának módszerei
Az antibakteriális gyógyszerek különböző formákban kaphatók: tabletták, por, amelyből injekciós oldatot készítenek, kenőcsök, cseppek, spray, szirup, kúpok. Az antibiotikumok fő felhasználási területei:
- Orális- szájon át történő beadás. A gyógyszert tabletta, kapszula, szirup vagy por formájában is beveheti. Az adagolás gyakorisága az antibiotikum típusától függ, például az azitromicint naponta egyszer, a tetraciklint pedig naponta négyszer kell bevenni. Minden típusú antibiotikumhoz vannak ajánlások, amelyek jelzik, hogy mikor kell bevenni - étkezés előtt, alatt vagy után. Ettől függ a kezelés hatékonysága és a mellékhatások súlyossága. Kisgyermekeknek időnként szirup formájában írnak fel antibiotikumot – a gyerekeknek könnyebb meginni a folyadékot, mint lenyelni egy tablettát vagy kapszulát. Ezenkívül a szirup édesíthető, hogy kiküszöbölje magának a gyógyszernek a kellemetlen vagy keserű ízét.
- Injektálható- intramuszkuláris vagy intravénás injekció formájában. Ezzel a módszerrel a gyógyszer gyorsabban eléri a fertőzés helyét és aktívabb. Ennek az adagolási módnak az a hátránya, hogy az injekció fájdalmas. Az injekciókat közepesen súlyos és súlyos betegségek esetén alkalmazzák.
Fontos:Klinikai vagy kórházi körülmények között csak nővér adhat injekciót! Szigorúan nem ajánlott otthon beadni az antibiotikumokat.
- Helyi– kenőcsök vagy krémek alkalmazása közvetlenül a fertőzés helyére. Ezt a gyógyszeradagolási módot elsősorban bőrfertőzések - erysipela, valamint szemészet - szemfertőzések esetén alkalmazzák, például tetraciklin kenőcsöt kötőhártya-gyulladásra.
Az adagolás módját csak az orvos határozza meg. Ebben az esetben számos tényezőt figyelembe vesznek: a gyógyszer felszívódását a gyomor-bél traktusban, az emésztőrendszer egészének állapotát (egyes betegségekben a felszívódási sebesség csökken, és a kezelés hatékonysága csökken). Egyes gyógyszereket csak egyféleképpen lehet beadni.
Az injekció beadásakor tudnia kell, hogy mivel oldhatja fel a port. Például az Abactalt csak glükózzal lehet hígítani, mivel a nátrium-klorid használatakor megsemmisül, ami azt jelenti, hogy a kezelés hatástalan lesz.
Antibiotikum érzékenység

Minden szervezet előbb-utóbb megszokja a legzordabb körülményeket. Ez az állítás a mikroorganizmusokkal kapcsolatban is igaz – az antibiotikumok hosszan tartó expozíciójára válaszul a mikrobák rezisztenciát alakítanak ki velük szemben. Az orvosi gyakorlatba bevezették az antibiotikumokkal szembeni érzékenység fogalmát - azt a hatékonyságot, amellyel egy adott gyógyszer befolyásolja a kórokozót.
Az antibiotikumok felírásának a kórokozó érzékenységének ismeretén kell alapulnia. Ideális esetben a gyógyszer felírása előtt az orvosnak érzékenységi tesztet kell végeznie, és fel kell írnia a leghatékonyabb gyógyszert. De az ilyen elemzés elvégzéséhez szükséges idő a legjobb esetben több nap, és ez idő alatt a fertőzés a legkatasztrofálisabb eredményhez vezethet.

Ezért ismeretlen kórokozóval való fertőzés esetén az orvosok empirikusan - a legvalószínűbb kórokozót figyelembe véve, az adott régió és egészségügyi intézmény járványügyi helyzetének ismeretében - írnak fel gyógyszereket. Ebből a célból széles spektrumú antibiotikumokat használnak.
Az érzékenységi teszt elvégzése után az orvosnak lehetősége van a gyógyszert hatékonyabbra cserélni. A gyógyszer helyettesíthető, ha 3-5 napig nincs hatás a kezelésre.
Az antibiotikumok etiotróp (célzott) felírása hatékonyabb. Ugyanakkor világossá válik, hogy mi okozta a betegséget - bakteriológiai kutatások segítségével megállapítják a kórokozó típusát. Ezután az orvos kiválaszt egy adott gyógyszert, amelyre a mikrobának nincs rezisztenciája (rezisztencia).
Az antibiotikumok mindig hatásosak?
Az antibiotikumok csak a baktériumokra és gombákra hatnak! A baktériumokat egysejtű mikroorganizmusoknak tekintik. Több ezer baktériumfaj létezik, amelyek közül néhány normálisan együtt él az emberrel – több mint 20 baktériumfaj él a vastagbélben. Egyes baktériumok opportunisták – csak bizonyos körülmények között okoznak betegséget, például amikor atipikus élőhelyre kerülnek. Például nagyon gyakran a prosztatagyulladást az E. coli okozza, amely felszálló úton jut be a végbélből.
Jegyzet: Az antibiotikumok abszolút hatástalanok a vírusos betegségekben. A vírusok sokszor kisebbek, mint a baktériumok, és az antibiotikumok egyszerűen nem rendelkeznek alkalmazási lehetőséggel. Éppen ezért az antibiotikumoknak nincs hatása a megfázásra, hiszen a megfázást az esetek 99%-ában vírusok okozzák.
A köhögés és hörghurut elleni antibiotikumok hatásosak lehetnek, ha azokat baktériumok okozzák. Csak az orvos tudja kitalálni, hogy mi okozza a betegséget - ehhez vérvizsgálatot ír elő, és ha szükséges, a köpet vizsgálatát, ha kijön.
Fontos:Antibiotikum felírása magának elfogadhatatlan! Ez csak oda vezet, hogy a kórokozók egy része rezisztenciát fejleszt ki, és legközelebb a betegség sokkal nehezebben gyógyítható.
Természetesen az antibiotikumok hatékonyak - ez a betegség kizárólag bakteriális jellegű, amelyet streptococcusok vagy staphylococcusok okoznak. A torokfájás kezelésére a legegyszerűbb antibiotikumokat használják - penicillint, eritromicint. Az angina kezelésében a legfontosabb az adagolás gyakoriságának és a kezelés időtartamának betartása - legalább 7 nap. Nem szabad azonnal abbahagynia a gyógyszer szedését az állapot kialakulása után, amely általában a 3-4. napon észlelhető. A valódi mandulagyulladást nem szabad összetéveszteni a mandulagyulladással, amely vírusos eredetű is lehet.
Jegyzet: a kezeletlen torokfájás akut reumás lázat okozhat vagy!
A tüdőgyulladás (pneumonia) bakteriális és vírusos eredetű is lehet. A baktériumok az esetek 80%-ában tüdőgyulladást okoznak, így empirikusan felírva is jó hatást fejtenek ki a tüdőgyulladás elleni antibiotikumok. Vírusos tüdőgyulladás esetén az antibiotikumok nem fejtenek ki terápiás hatást, bár megakadályozzák, hogy a bakteriális flóra csatlakozzon a gyulladásos folyamathoz.
Antibiotikumok és alkohol
Az alkohol és az antibiotikumok egyidejű, rövid időn belüli bevétele nem vezet semmi jóra. Egyes gyógyszerek a májban bomlanak le, akárcsak az alkohol. Az antibiotikumok és az alkohol jelenléte a vérben erősen megterheli a májat – egyszerűen nincs ideje semlegesíteni az etil-alkoholt. Ennek eredményeként nő a kellemetlen tünetek kialakulásának valószínűsége: hányinger, hányás, bélrendszeri rendellenességek.
Fontos: számos gyógyszer kölcsönhatásba lép az alkohollal kémiai szinten, aminek következtében a terápiás hatás közvetlenül csökken. Ezek a gyógyszerek közé tartozik a metronidazol, a kloramfenikol, a cefoperazon és számos más. Az alkohol és e gyógyszerek egyidejű alkalmazása nemcsak a terápiás hatást csökkentheti, hanem légszomjhoz, görcsrohamokhoz és halálhoz is vezethet.
Természetesen bizonyos antibiotikumok szedhetők alkoholfogyasztás közben is, de miért kockáztatná az egészségét? Jobb, ha rövid ideig tartózkodik az alkoholos italoktól - az antibakteriális terápia lefolyása ritkán haladja meg a 1,5-2 hetet.
Antibiotikumok terhesség alatt
 A terhes nők nem ritkábban szenvednek fertőző betegségektől, mint mindenki más. De a terhes nők antibiotikumokkal történő kezelése nagyon nehéz. A terhes nő testében a magzat nő és fejlődik - a születendő gyermek, amely nagyon érzékeny számos vegyszerre. Az antibiotikumok bejutása a fejlődő szervezetbe magzati fejlődési rendellenességek kialakulását és a magzat központi idegrendszerének toxikus károsodását idézheti elő.
A terhes nők nem ritkábban szenvednek fertőző betegségektől, mint mindenki más. De a terhes nők antibiotikumokkal történő kezelése nagyon nehéz. A terhes nő testében a magzat nő és fejlődik - a születendő gyermek, amely nagyon érzékeny számos vegyszerre. Az antibiotikumok bejutása a fejlődő szervezetbe magzati fejlődési rendellenességek kialakulását és a magzat központi idegrendszerének toxikus károsodását idézheti elő.
Az első trimeszterben tanácsos teljesen kerülni az antibiotikumok használatát. A második és harmadik trimeszterben használatuk biztonságosabb, de lehetőség szerint korlátozni kell.

Egy terhes nő nem tagadhatja meg az antibiotikumok felírását a következő betegségek esetén:
- Tüdőgyulladás;
- angina;
- fertőzött sebek;
- specifikus fertőzések: brucellózis, borelliózis;
- szexuális úton terjedő fertőzések: , .
Milyen antibiotikumok írhatók fel terhes nőknek?
A penicillin, a cefalosporin gyógyszerek, az eritromicin és a josamicin szinte semmilyen hatással nincs a magzatra. A penicillin, bár átjut a placentán, nincs negatív hatással a magzatra. A cefalosporin és más megnevezett gyógyszerek rendkívül alacsony koncentrációban hatolnak be a méhlepényen, és nem képesek károsítani a születendő gyermeket.
A feltételesen biztonságos gyógyszerek közé tartozik a metronidazol, a gentamicin és az azitromicin. Csak egészségügyi okokból írják fel őket, ha a nő előnye meghaladja a gyermeket érintő kockázatot. Ilyen helyzetek közé tartozik a súlyos tüdőgyulladás, szepszis és más súlyos fertőzések, amelyekben antibiotikumok nélkül egy nő egyszerűen meghalhat.
Milyen gyógyszereket nem szabad felírni terhesség alatt?
A következő gyógyszerek nem alkalmazhatók terhes nőknél:
- aminoglikozidok– veleszületett süketséghez vezethet (a gentamicin kivételével);
- klaritromicin, roxitromicin– kísérletekben toxikus hatást gyakoroltak az állatembriókra;
- fluorokinolonok;
- tetraciklin– megzavarja a csontrendszer és a fogak képződését;
- kloramfenikol– Veszélyes a terhesség késői szakaszában a csontvelő funkcióinak gátlása miatt a gyermekben.
Egyes antibakteriális gyógyszerek esetében nincs adat a magzatra gyakorolt negatív hatásokról. Ezt egyszerűen magyarázzák - terhes nőkön nem végeznek kísérleteket a gyógyszerek toxicitásának meghatározására. Az állatokon végzett kísérletek nem teszik lehetővé, hogy minden negatív hatást 100%-os biztonsággal kizárjunk, mivel a gyógyszerek anyagcseréje emberben és állatban jelentősen eltérhet.
Kérjük, vegye figyelembe, hogy abba kell hagynia az antibiotikumok szedését, vagy módosítania kell a fogantatási terveit. Egyes gyógyszerek kumulatív hatásúak - felhalmozódhatnak a nő testében, és egy ideig a kezelés befejezése után fokozatosan metabolizálódnak és eliminálódnak. Javasoljuk, hogy legkorábban 2-3 héttel az antibiotikumok szedésének befejezése után teherbe essen.
Az antibiotikumok szedésének következményei
Az antibiotikumok bejutása az emberi szervezetbe nemcsak a kórokozó baktériumok pusztulásához vezet. Mint minden idegen vegyszer, az antibiotikumok is szisztémás hatást fejtenek ki – valamilyen mértékben a szervezet minden rendszerére hatással vannak.
Az antibiotikumok mellékhatásainak több csoportja van:
Allergiás reakciók
Szinte minden antibiotikum allergiát okozhat. A reakció súlyossága változó: kiütések a testen, Quincke-ödéma (angioödéma), anafilaxiás sokk. Míg az allergiás kiütés gyakorlatilag ártalmatlan, az anafilaxiás sokk végzetes lehet. Az antibiotikum-injekcióknál jóval nagyobb a sokkveszély, ezért csak egészségügyi intézményekben szabad beadni - ott lehet sürgősségi ellátást nyújtani.
Antibiotikumok és egyéb antimikrobiális szerek, amelyek keresztallergiás reakciókat okoznak:

Toxikus reakciók
Az antibiotikumok sok szervet károsíthatnak, de hatásukra a máj a legérzékenyebb – az antibiotikum-terápia során toxikus hepatitis léphet fel. Bizonyos gyógyszerek szelektíven toxikus hatással vannak más szervekre: aminoglikozidok - a hallókészüléken (süketséget okoznak); A tetraciklinek gátolják a csontnövekedést gyermekeknél.
jegyzet: Egy gyógyszer toxicitása általában az adagjától függ, de egyéni intolerancia esetén néha kisebb adag is elegendő a hatás kifejtéséhez.
A gyomor-bél traktusra gyakorolt hatások
Bizonyos antibiotikumok szedése során a betegek gyakran panaszkodnak gyomorfájdalomra, hányingerre, hányásra és székletzavarokra (hasmenésre). Ezeket a reakciókat leggyakrabban a gyógyszerek lokálisan irritáló hatása okozza. Az antibiotikumok specifikus hatása a bélflórára működésének funkcionális zavaraihoz vezet, ami leggyakrabban hasmenéssel jár. Ezt az állapotot antibiotikumokkal összefüggő hasmenésnek nevezik, amelyet az antibiotikumok után dysbiosisnak neveznek.
Egyéb mellékhatások
Egyéb mellékhatások:
- immunszuppresszió;
- antibiotikum-rezisztens mikroorganizmus-törzsek megjelenése;
- felülfertőzés – olyan állapot, amelyben egy adott antibiotikummal szemben rezisztens mikrobák aktiválódnak, ami új betegség kialakulásához vezet;
- a vitamin-anyagcsere megsértése - a vastagbél természetes flórájának gátlása miatt, amely egyes B-vitaminokat szintetizál;
- A Jarisch-Herxheimer bakteriolízis olyan reakció, amely baktericid gyógyszerek alkalmazásakor lép fel, amikor nagyszámú baktérium egyidejű halála következtében nagyszámú méreganyag kerül a vérbe. A reakció klinikailag hasonló a sokkhoz.
Használható-e az antibiotikum profilaktikusan?
A kezelés területén végzett önképzés oda vezetett, hogy sok beteg, különösen a fiatal anyák a megfázás legkisebb jelére is antibiotikumot próbálnak felírni maguknak (vagy gyermeküknek). Az antibiotikumok profilaktikus hatást nem fejtenek ki - a betegség okát kezelik, vagyis kiküszöbölik a mikroorganizmusokat, hiányuk esetén pedig csak a gyógyszerek mellékhatásai jelentkeznek.
Korlátozott számú olyan helyzet létezik, amikor az antibiotikumokat a fertőzés klinikai megnyilvánulásai előtt adják be annak megelőzése érdekében:
- sebészet– ebben az esetben a vérben és a szövetekben jelenlévő antibiotikum megakadályozza a fertőzés kialakulását. Általában elegendő a gyógyszer egyszeri adagja 30-40 perccel a beavatkozás előtt. Néha még vakbélműtét után sem adnak be antibiotikumot a posztoperatív időszakban. A „tiszta” sebészeti beavatkozások után az antibiotikumokat egyáltalán nem írják fel.
- súlyos sérülések vagy sebek(nyílt törések, a seb talajszennyeződése). Ebben az esetben teljesen nyilvánvaló, hogy fertőzés került a sebbe, és azt „össze kell törni”, mielőtt megnyilvánulna;
- a szifilisz sürgősségi megelőzése potenciálisan beteg személlyel való védekezés nélküli szexuális érintkezés során, valamint olyan egészségügyi dolgozók körében, akiknél fertőzött személy vére vagy más biológiai folyadék érintkezett a nyálkahártyával;
- gyermekeknek penicillint írhatnak fel a reumás láz megelőzésére, amely a mandulagyulladás szövődménye.
Antibiotikumok gyermekeknek
 Az antibiotikumok gyermekeknél történő alkalmazása általában nem különbözik más embercsoportokban történő alkalmazásuktól. Kisgyermekek számára a gyermekorvosok leggyakrabban szirupban írnak fel antibiotikumot. Ez az adagolási forma kényelmesebb bevenni, és az injekciókkal ellentétben teljesen fájdalommentes. Az idősebb gyermekek antibiotikumokat kaphatnak tablettákban és kapszulákban. Súlyos fertőzés esetén áttérnek a parenterális beadási módra - injekciókra.
Az antibiotikumok gyermekeknél történő alkalmazása általában nem különbözik más embercsoportokban történő alkalmazásuktól. Kisgyermekek számára a gyermekorvosok leggyakrabban szirupban írnak fel antibiotikumot. Ez az adagolási forma kényelmesebb bevenni, és az injekciókkal ellentétben teljesen fájdalommentes. Az idősebb gyermekek antibiotikumokat kaphatnak tablettákban és kapszulákban. Súlyos fertőzés esetén áttérnek a parenterális beadási módra - injekciókra.
Fontos: Az antibiotikumok gyermekgyógyászatban történő alkalmazásának fő jellemzője az adagolás - a gyermekeknek kisebb adagokat írnak fel, mivel a gyógyszert testtömeg-kilogrammonként számítják ki.
Az antibiotikumok nagyon hatékony gyógyszerek, ugyanakkor számos mellékhatásuk van. Annak érdekében, hogy a segítségükkel meggyógyuljanak, és ne károsítsák a szervezetet, csak az orvos által előírt módon szabad bevenni.
Milyen típusú antibiotikumok léteznek? Milyen esetekben szükséges az antibiotikum szedése és milyen esetekben veszélyes? Az antibiotikumos kezelés fő szabályait Dr. Komarovsky gyermekorvos ismerteti:
Gudkov Roman, újraélesztő