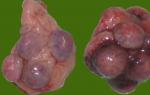
Hám a kenetben - mit jelent? Hám a kenetben: a nők norma. Mit jelent nagy mennyiségben a pikkelyes hám a kenetben? Citológiai kenet: mi az
A hámszövet vagy hám borítja a test külsejét, kibéleli a test és a belső szervek üregeit, valamint a mirigyek nagy részét is alkotja.
A hámfajták szerkezete jelentős eltéréseket mutat, ami a hám eredetétől (mindhárom csírarétegből fejlődik ki a hámszövet) és funkcióitól függően.
Azonban minden fajnak vannak közös jellemzői, amelyek a hámszövetet jellemzik:
- A hám egy sejtréteg, amelynek köszönhetően megvédheti az alatta lévő szöveteket a külső hatásoktól, valamint a külső és belső környezet közötti cserétől; a formáció integritásának megsértése védő tulajdonságainak gyengüléséhez, fertőzés lehetőségéhez vezet.
- A kötőszöveten (alapmembrán) található, ahonnan tápanyagok jutnak hozzá.
- A hámsejtek polaritással rendelkeznek, azaz. a bazális membránhoz közelebb eső sejtrészek (bazális) egy szerkezetűek, a sejt ellenkező része (apikális) pedig más; minden rész a sejt különböző összetevőit tartalmazza.
- Nagy a regenerációs (helyreállítási) képessége. A hámszövet nem vagy nagyon kevés intercelluláris anyagot tartalmaz.
A hámszövet kialakulása
A hámszövet hámsejtekből épül fel, amelyek szorosan kapcsolódnak egymáshoz és egy folyamatos réteget alkotnak.
A hámsejtek mindig az alapmembránon találhatók. Elhatárolja őket az alatta elhelyezkedő laza kötőszövettől, amely gátfunkciót lát el, és megakadályozza a hám csírázását.
A bazális membrán fontos szerepet játszik a hámszövet trofizmusában. Mivel a hám nem tartalmaz ereket, tápanyagot kap az alapmembránon keresztül a kötőszövet ereiből.
Származási Osztályozás
Az eredettől függően a hám hat típusra oszlik, amelyek mindegyike meghatározott helyet foglal el a szervezetben.
- Bőr - az ektodermából alakul ki, lokalizálódik a szájüregben, a nyelőcsőben, a szaruhártyában stb.
- Bél - az endodermából fejlődik ki, kibéleli a vékony- és vastagbél gyomrát
- Coelomic - a ventrális mezodermából fejlődik ki, savós membránokat képez.
- Ependimoglia - az idegcsőből fejlődik ki, kibéleli az agy üregeit.
- Angiodermális – a mesenchymából (más néven endotéliumból) fejlődik ki, kibéleli a vér- és nyirokereket.
- Vese - a köztes mezodermából fejlődik ki, a vesetubulusokban fordul elő.
A hámszövet szerkezetének jellemzői
A sejtek alakja és funkciója szerint a hám lapos, köbös, hengeres (prizmás), csillós (csillós), valamint egyrétegű, egy sejtrétegből álló és többrétegű, több rétegből álló epitéliumra oszlik.

| A hámszövet funkcióinak és tulajdonságainak táblázata | |||
|---|---|---|---|
| A hám típusa | Altípus | Elhelyezkedés | Funkciók |
| Egyrétegű hám | Lakás | Véredény | BAS szekréció, pinocytosis |
| Kocka alakú | Bronchioles | Titkár, közlekedés | |
| Hengeres | Gasztrointesztinális traktus | Védő, anyagok adszorpciója | |
| Egyrétegű többsoros | Oszlopos | vas deferens, az epididymis csatorna | Védő |
| Pszeudo rétegzett csillós | Légutak | Titkár, közlekedés | |
| többrétegű | átmeneti | Ureter, húgyhólyag | Védő |
| Lapos nem keratinizált | Szájüreg, nyelőcső | Védő | |
| Lapos keratinizáló | Bőr | Védő | |
| Hengeres | Kötőhártya | titkár | |
| Kocka alakú | verejtékmirigyek | Védő | |
egyrétegű
Egyrétegű lapos A hámréteget vékony, egyenetlen szélű sejtréteg alkotja, melynek felületét mikrobolyhok borítják. Vannak egymagú sejtek, valamint két vagy három maggal.
Egyrétegű köbös azonos magasságú és szélességű sejtekből áll, amelyek a csatornát kiválasztó mirigyekre jellemzőek. Az egyrétegű hengeres hám három típusra oszlik:
- Rojtos - a belekben, az epehólyagban található, adszorbeáló képességgel rendelkezik.
- Csilós - a petevezetékekre jellemző, amelyek sejtjeiben az apikális póluson mozgó csillók találhatók (hozzájárulnak a tojás mozgásához).
- Mirigyes - a gyomorban lokalizálódik, nyálkahártya-titkot termel.
Egyrétegű többsoros A hám béleli a légutakat, és háromféle sejtet tartalmaz: csillós, interkalált, serleges és endokrin sejteket. Együtt biztosítják a légzőrendszer normál működését, védenek az idegen részecskék bejutása ellen (például a csillók és a nyálkahártya-váladék mozgása segít eltávolítani a port a légutakból). Az endokrin sejtek hormonokat termelnek a helyi szabályozáshoz.
többrétegű
Rétegzett laphám nem keratinizált a hám a szaruhártyában, az anális végbélben stb. található. Három rétege van:
- A bazális réteget henger alakú sejtek alkotják, mitotikus úton osztódnak, a sejtek egy része a szárhoz tartozik;
- tüskés réteg - a sejtekben olyan folyamatok vannak, amelyek behatolnak a bazális réteg sejtjeinek apikális végei közé;
- lapos sejtek rétege - kívül vannak, folyamatosan elhalnak és hámlasztanak.
 Rétegzett hám
Rétegzett hám Rétegzett laphám keratinizáló hám borítja a bőr felszínét. Öt különböző réteg van:
- Bazális - rosszul differenciált őssejtek alkotják, valamint pigmentált - melanociták.
- A tüskés réteg a bazális réteggel együtt alkotja az epidermisz növekedési zónáját.
- A szemcsés réteg lapos sejtekből épül fel, amelyek citoplazmájában a keratoglian fehérje található.
- A fényes réteg a szövettani preparátumok mikroszkópos vizsgálata során jellegzetes megjelenéséről kapta a nevét. Ez egy homogén fényes sáv, amely kiemelkedik a lapos sejtekben található elaidin miatt.
- A stratum corneum keratinnal teli, kérges pikkelyekből áll. A felszínhez közelebb eső pikkelyek érzékenyek a lizoszómális enzimek hatására, és elvesztik a kapcsolatot az alatta lévő sejtekkel, ezért folyamatosan lehámlanak.
átmeneti hám a veseszövetben, a húgycsatornában, a hólyagban található. Három rétege van:
- Basal - intenzív színű sejtekből áll;
- köztes - különböző alakú cellákkal;
- integumentáris - nagy sejtjei vannak, két vagy három maggal.
Gyakori, hogy az átmeneti hám a szervfal állapotától függően alakot változtat, ellaposodhat, körte alakú formát kaphat.
A hám speciális típusai
acetofehér - ez egy abnormális hám, amely ecetsav hatására intenzíven fehér lesz. A kolposzkópos vizsgálat során történő megjelenése lehetővé teszi a kóros folyamat korai szakaszában történő azonosítását.
Bukkális - az arc belső felületéről gyűjtik össze, genetikai vizsgálatra és családi kapcsolatok kialakítására használják.
A hámszövet funkciói
A test és a szervek felszínén található hám határszövet. Ez a pozíció határozza meg védő funkcióját: az alatta lévő szövetek védelmét a káros mechanikai, kémiai és egyéb hatásoktól. Ezenkívül az anyagcsere folyamatok a hámokon keresztül mennek végbe - különböző anyagok felszívódása vagy felszabadulása.
A mirigyek részét képező hám képes speciális anyagokat - titkokat - képezni, valamint a vérbe és a nyirokba vagy a mirigyek csatornáiba engedni. Az ilyen hámot szekréciósnak vagy mirigynek nevezik.
A laza rostos kötőszövet és a hám közötti különbségek
A hám- és kötőszövet különféle funkciókat lát el: a hámban védő és kiválasztó, a kötőszövetben pedig támasztó és szállító.
A hámszövet sejtjei szorosan kapcsolódnak egymáshoz, gyakorlatilag nincs intercelluláris folyadék. A kötőszövet nagy mennyiségben tartalmaz intercelluláris anyagot, a sejtek nem kapcsolódnak szorosan egymáshoz.
Nőgyógyász felkeresésekor mindig szükséges kenetet venni a flóráról. Ezzel meghatározhatja a hüvely nyálkahártyájának állapotát és a fertőzések jelenlétét. Csak egy orvos tudja helyesen megfejteni a kenetet, aki ismeri az összes mutató normáját. A kenetben lévő hám gyulladásos folyamat jelenlétére utalhat, amely különféle okokkal járhat.
Jelzések az elemzés céljára
Vannak bizonyos okok, amelyek miatt hüvelyi vagy húgycső tampon vizsgálatra van szükség a fertőzések vagy gyulladások jelenlétének meghatározásához a reproduktív rendszerben:
- fájdalom az alsó hasban;
- antibiotikumok hosszú távú szedése;
- gyanús váladék jelenléte a hüvelyből, ami kellemetlen érzést okoz;
- viszketés és égő érzés a nemi szervek területén;
- terhesség tervezése;
- megelőző vizsgálat elvégzése.
Ha kellemetlen tünetei vannak, azonnal forduljon orvoshoz, és vegyen kenetet és elemzést a genitális fertőzések jelenlétére. Az, hogy a hám mit jelent a kenetben, a sejtjei jellemzőitől, szerkezetétől és mennyiségétől függ.
Az elemzésre való felkészülés szabályai
A megbízható eredmény eléréséhez a következőket kell tennie:
- két nappal a kenet előtt zárja ki a szexuális kapcsolatot;
- ne használjon hüvelyi fogamzásgátlókat (beleértve az óvszert, kenőcsöket, kenőcsöket és krémeket) és kúpokat;
- két nappal a vizsgálat előtt hagyja abba az öblítést;
- ne végezzen vizsgálatokat a menstruáció alatt, mivel a menstruációs vér jelentősen torzítja az elemzés eredményeit, és azt mutathatja, hogy a kenetben lévő hám megnőtt, a leghelyesebb megoldás az lenne, ha a menstruáció végét követő első napokban kenetet venne;
- előző nap ne használjon intim higiéniai eszközöket, a nemi szervek higiéniai eljárásait egyszerűen meleg vízzel kell elvégezni, mosószer használata nélkül;
- két órával a vizsgálat előtt nem mehet ki a WC-re.

A kenet megfelelő előkészítése lehetővé teszi a legpontosabban a sejtek számának meghatározását és a reproduktív rendszer egészségi állapotának felmérését. A kenetben lévő hám a hüvely és a méhnyak nyálkahártyájának állapotát jelzi. Amikor a norma megváltozik, arra lehet következtetni, hogy a hámréteg gyulladása vagy atrófiája van.
Tampon technika
A citológiai kenetet speciális spatula segítségével veszik, amely egy szabványos nőgyógyászati vizsgálókészletben kapható. Elemzést kell végezni az átalakulás helyén (ahol a laphám hengeressé válik), a felvétel után az anyagot egy tárgylemezen elosztjuk.
A transzformációs zóna a külső idegrendszer területén található, de bizonyos esetekben (a hormonális egyensúlytól és az életkortól függően) megváltoztathatja a helyzetét. A rosszindulatú sejtek jelenlétének pontos meghatározásához kenetet kell venni az átmeneti hámból. Mivel az alsó rétegekből jelennek meg, a felszíni hám helyéről kenetet véve, a rák diagnosztizálása csak az utolsó szakaszban lehetséges.

Éppen ezért a kenetben lévő hám nagyon fontos szerepet játszik. A nők normája 3-15 egység között mozog a látómezőben. Ha számuk nagyobb, további vizsgálatokat kell végezni a rosszindulatú daganat kimutatására.
Mi a laphám és jelentősége a kenetben
A laphám a hüvely bélése. A menstruációs ciklus fázisától függően a sejtek kisebb változásokon eshetnek át. A felszíni hám keratinizált és nem keratinizáltra oszlik, a sejtek aránya különböző fázisokban változik, ezért ezt a tényt figyelembe kell venni annak megállapításához, hogy a kapott mutatók a normák-e.
A kenetben lévő hám csak akkor normális, ha száma a látómezőben nem haladja meg a 15 egységet. A norma túllépése gyulladás jelenlétét vagy közelmúltbeli fertőzést jelez. Amikor a sejtek szerkezete megváltozik, jóindulatú vagy rosszindulatú daganat kialakulásának gyanúja merül fel.
A hengerhám értéke a kenetben
A kenetben lévő, hengeres formájú hám működőképes, mivel ez biztosítja a nyálkahártya elválasztását a méhnyakon. Normális esetben az oszlopos hámot a kenetben olyan sejtcsoportok képviselik, amelyek méhsejtszerű vagy lineáris szerkezetűek.
Ezen kívül serleg alakú sejtek is megtalálhatók, különbségük a nyálkával feszített citoplazmában van. Egyes esetekben ezek a sejtek szekréciós szemcséket tartalmazhatnak. Gyakori patológia - az ectopia - a hengeres hám helyének eltolódása és lapos felületű epitéliummal való helyettesítése.
További diagnosztikai intézkedések
Ha egy hámot találtak egy kenetben, amelynek normáját megsértették, az orvos diagnózist készíthet - hüvelygyulladás. A hámsejtek elemzésének magas koncentrációja mellett a nőnek kellemetlen szagú váladékkal kell rendelkeznie, viszketés és fájdalom érezhető a hüvelyben, és a szeméremtest vörössége is megfigyelhető.

A hüvelygyulladás kezelését antibiotikumok segítségével végzik, amelyeket a kórokozó típusától függően gombaellenes vagy más gyógyszerekkel kombinálnak.
Nem fertőző hüvelygyulladás kezelése
Ha a flórán lévő kenetben a hám megnő, és nem találtak fertőzést, akkor arra lehet következtetni, hogy nem fertőző kórokozóról van szó. Ezek lehetnek a nyálkahártya irritációját okozó vegyszereket tartalmazó higiéniai termékek, fogamzásgátlók, a hüvely fokozott érzékenysége a spermicidekre.
Ezekben az esetekben elegendő abbahagyni az alapok használatát, és egy idő után a hám koncentrációja magában a kenetben visszaáll a normál szintre. A hatás felgyorsítása érdekében kúpokat vagy tablettákat használhat, amelyek normalizálják a hüvely mikroflóráját, és lehetővé teszik a normál sejtek gyorsabb helyreállítását.
Epithelium kenetben férfiaknál
A kenetben a hámsejtek magas tartalma nemcsak nőknél, hanem férfiaknál is megfigyelhető. A leggyakoribb betegség, amelyet megnövekedett mennyiségű hám kísér, az urethritis. Férfiaknál az urethritist fájdalom és égő érzés kíséri vizelés közben, kellemetlen érzés és duzzanat a nemi szervek területén és az ágyékban, váladékozás a péniszből vagy vér a vizeletben és a spermában.

A női urethritist hidegrázás, fájdalom az alsó hasban, gyakori vizelési inger, égő érzés és fájdalom, valamint atipikus hüvelyváladék kíséri.
Az urethritis kórokozói a következők lehetnek:
- citomegalovírus;
- herpes simplex vírus;
- chlamydia;
- gonococcusok.
Vírus vagy baktérium kimutatása esetén további vizsgálatokra és hatékony kezelés kijelölésére van szükség.
Atípusos hámsejtek a kenetben
Egyes esetekben atípusos hám észlelhető a kenetben. Mit jelent? A hüvelyt és a méhnyakot borító laphám sejtjeinek megváltozott szerkezete rákos daganatok vagy diszplázia kialakulására utalhat.
A méhnyak diszplázia csak a nők egy százalékában okoz rákot. Más esetekben rendszeres megfigyelés és kezelés mellett néhány év múlva megszűnik. Ha a betegség tovább fejlődik, és fennáll a rákos sejtek kialakulásának veszélye, az orvos javasolhatja a hyperectomiát - a méh és a méhnyak eltávolítását.

Leggyakrabban ezt az eljárást olyan nőknél végzik, akiknek menopauza van, vagy akik már nem terveznek szülést.
Módszerek az atipikus sejtek eltávolítására
Nagy mennyiségű atipikus hám jelenlétében radikális módszerekre lehet szükség a sejtek elpusztításához. Ezt követően a sejtek száma normalizálódik, és a kenetben lévő hám helyreáll. A nők normája a gyógyulási időszakban egyéni, ezért a sebészeti beavatkozások után egy idő után meg kell látogatnia egy nőgyógyászt, és ismét kenetvizsgálatot kell végeznie.
A diszplázia kezelésére általában a következő módszereket alkalmazzák:
- A lézerterápia a legmodernebb és leghatékonyabb módszer. Az atipikus terület eltávolítása mellett a mélységét is felfedezheti, és a szövet minden rétegére hathat. Ez az eljárás nagyon fájdalmas és traumás, ezért néhány nap múlva vérzés kezdődhet.
- Diatermia - kauterizálás, az elektromosság hatása egy atipikus területen. Ez a leggyorsabb és legegyszerűbb módszer. A cauterizálást követően hegek maradhatnak a méhnyakon, amelyek bizonyos esetekben meddőséget okoznak.
- Kriotermia - a sérült területnek való kitettség rendkívül alacsony hőmérsékleten. A módszer csak a diszplázia kezdeti szakaszában hatásos. A rákos sejtek kialakulásával vagy az atipikus folyamatok előfordulásával a bazális réteg sejtjeiben nem hoz eredményt.
Mindezek az eljárások az atipikus sejtek elpusztítására irányulnak hőmérséklet vagy lézersugár hatására. Az elpusztult sejtek helyén laphám és hengerhám sejtjei jelennek meg, amelyek a méhnyak és a hüvely normái.

A kenetben lévő hám, amelynek normája az ilyen eljárások után helyreállt, nem hordozza a rák kialakulásának kockázatát. Ha a kezelési eljárások nem voltak eredményesek, nagy valószínűséggel hyperectomiát (a méh és a méhnyak eltávolítását) kell végrehajtani.
A női húgyúti rendszer nyálkahártyája laphámból áll. Hengerhám is található, ez béleli a nyaki csatornát. Sejtjei egy bizonyos titkot választanak ki, és segítenek megvédeni a szerv nyálkahártyáját a külső károsodásoktól. A normál alatti vagy feletti kenet hengeres hámja jelezheti a nő hormonális hátterének meghibásodását vagy gyulladás jelenlétét.
Az oszlophám feladata, hogy biztosítsa a kenéséhez szükséges mennyiséget. Normál állapotban az ilyen hám sejtjei a méhnyakcsatorna felületén vannak szétszórva, méhsejt-, csík- vagy pohár alakú csoportokban. Ez utóbbi a citoplazma nyálkahártyával való megnyúlásától függ.
A normától való eltérések és következmények:
- a hengerhám elmozdulása és a laphámsejtek ezzel való pótlása beszél;
- a hengeres hámsejtek alacsony száma hormonális egyensúlyhiányra utal;
- sok atipikus hengeres hám a rákos patológiák kialakulása a méhnyakban;
- az atipikus hengeres sejtek számának növekedése jelezheti a nő genitourináris rendszerének fertőző betegségeit, különösen a húgycsőben, gyulladásos folyamatok jelenlétét (erózió);
- poszttraumás rendellenességek - fisztulák kialakulása a hüvelyben és a méhnyakban,.
- a hengeres hám hiánya a kenetben sejtjeinek pusztulását jelezheti, ami a nyaki diszplázia kialakulásának előfeltétele.
Fontos! Az atipikus sejtek intenzív növekedése, mind henger alakúak, mind jóindulatú mastopathia kialakulását jelezhetik. A nők emlőmirigyeinek negatív kóros folyamatai változásokat válthatnak ki az urogenitális rendszer szerveinek nyálkahártyájában.
A szaporítószervek nyálkahártyájában lévő sejtek számát befolyásoló tényezők

Alapvetően az emberi test minden szerve laphámsejtekkel van bélelve. Köztük van egy hengeres hám is, amely többnyire a nyaki csatornában helyezkedik el. Fő funkciója a szekréció. Egy ilyen réteg jelenléte felelős a külső környezet negatív hatásaival szembeni akadály kialakulásáért.
Az oszlopos hám mennyiségének megváltoztatásának okai egy női kenetben:
- Gyulladást okozó fertőzések jelenléte a nemi szervekben. Ez lehet a gardnerella, a streptococcusok, a chlamydia bejutása a szervezetbe. Ezenkívül a humán papillomavírus befolyásolhatja a hengeres hám atipikus sejtjeinek képződését.
- A méhnyak traumája a nehéz szülés, az abortusz során fellépő küret és a hámréteg egyéb rendellenességei következtében.
- A hormonális zavarokat a vér ösztrogénszintjének emelkedése váltja ki. Ebben az időben a laphám hengeresre történő cseréjét olyan betegségek okozzák, mint: papillómák, endometriózis, fibroma, petefészek diszfunkció és menstruációs ciklus zavarai.
- Egy nő legyengült immunrendszere.
- A szexuális tevékenység korai kezdete. A hengeres sejtek kóros növekedését korai szexuális aktusok válthatják ki, amelyek során a még meg nem alakult hámréteg sérülhet.
- Aktív szexuális élet, amelyet a szexuális partnerek állandó változása kísér.
Jegyzet! A hengeres hám kóros elváltozásait szinte mindig kísérik bizonyos jelek. Jelenlétük arra ösztönzi a nőket, hogy szakemberhez forduljanak.
A nyálkahártyák kóros elváltozásainak kialakulásának tünetei
A hengeres hám mennyiségének növekedése a húsban, amíg a laphámsejteket helyettesíti, elhanyagolt formában bizonyos kellemetlenséget okoz a húgyúti rendszerben, amit egy nő nem tud nem észrevenni. Minden további negatív megnyilvánulás a reproduktív szervek kóros elváltozásainak jelenlétét jelzi.
A hengeres hám változásának fő tünetei:

- Bőséges váladék jelenléte szag megjelenésével, amelyet viszketés vagy égés kísér.
- A fájdalom megjelenése az intim kapcsolatok során, valamint a vérfehérjék jelenléte után.
- A menstruációs ciklus megsértése, amelyek hosszú távú meddőséget okoznak.
Fontos! A korai szakaszban a kenet enyhe eltéréseinek nincsenek nyilvánvaló jelei. Vagyis ebben az esetben az orvos csak a következő nőgyógyászati vizsgálat alkalmával tudja észlelni az esetleges jogsértéseket a flóra levételével.
A betegség diagnózisa és a kezelés módszerei
Az urogenitális rendszer betegségeinek azonosítása nőgyógyászati vizsgálattal és kenetvétellel kezdődik. Egy ilyen elemzés lehetővé teszi mind a laphám, mind a hengeres hám jelenlétének és mennyiségének azonosítását, a gyulladásos folyamatokat jelző leukociták kimutatását, és további tisztázó vizsgálatot ír elő.
Normális esetben a női kenet hengeres hámja nem lehet több, mint 4–15 olyan sejt, amely a látómezőbe esik. A norma túllépése a patológia jelenlétét jelzi a nyaki csatornában és a méhben. Ha nagyon kevés sejt van, akkor hormonális zavarokról beszélünk. A hámsejtek teljes hiánya cervicalis dystrophiára utalhat, és a meddőség oka lehet.
A méhből és csatornájából vett kenet elemzése lehetővé teszi az atipikus sejtek jelenlétének meghatározását a reproduktív szervek nyálkahártyájában. Jelenlétük arra utal, hogy a méhnyakcsatornában rosszindulatú patológiák alakulnak ki. A kenet, amelyben a hengerhám nagyszámú atipikus sejtje rákmegelőző vagy rákos állapotot jelez.
Ha a kenet vizsgálata után a laphám hengeresre történő jelentős cseréje derült ki, akkor a páciens más vizsgálati módszereket is felírhat - citológiai vizsgálatok, baktériumtenyészet a kenet alapján, hormonális háttér, immunogram.
Laphámrák- rosszindulatú daganat tumor), amely hámszövetből fejlődik ki ( hámszövet) bőr és nyálkahártyák. Ezt a betegséget viszonylag gyors fejlődés és agresszív lefolyás jellemzi. A bőrből vagy a nyálkahártyából kiindulva a rákos folyamat gyorsan érinti a helyi nyirokcsomókat, és a szomszédos szervekbe és szövetekbe nő, megzavarva azok szerkezetét és működését. Végül megfelelő kezelés nélkül több szervi elégtelenség alakul ki, amely végzetes kimenetelű.
A laphámsejtes karcinóma az összes típus körülbelül 25%-át teszi ki bőr rákés a nyálkahártyák. Az esetek csaknem 75% -ában ez a daganat az arc és a fej bőrének területén lokalizálódik. A betegség gyakrabban fordul elő időseknél ( 65 év után), valamivel gyakoribb a férfiaknál.
Érdekes tények
- A pikkelysejtes bőrrák gyakoribb a kaukázusiaknál.
- Azok az emberek, akik gyorsan leégnek a napon, hajlamosak a laphámsejtes bőrrák kialakulására.
- A napozás legveszélyesebb ideje 12:00 és 16:00 óra között van, mivel ebben az időszakban a nap ultraibolya sugárzása maximális.
- Gyermekeknél a laphámsejtes karcinóma kivételesen ritka esetekben, genetikai hajlam jelenlétében alakul ki.
A laphámsejtes karcinóma okai
 A laphámsejtes karcinóma pontos okait még nem állapították meg. A rosszindulatú folyamat kialakulásában fontos szerepet játszik a szervezet védőfunkcióinak csökkenése és a különféle káros tényezőknek való túlzott kitettség.
A laphámsejtes karcinóma pontos okait még nem állapították meg. A rosszindulatú folyamat kialakulásában fontos szerepet játszik a szervezet védőfunkcióinak csökkenése és a különféle káros tényezőknek való túlzott kitettség. laphám emberben
A hámszövet a test felszínét borító sejtréteg, amely a test szerveit és üregeit béleli. A laphám a hámszövet egyik fajtája, amely a bőrt, valamint egyes belső szervek nyálkahártyáját borítja.A szerkezettől függően vannak:
- Rétegzett laphám, nem keratinizált hám. Három sejtrétegből áll ( bazális, tüskés és felületes). A tüskés és a felületes rétegek az alapréteg sejtjeinek érésének külön szakaszai. A felszíni réteg sejtjei fokozatosan elhalnak és hámlasztanak. Ez a hám béleli a szem szaruhártyáját, a száj és a nyelőcső nyálkahártyáját, a hüvely nyálkahártyáját és a méhnyak hüvelyi részét.
- Rétegzett laphám keratinizált hám ( felhám). Kibéleli a bőrt, és négy sejtréteg képviseli ( bazális, tüskés, szemcsés, kanos). A tenyér és a talp területén is van egy ötödik réteg - fényes, amely a stratum corneum alatt helyezkedik el. Az epidermális sejtek a bazális rétegben képződnek, és ahogy a felszín felé halad kemény) rétegben felhalmozódnak a keratin fehérje, elveszítik sejtszerkezetüket és elhalnak. A stratum corneumot teljesen elhalt sejtek képviselik ( kanos pikkelyek), tele keratinnal és légbuborékokkal. A kérges pikkelyek folyamatosan lehámlanak.
A laphámsejtes karcinóma kialakulásának kockázati tényezői
Számos hajlamosító tényező van ( rákkeltő anyagok), melynek bőrre, nyálkahártyára és a szervezet egészére gyakorolt hatása hozzájárulhat egy rosszindulatú folyamat kialakulásához.A rák kialakulásához hozzájáruló tényezők a következők:
- genetikai hajlam;
- ultraibolya sugárzás;
- immunszuppresszánsok szedése;
- ionizáló sugárzás;
- dohányzás;
- alultápláltság;
- alkoholos italok;
- szakmai veszélyek;
- szennyezett levegő;
- kor.
A genetika és a molekuláris biológia területén végzett modern kutatások lehetővé teszik, hogy bizalommal állítsuk, hogy a laphámrák kialakulására való hajlam génszinten meghatározható.
A genetikai hajlam a következőkön keresztül fejeződik ki:
- A sejt daganatellenes védelmének megsértése. A szervezet minden sejtjében van egy specifikus gén, amely a rosszindulatú daganatok kialakulásának gátlásáért felelős ( az úgynevezett anti-onkogén, "a genom őre"). Ha egy sejt genetikai apparátusa ( sejtosztódást biztosít) nem zavart, ez a gén inaktív állapotban van. Amikor a DNS sérült dezoxiribonukleinsav, amely a genetikai információ tárolásáért, átviteléért és reprodukálásáért felelős) ez a gén aktiválódik, és leállítja a sejtosztódási folyamatot, így megakadályozza a daganat kialakulását. Ha magában az anti-onkogénben mutáció lép fel ( az összes laphámsejtes karcinóma több mint felében fordul elő) szabályozó funkciója károsodott, ami hozzájárulhat a daganatos folyamat kialakulásához.
- A daganatellenes immunitás működésének megsértése. Percenként több ezer génmutáció következik be az emberi szervezetben, vagyis potenciálisan több ezer új daganat képződik. Az immunrendszernek köszönhetően azonban ( úgynevezett daganatellenes immunitás), daganatok nem alakulnak ki. Számos sejttípus vesz részt a daganatellenes immunitás biztosításában ( T-limfociták, B-limfociták, makrofágok, természetes ölősejtek), amelyek nagyon gyorsan felismerik és elpusztítják a mutáns sejteket. Az e sejtek kialakulásáért és működéséért felelős gének mutációival csökkenhet a daganatellenes immunitás hatékonysága, ami kedvező feltételeket teremt a rosszindulatú daganatok kialakulásához. A génmutációk nemzedékről nemzedékre átadhatók, hajlamot okozva a daganatos folyamatokra az utódokban.
- A rákkeltő anyagok anyagcseréje károsodott. Ha bármilyen rákkeltő anyag bejut a szervezetbe ( fizikai vagy kémiai) bizonyos védelmi rendszerek működésbe lépnek, amelyek célja semlegesítésük és mielőbbi eltávolításuk. Ha ezeknek a rendszereknek a működéséért felelős gének mutálódnak, megnő a daganatos folyamat kialakulásának kockázata.
Az ultraibolya sugárzás a napsugárzás azon része, amely szabad szemmel nem látható. E sugarak hatása az emberi bőrre ( hosszan tartó napsugárzással vagy az úgynevezett ultraibolya fürdők gyakori használatával mesterséges barnuláshoz) különböző genetikai mutációkat okoz, amelyek potenciális daganatsejtek megjelenéséhez vezetnek, valamint gyengíti a sejt daganatellenes védekezését ( egy anti-onkogén mutációi miatt).
Hosszan tartó és intenzív ultraibolya sugárzásnak való kitettség esetén előfordulhat, hogy a daganatellenes immunitás nem képes semlegesíteni az összes mutáns genommal rendelkező sejtet, ami laphámsejtes bőrrák kialakulásához vezet.
Immunszuppresszánsok szedése
Néhány gyógyszer ( azatioprin, merkaptopurin és így tovább), különféle betegségekben és kóros állapotokban használják ( a vérrendszer daganatai, autoimmun betegségek, szervátültetések) nyomasztó hatással vannak a szervezet védekező rendszerére, beleértve a daganatellenes immunitást is. Az ilyen gyógyszerek alkalmazása laphámsejtes karcinóma kialakulásához vezethet.
ionizáló sugárzás
Az ionizáló sugárzás magában foglalja a röntgen-, gamma-, hidrogén- és héliummagokat. Az ionizáló sugárzás a szervezetet befolyásolva káros hatással van a sejtek genetikai apparátusára, ami számos mutáció kialakulásához vezet. Ezenkívül a szervezet immunrendszerének károsodása a daganatellenes immunitás gyengüléséhez vezet, ami több százszorosára növeli a rák kialakulásának valószínűségét.
Számos epidemiológiai tanulmány kimutatta, hogy a laphámsejtes karcinóma és a rosszindulatú daganatok más formái több százszor gyakrabban fordulnak elő az ilyen típusú sugárzásnak kitett egyéneknél. ionizáló sugárzás gyakori orvosi célú felhasználásával, a nukleáris iparban dolgozók körében, atomerőművi baleseteknél és atombombák robbanásánál).
Dohányzás
Tudományosan bebizonyosodott, hogy a cigaretta és más dohánytartalmú termékek elszívása ( szivarok, pipák) növeli a szájüreg, az emésztőrendszer és a légutak laphámsejtes karcinóma kialakulásának kockázatát. Ugyanakkor mindkét aktív dohányos érzékeny a rákkeltő hatásra ( közvetlen dohányosok) és passzív ( körülveszi, belélegzi a dohányfüstöt).
A dohány égése puffadás közben nagyon magas hőmérsékleten megy végbe, aminek következtében a nikotinon kívül sok más égéstermék is bejut a szervezetbe ( benzol, formaldehid, fenolok, kadmium, króm és mások), amelynek rákkeltő hatása tudományosan bizonyított. Amikor a cigaretta parázslik nem a meghúzás során) alacsonyabb a dohány égési hőmérséklete, és sokkal kevesebb rákkeltő anyag kerül a környezetbe.
A szájüreg és a légutak nyálkahártyáján keresztül felszívódó rákkeltő anyagok helyi rákkeltő hatásúak. Ezen túlmenően, mivel felszívódnak a vérben és elterjednek a szervezetben, különböző szervekben és szövetekben daganatok kialakulását okozhatják.
Sok országban a dohányt nem csak dohányzásra használják ( van tubák, rágódohány). Ezek az alkalmazási módok az égés során keletkező anyagokat nem veszik fel, azonban más rákkeltő anyagok szabadulnak fel, amelyek növelik az ajak-, száj- és garatrák kialakulásának kockázatát.
Helytelen táplálkozás
A megfelelő, kiegyensúlyozott táplálkozás biztosítja a szervezet immunrendszerének normális fejlődését és működését, különös tekintettel a daganatellenes immunitásra, ami csökkenti a rák kialakulásának valószínűségét.
Tudományosan bizonyított, hogy az állati zsírok túlzott fogyasztása az étrendben jelentősen növeli az emésztőrendszeri rák kialakulásának kockázatát. Ugyanakkor a növényi élelmiszerek zöldségek és gyümölcsök) vitaminokat tartalmaznak ( A, C, E, folsav) és egyéb anyagok ( szelén) a daganat növekedésének megakadályozására. Az étrendben való hiányuk jelentősen növelheti a rosszindulatú daganatok kialakulásának kockázatát.
Alkoholos italok
Közvetlenül etil-alkohol ( minden alkoholtartalmú ital hatóanyaga) nem okoz rosszindulatú daganatok kialakulását. Ugyanakkor tudományosan is bizonyított az összefüggés az alkoholfogyasztás és a rák kialakulásának kockázata között. Ennek az az oka, hogy az alkohol növeli a sejtek permeabilitását különböző vegyi anyagokkal szemben ( benzapirén és más rákkeltő anyagok). Ezt a tényt megerősíti a laphámrák leggyakoribb lokalizációja alkoholistáknál a szájüregben, a gégeben és a garatban, vagyis azokban a szervekben, amelyek közvetlenül érintkeznek az etil-alkohollal és annak gőzeivel.
A laphámsejtes karcinóma kialakulásának valószínűsége ezeken a területeken többszöröse, ha az alkoholt dohányzással vagy más dohányzási módszerrel kombinálják.
Foglalkozásköri veszélyek
Bizonyos vegyi anyagok belélegzése, valamint a bőr intenzív és hosszan tartó érintkezése laphámsejtes karcinóma kialakulásához vezethet. Fontosabb szerepet játszik a rákkeltő anyagoknak való kitettség időtartama, mint a koncentrációjuk.
Foglalkozási rákkeltő anyagok különböző szakmákban
Szennyezett levegő
Bebizonyosodott, hogy a légúti rák kialakulásának kockázata szignifikánsan magasabb az ipari vállalkozások közelében élők körében. kohászati, olajfinomítók). Ezenkívül a nagyvárosok lakossága érzékenyebb a rák kialakulásának kockázatára. A nagyvárosokban a közlekedés bősége miatt nagy mennyiségű kormot tartalmazó kipufogógáz kerül a levegőbe, ami rákkeltő.
fertőzések
Tudományosan bizonyított, hogy bizonyos vírusok hozzájárulhatnak a laphámsejtes karcinómához.
A laphámsejtes karcinóma előfordulásának okai lehetnek:
- Humán papillómavírus. Ez a vírus különféle jóindulatú daganatok kialakulását okozhatja a bőrben és a nyálkahártyákban ( szemölcsök, papillómák), és nagyon ritka esetekben méhnyakrákot okozhat. A testsejtek DNS-ébe bekerülve a vírus megváltoztatja azok szerkezetét, ami a vírus új kópiáinak kialakulásához vezet a sejtben. Ez a folyamat különböző mutációk kialakulásához vezethet a genom szintjén, egészen a rosszindulatú folyamat kezdetéig.
- Humán immunhiány vírus (humán immunhiány vírus) HIV). Ez a vírus megfertőzi az immunrendszer sejtjeit, ami végső soron humán szerzett immunhiányos szindróma kialakulásához vezet. AIDS), amely csökkenti a szervezet fertőzés- és daganatellenes védekezőképességét egyaránt.
A laphámsejtes karcinóma az esetek túlnyomó többségében 65 év felettieknél fordul elő. Ez annak a ténynek köszönhető, hogy az öregedés folyamatában a test szinte minden szervének és rendszerének funkciói csökkennek és megsértik, beleértve az immunrendszert is. Megbomlik a sejt daganatellenes védelme, valamint romlanak a mutáns sejtek felismerési és elpusztítási folyamatai, ami jelentősen növeli a laphámsejtes karcinóma kockázatát.
Precancerous betegségek
A bőr és a nyálkahártya bizonyos betegségei, bár nem rosszindulatúak, növelik a laphámsejtes karcinóma kialakulásának kockázatát.A rák kialakulásának valószínűségétől függően a következők vannak:
- kötelező rákmegelőző betegségek;
- fakultatív rákmegelőző betegségek.
A rákos megbetegedések ebbe a csoportjába számos bőrbetegségek amelyek megfelelő kezelés nélkül mindig rákos daganattá fajulnak.
A kötelező rákmegelőzők a következők:
- Pigmentált xeroderma. Ritka örökletes betegség, amely autoszomális recesszív módon terjed. a gyerek csak akkor lesz beteg, ha mindkét szülőjétől örökli a hibás gént). 2-3 éves gyermekeknél jelenik meg, és külsőleg bőrpír, repedések, fekélyek, szemölcsös kinövések formájában nyilvánul meg a test nyílt területein. A betegség kialakulásának mechanizmusát a sejtek ultraibolya sugárzással szembeni ellenállásának megsértése magyarázza. Ennek eredményeként, amikor a napfény éri a bőrt, DNS-károsodás lép fel. Minden egyes újabb károsító tényezőnek való kitettséggel a sejtekben a mutációk száma nő, ami végső soron rák kialakulásához vezet.
- Bowen-kór. Ritka bőrbetegség, amely a káros tényezőknek való hosszan tartó expozíció eredményeként alakul ki ( krónikus trauma, hosszan tartó napsugárzás, foglalkozási veszélyek). Külsőleg egy vagy több apró vörös foltban nyilvánul meg, amelyek főként a test bőrén helyezkednek el. Idővel az érintett területen vörös-barna plakk képződik, amelynek felületéről a pikkelyek könnyen leválaszthatók. A laphámsejtes karcinóma kialakulásával a plakk felülete kifekélyesedik.
- Paget-betegség. Rákmegelőző betegség, amely elsősorban a nőket érinti. A bőrön való megjelenés jellemzi ( a szeméremtestben és a hónaljban) vörösség, amelynek világos határai vannak. A felület lehet nedves vagy száraz, pelyhes. Az érintett terület több év alatt megnövekedhet, és laphámsejtes karcinómává fajulhat.
Ebbe a csoportba tartoznak azok a betegségek, amelyek jelenléte nem feltétlenül vezet laphámsejtes karcinóma kialakulásához, de kialakulásának valószínűsége ebben az esetben többszörösére nő.
Az opcionális rákmegelőzők a következők:
- Szenilis keratosis. Idős embereknél fordul elő, főként azokon a bőrterületeken, amelyeket nem takar a ruházat. A fő ok az ultraibolya sugárzásnak való hosszan tartó kitettség. Ennek eredményeként a kéz bőrén és az arcon vöröses plakkok jelennek meg, amelyek mérete néhány millimétertől a centiméterig terjed. Felületüket kemény, sárgás pikkelyek borítják, amelyek nehezen válnak el a bőrtől. A laphámsejtes karcinóma kialakulásának valószínűsége ebben a betegségben eléri a 25% -ot.
- Bőrszarv. Ez hyperkeratosis az epidermisz stratum corneumának kóros megvastagodása), amely a kanos tömegek helyi lerakódásában nyilvánul meg ( Mérleg). Ennek eredményeként a bőr felett kiálló hengeres vagy kúp alakú szarv képződik, amelynek hossza elérheti a több centimétert is. A rák kialakulását az esetek 7-15% -ában figyelik meg, és a formáció mélyen a bőrbe való csírázása jellemzi.
- Keratoakantóma. Főleg 60 év felettieknél előforduló betegség. Ez egy kerek alakú, legfeljebb több centiméter átmérőjű képződmény, amelynek közepén kanos tömegekkel teli mélyedés található ( pikkelyek sárga). Az arc bőrén vagy a kézháton található.
- kontakt dermatitisz. Különböző vegyszerek, kozmetikai krémek bőrrel való érintkezésének eredményeként alakul ki. Helyi gyulladásos reakció jellemzi, az érintett terület bőrpírja és duzzanata, viszketés és égő érzés jelentkezhet. Ennek a folyamatnak a hosszú távú fennállásával a bőr sejtszerkezetében különböző rendellenességek lépnek fel, amelyek végső soron rák kialakulásához vezethetnek.
A laphámsejtes karcinóma kialakulásának mechanizmusa
 A kockázati tényezőknek való kitettség következtében a rétegzett laphám tüskés rétegének egyik sejtjében génmutáció lép fel, amelyet védekező daganatellenes mechanizmusok nem küszöbölnek ki. A mutált sejt számos olyan tulajdonsággal rendelkezik, amelyek megkülönböztetik a test normál sejtjeitől.
A kockázati tényezőknek való kitettség következtében a rétegzett laphám tüskés rétegének egyik sejtjében génmutáció lép fel, amelyet védekező daganatellenes mechanizmusok nem küszöbölnek ki. A mutált sejt számos olyan tulajdonsággal rendelkezik, amelyek megkülönböztetik a test normál sejtjeitől. A rákos sejtet a következők jellemzik:
- Autonómia. Reprodukció ( osztály) a normál testsejtek számát az ideg- és endokrin rendszer, valamint maguk a sejtek száma szabályozza. minél többen vannak, annál kevesebben osztoznak). A daganatsejteket megfosztják a szabályozó mechanizmusokkal való érintkezéstől, ami ellenőrizetlen osztódást eredményez.
- Halhatatlanság. A normál testsejtek csak bizonyos számú alkalommal tudnak osztódni, majd elhalnak. A lehetséges osztódások száma genetikailag meghatározott, és a különböző szervekben és szövetekben eltérő. A daganatsejtekben ez a folyamat megszakad, aminek következtében korlátlan számú osztódás lehetséges számos klón képződésével, amelyek szintén halhatatlanok, és korlátlan számú osztódásra képesek.
- Önellátás. A daganat növekedése során a 2-4 mm-es méret elérésekor), a daganatsejtek speciális anyagokat kezdenek el termelni, amelyek serkentik az új erek képződését. Ez a folyamat biztosítja az oxigén és a tápanyagok eljuttatását a mélyebb daganatsejtekbe, melynek eredményeként a daganat jelentős méretűre nőhet.
- A differenciálódás megzavarása. A hámsejtek fejlődése során elveszítik a sejtmagot és más sejtelemeket, meghalnak és kilökődnek ( rétegzett laphámban, nem keratinizált hámban) vagy felhalmozódik a keratin és kanos pikkelyek alakulnak ki ( keratinizált rétegzett laphámban). A rákos sejtekben a differenciálódási folyamat megszakadhat.
A differenciálódás mértékétől függően a következők vannak:
- differenciálatlan laphámsejtes karcinóma ( nem keratinizáló). Ez a leginkább rosszindulatú forma, amelyet gyors növekedés jellemez. Ebben az esetben a mutáció a tüskés réteg sejtjében következik be, ami után fejlődése leáll, és minden további klón hasonló szerkezetű. A keratin nem halmozódik fel a rákos sejtekben, és nem következik be haláluk folyamata.
- Differenciált laphámsejtes karcinóma ( keratinizáló). Ebben az esetben a mutáció a tüskés rétegsejt szintjén is fellép, azonban többszöri osztódás után a kialakult klónok nagy mennyiségű keratint kezdenek felhalmozni. A rákos sejtek fokozatosan elveszítik sejtelemeiket és elpusztulnak, ami külsőleg a daganat felszínén lévő kéreg lerakódásában nyilvánul meg ( keratin tömegek) sárgás. A normál keratinizációtól eltérően a keratinizálódó rák esetében ez a folyamat többször is felgyorsul.
Metasztázis
Ez a kifejezés azt a folyamatot jelenti, amely a daganatsejt klónok elválasztását eredményezi a képződés helyéről, és más szervekbe és szövetekbe vándorol. Így kialakulhatnak másodlagos daganatnövekedési gócok ( metasztázisok). A másodlagos gócokban a sejtosztódás ugyanazokat a törvényeket követi, mint az elsődleges daganatban.A laphámsejtes karcinóma áttéteket adhat:
- nyirok útján. Ez a fajta metasztázis a laphámsejtes karcinóma eseteinek 98%-ában fordul elő. A nyirokereken keresztül a rákos sejtek eljuthatnak a helyi nyirokcsomókba, ahol elhúzódnak és elkezdenek osztódni.
- Hematogén módon. Csak az esetek 2% -ában fordul elő. A daganatsejtek falaik megsemmisülésekor jutnak be az erekbe, és a véráramlással szinte bármely szervbe vándorolhatnak ( gyakrabban a tüdőben, a csontokban).
- beültetés útján. Ebben az esetben a daganat terjedése a szomszédos szervekkel való közvetlen érintkezés útján történik, melynek eredményeként daganatsejtek nőnek be a szerv szövetébe, és megindul benne a másodlagos daganat kialakulása.
A laphámrák típusai
 Mint már említettük, a laphámsejtes karcinóma a rétegzett laphám tüskés rétegének sejtjeiből képződik. Ez a rész a laphámsejtes karcinóma leggyakoribb típusait ismerteti, bár elméletileg ez a daganat bármely hámréteggel borított szervben kialakulhat. Ez akkor lehetséges, ha a hámsejteket különböző károsító tényezőknek hosszabb ideig ki vannak téve, aminek következtében azok degenerálódása következhet be ( metaplasia) laphámképződéssel azokban a szervekben, ahol általában nem található meg.
Mint már említettük, a laphámsejtes karcinóma a rétegzett laphám tüskés rétegének sejtjeiből képződik. Ez a rész a laphámsejtes karcinóma leggyakoribb típusait ismerteti, bár elméletileg ez a daganat bármely hámréteggel borított szervben kialakulhat. Ez akkor lehetséges, ha a hámsejteket különböző károsító tényezőknek hosszabb ideig ki vannak téve, aminek következtében azok degenerálódása következhet be ( metaplasia) laphámképződéssel azokban a szervekben, ahol általában nem található meg. Tehát dohányzáskor a légutak csillós hámja felváltható réteges laphámra, és a jövőben ezekből a sejtekből laphám alakulhat ki.
A növekedés természetétől függően a laphámsejtes karcinóma lehet:
- Exofitikus ( tumor). A betegség kezdetén sűrű bőrszín csomó képződik. Felületét kezdetben sárga kérges tömegek borítják. Mérete gyorsan növekszik nagyobb a magassága, mint az átmérője). A daganat alapja széles, inaktív ( a daganat egyszerre nő a bőr és a bőr alatti zsírszövet mély rétegeibe). Az oktatás egyértelműen elkülönül az érintetlen bőrtől. Felülete egyenetlen, göröngyös, pikkelyekkel vagy szemölcsös növedékekkel borított. A fejlődés későbbi szakaszaiban a daganatos csomópontok felszíne kifekélyesedhet és infiltratív-fekélyes formába fordulhat.
- Endofita ( infiltratív-fekélyes). A betegség kezdetén a bőrben egy kis, sűrű góc állapítható meg, amely hamar kifekélyesedik. Körülötte, gyermek ( másodlagos) csomók, amelyek kifekélyesednek és összeolvadnak egymással, ami az érintett terület növekedését okozza. A daganat növekedését a fekély átmérőjének és mélységének növekedése jellemzi.
- Vegyes. Jellemzője a daganatcsomó egyidejű növekedése és a körülötte lévő bőr és nyálkahártyák fekélyesedése.
- bőr;
- az ajkak vörös szegélye;
- szájüreg;
- nyelőcső
- gége;
- légcső és hörgők;
- méhnyak.
Laphámsejtes bőrrák
Az egyik leggyakoribb bőrdaganat. Keratinizáló lehet ( az esetek 90%-ában), és nem keratinizáló. Főleg a test nyitott területein alakul ki ( az arc, nyak, kézhát bőrén). A rák fekélyes nekrotikus és daganatos formái egyaránt kialakulhatnak.A laphámsejtes bőrrák helyi megnyilvánulásai a következők:
- fájdalom;
- a szomszédos szövetek duzzanata;
- égő;
- az érzékenység megsértése;
- bőrpír az érintett terület körül.
Az ajkak vörös határának laphámsejtes karcinóma
Az alsó ajak rákja sokkal gyakoribb, de a felső ajak rákja gyorsabb és rosszindulatúbb lefolyású. A legtöbb esetben ( 95%-ban) keratinizálódó laphámsejtes karcinóma alakul ki. A férfiak 3-szor gyakrabban érintettek, mint a nők.Sokkal gyakoribb az infiltratív-fekélyes forma, amelyet gyors fejlődés és agresszív lefolyás jellemez. A daganatos forma lassabban fejlődik, és ritkán ad áttétet.
A szájüreg laphámsejtes karcinóma
Jellemzője a rosszindulatú daganat kialakulása az ajkak, az arcok, az íny és a szájpad belső felületének nyálkahártyájának hámjából.A szájrák kockázati tényezője a fent felsorolt főbbeken kívül) a forró italok és ételek gyakori használata. Ez kóros elváltozásokhoz vezet a hámban ( általában többrétegű, nem keratinizáló), melynek következtében keratinizációs zónák jelennek meg, amelyek rákos folyamattá fajulhatnak.
Az esetek 95%-ában laphámsejtes karcinóma fordul elő. Mindkét növekedési forma egyformán gyakori, és gyors fejlődés, a szomszédos szövetekbe való csírázás és metasztázis jellemzi.
A szájüregi rák tünetei a következők:
- Fájdalom. A fejlődés későbbi szakaszaiban jelenik meg, és a szomszédos szövetekre gyakorolt volumetriás képződmény nyomásának köszönhető. A fájdalom kisugározhat a fejbe, orrba, fülbe ( a daganat helyétől függően).
- Fokozott nyálfolyás. A daganat idegen test érzését kelti a szájüregben, ami reflexszerűen növeli a nyálmirigyek aktivitását.
- Rossz lehelet. A betegség késői stádiumában jelenik meg, és a nekrózis következménye. helyi kihalás) daganatszövet és fertőzés ( a rákos megbetegedések által érintett területen a nyálkahártya barrier funkciói felborulnak, ami kedvező feltételeket teremt a fertőző mikroorganizmusok szaporodásához és fejlődéséhez).
- A rágási és beszédfolyamatok megsértése. Ezek a megnyilvánulások a betegség későbbi szakaszaira jellemzőek, amikor a rákos folyamat az arc rágó- és egyéb izmaiba nő, és elpusztítja azokat.
A nyelőcső laphámsejtes karcinóma
A laphámsejtes karcinóma a nyelőcső összes rosszindulatú daganatának 95%-át teszi ki. További kockázati tényező a forró italokkal és fűszeres ételekkel való visszaélés, valamint a gastrooesophagealis reflux betegség ( GERD), amelyet a savas gyomornedv visszafolyása jellemez a nyelőcsőbe.A növekedés természeténél fogva gyakoribb a laphámsejtes karcinóma daganatszerű formája. A daganat jelentős méretet érhet el, egészen a nyelőcső lumenének teljes átfedéséig.
A nyelőcsőrák jelei a következők:
- nyelési zavar ( dysphagia). A nyelőcső lumenében lévő daganat növekedése miatt fordul elő, ami megzavarja az élelmiszer mozgását. Eleinte nehéz lenyelni a szilárd, majd néhány hónap múlva folyékony táplálékot és még vizet is.
- Fájdalom a mellkasban. A fejlődés későbbi szakaszában jelennek meg, a közeli szövetek és szervek daganat általi összenyomása miatt.
- Az étel kiköpése. Az ételdarabok elakadhatnak a daganat területén, és néhány perccel étkezés után felböföghetnek.
- Rossz lehelet. Tumor nekrózis és fertőzés esetén alakul ki.
- Vérzés. Akkor fordul elő, amikor egy rákos folyamat elpusztítja a nyelőcső ereit ( gyakrabban vénák) gyakran ismétlődnek. Véres hányással és vér jelenlétével a székletben nyilvánul meg. Ez az állapot életveszélyes, és sürgős orvosi ellátást igényel.
A gége laphámsejtes karcinóma
Ez a szerv összes rosszindulatú daganatának körülbelül 60% -át teszi ki. A betegség mindkét formája egyformán gyakori, azonban az infiltratív-fekélyes rákot a gyorsabb fejlődés és a szomszédos szervekre való átmenet jellemzi.A gégerák jelei a következők lehetnek:
- Nehéz légzés. A daganat növekedése következtében a gége lumenje részben átfedheti egymást, ami megnehezíti a levegő átjutását. A daganatcsomó helyétől és méretétől függően nehéz lehet a belégzés, a kilégzés vagy mindkettő.
- Hangváltás. Akkor fordul elő, amikor a rákos folyamat átterjed a hangszálakra, és a hang rekedtségében nyilvánulhat meg, egészen annak teljes elvesztéséig. hangvesztés).
- Fájdalom nyeléskor. Megjelenhetnek a tumorcsomó nagy méretével, összenyomva a garatot és a nyelőcső felső részét.
- Köhögés. Reflexszerűen fordul elő, a gége falainak mechanikai irritációja következtében. Általában a köhögéscsillapító gyógyszerek nem szüntetik meg.
- Hemoptysis. Előfordulhat az erek pusztulásával és a daganat összeomlásával.
- Idegentest érzése a torokban.
A légcső és a hörgők laphámsejtes karcinóma
A légutak laphámsejtes karcinóma kialakulása a légcső vagy a hörgők hámjának korábbi metapláziája következtében lehetséges. csillós hám cseréje laphámra). A dohányzás és a különböző vegyszerekkel történő légszennyezés hozzájárulhat ehhez a folyamathoz.A rákos folyamat exofitikusként alakulhat ki ( kinyúlik a légútba), és endofita ( terjed a légcső falában, a hörgőkben és a tüdő szövetébe nő).
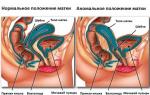
A hüvely nyálkahártyáját és a méhnyak hüvelyi részét rétegzett laphám borítja, nem keratinizált hám. A laphámsejtes karcinóma gyakran a rétegzett laphám hengeressé való átalakulásának területén alakul ki. béleli a belső ost és a méh üreget).
A rosszindulatú daganatok tünetei a kezdeti stádiumban nem specifikusak, és az urogenitális rendszer egyéb betegségeivel is előfordulhatnak.
A méhnyakrák jelei a következők lehetnek:
- vérzés a hüvelyből a menstruáción kívül;
- vérzés közösülés után;
- állandó fájdalmas fájdalom az alsó hasban;
- a vizelés és a székletürítés megsértése.
Hogyan néz ki a laphámsejtes karcinóma?
A daganat megjelenése a növekedés formájától, a differenciálódás mértékétől és az érintett szervtől függően változik.A laphámsejtes karcinóma külső jellemzői
| A rák típusa | növekedési forma | Leírás | Fénykép |
| Laphámsejtes bőrrák
| Infiltratív-fekélyes | Ez a bőr sűrű fekélyes hibája, melynek szélei egyértelműen elhatárolódnak az ép területektől. Felületét sárgás kéreg borítja ( kanos tömegekből álló), melynek eltávolításakor a fekély egyenetlen, vérző alját találják. A közeli bőrfelületek gyulladtak ( piros, duzzadt). |  |
| Tumor | Széles alapon a bőr fölé emelkedő daganatszerű képződmény. A felszínen sok kis véredény áttetsző. A csúcs régiójában egy kis, sötétbarna színű központi mélyedést határoznak meg, sárgás kanos tömegekkel, szorosan a tumorszövet mellett. |  |
|
| Az ajkak vörös határának laphámsejtes karcinóma
| Infiltratív-fekélyes | Ez az ajkak vörös határának szabálytalan alakú fekélyes hibája. A fekély szélei tiszták, kissé aláaknázottak. Az alja göröngyös, fekete nekrózisos területekkel és sárga kanos tömegekkel borítva. |  |
| Tumor | Sűrű, széles alapon emelkedő csomó, amely egyértelmű határok nélkül átjut az ajkak és az arc bőrének nyálkahártyájára. Felületét kérges kéreg borítja. A formáció közepén fekete nekrózis fókuszt határozunk meg. A körülötte lévő bőr deformálódott, gyulladt, duzzadt. |  |
|
| A szájüreg laphámsejtes karcinóma | beszivárgó | Az érintett nyálkahártya élénkvörös, felülete göröngyös, szélei szaggatottak. Helyenként sárga kéreg alakul ki, amelynek eltávolítása vérzést okoz. |  |
| Tumor | Göbös képződmény tiszta, egyenetlen élekkel. Felülete göröngyös, érdes, szaros tömeggel bőségesen borított. A környező nyálkahártya nem változik. |  |
|
| A nyelőcső laphámsejtes karcinóma | Infiltratív-fekélyes | Endoszkópos vizsgálat során rugalmas cső behelyezése a nyelőcsőbe, melynek végén egy videokamera található) a nyelőcső nyálkahártyájának fekélyes hibáját tárja fel, amely egyértelműen elhatárolódik az ép szövettől. Szélei megemelkedtek, felszíne göröngyös, a nyelőcső lumenébe enyhén benyúló, érintkezéskor könnyen vérzik. |  |
| Tumor | Az endoszkópos vizsgálat során többféle, a nyelőcső lumenébe kinyúló, különböző méretű daganatképződményt határoznak meg. Az alap széles, a nyálkahártya folytatása. Felületét sok véredény borítja. |  |
|
| A gége laphámsejtes karcinóma | vegyes | Vizuálisan meghatározzák a szabálytalan alakú térfogati képződményt, egyenetlen felülettel, amelyen sárga kéreg és petechiális vérzés figyelhető meg. A daganat felszínén és körülötte lévő nyálkahártya fekélyes. |  |
| A légcső és a hörgők laphámsejtes karcinóma | Tumor | Az endoszkópia során több, a légutak lumenébe benyúló gumós kúp alakú kinövést határozunk meg. Felületét fehér bevonat borítja, fekélyes, helyenként vérző. |  |
| A méhnyak laphámsejtes karcinóma | Infiltratív-fekélyes | A nőgyógyászati vizsgálat kivörösödött, fekélyes, vérző méhnyakot állapít meg. A fekély szélei jól körülhatároltak és kissé megemelkednek a nyálkahártya felett. Néhány helyen sárga kéreg látható. |  |
| Tumor | Jellemzője, hogy a méhnyakon széles alapon térfogati képződmény van, amely a nyálkahártya felszíne fölé emelkedik. Felülete göröngyös, érdes, helyenként fekélyes, vérző. |  |
A laphámsejtes karcinóma diagnózisa
 Általában kifejezett klinikai megnyilvánulások fordulnak elő a betegség utolsó szakaszában, amikor több távoli metasztázis van. A prognózis ilyen esetekben kedvezőtlen. A rákos folyamat időben történő és helyes diagnosztizálása lehetővé teszi a szükséges kezelés időben történő elvégzését, ami megmentheti az ember életét.
Általában kifejezett klinikai megnyilvánulások fordulnak elő a betegség utolsó szakaszában, amikor több távoli metasztázis van. A prognózis ilyen esetekben kedvezőtlen. A rákos folyamat időben történő és helyes diagnosztizálása lehetővé teszi a szükséges kezelés időben történő elvégzését, ami megmentheti az ember életét. A diagnosztikai folyamat magában foglalja:
- orvos által végzett vizsgálat;
- műszeres kutatás;
- laboratóriumi kutatások;
- tumor biopszia.
Orvosi vizsgálat
Bármely szakorvosnak képesnek kell lennie arra, hogy felismerje a rosszindulatú daganatot a fejlődés kezdeti szakaszában. Ha bármilyen lokalizációjú laphámsejtes karcinóma gyanúja merül fel, onkológus konzultációra van szükség.Mikor kell orvoshoz fordulni?
Néhány jóindulatú bőrelváltozás ( papillómák és mások) évekig észrevétlen maradhat. Vannak azonban bizonyos külső jelek, amelyek jelenléte a neoplazma lehetséges rosszindulatú degenerációját jelzi. Fontos, hogy időben felismerjük és azonnal orvoshoz kell fordulni, hiszen laphámsejtes karcinóma kialakulása esetén a kezelést a lehető leghamarabb meg kell kezdeni.
A daganatos folyamat diagnosztikai kritériumai
| jóindulatú daganat | rosszindulatú daganat |
|
|
Az orvos tisztázó kérdéseket tehet fel:
- Mi a beteg foglalkozása?
- Milyen régen jelent meg a daganat?
- Változik-e a neoplazma idővel? méretben vagy megjelenésben)?
- Vannak-e helyi tünetek fájdalom, viszketés vagy egyéb tünetek)?
- Milyen kezelést végeztek és milyen eredményekkel jártak?
- A családtagoknak és közeli rokonoknak volt hasonló daganata?
- a test általános állapota;
- az oktatás következetessége és megjelenése;
- a bőr és a nyálkahártyák színe közvetlenül a neoplazma körül;
- közeli nyirokcsomók;
- hasonló képződmények jelenléte a test más részein.
Instrumentális kutatás
A diagnózis felállítására és a kezelési taktika megtervezésére szolgálnak.A laphámsejtes karcinóma diagnosztizálására a következőket használják:
- konfokális lézer pásztázó mikroszkópia;
- termográfia;
- endoszkópos vizsgálat;
Modern, nagy pontosságú módszer, amely lehetővé teszi, hogy réteges képet kapjon az epidermiszről és a bőr felső rétegeiről. Ennek a módszernek az az előnye, hogy a gyanús daganatokat előzetes anyagmintavétel nélkül, közvetlenül egy személyen vizsgálhatja.
Ez a módszer teljesen ártalmatlan, nem igényel speciális képzést, és közvetlenül a rendelőben használható. A módszer lényege, hogy a vizsgált bőrterületet speciális mikroszkóp alá helyezzük, amellyel az epidermisz összes rétegét tanulmányozhatjuk, megvizsgálhatjuk a sejtek szerkezetét, alakját és összetételét. A módszer lehetővé teszi, hogy vizuálisan meghatározza a daganat jelenlétét, a differenciálódás mértékét és csírázását a bőr mély rétegeiben.
termográfia
Meglehetősen egyszerű, gyors és biztonságos módszer a rosszindulatú folyamat kimutatására. A módszer lényege a vizsgált testterület hősugárzásának regisztrálása. A páciens leveszi felsőruházatát, és egy speciális kamera elé ül. A vizsgálat felgyorsítása érdekében permetezővel kis mennyiségű vizet kell felvinni a bőr felületére.
A kamera néhány percen belül regisztrálja a bőr normál és kórosan megváltozott területeinek hősugárzását, majd elkészíti a vizsgált területek úgynevezett "hőportréját".
A laphámrákra jellemző az emelkedett hőmérsékletű zónák meghatározása. Ennek oka a daganat intenzív növekedése, valamint nagyszámú újonnan képződött hajó jelenléte.
Endoszkópia
A módszer lényege egy endoszkóp bevezetése ( egy speciális cső, amelynek végén egy kamera van csatlakoztatva egy monitorhoz) természetes úton vagy műtét eredményeként. Ez a tanulmány lehetővé teszi a vizsgált szerv belső felületének tanulmányozását, vizuálisan meghatározza a daganat jelenlétét, növekedési formáját, a nyálkahártyák károsodásának természetét és mértékét.
- Bronchoszkópia- endoszkóp bevezetése a légutakba, valamint a légcső és a hörgők vizsgálata.
- Esophagoscopy- A nyelőcső belső felületének vizsgálata.
- Laringoszkópia- a hangszalagok és a gége nyálkahártyájának vizsgálata.
- Kolposzkópia- a hüvely és a méhnyak hüvelyi részének vizsgálata.
A módszer bizonyos kockázatokkal jár ( vérzés, fertőzés), amellyel kapcsolatban megvalósítása csak egészségügyi intézmény speciálisan felszerelt helyiségeiben, tapasztalt szakember jelenlétében lehetséges.
Mágneses rezonancia képalkotás ( MRI)
Modern, nagy pontosságú kutatási módszer, amely lehetővé teszi, hogy réteges képet kapjon a különböző szervekről és szövetekről. A módszer lényege, hogy az emberi test körül erős elektromágneses mezőt hozunk létre, melynek hatására az atommagok bizonyos energiát kezdenek kibocsátani, amit tomográf rögzít, majd digitális feldolgozás után képként jelenik meg. egy monitoron.
Az MRI lehetővé teszi:
- kimutatja az 5 mm-es daganat jelenlétét;
- információkat szerezzen a daganat összetételéről és alakjáról;
- meghatározza a metasztázisok jelenlétét a különböző szervekben és szövetekben.
Laboratóriumi kutatás
Laphámsejtes karcinóma gyanúja esetén további laboratóriumi vizsgálatok rendelhetők el.rutin tesztek ( teljes vérkép, teljes vizeletvizsgálat) nem rendelkeznek különösebb diagnosztikai értékkel a laphámsejtes karcinóma kimutatásában, és a szervezet általános állapotának meghatározására és az esetleges kísérő betegségek azonosítására írják fel.
A laphámsejtes karcinóma laboratóriumi diagnosztikájában a következőket alkalmazzák:
- a laphámsejtes karcinóma tumormarkereinek meghatározása;
- citológiai vizsgálat.
Ez egy speciális laboratóriumi vizsgálat a laphámsejtes karcinóma diagnosztizálására.
Tumor markerek ( tumormarkerek) daganatsejtek által termelt különféle szerkezetű anyagok. A laphámsejtes karcinóma specifikus markere az SCC antigén. Szabályozza a differenciálódási folyamatokat ( érlelés).
Az SCC antigén koncentrációjának 1,5 nanogramm/ml-nél nagyobb emelkedése a vérben a különböző lokalizációjú laphámsejtes karcinóma javára utalhat. Bizonyos esetekben azonban a teszt álpozitív lehet, ezért elfogadhatatlan a végleges diagnózis felállítása csak ennek a tumormarkernek a meghatározása alapján.
Az SCC antigén szintjének növekedése figyelhető meg:
- rákmegelőző bőrbetegségekkel;
- egyéb bőrbetegségekkel ( ekcéma, pikkelysömör);
- májelégtelenség esetén ( ez az antigén a májban elpusztul, funkcióinak megsértése esetén koncentrációja növekedhet).
Citológiai vizsgálat
A módszer lényege, hogy mikroszkóp alatt vizsgáljuk a daganatsejtek méretét, alakját, szerkezetét és belső összetételét. Egy citológiai készítmény vizsgálat tárgyát képezi ( kenet) különféle módokon szerezhető be.
A citológiai vizsgálat anyaga lehet:
- nyomatok a bőr neoplazmájának felületéről;
- a szájüreg, garat kaparék;
- biopsziás kenet ( biopsziás anyag).
- Laphámrák. Nagy, szabálytalan alakú sejtek jelenléte jellemzi, amelyek szétszórtan fekszenek. A sejtmag megnagyobbodott, szerkezetileg megváltozott, színe kifejezettebb, mint a normál sejtekben. Kromatin ( élő sejt intranukleáris genetikai anyaga) egyenetlenül helyezkedik el. Citoplazma ( a sejt belső környezete) sűrű, előfordulhatnak a korai keratinizáció jelei ( keratohyalin és keratin jelenléte). A sejtek között meg lehet határozni a kérges pikkelyek felhalmozódását.
- Laphám, nem keratinizáló rák. Meghatározzuk a szórt sejteket vagy klasztereiket. Méretük és formájuk nem egyforma. A sejtmag megnagyobbodott ( az egész cellát elfoglalhatja) a központban található. A kromatin a magban egyenletesen oszlik el. A keratinizáció jelei hiányoznak vagy enyhén kifejeződnek.
Biopszia
Ez az "arany standard" a rosszindulatú daganatok diagnosztizálásában. A módszer lényege a gyanús anyag egy részének intravitális felvétele ( biopszia) a bőr vagy a nyálkahártya felszínéről. A biopsziát speciális feldolgozásnak vetik alá, majd mikroszkóp alatt megvizsgálják.A laphámsejtes karcinóma diagnosztizálására használják:
- bevágásos biopszia. Helyi érzéstelenítés után a neoplazma fragmentum részleges kivágása történik. Ebben az esetben feltétlenül le kell venni mind a daganatszövetet, mind a változatlan bőrt vagy nyálkahártyát.
- Tű biopszia. Főleg a laphámsejtes karcinóma neoplasztikus formájában alkalmazzák. Ezt a következőképpen hajtják végre - egy speciális, éles szélű üreges tűt forgó mozdulatokkal mélyen a daganatba helyeznek. Ennek eredményeként a neoplazma minden rétege beleesik, ami lehetővé teszi szerkezetük és kapcsolatuk további vizsgálatát. A kapott anyagot egy tárgylemezre helyezzük további mikroszkópos vizsgálat céljából.
- Teljes biopszia. A műtéttel eltávolított teljes daganatot megvizsgálják.
- rosszindulatú daganatok külső jelei;
- megkérdőjelezhető citológiai adatok;
- a laphámsejtes karcinóma diagnózisának megerősítése szükséges a kezelés megkezdése előtt ( Szükségszerűen).
 A módszer lényege a biopszia szerkezetének és sejtösszetételének mikroszkópos vizsgálatában rejlik.
A módszer lényege a biopszia szerkezetének és sejtösszetételének mikroszkópos vizsgálatában rejlik. A biopszia során kapott anyagot 70%-os alkohollal rögzítik, majd szövettani vizsgálatra a laboratóriumba küldik. A laboratóriumban speciális késsel készítik el a készítmény ultravékony metszeteit, amelyeket tárgylemezre helyeznek, speciális festékekkel megfestik és mikroszkóp alatt megvizsgálják.
A szövettani képtől függően vannak:
- Keratinizáló laphámsejtes karcinóma ( differenciált forma). A szövet szerkezete megszakad, tumorsejtek szálai határozódnak meg, amelyek behatolnak az epidermisz és a bőr mély rétegeibe. A sejtek nagyok, könnyűek, nagy sejtmaggal. Néhányukban keratin és keratohyalin felhalmozódása található ( keratinizáció jelei). A szálak között meghatározzák a keratin felhalmozódását ( szarvgyöngy). Egyes helyeken zavart sejtosztódási folyamatokat találunk ( mitózis).
- Nem keratinizáló laphámsejtes karcinóma ( differenciálatlan forma). Jellemzője a tumorsejtek szálainak jelenléte, amelyek megzavarják a szövet szerkezetét. Különböző méretű, egyenlőtlen alakú daganatsejtek ( kerek, ovális, hosszúkás) nagy magokat tartalmaznak. Nagyon ritkán kis keratinizációs zsebek fordulhatnak elő. A mitózisok száma sokszorosa, mint a differenciált formában.
A laphámrák kezelése
 A laphámsejtes karcinóma kezelését csak onkológus írja elő, és csak teljes és részletes vizsgálat után, a betegség stádiumától és formájától függően. Az öngyógyítás elfogadhatatlan és életveszélyes.
A laphámsejtes karcinóma kezelését csak onkológus írja elő, és csak teljes és részletes vizsgálat után, a betegség stádiumától és formájától függően. Az öngyógyítás elfogadhatatlan és életveszélyes. A rák stádiumától függően a következők vannak:
- 0 szakasz - az epidermiszben vagy a nyálkahártya felületes szakaszain található kis daganat. Nincsenek áttétek.
- színpadra állok - a daganat 2 cm-ig a legnagyobb átmérőjű, nem nő be az alatta lévő struktúrákba. Nincsenek áttétek.
- II szakasz - a daganat több mint 2 cm, de nem nő be az alatta lévő szövetekbe. Nincsenek áttétek.
- III szakasz - a daganat az alatta lévő szövetekbe nő ( a bőrbe, az izmokba, a szervek falába). Metasztázisok a helyi nyirokcsomókban.
- IV szakasz - Vannak távoli áttétek más szervekben. A daganat mérete nem számít.
- sebészet;
- gyógyszeres kezelés;
- egyéb kezelések;
- tüneti kezelés.
Sugárkezelés
Bármilyen lokalizációjú, I-II stádiumú laphámsejtes karcinóma kezelésében ez a választott módszer. A módszer lényege az ionizáló sugárzásnak a tumor fókuszára gyakorolt nagy pontosságú hatása, ami a rákos sejtek osztódási folyamatainak megzavarásához vezet. A modern technológiának köszönhetően az egészséges szövetek sugárkárosodásának mértéke minimális.A III-IV. stádiumú daganatok esetében a preoperatív időszakban sugárterápiát alkalmaznak a növekedés lassítására és a daganat méretének csökkentésére, majd műtéti úton eltávolítják.
A sugárterápia időtartama a daganat szövettani változatától függ. Az erősen differenciált laphámsejtes karcinóma hosszabb kezelést és nagyobb dózisú sugárzást igényel, mint a differenciálatlan.
Ha a sugárkezelés után visszaesés következik be ( laphámsejtes karcinóma kialakulása ugyanazon a helyen), akkor ennek a módszernek az ismételt alkalmazása nem hatékony.
Sebészet
A daganat sebészi eltávolítása javasolt a laphámrák III-IV. stádiumában, sugárzással és kemoterápiával kombinálva. gyógyszeres kezelés) vagy I-II. stádiumban a sugárterápia hatástalansága miatt.A műtét helyi vagy általános érzéstelenítésben történik ( a daganat méretétől és helyétől függően). A daganatot eltávolítjuk, minden széléről 2 centiméternyi egészséges, változatlan szövetet rögzítünk. Mind magát a daganatot, mind a mögöttes struktúrákat, amelyekbe benő, eltávolítják ( izmok, csontok, a végtag amputációjáig vagy az érintett szerv eltávolításáig). Ha a helyi nyirokcsomókban metasztázisok vannak, akkor azokat is teljesen eltávolítják.
Az eltávolított anyagot szövettani vizsgálatra kell küldeni.
Orvosi kezelés
Inkább alternatív módszerről van szó, mivel a laphámsejtes karcinóma gyógyszeres kezelésének hatékonysága változó. Általában a műtét előtti időszakban alkalmazzák a daganat méretének csökkentésére, vagy sugárterápiával kombinálva az inoperábilis rák és metasztázisok kezelésére.Kemoterápia laphámsejtes karcinóma kezelésére
| A gyógyszer neve | A cselekvés mechanizmusa | Adagolás és adminisztráció |
| Bleomicin | Daganatellenes antibiotikum. A sejtosztódás kezdetén elpusztítja a DNS-molekulát, ezzel is gátolja a sejtnövekedést. | Intravénásan adják be, 20 ml 0,9% -os nátrium-klorid oldattal hígítva. Lassan, 5 perc alatt adja be az injekciót. Adagolás:
|
| Ciszplatin | Daganatellenes szer. Megsérti a DNS-szintézis folyamatát, ami a tumorsejt halálához vezet. | Intravénásan, csepegtetve, lassan, 0,9%-os nátrium-klorid oldattal hígítva adják be. Az ajánlott adag 2,5 mg testtömeg-kilogrammonként, 4 hetente. A kezelés során rendszeresen ellenőrizni kell a vér sejtösszetételét. |
| 5-fluor-uracil | Citosztatikus hatású daganatellenes gyógyszer. Szelektíven felhalmozódik a rákos sejtekben, megzavarja a DNS szintézis folyamatát, ami a sejtosztódás leállásához vezet. | Az oldatot intravénásan, csepegtetve vagy sugárban adjuk be 12 mg/testtömeg-kilogramm dózisban 5 napig. A tanfolyamok közötti szünet 4 hét. |
| Kenőcs külső használatra, laphámsejtes bőrrák esetén. Hetente egyszer alkalmazzák a daganat felületén vékony réteggel, nem dörzsölve. A kezelés menetét a betegség lefolyásától függően egyénileg határozzák meg. |
Egyéb kezelések a laphámsejtes rák kezelésére
Ezeket a módszereket ritkábban alkalmazzák, mivel az indikációk korlátozottak. Ugyanakkor a módszer helyes megválasztásával a betegség teljes gyógyulása lehetséges.Az alternatív kezelések a következők:
- Elektrokoaguláció. Kicsi eltávolítására szolgál átmérője legfeljebb 1 cm), felületesen elhelyezkedő daganatok az arcon, nyakon, ajkakon. Az egészséges szöveteket is eltávolítják a daganattól számított 5-6 mm-en belül. Ennek a módszernek az előnye az alacsony trauma, ami kozmetikai szempontból jó.
- kriogén kezelés. Főleg legfeljebb 1 cm átmérőjű pikkelysejtes bőrrák esetén alkalmazzák, amely nem nő be mély szövetekké. A módszer lényege, hogy a daganatot és a szomszédos szöveteket folyékony nitrogénnel lefagyasztják ( amelynek hőmérséklete -196 ºС). A krioterápia előnye a jó kozmetikai hatás. A fő hátrány az eltávolított anyag szövettani vizsgálatának lehetetlensége.
- Fotodinamikus terápia. A módszer lényege a következő. Az első szakaszban a daganat felületét speciális vegyszerrel kezelik ( például hematoporfirin), amely képes szelektíven felhalmozódni a rákos sejtekben. A második szakasz a daganat területére gyakorolt lézerhatás, amelynek eredményeként a hematoporfirin aktiválódik, és serkenti a nagyon mérgező vegyületek képződését ( oxigén szabad gyökök), ami a daganatsejtek pusztulásához vezet. Az egészséges szövetek nem sérülnek.
Tüneti kezelés
Maga a daganat szövődményei vagy a sugár- és gyógyszerterápia mellékhatásainak kialakulása esetén hajtják végre.Laphám kenetben a flóra és a citológia számára minden nőben meghatározott. A reproduktív korú és nem szoptatóknál több van, mint a szoptatóknál, a petefészkek hiánya vagy kimerültsége esetén a menopauza (menopauza) általában, mint azoknál, akiknek nincs menstruációs ciklusuk.
Tájékoztatásul: az ösztrogén továbbra is termelődik a menopauzás nőkben és eltávolított petefészkekkel, mivel azokat a mellékvesék is termelik.
A hámnak védő funkciója van. Neki köszönhetően a hüvelyi mikroflóra rúd alakú marad, a környezet savas, elfogadhatatlan a kórokozók szaporodásához. A hámréteg némileg csökkenhet hormonális fogamzásgátlók és glükokortikoszteroidok szedése esetén.
Milyen típusú kenetet használnak a laphám jelenlétének diagnosztizálására? Ezeket a szavakat láthatjuk a flórán végzett kenet (ún. teljes kenet) és a citogrammon. Ebben az esetben az első csak a hám mennyiségét jelzi. De egy citológiai vizsgálat (Pap teszt) következtetésében több információ található, a leírásban minőségi jellemzők lesznek.
A hámsejtek típusai és az ösztrogéntől való függés
A laphám vagy réteghám a méhnyak hüvelyi részét bélelő sejtek. A nyaki csatornában egy másik típusú hám hengeres. A lapos négyféle sejtből áll - felületes, közbenső és bazális-parabazális rétegből.
Az, hogy az orvos milyen sejteket vesz fel elemzésre, a fő női hormon - ösztrogén - koncentrációjától függ. Lapos epitélium rétegekben, töredékek, klaszterek egy kenetben - ezek mind a norma változatai, ha anaplázia nélkül.
A felületes, a legnagyobb, de kis maggal rendelkező sejtek a menstruációs ciklus 9-14. napjára jellemzőek. Ha az elemzés eredményeként azt írják, hogy nagy mennyiségű hám van, és éppen a ciklus közepén haladt át, akkor ez az oka.
A köztes sejtek a ciklus bármely fázisában előfordulnak. Különbségük valamivel kisebb méret, szabálytalan forma, nagyobb magméret.
Míg az ösztrogén a legalacsonyabb pontján van, a menstruáció során parabazális sejtek jelennek meg a kenetben. Általában a menstruáció alatt egy nő „elveszíti” a hám egyharmadát. Ezenkívül az ilyen típusú laphámsejtek az amenorrhoea (hormonális rendellenességek) időszakára jellemzőek.
A nagyon nagy sejtmaggal rendelkező bazális sejtek jellemzőek az atrófiás kenet típusra (ATM). Olyan menopauzás nőknél diagnosztizálták, akiknek legalább 5 éve inaktív petefészkek voltak. Hasonló helyzet figyelhető meg az elhúzódó szülés utáni amenorrhoeában szenvedő nőknél is, ha az aktív szoptatás több mint egy évig folytatódik.
Orvosi kifejezések, amelyek megijesztenek
Disztrófia vagy dystrophiás epitélium- a méhnyak valódi eróziójával vagy pszeudoeróziójával történik, amelyet ektópiának is neveznek. Egyszóval amikor seb van a méhnyakon. Amikor meggyógyul, a sejtdisztrófiát nem lehet meghatározni.
A citogram gyakran tartalmaz orvosi kifejezést "metaplasztikus". Sokan azt gondolják, hogy ez rosszindulatú folyamatra utal. De nem – a metaplasztikus hám jó kenet eredmény. Azt mondja, hogy a sejteket pontosan a kívánt zónából - kétféle hám találkozási pontjából - az endocervixből (hengeres) és az exocervixből (lapos) veszik. Leggyakrabban itt találják meg az atípiát, a rákmegelőző vagy rákos elváltozásokat.
Acetofehér epitélium (ABE) nem egy jelző, amely elkenődés eredményeként jelenhet meg. kiterjesztett kolposzkópiával látható ecetsavval végzett CMM-nek való kitettség után. Ha kóros területek vannak rajta, a hám elkezd sápadni. Továbbá az orvos következtetéseket von le az alapján, hogy milyen gyorsan következett be a fehéredés, mennyire volt fényes, mennyi ideig tartott, van-e szegélye, volt-e domborulat jele stb. Ha a reakció nem volt kifejezett, akkor a leggyakrabban valószínű, hogy a nők krónikus cervicitisben (gyulladás), HPV-ben vagy (enyhe diszpláziában) szenvednek. Durva ABE-vel - súlyos diszplázia.
Megjelenésében a nyak, még súlyos diszplázia esetén is, meglehetősen egészséges lehet. És csak az ecetsav teszt mutatja azt, ami a szemmel nem látható.
Nem minden nőgyógyász jó kolposzkópos. Egy tapasztalt szakember az ecetes és jódos kezelést követő kiterjesztett kolposzkópia során figyeli a méhnyakot, szó szerint anélkül, hogy levenné a szemét, és nagyon pontos diagnózist állít fel. Egyébként egyes országokban nem a PAP-teszt, hanem az ecetteszt a rákmegelőző rák diagnosztizálásának szűrési módszere. Ha durva ecetsavas fehér hámot észlelnek, a nőt ellenőrzés alá vonják és kezelik.
hiperplasztikus hám- általában a nyaki csatorna polipjának szinonimája. Eltávolítás és szövettani vizsgálat szükséges.
Keratosis, keratinizáció jeleit mutató sejtek- leggyakrabban ezek a szavak a leukoplakia gyanújával rendelkező nők következtetéseiben láthatók. De ugyanazok a jelek (a hámsejtek jellemzői) fordulnak elő rákmegelőző és rák esetén.
Kifejezett reaktív változások- gyulladásos folyamat a CMM-en.
Az enyhe dysplasia jelei - lsil. Ha kifejezett, mély elváltozások vannak, általában HSIL-ről - súlyos neoplasiáról beszélünk, melynél kötelező a műtéti beavatkozás - a méhnyak konizációjáról.
Koilocytosis - leginkább a PVI-re (humán papillomavírus, HPV) jellemző. Vírusos vereség.
Reparatív változások a hámban- jóindulatú sejtelváltozások, a reaktív változások egy változata (lásd fent).
Degeneratív változások- ez nem rák, krónikus vagy akut gyulladásos folyamatban fordul elő. Ugyanebben a kategóriában a reaktív változások a következő fogalmakat foglalják magukban: gyulladásos atípia, laphám metaplasia, hyperkeratosis, parakeratosis.
Atípia, atipikus elváltozások- diszplázia (rákmegelőző) vagy rosszindulatú daganat.
Ismeretlen jelentőségű atipikus laphámsejtek– . Ezek ismeretlen jelentőségű sejtek. A citológus úgy látja, hogy szokatlannak tűnnek, megváltoztak, de nem tudja pontosan meghatározni, hogy mi okozta ezt - gyulladás, fertőzés vagy irritáció. Nem kell félni ettől a megfogalmazástól. Az orvosban nem okoz onkológiai éberséget. Ez azonban indokolja a méhnyakból történő kenet vételét a magas onkogén kockázatú HPV (kötelező 16. és 18. típus) miatt. És ha napvilágra kerülnek - át kell adni.
A laphám elszaporodása- azaz növekedés vagy orvosi kifejezéssel - mitózis. Általában ez a folyamat lassú. Jelentése a CMM nyálkahártya felső rétegének megújítása. A terhesség alatt a folyamat aktívabb, de általában mérsékelt.
Ha a kaparás eredménye szerint a proliferáció kifejezett, akkor ez a következő okok egyike miatt történt:
- cervicitis (gyulladásos folyamat a nyakon);
- diagnosztikai küretből, abortuszból, nehéz szülésből, konizációból eredő szövetsérülés;
- daganat növekedése - jóindulatú vagy rosszindulatú (nyaki csatorna polip, enyhe vagy súlyos diszplázia, rák, papilloma).
Vagyis a proliferáció lehet hiperplasztikus, gyulladásos vagy poszttraumás.
Dyskarosis -. Az ok nőgyógyászati betegségek (colpitis, cervicitis, vaginitis) vagy dysplasia.
Amikor kezelésre van szükség
- Enyhe dysplasia esetén (CIN I, lsil) elég egy nőgyógyász megfigyelése, citológiai kenet és kolposzkópia vétele. Súlyos diszpláziában (HSIL, CIN II, CIN III) konizációt végeznek - az érintett szövetek műtéti eltávolítása. Egyes esetekben az orvosok úgy döntenek, hogy amputálják a méhnyakot.
- Reaktív változtatásokkal. Gyakran előfordul, hogy egy nőnél a szóban forgó első fokú neopláziát (dysplasia) diagnosztizálják. Kérdéses, mert az antibiotikumos kezelés után a sejtek ismét "normálissá" válhatnak.
- Ha megtalálják a hám keratinizációja - leukoplakia. Erről írtunk részletesen. A szövet helyének "cauterizálását" akkor hajtják végre, ha a leukoplakia jelenlétét biopsziával igazolják.
- Ha a flóra általános kenetének eredménye szerint nemcsak nagy mennyiségű laphám észlelhető, hanem sok nyálka, leukocita, a nő pedig maga panaszkodik szokatlan váladékozásra, viszketésre, kellemetlen szagra stb.
A leukociták száma p. sp. a laphámsejtekre
A leukociták száma nagymértékben függ a szervezet egyéni jellemzőitől és a menstruációs ciklus napjától (az ovuláció időszakában több van), a szexuális aktivitás meglététől vagy hiányától, esetleg krónikus cervicitistől - a méhnyak gyulladásától .
Emiatt az orvosok nem határoznak meg meghatározott arányt a leukociták számára. Csak a hüvelyhám sejtjéhez viszonyított arányukat nézik. A leukociták és a laphámsejtek aránya legfeljebb 1:1 lehet. Ha a leukociták száma a laphámsejtekhez viszonyítva 2:1, 3:1, 4:1 vagy több arányra növekszik, ez fertőzésre utal, gyakrabban candidiasisra (rigóra) vagy trichomoniasisra. 1:1 - határarány. Ez nem feltétlenül kezdeti betegség. Talán valamilyen kémiai vagy mechanikai tényező befolyásolta az eredményt. Ugyanaz a nemi kapcsolat, ha néhány órával a kenet előtt történt. Vagyis 15-20 leukocita 15-20 hámsejttel a látómezőben lehet a norma változata. Ez különösen gyakori a terhes nőknél.
Figyelmébe ajánlunk egy táblát a kezelőorvosok módszertani ajánlásaiból. Azt mutatják, hogy a leukociták száma nagyobb, mint a hámsejtek száma nem specifikus vaginitisben, candidiasisban, trichomoniasisban. De a bakteriális vaginózissal éppen ellenkezőleg, kevésbé.
A citológusok figyelmet fordítanak a hámsejtek szerkezetére, azok változásaira, a bennük lévő sejtmag és a citoplazma arányára is. Betegség esetén a sejtmag nagy. Ez annak a ténynek köszönhető, hogy a hám alsó rétegeiből származó sejtek belépnek a kaparásba. Ennek oka pedig a felszíni hám aktív hámlása a gyulladásos reakció következtében.