Silmapõhi – ehitus ja funktsioonid. Täiskasvanutel on silmapõhja normaalne Kuidas määratakse silmapõhja seisund
Sõltub kapillaaride olemasolust. Nende kihi paksus on võrdne närvikiudude kihi paksusega ja seega hästi värvide gradatsioon on erinev: peaaegu punasest ninaosas kuni kahvaturoosani ajalises osas. Noortel on plaadi värvus sageli kollakasroosa, alla 1-aastastel lastel on ketta värvus kahvatuhall.
Patoloogia korral võib nägemisnärvi ketas olla värvitu, hüperemiline, sinakashall. Värvuse monotoonsus - nägemisnärvi ketta ebanormaalset arengut (sageli amblüoopiaga) täheldatakse tapetoretinaalse düstroofia korral vanemas eas.
Piirid.
Selge ok või seda varjab patoloogia. Plaadi oftalmoskoopiline piir on koroidi serv. Kui koroid on vähearenenud, ketta kaldus asend või silma tagumise pooluse venitus lühinägelikkusega (lühinägelik koonus) - soonkesta eemaldub ketta servast.
Seniilne halo on peripapillaarne atroofia tsoon, millel puuduvad nägemisfunktsioonide märgatavad häired.
Mõõtmed.
Märkige normaalsuurus (tegelik suurus 1200-2000 mikronit), suurendatud või vähendatud. Hüpermetroopilistel silmadel on kettad tavaliselt visuaalselt väiksemad, emmetroopilistel silmadel suuremad. Vanusega ketta mõõtmed ei muutu, kuid osa tugikoest atrofeerub, see atroofia avaldub nägemisnärvi ketta lamenemises.
Vorm. Tavaliselt ümmargune või veidi ovaalne.
Keskne süvend (vaskulaarne lehter, füsioloogiline kaevamine) on võrkkesta veresoonte sisenemise ja väljumise koht. Moodustunud 5-7 aastat. Maksimaalne läbimõõt on tavaliselt 60% ketta läbimõõdust (DD), pindala on 30% ketta kogupindalast. Mõnel juhul kaeve puudub ja ketta keskosa hõivavad gliaal- ja sidekude (Kunti menisk) ning võrkkesta veresooned. Mõnikord (6% emmetroopidest) ulatub füsioloogiline väljakaevamine kõvakesta kriibikujulise plaadi sügavusele ja viimane on nähtav valge tumedate täppidega ovaalina.
Patoloogiline väljakaevamine (glaukoom) erineb suuruse, sügavuse, progresseeruva kulgemise kuni läbimurdeni ONH-i servani (läbimõõtude E / D suhe 0,3 kuni 1,0), veresoonte parallaksi olemasolu piki ketta serva .
Tase silmapõhja tasapinna suhtes.
Hästi nägemisnärvi ketta nasaalne, ülemine ja alumine osa on ümbritseva võrkkesta koega võrreldes mõnevõrra kõrgem (klaaskeha väljaulatuvus) ning ajaline osa on võrkkestaga samal tasemel.
Ebatüüpiline nägemisnärvi ketas ("kaldus ketas") - esineb tervetel silmadel 1% juhtudest. ONH-i kaldus kulgemise tõttu sklerakanalis on sellisel kettal horisontaalses meridiaanis kitsenenud kuju, kogu ajalise külje tasane asend ja kaeveõõne õõnestatud nina serv.
Optilise ketta turse:
Põletikuline (neuriit-papilliit),
Vereringe (eesmine isheemiline neuropaatia, ketaste vaskuliit - mittetäielik CVD tromboos),
Hüdrodünaamiline (seisev ketas).
Pseudostagnantne ketas- ¼ hüpermetroopiaga patsientidest võib selle põhjuseks olla ka drusen. Põhjuseks on gliaalkoe hüpertroofia loote arengu ajal diski tsentraalses depressioonis. Väljendusaste on erinev. Sageli on see roosa värvi küllastumise suurenemine, nina, ülemise ja alumise piiri mõningane hägustumine võrkkesta veresoonte normaalses seisundis. Patoloogia välistamiseks on vajalik dünaamiline vaatlus koos visuaalsete funktsioonide kontrolliga, pimeala suuruse kontrolliga (siin pole suurendatud).
Plaadi papilloomisektori alaareng: Optiline ketas on oakujuline. Ajutine sektor puudub, selles piirkonnas on täheldatud pigmendi ladestumist.
ketta sisenemise koloboomi- ketta piirkonnas on nähtav pigmendiga ümbritsetud lai auk suurusega 2-2,5 DD. Ava põhjas, mis on võrkkesta tasemest 3-4 dipti allpool, on näha roosa ketas. Kesksed veresooned ronivad mööda selle õõnsuse külgpinda võrkkesta pinnale. Visuaalsed funktsioonid reeglina ei ole häiritud.
Kiudude müeliinkestad ketta piirkonnas ja võrkkesta (0,3% inimestest). Tavaliselt on inimestel nende leviku piiriks kriibikujuline plaat. Oftalmoskoopiliselt meenutavad selgete piiridega müeliinikiud, mis tulevad ketta sügavusest, valgeid leeke. Nendes keeltes kaovad võrkkesta veresooned. Nägemist ei mõjuta.
Plaadi ümberpööramine- vastupidine paigutus, samas kui võrkkesta veresooned asuvad ketta ajalises pooles, mitte nasaalses.
Kestenbaumi sümptom- ketta veresoonte arvu vähenemine alla 7 (nägemisnärvi atroofia sümptom).
Plaadi drusen- ebanormaalsed hüaliinkehad kollakasvalgete sõlmede kujul, mis paiknevad ketta pinnal või selle koes. Druseniga kettad ei ole hüpereemilised, piirid võivad olla karvastatud, eksudaat ja venoosne staas puudub. Füsioloogiline kaeve on silutud, servad on hägused, ebaühtlased. Kahtlastel juhtudel fluorestseiini angiograafia.
Evulsioon- nägemisnärvi väljarebimine sklerarõngast. Oftalmoskoopiliselt on ketta asemel näha auk.
avulsioon- rebend, ketta eraldumine sklerarõngast. Ketas jääb paigale. Nägemisteravus = 0.
Omnubelatsioon- perioodiline udustumine, mööduv nägemise kaotus, mis väljendub intrakraniaalse rõhu suurenemises.
Vastsündinutel on see helekollane, mis vastab optilise ketta pindalale. 3-5 eluaastaks kollakas taust väheneb ja kollatähni piirkond sulandub peaaegu võrkkesta kesktsooni roosa või punase taustaga. Lokaliseerimise määravad peamiselt võrkkesta avaskulaarne kesktsoon ja valgusrefleksid, mis paiknevad ligikaudu 25 0 ajaliselt ONH-st. Maakula refleks määratakse peamiselt kuni 30 aastani, seejärel kaob järk-järgult.
Võrkkesta
Läbipaistvus.
Hästi läbipaistev (isegi pigmendiepiteeli kiht). Nägemisnärvi ketta paksus on 0,4 mm, maakula piirkonnas 0,1-0,03 mm, hambulise joone juures 0,1 mm. Silmapõhja taust on roosa. On vaja uurida lähi-, kesk- ja äärmist perifeeriat.
Esimene tsoon, muidu - tagumine poolus - ring, mille raadius on võrdne kahekordse vahemaaga optilisest kettast foveolani. Teine - keskmine tsoon - rõngas, mis asub esimesest tsoonist väljapoole hambajoone ninaosa ja läbib ekvatoriaalpiirkonna ajalist osa. Kolmas tsoon on ülejäänud võrkkesta osa teisest ees. Ta on kõige altid retinopaatiale.
Parketi silmapõhja- ebaühtlane punane värv, mis näitab veresoonte moodustatud triipe ja nende vahel tumedamaid alasid. Selle põhjuseks on väike kogus võrkkesta pigmenti ja suur hulk koroidpigmenti (tavaline variant).
Aspid silmapõhja- taust on kiltkivihall. Tumeda rassi inimeste norm.
Albinootiline silmapõhja: kahvaturoosa värvus (nähtav on vähe pigmenti võrkkesta pigmendiepiteelis ja soonkestas ning kõvakest). Kooroidi veresoonte muster on selgelt nähtav.
"võrkkesta hõrenemine"- see oftalmoloogiline termin on põhimõtteliselt vale, kuna isegi võrkkesta puudumine ei põhjusta silmapõhja värvuse muutumist. Kui võrkkesta kaudu on nähtavad koroidi suured ja keskmised veresooned, tähendab see, et võrkkesta pigmendiepiteeli kiht ja veresoonte kooriokapillaarkiht on surnud.
A) kaliiber.
Pange tähele veresoonte (arterite ja veenide) kaliibri olekut: normaalne kaliiber, kitsendatud, laienenud, kustutatud. Arterite ahenemisel pöörake tähelepanu arteriovenoossele suhtele.
normaalne erinevus kaliibri A ja B vahekorras on vastsündinutel kõige enam väljendunud 1:2, väheneb vanusega - täiskasvanutel 2:3 ja suureneb taas eakatel.
B) Veresoonte kulg.
Märkus: normaalne, patoloogiline käänulisus, arteriovenoosne dekussioon.
CAS-il ja CVS-il on kummalgi 4 haru, mis varustavad verega võrkkesta 4 kvadranti - ülemist ja alumist temporaalset, ülemist ja alumist nina. Veresooned läbivad närvikiudude kihis, väikesed oksad hargnevad välimise võrgukihini. Enne esimest hargnemist nimetatakse anumaid esimest järku anumateks, esimesest teiseni - teist järku anumateks jne.
Silmapõhja (võrkkest, nägemisnärvi pea ja soonkesta) uurimiseks kasutage oftalmoskoopia meetodit. Võrkkesta mõõtmed on võrreldavad suure postmargi omadega. Selle olulised struktuurid on äärmiselt väikesed. Niisiis on optilise ketta läbimõõt 1,5 mm ja suurte anumate läbimõõt 0,1–0,2 mm. Nägemisnärvi pea väljendunud turse, mis võrdub kolme dioptriga, vastab 1 mm kõrgusele.
Oftalmoskoopia tehnika on järgmine. Pärast silmapõhjast refleksi saamist läbiva valguse käes asetatakse patsiendi silma ette 13 dioptriline lääts ja silmapõhja tagurpidi (ümberpööratud) kujutist suurendatakse 5 korda. Seda uurimismeetodit nimetatakse pöördoftalmoskoopiaks või kaudseks oftalmoskoopiaks. Kaudseks oftalmoskoopiaks kasutatakse ka pea oftalmoskoope, mis annavad silmapõhjast suurendatud stereoskoopilise kujutise. Nendes olev valgustus projitseeritakse peegli või prisma abil, mis langeb kokku arsti vaateväljaga.
Otsene oftalmoskoopia (otsene oftalmoskoopia) viiakse läbi elektrilise oftalmoskoobi abil. Saadakse 15 korda suurendatud otsepilt silmapõhjast. Elektrooftalmoskoopiaga saadakse silmapõhjast parem pilt kui peegeloftalmoskoopi kasutades.
Tavalise silmapõhja oftalmoskoopia korral on nägemisnärvi pea (OND) kahvaturoosa ja selgete piiridega. Sellel on ümar või ovaalne vertikaalne kuju. ONH ajaline pool on tavaliselt heledam roosa kui ninapool. Plaadi keskosas võib esineda süvendit (depressiooni), mida peetakse füsioloogiliseks kaevandiks, mille põhi võib olla välimuselt kiuline ja kujutada kõvakesta kriibikujulise plaadi kiude. Ümmarguse kuju ja selle parameetrite tavaline väljakaevamine võib varieeruda peaaegu täielikust puudumisest kuni 80% nägemisnärvi pea pindalast haaramiseni.
Teise silmaga ulatusliku või asümmeetrilise väljakaevamise korral kahtlustatakse patsiendil glaukoomi.
Nägemisnärvi atroofia korral on kogu ketas kahvatu, papilloödeem või papilliidiga - turse ja kongestiivne. Nägemisnärvi normaalse pea suurus varieerub sõltuvalt patsiendi silma murdumisest. Nad on kaugnägelikul väikesed ja lühinägelikul suured. ONH piir on tavaliselt võrkkestast selgelt eraldatud (piiratud), kuid võib järk-järgult ühineda ümbritseva koega ilma selgelt määratletud servata. Sageli on valge riba kujul skleraalne rõngas või koonus, mis on avatud kõvakesta soonkesta veresoonte ja nägemisnärvi avade vahel. Selles tsoonis võib esineda väljendunud koroidpigmentatsioon.
Plaadi keskosast väljub keskne võrkkesta arter ja siseneb võrkkesta keskveen, mis selle pinnal ja võrkkestas jaguneb mitmeks haruks. Arterite ja veenide dihhotoomse hargnemise muster on inimestel erinev. Arterid on punased, veenid on kirsipunased. Nende kaliibri suhe on 2:3. Paksema seina tõttu on arteritel keskne helendav refleksriba. Läbipaistvate seinte kaudu on näha anumas voolav veresammas. Oftalmoskoopiaga on vaja hinnata veresoonte läbipaistvust, kompressiooniefektide olemasolu (nt veenide kokkusurumine arterite poolt (kaela moodustumine), kus veresooned ristuvad), et tuvastada arterioolide fookuskaugus ahenemine, samuti veenulide käänulisuse ja laienemise suurenemine, verevalumite ja eksudaatide teke veresoonte ümber.
Silmapõhja keskel on maakula (kollane laik) – võrkkesta oluline funktsionaalne osa, mis näeb välja nagu tumepunane ovaalne. Maakula piirkond paikneb optilise ketta suhtes 2 ketta diameetrit (DD) temporaalselt, ümbritsevast võrkkestast tumedam ja noortel inimestel on selle keskel läikiv kollakas täpp, mis vastab tsentraalse fovea asukohale - fovea centralis. Foveaalrefleksi heledus nõrgeneb vanusega.
Silmapõhja perifeeriat saab uurida oftalmoskoopi liigutades erinevates suundades, samuti liigutades silma piki kvadrante vertikaalselt ja horisontaalselt. Laienenud pupilli kaudu on võimalik otse oftalmoskoobiga uurida silmapõhja perifeeriat, mitte ulatudes 1,5 mm-ni enne võrkkesta kinnitumist hambajoonel.
Kogemustega saab arst tuttavaks võrkkesta ja nägemisnärvi normaalsete ilmingute suure mitmekesisusega. Laevad on eriti muutlikud. Need võivad ilmneda nägemisnärvi ketta ajalisest poolest ja minna kollatähni piirkonda. Need on tsilioretinaalsed veresooned, mis pärinevad Zinni vaskulaarsest ringist nägemisnärvi pea taga ja on moodustunud tagumiste lühikeste tsiliaarsete arterite harudest. Need esindavad anastomoosi koroidaalse (tsiliaarse) ja võrkkesta vereringe vahel.
Mõnikord kulgevad sidekoe kimbud nägemisnärvi peast ajalisest küljest ja ulatuvad ettepoole klaaskehasse. Need esindavad hüaloidarteri embrüonaalseid jäänuseid, mis asuvad seda ümbritsevas kloetikanalis. Kui need paiknevad ONH-i serva lähedal, võivad ketta servad tunduda hägused ja isegi kõrgemad.
Müeliniseerunud nägemisnärvi kiud on tavalise silmapõhja teine variatsioon. Need on nähtavad puuvillataoliste kammitud valgete niitidena, mis väljuvad kettast ja levivad võrkkesta perifeeriasse erinevatesse kaugustesse. Müeliinikiudude piirkondades leitakse mõnikord PP defekte.
Silmapõhja muutusi mõõdetakse, kasutades algtaseme mõõtmiseks optilise ketta läbimõõdu (DD) parameetrit. Näiteks võrkkesta armi võib kirjeldada kui 3 DD suurust ja 5 DD kaugusel ONH-st 1. tunni meridiaanil. Kahjustuste tõusu (kõrguse) astet väljendatakse võrkkesta normaalset piirkonda uuriva läätse võimsuse ja läätse võimsuse vahel, mis annab selge fookuse ülaosas. keskenduda. 3 dioptriline erinevus võrdub ligikaudu 1 mm kõrgusega.
Kui silmasisene keskkond (niiskuskambrid, lääts ja klaaskeha) on läbipaistvad, saate uurida tagumist poolust läbi mittelaienenud pupilli. Silmapõhja perifeeriat on aga kõige parem vaadata läbi laienenud pupilli pimedas ruumis.
Läbiva valguse ülevaatus ja silmapõhja oftalmoskoopia tehakse pärast pupilli meditsiinilist laiendamist.
Pupillide optimaalseks laienemiseks kasutatakse sageli müdriaatilisi aineid nagu 0,5% tsüklopentolaadi lahust või 1% tropikamiidi lahust, võib kasutada 2,5% fenüülefriini lahust (kuid ettevaatusega südame-veresoonkonna haigustega patsientidel); 1% homatropiini lahus laiendab pupilli 8 tunniks, 0,25% skopolamiini lahus - 2-3 päevaks, 1% atropiini lahus - 7 päevaks.
Müdriaatikuid ei tilgutata, kui patsiendil on kitsas silma eeskamber. Saate määrata esikambri sügavuse, valgustades seda külgsuunas pilulambi valgusega. Kui iiris näib olevat sarvkestale liiga lähedal, on pupillide laienemine vastunäidustatud ägeda suletudnurga glaukoomi rünnaku ohu tõttu. Pupillide laienemise suhteline vastunäidustus on esikambri sügavus, mis on pilulambiga vaadatuna väiksem kui neljakordne sarvkesta paksus. Lõpuks võimaldab gonioskoopia määrata eesmise kambri nurga parameetreid. Üle 40-aastastel patsientidel tuleb enne pupilli laiendamist kindlasti mõõta silmasisest rõhku. Pupill võib laieneda patsientidel, kellel ei ole glaukoomi. Glaukoomiga patsientidel laieneb ka pupill, kuid lühitoimeliste ravimitega koos silmasisese vedeliku teket vähendavate ravimite paralleelse manustamisega. Pärast uurimist kitsendatakse patsiendi pupilli meditsiiniliselt.
Jäiga pupilliga ja glaukoomiga patsientidel võib lühiajalist laienemist põhjustada 1% mezatooni lahuse või harvematel juhtudel 0,1% adrenaliini lahuse süstimine sidekesta alla. Samal ajal on vaja arvestada patsiendi südame-veresoonkonna haiguste esinemisega, kuna nende ravimite kasutamine võib põhjustada vererõhu tõusu ja stenokardia rünnakut.
Esikambri nurga visuaalne kontroll nõuab kontaktläätse, fookuskauguse valgustust ja suurendust. Kontaktlääts kõrvaldab sarvkesta kumeruse ja laseb valgusel nurgast tagasi põrgata, nii et selle struktuurid on üksikasjalikult nähtavad. See uuring viiakse läbi gonioskoobi abil, mis suunab valguskiired eesmise kambri nurga alla. Protseduur viiakse läbi kohaliku tuimestusega Goldmanni, Zeissi ja teiste läätsede abil, millel on periskooppeeglid, millega uuritakse nurka peegeldunud valgusega.
Meetod on kõige kasulikum glaukoomi erinevate vormide, nagu avatud nurga, kitsa nurga, suletud nurga, sekundaarse suletud nurga glaukoomi määramisel, võimaldades hinnata nurga laiust (kaugust iirise juurtest iirise juurteni). trabekulaarne võrk) ja uurige glaukoomilise silma nurga kudesid haiguse erinevates staadiumides. Seda kasutatakse ka muude patoloogiate korral, näiteks silmasisene võõrkeha, mis on peidetud nurga süvendisse, vikerkesta kasvajate või vikerkesta tsüstide korral, et hinnata nurga piirkonnas esinevat traumaatilist kahjustust.
T. Birich, L. Martšenko, A. Chekina
"Silmapõhja uurimine, oftalmoskoopia" artikkel jaotisest
Oftalmoskoopia - silmapõhja uurimine spetsiaalsete instrumentide (oftalmoskoop või silmapõhja lääts) abil, mis võimaldab hinnata võrkkesta, nägemisnärvi pead, silmapõhja veresooni. Määrake erinevad patoloogiad: võrkkesta purunemise kohad ja nende arv; tuvastada hõrenenud alad, mis võivad viia uute haiguskoldete tekkeni.
Õppetööd saab läbi viia mitmel viisil: otse ja vastupidi, kitsa ja laia pupilliga.
Oftalmoskoopia kuulub silmaarsti standarduuringu hulka ja on üks olulisemaid silmahaiguste diagnoosimise meetodeid.
Lisaks silmahaigustele aitab oftalmoskoopia diagnoosida selliseid patoloogiaid nagu hüpertensioon, diabeet ja paljud teised, sest. just selle uuringuga saab visuaalselt hinnata inimese veresoonte seisundit.
Silmapõhja uuring
Silmaarst, muutes silma asendit uuritava silma suhtes ja sundides teda oma pilku eri suundades liigutama, saab uurida ka ülejäänud silmapõhja.
Maksimaalselt laienenud pupilliga jääb uurimiseks ligipääsmatuks vaid väike osa silmapõhjast 8 mm laiuselt. Silmapõhja üldvärvuse moodustavad uuritavast silmast väljuvate kiirte värvivarjundid, mida peegelduvad peamiselt võrkkesta pigmendiepiteel, soonkesta ja osaliselt kõvakesta.
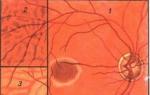
 1 - silmapõhja ühtlane värvus;
1 - silmapõhja ühtlane värvus;
2 - parkett fundus;
3 - silmapõhja väikese koguse pigmendiga
Normaalne võrkkest akromaatilises valguses uurides ei peegelda peaaegu üldse kiiri ning jääb seetõttu läbipaistvaks ja nähtamatuks. Sõltuvalt pigmendi sisaldusest pigmendiepiteelis ja koroidis muutub silmapõhja värvus ja üldine muster märgatavalt. Kõige sagedamini on silmapõhja ühtlaselt punane ja heledama perifeeriaga. Sellistes silmades peidab võrkkesta pigmendikiht selle all oleva soonkesta mustrit. Mida tugevam on selle kihi pigmentatsioon, seda tumedam on silmapõhjad.
Võrkkesta pigmendikiht võib sisaldada vähe pigmenti ja seejärel ilmub selle kaudu soonkesta. Silmapõhja paistab helepunane. Sellel on näha soonkesta veresooni tihedalt põimunud oranžikaspunaste triipude kujul, mis lähenevad silma ekvaatorile. Kui koroid on rikas pigmendi poolest, on selle veresoontevahelised ruumid piklike täppide või kolmnurkade kujul. See on nn täpiline ehk parkett-põhi (fundus tabulatus). Juhtudel, kui nii võrkkestas kui ka koroidis on pigmenti vähe, näeb silmapõhja kõvakesta tugevama läbipaistvuse tõttu eriti särav välja. Selle taustal on nägemisnärvi papill ja võrkkesta veresooned teravamad ja tumedamad. Kooroidsed veresooned on selgelt nähtavad. Maakula refleks on halvasti väljendunud või puudub.
Nõrgalt pigmenteerunud silmapõhja esineb kõige sagedamini albiinodel, mistõttu seda nimetatakse ka albiinoks. Värvuselt sarnaneb see vastsündinute albiino silmapõhjaga. Kuid nende optiline papill on kahvatuhall, ebaselgete kontuuridega. Veenid on tavapärasest laiemad. Makulaarne refleks puudub. Alates teisest eluaastast ei erine laste silmapõhi peaaegu täiskasvanute omast.
Patoloogilised muutused veresoonte ja võrkkesta membraanid eristuvad märkimisväärse mitmekesisuse poolest ja võivad avalduda hajusa hägususe, piiratud fookuste, hemorraagiate ja pigmentatsioonina.
Suuremate või väiksemate suurustega hajus hägusus annab võrkkestale tuhmi halli värvi ja on eriti väljendunud nägemisnärvi papilla piirkonnas.
Lokaliseeritud võrkkesta kahjustused võivad olla erineva kuju ja suurusega ning võivad olla helevalged, helekollased või sinakaskollased. Närvikiudude kihis asuvad nad võtavad katkendliku kuju; kollase laigu piirkonnas moodustavad tähte meenutava kujundi.
Koldete ümarat kuju ja pigmentatsiooni täheldatakse, kui protsess on lokaliseeritud võrkkesta välimistes kihtides. Värsked fookusmuutused koroidis on võrkkestast tumedamad ja vähem selgelt määratletud. Sooroidi järgneva atroofia tulemusena paljastub kõvakesta nendes piirkondades ja need omandavad valgete, järsult piiratud erineva kujuga koldeid, mida sageli ümbritseb pigmenteerunud serv. Võrkkesta veresooned liiguvad tavaliselt neist üle.
Kooroidi hemorraagiad on suhteliselt haruldased ja pigmendiepiteeliga kaetud on halvasti eristatavad. Värsked võrkkesta hemorraagiad on kirsipunase värvusega ja erineva suurusega: väikestest täpilistest ekstravasaatidest kuni suurteni, mis hõivavad ulatusliku silmapõhja ala. Närvikiudude kihti lokaliseerituna ilmnevad hemorraagiad radiaalsete löökide või kolmnurkadena, mille tipp on suunatud nägemisnärvi papilla poole. Preretinaalsed hemorraagiad on ümmargused või põiki ovaalsed. Harvadel juhtudel taanduvad verejooksud jäljetult, kuid sagedamini jätavad maha valkjad, hallid või pigmenteerunud atroofilised kolded.
Nägemisnärvi ketas (nippel) oftalmoskoopia ajal
Silmapõhja silmapaistvaim osa on nägemisnärvi nippel (ketas) ja sellega alustatakse tavaliselt uuringut. Nibu paikneb silma tagumisest poolusest mediaalselt ja satub oftalmoskoobi vaatevälja, kui uuritav pöörab silma 12–15° nina poole.
Nägemisnärvi papill on enamasti ringi või vertikaalse ovaalse kujuga ja väga harva põiki ovaalse kujuga. Uuritava silma astigmatism võib moonutada nibu tegelikku kuju ja jätta arstile selle kujust vale mulje. Sarnast nibu kuju moonutust võib täheldada ka uurimistehnika vigade tagajärjel, kui näiteks pöördoftalmoskoopia ajal on luup asetatud vaatlusjoone suhtes liiga viltu.
Nibu horisontaalne suurus on keskmiselt 1,5–1,7 mm. Selle nähtavad mõõtmed, nagu ka teised silmapõhja elemendid, on oftalmoskoopia ajal palju suuremad ja sõltuvad uuritava silma murdumisest ja uurimismeetodist. Nägemisnärvi papill võib asuda kogu oma tasapinnaga silmapõhja kõrgusel (lame nibu) või selle keskel võib olla lehtrikujuline süvend (väljakaevatud nibu). Süvend moodustub tänu sellele, et silmast väljuvad närvikiud hakkavad sklera-soroidaalkanali ääres painduma. Õhuke närvikiudude kiht nägemisnärvi papilla keskosas muudab selle all oleva valkja lamina cribrosa nähtavamaks ja seetõttu tundub kaevamiskoht eriti hele. Sageli võib siit leida võreplaadi aukude jälgi tumehallide täppidena.
Mõnikord paikneb füsioloogiline kaeve paratsentraalselt, nibu ajalisele servale mõnevõrra lähemal. Patoloogilistest kaevetüüpidest eristab seda väike sügavus (alla 1 mm) ja selle serva ja kaeveserva vahel on tavaline normaalset värvi nibukoe serv. Kaasasündinud koloboomide puhul võib täheldada nägemisnärvi papilla kohas väljendunud depressiooni. Sellistel juhtudel on nibu sageli ümbritsetud valge äärisega, millel on pigmente, ja see tundub mõnevõrra suurenenud. Märkimisväärne erinevus nibu ja võrkkesta tasemes viib veresoonte järsu paindumiseni ja jätab mulje, et need ei ilmu nibu keskele, vaid selle serva alt.
Arenguanomaaliaga on seotud ka harva esinevad defektid (süvendid) nibukoes ja pulbikujulised, müeliniseerunud kiud, mis näevad välja nagu erkvalged läikivad piklikud laigud. Mõnikord võivad need asuda nibu pinnal, katta see; tähelepanematu uurimisega võib neid segi ajada veidra nibuga.
Silmapõhja punasel taustal paistab silmanärvi papill oma selgete piiride ja roosa või kollakaspunase värvusega. Nibu värvuse määrab selle moodustavate anatoomiliste elementide struktuur ja suhe: arteriaalsed kapillaarid, hallid närvikiud ja nende all olev valkjas kriibikujuline plaat. Nibu nasaalne pool sisaldab massiivsemat papillomakulaarset närvikiudude kimpu ja on paremini varustatud verega, samas kui nibu temporaalses pooles on närvikiudude kiht õhem ja läbi selle on paremini nähtav kriibikujulise plaadi valkjas kude. . Seetõttu näeb optilise papilla välimine pool peaaegu alati heledam välja kui sisemine pool. Samal põhjusel on suurema kontrasti tõttu silmapõhja taustaga nibu ajaline serv teravamalt välja joonistatud kui nina.
Kuid nibu värvus ja selle piiride selgus on märgatavalt erinevad. Mõnel juhul võimaldab ainult ulatuslik kliiniline kogemus ja silmapõhja seisundi dünaamiline jälgimine eristada normaalset varianti nägemisnärvi papilla patoloogiast. Sellised raskused tekivad näiteks nn vale neuriidi korral, kui normaalsel nibul on hägused kontuurid ja see näib olevat hüpereemiline. Pseudoneuriit esineb enamasti mõõduka ja kõrge hüpermetroopia korral, kuid seda võib täheldada ka lühinägeliku refraktsiooni korral.
Sageli on nägemisnärvi papill ümbritsetud valge (skleraal) või tumeda (kooroidne, pigmenteerunud) rõngaga.
Esimene rõngas, mida nimetatakse ka koonuseks, on tavaliselt kõvakesta serv, mis on nähtav selle tulemusena, et soonkesta ava, mida läbib nägemisnärv, on laiem kui kõvakesta auk. Mõnikord moodustab selle rõnga nägemisnärvi ümbritsev gliaalkude. Sklerarõngas ei ole alati täielik ja võib olla sirbi või poolkuu kujuline.
Mis puudutab soonkesta rõngast, siis see põhineb pigmendi kogunemisel soonkesta augu servale. Mõlema rõnga juuresolekul paikneb koroidne rõngas perifeersemalt kui skleraalne; sageli hõivab see ainult osa ümbermõõdust.
Nägemisnärvi ketta muutused erinevate haiguste korral
Nägemisnärvi haiguste korral , kulgedes peamiselt põletiku või stagnatsioonina, võib nibu muutuda punaseks, hallikaspunaseks või häguseks punaseks ning pikliku ovaalse, ebakorrapärase ringi, neeru- või liivakellakujuliseks. Selle mõõtmed, eriti stagnatsiooni korral, ületavad sageli tavalisi 2 korda või rohkem. Nibu piirid muutuvad uduseks, uduseks. Mõnikord ei saa nibu piirjooni üldse tabada ja ainult sellest väljuvad anumad võimaldavad hinnata selle asukohta silmapõhjas.
Atroofilised muutused silmanärv millega kaasneb nibu valgendamine. Nägemisnärvi esmase atroofiaga täheldatakse halli, hallikasvalget või hallikassinist teravate piiridega nibu; ähmaste kontuuridega tuhmvalge nibu on iseloomulik sekundaarsele nägemisnärvi atroofiale.
Nägemisnärvi papilla patoloogilisi kaevamisi on 2 tüüpi
- atroofiline, mida iseloomustab valkjas värvus, korrapärane kuju, kerge sügavus, õrnad servad ja nibu servas olevate veresoonte kerge painutus.
- glaukomatoosne, mida iseloomustab hallikas või hallikasroheline värv, see on palju sügavam, õõnestatud servadega. Nende kohale kummardudes tunduvad anumad murduvat ja süvendi põhjas on need sügava esinemise tõttu vähem eristatavad. Tavaliselt on need nihutatud nibu ninaserva. Viimase ümber moodustub sageli kollakas serv (halo glaucomatosus).
Lisaks nibu väljakaevamistele on ka selle punnis, eend klaaskehasse. Eriti väljendunud nibu punnis on nägemisnärvi ummistusega (nn seenenibu).
Silmapõhjas nähtavad veresooned
Nägemisnärvi nibu keskelt või veidi mediaalselt keskelt väljub võrkkesta keskne arter(a. centralis retinae). Tema kõrval, külgmiselt, siseneb nibu võrkkesta keskveen(v. centralis retinae).
Nibu pinnal jagunevad arter ja veen kaheks vertikaalseks haruks - üleval Ja madalam(a. et v. centralis superior et inferior). Kõik need oksad, jättes nibu, jagunevad jälle kaheks haruks - ajaline Ja nasaalne(a. et v. temporalis et nasalis). Edaspidi lagunevad anumad puutaoliselt järjest väiksemateks oksteks ja levivad mööda silmapõhja, jättes vabaks kollase laigu. Viimast ümbritsevad ka arteriaalsed ja venoossed harud (a. et v. macularis), mis ulatuvad otse võrkkesta põhiveresoontest. Mõnikord jagunevad peamised veresooned juba nägemisnärvis endas ja seejärel ilmuvad nibu pinnale kohe mitu arteriaalset ja venoosset tüve. Mõnikord väändub keskne võrkkesta arter enne rinnanibust lahkumist ja oma tavapärast rada tegema ahelana ja ulatub mõnevõrra klaaskehasse (prepapillaarne arteriaalne silmus).
Arterite eristamine veenidest oftalmoskoopiaga
arteridõhem, kergem kui need ja vähem kurrutatud. Piki suuremate arterite valendikku ulatuvad heledad triibud - refleksid, mis tekivad veresoonkonnas olevast valguse peegeldumisest. Sellise arteri tüvi, justkui jagatud näidatud triipudega, näib olevat kaheahelaline.
Viin laiemad kui arterid (nende kaliibrid on vastavalt 4:3 või 3:2), värvitud kirsipunaseks, rohkem keerdunud. Valgusriba mööda veenide kulgu on palju kitsam kui piki arterite kulgu. Suurtel veenitüvedel vaskulaarne refleks sageli puudub. Sageli esineb nägemisnärvi nibu piirkonnas veenide pulsatsioon.
Kõrge hüpermetroopiaga silmades on veresoonte käänulisus rohkem väljendunud kui lühinägeliku refraktsiooniga silmades. Uuritud silma astigmatism, mida prillidega ei korrigeerita, võib luua vale mulje veresoonte ebaühtlasest kaliibrist. Paljudes silmapõhja osades on näha veenidega arterite dekussioon, ees võivad olla nii arter kui ka veen.
Vaskulaarsed muutused erinevate haiguste korral
Veresoonte kaliibri muutus toimub veresoonte innervatsiooni rikkumiste, veresoonte seinte patoloogiliste protsesside ja nende verevarustuse erineva raskusastme tõttu.
- Võrkkesta põletiku korral: vasodilatatsioon, eriti veenid.
- Arteriaalse tromboosiga: ka veenid on laienenud, samas kui arterid on ahenenud.
- Arterite spasmidega: nende seinte läbipaistvust ei rikuta
- Sklerootiliste muutustega: koos veresoonte valendiku ahenemisega väheneb nende läbipaistvus. Selliste seisundite rasketel juhtudel omandab veresoonte refleks kollaka varjundi (vasktraadi sümptom). Tugevamalt valgust peegeldavate anumate servale ilmuvad valged triibud. Arterite olulise ahenemise ja nende seinte tihenemise korral on anum valge niidi kujul (hõbetraadi sümptom). Sageli muutuvad väikesed anumad käänulisemaks ja ebaühtlase paksusega. Väikeste veenide korgitser-kujuline käänulisus esineb maakula piirkonnas (Relman-Guisti sümptom). Kohtades, kus veresooned ristuvad, võib täheldada alloleva veeni kokkusurumist arteri poolt (Gunn-Saluse sümptom).
Patoloogilised nähtused hõlmavad ka arteriaalse pulsatsiooni esinemist, mis on eriti märgatav nägemisnärvi papillil olevate veresoonte paindumise kohas.
Kollane laik oftalmoskoopial
Silma tagumises pooluses asub võrkkesta funktsionaalselt kõige olulisem piirkond - kollane laik (macula lutea). On näha, kas katsealune suunab oma pilgu oftalmoskoobi valguse "sähvatusele".
Kuid samal ajal kitseneb õpilane järsult, mis raskendab õppimist. Seda segavad ka valgusrefleksid, mis tekivad sarvkesta keskosa pinnal.
Seetõttu on võrkkesta selle piirkonna uurimisel soovitatav kasutada mitterefleksilisi oftalmoskoope, kasutada pupillide laienemist (võimaluse korral) või suunata silma vähem ereda valguskiire.
Tavalise oftalmoskoopiaga (akromaatilises valguses) näeb kollane laik välja tumepunase ovaalina, mida ääristab läikiv triip – makulaarne refleks. Viimane moodustub valguse peegeldumise tõttu võrkkesta rullitaolisest paksenemisest mööda maakula serva.
Maakula refleks avaldub paremini noortel inimestel, eriti lastel, ja hüperoopilise refraktsiooniga silmades.
Macula lutea on ümbritsetud eraldi arteriaalsete harudega, ulatudes mõnevõrra selle perifeeriasse.
Kollase laigu suurus varieerub märgatavalt. Seega võib selle suurema horisontaalse läbimõõdu väärtus olla vahemikus 0,6–2,9 mm. Kollase laigu keskel on tumedam ümmargune laik - keskne lohk (fovea centralis), mille keskel on läikiv särav täpp (foveola). Keskmise lohu läbimõõt on keskmiselt 0,4 mm.
Tegelikult on silmapõhja see, mis silmamuna tagakülg läbivaatusel vaadatuna välja näeb. Siin on näha võrkkesta, koroidi ja nägemisnärvi papill.
Värvuse moodustavad võrkkesta ja koroidpigmendid ning see võib eri värvitüüpidega inimestel varieeruda (brünettidel ja mustadel tumedam, blondidel heledam). Samuti mõjutab silmapõhja värvi intensiivsust pigmendikihi tihedus, mis võib varieeruda. Pigmendi tiheduse vähenemisega muutuvad nähtavaks isegi koroidi veresooned - silma soonkesta, mille vahel on tumedad alad (pilt "Parkert").
Nägemisnärvi ketas näeb välja nagu roosakas ring või ovaalne kuni 1,5 mm ristlõikega. Peaaegu selle keskel näete väikest lehtrit - kesksete veresoonte (keskne arter ja võrkkesta veen) väljumispunkti.
Ketta külgmisele osale lähemal võib harva näha teist kausi moodi süvendit, see kujutab endast füsioloogilist kaevandit. See näeb välja veidi kahvatum kui optilise ketta mediaalne osa.
Normaalne silmapõhja, millel visualiseeritakse nägemisnärvi papill (1), võrkkesta veresooned (2), fovea (3)
Lastel on normiks nägemisnärvi ketta intensiivsem värv, mis vanusega muutub kahvatumaks. Sama täheldatakse lühinägelikkusega inimestel.
Mõnel inimesel on nägemisnärvi ketta ümber must ring, mis tekib melaniini pigmendi kuhjumisel.
Silmapõhja arteriaalsed veresooned näevad õhemad ja heledamad, on sirgemad. Venoossed on suurema suurusega, vahekorras ligikaudu 3:2, rohkem keerdunud. Pärast nägemisnärvi papillist lahkumist hakkavad veresooned jagunema vastavalt dihhotoomilisele põhimõttele peaaegu kapillaarideni. Kõige õhemas osas, mida saab määrata silmapõhja uurimisel, ulatuvad need vaid 20 mikroni läbimõõduni.
Väiksemad veresooned kogunevad kollatähni ümber ja moodustavad siin põimiku. Selle suurim tihedus võrkkestas saavutatakse kollatähni ümbruses – parima nägemise ja valguse tajumise piirkonnas.
Sama maakula piirkond (fovea) on täiesti ilma veresoonteta, selle toitumine toimub kooriokapillaarsest kihist.
Vanuse tunnused
Tavaliste vastsündinute silmapõhja on helekollane ja nägemisnärvi ketas on kahvaturoosa hallika varjundiga. See kerge pigmentatsioon kaob tavaliselt kaheaastaselt. Kui täiskasvanutel täheldatakse sarnast depigmentatsiooni pilti, näitab see nägemisnärvi atroofiat.
Vastsündinu aferentsed veresooned on normaalse kaliibriga ja väljalaskeavad on veidi laiemad. Kui sünnitusega kaasnes lämbumine, on laste silmapõhjal piki arterioole väikesed punktiirverejooksud. Aja jooksul (nädala jooksul) need lahenevad.

Hüdrosefaalia või mõne muu koljusisese rõhu suurenemise põhjuse korral on silmapõhja veenid laienenud, arterid kitsenenud ja nägemisnärvi ketta piirid on selle turse tõttu hägused. Kui rõhk jätkuvalt tõuseb, siis nägemisnärvi papill paisub üha enam ja hakkab läbi klaaskeha suruma.
Nägemisnärvi kaasasündinud atroofiaga kaasneb silmapõhja arterite ahenemine. Tema nibu näeb välja väga kahvatu (rohkem ajalises piirkonnas), kuid piirid jäävad selgeks.
Laste ja noorukite silmapõhja muutused võivad olla:
- vastupidise arengu võimalusega (orgaanilised muutused puuduvad);
- mööduvad (neid saab hinnata ainult nende ilmumise ajal);
- mittespetsiifiline (pole otsest sõltuvust üldisest patoloogilisest protsessist);
- valdavalt arteriaalne (hüpertensioonile iseloomulikke muutusi võrkkestas ei esine).
Vanuse kasvades veresoonte seinad paksenevad, mis muudab väikesed arterid vähem nähtavaks ja üldiselt tundub arterite võrk kahvatum.
Täiskasvanute normi tuleks hinnata kaasuvate kliiniliste seisundite silmaga.
Uurimismeetodid
Silmapõhja kontrollimiseks on mitu meetodit. Oftalmoloogilist uuringut, mille eesmärk on silmapõhja uurimine, nimetatakse oftalmoskoopiaks.
Silmaarsti läbivaatus toimub silmapõhja valgustatud alade suurendamise teel goldmanni läätsega. Oftalmoskoopiat saab läbi viia otseses ja vastupidises vormis (pilt pööratakse ümber), mis on tingitud oftalmoskoobi seadme optilisest disainist. Ülduuringuks sobib pöördoftalmoskoopia, selle teostamise seadmed on üsna lihtsad - nõgus peegel, mille keskel on auk ja luup. Vajadusel otsekasutus, täpsem uuring, mille teostab elektriline oftalmoskoop. Tavavalgustuses nähtamatute struktuuride tuvastamiseks valgustatakse silmapõhja punaste, kollaste, siniste, kollakasroheliste kiirtega.
Fluorestsents-angiograafiat kasutatakse võrkkesta veresoonte mustri täpse pildi saamiseks.
Miks silmamuna valutab?
Silmapõhja pildi muutumise põhjused võivad olla seotud ONH asukoha ja kujuga, veresoonte patoloogiaga, võrkkesta põletikuliste haigustega.
Vaskulaarsed haigused
Kõige sagedamini kannatab silmapõhja raseduse ajal hüpertensioon või eklampsia. Retinopaatia on sel juhul arteriaalse hüpertensiooni ja arterioolide süsteemsete muutuste tagajärg. Patoloogiline protsess kulgeb müeloelastofibroosi, harvem hüalinoosi kujul. Nende raskusaste sõltub haiguse tõsidusest ja kestusest.

Silmasisese uuringu tulemus võib tuvastada hüpertensiivse retinopaatia staadiumi.
Esiteks: väikesed arterioolide stenoosid, sklerootiliste muutuste algus. Hüpertensiooni veel ei ole.
Teiseks: stenoosi raskusaste suureneb, tekivad arterio-venoossed dekussioonid (paksenenud arter surub allolevale veenile). Märgitakse hüpertensiooni, kuid keha seisund tervikuna on normaalne, süda ja neerud veel ei kannata.
Kolmandaks: püsiv angiospasm. Võrkkestas on efusioon "vatitükkide", väikeste hemorraagiate, tursete kujul; kahvatud arterioolid näevad välja nagu "hõbetraat". Hüpertensiooni näitajad on kõrged, südame ja neerude funktsionaalsus on häiritud.
Neljandat etappi iseloomustab asjaolu, et nägemisnärv paisub ja veresooned läbivad kriitilise spasmi.
Kui rõhku õigel ajal ei vähendata, põhjustab arterioolide oklusioon aja jooksul võrkkesta infarkti. Selle tagajärjeks on nägemisnärvi atroofia ja võrkkesta fotoretseptori kihi rakusurm.
Arteriaalne hüpertensioon võib olla võrkkesta veenide ja keskse võrkkesta arteri tromboosi või spasmide, koeisheemia ja hüpoksia kaudne põhjus.
Vaskulaarsete muutuste suhtes on silmapõhja uurimine vajalik ka glükoosi metabolismi süsteemse häire korral, mis viib diabeetilise retinopaatia tekkeni. Avastatakse suhkru liig veres, tõuseb osmootne rõhk, tekib rakusisene turse, kapillaaride seinad paksenevad ja nende valendik väheneb, mis põhjustab võrkkesta isheemiat. Lisaks moodustuvad foveola ümber asuvates kapillaarides mikrotrombid ja see viib eksudatiivse makulopaatia tekkeni.
Oftalmoskoopia korral on silmapõhja pildil iseloomulikud tunnused:
- võrkkesta veresoonte mikroaneurüsmid stenoosi piirkonnas;
- veenide läbimõõdu suurenemine ja flebopaatia areng;
- avaskulaarse tsooni laienemine makula ümber kapillaaride kattumise tõttu;
- kõva lipiidiefusiooni ja pehme puuvillataolise eksudaadi ilmumine;
- mikroangiopaatia areneb koos sidurite ilmnemisega veresoontele, telangiektaasiad;
- mitu väikest hemorraagiat hemorraagilises staadiumis;
- neovaskularisatsioonipiirkonna ilmnemine koos edasise glioosiga - kiulise koe kasv. Selle protsessi järkjärguline levik võib põhjustada võrkkesta tõmbejõudu.
ONH
Nägemisnärvi pea patoloogiat saab väljendada järgmiselt:
- megalopapilla - mõõtmine näitab nägemisnärvi ketta suurenemist ja pleekimist (koos lühinägelikkusega);
- hüpoplaasia - nägemisnärvi ketta suhtelise suuruse vähenemine võrkkesta veresoontega võrreldes (hüpermetroopiaga);
- kaldus tõus - nägemisnärvi kettal on ebatavaline kuju (lühinägelik astigmatism), võrkkesta veresoonte kogunemine on nihkunud ninapiirkonna suunas;
- koloboomi - nägemisnärvi ketta defekt sälgu kujul, mis põhjustab nägemiskahjustust;
- "hommikuse sära" sümptom - optilise ketta seenekujuline eend klaaskehasse. Oftalmoskoopia kirjeldused näitavad ka koorioretinaalseid pigmenteerunud rõngaid kõrgendatud nägemisnärvi ketta ümber;
- kongestiivne nippel ja turse - nägemisnärvi nibu suurenemine, selle blanšeerimine ja atroofia koos silmasisese rõhu tõusuga.

Silmapõhja patoloogiad hõlmavad hulgiskleroosi korral esinevate häirete kompleksi. Sellel haigusel on mitu etioloogiat, sageli pärilik. Kui see juhtub, tekib närvi müeliini ümbrise hävimisel immunopatoloogiliste reaktsioonide taustal haigus, mida nimetatakse nägemisnärvipõletikuks. Nägemine on teravalt halvenenud, tekivad tsentraalsed skotoomid, muutub värvitaju.

Silmapõhjal võib tuvastada nägemisnärvi ketta terava hüpereemia ja turse, selle piirid kustutatakse. On märke nägemisnärvi atroofiast - selle ajalise piirkonna blanšeerimine, ONH serv on täpiline pilulaadsete defektidega, mis viitab võrkkesta närvikiudude atroofia tekkele. Samuti on märgatav arterite ahenemine, muhvide teke veresoonte ümber, kollatähni degeneratsioon.
Sclerosis multiplex'i ravi viiakse läbi glükokortikoidi preparaatidega, kuna need pärsivad haiguse immuunsüsteemi, samuti on neil põletikuvastane ja stabiliseeriv toime veresoonte seintele. Sel eesmärgil kasutatakse metüülprednisolooni, prednisolooni, deksametasooni süste. Kergetel juhtudel võib kasutada kortikosteroidseid silmatilku, nagu Lotoprednol.
Võrkkesta põletik
Korioretiniiti põhjustavad nakkus-allergilised haigused, allergilised mittenakkuslikud, traumajärgsed seisundid. Põhiosas ilmnevad need paljude ümarate helekollase värvi moodustistena, mis asuvad võrkkesta veresoonte tasemest allpool. Võrkkesta välimus on samal ajal hägune ja eksudaadi kogunemise tõttu hallikas. Haiguse edenedes võib silmapõhja põletikukollete värvus läheneda valkjale, kuna sinna tekivad kiulised ladestused ning võrkkest ise muutub õhemaks. Võrkkesta veresooned praktiliselt ei muutu. Võrkkesta põletiku tagajärjeks on katarakt, endoftalmiit, eksudatiivne, äärmuslikel juhtudel - silmamuna atroofia.

Võrkkesta veresooni mõjutavaid haigusi nimetatakse angiiidiks. Nende põhjused võivad olla väga mitmekesised (tuberkuloos, brutselloos, viirusnakkused, seeninfektsioonid, algloomad). Oftalmoskoopia pildil on nähtavad valgete eksudatiivsete muhvide ja triipudega ümbritsetud veresooned, on märgitud oklusioonipiirkonnad, makula tsooni tsüstiline turse.
Vaatamata silmapõhja patoloogiaid põhjustavate haiguste tõsidusele alustavad paljud patsiendid ravi alguses rahvapäraste ravimitega. Leiad retseptid peedist, porgandist, nõgesest, viirpuust, mustast sõstrast, pihlakast, sibulakestad, rukkililled, vereurmarohi, immortelle, raudrohi ja männiokkad.
Juhin tähelepanu asjaolule, et kodusel ravil ja arstivisiidi edasilükkamisel võite jätta vahele haiguse arenguperioodi, mil seda on kõige lihtsam peatada. Seetõttu peaksite regulaarselt läbima silmaarsti oftalmoskoopia ja kui avastatakse patoloogia, järgige hoolikalt tema kohtumisi, mida saate täiendada rahvapäraste retseptidega.
Värvuse moodustavad võrkkesta ja koroidpigmendid ning see võib eri värvitüüpidega inimestel varieeruda (brünettidel ja mustadel tumedam, blondidel heledam). Samuti mõjutab silmapõhja värvi intensiivsust pigmendikihi tihedus, mis võib varieeruda. Pigmendi tiheduse vähenemisega muutuvad nähtavaks isegi koroidi veresooned - silma soonkesta, mille vahel on tumedad alad (pilt "Parkert").
Nägemisnärvi ketas näeb välja nagu roosakas ring või ovaalne kuni 1,5 mm ristlõikega. Peaaegu selle keskel näete väikest lehtrit - kesksete veresoonte (keskne arter ja võrkkesta veen) väljumispunkti.
Ketta külgmisele osale lähemal võib harva näha teist kausi moodi süvendit, see kujutab endast füsioloogilist kaevandit. See näeb välja veidi kahvatum kui optilise ketta mediaalne osa.
Normaalne silmapõhja, millel visualiseeritakse nägemisnärvi papill (1), võrkkesta veresooned (2), fovea (3)
Lastel on normiks nägemisnärvi ketta intensiivsem värv, mis vanusega muutub kahvatumaks. Sama täheldatakse lühinägelikkusega inimestel.
Mõnel inimesel on nägemisnärvi ketta ümber must ring, mis tekib melaniini pigmendi kuhjumisel.
Silmapõhja arteriaalsed veresooned näevad õhemad ja heledamad, on sirgemad. Venoossed on suurema suurusega, vahekorras ligikaudu 3:2, rohkem keerdunud. Pärast nägemisnärvi papillist lahkumist hakkavad veresooned jagunema vastavalt dihhotoomilisele põhimõttele peaaegu kapillaarideni. Kõige õhemas osas, mida saab määrata silmapõhja uurimisel, ulatuvad need vaid 20 mikroni läbimõõduni.
Väiksemad veresooned kogunevad kollatähni ümber ja moodustavad siin põimiku. Selle suurim tihedus võrkkestas saavutatakse kollatähni ümbruses – parima nägemise ja valguse tajumise piirkonnas.
Sama maakula piirkond (fovea) on täiesti ilma veresoonteta, selle toitumine toimub kooriokapillaarsest kihist.
Vanuse tunnused
Tavaliste vastsündinute silmapõhja on helekollane ja nägemisnärvi ketas on kahvaturoosa hallika varjundiga. See kerge pigmentatsioon kaob tavaliselt kaheaastaselt. Kui täiskasvanutel täheldatakse sarnast depigmentatsiooni pilti, näitab see nägemisnärvi atroofiat.
Vastsündinu aferentsed veresooned on normaalse kaliibriga ja väljalaskeavad on veidi laiemad. Kui sünnitusega kaasnes lämbumine, on laste silmapõhjal piki arterioole väikesed punktiirverejooksud. Aja jooksul (nädala jooksul) need lahenevad.
Hüdrosefaalia või mõne muu koljusisese rõhu suurenemise põhjuse korral on silmapõhja veenid laienenud, arterid kitsenenud ja nägemisnärvi ketta piirid on selle turse tõttu hägused. Kui rõhk jätkuvalt tõuseb, siis nägemisnärvi papill paisub üha enam ja hakkab läbi klaaskeha suruma.
Nägemisnärvi kaasasündinud atroofiaga kaasneb silmapõhja arterite ahenemine. Tema nibu näeb välja väga kahvatu (rohkem ajalises piirkonnas), kuid piirid jäävad selgeks.
Laste ja noorukite silmapõhja muutused võivad olla:
- vastupidise arengu võimalusega (orgaanilised muutused puuduvad);
- mööduvad (neid saab hinnata ainult nende ilmumise ajal);
- mittespetsiifiline (pole otsest sõltuvust üldisest patoloogilisest protsessist);
- valdavalt arteriaalne (hüpertensioonile iseloomulikke muutusi võrkkestas ei esine).
Vanuse kasvades veresoonte seinad paksenevad, mis muudab väikesed arterid vähem nähtavaks ja üldiselt tundub arterite võrk kahvatum.
Täiskasvanute normi tuleks hinnata kaasuvate kliiniliste seisundite silmaga.
Uurimismeetodid
Silmapõhja kontrollimiseks on mitu meetodit. Oftalmoloogilist uuringut, mille eesmärk on silmapõhja uurimine, nimetatakse oftalmoskoopiaks.
Silmaarsti läbivaatus toimub silmapõhja valgustatud alade suurendamise teel goldmanni läätsega. Oftalmoskoopiat saab läbi viia otseses ja vastupidises vormis (pilt pööratakse ümber), mis on tingitud oftalmoskoobi seadme optilisest disainist. Ülduuringuks sobib pöördoftalmoskoopia, selle teostamise seadmed on üsna lihtsad - nõgus peegel, mille keskel on auk ja luup. Vajadusel otsekasutus, täpsem uuring, mille teostab elektriline oftalmoskoop. Tavavalgustuses nähtamatute struktuuride tuvastamiseks valgustatakse silmapõhja punaste, kollaste, siniste, kollakasroheliste kiirtega.
Fluorestsents-angiograafiat kasutatakse võrkkesta veresoonte mustri täpse pildi saamiseks.
Miks silmamuna valutab?
Silmapõhja pildi muutumise põhjused võivad olla seotud ONH asukoha ja kujuga, veresoonte patoloogiaga, võrkkesta põletikuliste haigustega.
Vaskulaarsed haigused
Kõige sagedamini kannatab silmapõhja raseduse ajal hüpertensioon või eklampsia. Retinopaatia on sel juhul arteriaalse hüpertensiooni ja arterioolide süsteemsete muutuste tagajärg. Patoloogiline protsess kulgeb müeloelastofibroosi, harvem hüalinoosi kujul. Nende raskusaste sõltub haiguse tõsidusest ja kestusest.
Silmasisese uuringu tulemus võib tuvastada hüpertensiivse retinopaatia staadiumi.
Esiteks: väikesed arterioolide stenoosid, sklerootiliste muutuste algus. Hüpertensiooni veel ei ole.
Teiseks: stenoosi raskusaste suureneb, tekivad arterio-venoossed dekussioonid (paksenenud arter surub allolevale veenile). Märgitakse hüpertensiooni, kuid keha seisund tervikuna on normaalne, süda ja neerud veel ei kannata.
Kolmandaks: püsiv angiospasm. Võrkkestas on efusioon "vatitükkide", väikeste hemorraagiate, tursete kujul; kahvatud arterioolid näevad välja nagu "hõbetraat". Hüpertensiooni näitajad on kõrged, südame ja neerude funktsionaalsus on häiritud.
Neljandat etappi iseloomustab asjaolu, et nägemisnärv paisub ja veresooned läbivad kriitilise spasmi.
Arteriaalne hüpertensioon võib olla võrkkesta veenide ja keskse võrkkesta arteri tromboosi või spasmide, koeisheemia ja hüpoksia kaudne põhjus.
Vaskulaarsete muutuste suhtes on silmapõhja uurimine vajalik ka glükoosi metabolismi süsteemse häire korral, mis viib diabeetilise retinopaatia tekkeni. Avastatakse suhkru liig veres, tõuseb osmootne rõhk, tekib rakusisene turse, kapillaaride seinad paksenevad ja nende valendik väheneb, mis põhjustab võrkkesta isheemiat. Lisaks moodustuvad foveola ümber asuvates kapillaarides mikrotrombid ja see viib eksudatiivse makulopaatia tekkeni.
Oftalmoskoopia korral on silmapõhja pildil iseloomulikud tunnused:
- võrkkesta veresoonte mikroaneurüsmid stenoosi piirkonnas;
- veenide läbimõõdu suurenemine ja flebopaatia areng;
- avaskulaarse tsooni laienemine makula ümber kapillaaride kattumise tõttu;
- kõva lipiidiefusiooni ja pehme puuvillataolise eksudaadi ilmumine;
- mikroangiopaatia areneb koos sidurite ilmnemisega veresoontele, telangiektaasiad;
- mitu väikest hemorraagiat hemorraagilises staadiumis;
- neovaskularisatsioonipiirkonna ilmnemine koos edasise glioosiga - kiulise koe kasv. Selle protsessi järkjärguline levik võib põhjustada võrkkesta tõmbejõudu.
Nägemisnärvi pea patoloogiat saab väljendada järgmiselt:
- megalopapilla - mõõtmine näitab nägemisnärvi ketta suurenemist ja pleekimist (koos lühinägelikkusega);
- hüpoplaasia - nägemisnärvi ketta suhtelise suuruse vähenemine võrkkesta veresoontega võrreldes (hüpermetroopiaga);
- kaldus tõus - nägemisnärvi kettal on ebatavaline kuju (lühinägelik astigmatism), võrkkesta veresoonte kogunemine on nihkunud ninapiirkonna suunas;
- koloboomi - nägemisnärvi ketta defekt sälgu kujul, mis põhjustab nägemiskahjustust;
- "hommikuse sära" sümptom - optilise ketta seenekujuline eend klaaskehasse. Oftalmoskoopia kirjeldused näitavad ka koorioretinaalseid pigmenteerunud rõngaid kõrgendatud nägemisnärvi ketta ümber;
- kongestiivne nippel ja turse - nägemisnärvi nibu suurenemine, selle blanšeerimine ja atroofia koos silmasisese rõhu tõusuga.
Silmapõhja patoloogiad hõlmavad hulgiskleroosi korral esinevate häirete kompleksi. Sellel haigusel on mitu etioloogiat, sageli pärilik. Kui see juhtub, tekib närvi müeliini ümbrise hävimisel immunopatoloogiliste reaktsioonide taustal haigus, mida nimetatakse nägemisnärvipõletikuks. Nägemine on teravalt halvenenud, tekivad tsentraalsed skotoomid, muutub värvitaju.
Silmapõhjal võib tuvastada nägemisnärvi ketta terava hüpereemia ja turse, selle piirid kustutatakse. On märke nägemisnärvi atroofiast - selle ajalise piirkonna blanšeerimine, ONH serv on täpiline pilulaadsete defektidega, mis viitab võrkkesta närvikiudude atroofia tekkele. Samuti on märgatav arterite ahenemine, muhvide teke veresoonte ümber, kollatähni degeneratsioon.
Sclerosis multiplex'i ravi viiakse läbi glükokortikoidi preparaatidega, kuna need pärsivad haiguse immuunsüsteemi, samuti on neil põletikuvastane ja stabiliseeriv toime veresoonte seintele. Sel eesmärgil kasutatakse metüülprednisolooni, prednisolooni, deksametasooni süste. Kergetel juhtudel võib kasutada kortikosteroidseid silmatilku, nagu Lotoprednol.
Võrkkesta põletik
Korioretiniiti põhjustavad nakkus-allergilised haigused, allergilised mittenakkuslikud, traumajärgsed seisundid. Põhiosas ilmnevad need paljude ümarate helekollase värvi moodustistena, mis asuvad võrkkesta veresoonte tasemest allpool. Võrkkesta välimus on samal ajal hägune ja eksudaadi kogunemise tõttu hallikas. Haiguse edenedes võib silmapõhja põletikukollete värvus läheneda valkjale, kuna sinna tekivad kiulised ladestused ning võrkkest ise muutub õhemaks. Võrkkesta veresooned praktiliselt ei muutu. Võrkkesta põletiku tagajärjeks on katarakt, endoftalmiit, eksudatiivne, äärmuslikel juhtudel - silmamuna atroofia.
Võrkkesta veresooni mõjutavaid haigusi nimetatakse angiiidiks. Nende põhjused võivad olla väga mitmekesised (tuberkuloos, brutselloos, viirusnakkused, seeninfektsioonid, algloomad). Oftalmoskoopia pildil on nähtavad valgete eksudatiivsete muhvide ja triipudega ümbritsetud veresooned, on märgitud oklusioonipiirkonnad, makula tsooni tsüstiline turse.
Vaatamata silmapõhja patoloogiaid põhjustavate haiguste tõsidusele alustavad paljud patsiendid ravi alguses rahvapäraste ravimitega. Leiad retseptid peedist, porgandist, nõgesest, viirpuust, mustast sõstrast, pihlakast, sibulakestad, rukkililled, vereurmarohi, immortelle, raudrohi ja männiokkad.
Juhin tähelepanu asjaolule, et kodusel ravil ja arstivisiidi edasilükkamisel võite jätta vahele haiguse arenguperioodi, mil seda on kõige lihtsam peatada. Seetõttu peaksite regulaarselt läbima silmaarsti oftalmoskoopia ja kui avastatakse patoloogia, järgige hoolikalt tema kohtumisi, mida saate täiendada rahvapäraste retseptidega.
/ silmapõhja kirjeldus
Sõltub kapillaaride olemasolust. Nende kihi paksus on võrdne närvikiudude kihi paksusega, seetõttu on ka värvide gradatsioon normaalne: peaaegu punasest ninaosas kuni heleroosani ajalises osas. Noortel on plaadi värvus sageli kollakasroosa, alla 1-aastastel lastel on ketta värvus kahvatuhall.
Patoloogia korral võib nägemisnärvi ketas olla värvitu, hüperemiline, sinakashall. Värvuse monotoonsus - nägemisnärvi ketta ebanormaalset arengut (sageli amblüoopiaga) täheldatakse tapetoretinaalse düstroofia korral vanemas eas.
Normaalselt selge või patoloogia korral ähmane. Plaadi oftalmoskoopiline piir on koroidi serv. Kui koroid on vähearenenud, ketta kaldus asend või silma tagumise pooluse venitus lühinägelikkusega (lühinägelik koonus) - soonkesta eemaldub ketta servast.
Seniilne halo on peripapillaarne atroofia tsoon, millel puuduvad nägemisfunktsioonide märgatavad häired.
Märkige normaalsuurus (tõeline mikronisuurus), suurendatud või vähendatud. Hüpermetroopilistel silmadel on kettad tavaliselt visuaalselt väiksemad, emmetroopilistel silmadel suuremad. Vanusega ketta mõõtmed ei muutu, kuid osa tugikoest atrofeerub, see atroofia avaldub nägemisnärvi ketta lamenemises.
Vorm. Tavaliselt ümmargune või veidi ovaalne.
Keskne süvend (vaskulaarne lehter, füsioloogiline kaevamine) on võrkkesta veresoonte sisenemise ja väljumise koht. Moodustunud 5-7 aastat. Maksimaalne läbimõõt on tavaliselt 60% ketta läbimõõdust (DD), pindala on 30% ketta kogupindalast. Mõnel juhul kaeve puudub ja ketta keskosa hõivavad gliaal- ja sidekude (Kunti menisk) ning võrkkesta veresooned. Mõnikord (6% emmetroopidest) ulatub füsioloogiline väljakaevamine kõvakesta kriibikujulise plaadi sügavusele ja viimane on nähtav valge tumedate täppidega ovaalina.
Patoloogiline väljakaevamine (glaukoom) erineb suuruse, sügavuse, progresseeruva kulgemise kuni läbimurdeni ONH-i servani (läbimõõtude E / D suhe 0,3 kuni 1,0), veresoonte parallaksi olemasolu piki ketta serva .
Tase silmapõhja tasapinna suhtes.
Tavaliselt on nägemisnärvi ketta nina-, ülemine ja alumine osa ümbritseva võrkkesta koega võrreldes mõnevõrra kõrgem (klaaskeha esiletõstmine) ja ajaline osa on võrkkestaga samal tasemel.
Ebatüüpiline nägemisnärvi ketas ("kaldus ketas") - esineb tervetel silmadel 1% juhtudest. ONH-i kaldus kulgemise tõttu sklerakanalis on sellisel kettal horisontaalses meridiaanis kitsenenud kuju, kogu ajalise külje tasane asend ja kaeveõõne õõnestatud nina serv.
Vereringe (eesmine isheemiline neuropaatia, ketaste vaskuliit - mittetäielik CVD tromboos),
Hüdrodünaamiline (seisev ketas).
Pseudostagnantne ketas- ¼ hüpermetroopiaga patsientidest võib selle põhjuseks olla ka drusen. Põhjuseks on gliaalkoe hüpertroofia loote arengu ajal diski tsentraalses depressioonis. Väljendusaste on erinev. Sageli on see roosa värvi küllastumise suurenemine, nina, ülemise ja alumise piiri mõningane hägustumine võrkkesta veresoonte normaalses seisundis. Patoloogia välistamiseks on vajalik dünaamiline vaatlus koos visuaalsete funktsioonide kontrolliga, pimeala suuruse kontrolliga (siin pole suurendatud).
Plaadi papilloomisektori alaareng: Optiline ketas on oakujuline. Ajutine sektor puudub, selles piirkonnas on täheldatud pigmendi ladestumist.
ketta sisenemise koloboomi- ketta piirkonnas on nähtav pigmendiga ümbritsetud lai auk suurusega 2-2,5 DD. Ava põhjas, mis on võrkkesta tasemest 3-4 dipti allpool, on näha roosa ketas. Kesksed veresooned ronivad mööda selle õõnsuse külgpinda võrkkesta pinnale. Visuaalsed funktsioonid reeglina ei ole häiritud.
Kiudude müeliinkestad ketta piirkonnas ja võrkkesta (0,3% inimestest). Tavaliselt on inimestel nende leviku piiriks kriibikujuline plaat. Oftalmoskoopiliselt meenutavad selgete piiridega müeliinikiud, mis tulevad ketta sügavusest, valgeid leeke. Nendes keeltes kaovad võrkkesta veresooned. Nägemist ei mõjuta.
Plaadi ümberpööramine- vastupidine paigutus, samas kui võrkkesta veresooned asuvad ketta ajalises pooles, mitte nasaalses.
Kestenbaumi sümptom- ketta veresoonte arvu vähenemine alla 7 (nägemisnärvi atroofia sümptom).
Plaadi drusen- ebanormaalsed hüaliinkehad kollakasvalgete sõlmede kujul, mis paiknevad ketta pinnal või selle koes. Druseniga kettad ei ole hüpereemilised, piirid võivad olla karvastatud, eksudaat ja venoosne staas puudub. Füsioloogiline kaeve on silutud, servad on hägused, ebaühtlased. Kahtlastel juhtudel fluorestseiini angiograafia.
Evulsioon- nägemisnärvi väljarebimine sklerarõngast. Oftalmoskoopiliselt on ketta asemel näha auk.
avulsioon- rebend, ketta eraldumine sklerarõngast. Ketas jääb paigale. Nägemisteravus = 0.
Omnubelatsioon- perioodiline udustumine, mööduv nägemise kaotus, mis väljendub intrakraniaalse rõhu suurenemises.
Vastsündinutel on see helekollane, mis vastab optilise ketta pindalale. 3-5 eluaastaks kollakas taust väheneb ja kollatähni piirkond sulandub peaaegu võrkkesta kesktsooni roosa või punase taustaga. Lokaliseerimise määravad peamiselt võrkkesta avaskulaarne kesktsoon ja valgusrefleksid, mis paiknevad ligikaudu 25 0 ajaliselt ONH-st. Maakula refleks määratakse peamiselt kuni 30 aastani, seejärel kaob järk-järgult.
Tavaliselt läbipaistev (isegi pigmendiepiteeli kiht). Nägemisnärvi ketta paksus on 0,4 mm, maakula piirkonnas 0,1-0,03 mm, hambulise joone juures 0,1 mm. Silmapõhja taust on roosa. On vaja uurida lähi-, kesk- ja äärmist perifeeriat.
Esimene tsoon, muidu - tagumine poolus - ring, mille raadius on võrdne kahekordse vahemaaga optilisest kettast foveolani. Teine - keskmine tsoon - rõngas, mis asub esimesest tsoonist väljapoole hambajoone ninaosa ja läbib ekvatoriaalpiirkonna ajalist osa. Kolmas tsoon on ülejäänud võrkkesta osa teisest ees. Ta on kõige altid retinopaatiale.
Parketi silmapõhja- ebaühtlane punane värv, mis näitab veresoonte moodustatud triipe ja nende vahel tumedamaid alasid. Selle põhjuseks on väike kogus võrkkesta pigmenti ja suur hulk koroidpigmenti (tavaline variant).
Aspid silmapõhja- taust on kiltkivihall. Tumeda rassi inimeste norm.
Albinootiline silmapõhja: kahvaturoosa värvus (nähtav on vähe pigmenti võrkkesta pigmendiepiteelis ja soonkestas ning kõvakest). Kooroidi veresoonte muster on selgelt nähtav.
"võrkkesta hõrenemine"- see oftalmoloogiline termin on põhimõtteliselt vale, kuna isegi võrkkesta puudumine ei põhjusta silmapõhja värvuse muutumist. Kui võrkkesta kaudu on nähtavad koroidi suured ja keskmised veresooned, tähendab see, et võrkkesta pigmendiepiteeli kiht ja veresoonte kooriokapillaarkiht on surnud.
Pange tähele veresoonte (arterite ja veenide) kaliibri olekut: normaalne kaliiber, kitsendatud, laienenud, kustutatud. Arterite ahenemisel pöörake tähelepanu arteriovenoossele suhtele.
Normaalne erinevus A ja B vahekorras avaldub kõige enam vastsündinutel 1:2, väheneb vanuse kasvades – täiskasvanutel 2:3 ja suureneb taas eakatel.
Märkus: normaalne, patoloogiline käänulisus, arteriovenoosne dekussioon.
CAS-il ja CVS-il on kummalgi 4 haru, mis varustavad verega võrkkesta 4 kvadranti - ülemist ja alumist temporaalset, ülemist ja alumist nina. Veresooned läbivad närvikiudude kihis, väikesed oksad hargnevad välimise võrgukihini. Enne esimest hargnemist nimetatakse anumaid esimest järku anumateks, esimesest teiseni - teist järku anumateks jne.
Allalaadimise jätkamiseks peate pildi koguma:
Kuidas silmapõhja kontrollitakse ja mida uuring näitab?
Silmapõhja diagnostilist uuringut, mis viiakse läbi selleks, et saada andmeid silmamuna (sh veresoonte) seisundi kohta ja tuvastada võimalikud patoloogiad, nimetatakse oftalmoskoopiaks.
See meetod on spetsialisti jaoks üsna informatiivne ja patsiendile ohutu.
Mida arst näeb?
Oftalmoskoopia abil on võimalik hinnata võrkkesta, nägemisnärvi ketta, koroidi seisundit. See võimaldab määrata võrkkesta verevarustuse eest vastutavate veenide ja arterite funktsionaalset seisundit.
Milliseid haigusi võib leida?
See diagnostiline protseduur kontrollib järgmisi probleeme:
- kõik kõrvalekalded võrkkesta struktuuris (hemorraagia, düstroofia, eraldumine, turse, rebendid, põletikukolded);
- hägususe olemasolu silmamuna klaaskehas;
- nägemisnärvi pea võimalikud kõrvalekalded normist, mis ei välista aju erinevate patoloogiate esinemist (eriti suurenenud intrakraniaalne rõhk);
- muutused nägemisorgani vereringesüsteemi veresoonte mustris, mis näitab kaudselt tüsistuste esinemist suhkurtõve korral, samuti vererõhu seisundit.
Seega on oftalmoloogiline läbivaatus kohustuslik protseduur inimestele, kes põevad vereringe- ja närvisüsteemi haigusi. Seda näidatakse ka inimestele, kellel on probleeme ainevahetuse ja endokriinsete häiretega.
Kuidas uurimine läheb?
Kontrollimiseks kasutatakse spetsiaalset varustust - silmapõhja läätse ja pilulambi või oftalmoskoobi. Tihti kasutatakse silmapõhjakaamerat – kõrgelt spetsialiseeritud seadet, mis võimaldab silmapõhjast pilte teha.
Vajadusel võib kasutada müdriaatikume – silmatilku, mis aitavad kaasa pupilli laienemisele. Nende kasutamisel kaob ajutiselt võimalus selgelt näha erinevatel kaugustel asuvaid objekte. Nende vahendite toimeaeg on 1–1,5 tundi, pärast mida taastub nägemisteravus algsesse olekusse. Autojuhtidel on oluline seda meeles pidada, sest. sõidukite juhtimine on mõnda aega keeruline.
Registreeruge kohtumiseks kohe!
Online-silmaarsti konsultatsioon
Võite esitada oma küsimuse meie keskuse võrkkesta spetsialistile Korneeva A.V.
Meie eelised:
Valides raviasutust ja arsti – eelista oma ala professionaale!
Tegelik video
Võrkkesta laserkoagulatsioon ("tugevdamine") selle rebenemise ja patsiendi tagasiside tõttu.
Sümptomid
Diagnostika
Haigused
Ravi
Meie kontaktid
© 2018 Sait inimese võrkkesta haiguste – nende põhjuste, sümptomite, diagnoosimise ja ravi kohta
Silmapõhja surve, normaalne, sümptomid.
Väljend silmapõhja surve on vale. Oftalmoloogias sellist asja nagu silmapõhja surve ei ole. See fraas ühendab kaks oftalmoloogilist mõistet: silmapõhja ja silmasisene rõhk.
Silmapõhi on silma sisemine osa, mida arst näeb spetsiaalse uuringuga - oftalmoskoopiaga. Tavaliselt näeb arst silmapõhjas tavaliselt optilist ketast, võrkkesta ja selle veresooni. Seetõttu kaotab silmapõhja surve igasuguse mõtte, sest pildil (pildil), mida arst näeb, ei saa olla survet.
Silmasisene rõhk on omakorda silma toonus ehk jõud, millega silma sisemine vedel osa surub silma enda seintele.
Silmapõhja rõhu norm
Silmasisene rõhku mõõdetakse elavhõbeda millimeetrites ja tavaliselt on see Maklakovi järgi tehtud standarduuringuga mm Hg.
SRÜ riikides mõõdetakse silmarõhku tavaliselt Maklakovi meetodil. Mõlemasse silma tilgutatakse anesteetikumi (lidokaiin, alkiin), võetakse spetsiaalne tonomeeter. Tonomeeter kaalub 10 g. millel on kaks platvormi. Need kohad määritakse spetsiaalse kahjutu värviga ja pärast seda asetatakse guzi silma esiküljele - sarvkestale. Saidil on jäljend. Silma rõhu suuruse määrab jäljendi läbimõõt.
Kõrgenenud silmasisene rõhk võib põhjustada muutusi normaalses silmapõhjas. Tavaliselt tekivad nägemisnärvi muutused silmapõhjas. See muutub kahvatuks, selle anumate arv väheneb ja sellesse ilmub auk (surutud läbi suurenenud rõhuga) - kaevamine.
Sageli võite kuulda fraasi: millised on silmapõhja surve sümptomid. Tõenäoliselt on viidatud silmasisese rõhu suurenemise sümptomitele. Tavaliselt on varajastes staadiumides silmasisese rõhu tõus asümptomaatiline. Võib esineda ähmane nägemine, sillerdavad ringid silmade ees, külgmiste vaateväljade ahenemine (eriti nina küljelt). Silmasisese rõhu järsu ja tugeva tõusuga võib tekkida valu silmas ja peas, silma punetus, nägemise hägustumine. Tavaliselt ilmneb silmarõhu tõus inimestel 40 aasta pärast. Seetõttu on kõigil inimestel pärast 40. eluaastat üks kord 1-2 aasta jooksul vaja mõõta silmarõhku ja läbi viia silmapõhja uuring.
Erinevate silmahaigustega võib ka silmapõhja pilt muutuda. Eriti mõjutab silmapõhja kõrge vererõhk, diabeet, lühinägelikkus ja glaukoom.
Ja nii, võtame selle kokku. Silmapõhja surve on kahe oftalmoloogilise termini koondkontseptsioon, millel on üksteisega teatud seos.
Uued artiklid
Populaarsed artiklid
Konjunktiviit on meditsiinilise termini konjunktiviit vale, kuid sageli kasutatud kirjapilt.
Konjunktiviit Ei ©. Kõik õigused kaitstud.
Sellel saidil olev teave ei ole eneseravi juhend! Konsultatsioon arstiga on kohustuslik!
Kuidas hinnata silmasisest rõhku
Fundus on silmamuna siseseina tagumine osa. Oftalmoskoobiga uurides näeb arst veresoonte, optilise ketta (optilise ketta) ja võrkkesta seisundit. Silma siserõhku (IOP) mõõdab arst spetsiaalse tonomeetriga. Seejärel analüüsib ta diagnostiliste protseduuride tulemusi ja hindab jõudu, millega klaaskeha tekitab silmapõhja survet. Täiskasvanu või lapse norm on erinev. IOP peaks siiski vastama tasemele mm Hg. Art. (elavhõbedasammas), siis hakkab nägemisorgan korralikult toimima.
Kuidas mõõdetakse silmasisest rõhku?
Tonomeetria ajal võib silmaarst kasutada ühte mitmest kontakt- või mittekontaktsest diagnostikameetodist. See sõltub arstil oleva tonomeetri mudelist. Igal arvestil on oma standardne IOP määr.
Kõige sagedamini uuritakse silmapõhja Maklakovi meetodil.
Sel juhul heidab inimene diivanile pikali, talle tehakse kohalik tuimestus - silma tilgutatakse silma antiseptilist ravimit, näiteks Dikaini 0,1% lahust. Pärast rebendi eemaldamist asetatakse sarvkestale ettevaatlikult värviline raskus ja tonomeetri platvormile tehakse jäljendid. Silmasisese rõhu väärtust hinnatakse järelejäänud mustri selguse ja läbimõõdu järgi. Maklakovi sõnul jääb täiskasvanutel ja lastel normaalne IOP mm Hg piiridesse.
IOP ja silmapõhja surve seos
Silmasisene rõhk määratakse kambrites oleva vesivedeliku koguse ja episkleraalsetes veenides ringleva vere mahu järgi. IOP mõjutab otseselt seestpoolt kõiki nägemisorgani membraane ja struktuure.
Mis puutub sellistesse mõistetesse nagu silmapõhja surve või selle norm, siis neid oftalmoloogias ei eksisteeri. Need fraasid tähendavad silma siserõhku, selle mõju kõvakestale koos sarvkesta ja klaaskehaga, mis surub seestpoolt kesta tagaküljele. See tähendab, et võimalik on normaalne, nõrk (alla 10 mm Hg) ja kõrge (üle 30 mm Hg) klaaskeha massi survejõud võrkkestale, veresoontele, nägemisnärvi kettale, mis asub silmapõhja piirkonnas. Mida kõrgem või madalam on IOP tase võrreldes normiga, seda tugevam on konstruktsioonielementide deformatsioon.
Pikaajalise kõrge silmasisese rõhu korral pideva rõhu all on võrkkest, veresooned ja närv lamedad ning need võivad puruneda.
Madala silmasisese rõhu korral ei sobi klaaskeha tihedalt vastu seina. See võib põhjustada nägemisväljade nihkumist, võrkkesta eraldumist ja muid elundi funktsionaalseid häireid.
Mõned silmasisese rõhu kõrvalekallete või kõikumiste subjektiivsed sümptomid võib segi ajada arteriaalse või intrakraniaalse rõhu hüppe, ajuveresoonte spasmidega. Näiteks tekib silmale valu andev migreen vegetovaskulaarse düstoonia, hüpertensiooniga, aga ka koljuõõnes neoplasmide moodustumisega. Nende haiguste kinnitamiseks või ümberlükkamiseks on vajalik oftalmoskoopia ja/või tonomeetria.
Silmapõhja muutused hüpertensiooni korral
Rõhk normaliseerub! Lihtsalt ärge unustage üks kord päevas.
Arteriaalse hüpertensiooni korral diagnoositakse enam kui 50% patsientidest diagnoosimise ajal väikeste veresoonte ja kapillaaride kahjustus. Silmapõhja muutusi hüpertensiooni korral analüüsitakse raskusastme, käänulisuse astme, veenide ja arterite suuruste suhte ning nende valgusreaktsiooni alusel. Nende seisund sõltub verevoolu kiirusest ja veresoonte seinte toonist.
Hüpertensiooniga seotud muutused silmapõhjas:
- võrkkesta arterite hargnemise kohas kaob terav nurk, mis sirgub peaaegu kuni;
- väikesed veenid kollatähni (macula lutea) ümber muutuvad korgitserikujuliseks käänuliseks;
- arterioolid kitsenevad, arteripuu oksad on vähem märgatavad, need on venoosse võrguga võrreldes peenemad;
- esineb Gunn-Salus veresoonte dekussiooni sümptomeid (veeni pigistamine arteri poolt);
- verejooksud (hemorraagid) võrkkestas;
- närvikiudude turse olemasolu, mille puhul ilmnevad iseloomulikud valged puuvillataolised kolded;
- silmamuna tagasein on hüpereemiline, paistes, võrkkesta ja ketta värvuselt tumedam.
Silmaarst hindab ka nägemisfunktsioone. Hüpertensiooniga pimedas kohanemine väheneb, pimeala pindala laieneb ja vaateväli kitseneb. Silmapõhja uuring aitab diagnoosida hüpertensiooni varajases staadiumis.
Hüpertensiooni nägemisorgani muutuste klassifikatsioon
Silmade patoloogiliste muutuste süstematiseerimise hüpertensiooni taustal viis L. M. Krasnov viimati läbi 1948. aastal. Just tema klassifikatsiooni kasutavad silmaarstid, kes töötavad riikides, mis olid varem NSV Liidu osad.
Krasnov L. M. jagas hüpertensiooni arengu kolmeks etapiks:
- Hüpertensiivne angiopaatia.
- Hüpertensiivne angioskleroos.
- Hüpertensiivne retinopaatia.
Esimeses etapis mõjutab silmapõhja rõhu muutus eelkõige võrkkesta veresoonte talitlust, põhjustades nende spasme, ahenemist, osalist pigistust, suurendades käänulisust. Hüpertensiivse angioskleroosiga süvenevad eelmise etapi sümptomid, suureneb veresoonte seinte läbilaskvus ja ilmnevad muud orgaanilised häired. Kolmandas etapis katab kahjustus juba võrkkesta kude. Kui protsessi käigus on kahjustatud nägemisnärv, areneb patoloogia neuroretinopaatiaks.
Liiga kõrgenenud IOP vähendab oluliselt iga etapi kestust, põhjustades lühikese aja jooksul muutusi nägemisorganis. Protsess võib mõjutada mõlemat silma. Sageli on rikkumiste kõrvaldamiseks vaja võrkkesta laserkoagulatsiooni.
Silmapõhja rõhu sümptomid
Iga haiguse puhul on konkreetsele patoloogiale omased teatud subjektiivsed ja objektiivsed tunnused.
Varases staadiumis võivad inimese silmasisese rõhu kõrvalekalded normist olla väikesed või sümptomid puuduvad.
Patoloogiliste protsesside ilmnemise vältimiseks soovitavad arstid läbida oftalmoskoopia iga 12 kuu tagant ja tonomeetria iga 3 aasta järel.
Uuringute vahepeal saab teha IOP taseme enesediagnoosi, mille käigus hinnatakse silmamuna kuju, tugevust ja elastsust, vajutades sellele kergelt läbi suletud silmalaugude sõrme. Kui elund on liiga kõva ja ei paindu käe all, tekib valus ebamugavustunne, siis on selles üsna kõrge rõhk. Näib, et sõrm on sissepoole vajunud ja silm ise on tavalisest pehmem – silmasisese rõhu tase on liiga madal. Mõlemal juhul on vajalik kiire silmaarsti konsultatsioon.
Kõrge rõhu sümptomid silmapõhjas:
Paljud meie lugejad HÜPERTENSIOONIDE RAVIKS kasutavad aktiivselt tuntud looduslikel koostisosadel põhinevat meetodit, mille avastas Jelena Malõševa. Soovitame kindlasti üle vaadata. Loe rohkem.
- lõhkev valu või ebamugavustunne nägemisorgani sees;
- sklera punetus;
- silmalaugude raskustunne;
- pildi moonutamine, sellest mitme killu kadumine, muud nägemishäired.
Madala silmasisese rõhu tunnuste hulka kuuluvad vajunud silmad pistikupesades (nagu dehüdratsiooni korral), sidekesta kuivus ning valgu ja sarvkesta läike kadumine. Nõrga surve korral silmapõhjale halveneb ka nägemine, vaatenurk võib muutuda. Mis tahes silmasisese rõhu kõrvalekalde korral suureneb silmade väsimus. Oftalmoloogiliste instrumentide kasutamisel on nähtavad ka muud häirete sümptomid ja kahjustuse aste.
Järeldus
Silmapõhja rõhk, silmasisese rõhu norm, nägemisnärv, koroid, võrkkesta ja muud sensoorse organi struktuurielemendid on omavahel tihedalt seotud. Tsiliaarse keha talitlushäired, vere- või vesivedeliku tsirkulatsiooni häired võivad põhjustada kogu süsteemi rikke, haigusi või pöördumatuid protsesse. Nägemisteravuse säilitamiseks on soovitatav õigeaegselt läbida oftalmoloogi plaanilised uuringud.
Silmapõhja uuring – miks selline uuring vajalik on?
Tänapäeva meditsiin tähendab oftalmoskoopiat silmapõhja uurimisega. Selline uuring võimaldab silmaarstidel tuvastada mitmeid patoloogiaid ja võimalikke tõsiseid haigusi. Silmapõhja uurimisel saab täpselt hinnata võrkkesta seisundit, aga ka kõiki selle üksikuid struktuure: soonkesta, kollatähni, nägemisnärvi pea jne. Seda protseduuri tuleks läbi viia regulaarselt, seda ei tohiks karta, kuna see on täiesti valutu, ei vaja pikka hoidmisaega. Lisaks on silmapõhja uurimine kohustuslik rasedatele naistele, aga ka enneaegsetele imikutele silmahaiguste patoloogiliste sümptomite ilmnemisel.
Miks on silmakontroll vajalik?
Isegi kui inimesel ei ole nägemissüsteemi funktsioonide täitmisel probleeme, tuleks regulaarselt läbi viia silmapõhja uuring. See protseduur on näidustatud rasedatele naistele, kuna see aitab tuvastada teatud silmahaigusi, mis võivad lapsele edasi kanduda. Selline uuring on vajalik ka diabeediga inimestele, kuna see patoloogiline haigus võib võrkkesta seisundit väga negatiivselt mõjutada.
Silmapõhja seisundi kontrollimine on kohustuslik ka inimestele, kes põevad retinopaatiat - mittepõletikulist haigust, aga ka kõiki põletikulisi oftalmoloogilisi protsesse. Need haigused põhjustavad nägemisfunktsiooni järsu halvenemise, kuna silmapõhjal on patoloogiate arenemise protsessis aneurüsm, mis põhjustab võrkkesta veresoonte luumeni laiendamise võime halvenemist.
Võrkkesta kontrollimine on vajalik ka võrkkesta irdumise tunnuste õigeaegseks äratundmiseks. Selle patoloogiaga ei tunne inimene valusaid sümptomeid, kuid tema nägemine halveneb järk-järgult. Võrkkesta irdumise peamine sümptom on "loori" või "udu" ilmumine silmade ette. Oftalmoskoopia aitab ka seda patoloogiat õigeaegselt ära tunda, kuna selle uuringuga on võimalik näha kõiki võrkkesta ebakorrapärasusi, mis viivad selle eraldumiseni.
Ettevalmistus silmapõhja uuringuks
Oftalmoloogilist läbivaatust viib läbi ainult arst. Enne silmapõhja uurimist peab patsient pupilli laiendama. Selleks kasutab silmaarst spetsiaalseid ravimeid (tavaliselt 1% tropikamiidi lahust või selliseid ravimeid nagu Irifrin, Midriacil, Atropine).
Kui patsient kannab prille, tuleb need enne silmapõhja uurimist eemaldada. Juhul, kui nägemise korrigeerimine toimub kontaktläätsede abil, otsustab nende eemaldamise vajaduse silmaarst individuaalselt.
Nägemise järkjärguline halvenemine aja jooksul võib põhjustada kohutavaid tagajärgi - alates kohalike patoloogiate arengust kuni täieliku pimeduseni. Inimesed, keda õpetab kibe kogemus, kasutavad nägemise taastamiseks tõestatud vahendit, mis varem polnud tuntud ja populaarne. Loe rohkem"
Muud erilist ettevalmistust enne silmapõhja uurimist vaja ei ole.
Silmapõhja kontroll
Arstlik läbivaatus silmapõhja uurimiseks ei ole keeruline. Kõigi täiskasvanute ja ka laste jaoks on sellise uuringu läbiviimise meetodid samad. Kuidas toimub silmakontroll?
Reeglina kasutatakse uurimiseks peegeloftalmoskoopi - see on nõgusläätsega peegel, mille keskel on väike auk. Oftalmoloog vaatab läbi seadme patsiendi silma. Õhuke valgusvihk läbib oftalmoskoobis oleva väikese augu, mis võimaldab arstil näha silmapõhja läbi pupilli.
Kuidas toimub silmakontroll? Silmapõhja uurimise protseduur on otsene ja vastupidine. Otsese kontrolliga näete silmapõhja põhipiirkondi ja ka nende patoloogiat. Silmapõhja pöörduuring on kõigi silma osade kiire ja üldine uurimine.
Uurimisprotseduur tuleb läbi viia pimedas ruumis. Arst suunab valguskiire patsiendi silma esmalt väikese vahemaa tagant ning seejärel toob vastava seadme silmale aina lähemale. See manipuleerimine võimaldab silmaarstil hoolikalt näha silmapõhja, läätse ja klaaskeha. Silmapõhja uurimise protseduur kestab umbes 10 minutit, silmaarst peab uurima mõlemat silma, isegi kui patsient kinnitab, et tema nägemine on täiesti normaalne.
Uuringu käigus uurib arst:
- nägemisnärvi piirkond on norm, kui sellel on ümmargune või ovaalne kuju, selged kontuurid ja ka kahvaturoosa värvus;
- võrkkesta keskpiirkond, samuti kõik selle veresooned;
- kollane laik silmapõhja keskel on punane ovaal, mille serva mööda kulgeb hele triip;
- pupill - tavaliselt võib õpilane uurimise ajal punaseks muutuda, kuid kõik fookuskaugused viitavad teatud patoloogia olemasolule.
Oftalmoskoopiat tehakse ka muude meetoditega:
- Vodovozovi tehnoloogia - silmapõhja uurimise protseduuri käigus kasutatakse mitmevärvilisi kiiri.
- Biomikroskoopia ehk silmapõhja uurimine Goldmani läätsega - uuringul kasutatakse piluvalgusallikat. Seda uurimismeetodit saab läbi viia isegi kitsendatud õpilasega.
- Laser-oftalmoskoopia – silmapõhja uuritakse laseri abil.
- Silmapõhja uurimine silmapõhjaläätsega - seadet kasutatakse koos binokulaarse mikroskoobiga, mis on saadaval pilulambina. Selle meetodiga skaneeritakse kõiki silmapõhja piirkondi, isegi kuni ekvaatorijärgse tsoonini.
Kes vajab silmakontrolli?
Oftalmoloogiline uuring on ennetav protseduur ja seda peaks regulaarselt läbi viima iga inimene, kuid on mitmeid haigusi, mille puhul silmapõhja uuring on kohustuslik:
- ateroskleroos;
- hüpertensioon;
- katarakt;
- diabeet;
- suurenenud intrakraniaalne rõhk;
- insult;
- osteokondroos;
- enneaegsus lastel;
- võrkkesta düstroofia;
- "ööpimeduse" sündroom;
- värvinägemise häired.
Silmapõhja uurimise vastunäidustused
- Patsiendil on oftalmoloogilised patoloogiad koos fotofoobia ja pisaravoolu sümptomitega;
- suutmatus laiendada patsiendi pupilli;
- Kui patsiendil on füsioloogiline kõrvalekalle - silmaläätse, samuti klaaskeha ebapiisav läbipaistvus.
Silmapõhja uurimise ettevaatusabinõud
- Südame-veresoonkonna haiguste all kannatavatele inimestele peaks oftalmoloogilise protseduuri määrama terapeut. Mõnes teostuses on see protseduur sellistele patsientidele vastunäidustatud.
- Pärast silmapõhja uurimist autot juhtida ei tohi.
- Pärast protseduuri tuleb kanda päikeseprille.