Crijevne infekcije bez dijareje i povraćanja. Simptomi i liječenje crijevnih zaraznih bolesti kod odraslih. Rotavirus, šta je to?
I. Intestinalni simptomi
1. Dijareja. Prava dijareja znači izlazak obilnog rastresitog ili tekućeg izmeta nekoliko puta dnevno.
Poreklo dijareje je raznoliko. Ubrzanje crijevnog prolaza zbog iritacije motoričkih živaca, poremećena apsorpcija vode, razrjeđivanje crijevnog sadržaja transudatom iz krvi ili upalnim eksudatom imaju ulogu u njihovom nastanku. Ovi faktori deluju odvojeno ili istovremeno. Kod funkcionalne dispepsije nema eksudacije.
Svaki od opisanih faktora ne mora nužno dovesti do dijareje. Dakle, ubrzanje prolaza u tankom crijevu može biti praćeno usporavanjem u debelom crijevu, što dovodi do povećane apsorpcije vode i zgušnjavanja stolice. Oslobađanje vode ili eksudata u spastično skupljenim crijevnim petljama također neće uzrokovati dijareju, već samo lažni nagon za defekacijom.
2. Zatvor. Glavni čimbenik koji određuje prirodu i konzistenciju stolice je motorička funkcija crijeva, a bilo kakva odstupanja od norme na ovaj ili onaj način povezana su s različitim oblicima crijevne diskinezije.
Zatvor je karakteriziran zadržavanjem stolice duže od normalnog dnevnog perioda, a stolica je ili potpuno odsutna ili je nedovoljna, pri čemu se prazni samo završni dio crijeva. Nagon za defekacijom može biti potpuno odsutan ili se javlja više puta, nekoliko puta dnevno, ne praćen potpunim pražnjenjem crijeva.
Konzistencija stolice tokom zatvora varira od tvrde do vodenaste. Fekalni čepovi, zadebljani zbog dugotrajnog zadržavanja u crijevnim petljama, posebno u ampuli rektuma, postaju direktni uzrok zatvora. U nekim slučajevima, pacijenti su prisiljeni da puste ampulu rukama, gnječeći i uklanjajući fekalne grudice dio po dio.
Sama konzistencija stolice ne određuje obrazac zatvora. Suština ovog poremećaja je zadržavanje fecesa i nepotpuno čišćenje distalnog crijeva. Sporo izlučivanje fecesa može biti praćeno promjenom njegove konzistencije. Dakle, zadržavanje u distalnom dijelu debelog crijeva dovodi do obilnog upijanja vode uz stvaranje tvrdih fekalnih čepova ili „kamenčića“. Kašnjenje u cekumu povezano je s pojačanim procesima fermentacije, razrjeđivanjem fecesa i stvaranjem plinova. Posljedica takve tiflostaze će biti ili obilno oslobađanje tekućih i kašastih fermentativnih masa, odnosno stanje fermentativne dijareje, ili pojačan nagon za nuždu sa oskudnim oslobađanjem tekućeg izmeta iz spastično kontrahiranih distalnih crijevnih petlji, tj. naziva se stanje konstipativne dijareje. S tim u vezi, razumljiva je izmjena dijareje i zatvora kod kroničnog kolitisa.
Promjene u dijareji i opstipaciji najčešći su simptom kolitisa različite etiologije. Odgođena stolica se neizbježno smjenjuje sa pojačanim izlučivanjem tečnog izmeta. Važno je pokušati odrediti vodeći simptom prema kojem se kompenziraju funkcionalni poremećaji. Dakle, na pozadini dugotrajne konstipacije, proljev je posljedica mehaničke i kemijske iritacije crijeva stagnirajućim izmetom. Povratna informacija će također biti razumljiva ako se uzme u obzir da prazno crijevo, koje je upravo očišćeno od sadržaja, prestaje primati impulse za defekaciju, pogotovo jer sljedeće pogoršanje proljeva podrazumijeva prelazak na strogo blagu prehranu.
Tako se izmjena dijareje i blokade događa kao u začaranom krugu. Može se prekinuti samo uz pomoć pažljivih terapijskih mjera, uglavnom dijetalnih.
3. Lažni ili konstipativni proljev, karakteriziraju ponovljeni porivi na nuždu s oslobađanjem oskudnog izmeta bilo koje konzistencije: čvrste grudvice u obliku ovčjeg izmeta ili tečne mase zbog razrjeđivanja eksudatom, vodom ili produktima fermentacije. Sami pacijenti najčešće ne razumiju suštinu dispepsije, pogrešno tumačeći svaku povećanu učestalost nagona kao proljev, dok je u ovim slučajevima riječ o posebnoj vrsti zatvora.
4. Lažni nagoni mogu biti pratioci i dijareje i zatvora. Nastaju zbog iritacije motoričkih nerava distalnih dijelova debelog crijeva, uglavnom u sigmoidnom ili rektumu, koji se osjećaju ili u lijevoj preponi ili u anusu. Dok simuliraju normalan nagon, oni se, međutim, ne realizuju zbog odsustva fekalnog stuba u rektumu. Lažni nagoni mogu biti praćeni ispuštanjem plinova, tekućih sekreta, sluzi ili krvi (kod proktitisa) ili ostaju prazni.
5. Tenesmus- vrsta lažnog nagona, ali sa obaveznim pražnjenjem sluzavo-krvavih filmova (poput „pljuvanja“) i uglavnom sa bolnim kolikama. Tenesmus je posebno karakterističan za akutni stadijum dizenterije. Kod mukomembranoznog kolitisa tenezmu prati izlučivanje velikih filmova sluzi u obliku vrpci sa krvavim prugama, koje pacijenti pogrešno smatraju segmentima trakavice (mukozne kolike, mukozne kolike).
6. Bol u predjelu crijeva su čest simptom crijevnih bolesti, kako organskih tako i funkcionalnih. Za razliku od bolova u stomaku, oni nisu povezani sa obrocima, već uglavnom sa stolicom, koja se javlja uz nagon za nuždu ili posle nje. Bol se može javiti odmah nakon stolice, praćen osjećajem nepotpunog otpuštanja ili ponovljenim nagonom za defekacijom. Samo kod transeverzitisa bol se javlja nakon jela zbog pritiska punog želuca na nadraženo poprečno kolon. Priroda bola varira. U nekim slučajevima postoji osjećaj nadutosti i punoće u trbuhu, u drugima - grčeviti bol. Najčešći tip su crijevne kolike, posebno bolne kada nisu praćene pražnjenjem crijeva. Pored navedenih sluzavih kolika sa ispuštanjem sluznih filmova, karakteristične su i takozvane gasne kolike uzrokovane pojačanim stvaranjem i usporenim prolazom plinova.
Mehanizam crijevne boli povezan je s nizom momenata: rastezanje crijevnih petlji zajedno sa njihovim trbušnim pokrivačem, iritacija nervnih završetaka u crijevnom zidu, napetost i uvijanje mezenterija tankog crijeva zajedno sa nervima koji prolaze kroz njih. to. U ovom slučaju, bolni podražaji se prenose iz visceralnih nerava i pleksusa preko spojnih simpatičkih grana do stražnjih spinalnih korijena, dižući se centripetalno do mozga, a zatim centrifugalno projicirajući na trbušni zid. Bolni podražaji koji izviru iz distalnih crijevnih petlji direktno se prenose na kičmenu moždinu duž kičmenih živaca.
Glavnu ulogu u mehanizmu razvoja crijevne boli igra crijevna pokretljivost: tonus, peristaltika, ljuljanje, istezanje i grčevi crijevnih petlji. Proširujući bol tokom opstrukcije crijeva povezan je sa stenotičnom peristaltikom u zatvorenom segmentu crijeva. Bol u apendikulu je ili kolikaste prirode (apendikularna kolika) ili povezana sa iritacijom peritoneuma (akutni napad s groznicom i hiperleukocitozom). Kod kolitisa bol ovisi o istezanju i peristaltičkim kontrakcijama upaljenog crijevnog zida, kod enteritisa - o iritaciji mezenteričnih živaca. Kod bolesti rektuma i anusa bol nastaje direktno od iritacije analnih nerava. Kod mezenteričnog limfadenitisa, bol je najstalniji simptom, ovisno o iritaciji mezenteričnih živaca ili njihovom kompresiji upaljenim limfnim čvorovima.
Treba napomenuti da u nekim slučajevima organska crijevna oboljenja, čak i najteža (karcinom), mogu dugo trajati bez ikakvih bolova, što otežava njihovo prepoznavanje.
7. Proktodinija- bol u rektumu i anusu, osjećaj "kao da sjedite na šilu." Ako su ovi neugodni osjećaji povezani s činom defekacije, onda su uzrokovani upalnim procesom u anusu (sfinkteritis, proktitis, fisura, hemoroidi). Bez obzira na defekaciju, slični osjećaji mogu biti isključivo funkcionalne prirode, a uzrokovani su bolnim spazmom rektalnih mišića i hiperestezijom analnih živaca.
8. Jezik. Stari doktori su pridavali veliku važnost izgledu pacijentovog jezika, smatrajući ga „ogledalom stomaka“. Ispravnije je govoriti o "zrcalu crijeva", čije se stanje često odražava na izgled jezika. Normalno, cijela površina jezika je vlažna, jednolično ružičaste boje, sa izraženim papilama, ponekad malo obloženim u korijenu. Patološke promjene se izražavaju suhoćom, sivkastožutim ili smeđim plakom, dubokim brazdama koje jeziku daju izgled „geografske karte“, pukotinama i ulkusima (kod glositisa). Debeli plak se obično opaža kod zatvora sa produženim zadržavanjem fekalija ili tokom akutnog perioda crevne infekcije. Suvoća i smeđa boja znak su teške dehidracije zbog povraćanja i proljeva. Kod sprue, pelagre i distrofičnog kolitisa, atrofija papila liči na Genterov jezik kod Biermerove anemije. Stanje jezika se brzo mijenja, što je jedan od pokazatelja u dinamici crijevnih bolesti.
9. Nadutost. Količina crijevnih plinova (metan, dušik, sumporovodik, ugljični dioksid) kod odrasle osobe s miješanom hranom doseže 1 litru. Plinoviti proizvodi nastaju uglavnom tokom razgradnje biljnih vlakana crijevnim bakterijama. Glavni izvori stvaranja gasova su mahunarke, povrće, kupus, pečurke, hleb, krompir, a od životinjskih proizvoda – sveže mleko. Oslobađanje plinova dnevno uz racionalnu prehranu događa se u količini od približno 200 ml (mjereno pomoću cijevi za izlaz plina). Obilnim unosom pasulja i soje kao glavnog izvora proteina povećava se na 2600 ml, a uz pojačanu peristaltiku i više. Naprotiv, kod usporene peristaltike povećava se reapsorpcija plinova u krv.
Neki od plinova se apsorbiraju u krv, ostali se oslobađaju tokom pražnjenja crijeva ili prolaze sami. Patološka nadutost crijeva može biti uzrokovana pojačanim stvaranjem plinova s obiljem hrane koja bubri u hrani, poremećenom apsorpcijom zbog upale crijevne sluznice (kod enterokolitisa) ili venske stagnacije u trbušnoj šupljini (sa konačnim poremećajima cirkulacije) i , sa mehaničkim ili spastičnim kašnjenjem u prolazu gasova.
U normalnim uslovima, prisustvo određene količine gasova održava tonus i peristaltiku crevnih petlji. Prekomjerna nadutost (flatus) uzrokuje karakteristične poremećaje: osjećaj punoće, nadimanja, oštre bolove, plinske kolike, pomicanje dijafragme i srca, neurovaskularne reakcije u vidu glavobolje, vrtoglavice, pa čak i napadaje angine ("gastrokardijalni sindrom").
Povećana apsorpcija gasova u crevima izaziva veoma neprijatan osećaj lošeg zadaha (foetor ex ore), koji zbog povećane sumnjičavosti često poprima karakter bolnog opsesivnog stanja. Takvi subjekti, obično izraženi neuropati, izbjegavaju društvo, osuđujući sebe na usamljenost zbog pretjeranog straha od kontaminacije zraka smrdljivim plinovima.
10. Peristaltički nemir, kruljenje, kretanje u crijevima povezano je s nervnom iritacijom crijevnih mišića. Najčešći uzrok je funkcionalna neuroza. Ali takvi simptomi mogu biti početni izraz opstrukcije crijeva zbog stenoze, davljenja ili implantacije. Posebno karakteristično za stenozu je periodična napetost izolirane crijevne petlje (Wal-ov simptom), ponekad mijenjajući njenu lokaciju, kao i zvuk karakterističan za mlaz tekućine koji prolazi kroz uski otvor.
11. Mučnina- čest simptom raznih crijevnih bolesti: akutni enterokolitis, zatvor, helmintička infestacija. Mehanizam nastanka mučnine je složen i nije uvijek ujednačen. Najčešće je mučnina izraz grča tankog crijeva u predjelu plica duodeno-jejunalis ili jejunalnih petlji. Refleksna iritacija želuca, dostižući pilorospazam i antiperistaltiku, izaziva povraćanje i podrigivanje. Potonji često ima truli miris zbog crijevnih plinova.
Izvor mučnine i povraćanja često se identificira samo paralelno s prepoznavanjem i liječenjem njegovog osnovnog uzroka, na primjer, kolecistitisa ili akutnog enterokolitisa: zajedno s eliminacijom osnovne bolesti, mučnina također nestaje. Ponekad je jednostavna klistir za čišćenje dovoljna da ublaži mučninu.
12. Anoreksija. Gubitak apetita je simptom raznih bolesti mnogih organa i sistema ili opće infekcije. Promjena ovog složenog bezuslovnog refleksa ukazuje na iritaciju ili inhibiciju centara za hranu koja dolazi iz različitih dijelova tijela, često izvan probavnog trakta. Istovremeno, bolesti potonjeg (anacidni gastritis, kolitis) mogu se javiti uz normalan apetit. Anoreksija je uvijek otežavajući simptom. Uz to, procesi probave i apsorpcije hrane su slabi, količina hrane je ograničena; ponekad postoji osjećaj gađenja prema hrani. Anoreksija može biti pokazatelj teške opšte bolesti, toksikoze ili neuroze. Promjena apetita vrlo često služi kao suptilan dinamički znak, signalizirajući zaokret u toku bolesti.
II Promjene u odnosu na druge sisteme
Stomak. Smanjenje sekretorne funkcije želuca do potpune ahilije česta je pojava kod raznih crijevnih bolesti. Ahilia se pojavljuje ili kao posljedica crijevne infekcije, ili kao predisponirajući trenutak za nju. U oba slučaja pogoršava tok kolitisa.
Rjeđe je uočeno povećanje želučane kiseline i sekrecije refleksnog porijekla zbog primarnog kolitisa. Prisustvo bola od gladi i spazma pilorusa može simulirati bolest peptičkog ulkusa. Prilikom provođenja kompleksne terapije uvijek je potrebno uzeti u obzir stanje želučane sekrecije.
Jetra i žučni kanali. Kao „unutrašnji filter“, jetra i sistem žučnih puteva lako su pogođeni bilo kojom crijevnom infekcijom i infestacijom, najčešće kolibacilozom, giardijazom, amebijazom, askariozom, trbušnim tifusom i paratifusom. U lakšim slučajevima stvar je ograničena na holecistitis, au težim slučajevima razvijaju se holangitis i hepatitis (uz ulcerozni kolitis). Amebični kolitis uzrokuje apscese jetre. Otuda i potreba da se kod svih kroničnih crijevnih bolesti ispituju ne samo žučni pigmenti u urinu i krvi, već i duodenalni sadržaj i funkcije jetre. Osim toga, poremećaji probave i apsorpcije hrane utiču na lučenje žuči i metaboličke funkcije jetre, što pogoršava tok kolitisa.
Gušterača je, kao i žučni kanali, često ulazna tačka za crijevne infekcije. Za crijevna oboljenja potrebno je ispitati duodenalne enzime, dijastazu u urinu i krvi, te sadržaj tripsina u fecesu. Prilikom izvođenja skatoloških analiza potrebno je voditi računa o simptomima insuficijencije gušterače (masno, mišićno, vezivno tkivo), posebno kod masnih dijareja, zbog čega se razmišlja o hroničnom pankreatitisu.
Kardiovaskularni sistem. Bliska povezanost probavnih i kardiovaskularnih poremećaja očituje se nizom simptoma koji se shematski mogu podijeliti u dvije grupe u zavisnosti od osnovne bolesti jednog ili drugog sistema. Refleksni poremećaji srca i krvnih žila kod primarnih crijevnih bolesti čine se posebno važnim. To uključuje pomjeranje srca zbog nadimanja i zatvora, kratak dah, lupanje srca i bol u srcu nakon jela. Perzistentna dijareja dovodi do dehidracije, hipotenzije, pa čak i kolapsa. Dugotrajna konstipacija može izazvati vaskularne reakcije u vidu glavobolje i hladnih ekstremiteta. Posebno ozbiljan uticaj na kardiovaskularni sistem imaju distrofična dijareja sa endogenim nedostatkom vitamina, distrofija miokarda i hipoproteinemijski edem.
Urinarni trakt. Cistitis i pijelitis mogu biti povezani sa infektivnim kolitisom, posebno u prisustvu kolibaciloze i gnojne dispepsije. Toksična nefroza, obično hlapljive prirode, rjeđe se opaža. Uremična dijareja se često javlja pod maskom teškog ulceroznog kolitisa.
Nervni sistem. Kod bilo kakvih crijevnih poremećaja javljaju se određeni simptomi iz nervnog sistema: glavobolje (sa zatvorom i crijevnom intoksikacijom), poremećaji spavanja i pamćenja, slabost, umor, razdražljivost, smanjena radna sposobnost. Vezu između fermentacije i truležnih procesa te izmjena uzbuđenja i depresije većina autora negira.
Refleksni, metabolički i dispeptički faktori su uključeni u patogenezu neurointestinalnih veza. Oštećenja nervnog sistema su posebno izražena kod sekundarnih (endogenih) avitamina, posebno kod manjka vitamina B kompleksa. Najteže lezije nervnog sistema se javljaju kod pelagroidne dijareje.
Urin. Dijagnostičku ulogu igra i povećanje količine urobilina i bilirubina u mokraći (uz zahvaćenost jetre i žučnih puteva u crijevnoj patologiji), indikan (s gnojnim oblicima kolitisa i visokom crijevnom opstrukcijom), prisustvo patološki formirani elementi (s popratnim pijelocistitisom), proteini i gipsi (s nefritisom). Oligurija i anurija se mogu javiti nakon obilne dijareje, poliurija - kod distrofičnih stanja, polakiurija - kod crijevnih diskinezija.
Krv. Promjene u crvenoj krvi u obliku hipohromne anemije nisu neuobičajene kod svih vrsta teških kolitisa i enteritisa. Anemija, čak i perniciozna, može biti prvi simptom raka želuca i crijeva. Posthemoragijska anemija komplikuje sve vrste crijevnih krvarenja (kod ulceroznog kolitisa, hemoroida, raka itd.).
Biohemijski parametri. Pored navedenog, bitni su i sljedeći podaci: rezidualni dušik u krvi (za uremični kolitis), sadržaj kalcija u krvi (za sprue i druge oblike masne dijareje), vitamini A, B1 i C (za sekundarne nedostatke vitamina) , protrombin (za hemoragijsku dijatezu i žuticu), proteine plazme (za distrofični kolitis i nedostatak vitamina).
Glavni funkcionalni intestinalni sindromi
1. Intestinalna diskinezija
Poremećaj motoričke funkcije crijeva prati sve vrste organskih bolesti (kolitis, tumori, opstrukcija), ali može biti i čisto funkcionalne prirode. Stoga je razjašnjenje patogeneze ovih diskinezija ključno u prepoznavanju bilo koje crijevne bolesti.
Kao samostalna bolest ili sindrom, diskinezija se pojavljuje samo u slici uobičajene opstipacije. Međutim, njegov značaj u crijevnoj patologiji nije ograničen samo na to, jer obično otežava tok najčešće crijevne bolesti - kroničnog enterokolitisa bilo koje etiologije. Istovremeno, diskinezija kao rana ili srednja faza priprema niz kasnijih komplikacija i može doprinijeti razvoju ozbiljnijih bolesti: primjer diskinezije pokazuje prelazak funkcionalnog poremećaja u organsku patnju i nazad.
Uzroci diskinezije su poremećaji inervacije crijeva, poremećena koordinacija u autonomnom i centralnom nervnom sistemu, te distorzije bezuslovnih i uslovnih refleksa. Posebno mjesto zauzimaju refleksne crijevne diskinezije zbog bolesti drugih organa, na primjer, kolecistitisa i peptičkih ulkusa. U ovom slučaju, crijevni spazmi su podržani viscero-visceralnim refleksima koji proizlaze iz patoloških žarišta iritacije (bilijarni trakt, gastroduodenalna zona).
Klinička slika crijevne diskinezije svodi se na subjektivne osjećaje punoće, težine u trbuhu, lažnih nagona, osjećaja nepotpunog otpuštanja nakon defekacije i crijevne kolike. Diskinetički zatvor uzrokuje i niz općih poremećaja: glavobolje, hladne ekstremitete, umor i slabost, smanjenu radnu sposobnost i depresiju.
Različiti oblici crijevne diskinezije. Lažna dijareja sa ponovljenim ispuštanjem oskudnog tečnog izmeta zbog zadržavanja u debelom crevu sa iritacijom njegovog zida.
Ispuštanje fecesa različite konzistencije:
A) prvo kašasto, zatim gusto; b) prvo fekalni čep, zatim kašasti izmet; c) brze fekalne erupcije povezane sa hipersekrecijom ili hiperkinezijom; d) lijevostrani (češće) ili desnostrani (rjeđe) zatvor.
2. Intestinalna dispepsija
Ovaj termin se obično odnosi na crijevne probavne poremećaje funkcionalne prirode koji nisu povezani s organskim oboljenjima crijevnog trakta. Podijelivši ih u posebne grupe prema etiološkim principima, možemo ponuditi samo radnu shemu, jer je granica između funkcionalnih i organskih poremećaja nejasna, a i zbog toga što funkcionalni poremećaji (disfunkcije) čine sastavni element svake crijevne bolesti. Ipak, takva radna shema je neophodna da bi se razumjela etiologija pojedinih kliničkih oblika i razvila odgovarajuća terapija.
Gastrogena dispepsija. Poremećaji gastrične faze probave lako dovode do poremećaja intestinalne faze. Najčešći oblik ovakvih gastrogenih poremećaja je Ahilova dijareja, povezana sa ubrzanom evakuacijom želuca i iritacijom tankog crijeva obilnim, loše pripremljenim sadržajem želuca. U početnoj fazi dekompenzirane želučane ahilije, proljev se brzo liječi hlorovodoničnom kiselinom ili umjetnim želučanim sokom. U budućnosti, proljev može biti podržan sekundarnim enterokolitisom, kada gastrogeni faktor u patogenezi blijedi u pozadinu, ustupajući mjesto infektivno-upalnom faktoru. Ovi sekundarni enterokoliti daju gotovo istu sliku kao obična gastrogena dispepsija (obilje probavljivih biljnih vlakana i slabo probavljenih mišićnih vlakana), ali zahtijevaju drugačiju terapiju (vidi dolje). Koprološki se razlikuju od dispepsije po prisustvu sluzi.
Pankreasna dispepsija. Ovaj oblik dijareje karakterišu: lenterija, kreatoreja i steatoreja sa prevlašću neutralnih masti. U uznapredovalim slučajevima, izmet ima veliku zapreminu, masnog izgleda i brzo se stvrdne na zraku. Dispepsija pankreasa nikako nije neophodna za želučanu ahiliju. Liječenje se svodi na korištenje dijete koja ograničava masnoće i grubo meso i propisuje pankreatin s bizmutom, tanalbinom ili pročišćenom kredom.
Hepatična dispepsija, odnosno probavne smetnje zbog insuficijencije jetre ili žučnih kanala mogu utjecati na rad želuca, crijeva ili cijelog gastrointestinalnog trakta. Kod želučanog oblika hepatične dispepsije javljaju se diopeptični simptomi koji podsjećaju na gastritis (težina nakon jela, brz osjećaj sitosti, gorak okus u ustima, anoreksija, mučnina, podrigivanje), posebno izraženi nakon uzimanja masne hrane. Intestinalni oblik karakterizira dijareja koja se javlja rano ujutro (simptom “budilnik”) ili nakon uzimanja masne hrane. Intolerancija na masti povezana je sa nedostatkom žučnih kiselina u crijevima, posebno sa žuticom. U izmetu preovlađuju saponificirane masti i kristali masnih kiselina.
U drugim slučajevima se opaža zatvor, što se objašnjava nedostatkom stimulativnog djelovanja žučnih kiselina na crijeva, kao i refleksnim kolospazmom. Zatvor, zauzvrat, dodatno inhibira proces ulaska žuči u crijeva (začarani krug).
Funkcionalna i refleksna priroda jetrene dispepsije uzrokovana je primarnim oštećenjem jetre ili bilijarnog trakta. Dijagnoza dispepsije jetre potkrepljena je i blagotvornim dejstvom patogenetske terapije koja ima za cilj da poštedi oboleli organ i pažljivo stimuliše njegovu funkciju - koleretici (karlovačka so za zatvor, holosa za dijareju), metenamin, termalne procedure, dijeta ograničena na masti i prženu hranu.
Fermentativna dispepsija se razvija zbog prekomjerne konzumacije ugljikohidrata. Relativni nedostatak amilolitičkih enzima dovodi do toga da se višak ugljikohidrata ne probavlja ili se razgrađuje samo djelomično, uz stvaranje obilnih produkata fermentacije, uglavnom u cekumu i uzlaznom debelom crijevu. Procesi fermentacije su dodatno pojačani u prisustvu želučane ahilije zbog nedostatka hlorovodonične kiseline, koja razgrađuje proteinsku ljusku ugljikohidratnih produkata (amilorheksis).
Klinička slika fermentativne dispepsije je teška samo u ranom djetinjstvu. Često ova bolest dovodi do distrofije. Kod odraslih se opaža proljev s oslobađanjem pjenastog izmeta, nadimanjem i blagim bolom. Izmet je oštro kisel, sadrži dosta škrobnih zrnaca, probavljenih vlakana i fermentativne flore (kvasac, klostridija, spirila), ali bez primjesa sluzi i krvi, kao što je slučaj kod fermentativnog oblika kolitisa. Crijevne petlje su naglo proširene plinovima, mjestimično spastične, ali blago bolne. Tupost jetre prekrivena je otečenim uzlaznim kolonom, dijafragma je podignuta. Srce poprima horizontalni položaj, što može izazvati napade kratkog daha, lupanje srca i nelagodu u predelu srca (posebno u ležećem), koji se ublažava sjedenjem i hodanjem. Opća prehrana malo trpi, jer apsorpcija proteina i masti u tankom crijevu nije poremećena.
Tijek bolesti je obično potpuno benigni. Uz ishranu ograničenu ugljikohidratima i biljnim vlaknima, poboljšanje nastupa brzo, au početnim fazama dolazi do oporavka. Produženi oblici karakteriziraju recidivi kod najmanjeg kršenja prehrane. Otežavajući faktor je želučana ahilija, koja smanjuje proces aminoreksise. Promjene crijevne flore i opće slabljenje organizma otvaraju vrata sekundarnoj infekciji, koja lako dovodi do razvoja kroničnog enterokolitisa, sa upornijim tokom.
Trudna dispepsija. Početak ovog probavnog poremećaja povezan je s prekomjernom opskrbom proteina hrane, uglavnom mesa, ili lošom probavom istih. Obilno stvaranje truležnih produkata nepotpune razgradnje proteina (indol, skatol, triptofan, toksamini, itd.) uzrokuje niz dispeptičkih simptoma: glavobolje, vazospazme s hladnim ekstremitetima i bljedilo, hipohromnu anemiju. Izmet je obično oskudan, tečan ili kašast, trulog mirisa, sivkasto-smeđe boje, oštro alkalan, sa bogatim sadržajem mišićnih vlakana i vezivnog tkiva.
Perverzije hemije i crijevne lopatice kod ovog oblika su složenije nego kod fermentacije. U tim slučajevima teže je normalizirati bakterijsku floru i hemiju uz pomoć kontrastne (ugljikohidratno-masne) prehrane. Višak ugljikohidrata lako dovodi do iritacije crijevnih petlji i oslobađanja u lumen crijeva, prvo vodenog transudata, a zatim upalnog eksudata bogatog proteinima. Kao rezultat toga, stvara se začarani krug s progresivnim povećanjem truležnih procesa i dispeptičkih simptoma.
Da bi se prekinuo ovaj začarani krug, potrebno je radikalno rasteretiti crijeva od produkata patološkog raspadanja i istovremeno ga sterilizirati laksativima i kratkim tretmanom sulfonamidima (10,0 2-3 dana). Preporučuje se i propisivanje ishrane sa jabukama na post.
Nervna dispepsija. O ovom obliku crijevne dispepsije detaljnije ćemo govoriti u poglavlju o crijevnim neurozama. Njegova karakteristična karakteristika je odsustvo izraženog kolitisa, i što je najvažnije, neurogeni uzrok dispeptičkih poremećaja. Neurovisceralne veze u nekim slučajevima su uzrokovane refleksnim djelovanjem susjednih organa (jetra, žučna kesa, želudac), u drugim - centralnim nervnim sistemom, iritacijom korteksa ili subkortikalnih centara. U potonjem slučaju, crijevna disfunkcija u obliku proljeva, zatvora, distenzije, lažnih nagona, kolika i sl. direktno je povezana s negativnim emocijama – strahom, melanholijom, opsesivnim mislima, sjećanjima, „asocijacijama“ (uvjetnim refleksima). Naročito je tipična brza dijareja
pod uticajem opsesivnih misli ili straha (tzv. medveđa bolest). Iznenadno oslobađanje tekuće stolice bez primjesa upalnih elemenata uzrokovano je dugim peristaltičkim valom od pilorusa do anusa, koji zaobilazi sve fiziološke kočnice ileocekalne valvule i pregibe debelog crijeva. Razlog za ovakvu dijareju je ili akutno emocionalno iskustvo, ili uslovno refleksne iritacije složenije prirode, na primjer, sjećanja na slična iskustva, nepovoljni vanjski uvjeti (nalazeći se u okruženju koje isključuje mogućnost korištenja toaleta).
Ispravno tumačenje prirode nervne dispepsije, a time i ciljane terapije, moguće je samo u svjetlu kortikoviceralne patologije.
Popodnevna dijareja
A) Bilijarna dijareja u obliku kriza oštre boli sa snažnim nagonom za defekacijom i oslobađanjem tamnožute ili zelene feces sa obilnim sadržajem žučnih pigmenata. Ekvivalent ovih dijareja su „žučne krize“ sa obilnim povraćanjem žuči do nekoliko litara (sopstvena zapažanja). Uzroci kriza su visceralni refleks zbog povećane nervne ekscitabilnosti. Zasnovan je na latentnom holecistitisu. Ispuštanje žučne stolice uzrokuje peckanje u anusu. b) Kod kolitisa popodnevni nagon na nuždu nastaje zbog iritacije poprečnog crijeva od punog želuca. Priroda fecesa odgovara početnom mjestu nagona, odakle dolaze dugi peristaltički valovi koji dopiru do rektuma. Uzrok poslijepodnevne dijareje leži u povećanju crijevne i opće nervne ekscitabilnosti.
3. Distrofija
Za razliku od distrofije u ranom djetinjstvu sa svojim iscrpljujućim proljevom, koji je specifična nozološka jedinica, distrofija kod odraslih je srednja, prolazna faza ili komplikacija raznih crijevnih bolesti, na primjer, vrlo česta posljedica teškog kolitisa. Ovdje ćemo razmotriti samo ulogu distrofije kao jednog od sindroma crijevne patologije.
Opći poremećaji u ishrani mogu se razviti kod bilo koje crijevne bolesti, organske i funkcionalne, praćene poremećenom apsorpcijom hrane u tankom crijevu. Uzroci resorptivnih poremećaja mogu biti ubrzan prolaz hrane i atrofija zida tankog crijeva zbog produžene upale (kod teškog enteritisa), pražnjenja limfnih žila mezenterija (kod tuberkuloze ili tzv. Whippleove lipodistrofije) , ali čak i izvan tako teških bolesti, procesi apsorpcije mogu biti poremećeni naglim ubrzanjem prolaza u tankom crijevu čisto neurogene prirode.
Gubitak ili oštro ograničenje apsorpcije u tankom crijevu prirodno dovodi do nedostatka najvažnijih nutrijenata u tijelu, prvenstveno proteina i masti. Ovaj nedostatak je neizbježan čak i kada se, nakon ubrzanog prolaska kroz tanko crijevo, kaša od hrane zadrži u debelom crijevu, gdje se zgušnjava nakon apsorpcije vode. Posljedica hipoproteinemije je edem “bez proteina” zbog narušavanja onkotske ravnoteže. Istovremeno dolazi do hipolipemije i hipoglikemije, kao i manjka esencijalnih vitamina u krvi i tkivima.
Oslabljujuća dijareja dovodi do dehidracije organizma i zgušnjavanja krvi, što mijenja sve biohemijske parametre u pravcu njihovog povećanja: broj hemoglobina i proteina plazme može biti veći od normalnog, ali se održava onkotska ravnoteža. Međutim, ovaj „suvi“ oblik distrofije je još teži od edematoznog, dajući, pored simptoma nedostatka proteina, masti i vitamina, sliku dehidracije tkiva sa promjenama neuromišićnih funkcija: konvulzije, paralize, često depresivne psihoze. i višestruki nedostatak vitamina, posebno pelagroidnog tipa.
Potiskivanje svih probavnih funkcija, gubitak težine i opći poremećaj trofizma mogu dovesti do nepovratnih promjena u nervnom sistemu. Oštar pad otpora otvara vrata svakoj infekciji (pneumonija, dizenterija, tuberkuloza, erizipel), od koje pacijent može umrijeti.
Srećom, ovi teški, nepovratni slučajevi pod normalnim nutritivnim uslovima su rijedak izuzetak. Mnogo češći su izbrisani, nejasno izraženi oblici, koji, međutim, imaju sličnu strukturu patogeneze. Ovdje je samo važno naglasiti važnost distrofičnog faktora, koji komplikuje svaku crijevnu bolest i ostavlja traga na tok bolesti. Od posebnog značaja je odnos između distrofije i infekcije, koji dolazi u obzir sekundarno, što dovodi do nove faze bolesti ili čak nove bolesti, na primjer, bakterijske dizenterije, koja se pridružuje primarnoj funkcionalnoj dispepsiji ili distrofiji. Dakle, distrofija može poslužiti kao povezujuća karika između funkcionalne i organske faze patološkog procesa.
4. Intestinalna autointoksikacija
Iako većina simptoma koji se pripisuju crijevnoj intoksikaciji ovisi o drugim čimbenicima – nervnim, vaskularnim, alergijskim, infektivnim, mogućnost pravog samotrovanja s crijevnom probavnom insuficijencijom je nesumnjiva. Tako se tokom procesa truljenja u crijevima stvaraju brojni toksični proizvodi, uglavnom proteinskog porijekla: toksamini (histamin itd.), amonijak, fenoli (iz tirozina), indol i skatol (iz triptofana), sulfidi i sumporovodik. (od cistina).
Tokom procesa fermentacije, organske kiseline mogu imati štetne efekte:
A) hemolitičko djelovanje, b) dekalcificirajuće djelovanje zbog povećanog gubitka kalcijevih soli, c) acidotično djelovanje zbog pojačanog stvaranja acetona, d) oksalemija zbog stvaranja oksalne kiseline iz ugljikohidrata uz pomoć Escherichia coli (u cekumu ).
Tokom truležnih i fermentativnih procesa najčešće dolazi do kombinacije više štetnih faktora. Putrefaktivnu dispepsiju moguće je razlikovati od fermentativne dispepsije, pored skatoloških znakova, i na osnovu indikanurije, posebno izražene kod gnojne dispepsije.
Dakle, navedeni funkcionalni sindromi - diskinezija, dispepsija, distrofija i intoksikacija - česti su pratioci većine crijevnih bolesti. Pojavljujući se odvojeno ili zajedno, ovi sindromi karakteriziraju kliničku sliku cjelokupne bolesti i određuju izbor patogenetske terapije.
Hronični enteritis i enterokolitis
1. Hronični enteritis
Započnimo sistematski prikaz crijevnih bolesti sa lezijama tankog crijeva, budući da su bolesti dvanaestopalačnog crijeva (peptički ulkus, duodenitis, divertikuloza itd.) usko povezane sa patologijom želuca i treba ih uzeti u obzir pri opisivanju bolesti crijeva. potonje.
Opća stanja patologije tankog crijeva proizilaze iz funkcionalnih karakteristika ovog segmenta crijevne cijevi.
Motoričku funkciju određuju dvije granične zone: proksimalno - granica sa gastroduodenalnom zonom (plica duodenojejunalis), distalno - ileocekalna valvula. Oba ova granična područja su aktivni interoreceptori, izvori obilnih refleksnih veza. Dakle, želučani sadržaj, ulazeći u jejunum, šalje prvi peristaltički talas, koji, ako je nervni sistem preuzbuđen, može doći do anusa, izazivajući trenutnu dijareju. Brza evakuacija želuca, osim toga, dovodi do hipoglikemijskih reakcija zbog ubrzane apsorpcije ugljikohidrata, a također je praćena posebnim „šokom u tankom crijevu“. Hipoglikemija i šok komplikuju brojne bolesti različitih organa i direktno su vezani za gornji dio tankog crijeva.
Ništa manje važan je proces apsorpcije, koji se lako poremeti lezijama gore navedenog odjela. Jasno je da svaki iole ozbiljniji enteritis povlači simptome nedostatka nutrijenata potrebnih organizmu, za razliku od kolitisa, kada čak i teške ulcerativne lezije ne ugrožavaju procese apsorpcije. Stoga je prijelaz upalnog procesa iz debelog crijeva u tanko crijevo, posebno u njegove gornje dijelove, uvijek ozbiljna komplikacija.
Sekretorni poremećaji tankog crijeva imaju manju ulogu u cjelokupnom probavnom procesu zbog izražene zamjenske uloge enzima pankreasa. Međutim, kod difuznog enteritisa pate i sekretorni i resorpcijski procesi, a time i trofizam tijela.
Upalne bolesti tankog crijeva rijetko se javljaju u izoliranom obliku. Mnogo češće imamo posla sa enterokolitisom. Međutim, zahvaćenost tankog crijeva pokazuje vrlo jasne znakove. Prevladavanje patologije tankog crijeva, čak i kod enterokolitisa, ostavlja jasan pečat na cjelokupnu kliničku sliku. Međutim, u nekim slučajevima klinička slika enteritisa je ograničena na pojedinačne simptome, koji čine samo jednu od komponenti opće bolesti.
Primjeri uključuju giardijazni enterokolitis i mezenterični limfadenitis. Iritacije tankog crijeva redovno prate bolesti kao što su anacidni gastritis, holecistitis i bolesti operiranog želuca.
Ali enteritis se može pojaviti i kao samostalna bolest, najčešće u jednom od sljedeća dva oblika.
1. Jejunalna dijareja karakteriziraju nasilni nagon za stolicom ubrzo nakon jela (slično kao kod Ahila ili Giardiasis). Stolica je zelenkaste boje, tečne kašaste konzistencije, sadrži sluz usko pomiješanu sa izmetom i obilne ostatke saponificiranih masti (kristali, grudvice, iglice masnih kiselina). Višak masnoće može čak učiniti da stolica izgleda bezbojno. Ovaj oblik je opisan kao "dispepsija sapuna" (Porges). Karakteristično je stanje teške opšte slabosti sa osjećajem vrućine, drhtanjem ruku i vrtoglavicom, sve do kolapsa, nastaje neposredno nakon pražnjenja crijeva i podsjeća na hipoglikemijsku komu. Mehanizam ovog "šoka tankog crijeva" objašnjen je na različite načine. Neki autori ga povezuju sa hipoglikemijom zbog ubrzanog prolaska hrane kroz tanka crijeva i brze apsorpcije ugljikohidrata, što uz opću nervnu nestabilnost uzrokuje ove simptome. Drugi pripisuju glavnu ulogu hiperemiji u predjelu celijakijskog živca s refleksnom hipotenzijom. Ovo objašnjenje nam se čini vjerojatnijim kada je riječ o bolestima tankog crijeva, dok je hipoglikemija karakterističnija za niz želučanih sindroma, na primjer, sa ahilijom i nakon gastrektomije.
2. Hronični enteritis može da se povuče dugi niz godina. Početak bolesti često datira iz djetinjstva. Tijek je obično blag, ne progresivan, ali sa tendencijom prelaska u enterokolitis.
Uzroci
Ulogu imaju kronične infekcije, uključujući tuberkulozu, bolesti želuca (anacidni gastritis, stanje nakon operacije želuca), kronične intoksikacije (olovo), preopterećenje glomaznom i masnom hranom. Infekcija u tankom crijevu može se održavati promjenama u bakterijskoj flori („disbakterije“), kada smanjenje gastrointestinalne barijere i alkalna reakcija upalnih sekreta doprinose unošenju i razvoju bakterija koje stječu povećanu patogenost. Ova činjenica je eksperimentalno dokazana metodom intestinalnog uloška.
Glavni simptomi
Krutanje i transfuzija u abdomenu, nadimanje, bol ubrzo nakon početka jela, simulirajući rani bol u visoko ležećem čiru na želucu. Nedovoljno se obraća pažnja na simptom vazomotornog šoka nakon stolice ili hrane. Razlog za potonje može biti u kršenju barijerne funkcije epitela tankog crijeva kao regulatora ritma apsorpcije hrane. Proljev može izostati duže vrijeme. Ubrzanje prolaska kroz tanko crijevo nadoknađuje se sporijim prolaskom kroz debelo crijevo, gdje izmet ima vremena da se u potpunosti formira, a škrob i vlakna probavljaju bakterije i enzimi. Poremećaji apsorpcije se manifestuju obilnim ostacima masti u stolici, koja uz veliku količinu uzete masti ima svijetlu boju. Ovu steatoreju treba razlikovati od drugih sličnih poremećaja (s pankreatitisom, mezenteričnom tuberkulozom, sprueom).
Od objektivnih simptoma, prije svega, treba istaknuti bolnu zonu hiperestezije kože u predjelu rectus abdominis mišića i posteriorno duž lijeve paravertebralne linije od posljednjeg torakalnog do prvog lumbalnog kralješka (Porges). Bolna tačka lijevo od pupka poklapa se sa peptičkim ulkusom tankog crijeva. Kod regionalnog ileitisa, bolna tačka je u ileocekalnoj regiji, na mjestu infiltracije. Kod mezenteričnog limfadenitisa, zone bola odgovaraju toku mezenterija (Sternbergov simptom).
Laboratorijski simptomi
Karakteristična skatološka slika svodi se na prisustvo formiranog izmeta, usko pomiješanog sa sluzi, zelenkaste ili svijetložute boje, sa visokim sadržajem saponificiranih masti. Želučana sekrecija je često smanjena na nulu. Funkcionalni testovi jetre komplikovani teškim hepatitisom su patološki. Postoji povećan sadržaj indikana u urinu, kao kod truležne dispepsije.
Rendgen pokazuje ubrzanje prolaza kroz tanko crijevo: nakon 2-3 sata barij ulazi u debelo crijevo. Ponekad se kod fluoroskopije nakon 2-3 sata barijum nađe u želucu i debelom crijevu, dok su tanka crijeva prazna. U drugim slučajevima, postoje nivoi tečnosti u petljama tankog creva sa mjehurićima gasa iznad njih.
Komplikacije. Najčešće se patološki proces kreće u debelo crijevo, uzrokujući banalnu sliku enterokolitisa. Kršenje procesa apsorpcije prirodno dovodi do distrofije, nedostataka vitamina i anemije. Oštećenje crijevnog epitela održava kroničnu intoksikaciju, što uzrokuje niz toksičnih i alergijskih simptoma: urtikarija, ekcem, Quinckeov edem. U budućnosti se bolest može zakomplikovati holecistitisom, jetrenom kolikom, hipohromnom anemijom, glositisom, aftoznim stomatitisom i anafilaktičkom dijarejom. Moguće je i oštećenje žila trbušne šupljine s razvojem tromboflebitične splenomegalije. Kao što je poznato, anamneza pacijenata sa ovom bolešću slezene sadrži indikacije ili traume abdomena ili hroničnih crevnih infekcija.
Prilikom razlikovanja enteritisa od drugih bolesti, treba isključiti crijevnu tuberkulozu, mezenterični limfadenitis, sprue i kronični apendicitis.
Akutni enteritis može biti uzrokovana bilo kojom crijevnom infekcijom, eventualno virusom ili čak jednostavnim hlađenjem, sudeći po literaturi.
Tretman podrazumijeva podijeljene obroke u malim porcijama, sporo jedenje i odvojeno uzimanje čvrste hrane i tekućine kako bi se usporilo evakuacija i apsorpcija hrane. Zabranjena su gruba biljna vlakna i masna glomazna hrana. Meso se preporučuje u velikim količinama (do 200 g dnevno) mljeveno ili meko kuhano. Kod zatvora se propisuju sirovi sokovi, kompot i jogurt.
Uzorak menija. Doručak: meko kuvano jaje, kakao sa vodom, tostirani beli (ili sivi) hleb sa puterom. Ručak: mesna čorba ili pire supa od povrća sa pirinčem, mesni kotlet, piletina ili kuvana posna riba sa pireom od povrća, voćni žele. Rana večera: pirinčana kaša na vodi sa puterom ili kolači od sira. Prije spavanja, čaj, krekeri, kolačići.
Za dijareju uzimajte infuziju suvog bilja (kamilica, menta, kopar, detelina) po 1/4 šolje 3-4 puta dnevno.
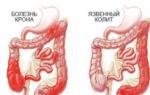
Regionalni (terminalni) ileitis (Crohnova bolest)
Godine 1932. Krohn, Gunzburg i Oppenheimer prvi su opisali 13 slučajeva teškog enteritisa s dijarejom, bolovima u trbuhu, iscrpljenošću, anemijom, groznicom, infiltratom u ileocekalnoj regiji, komplikovanim stenozom i fistulama. Polovina pacijenata imala je ožiljke nakon uklanjanja slijepog crijeva. Kasnije su slične promjene (granulomi) opisane u debelom crijevu, pa čak i u želucu.
Patološka anatomija. Najčešće je zahvaćena terminalna petlja ileuma, odakle se proces nastavlja u proksimalnom smjeru, rjeđe kaudalno, krećući se do debelog crijeva, zahvatajući petlje crijeva koje su najbogatije limfnim elementima. Zahvaćeni segmenti su zadebljani, kruti, serozna membrana je prekrivena masnim i fibrinoznim izljevom. Susedni mezenterij je otečen, zadebljan, a limfni čvorovi su uvećani. Proces cekuma je ugrađen u komisure. Javljaju se perforacije crijeva u mezenterij, uz formiranje fistula. Na reseciranim crijevnim petljama zid je oštro zadebljan, lumen sužen, pojavljuju se čirevi, nekroza i hiperplazija sluznice. Histološki se bilježi nespecifična hiperplazija limfnog tkiva submukoznog sloja. U limfnim čvorovima se nalaze gigantske ćelije bez kazeacije i Kochovi bacili. Ovaj limfogranulomatozni proces se gotovo ne razlikuje od tuberkuloze.
Pretpostavlja se da ova bolest nastaje usled tuberkuloze creva goveđim bacilima sa dobrom rezistencijom makroorganizma, sa začepljenjem limfnih sudova i sekundarnom infekcijom. Ukazano je i na anatomske sličnosti sa Beckovom sarkoidozom.
Eksperimentalno je dokazano da je moguće reproducirati sličan proces u crijevima psa unošenjem iritirajućih tvari (sitni pijesak, talk) u mezenterij i limfne čvorove, koji začepljuju mliječne kanale. Naknadna intravenska primjena bakterija ubrzala je razvoj procesa.
Etiologija i patogeneza svode se na kombinaciju nepoznate infekcije sa začepljenjem limfnih žila.
Anamneza često ukazuje na upalu slijepog crijeva i bakterijsku dizenteriju, kao i na lošu ishranu.
Kronova bolest, također poznat kao regionalni ileitis, kronična je upala crijevnog zida, najčešće završnog dijela tankog crijeva ili debelog crijeva. Upala zahvaća duboke slojeve crijevnih zidova, a mogu nastati čirevi i apscesi. Čirevi mogu potpuno uništiti zid, stvarajući abnormalne prolaze (fistule) u druge dijelove crijeva, druge organe kao što su mjehur ili koža. Duboke fisure se također mogu razviti u i oko anusa. Upala može dovesti do zadebljanja crijevnog zida i na kraju do potpune blokade crijeva. Simptomi Crohnove bolesti pojavljuju se u obliku napada koji se smjenjuju s periodima normalnog blagostanja. Neki ljudi imaju samo jedan ili dva napada, a zatim se oporave; Za druge, napadi se ponavljaju tokom života.
Uzroci
. Uzrok Crohnove bolesti je nepoznat. . Nasljedni faktori očigledno igraju određenu ulogu u nastanku ove bolesti. . Prema nekim teorijama, uzroci bolesti mogu biti: virusne ili bakterijske zarazne bolesti, autoimune bolesti, alergije na hranu ili zastoj limfe. Prevencija. Trenutno ne postoji poznat način prevencije Crohnove bolesti, ali postoje različiti tretmani koji ublažavaju simptome.Simptomi
1) sindrom ulceroznog kolitisa sa dijarejom i ispuštanjem sluzi i gnoja bez vidljive krvi. Debelo crijevo je zahvaćeno samo do silazne petlje, sigmoid i rektum ostaju netaknuti. Međutim, u budućnosti se proces širi kaudalno, tako da se operacija mora izvesti prije početka kasne faze; 2) sindrom opstrukcije tankog creva; 3) pseudoapendicitis; 4) crevne kolike; 5) neurotične reakcije. . Napadi bola ili grčeva, obično oko pupka ili donje desne strane trbuha. . Stalna vodenasta dijareja. . Krvarenje iz rektuma ili krv u stolici. . Analne fisure. . Mučnina. . Vrućica. . Umor. . Gubitak apetita i težine. . Komplikacije na različitim organima i sistemima, kao što su bolovi u zglobovima zbog artritisa, upale očiju i lezije na koži.Dijagnostika
. Neophodni su anamneza i fizički pregled. . Možda će biti potrebna analiza krvi. . Može se napraviti rendgenski snimak tankog crijeva. . Može se dati barijumski klistir. Barijum stvara jasnu sliku debelog creva. . Može se uraditi rektosigmoidoskopija (za pregled donjeg dijela debelog crijeva) ili kolonoskopija (za pregled cijelog debelog crijeva i dijela tankog crijeva). . Biopsija tkiva koje oblaže debelo crijevo obično se izvodi tokom rektosigmoidoskopije ili kolonoskopije kako bi se razlikovala Crohnova bolest od ulceroznog kolitisa.Tretman
. Za blage napade, pacijenti mogu uzimati lijekove protiv dijareje bez recepta i lijekove protiv bolova. . Mogu se preporučiti protuupalni lijekovi kao što su sulfasalazin ili kortikosteroidi. . Antibiotici se mogu propisati za liječenje sekundarnih virusnih bolesti. . Za suzbijanje unutrašnje upale mogu se koristiti klistir koji sadrži kortikosteroide ili lijekove slične aspirinu. . Imunosupresivi se mogu propisati za dugotrajnu upotrebu za suzbijanje autoimune aktivnosti. . Mjere kao što su promjene u ishrani, vitaminski ili mineralni suplementi ili injekcije vitamina B12 mogu se koristiti za zamjenu nutrijenata izgubljenih zbog slabe apsorpcije. . Operacija može biti potrebna za uklanjanje blokada, fistula ili apscesa u rektumu ili crijevima. . Kod teškog i dugotrajnog razvoja bolesti može se ukloniti oštećeni dio crijeva. . Posjetite svog liječnika ako osjetite simptome Crohnove bolesti (naročito bol u donjem desnom dijelu abdomena, koji može ukazivati na upalu slijepog crijeva). . Pozovite svog doktora ako imate crnu ili krvavu stolicu, natečen stomak ili groznicu. Crohnova bolest, također poznata kao regionalni ileitis, je kronična upalaBolest je komplikovana apscesima, perforacijama, fistulama i stenozama.
Tok je dugotrajan, cikličan, sa relapsima dijareje, anemije, iscrpljenosti i groznice. Dijareja je alergijske prirode, bez prisustva određenih alergena u hrani.
Objektivni pregled otkriva infiltraciju u terminalnoj petlji ileuma, opću iscrpljenost, edem, dermatitis, anemiju i leukocitozu. Radiološki znaci su: „znak strune“ u predelu suženih petlji i bradavičasti defekt punjenja u cekumu.
Regionalni ileitis se mora razlikovati od intestinalne tuberkuloze, limfogranulomatoze, leukemije, lipodistrofije i sarkomatoze.
Liječenje u težim slučajevima je samo hirurško (resekcija, bajpas operacije, otvaranje apscesa, šivanje fistula). Konzervativno liječenje moguće je samo u početnim fazama bez distrofije i stenoze, kada je upalni proces još uvijek djelomično reverzibilan. Liječenje je isto kao i kod kroničnog ulceroznog kolitisa: transfuzije krvi i plazme, dobra prehrana, multivitamini, svježi kvasac, velike doze kalcija.
Pellarga i SPRU
Obje bolesti, kod kojih je jedan od najtežih simptoma iscrpljujući proljev, smatraju se nedostatkom vitamina. Čak i ako nedostatak vitamina nije jedini uzrok dijareje, on ipak igra glavnu etiološku ulogu.
Pelagra
U etiologiji pelagre glavnu ulogu igra nedostatak nikotinske kiseline – egzogeni, zbog nedovoljne opskrbe hranom, ili endogeni, zbog slabe apsorpcije ili pojačanog razaranja ovog vitamina. Nedostatak vitamina C i B1 takođe igra ulogu.
Dobro poznata trijada simptoma - dijareja, dermatitis i demencija ("tri D") ne ponavlja se tako jasno ni u jednom drugom kliničkom sindromu. Međutim, pojedini elementi iste kliničke slike (“pelagroid”) nalaze se kod svih vrsta teških poremećaja hranjenja.
Dijareja, koja je nastala kao posljedica nedostatka vitamina, kasnije postaje uzrok progresije bolesti (po mehanizmu začaranog kruga). Vodenasta stolica sadrži mnogo nesvarenih ostataka hrane. Intestinalni prolaz je ubrzan kroz cijeli trakt. Promjene na koži (hiperkeratoza, hiperemija s prijelazom u smeđu pigmentaciju, ljuštenje, plikovi koji plaču), kao i neuropsihički poremećaji, rezultat su dubokih degenerativnih, često ireverzibilnih promjena.
Najefikasnije terapeutsko sredstvo je nikotinska kiselina, koja se daje supkutano ili intravenozno u 1% rastvoru od 1-5 ml ili oralno 0,05-0,1 g dva do tri puta dnevno. Istovremeno se na isti način ubrizgavaju askorbinska kiselina i tiamin u 5% otopini od 1-2 ml.
Sprue
Sprue bolest je poznata u dva oblika: tropskom i endemskom. Kao i pelagra, manifestuje se kao trijada kliničkih simptoma: dijareja se kombinuje sa glositisom i anemijom. Grimiznocrveni jezik sa zaglađenim papilama podsjeća na Genterov jezik kod Biermerove anemije. Dijareju prati steatoreja – obilno oslobađanje svih masnih frakcija, uglavnom neutralnih masti, kao kod insuficijencije pankreasa, ali bez istovremene kreatoreje.
Redovno odvajanje masne stolice opisuje se pod terminima idiopatska steatoreja, endemična (netropska) sprua, bijela dijareja, Herterova bolest ili celijakija djetinjstva. Ovu bolest ne treba brkati sa različitim oblicima simptomatske steatoreje zbog bolesti pankreasa ili lipodistrofije (tuberkuloza mliječnih sudova, mezenterija - Whippleova bolest).
Patološke promjene se izražavaju u limfo- i plazmacitnoj infiltraciji zida tankog crijeva, atrofiji, a rjeđe u ulceracijama sluzokože i fibrozi submukozne membrane. Iste promene, manje izražene, primećuju se i u debelom crevu. Nadbubrežne žlijezde pokazuju određenu atrofiju i smanjenje sadržaja lipida.
Pored esencijalnih oblika sprue, bilježe se i simptomatski, sekundarni zbog mezenteričnog limfosarkoma i Hirschsprungove bolesti.
Patogeneza sprue nije u potpunosti shvaćena i, po svemu sudeći, nije ujednačena. Biohemijski poremećaji se svode na kršenje apsorpcije prehrambenih masti i procesa fosforilacije koji se javlja uz sudjelovanje hormona kore nadbubrežne žlijezde. Moguće je da nedostatak lučenja žučnih kiselina od strane jetre igra ulogu. Odnedavno se određena uloga pripisuje nedostatku folne kiseline. Čitav sindrom se javlja, dakle, kao hormonski i vitaminski nedostatak. Međutim, pojedini autori ne isključuju ulogu infekcije u vidu tuberkuloznih lezija limfnog sistema mezenterija ili trbušnog tifusa zadobijenih u ranom djetinjstvu.
Glavnim etiološkim faktorom smatra se neadekvatna hrana, jednostrana, prekomjerna ishrana ugljikohidratima, što, posebno u vrućim klimatskim uvjetima, doprinosi razvoju fermentativne dispepsije. Endokrina insuficijencija igra ulogu kao prateći faktor, posebno tokom trudnoće i dojenja.
Prema drugim autorima, glavnu ulogu u etiologiji i patogenezi sprue ima nedostatak vanjskog ili unutrašnjeg Castle faktora, kao i oštećenje apsorpcionog kapaciteta tankog crijeva nakon teških infekcija (dizenterija, trbušni tifus, tuberkuloza).
Fermentativna (“gasna”) dispepsija kod ovih pacijenata dovodi do poremećene apsorpcije masti, kalcija, vitamina i antianemičnih supstanci u zahvaćenom tankom crijevu. Odavde se lako mogu objasniti svi glavni simptomi bolesti: masna dijareja, hipokalcemija sa osteoporozom, anemija i niz nedostataka vitamina (heiloza, glositis, hemeralopija, polineuritis).
Simptomi
Na prvom mjestu je proljev s oslobađanjem sivkasto-žute paste ili tekućeg izmeta, jedkog ili trulog mirisa. Izmet sadrži 45-70% unesene masti (umjesto 6% tokom normalnog varenja), uglavnom u obliku masnih kiselina i sapuna. Oslobađanje azotnog otpada nije povećano. Redovni simptom u periodu egzacerbacije je anemija, čija je priroda varijabilna: u periodu egzacerbacije - hiperhromno-makrocitna, u periodu remisije - hipohromna. Kod teške dehidracije, anemija se može maskirati zgušnjavanjem krvi. Glositis tipa Genterov, stomatitis i heiloza su redovni znakovi nedostatka vitamina. Manje redovni simptomi su polineuritis tipa beriberi (I.A. Kassirsky) i mijeloza uspinjača. Kod teške dijareje javljaju se i simptomi nedostatka svih ostalih vitamina.
Hipokalcemiju prate simptomi osteoporoze i grčevi mišića uz normalan nivo kalcija u urinu. Bazalni metabolizam je obično povećan. Uprkos obilnoj dijareji, postoji poliurija niske specifičnosti. težine urina, refraktornog na pituitrin i adiurekrin, tj. nije hipofiznog porijekla, već nastaje zbog nedovoljne reapsorpcije u tubulima. Smanjuje se sadržaj proteina, zaostalog dušika, kolesterola i šećera u krvi. Funkcionalni testovi jetre su normalni. Rektoskopija ne otkriva ništa karakteristično. Rendgenskim pregledom se otkrivaju uglađenost kontura tankog crijeva, uporna retencija barija u pojedinim petljama jejunuma („lažni simptom“), mrljasti i perasti reljef, a ponekad i megakolonski uzorak. Mjerilo reljefa očigledno zavisi od nakupljanja malih grudica sluzi u tankom crijevu, što može objasniti poremećaj procesa apsorpcije.
Bolest obično traje mnogo godina. Prvi disieptički simptomi (proljev, nadutost) često se primjećuju u djetinjstvu. Žene obolijevaju češće od muškaraca. Tijek je uvijek cikličan: dugotrajne egzacerbacije zamjenjuju se više ili manje svijetlim intervalima, kada se svi simptomi povuku, čak i steatoreja nestaje na pozadini prehrane s niskim udjelom masti. Anemija ne nestaje u potpunosti, već postaje hipohromna.
Ciklični tok sprua karakterizira promjena simptoma u periodima egzacerbacija i remisija: početak remisije može biti praćen pojavom glositisa, heiloze i angularnog stomatitisa. Glositis se opaža u 90% slučajeva i služi kao neka vrsta prijelaznog simptoma (od relapsa do remisije i nazad). Ne može se izliječiti dijetom, niacinom ili riboflavinom, ali se može povući spontano ili uz terapiju jetre. Anemija je takođe podložna dinamičkim fluktuacijama, prolazi sa početkom remisije kroz faze makrocitne anemije, čiste makrocitoze bez anemije sa prelaskom u (normalizacija crvene krvi. Ishod je često aplastična anemija.
Jedan od uzroka anemije i kaheksije je nedostatak natrijuma, au manjoj mjeri i klorida zbog gubitka elektrolita u fecesu.
U diferencijalnoj dijagnozi treba uzeti u obzir niz srodnih "bolesti". Lezije pankreasa (teški pankreatitis, cistična fibroza) nastaju sa normalnim sadržajem azota u stolici, preovlađuju neutralne masti, dijastaza u mokraći je povećana. Rak pankreasa karakterizira jak bol i gubitak težine.Tuberkuloza crijeva, plućna anamneza,oštećenje pluća i prisustvo bacila u stolici su važni.Kod Addisonove bolesti, uočava se pigmentacija kože, hipotenzija i spljoštena šećerna kriva nakon vježbanja.Tropski sprue se javlja sa perzistentna hiperhromna anemija, inače se teško razlikuje od endemske sprue i liječi se istim metodama.
Pelagra ne uzrokuje hiperkromnu anemiju čak ni u periodu egzacerbacije, ali je karakteriziraju karakteristični dermatitisi i psihičke promjene. Biermerova anemija se javlja sa izraženijom hemolizom, normalno obojenom stolicom, perzistentnom gastričnom ahilijom, bez kaheksije. Među promjenama na nervnom sistemu najčešće se bilježi funikularna mijeloza, a ne polineuritis, kao kod sprue.
Tretman. U prvom planu je dijeta koja ima za cilj da utiče na dva glavna poremećaja varenja – steatoreju i fermentativnu dispepsiju.
Neki autori rješavaju ovaj problem tako što preporučuju oštro ograničenje ugljikohidrata i povećanu količinu masti, što bi trebalo nadoknaditi njihov gubitak u izmetu (10-15 jaja i 50 g putera dnevno). Međutim, većina liječnika iznijela je još jedan princip prehrane, koji se čini opravdanijim: oštro ograničenje masti uz blago smanjenu količinu ugljikohidrata, koji se, kako iskustvo pokazuje, bolje podnose na dijeti s niskim udjelom masti. Od ugljikohidrata se najviše preporučuju proizvodi sa rastresitim vlaknima (voće, bobičasto voće), dok se ograničavaju škrobne namirnice (hljeb, krompir) koje pospješuju procese fermentacije u crijevima. Tokom perioda egzacerbacije, šećer je oštro ograničen. Za borbu protiv fermentativne dispepsije i hipoproteinemije potrebno je povećati opskrbu proteinima na 1,5-2 g po 1 kg težine. Kalcijum se propisuje u velikim količinama kako u obliku kiselih mlečnih proizvoda tako i kao lek: intravenozno 5% kalcijum hlorida i oralno glukonat i kalcijum karbonat. Da bi se povećala njegova apsorpcija, indicirane su dnevne injekcije od 1 ml paratireoze.
Efekat na anemiju postiže se uz pomoć suplemenata gvožđa i vitamina B12. Lijekovi za jetru su efikasni samo kada se daju parenteralno, za razliku od Biermerove anemije, kada pomažu i interne metode. Liječenje nedostatka vitamina zahtijeva upotrebu svih vitamina.
Učinak folne i folinske kiseline (10-15 puta efikasnije od folne kiseline), kao i vitamina B 12, proučavan je uglavnom u tropskoj spru. Kod nekih pacijenata liječenih u periodu remisije zabilježeno je povećanje retikulocitoze i poboljšanje sastava crvene krvi. Folna kiselina pojačava hematopoetski efekat vitamina B12. Transfuzije plazme pomažu u normalizaciji nivoa proteina u krvi. Indikovana je upotreba pankreatina u dozama do 3,0 dnevno. Kortikohormoni i ultraljubičasto zračenje preporučuju se kao opći stimulansi.
Potpuno izlječenje sprue je teško moguće. Međutim, dugotrajne remisije omogućavaju vraćanje relativnog radnog kapaciteta na duže vrijeme. Ilustracije radi, donosimo izvode iz istorije bolesti.
Uloga tuberkuloze svela se na uticaj sekundarnog otežajućeg faktora, koji se naslagao na glavnu pozadinu nedostatka vitamina. Faktori nedostatka vitamina, distrofije i sekundarne infekcije bili su usko isprepleteni, što je otežavalo identifikaciju vodećeg faktora u patogenezi i etiologiji, a samo dinamičko promatranje omogućilo je razjašnjavanje redoslijeda i odnosa pojedinih elemenata ovog složenog poremećaja ishrane.
Hronični enterokolitis
Ovaj dio crijevne patologije predstavlja najveće poteškoće u smislu nomenklature i klasifikacije. Izrazi "kolitis" i "enterokolitis" odnose se prvenstveno na upalne procese u crijevima, za razliku od čisto funkcionalnih stanja.
Naravno, granica između funkcionalne i organske patnje može biti zamagljena u nekim slučajevima, na primjer, kada je funkcionalni zatvor kompliciran upalnim reakcijama s razvojem „konstipativnog kolitisa“. Jasna je i povratna veza između funkcionalnih poremećaja zbog primarnog organskog procesa, odnosno kolitis se može javiti uz zatvor, kada se oba stanja međusobno pogoršavaju, po mehanizmu „začaranog kruga“. Pa ipak, uz svu bliskost organskih i funkcionalnih bolesti, one se mogu proučavati zasebno kako bi se steklo jasnije razumijevanje patogeneze crijevnih bolesti.
Pokušaj nekih autora da razlikuju dvije patogenetske grupe kolitisa - infektivnog i alimentarnog - nije naišao na široko priznanje, jer se prva grupa može smatrati dizenterijskim, postdizenterijskim, protozojskim kolitisom itd., a druga - crijevnim kolitisom. dispepsija i distrofični enterokolitis.
Široko korišteni termin "spastični kolitis" potpuno je neprikladan s kliničke tačke gledišta. Pod ovom maskom kriju se različita stanja: refleksni kolospazam zbog određenih bolesti trbušnih organa, vegetativne reakcije zbog opće neuroze, kao i bilo koji oblik kolitisa praćen crijevnim grčevima. U svakom pojedinačnom slučaju bit će potreban detaljan pregled kako bi se razjasnila etiologija. Dijagnoza "spastičnog kolitisa" obično je samo prisilna oznaka za sve vrste nejasnih crijevnih bolesti.
Sindromi višestrukih bolesti crijeva
1) spastični sindrom sa naizmeničnim zatvorom i dijarejom; 2) hiperkinetički sindrom sa dijarejom i ubrzanjem celokupnog crevnog prolaza; 3) sindrom bola sa normalnom ili odloženom stolicom, crevnim kolikama i jakim bolovima u crevnom traktu; 4) toksični sindrom sa simptomima opšte intoksikacije (glavobolja, slabost, umor, poremećaji sna); 5) anemični sindrom usled crevnog krvarenja i usporene regeneracije krvi; 6) distrofični sindrom zbog teškog enterokolitisa sa poremećenom apsorpcijom i iskorišćenjem hrane i višestrukom hipovitaminozom.Navedeni sindromi, iako nisu povezani sa specifičnom etiologijom, daju tipičan patogenetski otisak bolesti i pomažu u izboru diferencirane terapije.
Proučavanje uzroka kroničnosti kolitisa zaslužuje veliku pažnju. Većina kroničnih kolitisa nastaje iz akutnih oblika, a ovaj prijelaz nastaje ili direktno, bez vidljivog oporavka, ili neprimjetno, nakon srednje skrivene faze prividnog, lažnog oporavka.Potonje oblike je teže prepoznati, njihovi etiološki korijeni mogu ostati skriveni dugo vremena. dugo vrijeme.
Ali postoje i oblici sa tako neprimjetnom tendencijom ka postepenom, upornom toku da se stiče utisak primarnog kroničnog kolitisa, koji se javlja kao kronični apendicitis. To uključuje mnoge slučajeve crijevne giardijaze i trihomonijaze, a moguće i drugih kroničnih infekcija, čak i bakterijske dizenterije, kada početak bolesti nije preciziran anamnezom, bolest teče ciklično s naizmjeničnim pogoršanjima i remisijama tijekom niza godina.
Uzrok kroničnosti se često može precizno utvrditi. Kod bakterijske dizenterije obično se sastoji od odgođenog prepoznavanja, kasnog početka liječenja i nedovoljne radikalnosti i trajanja terapije premalim dozama, koje doprinose razvoju sojeva bakterija otpornih na sulfonamide. U drugim slučajevima, na primjer, invazijom Giardia i ameba, ove protozoe postaju encistirane i nestaju iz lumena crijeva; oni se sklanjaju u submukozu ili duboke džepove i postaju nedostupni određenim lekovima.
Konačno, u nizu slučajeva, kroničnost lezije je podržana slabom otpornošću organizma, nedostatkom vitamina, anemijom, distrofijom, što dugo odgađa borbu protiv invazije i ometa oporavak. Otpornost na infekciju može prethoditi ili se razviti kao rezultat same bolesti. U takvim slučajevima se specifična terapija obično pokaže nemoćnom i mora je zamijeniti općim restorativnim sredstvima za djelovanje na makroorganizam, na primjer, transfuzijom krvi, glukozom s vitaminima, pojačanom ishranom, klimatskim tretmanom.
Patomorfologija enterokolitisa
Stara podjela na “površinski” i “duboki” kolitis (drugom terminologijom – teški, ulcerozni, parijetalni) ne pokriva cjelokupnu količinu morfoloških promjena koje nastaju u crijevnom zidu tokom enterokolitisa. Osim toga, morfološki znak ne služi uvijek kao pokazatelj težine bolesti. Samo kod najtežih ireverzibilnih oblika kolitisa (ameba, tuberkuloza, dizenterija) imamo posla sa dubokim lezijama svih slojeva crijevne cijevi, do prodornih i perforiranih ulkusa, fistula, stenoza, retikuloza, granula, tumorskih infiltrata .
Kod akutnih i subakutnih procesa najčešće su uobičajene upalne promjene (otok, hiperemija, pojačano lučenje sluzi, laka bolnost i krvarenje). Upalni eksudat može sadržavati leukocite, plazma ćelije, eritrocite, ispuhane epitelne ćelije i topljivi protein. U kliničkim stanjima ove upalne promjene otkrivaju se laboratorijskim i rektoskopskim studijama, a dijelom i rendgenskim pregledom reljefa.
U hroničnim procesima dublje lezije (rigidnost zida, adhezivne adhezije, stenoze i deformacije crijevnih petlji) se utvrđuju tokom života uglavnom radiološkim putem. Ove intravitalne dijagnostičke metode omogućavaju, uz fizikalni pregled abdomena, praćenje dinamike anatomskih promjena koje su djelomično reverzibilne liječenjem.
Podaci autopsije takođe ukazuju na široku lepezu morfoloških promena u crevnom zidu tokom kolitisa. Anatomski proces se u nekim slučajevima javlja difuzno, u obliku "pan kolitisa", često se širi na tanka crijeva. U drugim slučajevima je ugniježđena, žarišne prirode, lokalizirana u određenim dijelovima crijevne cijevi. Specifična topografija je karakteristična za infiltrativno-ulcerativni oblik intestinalne tuberkuloze sa omiljenom lokalizacijom u cekumu (tumor ileo-coecalis), sa tumorskim infiltratom i kazeoznim propadanjem. Regionalni ileitis proizvodi slične grube morfološke promjene u terminalnom ileumu, ali bez sudjelovanja bacilarnog faktora.
Histomorfologiju kolitisa karakteriše izuzetna raznolikost, obilje citoloških varijanti (proliferacija limfocitnih, plazmacitnih, retikuloendotelnih elemenata prema vrsti retikulocitoze). Različito su zahvaćeni i pojedini slojevi crijevnog zida: od hipertrofičnih i polipoznih promjena do potpune atrofije, zatim se crijevo pretvara u tankosjednu cijev sa gotovo potpunim nestankom svih parenhimskih elemenata, po analogiji s atrofičnim gastritisom. Za razliku od patologije želuca, kada se kod kroničnog gastritisa upalni procesi izmjenjuju ili se kombiniraju s degenerativnim restrukturiranjem epitela, kod kolitisa prevladavaju upalne promjene. Važno je, međutim, napomenuti da u nizu slučajeva dolazi do upadljivog nesklada između kliničke slike distrofije i prirode anatomskog procesa, kada se umjesto očekivanog stanjivanja crijevne stijenke javlja hipertrofija i oticanje nabora nabora. otkrivaju se sluznice. Tako je kod bolesnika 3., umrlog od distrofičnog enterokolitisa, na rezu uočena hipertrofija crijevnog zida sa proliferacijom retikularnih elemenata submukoznog sloja.
Glavni anatomski oblici enterokolitisa (kataralni, folikularni, difteritični i ulcerozno-nekrotični) ne iscrpljuju raznolikost morfoloških promjena u crijevnom zidu. Tuberkulozu karakterizira kazeozni karijes, a amebijazu formiranje granuloma (“ameba”) s mogućnošću maligniteta, što nije karakteristično za bakterijsku dizenteriju.
Ulcerativni procesi u crijevima često odražavaju specifičnu etiologiju bolesti. Dakle, čirevi kod dizenterije, amebijaze, tuberkuloze, limfogranulomatoze i karcinoma, regionalnog ileitisa i ulceroznog kolitisa imaju morfološki otisak karakterističan za ovaj etiološki faktor. Ali postoje i nekarakteristične promjene karakteristične za bilo koji kronični upalni proces.
Kod bakterijske dizenterije opisana su tri morfološka stadijuma: kataralno-difteritični, ulcerativni i regenerativni. Kao i kod svih anatomskih procesa, u crijevima, posebno kod ulceroznih lezija, od velikog su značaja promjene perifernog autonomnog nervnog sistema.
Nema sumnje da se oštećenja nervnih završetaka i pleksusa (Auerbachov, Meissnerov, solarni, aortni) javljaju ne samo kod ulceroznih oblika, već i kod svih drugih teških crijevnih bolesti, a moguće i kod funkcionalne dispepsije, diskinezija i anatomskih anomalija kao što su megakolon i dolichosigma , u kojoj se uočavaju denervirana područja distalnog debelog crijeva, što objašnjava poremećaje kretanja tokom širenja crijevnih petlji.
Lezije perifernog nervnog sistema najbolje objašnjavaju trofičke, vaskularne i motoričke poremećaje kod svih oblika kolitisa i služe kao veza između funkcionalnih i organskih bolesti.
Važne su lezije limfnih sudova i mezenteričnih čvorova, koje izazivaju teške poremećaje apsorpcije masti. Ovo se odnosi na različite oblike mezenteričnih limfadenitisa (tuberkulozni i dr.), tzv. crijevne lipodistrofije (Whippleova bolest), regionalnog ileitisa (Crohnova bolest), celijakije (Herterova bolest) itd.
Akutna dijareja, česta vodenasta stolica, nije bolest, već znak osnovnog zdravstvenog stanja. Kako hrana prolazi kroz probavni sistem, voda se apsorbira kroz zidove debelog crijeva. Proliv i dehidracija nastaju kada se tečnost ne apsorbuje, već ostaje u crevima i izlučuje se izmetom. Iako dijareja obično nestaje bez liječenja u roku od dva ili tri dana, svaka rezultirajuća dehidracija je ozbiljan problem (posebno među dojenčadi i starijim osobama) i treba je brzo liječiti.
Uzroci
Trovanje hranom uzrokovano raznim uzrocima, uključujući viruse ili bakterije. . Virusne infekcije neprehrambenog porijekla. . Reakcija na određenu hranu (na primjer, citrusno voće ili pasulj). . Veliki broj vještačkih zaslađivača koji se nalaze u hrani, žvakaćim gumama i drugim proizvodima. . Alkoholna pića. . Određeni lijekovi, uključujući lijekove za hipertenziju, bolesti srca i neke antibiotike. . Zarazne bolesti poput putničke dijareje, tifusne groznice, amebijaze i bacilarne dizenterije (šigeloza). . Emocionalni stres i anksioznost.
Simptomi
. Vodenasta stolica. . Povećana frekvencija crijeva. . Grčevi i bolovi u abdomenu. . Znakovi dehidracije kod male djece: pospanost; indiferentnost; zategnuta koža; staklene oči; suva, ljepljiva usta i jezik; stalno plakanje. . Jedite kuvanu hranu i voće koje možete sami oguliti. Lokalna voda ili sirova hrana mogu sadržavati bakterije koje uzrokuju dijareju. . Pronađite načine za ublažavanje emocionalnog stresa i pokušajte izbjeći stres.Dijagnostika
Proljev je lako prepoznati po karakterističnim simptomima. . Laboratorijski test stolice može se obaviti za uporni proljev. . Kolonoskopija s rektalnom biopsijom može pomoći u dijagnosticiranju dijareje uzrokovane virusima, bakterijama ili upalom.
Tretman
Spriječite dehidraciju (posebno važno za starije osobe i malu djecu) tako što ćete popiti otopinu od jedne kašičice soli i četiri kašičice šećera u jednom litru vode. Mjerite precizno jer previše soli može povećati dehidraciju. Popijte 0,5 litara rastvora dok proliv traje. . Nemojte uzimati lijekove protiv dijareje prvih nekoliko sati (proljev može osloboditi vaše tijelo nosilaca infekcije ili iritansa). Ako posao ili druge obaveze zahtijevaju korištenje lijekova protiv dijareje, koristite lijekove koji sadrže loperamid (kao što je Imodium) ili bizmut subsalicilat (Pepto-Bismol). . Smanjite (ili izbjegavajte) mliječne proizvode, alkohol i hranu bogatu vlaknima tokom oporavka. . Za malu djecu: Dok dijareja traje, nemojte ih hraniti mlijekom. Umjesto toga, dajte im otopinu elektrolita, koju možete kupiti u ljekarni. Ako dijareja nestane u roku od dva dana, počnite da dajete mleko postepeno tokom 24 sata. . Pozovite svog doktora ako dijareja traje duže od 48 sati ili je praćena vrtoglavicom, jakim grčevima, temperaturom višom od 38,3°C ili krvlju u stolici. . Obratite se svom ljekaru ako se dijareja često javlja. . Pažnja! Odmah pozovite ljekara ako malo dijete ili starija osoba pokaže znakove dehidracije.
Prevencija
Nemojte jesti hranu ako mislite da se pokvarila. . Izbjegavajte hranu na koju ste osjetljivi. . Kada putujete u inostranstvo, pijte samo flaširanu ili prokuvanu vodu.
Bakterijska dizenterija
Unatoč dugo poznatoj etiologiji, dobro proučenim tipičnim karakteristikama različitih vrsta bakterija i bogatom epidemiološkom iskustvu, bakterijska dizenterija i dalje ostaje u fokusu pažnje liječnika. Razlozi za ovo interesovanje su jasni. Dizenterija je i dalje jedna od infekcija koje je najteže iskorijeniti, budući da kontaktne infekcije traju tijekom cijele godine gotovo posvuda. Potpunu eliminaciju dizenterije otežava stalno prisustvo malih žarišta, uglavnom u obliku nosilaca i izlučivača bakterija – ljudi koji su praktički zdravi, ali su nedavno bili bolesni ili nisu ni bili bolesni. Uz to, kašnjenje u prepoznavanju i izolaciji bolesnika s akutnom dizenterijom lako dovodi do disperzije infekcije i epidemijskih izbijanja, koje je mnogo teže eliminirati nego pojedinačne, sporadične slučajeve. Opasna žarišta epidemije održavaju i nehigijenski uslovi, posebno tokom toplih mjeseci u godini.
U prvim danima bolesti pozitivna kultura iz sluzavo-krvave stolice uočava se u 85% slučajeva, iz sluzave stolice - u 18%, a iz stolice nekarakteristične za dizenteriju - samo u 9%.
Bakterijska dizenterija je potencijalno opasna i izuzetno lako prenosiva zarazna bolest debelog crijeva. Simptomi se javljaju nakon perioda inkubacije od jednog do četiri dana i obično nestaju nakon 10 dana. U težim slučajevima, bolest može trajati i do šest sedmica, ali u većini slučajeva bolest je blaga. Dizenterija je najčešća kod djece uzrasta od jedne do četiri godine. Česta je u prenaseljenim područjima sa lošim sanitarnim uslovima i često se javlja u epidemijama; Kako bi se zaustavilo širenje bolesti, oboljeli se izoluju i uvodi karantin na području epidemije.
Simptomi
U početku, vodenasta dijareja. Može napredovati do proljeva sa sluzi i krvlju. . Napetost tokom pražnjenja crijeva, praćena bolom u rektumu. . abdominalni bol; bol po celom telu. . Mučnina i povraćanje. . Vrućica. . Brza dehidracija i gubitak težine (mala djeca i starije osobe su posebno podložne dehidraciji).
Tretman
Otopine elektrolita (kao što su natrij i kalij) mogu biti potrebne da bi se spriječila dehidracija. U teškim slučajevima mogu se primijeniti intravenozno. Dok ne odete kod doktora, ostanite hidrirani uz pomoć sportskih napitaka ili rastvora od jedne kašičice soli i četiri kašičice šećera po litru vode. Važno je pravilno pripremiti otopinu jer previše soli može povećati dehidraciju. Pijte pola litre svakog sata dok proljev traje.
Nemojte uzimati lijekove protiv dijareje bez recepta osim ako ih vaš ljekar ne preporuči. Uz pomoć dijareje tijelo se oslobađa infektivnih agenasa.
Iako infekcija uglavnom prolazi sama od sebe, često se daju antibiotici kako bi se ograničilo njeno širenje. Lijekovi se moraju uzimati cijeli propisani period.
Izolacija od drugih ljudi neophodna je kako bi se spriječilo širenje bolesti.
Posjetite svog ljekara čim primijetite znakove dizenterije. Bolest je opasna i izuzetno se brzo širi, pa je potrebno što prije posjetiti ljekara.
Prevencija
Da biste spriječili širenje infekcije, često perite ruke toplom vodom i sapunom, posebno nakon pražnjenja crijeva ili prije jela. (Budući da dizenterija ima period inkubacije do četiri dana, možete biti nosilac bolesti, a da to ne znate.) Kada putujete u inostranstvo ili u područja sa lošim sanitarnim uslovima, pijte samo flaširanu ili prokuvanu vodu ili druga flaširana pića i jedite samo kuvanu hranu i voće koje možete sami da ogulite.
Simptomi
Tipična bakterijska dizenterija počinje akutno, nakon kratkog, često skrivenog prodromalnog perioda opće slabosti (što odgovara fazi apsorpcije toksina u crijevima). Početni simptom je dijareja s oslobađanjem rijetke stolice, koja se ubrzo zamjenjuje tenezmom sa iscjedanjem sluzavo-krvavih filmova i grčevitim bolom u trbuhu. Tenezmi dostižu učestalost od 20-40 ili više dnevno. Težinu bolesti određuje visoka temperatura, učestalost tenezma, opšte stanje bolesnika, aktivacija prethodnih bolesti (malarija, tuberkuloza, skrivene septičke lezije). Otežavajuća je dob oboljelih: dizenterija je posebno opasna i ima najveću stopu smrtnosti u djetinjstvu i starosti.
Patogeneza dijareje kod dizenterijskog kolitisa je toksična, slična malarijskom kolitisu. Kasno i nekonzistentno oštećenje tankog crijeva objašnjava se lokalnim imunitetom sluznice tankog crijeva.
Imunitet na dizenteriju je obično vrlo nestabilan i samo retko traje 2-3 godine. Otuda i učestalost recidiva, reinfekcija i kroničnih oblika bolesti. Relativni imunitet se očito još uvijek javlja, jer zdravi ljudi imaju pozitivnu reakciju aglutinacije, čija je dijagnostička vrijednost, međutim, mala.
Cijeli tok bolesti može se podijeliti na tri perioda (ne računajući prodromalni period). Prvi period, koji traje 2-3 dana, karakteriziraju simptomi akutne iritacije nervnih završetaka distalnog debelog crijeva s oslobađanjem najprije tekućeg izmeta, a zatim filmova sluzi, krvi i gnoja, uz reakciju visoke temperature. Ovisno o težini, ovu fazu obilježavaju i brojni opći toksični simptomi (glavobolja, pospanost, umor). Posebno je izražen kada je inficiran bacilima Grigoriev-Shiga-Kruse, koji formiraju endotoksine. U blagim i atipičnim slučajevima, tenezmi nestaju u roku od nekoliko sati ili mogu potpuno izostati, što otežava dijagnozu.
U drugom periodu dolazi do povlačenja tenezma, pada temperature, nestanka opće intoksikacije, pojave rijetke stolice zbog dodatnog oštećenja tankog crijeva i uklanjanja primarnog kolopazma koji je odlagao prolaz fecesa. Ovaj enterokolitis je već uobičajena pojava, nekarakteristična i može se povući 2-3 sedmice. Otežavajući faktor je želučana ahilija, koja se razvila zbog infekcije dizenterije ili joj je prethodila. U tom periodu mogu se pojaviti simptomi iz jetre i žučnih puteva, aktivirani crijevnom infekcijom. Bakterije dizenterije u fecesu nestaju kada se eliminišu akutni simptomi, ali se mogu zadržati do potpunog kliničkog oporavka u dubokim encistiranim žarištima crijevnih nabora.
Treći period obilježavaju rane komplikacije u vidu pijelocistitisa, nefroze, hepatitisa, polineuritisa, poliartritisa ili artromialpije, opće distrofije. Iritacija štitne žlijezde i intersticijske moždine ponekad uzrokuje produženu tahikardiju i znojenje. Toksične reakcije različitih organa i sistema mogu se povući više mjeseci. Posebno su perzistentni postdizenterični artritis i neuritis, kao i opći poremećaji ishrane.
U teškim oblicima razvijaju se simptomi dehidracije (kolerinski tip) u vidu suhog jezika i kože, konvulzija, kolapsa, hladnih ekstremiteta i hipotenzije. Takođe smo morali da posmatramo sliku pravog meningitisa, koji se smirio za (nekoliko dana.
Posljednjih godina opći „režim“ dizenterijskih bolesti značajno se promijenio. Oblici Grigoriev-Shiga postali su vrlo rijetki, inferiorni po učestalosti u odnosu na Sonne i Flekener forme. Značajno je promijenjena i klinička slika u kojoj ne preovlađuju prethodni akutni hemoragični oblici sa tenezmima i višestrukim ulkusima na sluznici debelog crijeva, već blaži, izbrisani oblici bolesti. Teške komplikacije, posebno na zglobovima i nervnom sistemu, također su mnogo rjeđe.
U krvnoj slici u akutnom periodu najkonstantniji je pomak neutrofila, koji se gotovo nikada ne nalazi kod infekcija hranom (salmoneloze). Često postoji blago povećana leukocitoza (tj. 12.000-15.000). Povećanje broja leukocita na 70.000 opaža se samo u toksičnom obliku, često istovremeno s eritrocitozom, zbog iritacije retikuloendotela i zgušnjavanja krvi. Pojačana limfocitoza se rjeđe opaža. Toksični oblik, pored leukocitoze, karakteriziraju fenomeni nutritivne distrofije, nekroze crijevnog zida i opće sepse od sekundarne gnojne infekcije.
Komplikacije dizenterije pogađaju brojne organe i sisteme. Zapažaju se otitis, iridociklitis, poliartritis, perikolitis, mezenterični limfadenitis, pankreatitis, a rjeđe miokarditis, encefalitis i paraplegija. Osim toga, postoje komplikacije zbog sekundarne infekcije u obliku bronhitisa, upale pluća i pleuritisa. Djeca često imaju stomatitis, gingivitis, zauške, pijelocistitis i nefritis. Sepsa se može razviti zbog piogenih i anaerobnih infekcija, posebno nakon perforacije crijeva.
U današnje vrijeme, zahvaljujući pravovremenoj i energičnoj terapiji, ove komplikacije su postale vrlo rijetke.
Mnogi pacijenti, nakon što boluju od dizenterije, imaju ahiliju želuca, obično prolazne prirode. Međutim, u nekim slučajevima ga zamjenjuje uporni anacidni gastritis.
Dijagnostika
Dizenterija se razlikuje od obične infektivne dijareje po prisustvu krvi. . Neophodni su fizički pregled i anamneza. . Uzimaju se uzorci stolice za pregled pod mikroskopom i za kulturu bakterija da bi se potvrdilo prisustvo bacila dizenterije. . Može se napraviti krvni test kako bi se otkrile abnormalnosti u koncentraciji jona ili kako bi se utvrdila anemija.
Bakteriološka dijagnoza se u prosjeku pokazuje pozitivnom samo u 40-50% slučajeva infekcije, unatoč tehničkim poboljšanjima (Zhagar et al.), a kod kronične dizenterije još mnogo rjeđe. Povećanje procenta pozitivnih odgovora moguće je samo sa 3-5 ponovljenih testova na istom pacijentu. Stoga je sasvim ispravno predložiti da se svaka akutna crijevna bolest koja se javlja u pozadini epidemije smatra dizenterijom, bez obzira na negativan test stolice.
Naravno, tehnički nedostaci u bakteriološkim istraživanjima (udaljenost laboratorija i njihova preopterećenost, nepravilno uzimanje supstrata, nedostatak visokokvalitetnih medija, itd.) zahtijevaju pojašnjenje kliničke dijagnostike. U tipičnim slučajevima to nije teško: akutni početak, povećanje temperature i, što je najvažnije, karakterističan tenezmus s oslobađanjem muko-krvavih filmova - prilično tipična slika, koja se gotovo nikada ne susreće kod akutnog kolitisa druge etiologije.
Međutim, ova akutna faza može biti toliko kratkotrajna ili izbrisana da u trenutku kada se prvi put obratite liječniku, bolest već odaje utisak banalnog enterokolitisa, posebno ako je bolest povezana s intoksikacijom hranom.
Takvi slučajevi često dovode do dijagnostičkih grešaka kada je vidljiva akutna dizenterija. Kod ovih pacijenata pri inicijalnom pregledu stolice nisu pronađene bakterije dizenterije, pacijenti se otpuštaju sa dijagnozom “trovanja hranom”, ali se nakon sekundarne hospitalizacije već otkriva jedna ili druga vrsta dizenterijske bakterije.
Sve to daje osnov da infektologinje svaki slučaj akutnog enterokolitisa smatraju dizenterijom i da zahtijevaju hitnu izolaciju takvih pacijenata u posebne odjele, ne samo u uslovima ljetnih epidemija, već i u normalnim uslovima, tokom cijele godine. Ovaj strogi pristup je opravdan sa epidemiološke tačke gledišta. Ali ima i lošu stranu: određeni postotak nedizenteričnih pacijenata završava na odjelima zaraznih bolesti, što ne isključuje opasnost od kontaktne bolničke infekcije. . Ovo često prisiljava manje svjesnu populaciju da krije crijevne bolesti od okružnog liječnika. Još veća opasnost ovakvog jednostranog pristupa etiologiji crijevnih bolesti je u tome što se otkriva čitav niz kolitisa različite prirode, posebno protozoa i salmonele.
Daljnji otežavajući faktor je vruća ljetna sezona s obiljem muva koje prenose infekcije iz kanalizacije na ljude, zagađujući hranu i izvore pića, uz opasnost od infekcije povećanom konzumacijom sirove vode i hladnih napitaka, te kontaminacijom hrane prašnjavim rukama. . Jasno je da se borba protiv dizenterije svodi uglavnom na pitanja stanovanja i sanitacije hrane i higijene – lične i masovne.
Na prvom mjestu je klinička dijagnoza, uzimajući u obzir cjelokupnu sliku bolesti, koju je u tipičnim akutnim slučajevima gotovo nemoguće pomiješati s bilo kojom drugom bolešću. Kod više izbrisanih oblika uzima se u obzir epidemiološka situacija, brojnost bolesti u ograničenim žarištima, kao i anamnestički podaci o prethodnom sličnom oboljenju i kontaktu sa oboljelima od dizenterije. Osim toga, ambulanta ima posljednju, odlučujuću riječ u vrlo čestim slučajevima kada bakteriološko testiranje daje negativan rezultat.
Klinička dijagnoza se prilično čvrsto zasniva na tipičnoj slici bolesti: akutni početak, glavobolja, groznica, bol u trbuhu, tenezmi i vrsta crijevnog sekreta. Blaži oblici se javljaju pod maskom banalnog enterokolitisa, gastroenteritisa ili intoksikacije hranom. Postoji dobro poznat paralelizam između kliničke slike i vrste patogena. Dakle, Sonne štapići daju snažniji početak s visokom, ali kratkotrajnom temperaturom, blagim tenezmom i dominantnim simptomima gastroenteritisa. Flexnerova dizenterija se javlja kao ulcerozni kolitis sa produženim febrilnim periodom. Kod nas su rjeđi oblici Grigoriev-Shiga; karakterizira ih težak tok s izraženom intoksikacijom. Ova kliničko-bakteriološka povezanost, međutim, daleko je od konstantne. Priroda i težina kliničke slike, kao i mortalitet, također su povezani sa karakteristikama svake epidemije.
Važna metoda je bakteriološki pregled stolice ili crijevne sluzi uzete proktoskopom. Već smo govorili o ograničenjima ove metode, koja rijetko daje više od 70% pozitivnih rezultata čak iu akutnoj fazi bolesti. Stopostotni pozitivni odgovori mogući su tek u četvrtoj ili petoj analizi, a zatim uz potpuno isključenje lijekova. Prva analiza u najboljem slučaju daje 70%, druga - do 84% pozitivnih odgovora. Postoji čak i prijedlog da se broj testova poveća na devet. Jasno je da je takve zahtjeve u kontekstu borbe protiv dizenterije općenito nemoguće ispuniti.
Sljedeći faktori igraju ulogu u povećanju učestalosti pozitivnih nalaza: tehnika uzimanja supstrata, ponovljeni, prilično česti testovi, blizina laboratorije i kvalitet podloge za kulturu. Jedan negativan odgovor ne isključuje bakterijsku infekciju. Važan je i rani period studije, dok se bakterije još nalaze u lumenu crijeva i nisu eliminirane ili incistirane u dubokim crijevnim žarištima.
Preciznost bakteriološkog odgovora posebno je važna ne toliko usred epidemije, kada se svi slučajevi akutnog kolitisa praktično mogu smatrati dizenterijskim, već kod sporadičnih bolesti, kao i u opštoj dinamici posmatranja obolelih. oporavila se od akutne dizenterije. Vrlo je važna tačna procjena trenutka bakteriološkog oporavka. Po pravilu, ovaj trenutak se određuje sa tri uzastopna negativna testa tokom 5-7 dana. Ovdje je posebno važna tehnika istraživanja kako bi se izbjegla nepotrebna odlaganja hospitalizacije zbog izmjenjivanja negativnih testova s pozitivnim. Utvrđeno je čak pet negativnih uzastopnih testova za radnike u prodavnicama hrane i vrtićima.
Stoga su podaci bakteriološkog pregleda posebno važni za potvrđivanje dijagnoze dizenterije, utvrđivanje vremena otpuštanja iz bolnice i izbjegavanje prijenosa bacila kao izvora novih infekcija.
Serodijagnostika. Relativna pomoć bakteriološkim istraživanjima je reakcija aglutinacije (“dizenterični Vidal”).Prema literaturi, kod infekcije tipa Sonne ova reakcija je pozitivna 6-10. dana bolesti kod 50% pacijenata, 10-15. dan - u 96% (E.M. Novgorodskaya). Prema drugim podacima (E.D. Ravich-Birger), aglutinini se pojavljuju u krvnom serumu 62% oboljelih od dizenterije 2. dana, u 73% - 3. dana. Reakcija se smatra pozitivnom za Flexner kulture 1:200, za Shiga kulture 1:100. Reakcija precipitacije sa haptenom daje, prema E. D. Ravich-Birgeru, do 60% pozitivnih rezultata.
Skatološka dijagnoza je nepouzdana. Prisustvo velikog broja leukocita u stolici nikako nije karakteristično za koprogram dizenterije. Pojava iscjetka tipična je samo u početnom periodu tenezma. Kasnije, u periodu enterokolitisa sa tečnim ili kašastim izmetom, koprogram više nema ništa karakteristično.
Sigmoidoskopija kod akutne dizenterije otkriva kataralne promjene (otok, intenzivna hiperemija, lagana bolnost, krvarenje sluznice), naslage sluzi i gnoja i manje erozije. U kasnijim fazama, kao i kod kronične dizenterije, uočavaju se karakteristični čirevi različitih oblika i veličina. Ulkusi se formiraju u područjima angiospastičkih i trofičkih defekata i nekroze zida. Mehanizam njihovog formiranja je pretežno neurotrofičan, kao u slučaju oštećenja sive tuberoze ili perifernih simpatičkih nerava (u eksperimentima na životinjama). U rektumu su posebno česti čirevi ovalnog oblika sa zadebljanim rubovima i periulceroznom hiperemijom. Dno ulkusa je prekriveno gnojno-fibrinoznim ili sluzavim naslagama. Dublji ulkusi aktivno krvare i prekriveni su hemoragičnim ugrušcima. Nekrotične promjene oko ulkusa dovode do infiltrativnog zadebljanja cijelog crijevnog zida, ali bez razvoja u prave granulome i stenoze karakteristične za amebijazu. U nizu slučajeva opisano je obilno izlučivanje gnoja u obliku prave pioreje, što može uzrokovati gnojne „slučajeve“ ili „mufle“ na stolici i dovesti do stanja septikopiemije. Faktor nedostatka vitamina i distrofije igra ulogu u nastanku čireva, posebno kod kronične dizenterije sa smanjenom općom ishranom. Takvi čirevi u postdizenterijskim stadijima nemaju ništa karakteristično i ne razlikuju se od ostalih oblika trofičnih ulkusa. Otuda velika poteškoća u razlikovanju distrofičnog ulceroznog kolitisa od dizenterijskog kolitisa. Anamnestički podaci o akutnoj dizenteriji bi trebali govoriti u prilog potonjoj.
Međutim, često se primjećuju samo banalni simptomi proktosigmoiditisa (mramor, hiperemija, povećana vaskularizacija, oticanje sluznice, naslage sluzi), karakteristični za akutni kolitis bilo koje etiologije, čak i neinfektivne (na primjer, s hemoroidnim ili konstipacijskim proktitisom). ). Stoga je postavljanje dijagnoze dizenterije samo na takvim nespecifičnim znacima izuzetno rizično.
Pravovremena dijagnoza akutne bakterijske dizenterije omogućava ranu izolaciju i efikasnu terapiju, lokaliziranje žarišta epidemije i sprječavanje razvoja kroničnih oblika, komplikacija i bacilonosivosti.
Diferencijalna dijagnoza
Amebe i aze karakteriziraju stolica u obliku želea od maline ili želatinoznih grudica, lijevkasti ulkusi na sluznici rektuma i, naravno, pokretne amebe ili ciste u fecesu. Redovno ispitivanje svježe dobijene tople stolice je neophodno kako bi se isključili drugi oblici protozojnog kolitisa. Kolitis zbog toksičnih infekcija hranom (hemoragični oblik) teško je razlikovati od akutne bakterijske dizenterije. Međutim, čak se i hemoragični oblici kolibaciloze i salmoneloze obično javljaju sa slikom početnog gastroenteritisa, a ne sigmoiditisa, bez tenezma tipičnog za dizenteriju. Kod djece akutni hemokolitis može biti uzrokovan intususcepcijom debelog crijeva, a kod starijih osoba tenezmi s krvavim iscjetkom čest je simptom raka rektuma.
Hronična dizenterija
Prijelaz akutnog oblika dizenterije u kronični oblik toliko mijenja „lice“ bolesti da se čini kao nova bolest, nova nozološka jedinica. Svi znaci i svojstva bolesti se mijenjaju: tok, klinička slika, ishodi, odgovor na liječenje. Hronični oblici, uz prateći prenos zdravih i oporavljenih pacijenata, glavni su izvor perzistencije infekcije tokom cijele godine i razlog njenog otežanog eliminacije.
Učestalost kroničnih oblika ovisi o taktici liječenja u odnosu na akutni period i, prema različitim izvorima, kreće se od 25 do 75% svih akutnih dizenterijskih bolesti. Uzroci kroničnosti leže uglavnom u kasnom i nedovoljno snažnom liječenju akutne faze. U tom slučaju mogu se razviti bakterije otporne na sulfonamidne lijekove, koje se skrivaju u hermetičkim žarištima, u dubokim naborima crijevne sluznice.
Popratne bolesti, posebno helmintoze i protozoalne infekcije, su otežavajući faktori. Prema A.F. Bilibinu, čisti oblici kronične dizenterije (bez sudjelovanja druge infekcije) javljaju se samo u 20% slučajeva. Treba napomenuti da je, zahvaljujući snažnoj antidizenterijskoj terapiji, broj kroničnih slučajeva značajno smanjen posljednjih godina.
Hronični oblici su posebno česti u ranom djetinjstvu. Trajanje bolesti do godinu dana javlja se u 9% slučajeva, od 1 godine do 5 godina u 59%, preko 5 godina u 32%. Kroničnu dizenteriju karakterizira smjena pravih recidiva (sa aktivacijom preostalih bakterija) i egzacerbacija zbog superinfekcije ili grešaka u ishrani. Ove opcije se mogu razlikovati određivanjem seroloških tipova crijevne flore.
Prijelaz u kroničnu formu se u nekim slučajevima događa gotovo odmah nakon akutne faze, u drugima, češće, nakon međuperioda prividnog oporavka. Svi simptomi kolitisa mogu nestati nekoliko sedmica ili čak mjeseci (tačan period nije utvrđen), nakon čega dolazi do recidiva. U nekim slučajevima, čini se da relaps ponavlja sliku akutne dizenterije, u drugim se javlja manje jasno, pod krinkom banalnog enterokolitisa.
Kroničnu dizenteriju karakterizira trom, ponavljajući tok, a egzacerbacije obično nisu povezane s kršenjem prehrane, već sa slučajnom novom infekcijom crijeva, ponekad samo s nervnim iritacijama.
Dijagnoza kronične dizenterije je mnogo teža nego u akutnom obliku. Učestalost bakterioloških podataka ne prelazi 25-40% zbog teškoća uzgoja bakterija iz dubokih crijevnih lezija. Kod izbrisanih oblika ponekad pomaže reakcija precipitacije s haptenom.
Klinička dijagnoza nailazi na određene poteškoće zbog zamagljene slike bolesti. Karakteristični simptomi dizenterije u svom izvornom obliku, karakteristični za akutni oblik, relativno su rijetki, a po učestalosti su inferiorniji od simptoma banalnog enterokolitisa. Zbog dijagnostičkih nedoumica, neki stručnjaci sve kronične dijareje smatraju dizenterijskim. Progresivna distrofija navodno govori u prilog specifičnoj etiologiji. Takve izjave, čini nam se, zahtijevaju veliki oprez zbog obilja sličnih kliničkih oblika druge, nedizenterične etiologije (protozoa, salmoneloza, tuberkuloza). Razvoj distrofije moguć je na bilo kojem tlu. Nestabilnost ujednačenog (dizenterijskog) položaja je očigledna, makar i zbog čestog neuspjeha antidizenterijske terapije. Samo detaljan pregled pacijenata, pažljivo vaganje anamnestičkih i diferencijalno dijagnostičkih podataka može razjasniti ovaj složeni problem i dati snažno oružje u ruke terapeuta.
Gore navedeno uopće ne poriče činjenicu o učestalosti slučajeva kronične dizenterije, koja je čak i mnogo godina nakon pojave bolesti podložna ciljanom liječenju.
Liječenje dizenterije
U akutnom obliku dizenterije u vrijeme kada se sulfonamidi još nisu koristili, najefikasniji lijek je bila rana primjena laksativa, posebno ricinusovog ulja, za snažnu evakuaciju svih dijelova crijeva. Nakon toga je propisan bakteriofag, a zatim tanalbin, bizmut i kreda kao adstrigenti. Trenutno imamo na raspolaganju veliku zalihu sulfa lijekova i antibiotika, koji uz ranu i energičnu primjenu omogućavaju gotovo stopostotan oporavak od akutne dizenterije. Preporučuje se upotreba dva sulfonamida istovremeno, kombinirajući njihovo lokalno djelovanje s resorptivnim i birajući najmanje toksične lijekove. Na prvom mjestu su sulgin i ftalazol, a među resorptivnim su norsulfazol i sulfodimezin. Doziranje: 0,5 svakog lijeka, prva 2 dana 6 puta dnevno, 3-4. dan - 4 puta, 5-6. dan - 2 puta; ukupno za kurs 22.0-25.0.
Dobra pomoć su gramicidinske klistire (50-100 ml 0,4% rastvora svaki drugi dan), ukupno 6-10 klistira, kao i dekokcija eukaliptusa, 15,0-300,0 kašika oralno. Bolni tenezmi se mogu smiriti mikroklistirima kamilice ili slabim rastvorom mangana.
Za toksične oblike indikovane su injekcije dvovalentnog seruma protiv dizenterijske bakterije vrste Flexner-Sonne sa desenzibilizacijom po Bezredki. Za kolaps - kofein, kamfor, infuzija fiziološke otopine s glukozom.
Nakon prve faze liječenja, kojom se zaustavlja akutni period bolesti, sprovode se još dvije faze liječenja. Druga faza sprečava rane recidive. Antibiotici se daju u kombinaciji sa sulfonamidima. Levomicetin najbolje djeluje i najmanje je toksičan, počevši od udarne doze od 1,0, zatim 0,5 pet do šest puta dnevno, do 15,0-20,0 po kursu.
Treća faza sprječava kasne recidive i provodi se u pozadini praktičnog oporavka. Najefikasnija kombinacija ova dva antibiotika sa sulginom, kao i tretman biomicinom (10,0-15,0 u pojedinačnim dozama od 0,2).
Kod kronične dizenterije sulfonamidi i antibiotici su manje efikasni nego kod akutne dizenterije, imaju samo slab bakteriostatski učinak na sekundarnu crijevnu floru. Osnovni cilj terapije je uticati na makroorganizam da poveća njegovu otpornost i smanji preosjetljivost. Fitoncidi u obliku klistira iz izvarka bijelog luka su manje snažni.
Liječenje komplikacija dizenterije. Najperzistentniji su infektivni poliartritis, odmah iza dugotrajne fizioterapije (tople slane, radonske i morske kupke, jonska galvanizacija, kratkotalasna dijatermija itd.). Kod neuromiozitisa indicirane su injekcije 5% tiamin hlorida (vitamin B1, dibazol po 0,005).Takođe je efikasna lokalna terapija novokainom u vidu potkožnih injekcija 0,25% rastvora u predelu mišića i zglobova.
Liječenje kolapsa, distrofije i dehidracije provodi se konvencionalnim metodama.
Za djecu oboljelu od kronične dizenterije organizirani su posebni sanatoriji u kojima se provode dugotrajni restorativni tretmani.
Dijeta za dizenteriju
Glavni ciljevi dijete:
1) borba protiv intoksikacije i gladovanja, 2) ubrzana eliminacija bakterija i toksina iz organizma, 3) mehanička štednja debelog crijeva zbog njegovih ulceroznih lezija.
Tok dijetetske terapije podijeljen je u nekoliko ciklusa.
Prvi ciklus, u periodu groznice i akutne iritacije creva sa tenezmom: daju se čorba, pasirana supa od povrća, slatki čaj sa limunom, infuzija od šipka, voćni žele (osim od borovnice i ribizle, koje otežavaju prepoznavanje krvi u stolici).
Drugi ciklus 3-4 dana nakon normalizacije temperature, prestanak tenezma: pire od povrća, beli krekeri, meko kuvana kaša sa mlekom i pola-pol vode, sirovi sokovi (100-200 ml).
Treći ciklus, nakon pojave fekalne stolice, ali u prisustvu enterokolitisa sa proljevom: dodaju se jela od usitnjenog mesa i ribe na pari, ustajali bijeli hljeb, pasirani svježi sir, kolači od sira i jogurt.
Četvrti ciklus prelazni na opštu trpezu, u periodu rezidualnih efekata enterokolitisa: potpuna, raznovrsna hrana u mehanički blagom obliku (supe od povrća, kuvano meso i riba u komadima, kompoti, pečene jabuke, kafa sa mlekom).
Sadržaj kalorija u tabeli se povećava sa 1500 na 3000 kalorija. U trećem i četvrtom ciklusu, kod produžene dijareje, provode se dva dana jabuka: 4 puta dnevno po 250 g svježe zgnječenih sirovih jabuka bez dodavanja druge hrane.
Kod hronične dizenterije, još više nego u akutnom periodu, potrebno je pridržavati se principa adekvatne ishrane, uz minimalno mehaničko štedenje. Najvažniji zadatak dijetetske terapije za ove oblike dizenterije je povećanje obrambenih snaga organizma u borbi protiv produžene toksične infekcije.
Zbog iscrpljenosti i ciklične prirode ishrane, dijeta ne može biti jednolična; mora odgovarati stadijumu bolesti. U fazi oštrih egzacerbacija, dijeta se propisuje za drugi ili treći ciklus, sa brzim proširenjem na četvrti ciklus. U mirnoj fazi potrebno je obezbijediti sve cjelovite namirnice u različitim oblicima pripreme, obilje kompletnih proteina (meso, riba, svježi sir, kefir) i vitamina u obliku sirovih sokova, jela od kvasca, infuzija mekinja i koncentrata . Potrebno je ograničiti samo svježe mlijeko, začinjene začine, posebno krupna glomazna jela i hranu poput svježeg crnog kruha, kotleta i kiselog kupusa. Preporučljivo je propisati dane posta (sirove zgnječene jabuke). Svako kašnjenje u mehaničkom štedenju ne samo da nije indicirano, već je čak i štetno.
Uz mjere za pravovremenu izolaciju pacijenata, dozvoljena je kućna hospitalizacija.
Otpust iz bolnice treba izvršiti nakon nestanka kliničkih manifestacija, ali ne ranije od 7. dana od pojave bolesti. Zaposleni u prehrambenim preduzećima, javnim ugostiteljskim mrežama, vodovodima, dječjim ustanovama, bolnicama, sanatorijama, kao i djeca koja pohađaju ustanove za brigu o djeci, osobe koje su imale akutne crijevne infekcije, mogu biti otpuštene nakon kliničkog oporavka i nakon najmanje tri negativna bakteriološka ispitivanja. testovi u intervalima od 1-2 dana.
Trovanje hranom
Bolesti crijeva uzrokovane unošenjem određenih štetnih tvari hranom objedinjene su u jednu opštu grupu: bakterije iz grupe salmonele i koka, otrovne tvari nastale u zaraženim, kontaminiranim (kontaminiranim) i pokvarenim proizvodima, te hemijski otrovi. Raznolikost etioloških faktora u ovim slučajevima povezana je sa jednim mehanizmom infekcije direktno putem hrane i pića.
Glavni značaj ove grupe bolesti je sanitarno-higijenski. Ali klinički su također od interesa, posebno u svojim rjeđim, atipičnim oblicima, koji se ponekad pogrešno smatraju akutnim apendicitisom, dizenterijom, tifusnim ili septičkim stanjem.
Etiologija trovanja hranom je vrlo raznolika.
1. Po učestalosti infekcija bakterijama iz grupe Salmonella je na prvom mjestu. Od 160 tipova u ovoj grupi, 15 je patogeno za ljude. Tipizacija se provodi testovima na apsorpciju aglutinina i reakcijama na somatske, flagelarne i virusne antigene. Najčešći su salmonela paratifusa A, B i C, mišji tifus (Breslau), svinjska kolera, Derby, Thompson, Newport, enteritis (Gertner). Infekcija se javlja putem mesa (80% slučajeva trovanja), posebno goveđeg mesa (50%), ribe, mlijeka, jaja, jaja u prahu (uglavnom od pačjih jaja), krompira, graška i pasulja. 2. Kokne infekcije. 3. Botulizam. 4. Intoksikacija, bakterijska (endotoksini), nutritivna (alkaloidi, toksamini, ptomaini) - od pokvarenih ili otrovnih namirnica (pečurke, pasulj, krompir). 5. Hemijski otrovi (teški metali, arsen, itd.). 6. Alergijske bolesti. 7. Psihogena dispepsija, pogrešno zahvaćena trovanjem hranom.
Opisani su slučajevi epidemijskog trovanja hranom, kada je izolovano do 7 sojeva stafilokoka iz nazofarinksa i izmeta pacijenata, kao i iz hrane (salata, šunka), koja je služila kao izvor trovanja.
Opasnost od bolesti koje se prenose hranom ne leži samo u težini bolesti, već uglavnom u mogućnosti masovnog izbijanja iz određenih lokalnih žarišta. Broj oboljelih ponekad doseže nekoliko stotina, a težina bolesti može ovisiti ne samo o virulentnosti patogena, već i o karakteristikama makroorganizma. Trovanje hranom je najteže kod djece, starijih i osoba oslabljenih prethodnim bolestima, poput gastritisa, hepatitisa, kolitisa i psihoneuroze.
Treba uzeti u obzir i element sezonskosti, uticaj ljetnih vrućina, obilje muva, blagu kontaminaciju hrane prljavim rukama, pojačanu žeđ, pijenje iz kontaminiranih izvora i pojačano znojenje. Privremeno smanjenje želučane kiseline u vrućem vremenu također igra ulogu, što uzrokuje slabljenje otpornosti na infekcije koje se prenose hranom. Nesumnjiva činjenica naglog porasta ovih bolesti u vrućim mjesecima zahtijeva posebno strogu sanitarnu i prehrambenu kontrolu i pojačanu ličnu i javnu higijenu tokom vruće sezone.
Simptomi
Posebnu pažnju zaslužuju najčešće bolesti iz grupe salmoneloze. Oni uključuju sljedeće forme.
1. Gastroenterokolitis je trivijalan sa uobičajenim gastrointestinalnim simptomima (povraćanje, dijareja, crijevne kolike). Ako se ovi simptomi razviju ubrzo nakon trovanja, bolest brzo napreduje, ali brzo prestaje, dijelom zbog regulatornih mehanizama samočišćenja organizma (povraćanje i proljev). Uz duži period inkubacije, toksični simptomi (glavobolja, groznica, slabost srca) imaju vremena da se razviju u roku od 12-24 sata i bolest se odugovlači, iako obično i dalje zadržava potpuno benigni karakter.
2. Pseudodizenterični kolitis je posebno teško razlikovati od bakterijske dizenterije na pozadini epidemije, kada svaki slučaj enterokolitisa, čak i bez krvavog proljeva, epidemiološki treba smatrati pravom dizenterijom. Odsustvo pomaka opsega previše je nepouzdan znak. Dijagnoza trovanja hranom postaje vjerojatna u slučaju masovnih infekcija iz istog izvora. U sporadičnim slučajevima, dijagnoza dizenterije je isključena u prisustvu brzog nestanka krvavog iscjetka i ponovljenih negativnih testova stolice.
3. Septička forma sa dugotrajnom intermitentnom groznicom i teškom intoksikacijom najčešće je uzrokovana infekcijom Salmonella suipestifer ili Cholerae suis.
4. Pseudotifusni oblik je uzrokovan infekcijom paratifusom C i javlja se pod maskom “minijaturnog” oblika tifusa, sa temperaturnom krivom od 8-10 dana, nadimanjem, kolikama, blagim proljevom i povećanom slezinom.
Sličan enterokolitis može biti uzrokovan nizom drugih bakterija, posebno Proteus bacillus, Escherichia coli, itd.
Tretman. Osim ovakvih izuzetnih slučajeva kada je oporavak nemoguć zbog ireverzibilnih morfoloških promjena u parenhimskim organima i nervnom sistemu, većina trovanja hranom dobro reaguje na terapiju koja ima za cilj brzo uklanjanje infekcije iz organizma iz hrane. Najhitnije mjere su ispiranje želuca i crijeva, uzimanje laksativa i izgladnjivanje. Simptomatski propisani: stimulansi, belladonna, glukoza sa inzulinom (za iritaciju jetre), od 2. dana sulfonamidi u antidizenterijskoj dozi, ali obično u skraćenom kursu (3-4 dana). Postupno proširenje prehrane provodi se pod kontrolom rezidualnih efekata enterokolitisa i uzimajući u obzir potrebu za sprječavanjem zatvora - uobičajene posljedice takve bolesti.
Neko vrijeme iz prehrane treba isključiti svježe mlijeko, masna jela od mesa, konzerviranu hranu, začinjene začine i grickalice. U prisustvu želučane ahilije isključuju se prženo i žilavo meso, masna jela i umaci. Za rezidualne dispeptičke simptome, često povezane s gastritisom, propisuju se zagrijane mineralne vode (Essentuki, Slavyanovskaya), 1/2 šalice pola sata prije jela.
Prevencija. Masivno. prevencija podrazumeva mere sanitarno-higijenske kontrole nad prehrambenim preduzećima i ugostiteljskim odeljenjima, uključujući sistematsku medicinsku i bakteriološku kontrolu uslužnog osoblja. Lična prevencija se sastoji u pridržavanju pravila higijene hrane (pranje ruku prije jela, pranje sirove hrane, čistoća u pripremi hrane, uklanjanje otpada od hrane, borba protiv muva). Ove mere predostrožnosti su posebno važne tokom toplih meseci u godini, kada trovanje hranom ima tendenciju da postane sve češće.
Botulizam
Botulizam je uzrokovan trovanjem toksinom Clostridium botufinum. Prvi slučajevi opisani su u vezi s trovanjem kobasicama, a potom i konzerviranim mesom, ribom, povrćem i voćem, uglavnom domaćeg, bez dodatka kiselih konzervansa koji uništavaju bacile i njihove spore otporne na toplinu. Botulizam se smatra najopasnijim oblikom trovanja hranom, koji uzrokuje čak 70% smrtnih slučajeva. Na svu sreću, ova bolest je postala veoma retka u našoj zemlji zahvaljujući visokoj sanitarnoj i prehrambenoj tehnologiji i kontroli. Ozbiljnost bolesti ne zavisi samo od visoke virulencije infekcije, već i od trajanja perioda inkubacije (6-36, u proseku 24 sata), tokom kojeg toksini imaju vremena da deluju depresivno na centralni nervni sistem. sistem. Rani simptomi gastroenteritisa (povraćanje, dijareja) nisu specifični za botulizam. Oni su samo posljedica sekundarne infekcije hranom. Specifični simptomi se javljaju iznenada i uočavaju se u nervnom i vaskularnom sistemu u vidu teške adinamije, diplopije, nistagmusa, midrijaze sa usporenom reakcijom na svetlost, paralize spoljašnjih i unutrašnjih mišića oka. Bulbarni simptomi uključuju poteškoće u govoru, gutanju i disanju. Inhibicija pljuvačnih žlijezda uzrokuje suha usta, uz pojačano lučenje ljepljive, guste sluzi. Paraliza glatkih mišića probavne cijevi dovodi do odloženog pražnjenja želuca, zatvora i nadutosti. Paraliza želuca sa zadržavanjem pojedene hrane u njemu može poslužiti kao dijagnostički znak na osnovu prisustva toksina botulizma u ostacima hrane.
Puls je u početku spor; potom se razvija tahikardija, koja je u kombinaciji sa subnormalnom temperaturom jedan od karakterističnih simptoma botulizma. Uobičajeni simptomi uključuju apatiju i pospanost, praćene periodima anksioznosti, uznemirenosti i nesanice. Svest se održava do smrti, koja nastaje paralizom vazomotornih centara, često sa simptomima motoričke afazije. Upala pluća je također terminalni simptom. Bolesnici umiru u prvih 3-6 dana, ponekad i 48 sati nakon pojave bolesti.
Oporavak je spor, a rezidualna pareza skeletnih i očnih mišića može trajati nekoliko mjeseci.
U diferencijalnoj dijagnozi potrebno je isključiti encefalitis i paralizu difterije. Ostale teške infekcije trovanja hranom karakteriziraju visoka temperatura i dominacija gastrointestinalnih simptoma, za razliku od botulizma s njegovom tipičnom trijadom: dugo latentno razdoblje, hipotermija i nervni simptomi. Trovanje drvenim alkoholom karakterizira gubitak svijesti, konvulzije i sljepilo.
Među otrovnim namirnicama koje uzrokuju oštećenja crijeva treba izdvojiti gljive (blijede žabokrečine, alkaloid, muskarin), neke vrste ribe (marinke), proklijali krompir koji sadrži otrovni solanin, te jaja u prahu kontaminirana pačjom salmonelozom. Svi ovi proizvodi uzrokuju gastroenterokolitis. Trovanje bijelim grahom (favizam) uzrokuje hemoglobinuriju, hemolitičku žuticu, anuriju, azotemiju i hemoragični kolitis. U Italiji su opisani smrtni slučajevi trovanja djece brašnom od graha dodanim u jetru kobasice.
Obično kravlje mlijeko može uzrokovati blagi gastroenteritis ne samo zbog individualne netolerancije, već i kod potpuno zdravih osoba nakon konzumiranja mlijeka tokom kasne muže, kada mlijeko postaje „uslovno štetno“.
Trovanje prezimljenim žitaricama uzrokuje teške bolesti kao što je septički tonzilitis (alimentarno-toksična aleukija).
Hemijski otrovi
Među velikim brojem hemijskih trovanja koja čine poseban predmet toksikologije, istaći ćemo samo nekoliko izvora vezanih za hranu.
Bakar. Uzrok trovanja je korištenje loše konzerviranog kuhinjskog pribora, u kojem se u kontaktu s kiselom i masnom hranom stvaraju otrovni spojevi topljivog bakra i masnih kiselina. Pored uobičajenih simptoma gastroenteritisa, karakteristični su žeđ, plavo-zelenkasto povraćanje, peckanje u jednjaku, a kasno resorptivni simptomi uključuju tremor, anuriju i kolaps.
Cink. Opasno je jesti tečnu toplu hranu kuhanu u pocinčanim loncima ili rezervoarima (kršenje pravila kulinarske higijene). Simptomi su isti kao kod trovanja bakrom.
Olovo. Treba imati na umu uglavnom hroničnu intoksikaciju zbog dugotrajne upotrebe loše konzervisanog posuđa. Simptomi: gubitak apetita, slabost, anemija, resice desni, stomatitis, olovne kolike, zatvor, pareza mišića. Akutno trovanje uzrokuje povraćanje s bijelim filmom i krvavi proljev.
Arsenic. Rijetki slučajevi trovanja uzrokovani su konzumacijom konditorskih proizvoda i piva koje sadrži melasu kontaminiranu arsenom.
Opisani su slučajevi trovanja uslijed gutanja natrijum fluorida i anabazin sulfata, koji se koriste kao insekticidi u borbi protiv kuhinjskih štetočina.
Prevencija ovih trovanja spada u djelokrug sanitarne i prehrambene inspekcije. Pojedinačne akutne bolesti treba liječiti kao svaki akutni gastroenteritis.
Alergije na hranu
Alergije na hranu uključuju sporadične slučajeve uzrokovane povećanom osjetljivošću pojedinca na određenu hranu,
potpuno benigni, ali izaziva opće i lokalne patološke reakcije. Alergijske reakcije se javljaju dijelom u organima za varenje (gastroenteritis, hepatoholecistitis), dijelom u drugim tjelesnim sistemima (zimica, groznica, osip, otok). Alergije također mogu objasniti izolirane slučajeve trovanja proizvodima koje većina ljudi dobro podnosi, ali izazivaju reakcije kod posebno osjetljivih osoba.
Većina alergena u hrani pripada proteinima, često životinjskim (mliječni proizvodi, riba, meso), ostali pripadaju biljnim proizvodima (određene sorte bobičastog voća i povrća).
Evo liste (nipošto potpune) proizvoda koji mogu izazvati alergijske reakcije (prema učestalosti na 500 slučajeva alergija na hranu), na osnovu kožnih testova (prema Alvarezu).
Luk (uglavnom sirovi)........ | |||
Svinjetina. . . | |||
Mleko, kajmak, sladoled........ | |||
Mandarine. . | |||
Jabuke (sirove).... | Banane. . . | ||
Kuvani kupus. . . , | |||
Čokolada...... | Narandže. . | ||
rotkvica........ | Slatkiši | ||
Paradajz...... | Začini. . | ||
Krastavci........ | |||
Jaja........ | |||
Masti, masni začini | |||
Dinja (dinja). . . | Voće. . . | ||
Govedina...... | |||
jagoda...... | |||
Kafa........ | Polka dots. . . | ||
Zelena salata... . . | Krompir. . | ||
Suvi pasulj..... | |||
Karfiol. . . . | Pilići. . . |
Pored navedenih, postoje još 104 vrste hrane, čijom konzumacijom se bolesti javljaju rjeđe.
Tuberkulozna oboljenja crijeva
Razmotrit ćemo tri glavna klinička oblika tuberkuloznih crijevnih bolesti: takozvanu tuberkulotoksičnu dispepsiju, mezenterični limfadenitis i ulcerozno-infiltrativnu tuberkulozu. Svi imaju istu infektivnu etiologiju, ali daju potpuno drugačiju kliničku sliku. Njihova patogeneza je također različita: u nekim slučajevima primarni fokus je u plućima, odakle se širi kroz limfni trakt u crijevni zid, u drugim - u limfnim čvorovima mezenterija u odsustvu oštećenja pluća.
1. Tuberkulozna dispepsija
Kod osoba oboljelih od plućne tuberkuloze vrlo se često uočava tzv. tuberkulozna crijevna dispepsija. Dispeptički sindrom se sastoji od anoreksije, želučane „nelagodnosti“ u vidu neugodnih osjećaja težine, nadimanja, podrigivanja i opće slabosti nakon jela, nadimanja i sklonosti dijareji. Često se ovi simptomi razvijaju u pozadini intenzivnog tova pacijenata u sanatorijama (previše masne i slatke hrane ili prekomjerna konzumacija koumisa). Na dijelu želučane sekrecije je subacidno ili anacidno stanje, u fecesu obilje nesvarenih mišićnih vlakana, biljnih vlakana, dijelom masnih frakcija, bez primjesa upalnih elemenata.
Dispeptični simptomi su relativno blagi, ali predstavljaju opasnost za glavni proces u plućima, doprinose pogoršanju apetita i apsorpcije hrane, a time i smanjenju obrambenih snaga organizma u borbi protiv infekcije.
Pravovremeni tretman brzo ublažava dispepsiju. Prvi uslov je da regulišete ishranu. Umjesto prekomjerne ishrane, uspostavlja se režim dovoljan za održavanje normalne tjelesne težine uz fiziološke norme proteina i ugljikohidrata, određena restrikcija masti (40-50 g dnevno), s frakcijskim obrocima mehanički usitnjene hrane. Uz laganu prehranu, propisuju se pankreatin, adsorbenti (infuzija kamilice, kopra i mente) i mineralne vode.
U nedostatku pravovremenog liječenja, proljev postaje dugotrajan, što uzrokuje pogoršanje cjelokupne prehrane, što pogoršava proces u plućima i, zauzvrat, pogoršava tok kolitisa. Glavni uvjet uspjeha je brza obnova apetita, što je nemoguće bez privremenog smanjenja ukupnog sadržaja kalorija i uklanjanja pretjerano glomazne i masne hrane.
Ftizijatri su svjesni da takvo privremeno smanjenje kalorijskog unosa služi i kao najbolje sredstvo za vraćanje, pa čak i povećanje težine u slučaju nedostatka.
2. Mezenterični limfadenitis
Mezenterični limfadenitis se javlja sa jedinstvenom kliničkom slikom, čije poznavanje pomaže da se prepozna prava priroda i uzrok poremećaja koji se često pogrešno smatraju drugim bolestima: hronični apendicitis, kolitis, „gastroptoza“, „neuralgija solarnog pleksusa“ itd. Pritužbe pacijenata su fokusirane. na trbušnoj duplji. Najčešće obolijevaju žene starosti 15-35 godina, ali među pacijentima koje smo posmatrali bilo je i muškaraca od 20 do 50 godina.
Glavni simptom je bol u pupku ili bočnim stranama trbuha, pojačan hodanjem, fizičkim stresom i nakon obilnog obroka. Bol nije praćen tenezmom ili nagonom za defekacijom, već se ublažava ležećim i nakon odlaska gasova. Bol nije posebno intenzivan, ali je uporan i iscrpljuje pacijenta. Pražnjenje crijeva. odgođeno: stolica guste konzistencije, defekacija se javlja jednom u 2-3 dana. Povremeno se zatvor zamijeni jednodnevnim proljevom. Telesna temperatura ostaje na niskim nivoima, a ponekad se primećuju zimica i noćno znojenje. Anamneza često ukazuje na tuberkulozu kod samog pacijenta ili članova njegove porodice. Pirquetova reakcija je oštro pozitivna, ponekad s aksilarnim limfadenitisom. Bolest traje dugo i sporo, sa simptomima opće intoksikacije. u vidu blage anemije, glavobolje, nervnih poremećaja (pojačana razdražljivost, praćena letargijom i apatijom, gubitak radne sposobnosti, pospanost, naizmjenično sa nesanicom). Ukupna ishrana i težina mogu se značajno smanjiti.
Dijagnoza se zasniva na pažljivom proučavanju kliničke slike i anamneze, a posebno na pažljivoj palpaciji abdomena. U nedostatku mišićne zaštite i iritacije peritoneuma, palpacijom se otkrivaju dobro lokalizirana bolna područja u desnom donjem i lijevom gornjem kvadrantu abdomena, odnosno duž mezenterija tankog crijeva (Sternbergov simptom). Za razliku od tiflitisa i apendicitisa, maksimalni bol je lokaliziran prema unutra od ruba cekuma, bliže pupku, kao i gore i lijevo od pupka. U nekim slučajevima ovdje se palpiraju gusti kalcificirani limfni čvorovi, ponekad znatne veličine, obično veličine zrna graška ili pečenog oraha. Bol se povećava kada se klizna palpacija primjenjuje okomito na korijen mezenterija, zbog pomaka potonjeg. Ali čak i bez prisutnosti gustih limfnih čvorova, strogo lokalizirana bolna područja abdomena imaju dijagnostičku vrijednost.
Konačnu potvrdu tačnosti dijagnoze daje uspješan tretman streptomicinom, PAS ili ftivazidom uz zračenje abdomena ultraljubičastim zrakama i pojačanu ishranu.
Među komplikacijama bolesti od posebnog je značaja stenoza probavnog trakta zbog kompresije gustim čoporima limfnih čvorova. Kompresija piloričnog područja lako dovodi do dijagnoze cicatricijalne ulcerativne stenoze, a prisustvo sličnog paketa čvorova u predjelu uretera ukazuje na bolest bubrežnih kamenaca, posebno ako je na rendgenskom snimku gusta sjena. Ove bolesti se mogu posebno lako pomiješati u slučajevima kada se oba procesa smjenjuju.
Treba naglasiti da je u oko 30% slučajeva bolest uzrokovana mezadenitisom netuberkulozne etiologije. Razlike se odnose na nekoliko tačaka. Anamneza uvijek uključuje jednu ili drugu crijevnu infekciju, a često i trenutni kronični enterokolitis kao uzrok regionalnog mezenteričnog limfadenitisa, bez indikacije tuberkuloze pluća i sa negativnom Pirquetovom reakcijom. Kliničkom slikom dominiraju simptomi kolitisa u vidu naizmjeničnog proljeva i zatvora. Prilikom palpacije abdomena nije bolan samo područje mezenterija, već i crijevni trakt.
Međutim, i pored ovih značajnih razlika, glavnu ulogu u patogenezi bolesti ne igra kolitis, već oštećenje mezenteričnih limfnih čvorova.To se ogleda u niskoj efikasnosti liječenja kolitisa.Bol, crijevna disfunkcija i opća toksičnost simptomi su inferiorni samo od energičnog lečenja mesadenitisa, odnosno uglavnom od ultraljubičastog zračenja - veštačkog ili još bolje prirodnog na klimatskim stanicama Krima. Poslednjih godina uspešno koristimo najnovije lekove protiv tuberkuloze u velikom broju slučajeva, iako nismo bili sigurni u specifičnu etiologiju bolesti.. Antibiotski efekat streptomicina kod netuberkuloznih infekcija, kao što je poznato, ne može se isključiti.
Liječenje netuberkuloznog mezadenitisa omogućava terapeutu da utiče na primarni enterokolitis, a posredno i na komplicirajući mezadenitis. Glavni elementi liječenja su sulfonamidni lijekovi i dijeta ograničena ugljikohidratima i biljnim vlaknima.
3. Ulcerozno-infiltrativna intestinalna tuberkuloza
Prije pojave novih specifičnih lijekova, ovaj teški oblik tuberkuloze crijeva smatran je praktično neizlječivim. Sada se ova situacija radikalno promijenila. Razvoj crijevnog procesa događa se 1-3 godine nakon početka procesa u plućima.
Zajednički podaci. Tuberkulozne lezije crijeva nalaze se kod 67-72°/o osoba umrlih od plućne tuberkuloze. Prema drugim izvorima, ove brojke dostižu 90% ili više, a prema histološkim studijama - 84%. Vlaknasto-produktivni oblik tuberkuloze čini 40%, a fibrozno-kazeozni oblik 72% intestinalnih lezija. Prema Rubinu, diseminacija iz pluća u larinks se opaža u 50%, u crijeva - u 2/3 slučajeva. Uz istovremeno oštećenje pluća i larinksa kod pacijenata sa 75°/o, u patološki proces su uključena i crijeva.
Crijevni proces često pogoršava tok plućne tuberkuloze zbog infekcije pluća iz crijevnih čireva i kazeoznih limfnih čvorova mezenterija, zbog opadanja ishrane, hematogene i limfogene diseminacije bacila tuberkuloze i lociranog u portalnom venovodu. Međutim, D. A. Manucharyan je također primijetio slučajeve u kojima opsežni crijevni ulkusi nisu zakomplikovali plućni proces. Osim toga, opisani su slučajevi primarnog tuberkuloznog ileotiflitisa bez oštećenja pluća. Ova zapažanja potvrđuju i naši podaci. Posebno indikativno za patogenezu procesa tuberkuloze je njegova povezanost s općim trofizmom tijela. Infektivni i trofički faktori su ovdje usko isprepleteni, što se može vidjeti iz različitih slučajeva.
U oba slučaja jasno se pokazuje povezanost kolitisa i distrofije sa aktivacijom plućne tuberkuloze.
Klinička slika je u početku malo karakteristična: naizmjenični proljev i zatvor, bol u ileocekalnoj regiji i oko pupka, slaba temperatura. U prisustvu plućne tuberkuloze, ovi simptomi su sumnjivi na mogući specifični proces u crijevima; u odsustvu plućne tuberkuloze (može se misliti na toksikozu zbog mezadenitisa. Za dijagnozu crijevne tuberkuloze, anamnezu (indikacija tuberkuloze), prisutnost bacila tuberkuloze u sputumu ili fecesu, kao i isključivanje druge etiologije kolitisa su presudni.
Intestinalna tuberkuloza se razvija progresivno, počevši od manjih kliničkih simptoma, dispepsije i proljeva sluzokože. Nakon toga se razvija ulcerozni proces s progresivnom intoksikacijom i milijarizacijom. Kod jednog broja pacijenata prethodnih godina, prije upotrebe antibiotika, takva dinamika procesa približavala je neizbježni smrtni ishod. Trenutno, stopa smrtnosti od ovakvih slučajeva stalno opada.
Utvrđivanje etiologije predstavlja određene poteškoće; posebno je potrebno dokazati prisustvo specifičnog procesa u plućima.
Dijagnostika. Za crijevnu tuberkulozu, prisustvo bacila tuberkuloze u stolici nije neophodno, promjenjivo, pa čak i neuvjerljivo, jer se bacili mogu progutati sa sputumom. Neki autori, na primjer D. A. Manucharyan, pridaju značaj Triboulet testu za topljivi protein u formaliziranom izmetu (potrebno je isključiti ubrzanu evakuaciju). Prema našim podacima, ovaj test nije specifičan. Jednako neuvjerljivi su i Guafonovi podaci o navodno specifičnom programu koji sadrži obilje nesvarenog škroba i vlakana.
Ulcerozna tuberkuloza se dijagnosticira samo na osnovu postojanog prisustva krvi u stolici, visoke temperature i plućnog procesa. Čak i prisustvo ulkusa na sluznici rektuma, vidljivih tokom proktoskopije, nije potrebno zbog česte lokalizacije procesa u proksimalnim dijelovima debelog crijeva, nedostupnim proktoskopiji.
U rendgenskoj dijagnostici važno je sljedeće:
1) Stirlinov simptom - defekt punjenja u ileocekalnoj regiji (prema P. D. Tarnopolskaya "defekt polumjeseca"); 2) odsustvo hausstradije u određenom segmentu debelog creva; 3) skraćivanje veličine cekuma i uzlaznog kolona; 4) kruto suženje lumena istog segmenta; 5) paradoksalno zadržavanje barijuma u cekumu dok se preostali segment oslobađa.
Svi navedeni znakovi odnose se na lokalizaciju procesa u cekumu, najčešći, ali ne i jedini. Prema D. A. Manucharyanu (zbirni podaci), ileocekalna regija je zahvaćena u 92% slučajeva, tanko crijevo - u 70%, debelo crijevo - u 61%, apendiks - u 30%. Proces obično počinje iz ileocekalne regije.
Rendgenski znaci tankog crijeva su manje karakteristični i konstantni; svode se na kašnjenje ulaska barijuma u cekum od 3-4 do 7-8 sati. Funkcionalni radiološki simptomi su podjednako nekarakteristični: grčevi, pojačana peristaltika, ubrzanje prolaska, spastični defekti. Indikacije ulceroznog kolitisa su patognomonične za tuberkulozu samo u kombinaciji s drugim znacima ove infekcije. Specifičnije je prisustvo ulkusa tankog crijeva, posebno ako se rendgenskim pregledom otkrije kombinacija grčeva sa proširenjem proksimalnih petlji, odvajanjem pojedinačnih petlji i jasnoćom njihovih kontura. Najkonstantniji znak je deformacija ileocekalnih kontura. Promjene u ileocekalnoj regiji u vidu zastoja, hiperperistaltike, neravnina lumena terminalne petlje ileuma služe kao radiološki prethodnici ulceroznog perioda bolesti.
(Kliničke oblike crijevne tuberkuloze teško je uklopiti u određenu klasifikaciju. Bonafeova shema nije baš uvjerljiva, razlikuje latentne oblike bez gastrointestinalnih simptoma, latentne oblike pod maskom „atonične dispepsije“, sindrom bola (crijevne kolike), (rijetki slučajevi ranog crijevnog krvarenja i dijarejnog oblika. Svi ovi oblici karakteriziraju mršavljenje.
Jednako je neuvjerljiva i anatomska klasifikacija Glan-Albrecht-Aschof-a. Zasniva se na pretpostavci da crijevni proces odražava oblik plućnog procesa (fibrozni, ulcerativni, infiltrativni, eksudativni). Naprotiv, češće se opaža morfološka disocijacija plućnih i crijevnih procesa.
D. A. Manucharyan je predložio kliničku i radiološku "klasifikaciju" blisku Boyaafeovoj shemi:
1) premorbidni oblici,
2) inperceptualni oblici (rani i razvijeni),
3) ulcerativni oblici (rani i razvijeni).
Simptomi crijevne tuberkuloze
1. Opšti simptomi- mršavljenje, groznica sa porastom temperature u prva 2 sata nakon jela do 38°, depresija i razdražljivost nervnog sistema. Ova pretjerana razdražljivost je posebno velika u slučajevima fermentativne dispepsije, čestog pratioca crijevne tuberkuloze.
Anemija, ponekad maskirana zgušnjavanjem krvi zbog jakog znojenja i proljeva, obično je kasni simptom crijevne tuberkuloze.
2. Lokalni simptomi. Dispeptičke tegobe, anoreksija, mučnina, težina nakon jela posebno su karakteristične za crijevnu tuberkulozu u pozadini mirnog plućnog procesa; u razdobljima pogoršanja takvih, dispepsija se razvija zbog opće intoksikacije. Apetit se mijenja u talasima, često paralelno sa fluktuacijama tjelesne temperature. Mučnina je povezana sa spazmom bauhinijumskog zalistka ili sa toksičnom hepatopatijom.
Bolni sindrom je u središtu kliničke slike. Bol je drugačije prirode. Lokalizirani su u transverzalnom kolonu ili su bilateralni (u sigmoidnom i cekumu), često u zavisnosti od iritacije poprečnog kolona produktima fermentacije iz cekuma. U nekim slučajevima prevladava bol nakon večere zbog iritacije poprečnog crijeva, u drugima - kasna bol, 6-7 sati nakon jela. Prave crijevne kolike također se opažaju od napetosti u mezenteriju (kod mezadenitisa) ili od grčeva mišića sa stenoziranom peristaltikom. Dijagnostičke poteškoće predstavlja sindrom lažnog apendiksa, koji je u prisustvu plućne tuberkuloze vrlo sumnjiv na tuberkulošku etiologiju. U takvim slučajevima na rezu se otkriva ileocekalna tuberkuloza sa zdravim procesom ili lokalni fibrinozni peritonitis. Posebno karakteristično za crijevnu tuberkulozu je uporna perzistencija ili progresivno pojačavanje boli – za razliku od letećeg bola kod pacijenata s plućnom tuberkulozom i jednostavnom toksičnom dispepsijom.
3. Objektivni simptomi. Jezik obično ostaje čist. Javlja se nadutost, često lokalizirana u području pupka. Priroda stolice je raznolika: od normalne do dizenterične dijareje. Međutim, krv u stolici se opaža rjeđe nego kod nespecifičnog ulceroznog kolitisa.
U pravilu, dijareja kod teške plućne tuberkuloze povezana je sa specifičnim procesom, ali je moguća i druga etiologija (hronični enterokolitis, crijevna amiloidoza u 12-13% slučajeva). Prema nekim podacima, u sanatorijima za pacijente s plućnom tuberkulozom, nespecifična dispepsija se opaža 4-5 puta češće od specifičnih.
Ipak, kod bolesnika s plućnom tuberkulozom, svaki proljev - konstantan ili naizmjenično sa zatvorom - uvijek je sumnjiv na određenu leziju crijeva. U nekim slučajevima postoji karakterističan zatvor povezan s prisustvom plinskog čepa u kutu slezene zbog disfunkcije dijafragme. Važno je napomenuti da težina dijareje nije direktno povezana sa obimom crijevne ulceracije: jedan čir može uzrokovati tešku dijareju, a višestruki čirevi mogu se pojaviti s normalnom stolicom.
Zbog toga se dijagnoza crijevne tuberkuloze često postavlja na osnovu niza podataka: anamneze, aktivnog plućnog procesa, stepena iscrpljenosti, kliničkih i radioloških znakova.
Tretman. Unatoč uspješnosti liječenja antibioticima i kemoterapijskim lijekovima, crijevna tuberkuloza ostaje vrlo ozbiljna bolest koja zahtijeva snažno, sveobuhvatno liječenje. Poteškoće terapije nisu povezane samo s raznolikošću kliničkih simptoma. Posebno je potrebno voditi računa o stepenu oštećenja pluća i opasnosti od nutritivne toksične distrofije. Prilikom propisivanja dijete treba voditi računa o nedostatku proteina, vitamina i mineralnih soli koji je povezan sa toksikoinfekcijom tuberkuloze i pogoršan distrofičnim stanjem. Princip štedljivosti ne treba svesti na propisivanje niskokalorične, deficitarne režime. Potrebno je ograničiti samo ugljikohidrate, gruba biljna vlakna i masti, posebno ako je često prisutna hepatopatija. Proteinska ishrana treba da bude najmanje 100 g, po mogućnosti 120-150 g dnevno, sa podjednakom količinom životinjskih (meso, jaja, svježi sir) i biljnih proteina (mahunarke, zobene pahuljice, stari beli hleb). Preferirane masti su puter, pavlaka i pavlaka. Vitamini u obliku sirovih sokova (100-150 ml dnevno), agrumi, jabuke, grožđe, kvasac. Potrebno je osigurati visoku ukusnost hrane uz pomoć raznih začina (zeleni luk, limun, pavlaka, sirovi sokovi) i boriti se protiv anoreksije, koja je opasna za pacijenta, maksimiziranjem raznovrsnosti jela.
Za mezenterični limfadenitis dijeta se zasniva na stepenu i obliku crijevnih poremećaja. Dakle, u prisustvu bolova, nadimanja i zatvora, isključuju se samo namirnice koje izazivaju nadimanje (meki hljeb, svježe mlijeko, kupus i mahunarke). Uz normalne količine mesa i ulja potrebno je jesti zelje, voće, kafir, kiselo mlijeko, sirove sokove. U prisustvu enterokolitisa s proljevom, ugljikohidrati, gruba vlakna i masti, kao i gusto prženo meso, oštro su ograničeni, posebno kod želučane ahilije.
Zračenje abdomena ultraljubičastim zrakama, kako umjetno, tako i posebno u vidu klimatskih i helioterapijskih tečajeva na Krimu, ima dobar analgetski učinak na mezenterične bolove.
Neuralgični bol zbog iritacije mezenterija često se ublažava injekcijama 5% rastvora vitamina B1, 1-2 ml intramuskularno.
Lijekovi izbora za različite oblike crijevne tuberkuloze su streptomicin (200.000 jedinica 2-3 puta dnevno) i ftivazid (0,3-0,5 tri puta dnevno). U blažim ambulantnim slučajevima možete kombinovati upotrebu jednog od navedenih lekova sa PAS (2,0 četiri puta dnevno). Potonji lijek zahtijeva pažljivu upotrebu zbog mogućnosti nuspojava na jetru i crijeva.
Crijevne infekcije su jedna od najčešćih bolesti u svijetu. Njihova prevalencija među populacijom je izuzetno visoka, kako u starosnoj grupi djece tako i kod odraslih. Kada govorimo o crijevnoj infekciji, mislimo na akutnu crijevnu bolest.
Akutne crijevne infekcije (AI) su skupina akutnih zaraznih bolesti ljudi uzrokovanih različitim infektivnim uzročnicima (uglavnom bakterijama), s nutritivnim mehanizmom infekcije, koje se manifestiraju groznicom i crijevnim sindromom s mogućim razvojem dehidracije i teškog tijeka kod djece i starije osobe.
Učestalost crijevnih infekcija u svijetu, a posebno u Rusiji, prilično je visoka. Svake godine više od 500 miliona ljudi oboli na planeti. Stopa incidencije u Rusiji dostiže 400 ili više slučajeva na 100 hiljada stanovnika. Struktura dečjeg morbiditeta i mortaliteta ukazuje da su akutne crevne bolesti na trećem mestu.
Uzroci crijevnih infekcija
Probavni trakt se sastoji od usne šupljine, ždrijela, jednjaka, želuca, tankog crijeva (uključujući duodenum, jejunum, ileum) i debelog crijeva. U pljuvački usne šupljine nalazi se tvar - lizozim, koja ima bakteriostatski učinak. Ovo je prva zaštitna barijera. Sluzokoža želuca ima žlijezde koje proizvode želudačni sok (koji se sastoji od hlorovodonične kiseline i pepsina). Hlorovodonična kiselina je druga barijera za patogene mikroorganizme koji u njoj mogu umrijeti (međutim, to se ne događa uvijek). Sluzokoža tankog crijeva prekrivena je brojnim resicama koje učestvuju u parijetalnoj probavi i obavljaju zaštitnu i transportnu funkciju. Osim toga, crijevna sluznica sadrži sekretorni imunoglobulin - IgA, koji igra ulogu u imunitetu ljudskog organizma.
Mikroflora koja naseljava crijeva dijeli se na obaveznu (obaveznu za prisustvo u crijevima), koja uključuje bifidobakterije, laktobacile, E. coli, bacteroides, fuzobakterije, peptokoke. Obligatna flora čini 95-98% svih predstavnika. Funkcija obavezne flore je zaštitna zbog kompetitivnog prisustva i učešća u probavnim procesima. Druga grupa mikroorganizama koja naseljavaju crijeva naziva se fakultativna (dodatna) flora, koja uključuje stafilokoke, gljivice, oportunističke mikroorganizme (Klebsiella, streptococci, Proteus, Pseudomonas aeruginosa, klostridija i drugi). Dodatna flora također može sudjelovati u procesu probave kroz proizvodnju određenih enzima, međutim, oportunistička flora sa određenim rastom može uzrokovati razvoj crijevnog sindroma. Sva ostala flora koja ulazi izvana naziva se patogenom i uzrokuje akutnu crijevnu infekciju.
Koji patogeni mogu uzrokovati akutnu crijevnu infekciju?
Postoji nekoliko vrsta crijevnih infekcija ovisno o etiologiji:
1. Intestinalna bakterijska infekcija: salmoneloza (salmonellae enteritidis et spp.), dizenterija (Shigellae Sonnae et spp.), yersiniosis (Iersiniae spp.), esherihioiza (esherihiae coli enteroinvazivni sojevi), kampilobakterioza (enterimatis uzrokovano kampilobaksom), akutna crijevna infekcija uzrokovana pseudomonas aerigonosa ( Pseudomonas aeruginosa), klostridije (Clostridium), Klebsiellae (Klebsiellae), Proteus spp., stafilokokno trovanje hranom (Staphilococcus spp.), trbušni tifus (Salmonellae typhi), kolera (Vibrio cholerae), pobotulinum i dr.
2. AEI virusne etiologije(rotavirusi, virusi Norfolk grupe, enterovirusi, korona virusi, adenovirusi, reovirusi).
3. Gljivične crijevne infekcije(obično gljive iz roda Candida).
4. Protozoalne crijevne infekcije(đardijaza, amebijaza).
Uzroci crijevnih infekcija
 Izvor infekcije je pacijent s klinički izraženim ili izbrisanim oblikom crijevne infekcije, kao i nosilac. Zarazni period je od trenutka kada se pojave prvi simptomi bolesti i cijeli period simptoma, a za virusnu infekciju - do 2 sedmice nakon oporavka. Bolesnici oslobađaju patogene u okolinu izmetom, povraćanjem, a rjeđe i urinom.
Izvor infekcije je pacijent s klinički izraženim ili izbrisanim oblikom crijevne infekcije, kao i nosilac. Zarazni period je od trenutka kada se pojave prvi simptomi bolesti i cijeli period simptoma, a za virusnu infekciju - do 2 sedmice nakon oporavka. Bolesnici oslobađaju patogene u okolinu izmetom, povraćanjem, a rjeđe i urinom.
Mehanizam infekcije je nutritivni (odnosno kroz usta). Putevi zaraze su fekalno-oralni (hrana ili voda), kućni, a kod nekih virusnih infekcija - vazdušni. Većina uzročnika akutne crijevne infekcije vrlo je otporna u vanjskom okruženju i dobro zadržava svoja patogena svojstva na hladnoći (na primjer, u frižideru). Faktori prijenosa su prehrambeni proizvodi (voda, mlijeko, jaja, kolači, meso, ovisno o vrsti crijevne infekcije), predmeti za domaćinstvo (posuđe, ručnici, prljave ruke, igračke, kvake), kupanje u otvorenim vodama. Glavnu ulogu u širenju zaraze ima poštivanje ili nepoštovanje standarda lične higijene (pranje ruku nakon korištenja toaleta, nega bolesnika, prije jela, dezinfekcija kućnih potrepština, dodjela ličnog pribora i ručnika bolesnoj osobi, svodeći kontakt na minimum).
Osjetljivost na crijevne infekcije je univerzalna, bez obzira na dob i spol. Najosjetljiviji na crijevne patogene su djeca i starije osobe, osobe sa bolestima želuca i crijeva, te osobe koje boluju od alkoholizma.
Faktori koji predisponiraju nastanak crijevnih infekcija kod djece: djeca hranjena na flašicu, nedonoščad; kršenje pravila za uvođenje komplementarne hrane bez potrebne toplinske obrade; topla sezona (obično ljeto); razne vrste imunodeficijencije kod djece; patologija nervnog sistema u perinatalnom periodu.
Imunitet nakon infekcije je nestabilan i striktno tipski specifičan.
Opći simptomi akutnih crijevnih infekcija
Period inkubacije (od trenutka ulaska patogena do pojave prvih znakova bolesti) traje od 6 sati do 2 dana, rijetko duže.
Gotovo svaku crijevnu infekciju karakterizira razvoj 2 glavna sindroma, ali u različitim stupnjevima težine:
1. Infektivno-toksični sindrom(ITS), koji se manifestuje temperaturom u rasponu od subfebrilnih brojeva (37º i više) do febrilne groznice (38º i više). Kod nekih infekcija temperature uopšte nema (na primjer, kolera), a odsustvo temperature ili blagi kratkotrajni porast tipično je za trovanje hranom (stafilokokno, na primjer). Povišena temperatura može biti praćena simptomima intoksikacije (slabost, vrtoglavica, bolovi u tijelu, mučnina, a ponekad i povraćanje zbog visoke temperature). Često je infektivno-toksični sindrom početak akutne crijevne infekcije, koja traje do pojave drugog sindroma od nekoliko sati do jednog dana, rijetko duže.
2. Intestinalni sindrom. Manifestacije crijevnog sindroma mogu biti različite, ali postoje sličnosti u simptomima. Ovaj sindrom se može manifestovati kao sindrom gastritisa, gastroenteritisa, enteritisa, gastroenterokolitisa, enterokolitisa, kolitisa.
Sindrom gastritisa karakteriše pojava bolova u želucu (epigastrična regija), stalna mučnina, povraćanje nakon jela i pijenja vode, a može ga izazvati i gutljaj tečnosti. Povraćanje se može ponoviti, donoseći kratkotrajno olakšanje. Moguće je razblažiti stolicu u kratkom vremenskom periodu, ponekad i jednom.
Sindrom gastroenteritisa praćena bolovima u trbuhu u predelu stomaka i pupka, povraćanjem i pojavom učestale stolice, prvo kašaste, a potom i vodenaste stolice. Ovisno o uzroku pojave, može se promijeniti boja stolice (zelenkasta kod salmoneloze, svijetlosmeđa kod ešerihioze, na primjer), kao i pojava sluzi i neprobavljenih ostataka hrane.
Sindrom enteritisa karakterizira pojava samo poremećaja stolice u vidu česte vodenaste stolice. Učestalost ovisi o vrsti patogena i stupnju njegove infektivne doze do određenog pacijenta.
Sindrom gastroenterokolitisa manifestuje se povraćanjem i čestim tečnim stolicama, bol u stomaku postaje raširen i gotovo konstantan, defekacija postaje bolna i ne donosi olakšanje, često sa krvlju i sluzi u stolici. Neki akti defekacije sa oskudnim sluzavim iscjetkom.
Sindrom enterokolitisa karakterizira samo jak bol duž cijelog perimetra abdomena, česta stolica pomiješana sa oskudnim iscjetkom.
Kolitis sindrom se manifestuje tučnjavama u donjem dijelu trbuha, uglavnom lijevo, akti defekacije su bolni, sadržaj je oskudan sa primjesom sluzi i krvi, lažni nagon na stolicu, nedostatak olakšanja na kraju defekacije.
Sindromi kao što su gastroenteritis, gastroenterokolitis i enterokolitis su karakteristični za salmonelozu, enterokolitis i kolitis - kod dizenterije ešerihioza je praćena razvojem gastroenteritisa, enteritis je vodeći sindrom kolere, gastritis i sindrom gastritisa, ali može biti i sindrom gastritisa. , virusne crijevne infekcije se češće javljaju u obliku gastroenteritisa.
Karakteristike akutne crijevne infekcije kod djece
Teži tok akutne crijevne infekcije,
brzi razvoj simptoma dehidracije,
veći udio virusnog oštećenja crijeva nego u starosnoj grupi odraslih.
Kada dođe do akutne crijevne infekcije, dijete brzo razvija dehidraciju i desalinizaciju tijela, što rezultira velikom smrtnošću; Osim toga, čak i oportunistički mikroorganizmi karakteriziraju sposobnost izazivanja teškog procesa u crijevima djece.
Komplikacije akutnih crijevnih infekcija
1) Dehidracija (dehidracija)– patološki gubitak vode i soli na neprirodan način (povraćanje, rijetka stolica). Postoje 4 stepena dehidracije kod odraslih:
- 1. stepen (kompenzovani) – gubitak telesne težine do 3% od prvobitne; 2. stepen (prelazni) – gubitak telesne težine 4-6% od prvobitne; 3. stepen (subkompenzirani) – 7-9% od originala; 4. stepen (dekompenzovani) – više od 10% gubitka telesne težine u odnosu na početnu.
Kod dece, stepen 3: 1 stepen (gubitak težine do 5% od prvobitne), 2 stepen (6-9%), 3 stepen (algidni) - više od 10% gubitka telesne težine u odnosu na original.
Osim gubitka težine, zabrinutost zbog suhe kože i sluzokože, žeđi, smanjene elastičnosti kože i hemodinamskih poremećaja (povećan broj otkucaja srca, smanjenje krvnog tlaka). Žeđ se ne događa uvijek: ako postoji vrsta dehidracije s nedostatkom soli (to se događa češće s ponovljenim povraćanjem), onda žeđi možda i nema. Ako je prisutna dehidracija tipa nedostatka vode, onda je žeđ glavni simptom.
2) Jedna od manifestacija fulminantne dehidracije: dehidracijski šok sa mogućom smrću. Postoji jaka dehidracija i hemodinamski poremećaji (kritičan pad krvnog pritiska).
3) Infektivno-toksični šok: javlja se u pozadini visoke temperature, često na početku bolesti, a prati je visoka toksinemija (visoka koncentracija bakterijskih toksina u krvi), ozbiljni hemodinamski poremećaji i moguća smrt.
4) Pneumonija(upala pluća).
5) Akutno zatajenje bubrega.
Diferencijalna dijagnoza (neinfektivne "maske" crijevnih infekcija)
U fazi postavljanja preliminarne dijagnoze akutne crijevne infekcije, liječnik mora razlikovati crijevnu infekciju od drugih stanja i bolesti čiji simptomi mogu biti i povraćanje i dijareja (teška stolica). Važnu ulogu igra pravilno prikupljena anamneza (istorija bolesti), u kojoj je potrebno što detaljnije opisati simptome i vrijeme njihovog nastanka, težinu tegoba i njihovo trajanje.
Sindrom gastroenteritisa može pratiti trovanje gljivama, solima teških metala, te otrovima ribe i školjki. Za razliku od infektivne dijareje, kod navedenih trovanja neće biti ITS-a (infektivno-toksičnog sindroma) - ni groznice ni simptoma intoksikacije.
Sindrom enterokolitisa ili kolitisa (sa krvlju u stolici) javlja se kod UC (nespecifičnog ulceroznog kolitisa), crijevnih neoplazmi, Crohnove bolesti, divertikularne bolesti i dr. Svako od ovih stanja ima druge specifične simptome koji karakteriziraju bolest. Konkretno, kod Crohnove bolesti, proljev će biti kroničan, dugotrajan, grčeviti bolovi u trbuhu, gubitak težine, anemija. Kod UC - produžena slaba temperatura, produženi proljev sa krvlju, gubitak težine, bol u donjem lijevom dijelu abdomena i dr.
Liječnik najčešće mora razlikovati akutnu crijevnu infekciju od trovanja gljivama, ulceroznog kolitisa, akutnog upala slijepog crijeva, karcinoma rektuma, tromboze mezenteričnih žila i akutne opstrukcije crijeva.
Ako postoji jak bol u trbuhu, posebno kod djece, prvi korak treba biti posjeta hitnom hirurgu kako bi se isključila hirurška patologija.
Nije tajna da pojava čestih rijetke stolice za većinu ljudi nije razlog za posjet liječniku. Većina pokušava koristiti različite lijekove i metode za zaustavljanje proljeva i vraćanje narušenog zdravlja. Istovremeno, jednostavna (kako se čini na prvi pogled) crijevna infekcija može se pretvoriti u ozbiljan problem s dugotrajnim invaliditetom.
Simptomi koji zahtevaju da odmah posetite lekara:
1) rano djetinjstvo (do 3 godine) i predškolski uzrast djeteta;
2) starije osobe (preko 65 godina);
3) česta tečna stolica više od 5 puta dnevno kod odrasle osobe;
4) ponovljeno povraćanje;
5) visoka temperatura sa dijarejom i povraćanjem;
6) krv u stolici;
7) grčeviti bol u abdomenu bilo koje lokalizacije;
8) jaka slabost i žeđ;
9) prisustvo hroničnih pratećih bolesti.
Šta nikako ne treba raditi ako sumnjate na akutnu crijevnu infekciju:
Ako se pojavi česta rijetka stolica, praćena bolovima u trbuhu i povišenom temperaturom, tada:
1) Ne treba koristiti lekove protiv bolova. U slučaju skrivenih simptoma bilo koje kirurške patologije (kolecistitis, upala slijepog crijeva, opstrukcija crijeva i drugi), ublažavanje boli može zakomplicirati dijagnozu i odgoditi pružanje pravovremene specijalizirane skrbi.
2) Ne možete samostalno koristiti sredstva za fiksiranje (astringente) - kao što su immodium ili loperamid, lopedium i drugi. Kod akutne crijevne infekcije, najveći dio toksina patogena koncentriran je u crijevima, a upotreba takvih lijekova doprinosi njihovom nakupljanju, što će pogoršati stanje pacijenta. Tok crijevne infekcije će biti povoljan uz pravovremeno pražnjenje crijevnog sadržaja zajedno sa toksinima patogena.
3) Ne možete sami da pravite klistir, posebno sa toplom vodom.
4) Ne možete koristiti postupke grijanja na trbuhu (na primjer, jastučić za grijanje sa toplom vodom), što svakako pojačava upalni proces, što će pogoršati stanje pacijenta.
5) Ako imate simptome akutne crijevne infekcije i sumnjate na kiruršku patologiju, ne oklijevajte i pokušajte liječiti improviziranim sredstvima (narodnim, homeopatskim i drugim). Posljedice odlaganja traženja medicinske pomoći mogu biti vrlo ozbiljne.
Laboratorijska dijagnostika akutne crijevne infekcije
 Preliminarna dijagnoza se postavlja nakon kliničkog i epidemiološkog pregleda, koji uključuje kontakt sa pacijentom, moguće slučajeve crijevne infekcije u neposrednoj okolini, konzumaciju nekvalitetnih proizvoda, proizvoda bez tretmana vode i toplinske obrade, nepoštivanje pravila lične higijene. , kao i simptomi bolesti (nastanak bolesti, glavni simptomi karakteristični za određenu infekciju).
Preliminarna dijagnoza se postavlja nakon kliničkog i epidemiološkog pregleda, koji uključuje kontakt sa pacijentom, moguće slučajeve crijevne infekcije u neposrednoj okolini, konzumaciju nekvalitetnih proizvoda, proizvoda bez tretmana vode i toplinske obrade, nepoštivanje pravila lične higijene. , kao i simptomi bolesti (nastanak bolesti, glavni simptomi karakteristični za određenu infekciju).
Već u ovoj fazi moguća je nepogrešiva dijagnoza (na primjer, u slučaju izbijanja bolesti i prisutnosti sličnih pacijenata u klinici za infektivne bolesti, u prisustvu specifičnih simptoma - krv u stolici, lažni nagon na stolicu, temperaturu tokom dizenterije, na primjer; obilna vodenasta stolica bez mirisa i nečistoća, bez temperature - kod kolere), zbog čega se u nekim slučajevima, nakon prikupljanja svih materijala za laboratorijska ispitivanja, propisuje specifično liječenje već u fazi preliminarnog dijagnoza.
Iskusan liječnik, u prisustvu očiglednih simptoma, može posumnjati na određenu crijevnu infekciju i propisati adekvatan tretman.
Konačna dijagnoza se postavlja nakon laboratorijske potvrde:
1) Bakteriološke metode (sadni materijal za istraživanje na posebnim podlogama i uzgoj kolonija bakterija). Materijali mogu biti izmet, povraćanje, ispiranje želuca, ostaci hrane, uzorci vode. Preliminarna setva i rezultat se mogu izdati 2-3.
2) Serološke metode (detekcija specifičnih antitela u krvi) ELISA, RNGA - upareni krvni serumi se obavezno uzimaju u razmaku od 10-14 dana.
3) PCR dijagnostika u biološkim tečnostima (npr. salmonela L-forme). Rezultat se objavljuje istog dana.
Instrumentalne dijagnostičke metode: sigmoidoskopija, kolonoskopija, irigoskopija.
Liječenje akutne crijevne infekcije
1. Organizacione i rutinske mjere. Sva mala djeca podliježu hospitalizaciji
starosti s bilo kojom težinom crijevne infekcije zbog rizika od brzog razvoja sindroma dehidracije. Odrasli se hospitalizuju zbog umjerenih i težih oblika akutne crijevne infekcije, kao i kada je nemoguće izolirati bolesnika (život u malim porodicama sa zajedničkim toaletom, spavaonicama, zatvorenim organizovanim ustanovama - sirotišta i sl.). Za cijelo vrijeme povišene temperature, mirovanje u krevetu, zatim polukrevet dok ne prestane rijetka stolica.
Dijetoterapija (tabela br. 4 prema Pevzderu). U akutnom periodu bolesti - ljigave supe, slabe mesne čorbe, pire nemasno meso, kuhana posna riba, kajgana, žitarice, bijeli stari kruh i krekeri, suhi nepojedeni kolačići, pečene jabuke bez kore.
Isključeno: mlijeko, začini, začini, dimljeno meso, konzervirana hrana, bijeli luk, zeleni luk, rotkvice, alkohol. Prebacuju se na opšti sto pažljivo i postepeno tokom 3-4 nedelje. Proizvodi kao što su mlijeko i vatrostalne masti slabo se probavljaju još 3 mjeseca.
2. Liječenje akutne crijevne infekcije lijekovima.
1) Rehidraciona terapija(nadoknađivanje gubitka tečnosti i detoksikacija organizma). Provodi se za svaku akutnu crijevnu infekciju u 2 faze: 1) otklanjanje simptoma dehidracije u ovom trenutku, 2) nadoknada tekućih gubitaka.
Tečnost možete uzimati oralno (režim pijenja u odsustvu povraćanja i nagona za to), kao i parenteralno (intravenske infuzije rastvora). Kako izračunati volumen oralne rehidracije kod kuće sa 1 stepenom dehidracije i ambulantnim tretmanom: to je 30 ml/kg tjelesne težine dnevno za odraslu osobu, a 30-50 ml/kg/dan za djecu. Tečnost je potrebno piti u malim porcijama svakih 5-10-15 minuta, toplu. To su otopine rehidrona, citroglukosolana, enterodeza. Intravenska rehidracija se provodi samo u bolničkim uvjetima pod strogom kontrolom pokazatelja metabolizma vode i soli.
2) Patogenetska i sindromska terapija.
- Lijekovi protiv dijareje: enterosorbenti (polifepam, bijeli ugalj, Filtrum, Lactofiltrum, Enterosgel i drugi), smecta, bactisubtil, Helac-Forte.
- Probiotici (linnex, acipol, acylak, bion3, bifidumbacterin forte, bifiform, bifistim i mnogi drugi),
- crijevni antiseptici (intetrix, enterol, entero-sediv, intestopan, enterofuril)
- Enzimi (pankreatin, kreon, ermital, mikrazim, mezim i drugi).
- Antibakterijski lijekovi iz grupe fluorokinolona samo na recept lekara!
- Probiotici (linnex, acipol, acylak, bion3, bifidumbacterin forte, bifiform, bifistim i mnogi drugi).
Kod prvih simptoma crijevne infekcije potrebno je provesti rehidracijsku terapiju, a kod prvih simptoma treba započeti i liječenje enterosorbentima. Crijevni antiseptici i antibakterijski agensi neće pomoći kod virusne infekcije, ali ih može propisati liječnik dok se ne potvrdi konačna dijagnoza ili kako bi se spriječila sekundarna bakterijska infekcija. Trećeg dana liječenja antibakterijskim sredstvima obavezno počnite uzimati probiotike za obnavljanje crijevne mikroflore.
Prognoza akutne crijevne infekcije
Ishodi mogu biti i povoljni (oporavak) i nepovoljni (formiranje kroničnih oblika, karijesa). U dobnoj skupini djece u 25% slučajeva ishod crijevne infekcije može biti formiranje patologije gastrointestinalnog trakta u vidu disfunkcije gušterače, poremećaja bilijarnog trakta, crijevne disbioze i funkcionalne dispepsije.
Prevencija akutne crijevne infekcije svodi se na sljedeće mjere:
1) poštovanje pravila lične higijene;
2) pije prokuvanu ili flaširanu vodu;
3) pranje povrća i voća pre upotrebe tekućom vodom, a za malu decu - prokuvanom vodom;
4) temeljnu termičku obradu potrebne hrane pre konzumiranja;
5) kratkotrajno skladištenje kvarljivih namirnica u frižideru;
6) ne gomilaju smeće;
7) prati čistoću doma i sanitarno održavanje toaleta i kupatila.
Lekar zarazne bolesti N. I. Bykova
Infekcija crijeva je pojam koji objedinjuje mnoge različite bolesti. Uzrok njihovog pojavljivanja su virusi i bakterije, kao i toksini koji nastaju tokom njihovih životnih procesa. Gotovo svaka osoba se barem jednom u životu suoči sa ovim problemom. Kako bi se izbjegle ovakve neugodne situacije, potrebno je razumjeti karakteristike bolesti, karakteristike infekcije i simptome koji se pojavljuju.
Crijevna infekcija kombinuje oko 30 bolesti. Razvijaju se pod utjecajem patogenih mikroorganizama. Prije svega, dolazi do oštećenja probavnog sistema.
Bez obzira na vrstu mikroorganizma koji je izazvao razvoj bolesti, crijevne infekcije počinju akutno i imaju opće simptome. Pojavljuju se znakovi opće intoksikacije tijela, kao i posebne manifestacije po kojima je moguće prepoznati uzročnika problema.
Crijevne infekcije pogađaju ljude svih uzrasta, uključujući i dojenčad. Postoji nekoliko različitih načina infekcije. U opasnosti su djeca, starije osobe i osobe koje boluju od hroničnih bolesti ili alkoholizma.
Glavni uzroci bolesti
Uzrok bolesti je ulazak patogenih mikroorganizama u organizam.. To se može dogoditi na nekoliko načina:
- Kontakt sa kontaminiranim izmetom glodara ili insekata na posuđu ili hrani.
- Kršenje standarda skladištenja hrane. Na jednoj polici frižidera ne možete čuvati sirovo meso ili ribu i voće koje neće biti termički obrađene pre konzumiranja.
- Nedovoljna termička obrada proizvoda. Većina patogene mikroflore umire kada se zagrije iznad 70 stepeni.
- Kršenje temperaturnih uslova za skladištenje hrane. To se posebno odnosi na slatkiše i kobasice, mliječne proizvode, kao i gotova jela. Na sobnoj temperaturi mikroorganizmi ulaze u fazu aktivne reprodukcije.
- Konzumacija proizvoda lošeg kvaliteta koji su kontaminirani mikroorganizmima.
- Pijenje kontaminirane vode.
U cilju prevencije infekcije, potrebno je pažljivo pratiti kvalitet vode za piće i hrane, kao i pridržavati se pravila čuvanja i pripreme hrane.
Ako niste sigurni u sigurnost hrane, najbolje je da je bacite. Čak i najmanji znaci kvarenja ukazuju na to da je cijeli proizvod kontaminiran i da je njegova potrošnja opasna po zdravlje.
Čemu bolest dovodi?
Prodire u ljudski organizam, bakterije negativno djeluju na sluznicu crijeva i želuca. Počinje upalni proces. Njegova lokalizacija dovodi do pojave sljedećih popratnih bolesti: 
- Enteritis je lezija tankog crijeva.
- Gastritis je upala različitih dijelova površine želuca.
- Kolitis je lezija zidova debelog crijeva.
- Enterokolitis - upala istovremeno zahvaća nekoliko dijelova crijeva.
- Gastroduodenitis je istovremeno oštećenje duodenuma i površine želuca.
Sve gore navedene bolesti promatraju se u akutnom obliku. Infekcija crijeva postaje provocirajući faktor.
Klasifikacija i patogeni
Klasifikacija crijevnih infekcija temelji se na vrsti mikroorganizma koji je uzrokovao bolest. Istaknite: 
- Bakterijski. Uzročnici su bakterije. Mogu biti patogeni ili oportunistički. Prvi uključuju mikroorganizme koji ne bi trebali biti sadržani u ljudskom tijelu. Kada se zaraze, odmah izazivaju razvoj upale. Oportunističke bakterije žive u tijelu svake osobe. Ali pod određenim uvjetima, oni se aktivno razmnožavaju, što izaziva upalni proces. Do prodiranja opasne mikroflore u organizam dolazi prilikom kršenja osnovne higijene, kao i konzumiranjem zaražene hrane i vode.
- Virusno. Do upale dolazi zbog aktivnosti virusa. Infekcija se javlja oralnim, kućnim ili kapljicama iz vazduha. Vjerojatnost pojave takve infekcije mnogo je veća od bakterijske. Osoba koja se oporavila od bolesti postaje i nosilac virusa. Opasan je za druge dvije do tri sedmice nakon oporavka.
- Protozoan. Prilično su rijetki. Do infekcije dolazi gutanjem prljave vode iz zaraženih vodenih tijela. Liječenje je prilično dugo i zahtijeva korištenje specijaliziranih lijekova.
Ovisno o vrsti bolesti, programi liječenja mogu se neznatno razlikovati. Zbog toga, Prije početka terapije neophodno je utvrditi patogen.
Uzročnici bakterijske infekcije
Nazivi i vrste crijevnih infekcija često potiču od imena patogena. Na osnovu učestalosti infekcije, listu bakterijskih bolesti prednjače: 
- Escherichiosis. Bolest je uzrokovana djelovanjem Escherichia coli. Dolazi do brzog oštećenja crijeva. Ovaj problem se najčešće javlja kod male djece.. Bakterije ne gube aktivnost nekoliko mjeseci.
- Dizenterija. Uzrok trovanja je vitalna aktivnost bakterija iz roda Shigella. Kako umiru, u ljudskom tijelu se proizvodi velika količina toksina. Dizenterija se prenosi kontaktom sa zaraženom osobom ili pijenjem kontaminirane vode ili hrane.
- Tifusna groznica. Mikroorganizmi ulaze u ljudski organizam sa vodom i hranom. Kako bolest napreduje, lezije u crijevima se povećavaju, stvaraju se čirevi i rupture zidova. Opasnost od bolesti je da njen period inkubacije može doseći dvije sedmice.
- Salmoneloze. Uzročnik je bakterija Salmonella. Do infekcije najčešće dolazi nakon konzumiranja nekvalitetnog mesa, putera, jaja ili mlijeka. Teško je to podnijeti u djetinjstvu. Može dovesti do ozbiljnih komplikacija kao što su oticanje mozga ili zatajenje bubrega.
- Kolera. Uzročnik je Vibrio cholerae. Tokom bolesti dolazi do teške dehidracije zbog neprekidnog proliva i povraćanja. Smrtni slučajevi su česti.
- Bruceloza. Trovanje brucelom dovodi do oštećenja ne samo gastrointestinalnog trakta, već i mišićno-koštanog, reproduktivnog i nervnog sistema. Najčešće se infekcija javlja nakon konzumiranja nekvalitetnih mliječnih proizvoda. Mikroorganizmi se ne prenose sa osobe na osobu.
- Helikobakterioza. Izloženost Helicobacter pylori dovodi do ozbiljnog oštećenja duodenuma i drugih dijelova probavnog sistema. Na zidovima sluzokože mogu se formirati čirevi.
- Botulizam. Ovu smrtonosnu bolest uzrokuje botulinum toksin. Mikroorganizmi se razmnožavaju u nedostatku kiseonika. Stoga domaća konzervirana hrana pripremljena uz kršenje tehnologije često postaje izvor zaraze.
- Staphylococcus. Uzrokuju ga istoimene bakterije iz grupe oportunističkih patogena. Sporo napredovanje bolesti često se brka sa prehladom. Nepravilno liječenje dovodi do komplikacija.
Patogeni bakterijskih crijevnih infekcija se brzo razmnožavaju u ljudskom tijelu. Ako se takve bolesti liječe pogrešno ili neblagovremeno, mogu se razviti ozbiljne komplikacije. Stoga, kod prvih simptoma treba potražiti pomoć ljekara.
Virusne infekcije
Virusna infekcija gastrointestinalnog trakta nije ništa manje opasna od bakterijske. Postoji nekoliko njegovih varijanti: 
- Enterovirusna. Promatrano u akutnom obliku. Prvenstveno su zahvaćeni mišićni i nervni sistem, srce.
- Enteralni hepatitis A i E. Do infekcije dolazi kada se pije voda lošeg kvaliteta, jede kontaminirani proizvodi ili koristi prljavo posuđe.
- Rotavirusni gastroenteritis. Ova bolest se još naziva i crijevna gripa. Do infekcije može doći kontaktom sa bolesnom osobom. Stoga, kada postoji blizak kontakt između velikog broja ljudi, na primjer u školi ili vrtiću, često dolazi do epidemije.
Liječenje takvih bolesti treba provoditi pod obaveznim nadzorom liječnika.. Zapamtite da samoliječenje može imati izuzetno negativan utjecaj na vaše zdravlje.
Protozoalne infekcije
Razlikuju se sljedeće vrste bolesti:  Amebijaza je infekcija amebama. Prvenstveno je zahvaćeno debelo crijevo. Uočava se razvoj apscesa u različitim unutrašnjim organima. Infekcija putem vode, hrane ili interakcije sa bolesnom osobom.
Amebijaza je infekcija amebama. Prvenstveno je zahvaćeno debelo crijevo. Uočava se razvoj apscesa u različitim unutrašnjim organima. Infekcija putem vode, hrane ili interakcije sa bolesnom osobom.
- Toksoplazmoza. Uzrokuje toksoplazma - mikroorganizmi koji žive u stanicama ljudskog ili životinjskog tijela.
- Giardiasis. Uzročnik je Giardia. Naseljavaju se u tankom crijevu ljudi. Bolest se razvija kao enteritis. Ako se ne liječi na vrijeme, protozoe se šire po cijelom tijelu..
- Balantidijaza. Uzrokuje vitalna aktivnost cilijatne balantidije. Prati razvoj ulceroznog kolitisa.
Prisustvo mikroorganizama u ljudskom tijelu može se otkriti analizom urina, izmeta ili povraćanja. Imunitet na takve bolesti nije razvijen.
Simptomi bolesti
Glavne manifestacije i simptomi akutnih crijevnih infekcija su slični. U početku bolest može biti asimptomatska. Ali češće se simptomi manifestiraju prilično oštro. Prvi koji se pojavljuju su: 
- Bol u abdomenu paroksizmalne prirode. Trajanje jednog napada može doseći četiri minute.
- Smanjen apetit.
- Dijareja. Ovaj simptom se mora zaustaviti što je prije moguće. Dugotrajna dijareja često uzrokuje tešku dehidraciju.
- Problemi sa spavanjem.
- Osip na koži.
- Napadi mučnine, povraćanja.
- Glasni strani zvukovi u abdomenu.
- Umor, pospanost.
- Povišena temperatura tokom akutne crijevne infekcije javlja se prilično često.
Ovisno o patogenu koji je pokrenuo bolest, identificira se i niz specifičnih simptoma. Sindrom crijevne infekcije manifestira se jednim od sljedećih problema:
- Sindrom gastritisa. Prati ga bol lokalizovan u stomaku, neprekidni napadi mučnine i povraćanja nakon svakog obroka.
- Gastroenterički sindrom. Neugodni osjećaji su koncentrirani u području pupka, pojavljuje se povraćanje, stolica poprima zelenkastu nijansu, a može sadržavati sluz ili nečistoće krvi.
- Enterični sindrom. Njegov glavni simptom je česta vodenasta stolica, koja nije praćena mučninom ili povraćanjem. Najčešće se ovaj tok bolesti opaža kod kolere.
- Enterokolitički sindrom. Karakterizira ga jak bol u trbuhu i čest nagon za defekacijom. Takvi simptomi su karakteristični za dizenteriju ili salmonelozu.
- Kolitički sindrom. Bolni osjećaji su lokalizirani u donjem dijelu trbuha. U stolici ima tragova sluzi i krvi. Mogu se pojaviti lažni nagoni za nuždu.
Bakterijska crijevna infekcija ima simptome dehidracije. Ovo je opasno stanje koje, ako se ne liječi, može biti fatalno.
Karakteristike toka bolesti u djetinjstvu
Crijevne infekcije u djetinjstvu su prilično česte. Tok bolesti je praćen živopisnim simptomima. Do infekcije najčešće dolazi kroz nekvalitetnu vodu za piće, hranu za dojenčad, prljavo voće i povrće.. U nekim slučajevima dijete se razboli nakon kontakta sa zaraženom osobom. Djeca najčešće pate od sljedećih bolesti: 
- Enterovirus.
- Salmoneloze.
- Rotavirusna infekcija.
- Dizenterija.
- Escherichiosis.
Prvi znaci crijevne infekcije: bol u trbuhu, povišena tjelesna temperatura i povraćanje. U stolici se nalaze tragovi sluzi i krvi. Dehidracija se manifestuje žeđu, smanjenim izlučivanjem mokraće i suvom sluznicom. Ako ostanete u ovom stanju duže vrijeme, javlja se slabost i pretjerana pospanost.
Ako bebina telesna temperatura poraste na 39 stepeni, odmah se obratite lekaru. Osim uzimanja lijekova, liječenje će uključivati i pridržavanje posebne dijete.
Do kojih komplikacija bolest može dovesti?
Ako je terapija započeta neblagovremeno ili je stupanj intoksikacije značajan, mogu se razviti komplikacije. Među njima su: 
- Infektivno-toksični šok. Pojavljuje se kratko vrijeme nakon infekcije. Njegov uzrok je povećana koncentracija toksičnih tvari u tijelu.
- Dehidracija. Javlja se zbog dugotrajne dijareje i povraćanja. Ako dehidracija dostigne kritičnu tačku, osoba može pasti u komu, nakon čega slijedi smrt. Znakovi problema uključuju: produženo izostanak mokrenja, suhe sluzokože, ubrzan rad srca, nizak krvni tlak i promjenu boje kože.
- Akutno zatajenje bubrega. Može se razviti pod uticajem toksina ili kao rezultat dehidracije.
- Upala pluća. Često se nalazi kod djece. Razvija se u pozadini djelomične dehidracije.
Ako crijevna infekcija dovede do takvih komplikacija, bit će potrebno dugotrajno složeno liječenje.
Šta ne raditi ako sumnjate na crijevnu infekciju
Često ljudi, sumnjajući na infekciju u crijevima, pokušavaju sami da se izbore s njom. Takvo samoliječenje ne može proći bez ostavljanja traga i često dovodi do komplikacija. Zapamtite nekoliko aktivnosti koje su zabranjene za ovu bolest: 
- Ublažite bol lijekovima protiv bolova. To će otežati postavljanje tačne dijagnoze i ispravan razvoj programa liječenja..
- Koristite sredstva za fiksiranje bez lekarskog recepta. Tokom akutne zarazne bolesti, toksini se nakupljaju u crijevima. Dijareja pomaže tijelu da se očisti. Uzimanje takvih lijekova u ovom trenutku će izazvati povećanje koncentracije toksina, što će pogoršati tok bolesti.
- Stavite tople obloge na stomak. Toplota pojačava upalu.
- Koristite narodne ili homeopatske lijekove. Takve tehnike su dopuštene samo kao dopuna konzervativnom liječenju nakon konsultacije s liječnikom.
Samo pravilno pravovremeno liječenje uz preliminarni ljekarski pregled može garantirati uspješan oporavak. Kašnjenje može ugroziti ne samo vaše zdravlje, već i život.
Ispravna dijagnoza
Da bi se precizno utvrdila dijagnoza i pripremio program liječenja, potrebne su sljedeće mjere: 
- Zbirka anamneze. Ljekar treba da intervjuiše žrtvu o pritužbama. Također je potrebno saznati događaje koji su prethodili pojavi simptoma. Zatim specijalist pregledava pacijenta i procjenjuje njegovo stanje.
- Poseban brzi test pomoći će u identifikaciji virusne infekcije.. Da bi se to izvršilo, test traka se umoči u stolicu osobe. Nakon 10 minuta, očitavanja se vrše. Ako je rezultat negativan, potrebno je testiranje na bakterijska oštećenja.
- Bakteriološko istraživanje omogućava vam da precizno odredite patogen. Provodi se uzgojem uzoraka stolice i povraćanja na povoljnoj podlozi. Nakon nekoliko dana formiraju se kolonije mikroorganizama.
- Na osnovu nalaza krvi radi se serološki test. Može se koristiti za otkrivanje prisustva antitijela na mikroorganizme u krvi.
Tako jednostavno i pristupačno tehnike omogućavaju identifikaciju patogena sa velikom preciznošću. Ako se pojave znaci komplikacija, liječnik će dodatno propisati instrumentalni pregled, na primjer, kolonoskopiju, irigoskopiju ili sigmoidoskopiju. Pomažu u određivanju stanja organa za varenje.
Osnovni principi lečenja
Ljudi se često pitaju može li crijevna infekcija proći sama od sebe. Stručnjaci na ovo daju jasan odgovor - ne. Bolest zahtijeva kompleksno liječenje. U suprotnom, postoji velika vjerovatnoća razvoja ozbiljnih komplikacija. Za svakog pacijenta sastavlja se individualna terapijska tabela. Principi lečenja su sledeći: 
- Usklađenost sa pastelnim režimom i određenom prehranom. Tokom egzacerbacije preporučuje se konzumiranje tečne hrane: supe od povrća, čorbe od nemasnog mesa, kaše. Dozvoljena je i kuvana riba, omleti na pari, pečene oguljene jabuke i kolačići bez pečenja. Strogo je zabranjeno konzumiranje mlijeka, dimljene i pržene hrane, konzervirane hrane, začina, crnog luka, bijelog luka i alkoholnih pića. Nije preporučljivo piti mlijeko naredna tri mjeseca nakon oporavka.
- Upotreba specijalizovanih lekova. Uključuje sljedeća područja:
- Liječenje je prvenstveno usmjereno na zaustavljanje aktivnosti patogenih mikroorganizama. U tu svrhu koriste se antibiotici i crijevni antiseptici. Najčešće se propisuju antibiotici grupe fluorokinolona.
- Istovremeno je potrebno uzimati lijekove za vraćanje normalne crijevne mikroflore. Tu spadaju probiotici: Linex, Hilak Forte, Acipol i drugi.
- Rehidracijska terapija pomaže u obnavljanju ravnoteže vode i soli. Uz dovoljan unos tekućine, koriste se intravenske infuzije određenih otopina.
- Očistiti tijelo od toksina moguće je uz pomoć sorbenata: Filtrum, Enterosgel, Smecta i drugi.
- Uzimanje enzimskih preparata: mezim, Creon, pankreatin pomaže u uspostavljanju normalne probave.
U posebno teškim slučajevima, žrtva će možda morati da bude hospitalizovana u medicinskoj ustanovi. Ako se otkrije bolest koja je opasna za druge, pacijent se izolira. Bolest se mora liječiti pod nadzorom specijalista. Ispravan režim liječenja se razvija nakon pouzdane identifikacije patogena.
Preventivne radnje
Kako biste smanjili vjerojatnost infekcije, morate se pridržavati sljedećih preporuka: 
- Uvek vodite dobru ličnu higijenu. Pokušajte da perete ruke što je češće moguće. Ako to nije moguće, koristite antiseptike. To mogu biti antibakterijske vlažne maramice ili poseban gel za ruke.
- Koristite samo flaširanu ili prokuhanu vodu. Nikada nemojte piti iz nepoznatih izvora, a još manje iz vodenih tijela.
- Sve povrće i voće dobro operite u tekućoj vodi pre jela. Ako planirate hraniti djecu, onda morate oprati voće u prokuhanoj vodi. Ne bi škodilo da ih opečete kipućom vodom.
- Jedite samo dobro kuvanu hranu. Ovo se posebno odnosi na meso i ribu.
- Pokvarljive namirnice moraju se čuvati u frižideru.
- Ne gomilajte smeće u svom domu. Može poslužiti kao povoljno okruženje za rast bakterija. Pokušajte da mokro čistite svoj dom što je češće moguće. Posebno obratite pažnju na sanitarno stanje kupatila i toaleta. Visoka vlažnost također potiče rast bakterija.
Pridržavanje ovih jednostavnih pravila pomoći će vam da zauvijek zaboravite na problem kako se riješiti crijevne infekcije. Uvijek vodite računa o svom zdravlju i proizvodima koje konzumirate.
Zapamtite da se kod prvih simptoma intoksikacije treba odmah obratiti liječniku. Samoliječenje u ovom slučaju je neprihvatljivo.
“Operite ruke prije jela” nije reklamni slogan ili prazna fraza, već životna norma. Ignorišući ga, jedući neoprano voće ili pokvarenu konzerviranu hranu, osoba se namjerno izlaže opasnosti od zaraze crijevnom infekcijom. Mučnina, povraćanje i dijareja su njegove najblaže manifestacije, u najgorem slučaju - višednevni "odmor" u bolnici ili smrt. Ovaj članak će vam reći kako se to manifestira crijevne infekcije kod odraslih, liječenje i znakovi. Biće dat spisak antibiotika i narodnih lekova za borbu protiv njega.
Prvo, trebali biste odlučiti šta mislite pod "crijevnom infekcijom". Uostalom, u stvari, ovo nije jedna zarazna bolest, već grupa. Imaju nekoliko zajedničkih stvari:
- Svi oni negativno utiču na probavni trakt.
- Infekcija se javlja putem infekcije, patogen ulazi putem hrane.
Trovanje hranom je blaga bolest; listu upotpunjuju botulizam, kolera i tifusna groznica, koji mogu dovesti do masovne smrti. Razlikuju se sljedeći infektivni agensi:
- virusi (poznati enterovirusi, rotavirusi);
- toksini (botulizam);
- bakterije koje uzrokuju koleru, salmonelozu i druge bolesti.
Hitno pitanje koje treba razmotriti je kako se crijevna infekcija manifestira kod odraslih. Prvi period je asimptomatski, nakon ulaska patogena počinje period inkubacije koji traje od 4 sata do 2 dana.
Sljedeći simptomi crijevne infekcije kod odraslih (bez temperature) mogu se uočiti:

Simptomi crijevne infekcije kod odraslih s povišenom temperaturom su isti, samo je proces teži. To je zbog činjenice da povišena temperatura ukazuje na upalne procese koji prate tok bolesti. Još jedna neugodna posljedica koja se javlja kod crijevne infekcije je djelomična ili potpuna dehidracija. Najčešće se to događa uz povraćanje ili česte, rijetke stolice. Dehidracija dovodi do zatajenja bubrega, drugih komplikacija, pa čak i šoka. Sve zavisi od starosti i zdravstvenog stanja. Zdravi odrasli muškarci i žene manje su podložni dehidraciji od mlađe generacije ili starijih ljudi.
Liječenje akutnih crijevnih infekcija kod odraslih
Gore navedeni simptomi crijevne infekcije manifestiraju se različito u svakom konkretnom slučaju. Kod nekih je sve blago, praćeno samo mučninom. U drugim slučajevima, u težim slučajevima, postoji kombinacija nekoliko simptoma koji ukazuju na prisutnost akutne crijevne infekcije. Liječenje odraslih, kao i djece, mora započeti odmah, bez odlaganja.
U prvoj fazi potrebna je tačna dijagnoza, jer se isti simptomi nalaze i kod niza drugih bolesti:
- trovanja neprehrambenim proizvodima - bojama, hemikalijama, lijekovima;
- akutni apendicitis (mučnina, groznica, bol u trbuhu);
- upala pluća;
- ektopična trudnoća (akutni bol, krv u izmetu).

Samostalno postavljanje dijagnoze prepuno je zdravstvenih rizika. Najbolji način da saznate je da se konsultujete sa lekarom, na primer, terapeutom, ili još bolje, specijalistom za zarazne bolesti. Također se preporučuje provođenje niza testova kako bi se otkrio pravi uzrok bolesti. Ako se vaše stanje naglo pogorša, morate pozvati hitnu medicinsku pomoć. Ako bolest nesmetano napreduje, utvrđuje se njen uzrok, prepisuju se tablete i može se započeti liječenje. Trebao bi uključivati sljedeće komponente:
- Borba protiv klica.
- Borba protiv otrova koje oslobađaju mikrobi.
- Sprečavanje dehidracije.
- Obnavljanje crijevne mikroflore.
- Dijeta.
Praćenje svih uputa lekara, uzimanje lekova, održavanje tečnosti i zdrava ishrana pomoći će vam da se brzo vratite na posao uz minimalne gubitke. 
Ova infekcija se popularno naziva crijevna gripa. Glavni uzrok bolesti su rotavirusi koji ulaze u želudac izvana. Bakterije moraju proći kroz želudac i doći do tankog crijeva. Zatim prodiru u zidove sluznice, što povećava motoričku aktivnost ovog organa.
Period inkubacije kod odraslih traje oko pet dana, u zavisnosti od stanja. Ali prvi uzroci počinju se pojavljivati mnogo ranije nego što bakterije uzrokuju iritaciju sluznice. ponekad lako prođu. Kada se liječite visokokvalitetnim lijekovima, nakon nekoliko dana možete započeti svoj normalan ritam života. U posebno teškim slučajevima, slučaj završava na bolničkom odjeljenju i vrlo dugim periodom oporavka.
Infekcija crijeva može se lako liječiti kod kuće i ne zahtijeva složene medicinske postupke; glavna stvar je integrirani pristup, uključujući zaustavljanje djelovanja mikroba i neutralizaciju postojećih toksina. U pogledu efikasnosti, vodeće pozicije zauzimaju:

Borba protiv toksina se odvija na različite načine, jer organizam nastoji i da ih se što brže riješi, pa dolazi do povraćanja i proljeva. Stručnjaci savjetuju ispiranje želuca (u nedostatku povraćanja), ispiranje crijeva, korištenjem običnog klistiranja, koji svi imaju kod kuće. Ravnoteža vode i soli se lako obnavlja upotrebom otopine rehidrona, potrebno je piti često, ali malo po malo. Obnavljanje mikroflore djelo je modernih, naširoko reklamiranih “Linexa”, “Lactobakterina”. Inače, prema ljekarima, laktobacili pozitivno djeluju na unutrašnje organe.

U ovom trenutku, kako doktori priznaju, ne postoje efikasni tretmani za infekciju rotavirusom. Stoga mnogi bolesni ljudi ne žure se obratiti liječniku i traže metode liječenja narodnim lijekovima kod odraslih. Možete koristiti prirodne apsorbente, uspostaviti ravnotežu vode uz pomoć biljnih čajeva, običnog kompota od sušenog voća i dijete.
Bolesnici s povišenom temperaturom ne bi se trebali oslanjati na vlastite snage i ljekovito bilje. U tom slučaju pomoć treba pružiti u potpunosti iu medicinskoj ustanovi. Isto se odnosi i na slučajeve kada počinje jako povraćanje i krv je prisutna u izmetu.
Antibiotici za crijevne infekcije kod odraslih lista najboljih
Doktori jednoglasno kažu da antibiotike za infekcije kod odraslih treba prepisivati samo specijalisti. O samoliječenju ne može biti govora, u mnogim zemljama se prodaju samo na recept. Ne može se odgovoriti ni na pitanje koji su antibiotici za crijevne infekcije efikasni kod odraslih. Svi imaju različit protok, lista antibiotika je prilično duga - Rifaximin, Bancomycin, Neomycin, Ramoplanin, Cefix, svi imaju širok spektar djelovanja.

Dijeta za rotavirusne crijevne infekcije kod odraslih
Često ukucajući u tražilicu frazu "popis antibiotika za crijevne infekcije kod odraslih", pacijent zaboravlja da je potreban samo integrirani pristup. Osim antibiotika, potrebno je provesti rehidraciju (obnavljanje ravnoteže vode). “Smecta” dobro pomaže, štiti probavni sistem i uklanja toksine. Moguće je koristiti antivirusne i enzimske lijekove.

Osim toga, dijeta kod odraslih uključena je kao jedna od obaveznih faza u potpunom liječenju rotavirusne infekcije. Medicinski specijalisti navode listu namirnica koje treba isključiti iz ishrane tokom lečenja:
- mliječni proizvodi;
- pržena;
- puno soli i bibera;
- voće (osim voćnih kompota bez šećera).
Dijeta treba da bude stroga, preporučuje se kaša kuvana na vodi, sa minimalnim sadržajem soli i bez ulja. Najbolja opcija je rižina kaša s vodom. Jer riža, kada se kuha, oslobađa sluz, koja obavija zidove probavnog trakta, sprječavajući unošenje bakterija i njihovo razmnožavanje.
Shvaćate li šta je crijevna infekcija kod odraslih, liječenje i znakovi nisu upitni? Razumijete li kako liječiti crijevne infekcije kod odraslih kod kuće? Ostavite svoje mišljenje ili povratnu informaciju za sve na forumu.
Manifestacija crevnog gripa
Crijevna gripa u tradicionalnoj medicini službeno se naziva gastroenteritis. Još uvijek pogađa hiljade ljudi. I djeca i odrasli mogu razviti crijevnu gripu, ali su joj djeca i stariji ljudi podložniji.
Uzročnik ove bolesti je virus koji može ući u organizam na više načina, ali najčešće se infekcija javlja putem pića i hrane, posebno pri konzumiranju nekvalitetnih mliječnih proizvoda. Znakovi ove crijevne infekcije često se ne otkrivaju odmah nakon infekcije.
Bez dijareje i drugih očiglednih manifestacija, latentni period razvoja crijevne gripe može trajati od nekoliko sati do nekoliko dana; to je period inkubacije.
Glavni znaci bolesti su bolovi u desnoj ili lijevoj strani, trbuhu i želucu, upalne manifestacije u crijevima, jednjaku i želucu.
Štoviše, razvoj bolesti često je praćen mučninom i povraćanjem kod djece bez temperature ili dijareje. U nekim slučajevima, gripa je ili praćena ili dovodi do ezofagitisa i gastroduodenitisa, kolitisa, enterokolitisa, gastritisa, pankreatitisa, holecistitisa, enterovirusnih i rotavirusnih infekcija, upala slijepog crijeva. Pacijent zaražen opasnim virusom može osjetiti porast temperature i primjetnu glavobolju. Ako temperatura tokom crevnog gripa poraste na kritične nivoe, odmah treba da uzmete antipiretik.
Opasnost od crijevne gripe je u tome što zbog učestalog povraćanja dolazi do osjetne dehidracije organizma, stoga liječenje treba započeti već kod prvih znakova bolesti. Uznapredovala crijevna gripa dovodi do neugodnih posljedica. Potrebno je obratiti se infektivnom odjelu radi dijagnostike i svih potrebnih studija.
Lijekovi i prehrana za crijevnu gripu
Za crijevnu gripu propisuju se posebni lijekovi i antibiotici - Hilak forte, Furagin, Furazolidon rehydron, Furadonin, Immodium, Enterofuril, Nifuroxazide. U velikoj meri pomaže i negazirana mineralna voda.
Prevencija bolesti je jednostavna - pažljivo pridržavanje pravila lične higijene. Operite ruke prije jela, nakon korištenja toaleta i prije pripreme hrane. Pažljivo proučite rok trajanja proizvoda koje koristite, jer hrana kojoj je istekao rok vrlo često služi kao poticaj za razvoj crijevne gripe.
Pri liječenju crijevne gripe koristi se posebna dijeta. Meso i mesne prerađevine isključeni su iz prehrane. Jaki crni čaj i sirevi su poželjni svaki dan. Osim citrusnog voća, dozvoljena je konzumacija rendanog voća i povrća.
Provjereni narodni lijek protiv gripe je močvarna ivica i korijen cijanoze. Kašiku osušenog krastavca prelijte čašom proključale vode, ostavite dva sata i filtrirajte. Infuzija se konzumira topla tri puta dnevno, pola čaše, pola sata prije jela. Nakon normalizacije stolice, uzmite izvarak korijena cijanoze. Sameljite korijenje, uzmite žlicu i zakuhajte čašom kipuće vode, malo prokuhajte na laganoj vatri, ohladite i filtrirajte. Popijte supenu kašiku odvarka pre spavanja.