मूत्राशय का ट्यूमर क्या है
मानव शरीर में मूत्राशय द्वारा निभाई गई भूमिका तरल अपशिष्ट उत्पादों (मूत्र) को जमा करने और फिर मांसपेशियों के सिकुड़ा कार्य की मदद से शरीर से निकालने की होती है, जो इसका मुख्य संरचनात्मक हिस्सा है।
मूत्राशय का ट्यूमर मूत्र पथ की सबसे आम ऑन्कोलॉजिकल बीमारी है और मूत्र प्रणाली के नियोप्लाज्म के सभी मामलों में 60% से अधिक और पूरे शरीर के ऑन्कोलॉजिकल विकृति के 2% से अधिक के लिए जिम्मेदार है।
मूत्राशय का ट्यूमर क्या है
मूत्राशय के ऊतकों में एक नियोप्लाज्म को कई प्रकारों द्वारा दर्शाया जा सकता है और मेटास्टेस के गठन के संदर्भ में अलग-अलग गतिविधि होती है। बीमारी के शिकार ज्यादातर 55 वर्ष से अधिक उम्र के लोग होते हैं, जो अक्सर पर्यावरण के प्रतिकूल क्षेत्रों में रहते हैं या खतरनाक उद्योगों में काम करते हैं। आंशिक रूप से, पर्यावरणीय स्थिति में नकारात्मक परिवर्तन, सामाजिक कारक और धूम्रपान एक ट्यूमर के निदान की आवृत्ति में वृद्धि के लिए जिम्मेदार हैं।
पुरुषों में मूत्राशय का ट्यूमर महिलाओं की तुलना में 6 गुना अधिक बार होता है, जो पुरुष शरीर की कुछ शारीरिक और शारीरिक विशेषताओं से जुड़ा होता है:
- आनुवंशिक प्रवृत्ति, 50 वर्षों के बाद बढ़ रही है;
- हार्मोनल विकार जो ट्यूमर के विकास को उत्तेजित करते हैं;
- प्रोस्टेट एडेनोमा का विकास।
ट्यूमर के दो सबसे आम प्रकार हैं:
- म्यूकोसा की सतह पर स्थित मूत्राशय का सौम्य ट्यूमर (अत्यधिक विभेदित);
- एक घातक ट्यूमर (खराब विभेदित) जो मांसपेशियों के ऊतकों को प्रभावित करता है।
पहले मामले में, ट्यूमर की वृद्धि मूत्राशय की गुहा की दिशा में होती है, जो श्लेष्म सतह के साथ पैर के रूप में एक संबंध बनाती है। एक नियम के रूप में, इस वृद्धि पैटर्न वाले ट्यूमर को एक्सोफाइटिक या पैपिलरी कहा जाता है।
दूसरे प्रकार को मेटास्टेस के तेजी से गठन के साथ ऊतक संरचना में गहन अंतर्वृद्धि की विशेषता है। इस प्रकार के ट्यूमर को एंडोफाइटिक या इनवेसिव कहा जाता है।

धूम्रपान मूत्राशय के कैंसर के प्रमुख जोखिम कारकों में से एक पाया गया है।
कारण
कार्सिनोजेनिक पदार्थ, शरीर में प्रवेश करते हुए, चयापचय के सभी चरणों से गुजरते हैं और आंशिक रूप से गुर्दे द्वारा उत्सर्जित होते हैं। यह वे हैं जो नियोप्लाज्म के विकास का मूल कारण हैं, क्योंकि वे मूत्राशय के श्लेष्म झिल्ली के सीधे संपर्क में हैं। कार्सिनोजेन्स के संपर्क में आने से कोशिकाओं के आनुवंशिक तंत्र का काम बाधित हो सकता है, जिससे इस अंग की कोशिकाओं के प्रजनन में हस्तक्षेप होता है और कैंसर कोशिकाओं के विकास को उत्तेजित करता है।
कार्सिनोजेनिक पदार्थ, विभिन्न रूपों में, जीवन भर किसी व्यक्ति को प्रभावित करते हैं।
मूत्राशय के कैंसर के विकास को भड़काने वाले मुख्य बाहरी कारण:
- प्लास्टिक, रबर और अन्य उत्पादों या पेंट और वार्निश उद्योगों के उत्पादन के दौरान उत्पन्न होने वाले वाष्पशील रसायनों के साथ दैनिक संपर्क;
- धूम्रपान;
- आयनकारी विकिरण के संपर्क में;
- वायरल रोग (मुख्य रूप से मानव पेपिलोमावायरस रोग, जिसमें अत्यधिक ऑन्कोजेनिक गुण होते हैं);
- प्रोस्टेट एडेनोमा में मूत्राशय का व्यवस्थित असामयिक या अधूरा खाली होना;
- मूत्राशय की पुरानी सूजन संबंधी बीमारियां।
प्रोस्टेट के साथ प्रोस्टेट ग्रंथि के आकार में वृद्धि मूत्राशय में स्थिर प्रक्रियाओं के विकास को उत्तेजित करती है और मांसपेशियों की परत की लोच को बाधित करती है। पूर्ण खाली करने की असंभवता मूत्राशय की दीवारों के विरूपण का कारण बनती है, वे खिंचाव करते हैं, एक "जलाशय" बनाते हैं, जहां मूत्र जमा होता है और श्लेष्म झिल्ली पर नकारात्मक प्रभाव बढ़ता है।
पुरानी सूजन संबंधी बीमारियां भी जोखिम कारक हैं, क्योंकि भड़काऊ प्रक्रियाओं के दौरान होने वाली ऊतक पुनर्जनन की प्रक्रिया, कार्सिनोजेन्स के प्रभाव में या आनुवंशिक विकारों के कारण, मेटाप्लासिया के चरित्र को प्राप्त कर सकती है, अर्थात संशोधित कोशिकाओं के साथ क्षतिग्रस्त कोशिकाओं का प्रतिस्थापन होगा। कोशिकाएं या कोशिकाएं जो इस अंग से संबंधित नहीं हैं। अक्सर इस प्रक्रिया को मूत्राशय की दीवारों के ल्यूकोप्लाकिया के रूप में वर्णित किया जाता है और यह पूर्व-कैंसर स्थितियों को संदर्भित करता है।
महत्वपूर्ण: 60 से अधिक आयु समूहों में मूत्राशय के ट्यूमर की घटनाओं में वृद्धि नकारात्मक कारकों के संपर्क की अवधि में वृद्धि के साथ-साथ शरीर में हार्मोनल परिवर्तन और प्रतिरक्षा प्रणाली की गतिविधि में कमी के कारण होती है।
डब्ल्यूएचओ वर्गीकरण
मूत्राशय के लगभग सभी पैथोलॉजिकल नियोप्लाज्म संक्रमणकालीन सेल कार्सिनोमा के विकास का परिणाम हैं। हालांकि, अन्य रूपों के विकास की संभावना है:
- त्वचा कोशिकाओं का कार्सिनोमा;
- ग्रंथियों का कैंसर (एडेनोकार्सिनोमा);
- अविभाजित ट्यूमर;
- लिंफोमा।
विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) द्वारा अनुमोदित वर्गीकरण मूत्राशय के कैंसर के ऊतकीय अध्ययन के परिणामों पर आधारित है और इसमें शामिल हैं:
उपकला के नियोप्लाज्म:
- कुछ प्रकार के पेपिलोमा (संक्रमणकालीन सेल और स्क्वैमस);
- संक्रमणकालीन सेल कार्सिनोमा;
- ऊतक मेटाप्लासिया के साथ संक्रमणकालीन सेल कार्सिनोमा का संयोजन;
- ग्रंथियों का कैंसर;
- अविभाजित कैंसर;
- त्वचा कोशिकाओं का कार्सिनोमा।
गैर-उपकला नियोप्लाज्म:
- अत्यधिक विभेदित नियोप्लाज्म (मूत्राशय का सौम्य ट्यूमर);
- खराब विभेदित नियोप्लाज्म (rhabdomyosarcoma)।
मेटास्टेटिक प्रसार के साथ नियोप्लाज्म:
- ग्रंथि मेटाप्लासिया;
- पॉलीपॉइड सिस्टिटिस;
- स्क्वैमस मेटाप्लासिया।
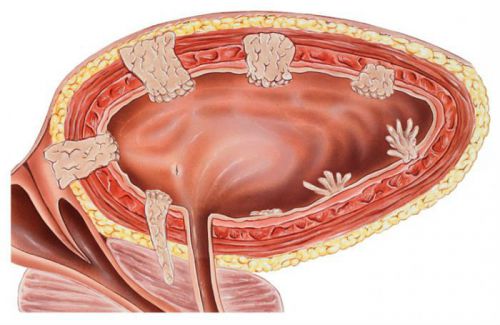
मूत्राशय पेपिलोमा सौम्य नियोप्लाज्म को संदर्भित करता है, लेकिन कुछ शर्तों के तहत यह एक घातक रूप में बदल सकता है।
व्यापक ट्यूमर फैलता है:
- कई सिस्टिक संरचनाएं;
- कूपिक सिस्टिटिस;
- छोटे कोप्लाकिया (कई सजीले टुकड़े के रूप में व्यापक नियोप्लाज्म)।
महत्वपूर्ण: एक गैर-उपकला प्रकृति के नियोप्लाज्म, विशेष रूप से घातक, काफी दुर्लभ हैं और मुख्य रूप से युवा लोगों में हैं। वे तेजी से विकास और मेटास्टेस के व्यापक प्रसार से प्रतिष्ठित हैं।
नियोप्लाज्म के लक्षण
संक्रमणकालीन कोशिका पेपिलोमा में पेपिलोमा के समान संरचना होती है जो त्वचा की सतह पर बनती है, यह बहुतायत से विली से ढकी होती है और मूत्राशय की गुहा में स्वतंत्र रूप से स्थित होती है। पैपिलोमा को रक्त वाहिकाओं के साथ प्रचुर मात्रा में आपूर्ति की जाती है और यह एक मोटे आधार के साथ श्लेष्म सतह से जुड़ा होता है। पैपिलोमा के आसपास का म्यूकोसा सूज और विकृत हो सकता है।
संक्रमणकालीन कोशिका कार्सिनोमा में पेपिलोमा के साथ कुछ समानताएं होती हैं, लेकिन इसके विपरीत, यह उपकला की निचली परतों से विकसित होती है, इसका आकार बड़ा होता है और आस-पास के ऊतकों में मजबूत परिगलित परिवर्तनों के साथ होता है।
महत्वपूर्ण: मूत्राशय के पेपिलोमा के साथ इसकी अभिव्यक्तियों की मजबूत समानता के कारण, संक्रमणकालीन सेल कार्सिनोमा का अंतिम निदान केवल एक हिस्टोलॉजिकल परीक्षा के साथ संभव है।
ग्लैंडुलर कैंसर में मुख्य रूप से घातक लक्षण होते हैं और यह ग्रंथियों के ऊतकों के मेटाप्लासिया का परिणाम होता है। निम्नलिखित प्रकार के ग्रंथि संबंधी कैंसर आमतौर पर प्रतिष्ठित होते हैं:
- मूल रूप से मूत्राशय की दीवार पर बनता है;
- मूत्र वाहिनी से विकसित;
- जो अन्य अंगों (प्रोस्टेट, गर्भाशय, मलाशय) के घातक नवोप्लाज्म के मेटास्टेस का परिणाम है।
अविभाजित कैंसर ट्यूमर के पिछले रूपों से काफी अलग है, क्योंकि इसमें एक ट्यूबरस संघनन की संरचना होती है, जो नेक्रोसिस और अल्सरेशन से प्रभावित ऊतक के क्षेत्रों से घिरा होता है। ट्यूमर की संरचना की हिस्टोलॉजिकल परीक्षा को कोशिकाओं की विषमता और अव्यवस्थित व्यवस्था, बड़ी संख्या में मेटाप्लास्टिक प्रक्रियाओं की उपस्थिति की विशेषता है।
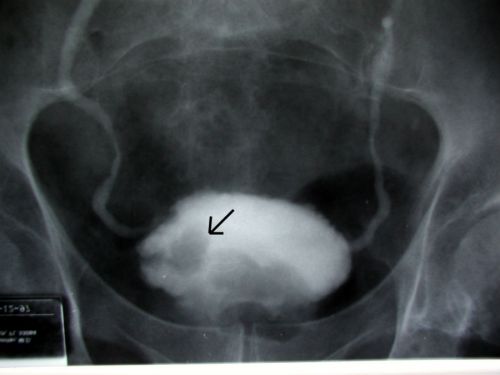
मूत्राशय कैंसर एक्स-रे
लक्षण
मूत्राशय के ट्यूमर का सबसे आम लक्षण अंतःस्रावी रक्तस्राव है, जो मूत्र में रक्त की उपस्थिति के साथ होता है। इसी तरह की घटना को हेमट्यूरिया कहा जाता है, और इसका ट्यूमर के आकार, प्रकार और विकास के चरण से कोई लेना-देना नहीं है। मुख्य भूमिका नियोप्लाज्म के स्थान और पेशाब के दौरान इसके उल्लंघन या विरूपण की संभावना द्वारा निभाई जाती है।
इस तथ्य के कारण कि ट्यूमर, एक नियम के रूप में, एक विकसित संवहनी प्रणाली है और एक अच्छी रक्त आपूर्ति है, मूत्राशय की गर्दन के क्षेत्र में स्थित होने के कारण, यह मांसपेशियों की परत के संकुचन के कारण एक व्यवस्थित दर्दनाक प्रभाव के अधीन है। , और, एक नियम के रूप में, रक्तस्राव के साथ है।
हेमट्यूरिया के साथ, मूत्राशय के ट्यूमर के अन्य लक्षण देखे जा सकते हैं:
- थके हुए रक्त के साथ मूत्राशय के मुंह के ओवरलैप या मूत्रमार्ग में ट्यूमर के स्थान के कारण मूत्र के बहिर्वाह में रुकावट;
- पेशाब करते समय दर्द;
- निचले पेट में लगातार दर्द, पीठ के निचले हिस्से या मलाशय तक विकिरण, पेशाब करते समय तीव्र रूप प्राप्त करना;
- गुर्दे की सूजन संबंधी बीमारियों का विकास, मूत्रवाहिनी के मुंह की विकृति और गुर्दे से मूत्र के बिगड़ा हुआ बहिर्वाह के कारण;
- परिगलन से प्रभावित ऊतक कणों की उपस्थिति के कारण मूत्र में तलछट और एक अनैच्छिक गंध की उपस्थिति।
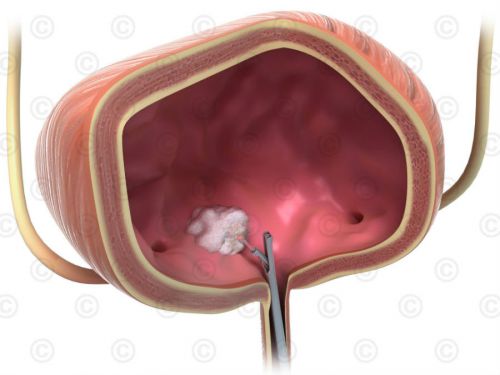
मूत्राशय त्रिकोण के क्षेत्र में मूत्राशय के ट्यूमर का स्थान
लोच के नुकसान और मूत्राशय की मात्रा में कमी से जुड़े डाइसुरेटिक संकेत आकार, स्थान, विकास के चरण और ट्यूमर के भेदभाव की डिग्री निर्धारित करते हैं।
जरूरी: मूत्राशय की पार्श्व या पूर्वकाल की दीवार पर स्थानीयकृत नियोप्लाज्म लंबे समय तक लक्षण पैदा नहीं कर सकते हैं, जिससे समय पर निदान मुश्किल हो जाता है।
निदान
ट्यूमर निदान मानक योजना का दूसरा चरण है, जिसमें लक्षण का पता लगाना, निदान और उपचार शामिल है। निदान का उद्देश्य है:
- एक नियोप्लाज्म की उपस्थिति की पुष्टि;
- ट्यूमर स्थानीयकरण का निर्धारण;
- ट्यूमर के ऊतकीय विशेषताओं का निर्धारण;
- प्रसार की डिग्री और मेटास्टेस की उपस्थिति का निर्धारण;
- गुर्दे की स्थिति का आकलन;
- सर्जरी के दौरान जोखिम की डिग्री का आकलन।
निदान के पहले चरणों में, मौजूदा लक्षणों का गहन विश्लेषण किया जाता है:
- उनकी अवधि का पता लगाएं;
- तीव्रता;
- सहवर्ती लक्षणों की उपस्थिति (भूख में कमी, वजन कम होना, कमजोरी)।
यदि कम से कम एक संकेत है जो नियोप्लाज्म की उपस्थिति के संदेह का कारण बनता है, तो विशेष अध्ययनों का एक सेट आयोजित करना आवश्यक है, जिसमें शामिल हैं:
- द्वैमासिक पैल्पेशन;
- मूत्र का प्रयोगशाला विश्लेषण;
- चुंबकीय अनुनाद इमेजिंग (एमआरआई);
- अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड);
- सिस्टोस्कोपी
महिलाओं में मूत्राशय के ट्यूमर का निदान करते समय और पुरुषों में मलाशय के माध्यम से योनि के माध्यम से द्विमासिक पैल्पेशन किया जाता है। यह विधि बल्कि सहायक है, क्योंकि इसका उपयोग मूत्राशय के शरीर पर स्थित एक बड़े ट्यूमर के आकार का अनुमान लगाने के लिए किया जा सकता है। वेसिकल त्रिकोण के क्षेत्र में स्थित छोटे आकार के ट्यूमर को पैल्पेशन द्वारा निर्धारित नहीं किया जा सकता है।
मूत्र की एक साइटोलॉजिकल परीक्षा से प्राप्त परिणाम भी निदान करने में निर्णायक नहीं होते हैं, क्योंकि सहवर्ती रोगों की उपस्थिति में गलत सकारात्मक परिणाम हो सकते हैं, उदाहरण के लिए, पुरानी सिस्टिटिस में।
एमआरआई एक अत्यधिक जानकारीपूर्ण निदान पद्धति है। इसका उपयोग यह निर्धारित करने के लिए किया जा सकता है:
- एक नियोप्लाज्म की उपस्थिति;
- वितरण की डिग्री;
- ऊतकों में प्रवेश की गहराई;
- आस-पास और दूर के अंगों और ऊतकों की स्थिति।
एमआरआई डायग्नोस्टिक्स के दौरान प्राप्त किसी भी अंग की त्रि-आयामी छवि, आपको इसकी संरचना में किसी भी बदलाव की पहचान करने की अनुमति देती है।
एमआरआई के विपरीत, अल्ट्रासाउंड भी काफी जानकारीपूर्ण और अधिक किफायती तरीका है। अल्ट्रासाउंड का उपयोग करके मूत्राशय में पाए गए नियोप्लाज्म का प्रतिशत 80% से अधिक है। निदान में त्रुटियों को खत्म करने के लिए, प्रक्रिया को अधिकतम भरने पर किया जाता है।
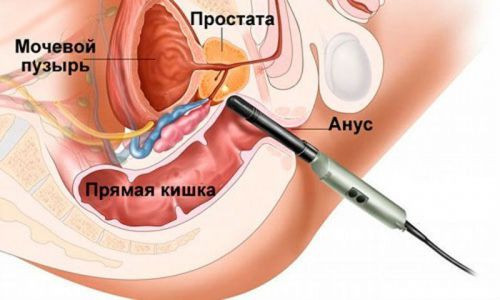
अल्ट्रासाउंड का उपयोग करके मूत्राशय की जांच करते समय, एक अनुप्रस्थ जांच का उपयोग करने की सलाह दी जाती है।
मूत्राशय और मूत्र प्रणाली के विकृति के निदान के लिए एक्स्ट्रेटरी यूरोग्राफी एक एक्स-रे विधि है। एक रेडियोपैक पदार्थ को रक्त में इंजेक्ट किया जाता है, और एक निश्चित समय के बाद, एक निश्चित समय अंतराल पर कई तस्वीरें ली जाती हैं। गुर्दे और मूत्र पथ में जमा होने वाले विपरीत एजेंट, पूरे मूत्र प्रणाली की स्थिति की अत्यधिक जानकारीपूर्ण तस्वीरें प्राप्त करना संभव बनाता है।
सिस्टोस्कोपी एक प्राथमिक निदान पद्धति है जो 98% सटीकता के साथ ट्यूमर का निदान करने की अनुमति देती है। मूत्राशय में मूत्रमार्ग के माध्यम से डाले गए फाइबर ऑप्टिक्स से लैस एक लचीले सिस्टोस्कोप का उपयोग करके परीक्षा की जाती है। यदि प्रारंभिक निदान की पुष्टि की जाती है, तो कुछ मामलों में, एक साथ सिस्टोस्कोपी के साथ, ऊतक को हिस्टोलॉजिकल परीक्षा के लिए लिया जाता है या ट्यूमर का एक ट्रांसयूरेथ्रल रिसेक्शन (टीयूआर) किया जाता है।
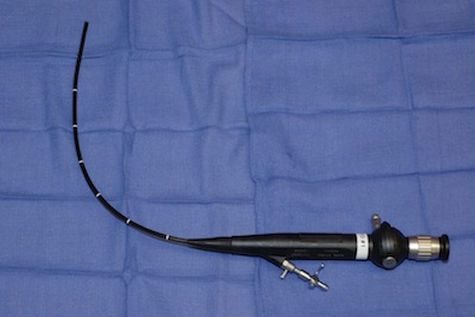
फाइबर ऑप्टिक सिस्टोस्कोप की मदद से डायग्नोस्टिक और सर्जिकल ऑपरेशन करना संभव है।
इलाज
मूत्राशय के ट्यूमर के उपचार में उपयोग की जाने वाली विधियाँ नियोप्लाज्म की प्रकृति (घातक, सौम्य रूप) और स्थान (आक्रामक या पैपिलरी प्रकार) पर निर्भर करती हैं। लगभग सभी मामलों में, सर्जिकल हस्तक्षेप होता है, जिसे निम्न प्रकारों में विभाजित किया जा सकता है:
- मूत्राशय के ट्यूमर का टीयूआर।
- प्रभावित ऊतक के एक टुकड़े को हटाने के लिए ओपन सर्जरी।
- एक गैर-आक्रामक ट्यूमर का इलेक्ट्रोकोएग्यूलेशन।
- कट्टरपंथी सिस्टेक्टोमी।
- कीमो-और विकिरण चिकित्सा।
मूत्राशय के एक सौम्य ट्यूमर का निदान करने के मामले में ट्रांसयूरेथ्रल शोधन किया जाता है। नियोप्लाज्म को आसन्न ऊतकों के साथ नेत्रहीन स्वस्थ सीमाओं तक हटा दिया जाता है। उसी समय, ऊतकीय परीक्षा के लिए ऊतकों को लिया जाता है।
महत्वपूर्ण: मूत्राशय के टीयूआर के दौरान, रोग की पुनरावृत्ति की संभावना 45% से अधिक होती है।
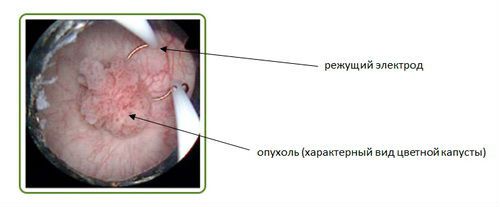
ट्यूमर के सौम्य रूप का निदान करने के मामले में इलेक्ट्रोकोएग्यूलेशन किया जाता है।
ट्यूमर के एक खराब विभेदित आक्रामक रूप का निदान करने के मामले में, मूत्र के बाहरी मोड़ के साथ मूत्राशय को हटाने या मलाशय के एक टुकड़े से तरल पदार्थ जमा करने के लिए एक कंटेनर के निर्माण का संकेत दिया जाता है। इस तथ्य के कारण कि ट्यूमर का इलाज करना काफी कठिन है, प्लास्टिक सर्जरी को आमतौर पर स्थगित कर दिया जाता है, जिससे पर्क्यूटेनियस यूरिनरी डायवर्सन मार्गों के निर्माण को प्राथमिकता दी जाती है।
यदि छवियों में ट्यूमर आस-पास के ऊतकों में विकसित हो गया है, तो उन्हें भी हटा दिया जाना चाहिए, इसके बाद कीमोथेरेपी का एक कोर्स किया जाना चाहिए। इस प्रकार, पुरुषों के मूत्राशय में ट्यूमर का उपचार अक्सर प्रोस्टेट ग्रंथि को हटाने के साथ-साथ मूत्रमार्ग और गर्भाशय की महिलाओं में होता है। कीमोथेरेपी और विकिरण चिकित्सा का एक कोर्स सर्जरी के पहले, बाद में और इसके बजाय, दवाओं के इंट्रावेसिकल या अंतःशिरा प्रशासन का उपयोग करके किया जा सकता है।
नैदानिक विधियों के बड़े चयन के बावजूद, मूत्राशय के ट्यूमर के उपचार में रोग का निदान शायद ही आशावादी कहा जा सकता है। यहां तक कि नियोप्लाज्म का जल्दी पता लगाने और समय पर उपचार के साथ, पुनरावृत्ति का जोखिम बहुत अधिक है। इसलिए, रोकथाम के उद्देश्य से, विशेष रूप से खतरनाक उद्योगों में काम करने वाले लोगों के लिए, मूत्र पथ की पुरानी सूजन संबंधी बीमारियों से पीड़ित और मूत्राशय के रसौली को हटाने के लिए सर्जरी कराने वाले लोगों के लिए नियमित परीक्षाओं से गुजरना आवश्यक है।