रक्तदान के बाद परिणाम। क्या संपूर्ण रक्त और रक्त घटकों का दान करना मेरे स्वास्थ्य के लिए सुरक्षित है?
प्रकाशन तिथि: 07/26/2013
प्रागैतिहासिक काल से, यह ज्ञात है कि रक्त की एक महत्वपूर्ण हानि मृत्यु की ओर ले जाती है। जीवन बचाने की खातिर संतुलन बहाल करने की इच्छा काफी तार्किक लगती है। हालांकि, प्राचीन काल में मानव शरीर क्रिया विज्ञान की समझ की कमी ने आदिम चिकित्सकों के गलत कार्यों को जन्म दिया। उत्तरार्द्ध ने एक ऐसे व्यक्ति की पेशकश की जिसने नुकसान को बहाल करने के लिए एक जानवर का खून पीने के लिए बहुत अधिक रक्त खो दिया था।
हमारे बहुत करीब के युग में, अर्थात् 17वीं शताब्दी में, एक जानवर से एक व्यक्ति को रक्त चढ़ाने का प्रयास किया गया था। हालाँकि, इस तरह के प्रयासों से पूर्वजों की तुलना में और भी अधिक नाटकीय परिणाम प्राप्त हुए। यदि खोए हुए रक्त की मात्रा महत्वपूर्ण नहीं थी और व्यक्ति ने अपने उपचार के लिए किसी जानवर का खून पिया, तब भी उसके पास जीवित रहने का मौका था। जबकि एक जानवर के खून को नस में डालने के साथ ही मरीज की मौत के साथ उपचार सत्र समाप्त हो गया।
केवल रूस में 18 वीं शताब्दी के मध्य में, प्रोफेसर अलेक्सी मतवेयेविच फिलोमाफिट्स्की ने "रक्त आधान पर ग्रंथ" प्रकाशित किया। हालांकि, उस समय ब्लड ग्रुप के बारे में कुछ भी नहीं पता था। इसलिए, प्रथम विश्व युद्ध की शुरुआत से ही रक्त आधान की प्रथा हर जगह शुरू की जाने लगी। रक्तदान के नुकसान को "साबित" करने वाले पहले मिथकों की उपस्थिति उसी अवधि से संबंधित है।
आज, दान (लैटिन शब्द डोनरे से - जिसका अर्थ है "देना") प्राप्तकर्ता के पक्ष में एक दाता द्वारा रक्त का स्वैच्छिक, सचेत दान है (जो प्राप्त करता है, प्राप्त करता है)। इस मामले में, संपूर्ण रक्त या उसके घटकों का दान किया जा सकता है। रक्तदान करने से ठीक पहले दाता का रक्त परीक्षण सहित एक चिकित्सीय परीक्षण किया जाता है।
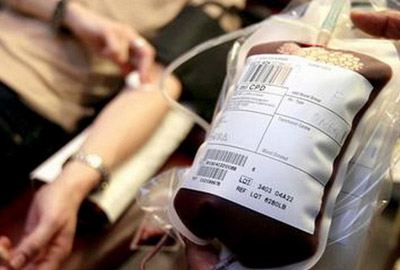
दान किए गए रक्त का उद्देश्य क्या है (प्राप्तकर्ता के लिए लाभ)
हम व्यक्तिगत मामलों की सूची देंगे जिसमें प्राप्तकर्ता के लिए दान का लाभ न केवल स्पष्ट है, बल्कि अक्सर जीवन बचाने का एकमात्र तरीका है। रक्त आधान, जो, जैसा कि आप जानते हैं, केवल दाताओं की सद्भावना के लिए संभव है, का उपयोग निम्नलिखित स्थितियों में किया जाता है:
- आघात, दुर्घटना, सर्जरी आदि के कारण महत्वपूर्ण रक्त की हानि।
- खून बह रहा है जिसे रोका नहीं जा सकता
- गंभीर जलन
- पुरुलेंट-सेप्टिक रोग
- रक्ताल्पता
- रुधिर संबंधी रोग
- गंभीर विषाक्तता
- मुश्किल डिलीवरी।
रक्तदान के खतरों के बारे में मिथक
दान के बारे में विभिन्न भ्रांतियों और मिथकों के उभरने के कारणों का पता लगाने की कोशिश किए बिना, हम यह पता लगाने की कोशिश करेंगे कि क्या वास्तव में दान का नुकसान होता है। आपने अक्सर सुना होगा कि रक्तदान के दौरान डोनर को संक्रमण का खतरा रहता है। हमारी राय में, केवल वे ही ऐसा कह सकते हैं जिन्होंने कभी स्वयं रक्तदान नहीं किया है और रक्ताधान स्टेशन पर नहीं हैं। तथ्य यह है कि रक्त नमूना प्रणाली डिस्पोजेबल है, भली भांति बंद करके पैक की जाती है और उपयोग से ठीक पहले एक दाता की उपस्थिति में खोली जाती है।
कभी-कभी "विशेषज्ञ" जिन्होंने कभी रक्तदान नहीं किया है, कहते हैं कि रक्तदान प्रक्रिया में ही बहुत समय लगता है। वास्तव में, रक्तदान करने से पहले एक चिकित्सा जांच से गुजरने में अधिक समय लगता है, और यह प्रक्रिया केवल कुछ ही मिनटों तक चलती है। इस मामले में, पूरे रक्त को सिस्टम में 5-8, कभी-कभी 15 मिनट में पंप किया जाता है। रक्त के घटकों में थोड़ा अधिक समय लगता है, क्योंकि शेष, अलग होने के बाद, दाता को वापस कर दिए जाते हैं।
रक्त के नमूने की प्रक्रिया यहाँ देखी जा सकती है:
कुछ लोग यह भी मानते हैं कि नियमित रूप से दान करना व्यसनी है, वे कहते हैं कि शरीर को अधिक मात्रा में रक्त का उत्पादन करने की आदत हो जाती है, और यह अस्वस्थ है। यह एक आम गलत धारणा है जिसका वास्तविकता से कोई लेना-देना नहीं है। निर्भरता उत्पन्न नहीं होती है, अतिरिक्त रक्त का उत्पादन नहीं होता है, लेकिन दाता का शरीर "निरंतर मुकाबला तत्परता" में होता है और रक्त की हानि के मामले में, दाता इसे बहुत आसानी से सहन करता है।
दाता के लिए रक्तदान के परिणाम
और, सभी कल्पनाओं और अनुमानों के खंडन के बावजूद, बहुत से लोग गंभीरता से पूछते हैं कि क्या रक्त दाता होना हानिकारक है। खैर, अपने लिए जज करें। दान एक स्वस्थ जीवन शैली में योगदान देता है, क्योंकि दाता के लिए विशेष आवश्यकताएं होती हैं। एक दाता जो नियमित रूप से रक्तदान करता है उसकी भी नियमित रूप से नि:शुल्क चिकित्सा जांच की जाती है। मानदंड से किसी भी विचलन की तुरंत पहचान की जाएगी और उपचार किया जाएगा।
नियमित रूप से रक्तदान करने से आयरन की मात्रा को नियंत्रित करने में मदद मिलती है, जिसकी रक्त में अधिकता शरीर के लिए अच्छी नहीं होती है। इसके अलावा, नियमित रूप से रक्तदान करके, दाता शरीर के कायाकल्प का "कार्यक्रम शुरू करता है"। पुरुषों को हृदय रोगों से पीड़ित होने की संभावना कम होती है, महिलाएं रजोनिवृत्ति की शुरुआत को कई वर्षों तक टाल देती हैं।
नियमित रूप से नवीनीकृत रक्त के कारण, दाताओं के पास प्रतिरक्षा प्रणाली, यकृत, अग्न्याशय और पाचन तंत्र की अधिक स्थिर कार्यप्रणाली होती है। दाताओं, आंकड़ों के अनुसार, अपने साथी नागरिकों की तुलना में औसतन कई वर्षों तक जीवित रहते हैं। यह स्वास्थ्य की स्थिति की निरंतर निगरानी के अलावा, भावनात्मक घटक के कारण भी है। बहुत से लोग पहले से ही समझते हैं कि उपहार प्राप्त करने की तुलना में देना कहीं अधिक सुखद है। रक्त देने का अर्थ अक्सर जीवन देना होता है।
रक्तदान पर प्रतिबंध
दाता होना एक सम्मान की बात है, लेकिन इस व्यवसाय में प्रतिबंधों की एक गंभीर सूची है। और बिल्कुल नहीं क्योंकि दान स्वयं दाता के लिए हानिकारक है। ऐसी परिस्थितियाँ हैं जिनमें दान किया गया रक्त प्राप्तकर्ता के लिए हानिकारक और यहाँ तक कि खतरनाक भी हो सकता है। चूंकि ये परिस्थितियां असंख्य हैं, हम इन्हें केवल सामान्य शब्दों में ही रेखांकित करेंगे, अधिक विस्तृत जानकारी रक्त आधान स्टेशन पर कॉल करके प्राप्त की जा सकती है।
संक्षेप में, प्रतिबंध इस प्रकार हैं: आयु - कम से कम 18 वर्ष; स्थानीय पंजीकरण; दाता के शरीर का वजन 50 किलो से अधिक होना चाहिए; आपको यह सुनिश्चित करने की आवश्यकता है कि दाता बीमार नहीं है और उसे कभी कोई बीमारी नहीं हुई है (सूची प्रभावशाली है, इसलिए विवरण रक्त आधान स्टेशन पर हैं)।
इसके अलावा, बीमारियों, चिकित्सीय प्रक्रियाओं, सर्जिकल ऑपरेशन, कुछ रोगियों के साथ संपर्क की एक सूची है, जो दान पर अस्थायी प्रतिबंध लगाता है। और महिलाओं के लिए एक और अतिरिक्त सूची (नारीवादी, कृपया तनाव न करें: यह महिलाओं के अधिकारों का उल्लंघन नहीं है)।
रक्तदान के दिन और एक दिन पहले, दाता को तला हुआ, स्मोक्ड, मसालेदार और केवल वसायुक्त भोजन खाने की सलाह नहीं दी जाती है; आपको डेयरी उत्पादों, अंडे और मक्खन से बचना चाहिए। आप क्रमशः कम से कम 2-3 दिन पहले शराब और ड्रग्स नहीं ले सकते। खाली पेट रक्तदान करने की दृढ़ता से अनुशंसा नहीं की जाती है, लेकिन नाश्ता दुबला होना चाहिए।
स्टेशन पर रक्तदान करने से ठीक पहले डोनर को बिस्कुट के साथ मीठी चाय पिलाई जाती है। प्रक्रिया के बाद, आपको हार्दिक दोपहर का भोजन करना चाहिए (एक नियम के रूप में, मुफ्त भोजन के लिए एक कूपन जारी किया जाता है) और इस दिन शारीरिक और अन्य गतिविधियों को छोड़ देना चाहिए। बाकी दिन आराम करने के लिए सबसे अच्छा है, खासकर जब से यह कानून द्वारा प्रदान किया गया है।
रक्तदान बन गया हैआधुनिक समय में अब कोई नवीनता नहीं है, और इसलिए चिकित्सा में इस क्षेत्र के विकास पर अधिक से अधिक ध्यान दिया जाता है। बहुत कम लोग होते हैं जो किसी और की जान के लिए अपना खून कुर्बान करने को तैयार होते हैं, लेकिन फिर भी ऐसे लोग होते हैं। लेकिन, रक्त कोई साधारण मामला नहीं है, यह बहुत महत्वपूर्ण है कि यह कुछ आवश्यकताओं को पूरा करता है। यदि किसी व्यक्ति को गंभीर रोग नहीं हैं, तो वह अच्छी तरह से दाता बन सकता है। बेशक, इस विषय के बारे में बहुत से लोगों के मन में एक सवाल है " रक्तदान के दुष्परिणाम”, लेकिन यदि आप शुरू में बीमार नहीं थे, रक्त की दृष्टि से घबराने का डर नहीं है, और आपको अनुभवी चिकित्सा विशेषज्ञों द्वारा सेवा दी जाती है, तो किसी भी खतरे का कोई सवाल ही नहीं हो सकता। पहला कदम अपने स्वास्थ्य की वर्तमान स्थिति को स्थापित करने के लिए डॉक्टर के साथ हर चीज पर चर्चा करना है, यह निर्धारित करना है कि कौन सी बीमारियां आपके रक्त को प्रभावित कर सकती हैं, और असुरक्षा, भय और चिंता की भावनाओं से कैसे निपटें, न केवल आपकी बाद की स्थिति के बारे में, बल्कि इसके बारे में भी उस व्यक्ति की स्थिति जिसे प्रदान किया जाएगा रक्त आधान में मदद.
रक्तदान की शर्तों पर विचार करें:
- होना आवश्यक है उस क्षेत्र में पंजीकरणजहां रक्तदान होता है। इसकी अनुपस्थिति में, एक भी विशेषज्ञ जोखिम नहीं लेगा और किसी अजनबी से रक्त स्वीकार नहीं करेगा, भले ही वह पूरी तरह से स्वस्थ होने और दाता बनने के लिए तैयार होने का दावा करे।
- उन घटकों, खाद्य उत्पादों की सूची बनाना आवश्यक है, जिनसे दाता को एलर्जी है।
— पिछले रोगों की सूचीऔर पूरी अवधि के लिए संचालन।
- दाता की उम्र और वजन का संकेत दिया जाना चाहिए। वैसे, दाता का वजन कम से कम 50 किलो होना चाहिए, क्योंकि यह आंकड़ा दाता के स्वास्थ्य को इंगित करता है और एक निश्चित मात्रा में रक्त की हानि के विनाशकारी परिणाम नहीं होंगे।
- दान करने की सहमति और पुष्टि कि व्यक्ति सभी नियमों से परिचित है।
रक्तदान के परिणाम, कभी-कभी बहुत, बहुत महत्वपूर्ण हो सकता है। यदि कोई व्यक्ति कभी एचआईवी से पीड़ित था, उसे सिफलिस, कार्डियोस्क्लेरोसिस, वातस्फीति और अन्य गंभीर बीमारियां थीं, तो एक खतरा है कि यह सब रोगी को रक्त के साथ प्रेषित किया जाएगा। अब संभावित वसूली का सवाल नहीं होगा, क्योंकि आप किसी ऐसे व्यक्ति की मौत के अपराधी बन सकते हैं जिसे बचाया जा सकता था, लेकिन आपका खून उपयोग के लिए तैयार नहीं था। क्लीनिक में जहां रोगियों को प्राप्त करने के लिए स्वच्छता और नियमों का उल्लंघन कियारक्त विषाक्तता होने की संभावना हमेशा बनी रहती है। खासकर अगर एक सिरिंज का इस्तेमाल दो या तीन बार किया जाए।
वे बहुत सारा खून देते हैं, लेकिन यह अभी भी पर्याप्त नहीं है। हर बार किसी व्यक्ति के डर से और आधान के लिए रक्त लेने वाले डॉक्टरों के अविश्वास के कारण यह आंकड़ा कम हो जाता है। मानव दाता के लिए सबसे महत्वपूर्ण परिणाम है लाल रक्त कोशिकाओं में कमी हैऔर फलस्वरूप हीमोग्लोबिन के स्तर में कमी आती है। इसलिए, सब कुछ एक शांत मोड में आगे बढ़ने के लिए और एक व्यक्ति को भविष्य की भलाई के बारे में चिंता न करने के लिए, उसे अधिक कैल्शियम लेना चाहिए, ताजी सब्जियां और फल खाने चाहिए, साथ ही अतिरिक्त विटामिन और खनिज भी।
सहायक प्रजनन तकनीकों की बढ़ती लोकप्रियता के साथ, उन महिलाओं की संख्या बढ़ रही है जो एक अंडाणु दाता बनना चाहती हैं।
लेकिन उनमें से कुछ नकारात्मक स्वास्थ्य परिणामों से डरते हैं। आखिरकार, यह ज्ञात है कि मादा रोगाणु कोशिकाएं बाहरी वातावरण में नहीं जाती हैं।
यानी इनवेसिव प्रक्रिया के जरिए उन्हें सीधे अंडाशय से लेना होता है। और इससे पहले, महिला को सुपरवुलेशन की हार्मोनल उत्तेजना होगी। आइए बात करते हैं कि यह कितना खतरनाक है।
इसके 2 मुख्य कारण हैं:
- अन्य लोगों को माता-पिता बनने में मदद करने की इच्छा।
- भौतिक हित। दान किए गए प्रत्येक अंडे के लिए, दाता को एक निश्चित मौद्रिक इनाम मिलता है।
AltraVita क्लिनिक आपके रोगाणु कोशिकाओं को दान करके कार्यक्रम में भाग लेने का अवसर प्रदान करता है।
सेल डोनेशन कैसे किया जाता है?
Oocyte दान एक नियमित प्रक्रिया है जो एक महिला के स्वास्थ्य के लिए सुरक्षित है।
अंडा दान में निम्नलिखित चरण शामिल हैं:
- दाता चयन. एक महिला प्रजनन केंद्र में आती है और दाता बनने की अपनी इच्छा की घोषणा करती है। यदि वह सभी मानदंडों (उम्र, बुरी आदतों की कमी, आदि) को पूरा करती है, तो वह एक चिकित्सा परीक्षा से गुजर सकती है। यह क्लिनिक की कीमत पर किया जाता है। एक महिला को गर्भाशय और उपांगों का अल्ट्रासाउंड दिखाया जाता है। एक संभावित दाता कई प्रयोगशाला परीक्षण पास करता है - हार्मोन, संक्रमण, सामान्य नैदानिक अध्ययन के लिए। यदि उम्मीदवार सभी आवश्यकताओं को पूरा करता है, तो उसे कार्यक्रम में प्रवेश दिया जाता है।
- ओव्यूलेशन की उत्तेजना. एक महिला में एक मासिक धर्म के दौरान, अंडाशय में केवल एक अंडा परिपक्व होता है। लेकिन यह दान के लिए पर्याप्त नहीं है। इसलिए, रोगी को ओव्यूलेशन को प्रोत्साहित करने के लिए विशेष दवाएं निर्धारित की जाती हैं। नतीजतन, एक चक्र के दौरान उसके अंदर 10-20 या अधिक रोम परिपक्व हो सकते हैं। उनमें से ज्यादातर में परिपक्व अंडे होते हैं।
- कूप पंचर. ओव्यूलेशन होने की प्रतीक्षा किए बिना (उनमें से अंडों के निकलने के साथ रोम का टूटना), महिला रोम के एक पंचर से गुजरती है। यह प्रक्रिया सामान्य संज्ञाहरण के तहत की जाती है। अंडाशय में पंचर के माध्यम से डॉक्टर अंडे लेते हैं। इसके बाद, वे जमे हुए हैं और इन विट्रो निषेचन चक्रों में उपयोग किए जाते हैं।
अंडा दाता के लिए परिणाम
- हार्मोनल उत्तेजना की जटिलताओं. सबसे बड़ी चिंता ओव्यूलेशन उत्तेजना की प्रक्रिया है। क्योंकि हार्मोन की उच्च खुराक अक्सर साइड इफेक्ट का कारण बनती है। लेकिन वास्तव में, एक महिला को डरने की कोई बात नहीं है। यहां तक कि अगर वह अपनी स्थिति में कुछ बदलाव (पेट के निचले हिस्से में दर्द, सिरदर्द, सुस्ती, मूड में बदलाव) का अनुभव करती है, तो ये घटनाएं अस्थायी होंगी। दवा बंद होने के बाद वे गायब हो जाएंगे।
- डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम. कई महिलाओं को पता है कि हार्मोन के प्रभाव में डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम विकसित हो सकता है। लेकिन दानदाताओं को उससे शायद ही डरना चाहिए। सबसे पहले, यह अक्सर स्त्रीरोग संबंधी बीमारियों वाली महिलाओं में विकसित होता है, और ऐसी महिलाओं को दाताओं के रूप में नहीं लिया जाता है। दूसरे, इस जटिलता के 99% मामले हल्के या मध्यम रूप में होते हैं, जिन्हें अस्पताल में भर्ती करने की भी आवश्यकता नहीं होती है। हाइपरस्टिम्यूलेशन सिंड्रोम पेट की परेशानी से प्रकट होता है, लेकिन यह जीवन के लिए खतरा नहीं है।
- भार बढ़ना. बहुत सी महिलाओं को हार्मोंस पर फैट होने का डर रहता है। लेकिन ये डर हास्यास्पद हैं। भले ही हार्मोन चयापचय को प्रभावित करते हैं, उत्तेजना केवल 2 सप्ताह तक चलती है। इस समय के दौरान, आप 200-300 ग्राम वसा प्राप्त कर सकते हैं, जिससे छुटकारा पाना मुश्किल नहीं होगा।
- डिम्बग्रंथि रिजर्व में कमी. यह ज्ञात है कि एक महिला अंडे की एक निश्चित आपूर्ति के साथ पैदा होती है, जिसकी भरपाई कभी नहीं होती है। वे केवल भस्म हो जाते हैं, और अंततः समाप्त हो जाते हैं। क्या दाता के पास भविष्य में अपने बच्चे को गर्भ धारण करने के लिए पर्याप्त अंडे होंगे? आइए संख्याओं को इस प्रश्न का उत्तर दें। यौवन के समय, एक महिला के अंडाशय में औसतन 300,000 अंडे होते हैं। आप प्रजनन केंद्र को 10-15 oocytes दान करने जा रहे हैं। जैसा कि आप देख सकते हैं, यह आपके पास मौजूद भंडार का एक छोटा सा अंश है।
इस प्रकार, अंडा दाता के लिए वास्तविक नकारात्मक परिणाम होने की संभावना नहीं है। आप स्वास्थ्य जोखिम के डर के बिना दान कार्यक्रम में भाग ले सकते हैं।
संभाव्य जोखिम
प्रक्रिया की सुरक्षा और डॉक्टरों द्वारा निरंतर निगरानी के बावजूद, कुछ साइड इफेक्ट्स हैं जो उन महिलाओं में हो सकते हैं जो ओओसीट डोनर बनने का फैसला करती हैं।
इसमे शामिल है:
- शोफ।
- सिरदर्द।
- भावात्मक दायित्व।
- स्थानीय खरोंच।
सभी दुष्प्रभाव दुर्लभ और पूरी तरह से प्रतिवर्ती हैं। किसी भी स्थिति में, आकांक्षा के बाद दाता चिकित्सकीय देखरेख में रहता है। यदि कोई समस्या आती है, तो महिला को तुरंत चिकित्सा सहायता मिलती है।
AltraVita क्लिनिक में अंडा दान करना एक सुरक्षित प्रक्रिया है। दाता के लिए अंडा दान के किसी भी परिणाम को बाहर रखा गया है। oocytes लेने की प्रक्रिया किसी व्यक्ति की बच्चे पैदा करने की क्षमता, उसके जीवन की दैनिक लय को प्रभावित नहीं करती है और दर्द का कारण नहीं बनती है। लोगों की मदद करना आसान है। रोगाणु कोशिकाओं को दान करने के लिए अल्ट्रावीटा क्लिनिक से संपर्क करना पर्याप्त है।
मैंने इसका पता लगाने का फैसला किया रक्तदान अच्छा है या बुरा?चूंकि मैं एक सक्रिय दाता हूं, रक्तदान के लिए किया रक्तदानसिर्फ एक साल में 5 बार। मैंने हमेशा सोचा कि यह मेरे अपने भले के लिए है। मैंने पहले रक्तदान को बहुत आसानी से सहन किया, कोई नकारात्मक परिणाम नहीं थे, कोई चक्कर नहीं आया, कोई कमजोरी नहीं थी। मैंने भी आसानी से अगले 3 बार रक्तदान किया, और 5 बार रक्तदान के बाद अगले दिन मुझे थोड़ी कमजोरी महसूस हुई, और मुझे दिन में दो घंटे सोना भी पड़ा (सौभाग्य से, रक्तदान करने के बाद, वे काम से दो दिन का आराम देते हैं), हालांकि दान के तुरंत बाद, हमेशा की तरह बहुत अच्छा लगा। इसने मुझे थोड़ा चिंतित किया, और मैंने शरीर के लिए रक्तदान के लाभ या हानि के बारे में RuNet को देखने का फैसला किया। और आश्चर्य की बात यह है कि मुझे विशिष्ट और विश्वसनीय सामग्री नहीं मिली, मुझे विदेशी साइटों पर खोजना पड़ा, और अब मैं अपने शोध के परिणामों को अपने पाठकों के सामने प्रस्तुत कर सकता हूं।
मैंने PABMED पर उपलब्ध चिकित्सा अनुसंधान के साथ-साथ अन्य खुले स्रोतों पर एक गंभीर खोज की और पाया कि रक्तदान करना कितना उपयोगी है या यह शरीर के लिए हानिकारक है, मुझे अपने निष्कर्षों को आगे पाठकों के सामने प्रस्तुत करते हुए खुशी हो रही है।
क्या रक्तदान हृदय रोग को रोकने के लिए अच्छा है?
यह ज्ञात है कि हृदय रोगों के लिए जटिल जोखिम कारकों में से एक रक्त चिपचिपापन है। मोटी और चिपचिपी के साथ, रक्त वाहिकाओं पर अत्यधिक घर्षण पैदा होता है, रक्त परिसंचरण बिगड़ जाता है और तथाकथित रक्त हेमोडायनामिक्स कम हो जाता है। यह, बदले में, रक्त वाहिकाओं में रक्त के थक्कों के जोखिम को बढ़ाता है, और रक्त के थक्के, रक्त वाहिकाओं को बंद कर देते हैं, जिससे विभिन्न विकृति हो सकती है और यहां तक कि अचानक हृदय की गिरफ्तारी और अचानक मृत्यु भी हो सकती है। नियमित रूप से रक्तदान करके रक्त की चिपचिपाहट को कम किया जा सकता है। जब आप रक्तदान करते हैं, तो आप रक्त में आयरन के स्तर को कम करते हैं, जो ऑक्सीडेटिव तनाव का कारण बनता है, जो हृदय प्रणाली के लिए भी हानिकारक है। रक्तदान करने से दिल के दौरे और स्ट्रोक का खतरा कम हो जाता है। पढ़ाई में, प्रकाशितमें अमेरिकन मेडिकल एसोसिएशन के जर्नलशोधकर्ताओं ने पाया कि साल में दो बार रक्तदान करने वाले 43 से 61 साल के लोगों को दिल का दौरा और स्ट्रोक कम था। पढ़ाई में, प्रकाशितअमेरिकन जर्नल ऑफ एपिडेमियोलॉजी में, वैज्ञानिकों ने बताया कि फिनलैंड में 2682 पुरुषों में से, की मेजबानीअध्ययन में भाग लेने से, वर्ष में कम से कम एक बार रक्तदान करने वालों में दिल के दौरे का जोखिम 88 प्रतिशत कम हो गया था।
क्या रक्तदान कैंसर के खतरे को कम करने के लिए अच्छा है?
रक्तदान करते समय रक्त में आयरन कम करने से कैंसर होने का खतरा कम हो सकता है, 1200 लोगों के 4.5 साल के अध्ययन के अनुसार, अध्ययन के परिणाम जर्नल ऑफ यूएस नेशनल कैंसर इंस्टीट्यूट में प्रकाशित हुए हैं। अध्ययन में भाग लेने वाले लोगों को 2 समूहों में विभाजित किया गया था: पहले में, विषयों ने वर्ष में 2 बार रक्तदान किया, जिससे लोहे का स्तर कम हो गया, दूसरे में, जीवन शैली में कोई बदलाव नहीं किया गया।
अध्ययन के परिणामों के अनुसार, यह पता चला कि पहले समूह में, अध्ययन किए गए लोगों में कैंसर और मृत्यु दर (कैंसर के जोखिम सहित: यकृत, फेफड़े, बृहदान्त्र और गले के कैंसर के जोखिम सहित) में कमी के कारण कम जोखिम था। ऑक्सीडेटिव तनाव, वजहरक्त में ऊंचा लोहे का स्तर।
क्या वजन घटाने के लिए दान अच्छा है?
कैलिफोर्निया विश्वविद्यालय, सैन डिएगो के अनुसार, लोग एक रक्तदान (450 मिली) से लगभग 650 कैलोरी जलाते हैं। एक डोनर जो नियमित रूप से रक्तदान करता है वह बहुत अधिक वजन कम कर सकता है। इसका लाभ केवल अधिक वजन वाले लोगों के लिए हो सकता है, और सामान्य वजन वाले दाताओं के लिए, आपको इस बारे में बहुत सावधान रहने की आवश्यकता है, क्योंकि रक्तदान करने के लिए आपको अपना वजन अपरिवर्तित रखने की आवश्यकता है और अत्यधिक वजन घटाने की अनुमति नहीं है।
उद्देश्य से रक्तदान के प्रकार
रक्तदान करते समय, सबसे आम लक्ष्यों में से एक है:
- अनुवांशिक रूप से भिन्न- इस प्रकार के दान से ब्लड बैंक में स्टोरेज के लिए ब्लड डोनेट किया जाता है, यानी कोई व्यक्ति किसी अनजान डोनर के लिए ब्लड डोनेट करता है जिसके लिए ब्लड की कभी जरूरत पड़ेगी।
- लक्ष्य दान- इसका उपयोग तब किया जाता है जब रक्त की तत्काल आवश्यकता होती है, उदाहरण के लिए, किसी रिश्तेदार के लिए, यदि कोई दुर्घटना होती है या ऑपरेशन के दौरान बड़ी रक्त हानि होती है (इसके लिए आमतौर पर रक्त के प्रकार के मिलान की आवश्यकता होती है, इसलिए ऐसा दान केवल रिश्तेदारों के बीच ही संभव है)।
- स्थानापन्न- ब्लड बैंक में ली गई डोज को रिप्लेस करने के लिए ब्लड डोनेट किया जाता है, जबकि डोनर के रिश्तेदार को किसी भी जरूरी ग्रुप के ब्लड बैंक से डोज मिलती है।
- ऑटोलॉगस- इस प्रकार से, ऑपरेशन से पहले रक्त लिया जाता है और पूरा होने के बाद स्वयं दाता को वापस कर दिया जाता है।
प्राप्त डोनर सामग्री के अनुसार रक्तदान के प्रकार
रक्तदान कई प्रकार के होते हैं, प्राप्त सामग्री में अलग-अलग, जरूरतमंदों को आगे रक्त चढ़ाने के लिए, वे सभी रक्तदान केंद्र पर किए जा सकते हैं, लेकिन उनमें से कुछ के लिए आपके पास मतभेद हो सकते हैं, इसलिए यह हमेशा बेहतर होता है एक चिकित्सक से परामर्श लें। मैं उनके प्रकारों की सूची दूंगा, और उनमें से प्रत्येक के बारे में संक्षेप में बात करूंगा:
- संपूर्ण रक्त संग्रह- मुख्य और सबसे आम प्रकार का दान, जिसके साथ रक्त केवल एक नस से लिया जाता है, अतिरिक्त उपकरणों के उपयोग के बिना, प्रक्रिया में आमतौर पर 10-15 मिनट से अधिक नहीं लगता है।
- रक्त प्लाज्मा लेना - प्लाज्मा कट: एक रक्त दराज का उपयोग किया जाता है, जिसके बाद यह पूरे रक्त घटकों को प्लाज्मा से अलग करता है, प्लाज्मा को संग्रहीत किया जाता है, और रक्त घटकों को एक विशेष फिल्टर से गुजरने के बाद दाता को वापस पंप किया जाता है। प्रक्रिया में लगभग एक घंटे का समय लगता है।
- रक्त प्लेटलेट्स प्राप्त करना - अफेरेसिस:एक विशेष उपकरण का उपयोग किया जाता है, जो पहले दाता से पूरा रक्त लेता है। फिर रक्त को एक विशेष का उपयोग करके घटकों में विभाजित किया जाता है, इस समय प्लेटलेट्स को रक्त से अलग किया जाता है, जिसके बाद प्लाज्मा और अन्य रक्त घटकों को वापस दाता को स्थानांतरित कर दिया जाता है, यह पूरी प्रक्रिया काफी लंबी होती है और इसमें 1.5 से 2 तक का समय लग सकता है। घंटे।
- लाल रक्त कोशिकाएं प्राप्त करना:विशेष उपकरणों का उपयोग किया जाता है जो दाता से रक्त लेते हैं, जिसके बाद वे लाल रक्त कोशिकाओं को रक्त से अलग करते हैं और तुरंत रक्त वापस डालते हैं, यह प्रक्रिया प्लेटलेट्स के लिए रक्त लेने की तुलना में बहुत तेज है - लगभग आधे घंटे।
रक्तदान का नुकसान
यदि कोई व्यक्ति अच्छे स्वास्थ्य में है, आमतौर पर,रक्तदान के नुकसान और नकारात्मक परिणाम आमतौर पर नहीं देखे जाते हैं, यह निर्धारित किया गया था कि रक्तदान करने वाले सभी लोगों में से 2% से अधिक नकारात्मक परिणाम नहीं होते हैं। सभी नकारात्मक परिणामों में सबसे आम रक्तचाप में तेज गिरावट और नस पंचर की साइट पर चोट लगने की घटना के कारण बेहोशी है (उदाहरण के लिए, मुझे कभी चोट भी नहीं लगी थी)। अध्ययन से पता चलता है कि 194,000 लोगों में से, सौंप दियारक्त गंभीर दीर्घकालिक नकारात्मक जटिलताओं केवल एक व्यक्ति में मनाया गया।
रक्तदान की तैयारी कैसे करें?
रक्तदान करने से पहले दिन की पूर्व संध्या पर, आपको कुछ नियमों का पालन करने की आवश्यकता होती है, केवल कुछ खाद्य पदार्थ खाने चाहिए और शारीरिक गतिविधि के प्रति उत्साही नहीं होना चाहिए और अपने आप को अच्छी नींद से वंचित नहीं करना चाहिए।
खाना मना है:
- सॉसेज, कोई भी स्मोक्ड उत्पाद
- चॉकलेट
- पागल
- पिंड खजूर।
- दूध, पनीर
- कोई भी तेल और मक्खन और सब्जी
रक्तदान करने से पहले आप क्या खा सकते हैं?
खाली पेट रक्तदान करने की जरूरत नहीं! इसे खाना जरूरी है।रक्तदान करने से पहले खाया जा सकता है कोईकार्बोहाइड्रेट: बिना तेल के दलिया, पास्ता, यह सब चीनी के साथ खाया जा सकता है (हाँ, इसके नुकसान के बावजूद, रक्तदान से पहले इसकी सिफारिश की जाती है)। आप मीठी चाय पी सकते हैं - आमतौर पर रक्त केंद्रों में, कर्मचारी हमेशा रक्तदान से पहले चाय पीने और मीठे बिस्कुट खाने का अवसर प्रदान करते हैं।
रक्तदान के बाद प्रतिबंध
डोनेशन के लिए रक्तदान करने के बाद केंद्र के कर्मचारी बिना उठे 10-15 मिनट बैठने की सलाह देते हैं, ताकि प्रेशर लेवल रहे और चक्कर न आए. प्रसव के दिन, कठिन शारीरिक श्रम और खेल में शामिल न होना बेहतर है। प्रक्रिया के बाद, शरीर में तरल पदार्थ की मात्रा को बहाल करने के साथ-साथ अच्छी तरह से खाने के लिए खूब पानी पीना आवश्यक है। रक्तदान के बाद भारी शारीरिक श्रम या शारीरिक श्रम करने की अनुशंसा नहीं की जाती है, रक्तदान के बाद स्नानागार में जाने से बचना भी बेहतर है।
रक्तदान के बाद रक्त और उसके घटकों को जल्दी से कैसे ठीक करें?
रक्तदान प्रक्रिया के दौरान, लेने की मात्रा बहुत कम होती है, प्रति दान 450 मिलीलीटर से अधिक रक्त नहीं लिया जाता है।
शोधकर्ताओं के अनुसार, रक्त की मात्रा 48 घंटों के भीतर बहाल हो जाती है, और सभी लाल रक्त कोशिकाएं और प्लेटलेट्स निहितरक्त में दौरान 4-8 सप्ताह (इसलिए, पूरे रक्त को 8 सप्ताह के बाद से अधिक बार दान करने की अनुमति नहीं है)।
अपने दम पर, मैं इसे जोड़ सकता हूं, व्यक्तिगत रूप से, मुझे अतिरिक्त रूप से जाने के लिए प्रोत्साहित किया जाता है रक्तदान के लिए रक्तदान करेंहर 2-3 महीने में, यह कुछ ऐसा है कि इतनी सरल क्रिया से मैं किसी की जान बचा सकता हूँ। अमेरिकन रेड क्रॉस एसोसिएशन ने गणना की है कि अगर आप हर 56 दिन में 17 साल की उम्र में रक्तदान करना शुरू कर देते हैं, तो 76 साल की उम्र तक 48 लीटर रक्त दान कर दिया जाएगा - जिससे 1 हजार लोगों की जान बचाई जा सकती है!
संक्षेप में, मैं कहना चाहता हूं: चिकित्सा अनुसंधान स्पष्ट रूप से दिखाता है कि रक्तदान है उपयोगी, नकारात्मक परिणाम और नुकसान नगण्य हैं, और लाभ दोनों समाज के लिए और स्वयं दाता के लिएबहुत मूर्त है, इस प्रकार, किसी भी व्यक्ति को नियमित रूप से रक्त दान करने की आवश्यकता होती है - यदि कोई चिकित्सीय मतभेद नहीं हैं, जिसके बारे में आपको अपने चिकित्सक से परामर्श करने की आवश्यकता है।
रक्त दान(दान) फ्रैक्शनेशन (संपूर्ण ऊतक घटकों को अलग करना) नामक प्रक्रिया में आधान और/या बायोफर्मासिटिकल के रूप में उपयोग के लिए स्वेच्छा से अपने हेमटोपोइएटिक उत्पादों को दान करने का कार्य है। इस मामले में, पूरे रक्त और विशिष्ट घटकों दोनों का सीधे उपयोग किया जाता है (एफेरेसिस नामक प्रक्रिया में)। बैंक अक्सर संग्रह प्रक्रिया में भाग लेते हैं, साथ ही साथ इसका पालन करने वाली प्रक्रियाओं में भी भाग लेते हैं।
... गर्भावस्था। प्रक्रिया की लागत के कारण, कम खर्चीले विकल्प विफल होने के बाद आमतौर पर आईवीएफ की कोशिश की जाती है। आईवीएफ के लिए इस्तेमाल किया जा सकता है दानअंडा या सरोगेसी, जहां अंडा देने वाली महिला के गर्भधारण की संभावना होती है। यह...विकसित दुनिया में, अधिकांश दाता अवैतनिक स्वयंसेवक (स्वैच्छिक गैर-पारिश्रमिक दोबारा दान) हैं जो समुदाय को रक्त दान करते हैं। गरीब देशों में, निर्धारित आपूर्ति सीमित है और रक्तदान आमतौर पर तब होता है जब दाता के परिवार के सदस्यों या दोस्तों को आधान (रेफ़रल दान) की आवश्यकता होती है। कई दाताओं के लिए, रक्तदान करना दान का कार्य है, और उन देशों में जहां भुगतान किए गए दान की अनुमति है, कुछ लोगों को इसके लिए भुगतान मिलता है, लेकिन पैसे के अलावा अन्य प्रोत्साहन भी हैं, जैसे काम से भुगतान की छुट्टी। आप भविष्य में अपने स्वयं के उपयोग के लिए भी रक्तदान कर सकते हैं (ऑटोलॉगस दान के मामले में)। रक्तदान करना अपेक्षाकृत सुरक्षित है, लेकिन कुछ दाताओं को इंजेक्शन वाली जगह पर चोट लग सकती है या कमजोरी महसूस हो सकती है।
संभावित दाताओं का मूल्यांकन किसी भी चीज के लिए किया जाता है जो उनके रक्त को उपयोग करने के लिए असुरक्षित बना सकता है। स्क्रीनिंग में एचआईवी और वायरल हेपेटाइटिस सहित रक्त आधान द्वारा संभावित रूप से फैलने वाली बीमारियों का परीक्षण शामिल है। दाता को अपने चिकित्सा इतिहास के बारे में सवालों के जवाब भी देने चाहिए और यह सुनिश्चित करने के लिए एक छोटी चिकित्सा परीक्षा से गुजरना होगा कि यह प्रक्रिया उनके स्वास्थ्य के लिए खतरनाक नहीं है। लिंग और देश के कानूनों के आधार पर रक्तदान की आवृत्ति कुछ दिनों से लेकर महीनों तक भिन्न हो सकती है। उदाहरण के लिए, अमेरिका में, दाताओं को पूरे रक्त के दान के बीच 8 सप्ताह (56 दिन) और प्लेटलेट एफेरेसिस के बीच केवल 7 दिनों तक प्रतीक्षा करनी चाहिए।
दान किए गए रक्त की मात्रा और तरीके अलग-अलग होते हैं। संग्रह मैन्युअल रूप से या स्वचालित उपकरण के साथ किया जा सकता है जो केवल ऊतक के कुछ टुकड़ों को स्वीकार करता है। आधान के लिए उपयोग किए जाने वाले अधिकांश घटकों की शेल्फ लाइफ कम होती है और निरंतर आपूर्ति बनाए रखना एक चुनौती है। इसने ऑटोट्रांसफ्यूज़न में कुछ बढ़ी हुई रुचि को जन्म दिया है, एक ऐसी प्रक्रिया जिसमें सर्जरी के दौरान एक मरीज का रक्त निरंतर पुन: जलसेक के लिए संग्रहीत किया जाता है या वैकल्पिक रूप से जरूरत पड़ने से पहले "खुद को आत्मसमर्पण कर दिया जाता है"। दान आमतौर पर स्वयं को देने का उल्लेख नहीं करता है, हालांकि इस संदर्भ में यह शब्द कुछ हद तक स्वीकार्य मुहावरेदार बन गया है।
रक्तदान करने की प्रक्रिया और उसके प्रकार
एकत्रित रक्त कौन प्राप्त करेगा, इसके आधार पर दान को समूहों में विभाजित किया जाता है। "एलोजेनिक" (भी "होमोलॉगस") दान में एक अज्ञात प्राप्तकर्ता को आधान के लिए एक विशेष बैंक में भंडारण के लिए रक्त का दान शामिल है। एक "निर्देशित" दान तब होता है जब कोई व्यक्ति, अक्सर परिवार का कोई सदस्य, किसी विशिष्ट व्यक्ति को आधान के लिए दान करता है। जब आपूर्ति होती है तो निर्देशित दान अपेक्षाकृत दुर्लभ होता है। प्रतिस्थापन दान दो प्रक्रियाओं का एक संकर है और घाना जैसे विकासशील देशों में आम है। इस मामले में, प्राप्तकर्ता का कोई मित्र या परिवार का सदस्य रक्त दान करता है, जो पहले से ही संग्रहीत और आधान में उपयोग किया जाता है, एक सुसंगत आपूर्ति सुनिश्चित करता है। जब किसी व्यक्ति के पास रक्त की आपूर्ति होती है जिसे बाद की तारीख में, आमतौर पर सर्जरी के बाद दाता को वापस भेज दिया जाएगा, इसे "ऑटोलॉगस" दान कहा जाता है। दवा बनाने के लिए उपयोग किए जाने वाले रक्त को एलोजेनिक दान या विशेष रूप से निर्माण के लिए उपयोग किए जाने वाले दान में एकत्र किया जा सकता है।
यह कभी-कभी चिकित्सीय रक्तपात के समान तकनीकों का उपयोग करके काटा जाता है, जो वंशानुगत हेमोक्रोमैटोसिस या पॉलीसिथेमिया जैसी स्थितियों के इलाज के लिए उपयोग की जाने वाली प्राचीन रक्तपात प्रथाओं के समान है। इस रक्त को कभी-कभी दान माना जाता है, लेकिन अगर इसे आधान या आगे के उत्पादन के लिए इस्तेमाल नहीं किया जा सकता है तो इसे तुरंत अस्वीकार कर दिया जा सकता है।
प्रक्रिया स्वयं देश के कानून के अनुसार बदलती रहती है, और दाताओं के लिए सिफारिशें संग्रह करने वाले संगठन पर निर्भर करती हैं। विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) दान नीति के लिए सिफारिशें करता है, लेकिन विकासशील देशों में उनमें से कई का पालन नहीं किया जाता है। उदाहरण के लिए, अनुशंसित परख के लिए प्रयोगशाला उपकरण, प्रशिक्षित कर्मियों और विशेष अभिकर्मकों की आवश्यकता होती है, लेकिन ये विकासशील देशों में उपलब्ध या महंगे नहीं हो सकते हैं।
पश्चिम में, एक घटना जिसमें दाता एलोजेनिक रक्त दान करने आते हैं, उसे कभी-कभी "रक्त ड्राइव" ("दाता दिवस") या "दाता सत्र" कहा जाता है। यह ब्लड बैंक में भी किया जा सकता है, लेकिन अक्सर सार्वजनिक स्थान जैसे शॉपिंग मॉल, कार्यस्थल, स्कूल या पूजा घर में।
रक्तदान के बारे में वीडियो
स्क्रीनिंग
दाता को आमतौर पर प्रक्रिया के लिए सहमति की आवश्यकता होती है, और इस आवश्यकता का अर्थ है कि एक नाबालिग माता-पिता या अभिभावक की अनुमति के बिना एक नहीं बन सकता है। कुछ देशों में, प्रतिक्रियाएं दाता के रक्त से संबंधित होती हैं, लेकिन गुमनामी सुनिश्चित करने के लिए बिना नाम के; अन्य में, जैसे कि अमेरिका, अनुपयुक्त दाताओं की सूची बनाने के लिए नाम रखे जाते हैं। यदि कोई संभावित दाता इन मानदंडों को पूरा नहीं करता है, तो उसके लिए रक्तदान "स्थगित" कर दिया जाता है। इस शब्द का प्रयोग इसलिए किया जाता है क्योंकि बहुत से दाता जो रक्तदान करने के योग्य नहीं हैं, उन्हें बाद में दान करने की अनुमति दी जा सकती है। अमेरिका में, रक्त बैंकों को एक चिकित्सीय दाता से आने वाली सामग्री को नामित करने की आवश्यकता हो सकती है। इसलिए, कुछ किसी भी रक्त रोग वाले दाताओं से सामग्री स्वीकार नहीं करते हैं। अन्य, जैसे कि ऑस्ट्रेलियन रेड क्रॉस ब्लड सर्विस, हेमोक्रोमैटोसिस वाले लोगों से ऊतक स्वीकार करते हैं। यह एक आनुवंशिक बीमारी है जो हेमटोपोइएटिक उत्पाद की सुरक्षा को प्रभावित नहीं करती है।
दाता की जाति और राष्ट्रीयता कभी-कभी महत्वपूर्ण होती है, क्योंकि कुछ रक्त प्रकार, विशेष रूप से दुर्लभ, कुछ जातीय समूहों में अधिक सामान्य होते हैं। ऐतिहासिक रूप से, दाताओं को जाति, धर्म या जातीयता के आधार पर अलग या बहिष्कृत नहीं किया गया है, लेकिन यह अब मानक अभ्यास नहीं है।
प्राप्तकर्ता सुरक्षा
दाताओं की स्वास्थ्य जोखिमों के लिए जांच की जाती है जो प्राप्तकर्ता के लिए रक्तदान को असुरक्षित बना सकते हैं। इनमें से कुछ प्रतिबंध विवादास्पद हैं, जैसे कि एचआईवी संक्रमण के जोखिम के कारण पुरुषों के साथ यौन संबंध रखने वाले पुरुषों के दान को प्रतिबंधित करते हैं। 2011 में, यूके (उत्तरी आयरलैंड को छोड़कर) ने ऐसे दाताओं पर अपने सामान्य प्रतिबंध को कम कर दिया, जो उन्हें केवल रक्तदान करने से रोकेगा यदि उन्होंने पिछले एक साल में अन्य पुरुषों के साथ यौन संबंध बनाए थे। अमेरिकी सीनेटर जॉन केरी ने अमेरिका में इसी तरह के 28 साल के प्रतिबंध को समाप्त करने की मांग की। प्राप्तकर्ता सुरक्षा समस्या के लिए ऑटोलॉगस दाताओं की हमेशा जांच नहीं की जाती है क्योंकि दाता ही एकमात्र व्यक्ति है जो सामग्री प्राप्त करेगा। ड्यूटैस्टराइड जैसी दवाएं लेने के बारे में भी सवाल पूछे जाते हैं, क्योंकि वे गर्भवती महिला के लिए खतरनाक हो सकती हैं जो रक्त प्राप्त कर रही हैं।
एचआईवी, मलेरिया और वायरल हेपेटाइटिस जैसे संक्रमण से संभावित रूप से फैलने वाली बीमारियों के संकेतों और लक्षणों के लिए दाताओं की जांच की जाती है। स्क्रीनिंग में विभिन्न बीमारियों के जोखिम कारकों के बारे में प्रश्न शामिल हो सकते हैं, जैसे कि मलेरिया के खतरे वाले देशों की यात्रा या Creutzfeldt-Jakob रोग (vCJD) का एक प्रकार। हर देश के अलग-अलग सवाल होते हैं। उदाहरण के लिए, क्यूबेक, पोलैंड और कई अन्य स्थानों में रक्त केंद्र वीसीजेडी के जोखिम के कारण यूनाइटेड किंगडम में रहने वाले दाताओं को छोड़ देते हैं, और यूके में दाताओं को केवल वीसीजेडी के जोखिम के कारण प्रतिबंधित किया जाता है यदि उन्हें ट्रांसफ्यूजन प्राप्त होता है। ब्रिटेन.
दाता सुरक्षा
दाता की भी जांच की जाती है और यह सुनिश्चित करने के लिए उनके चिकित्सा इतिहास के बारे में विशिष्ट प्रश्नों का उत्तर दिया जाता है कि दान उनके स्वास्थ्य के लिए खतरनाक नहीं है। वे यह सुनिश्चित करने के लिए एक हेमटोक्रिट या हीमोग्लोबिन परीक्षण करते हैं कि रक्त की कमी से एनीमिया नहीं होता है, और यह परीक्षण अस्वीकृति का सबसे आम कारण है। नाड़ी, रक्तचाप और शरीर का तापमान भी मापा जाता है। उम्र से संबंधित स्वास्थ्य समस्याओं के कारण कभी-कभी बुजुर्ग दाताओं को भी देरी हो जाती है। गर्भावस्था के दौरान दान की सुरक्षा का पूरी तरह से अध्ययन नहीं किया गया है, और गर्भवती महिलाओं में देरी होती है।
विश्लेषण
यदि दाता के रक्त का उपयोग आधान के लिए किया जाएगा, तो उसके समूह का निर्धारण करना आवश्यक है। संग्रह एजेंसियां आमतौर पर समूह को ए, बी, एबी या ओ और आरएच (डी) प्रकार और एंटीबॉडी और कम सामान्य एंटीजन के लिए स्क्रीन के रूप में पहचानती हैं। क्रॉस-संगतता सहित अतिरिक्त परीक्षण आमतौर पर आधान से पहले किए जाते हैं। समूह ओ को अक्सर "सार्वभौमिक दाता" के रूप में उद्धृत किया जाता है, लेकिन यह केवल आरबीसी आधान पर लागू होता है। प्लाज्मा आधान के लिए, इसके विपरीत, AB समूह सार्वभौमिक प्रकार का दाता है।
ज्यादातर मामलों में, कुछ एसटीडी सहित, बीमारियों के लिए रक्त का परीक्षण किया जाता है। उपयोग किए गए परीक्षण अत्यधिक संवेदनशील स्क्रीनिंग परीक्षण हैं और कोई वास्तविक निदान नहीं किया जाता है। बाद में, कुछ परिणाम झूठे पाए जाते हैं, और इन मामलों में एक अधिक विशिष्ट विश्लेषण का उपयोग किया जाता है। गलत-नकारात्मक परिणाम दुर्लभ हैं, लेकिन दाताओं को अनाम एसटीडी स्क्रीनिंग के उद्देश्य से रक्तदान करने से हतोत्साहित किया जाता है क्योंकि एक गलत-नकारात्मक परिणाम एक दूषित उपकरण का संकेत दे सकता है। यदि परिणाम सकारात्मक हैं, तो रक्त आमतौर पर छोड़ दिया जाता है, लेकिन कुछ अपवाद हैं जैसे कि ऑटोलॉगस दान। दाता को आमतौर पर परीक्षण के परिणाम के बारे में बताया जाता है।
दान किए गए रक्त के लिए कई परीक्षण हैं, लेकिन डब्ल्यूएचओ द्वारा अनुशंसित मुख्य हैं:
- हेपेटाइटिस बी सतह प्रतिजन
- हेपेटाइटिस सी के लिए एंटीबॉडी
- एचआईवी एंटीबॉडी, आमतौर पर 1 और 2 उपप्रकार होते हैं
- उपदंश के लिए सीरोलॉजिकल परीक्षण
2006 में, डब्ल्यूएचओ ने बताया कि सर्वेक्षण में शामिल 124 देशों में से 56 ने सभी दाता सामग्री के लिए इन आधार रेखाओं का उपयोग नहीं किया।
रक्तजनित संक्रमणों के लिए कई अन्य परीक्षण अक्सर स्थानीय आवश्यकताओं के आधार पर उपयोग किए जाते हैं। अतिरिक्त परीक्षण महंगा है, और कुछ मामलों में लागत के कारण परीक्षण नहीं किए जाते हैं। इन अतिरिक्त परीक्षणों में वेस्ट नाइल वायरस जैसे अन्य संक्रामक रोग शामिल हैं। कभी-कभी एक ही बीमारी के लिए कई परीक्षणों का उपयोग प्रत्येक की सीमाओं को कवर करने के लिए किया जाता है। उदाहरण के लिए, एक एचआईवी एंटीबॉडी परीक्षण हाल ही में संक्रमित दाता का पता नहीं लगाता है, इसलिए कुछ ब्लड बैंक इस अवधि के दौरान संक्रमित दाताओं का पता लगाने के लिए एक बुनियादी एंटीबॉडी परीक्षण के अलावा एक पी 24 एंटीजन या एचआईवी न्यूक्लिक एसिड परीक्षण का उपयोग करते हैं। दाता परीक्षण में साइटोमेगालोवायरस एक विशेष मामला है जिसमें कई दाता इसके लिए सकारात्मक परीक्षण करेंगे। वायरस स्वस्थ प्राप्तकर्ता के लिए खतरनाक नहीं है, लेकिन कमजोर प्रतिरक्षा प्रणाली वाले शिशुओं और अन्य प्राप्तकर्ताओं को नुकसान पहुंचा सकता है।
खून मिल रहा है
दाता से रक्त प्राप्त करने के दो मुख्य तरीके हैं। सबसे आम एक ठोस सामग्री के रूप में एक साधारण शिरा कटाई है। यह रक्त आमतौर पर भागों, एरिथ्रोसाइट्स और प्लाज्मा में विभाजित होता है, क्योंकि अधिकांश प्राप्तकर्ताओं को केवल आधान के लिए एक विशिष्ट घटक की आवश्यकता होती है। एक सामान्य दान मात्रा पूरे रक्त का 450 मिलीलीटर है, हालांकि 500 मिलीलीटर भी आम है। ऐतिहासिक रूप से, भारत में दाताओं ने केवल 250 या 350 मिलीलीटर दान किया है, और पीआरसी में दाताओं ने केवल 200 मिलीलीटर का दान किया है, हालांकि 300 और 400 मिलीलीटर की बड़ी मात्रा अधिक आम हो गई है।
दूसरा तरीका यह है कि डोनर से खून लिया जाए, उसे सेंट्रीफ्यूज या फिल्टर से अलग किया जाए, दाहिने हिस्से को बचाया जाए और बाकी हिस्से को डोनर को लौटा दिया जाए। एफेरेसिस नामक इस प्रक्रिया को अक्सर इस उद्देश्य के लिए विशेष रूप से डिजाइन की गई मशीन का उपयोग करके किया जाता है। यह विशेष रूप से प्लाज्मा और प्लेटलेट्स की विशेषता है।
सीधे आधान के लिए, एक नस का उपयोग किया जा सकता है, लेकिन इसके बजाय एक धमनी से रक्त लिया जा सकता है। इस मामले में, इसे संग्रहीत नहीं किया जाता है, लेकिन सीधे दाता से प्राप्तकर्ता को पंप किया जाता है। यह आधान की एक प्रारंभिक विधि थी जिसका आधुनिक अभ्यास में शायद ही कभी उपयोग किया जाता है। इसे द्वितीय विश्व युद्ध के दौरान सैन्य समस्याओं के कारण बंद कर दिया गया था, और डॉक्टरों ने घायल सैनिकों का इलाज करके ब्लड बैंक स्थापित करके नागरिक जीवन में वापसी की।
साइट की तैयारी और रक्त का नमूना
रक्त त्वचा के करीब बांह में एक बड़ी नस से लिया जाता है, आमतौर पर कोहनी के अंदर की मध्य क्यूबिटल नस से। रक्त वाहिका के ऊपर की त्वचा को एक एंटीसेप्टिक से साफ किया जाता है, जैसे कि आयोडीन या क्लोरहेक्सिडिन, त्वचा के बैक्टीरिया को एकत्रित रक्त को दूषित करने से रोकने के लिए और उस स्थान पर संक्रमण को रोकने के लिए जहां सुई दाता की त्वचा को छेदती है।
एक बड़ी सुई (16-17 गेज) का उपयोग कतरनी बलों को कम करने के लिए किया जाता है जो सुई के माध्यम से लाल रक्त कोशिकाओं को शारीरिक रूप से नुकसान पहुंचा सकते हैं। कभी-कभी ब्रेकियल नस में रक्तचाप बढ़ाने और प्रक्रिया को तेज करने के लिए ऊपरी बांह के चारों ओर एक टूर्निकेट लपेटा जाता है। नसों के माध्यम से रक्त के प्रवाह को बढ़ाने के लिए दाता को वस्तु को पकड़ने और इसे कई बार निचोड़ने के लिए भी कहा जा सकता है।
एक टुकड़ा सामग्री
 सबसे आम विधि में, दाता की नस से रक्त एक कंटेनर में एकत्र किया जाता है। इसकी मात्रा देश के आधार पर 200 से 550 मिलीलीटर तक भिन्न होती है, लेकिन विशेषता मात्रा 450-500 मिलीलीटर है। रक्त को आमतौर पर एक लचीले प्लास्टिक बैग में संग्रहित किया जाता है जिसमें सोडियम साइट्रेट, फॉस्फेट, डेक्सट्रोज और कभी-कभी एडेनिन भी होता है। यह संयोजन इसे जमने से रोकता है और भंडारण के दौरान इसे सुरक्षित रखता है। कभी-कभी प्रसंस्करण के दौरान अन्य रसायनों को जोड़ा जाता है।
सबसे आम विधि में, दाता की नस से रक्त एक कंटेनर में एकत्र किया जाता है। इसकी मात्रा देश के आधार पर 200 से 550 मिलीलीटर तक भिन्न होती है, लेकिन विशेषता मात्रा 450-500 मिलीलीटर है। रक्त को आमतौर पर एक लचीले प्लास्टिक बैग में संग्रहित किया जाता है जिसमें सोडियम साइट्रेट, फॉस्फेट, डेक्सट्रोज और कभी-कभी एडेनिन भी होता है। यह संयोजन इसे जमने से रोकता है और भंडारण के दौरान इसे सुरक्षित रखता है। कभी-कभी प्रसंस्करण के दौरान अन्य रसायनों को जोड़ा जाता है।
पूरी सामग्री से प्लाज्मा का उपयोग आधान के लिए प्लाज्मा तैयार करने के लिए किया जा सकता है, या इसे फ्रैक्शनेशन नामक प्रक्रिया के माध्यम से अन्य उत्पादों में भी संसाधित किया जा सकता है। यह द्वितीय विश्व युद्ध के दौरान घायलों के इलाज के लिए उपयोग किए जाने वाले सूखे प्लाज्मा का विकास था, और इस प्रक्रिया के विभिन्न रूपों का उपयोग अभी भी कई अन्य दवाएं बनाने के लिए किया जाता है।
अफेरेसिस
एफेरेसिस रक्तदान करने की एक विधि है जिसमें इसे एक मशीन के माध्यम से पारित किया जाता है जो एक विशिष्ट घटक को अलग करती है और शेष को दाता को लौटा देती है। सामान्य रूप से पुनर्प्राप्त घटक एरिथ्रोसाइट्स है, जो सबसे लंबा पुनर्प्राप्त करने योग्य हिस्सा है। इस पद्धति से, एक व्यक्ति पूरे रक्त की तुलना में अधिक बार प्लाज्मा या प्लेटलेट्स दान कर सकता है। उन्हें जोड़ा जा सकता है, अर्थात्। दाता एक ही समय में प्लाज्मा और प्लेटलेट्स दान करता है।
प्लेटलेट्स को पूरी सामग्री से भी अलग किया जा सकता है, लेकिन उन्हें कई दानों से एकत्र किया जाना चाहिए। एक चिकित्सीय खुराक के लिए पूरे रक्त की 3-10 यूनिट की आवश्यकता होती है। प्लेटलेटफेरेसिस प्रत्येक दान से कम से कम एक पूर्ण खुराक प्रदान करता है।
2012 में प्रकाशित एक अध्ययन से पता चला है कि बार-बार रक्तदान करना मेटाबॉलिक सिंड्रोम के रोगियों में रक्तचाप, ग्लूकोज, एचबीए1सी, एलडीएल/एचडीएल अनुपात और हृदय गति को कम करने में प्रभावी है।
दाता मुआवजा
 डब्ल्यूएचओ ने 1997 में एक लक्ष्य निर्धारित किया था कि सभी दान किए गए रक्त स्वैच्छिक दाताओं से आना चाहिए, लेकिन 2006 तक, सर्वेक्षण में शामिल 124 देशों में से केवल 49 ने इसे मानक के रूप में निर्धारित किया है। तंजानिया जैसे कुछ देशों ने इस मानक की दिशा में काफी प्रगति की है, जिसमें 20% दानकर्ता 2005 में अवैतनिक स्वयंसेवक बन गए और 2007 में 80%। हालांकि, डब्ल्यूएचओ द्वारा सर्वेक्षण किए गए 124 देशों में से 68 ने इस संबंध में बहुत कम या कोई प्रगति नहीं की। अमेरिका में, अधिकांश दाताओं को अभी भी प्लास्मफेरेसिस के लिए भुगतान किया जाता है। कई देश पर्याप्त आपूर्ति बनाए रखने के लिए भुगतान किए गए दाताओं पर भरोसा करते हैं। कुछ देशों में, जैसे कि ब्राजील और ऑस्ट्रेलिया में, रक्त या अन्य मानव ऊतकों को दान करने के लिए नकद या अन्यथा मुआवजा प्राप्त करना अवैध है।
डब्ल्यूएचओ ने 1997 में एक लक्ष्य निर्धारित किया था कि सभी दान किए गए रक्त स्वैच्छिक दाताओं से आना चाहिए, लेकिन 2006 तक, सर्वेक्षण में शामिल 124 देशों में से केवल 49 ने इसे मानक के रूप में निर्धारित किया है। तंजानिया जैसे कुछ देशों ने इस मानक की दिशा में काफी प्रगति की है, जिसमें 20% दानकर्ता 2005 में अवैतनिक स्वयंसेवक बन गए और 2007 में 80%। हालांकि, डब्ल्यूएचओ द्वारा सर्वेक्षण किए गए 124 देशों में से 68 ने इस संबंध में बहुत कम या कोई प्रगति नहीं की। अमेरिका में, अधिकांश दाताओं को अभी भी प्लास्मफेरेसिस के लिए भुगतान किया जाता है। कई देश पर्याप्त आपूर्ति बनाए रखने के लिए भुगतान किए गए दाताओं पर भरोसा करते हैं। कुछ देशों में, जैसे कि ब्राजील और ऑस्ट्रेलिया में, रक्त या अन्य मानव ऊतकों को दान करने के लिए नकद या अन्यथा मुआवजा प्राप्त करना अवैध है।
नियमित दाताओं को अक्सर किसी प्रकार की गैर-मौद्रिक मान्यता प्राप्त होती है। काम से छुट्टी एक सामान्य लाभ है। उदाहरण के लिए, इटली में, दाताओं को उस दिन के लिए भुगतान किया जाता है, जिस दिन वे रक्तदान करते हैं, जैसे काम से सवेतन छुट्टी। दाता केंद्र कभी-कभी प्रोत्साहन भी जोड़ते हैं, जैसे कि गारंटी है कि कमी होने पर दाताओं की प्राथमिकता है, मुफ्त टी-शर्ट, प्राथमिक चिकित्सा किट, विंडशील्ड स्क्रैपर्स, पेन और इसी तरह के ट्रिंकेट। संभावित दाताओं की भर्ती करने वाले लोगों के लिए भी प्रोत्साहन हैं, जैसे कि दाताओं के लिए उपहार और सफल दाता दिनों की मेजबानी के लिए पुरस्कार। मेधावी दाताओं की पहचान आम है। उदाहरण के लिए, सिंगापुर रेड क्रॉस सोसाइटी स्वैच्छिक दाताओं को पुरस्कार देती है जिन्होंने रक्त दाता भर्ती कार्यक्रम के तहत दान के कुछ कार्यों को पूरा किया है, जो 25 कृत्यों के लिए "कांस्य पुरस्कार" से शुरू होता है। मलेशियाई सरकार दानदाताओं के लिए मुफ्त आउट पेशेंट उपचार और अस्पताल में भर्ती लाभ भी प्रदान करती है, जैसे प्रत्येक रक्तदान के लिए 3 महीने का मुफ्त आउट पेशेंट उपचार। पोलैंड में, एक निश्चित मात्रा (पुरुषों के लिए 18 लीटर और महिलाओं के लिए 15 लीटर) में रक्तदान करने के बाद, एक व्यक्ति को "सम्मानित मानद दाता" की उपाधि और एक पदक प्राप्त होता है।
अधिकांश एलोजेनिक दाता दान के रूप में रक्त दान करते हैं और दान से कोई प्रत्यक्ष लाभ प्राप्त करने की उम्मीद नहीं करते हैं। समाजशास्त्री रिचर्ड टिटमास ने अपनी 1970 की पुस्तक द गिफ्ट रिलेशंस: फ्रॉम ह्यूमन ब्लड टू सोशल पॉलिसी में, अमेरिका और ब्रिटेन की वाणिज्यिक और गैर-वाणिज्यिक दान प्रणालियों की योग्यता की तुलना बाद के पक्ष में लाभ के साथ की। पुस्तक अमेरिका में बेस्टसेलर बन गई, जिससे निजी रक्त बाजार का नियमन हुआ। पुस्तक को अभी भी रक्त के वस्तुकरण के बारे में समकालीन बहस में उद्धृत किया गया है। इसे 1997 में फिर से जारी किया गया था और समान विचार और सिद्धांत समान दान कार्यक्रमों पर लागू होते हैं, जैसे अंग और शुक्राणु दान।




