मूत्राशय की मात्रा कैसे मापी जाती है?
व्यक्ति के लिंग और उम्र के आधार पर, मूत्राशय का आयतन सामान्य से ऊपर या नीचे भिन्न हो सकता है। एक सामान्य, स्वस्थ अंग 3 घंटे तक पेशाब को जमा और बनाए रखने में सक्षम होता है, लेकिन अगर कोई व्यक्ति किसी बीमारी से पीड़ित है, तो हो सकता है कि मूत्र प्रणाली ठीक से काम न करे।
यह मूत्र अंग जघन सिम्फिसिस के पीछे, श्रोणि क्षेत्र में स्थित होता है। मजबूत सेक्स के प्रतिनिधियों में, यह आंतों और जननांगों से सटा हुआ है। महिलाओं में, यह गर्भाशय और योनि (योनि) की सीमा बनाती है। मूत्राशय एक खोखला अंग है जो मूत्र के लिए एक प्रकार का जलाशय है, जिससे मूत्रमार्ग निकल जाता है। वह भेद करता है:
- ऊपर;
- शरीर;
- शायक।
आयतन और उसके सामान्य आयाम
वयस्कों में मूत्र संग्रह गुहा की सामान्य, सामान्य मात्रा औसतन 250 से 500 मिलीलीटर तक भिन्न होती है, लेकिन 600 - 700 मिलीलीटर तक पहुंच सकती है। शौचालय जाने की पहली इच्छा तब प्रकट होती है जब मूत्रालय में 100 मिलीलीटर मूत्र होता है। मात्रा में 150 की वृद्धि के साथ, पेशाब करने की इच्छा अधिक स्पष्ट हो जाती है। एक वयस्क का शरीर सामान्य रूप से बड़ी मात्रा में मूत्र को बनाए रख सकता है, लेकिन कई चिकित्सा अध्ययनों से पता चला है कि मूत्र धारण करना अस्वस्थ है। यह पूरे जननांग प्रणाली, गुर्दे, आंतों और आस-पास के अंगों को नकारात्मक रूप से प्रभावित करता है, जो बहुत दबाव में हैं।
- पुरुषों में एमपी की मात्रा 700 मिलीलीटर तक पहुंच जाती है;
- महिलाओं में, गुहा का सामान्य आकार 500 मिलीलीटर तक पहुंच जाता है।
जब मूत्र की मात्रा बढ़ जाती है, तो भरे हुए जलाशय की दीवार की मोटाई केवल 2-3 मिमी होती है। लेकिन खाली करने की क्रिया के बाद, दीवार सिकुड़ जाती है और सामान्य रूप से मोटाई में 12-15 मिमी हो जाती है।
शिशुओं में, मूत्र अंग 5-7 सेमी के आकार तक पहुंच जाता है और इसमें एक धुरी का आकार होता है। लेकिन बच्चे के जीवन के चौथे वर्ष तक, यह बढ़कर 15 सेमी हो जाता है, जिसमें पहले से ही नाशपाती के आकार का आकार होता है। किशोरावस्था के दौरान, जब सभी शरीर प्रणालियां सक्रिय रूप से बढ़ रही हैं और बदल रही हैं, अंग की पेशी झिल्ली का कमजोर विकास, मूत्राशय की मात्रा में कमी और असंयम हो सकता है। 8-12 वर्ष की अवधि में बच्चे का मूत्राशय एक अंडे का रूप धारण कर लेता है और भविष्य में यह एक वयस्क अंग का रूप धारण कर लेता है।
एक नवजात शिशु के सांसद की क्षमता 40-70 सेमी³ होती है। 5 साल की उम्र में, कंटेनर में पहले से ही 200 मिलीलीटर तक मूत्र होता है। 12 साल की उम्र तक, यह संख्या पहले से ही 250 मिलीलीटर है, और अंततः अंतिम आकार तक पहुंच जाती है।
मात्रा निर्धारण
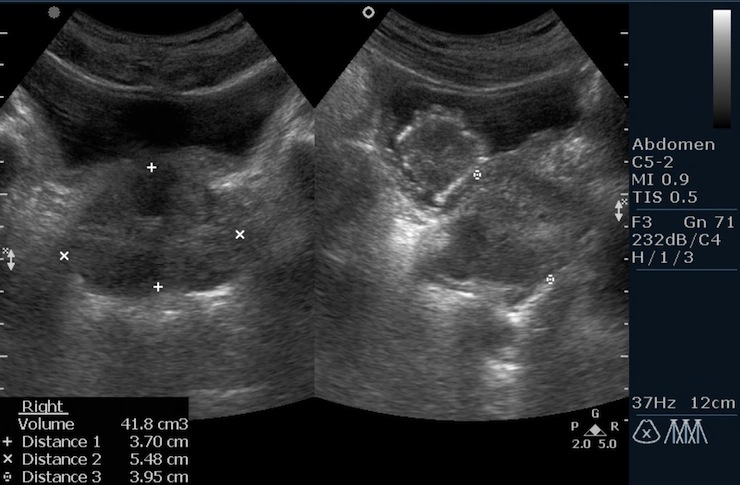
सबसे अधिक बार, अल्ट्रासाउंड डायग्नोस्टिक्स का उपयोग आंतरिक अंग के आकार को निर्धारित करने के लिए किया जाता है। एक अल्ट्रासाउंड मशीन की मदद से, मॉनिटर पर माप लिया जाता है और सिलेंडर या दीर्घवृत्ताभ का आयतन ज्ञात करने के लिए सरल सूत्रों का उपयोग करके, संबंधित क्षमता का निर्धारण किया जाता है। अधिक सटीक परिणामों के लिए, अल्ट्रासाउंड कैथीटेराइजेशन के साथ संयोजन में किया जाता है, जिसके परिणामस्वरूप मूत्र की मात्रा को मापा जाता है। दो नैदानिक परिणामों की तुलना की जाती है और औसत लिया जाता है।
किसी भी आंतरिक अंग का आकार एक्स-रे का उपयोग करके निर्धारित किया जा सकता है।यह एक रेडियोपैक पदार्थ से भरा होता है, और एक्स-रे पर देखा जाता है।
अंग का सिकुड़ना (झुर्रियाँ)
सिकुड़न या झुर्रियाँ एक ऐसी स्थिति है जिसमें अंग की कार्यक्षमता का उल्लंघन होता है, और इसकी क्षमता में कमी आती है, जो जीवन की गुणवत्ता को बहुत प्रभावित करती है।
सूखने के कारण:
- कृमिनाशक। उदाहरण के लिए, शिस्टोसोमियासिस, जो दुनिया के उष्णकटिबंधीय क्षेत्रों में दूषित पानी पीने से प्राप्त किया जा सकता है;
- विकिरण चिकित्सा के परिणाम, जिसका उपयोग कैंसर के उपचार में किया जाता है;
- पोषण, प्रोटीन खाद्य पदार्थों की अत्यधिक खपत;
- तपेदिक संक्रमण जो किसी भी अंग को प्रभावित कर सकता है।
रोग के लक्षण:
- पेशाब करने की इच्छा, जो दिन में 7-10 बार से अधिक होती है;
- बहुत मजबूत आग्रह, जिसमें एक व्यक्ति को ऐसा लगता है कि वह एक मिनट भी सहन करने में सक्षम नहीं है;
- रात में बार-बार पेशाब आना, जिससे व्यक्ति सो नहीं पाता या रात में 2 बार से ज्यादा जागता है। इसमें नींद के दौरान अनैच्छिक पेशाब भी शामिल है;
- उत्सर्जित मूत्र की छोटी मात्रा। उसी समय, एक व्यक्ति को शौचालय जाने की तीव्र इच्छा का अनुभव होता है, लेकिन उत्सर्जित मूत्र की मात्रा बहुत कम होती है।
रोग का निदान निम्नलिखित तरीकों में से एक में किया जाता है:
- सिस्टोस्कोपी, यानी मूत्रमार्ग के माध्यम से उपकरण को अंग गुहा में पेश करके जांच की जाती है, इसके बाद बायोप्सी की जाती है;
- एक्स-रे परीक्षा, अर्थात्, एक रेडियोपैक पदार्थ के साथ संतृप्ति और छवि का आगे का विश्लेषण;
- यूरोडायनामिक अध्ययन, अर्थात्, पूर्वकाल पेट की दीवार पर सेंसर का उपयोग करके अंग के व्यवहार का अध्ययन, साथ ही पेशाब की गति को मापना;
- यूरोग्राफी - एक नस में एक कंट्रास्ट एजेंट को पेश करने और इसे हटाने के बाद सिस्टम की स्थिति को रिकॉर्ड करने की एक विधि;
- मूत्र अंग की अल्ट्रासाउंड परीक्षा, जिसके परिणामस्वरूप डॉक्टर के मॉनिटर पर एक छवि बनाई जाती है, जिसके अनुसार माप लिया जाता है, मूत्र रोग विशेषज्ञ द्वारा विश्लेषण किया जाता है;
- बैक्टीरिया के लिए कल्चर, पोषक माध्यम पर बैक्टीरिया की खेती और उनकी माइक्रोस्कोपी का उपयोग संदिग्ध संक्रामक रोगों के मामलों में किया जाता है;
- मूत्र और रक्त का एक सामान्य विश्लेषण, जिसमें ल्यूकोसाइट्स, एरिथ्रोसाइट्स और ईएसआर की गणना की जाती है, मूत्र में एरिथ्रोसाइट्स और ल्यूकोसाइट्स की उपस्थिति का विश्लेषण किया जाता है। इसके अलावा, एक सामान्य विश्लेषण के साथ, रोगजनक बैक्टीरिया की खोज की जा सकती है;
- पेशाब की क्रिया के बाद मूत्र की मात्रा का मापन। इस मामले में, रोगी पूरे दिन एक मापने वाले कंटेनर में पेशाब करता है और मात्रा को मापता है।
शरीर का बढ़ना उसके सिकुड़ने के साथ-साथ नियमित रूप से होता है। एक बढ़े हुए (मेगासिस्टिस) अंग की मात्रा 700 मिली से अधिक हो सकती है, लेकिन इससे निकलने वाले मूत्र की मात्रा में वृद्धि नहीं होती है।
अंग क्षमता में वृद्धि के कारण:
- सौम्य और घातक संरचनाएं। सौम्य नियोप्लाज्म के निर्माण के दौरान, कोशिकाएं विभाजन को नियंत्रित करने और अंतर करने की क्षमता को बनाए रखने में सक्षम नहीं होती हैं; एक घातक ट्यूमर इस मायने में भिन्न होता है कि कोशिकाएं विभाजन और विभेदन दोनों पर नियंत्रण खो देती हैं;
- विभिन्न दवाओं का उपयोग, उदाहरण के लिए, दवाएं जो न्यूरोमस्कुलर कनेक्शन को प्रभावित करती हैं;
- मूत्र प्रणाली के ट्यूमर रोग, सिस्टोमा। कोशिकाएं विभाजित होती हैं और अनियंत्रित रूप से बढ़ती हैं, आसन्न ऊतकों को नष्ट करती हैं;
- मधुमेह मेलेटस, बिगड़ा हुआ ग्लूकोज तेज और इंसुलिन उत्पादन;
- प्रोस्टेट के विभिन्न रोग जो पुरुषों में मूत्राशय की मात्रा को प्रभावित करते हैं। प्रोस्टेटाइटिस - प्रोस्टेट ग्रंथि की सूजन, संभव प्रोस्टेट एडेनोमा - प्रोस्टेट ग्रंथि के ग्रंथियों के उपकला का एक सौम्य ट्यूमर; प्रोस्टेट ग्रंथि का तपेदिक संक्रमण - दर्द के साथ प्रोस्टेट ग्रंथि के आकार में कमी। इन सभी रोगों के कारण पेशाब करने में समस्या हो सकती है;
- मूत्राशय की गर्दन के संकुचन, यानी संयोजी ऊतक का बहुत अधिक विकास और इसकी लोच का उल्लंघन;
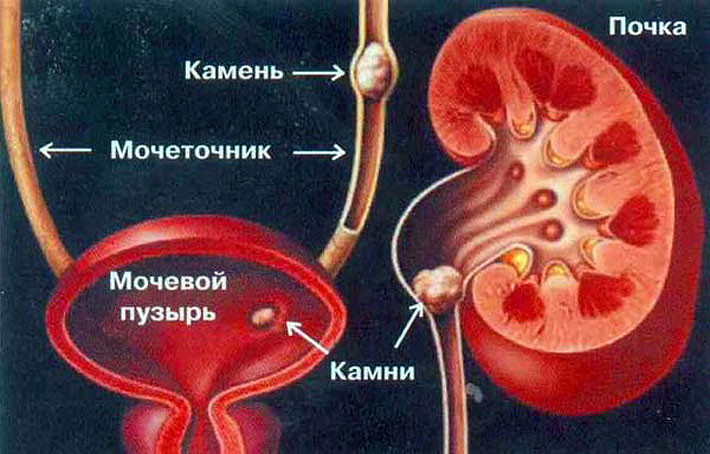
- पथरी जो मूत्र पथ से गुहा में प्रवेश करती है या वहां बनती है, जिससे मूत्रमार्ग में रुकावट होती है और मूत्र का ठहराव होता है;
- तंत्रिका गतिविधि का उल्लंघन, जिसके परिणामस्वरूप एक व्यक्ति को मूत्राशय भरने और पेशाब करने की इच्छा महसूस नहीं होती है।
पुरुषों और लड़कियों में बीमारी का निदान करने के लिए, बस एक चिकित्सक से संपर्क करना पर्याप्त है। एक सतही निदान के बाद, चिकित्सक गुर्दे, प्रजनन प्रणाली की समस्याओं या अन्य बीमारियों के इलाज के लिए एक संकीर्ण विशेषता के डॉक्टर को एक रेफरल देगा।
एक झुर्रीदार और बढ़े हुए अंग का उपचार एक ही योजना के अनुसार और लगभग एक ही तरीके से किया जाता है। सबसे पहले, डॉक्टर को रोग का निदान करना चाहिए, और उसके बाद ही समस्या का समाधान प्रस्तुत करना चाहिए।
प्रतिक्रियाशील उपचार:
- न्यूरोटॉक्सिन के इंजेक्शन जो मूत्र नली में इंजेक्ट किए जाते हैं। वे तंत्रिका तंतुओं की चालकता को बाधित करते हैं, जो मूत्र के प्रतिधारण में योगदान देता है;
- हाइड्रोडिलेशन, यानी गुहा और अंग की दीवारों में पानी का इंजेक्शन।
उपचार के सर्जिकल तरीके:
- Transurethral detrusorotomy, यानी नसों का छांटना;
- सिस्टेक्टोमी, जिसमें अंग का विच्छेदन किया जाता है। ऐसा ऑपरेशन चरम मामलों में किया जाता है, उदाहरण के लिए, एक अतिवृद्धि निष्क्रिय ट्यूमर के साथ। इस मामले में, निकाले गए अंग को कृत्रिम अंग से बदल दिया जाता है;
- मायोसिस्टेक्टोमी, यानी पेशी झिल्ली को हटाना;
- वृद्धि सिस्टोप्लास्टी। अंग को हटा दिया जाता है और एक ऊतक के साथ बदल दिया जाता है जो आंतों या पेट का हिस्सा होता है।
पुरुषों और महिलाओं में बढ़े हुए मूत्राशय का इलाज कैसे किया जाता है:
- अंतःस्रावी तंत्र का उपचार;
- मूत्र पथ में पथरी की उपस्थिति में, शल्य चिकित्सा द्वारा उन्हें तत्काल हटाने की आवश्यकता होती है;
- नियोप्लाज्म का उपचार;
- संकुचित हिस्से को हटाकर और स्टेंट लगाकर मूत्रमार्ग का ऑपरेटिव विस्तार;
- कैथीटेराइजेशन या कैथेटर प्रतिस्थापन;
- फिजियोथेरेपी, जैसे गर्मी, मालिश, और अन्य गैर-तनाव उपचार;
- हर्बल इन्फ्यूजन जो किडनी और सिस्टम के अन्य अंगों को ठीक करता है।
घर पर उपचार के लिए किया जाता है: हल्की मालिश, गर्म स्नान या हीटिंग पैड, शरीर को पूर्ण विश्राम।
भ्रूण या भ्रूण में बढ़ा हुआ एमपी
गर्भ के 25-27वें दिन भ्रूण में मूत्राशय का निर्माण शुरू हो जाता है। 21-22 सप्ताह के गर्भ में अंतिम विकास। इस अवधि के दौरान भी, मूत्राशय में वृद्धि हो सकती है, तथाकथित मेगासिस्टिस। मेगासिस्टिस तब बनता है जब लंबाई 8 मिमी से अधिक हो जाती है। मेगासिस्टिस प्रकृति में अवरोधक है और उकेरा हुआ पेट सिंड्रोम का संकेत हो सकता है (एक दुर्लभ जन्मजात विकृति जो जननांग प्रणाली के कई विकास संबंधी विकारों की विशेषता है)।इस सिंड्रोम का निदान गर्भावस्था के दूसरे तिमाही से किया जा सकता है। यदि यह पाया जाता है, तो आमतौर पर गर्भावस्था को समाप्त करने की सिफारिश की जाती है।
भ्रूण में मेगासिस्टिस इलाज योग्य है। कुछ मामलों में, यह अनायास सामान्य हो सकता है। इस निदान के साथ मूत्राशय की स्थिति का आकलन करने के लिए वेसिकोसेन्टेसिस किया जाता है। यह विधि महिला के पेट, भ्रूण के अंग की दीवारों को छेदने और उसकी गुहा में घुसने पर आधारित है। वहां से अवशिष्ट मूत्र लिया जाता है और जांच की जाती है। इसकी मदद से भ्रूण के जननांग प्रणाली के कई रोगों का पता लगाया जाता है। समय पर vesicocentesis के साथ, आप एक बच्चे को खोने और उसमें विकृति विकसित करने की संभावना को कम कर सकते हैं।
महिलाओं और पुरुषों के लिए उपयुक्त निवारक उपायों का एक सेट है, जो आपको अंग की दीवारों को मजबूत करने की अनुमति देता है। किडनी और पूरे मूत्र तंत्र को ठीक करने के लिए डॉक्टर सही खाने और पूरे शरीर को नष्ट करने वाली बुरी आदतों को छोड़ने की सलाह देते हैं।