Suguelundite nakkushaigused. Kõige tavalisem sugulisel teel levivate nakkuste leviku viis
STI on akronüüm, mis tähistab "sugulisel teel levivaid infektsioone". Nende infektsioonide areng ei sõltu sellest, millise kontakti tulemusel nad on saadud: vaginaalselt, anaalselt või suu kaudu. Hiljuti nimetati selliseid haigusi reeglina sugulisel teel levivateks haigusteks, nüüd nimetatakse neid sagedamini STI-deks, kuid oluline pole mitte nende nimi, vaid see, et neid võib edasi kanda inimene, kes isegi ei kahtlusta, et see on sugulisel teel leviv haigus. ta on haige. Süstimise (või juhusliku nõelatorkimise), nõela jagamise või lapse rinnaga toitmise ajal võib edasi kanduda mitmeid infektsioone.
- 1. Sugulisel teel levivad infektsioonid (STI-d).
- 2. Haigused (haigused), sugulisel teel levivad haigused (STD).
- bakteriaalne vaginoos, mis, kuigi mitte sugulisel teel leviv haigus, edastatakse seksuaalse kontakti ajal;
- suguelundite lümfogranuloom;
- stafülokoki infektsioon;
- chancroid;
- mitte-gonokokk-uretriit;
- süüfilis;
- gonorröa;
- donovanoos.
- pärmseente infektsioon;
- katusesindlid.
- adenoviirused, need võivad esineda hingamisteede ja väljaheite vedelikes;
- viirushepatiit: B-hepatiit levib nii sugulise sekretsiooni kui sülje kaudu, hepatiit A, E võib levida nii suu kaudu kui ka väljaheitega, C-hepatiit levib harva seksuaalvahekorras, kuid võib põhjustada maksavähki, D-hepatiit väga harva võib levida sugulisel teel, kuid selline võimalus pole välistatud;
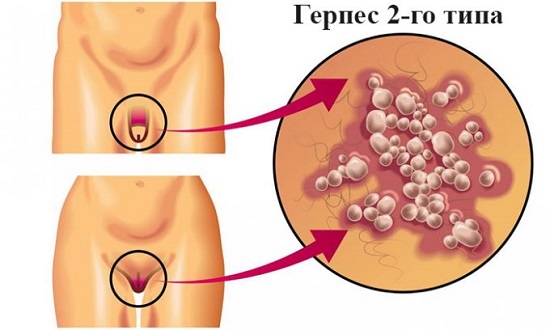
- herpes - edastatakse limaskestade kaudu;
- HIV AIDS;
- suguelundite papilloomid;
- molluscum contagiosum;
- Kaposi sarkoom;
- mononukleoos.
- sügelised;
- häbemetäid.
- diagnoosina, et saaks kindlaks teha haiguse sümptomid;
- sõeluuringuna, mille abil saab tuvastada sümptomiteta esinevaid infektsioone;
- sõeluda partnereid, kes kavatsevad astuda kaitsmata seksi, näiteks lapse eostamiseks;
- vastsündinu, et kontrollida, kas ta on emalt nakatunud;
- enne annetatud vere või elundite kasutamist veenduge, et need on pärit tervelt inimeselt;
- teha kindlaks patsiendi ravi efektiivsus;
- massilise epidemioloogilise uuringu läbiviimiseks.
- 1. Selga pannes taandub kondoomi algusest 1-1,5 cm, see on ejakulaadi koht. Seda tuleb panna ettevaatlikult, et mitte kahjustada.
- 2. See ei tohiks olla liiga lõtv, vastasel juhul ei suuda see teie kaitset täielikult pakkuda.
- 3. Kasutatud kondoomi ei tohi tagurpidi keerata.
- 4. HIV-i eest võivad kaitsta ainult lateks- või polüuretaankondoomid.
- 5. Ärge kasutage latekstoodetega õlimäärdeid, kuna see võib neid kahjustada.
- 6. Maitsestatud kondoome on kõige parem kasutada ainult oraalseksi jaoks. Suhkru olemasolu nendel võib naistel sissetungimisel põhjustada pärmseene infektsiooni.
- 7. Ärge kasutage kondoomi korduvalt, kuna see suurendab selle kahjustamise tõenäosust ja see ei saa täielikult täita oma barjäärifunktsiooni.
Näita kõike
Erinevus STD-st
1990. aastatel liigitati need haigused suguhaigusteks. Praegu on kasutusel 2 terminit:
Kui kasutada terminit "infektsioon", tähendab see seda, et inimest mõjutab üks või teine viirus, mikroob või bakter, mis on tema kehas, kuid siiani puuduvad haiguse välised tunnused ja sümptomid, kuigi viirused juba nakatavad. keha.
Kui kasutada mõistet "haigus", siis sellisel juhul pole viirus, mikroob või bakter mitte ainult olemas ja organismi kahjustav, vaid lisaks on ilmsed haiguse tunnused ja sümptomid.
Kui inimene on haige, hakkab ta märkama kõrvalekaldeid normist, tunneb end halvasti. Mõistet "sugulisel teel leviv infektsioon" peetakse laiemaks ja see hõlmab mitte ainult neid, kes on selgelt haiged ja kellel on kõik haiguse ilmingud, vaid ka need, kes on selle kandjad, kuid kes pole veel avaldunud.
Sageli patsiendid isegi ei kahtlusta, et nad on STI-sse nakatunud, ja jätkavad teiste inimeste nakatamist nendega, seetõttu kasutatakse terminit STD palju harvemini kui terminit STI, mis on tõepärasem.
Termini STD tunnuseks on ka see, et seda saab kasutada sõltuvalt haiguse edasikandumise teguritest ja viisidest. Näiteks võib sellist haigust nagu meningiit levida sugulisel teel, kuid seda ei peeta sugulisel teel levivaks haiguseks, kuna selle levik seksuaalvahekorra ajal ei ole haigusesse nakatumise peamine põhjus.
On mitmeid teisi sugulisel teel levivaid infektsioone, kuid seda meetodit ei eelistata. STI-d hõlmavad neid haigusi, mis levivad peamiselt seksuaalvahekorra ajal. Kui inimene on haige klamüüdia või gonorröaga, võib ta sellistesse haigustesse haigestuda ainult seksuaalse kontakti kaudu. Kuid on mitmeid patoloogiaid, mida saab lisaks seksuaalsele teele edasi anda ka muul viisil, nende nimekiri on pikk. Näiteks AIDS võib levida nii seksuaalse kontakti kui ka vere kaudu ning SARS võib edasi kanduda siis, kui haige aevastab või köhib.

Ühine klassifikatsioon
Seksuaalse kontakti ajal võib levida suur hulk infektsioone, seega on nende jaoks teatud kvalifikatsioon, nimelt:
Bakteriaalsete infektsioonide hulka kuuluvad:

Seente põhjustatud haigused on:
Viirushaiguste loetelu on järgmine:
Kõhuõõneinfektsioonide hulka kuuluvad mitmesugused bakterid, viirused ja algloomad, mis kanduvad edasi seksuaalse kontakti ajal, olgu siis suu või päraku kaudu. See võib juhtuda sekslelude üldise kasutamisega, hügieenireeglite eiramisega.

Suuinfektsioonid, nagu gripp, adenoviirused, külmetushaigused, papilloom, herpes, B-hepatiit, võivad levida sugulisel teel.

Infektsiooni sümptomid
STI-del on nn sisemised ja välised sümptomid. Esimesse kategooriasse kuuluvad tervise halvenemine, palavik, lihasvalu, s.t. sümptomid, mis on sarnased külmetushaigustega.

Kui tekib gonorröa või trihhomonoos, ilmub kusitist eritist, inimene kogeb urineerimisel valu ja valu.
Selliste haiguste tuvastamisel nagu emakakaela erosioon, krooniline prostatiit, viljatus, tuleb kindlasti kontrollida STI-de olemasolu.
Süüfilise tekkega hakkavad nahale tekkima haavandid, mida sageli aetakse segi herpese tekkega. Mõned inimesed ravivad tekkivaid haavandeid seebiga ja need kaovad. Sellele vaatamata, kui keha mõjutab süüfilis, siis väliste ilmingute puudumisel on keha jätkuvalt kahjustatud ja kui ravi ei alustata, tekivad tõsised tüsistused.
Lööbe ilmnemine võib viidata nii sügelise kui ka süüfilise tekkele. Häbemetäi suurus ei ületa 1-2 mm, nakatumine toimub nii seksuaalse kontakti kui ka lina või riiete kaudu.Areneb kõikides piirkondades, kus on karvu, välja arvatud pea. Sügeluse tagajärjel on nahk kammitud, infektsioonid tungivad kehasse.

Kui STI-d esineb emal, võivad need kanduda lapsele emaüsas, sünnituse ajal või rinnaga toitmise ajal.

Tekkimis- ja arengumustrid
Enamik neist infektsioonidest kandub kergesti peenisel, häbemel, pärasooles, suus, silmades olevate limaskestade kaudu. Kui me räägime peenisepea limaskestast, siis kuigi see ei tooda lima, sisaldab see seda. Limaskest erineb nahast selle poolest, et patogeensed mikroorganismid tungivad sellesse kiiremini. Need tungivad kergesti läbi isegi nahakahjustuste, näiteks tormamise, lõike või pragude korral.

Kui rääkida peenisepea pinnast, siis seksuaalse kontakti ajal tekkiva hõõrdumise ajal muutub see eriti vastuvõtlikuks. Enamik infektsioone kandub edasi suguelundite sekretsiooni kaudu, seejärel sülg ja limaskestad, järgnevad kahanevas järjekorras nahk, väljaheited, uriin ja higi. Inimese nakatamiseks vajalike mikroorganismide arvu pole palja silmaga näha ja olenevalt nakkuse tüübist on see erinev.
Enamik infektsioone kandub palju tõenäolisemalt edasi vahekorra ajal kui muud tüüpi kontaktide korral. Näiteks sügaval suudlemisel on palju väiksem tõenäosus nakatuda kui oraalseks. Kui rääkida HIV-st, siis on seda suguelundites palju rohkem kui haige inimese süljes.
Sõltuvalt STI tüübist võib nakkus levida nii selle esinemise tunnustega kui ka ilma. Herpes nakatumine on tõenäolisem selle väliste ilmingute olemasolul kui siis, kui neid ei esine, ja HIV võib nakatuda ka siis, kui selle kandjal ei ole ilmseid AIDSi tunnuseid.
Sugulisel teel levivate haiguste riski vähendamiseks on soovitatav kasutada kondoome. Kuigi see kaitsemeetod on kõige usaldusväärsem ja taskukohasem, ei suuda isegi see täielikult tagada turvalisust.

Diagnostika läbiviimine
Diagnoosi tegemisel võib uuringu läbi viia ühe või mitme infektsiooni kohta. Kuigi on olemas kiirtestid, mis võivad hõlmata mitut infektsiooni korraga, ei ole veel analüüsi, mille abil saaks korraga testida kõiki suguhaigusi.

STI-de kindlakstegemiseks tehakse testid:
Paljud STI-d on asümptomaatilised ja sageli ilmnevad sümptomid alles mõnda aega pärast nakatumist. Sellised infektsioonid põhjustavad naistel vaagnavalu. Viljatus võib tekkida nii naistel kui meestel ja mõnel juhul võib see lõppeda surmaga.
Varajane diagnoosimine võimaldab alustada ravi õigeaegselt, mis sel juhul on palju tõhusam kui haiguse kaugelearenenud vormi korral. Olenevalt nakkuse tüübist on "akna" pikkus, st nakatumisjärgne aeg, mil testid on negatiivsed, erinev ja selle aja jooksul võib inimene jätkata teiste inimeste nakatamist.
STI-de testimine tuleks teha alati, kui kahtlustate, et olete haige inimesega kokku puutunud. Kõigepealt peate läbima seksuaalinfektsioonide testid. Kui seda tehakse kohe, võib arst läbi viia aktiivse profülaktika, mille käigus ravitakse välissuguelundeid spetsiaalsete preparaatidega. See võimaldab teil oluliselt vähendada ravi aega ja vältida tõsiste tüsistuste teket.
HIV-i või hepatiidi puhul on vajalik vereanalüüs, suguhaiguste määrdumine urogenitaalsete infektsioonide korral. Usaldusväärsed tulemused määrdumise saamisel saadakse siis, kui nakkus viidi hiljuti sisse. Kaugelearenenud haiguste korral tehakse bakterioloogiline külv, PCR-meetodi kasutamisel tehakse vereanalüüs. STI-de õigeks diagnoosimiseks tuleks läbi viia põhjalik analüüs, mis hõlmab mitut tüüpi uuringuid.

Suguelundite infektsioonide analüüse on vaja teha, kui on olnud kaitsmata seksuaalvahekorda võõra inimesega, isegi juhtudel, kui haigusnähud puuduvad.
Ravi meetodid
Vägistamise ajal on suur risk haigestuda sugulisel teel levivatesse infektsioonidesse ja sel juhul määratakse ravimite kompleks, mis sisaldab antibiootikume. Kui tekib gonorröa või klamüüdia infektsioon, on võimalik ise ravida, kuid enne seda on vaja konsulteerida arstiga.

Sellise ravi läbiviimisel võib arst kasutada antibiootikume, antimikroobseid aineid, haiguse õigeaegsel avastamisel on ravi palju lihtsam läbi viia. Mõned inimesed usuvad, et sugulisel teel levivatest infektsioonidest vabanemiseks on pill, mille joomisest piisab, kuid see pole nii, sellised infektsioonid nõuavad kompleksset ja pikaajalist ravi.
Raviprotsess on eriti raske, kui avastatakse mitu sellist haigust korraga, samas kui on suur tüsistuste oht.
Kui inimesel on mitu infektsiooni, peate võtma kompleksseid ravimeid või neid kombineerima.

Igal juhul on vaja ravi läbi viia, sellistest haigustest ei esine iseparanemise juhtumeid. See võib olla eksitav, kui haigus muutub krooniliseks ja selle arengu välised sümptomid puuduvad. Sellisel juhul jätkab inimene ka teiste inimeste nakatamist ning tõsiste tüsistuste tekkimise oht on suur. Eneseravi on samuti ohtlik, ravi peaks läbi viima ainult spetsialist pärast täielikku diagnoosi.
Ennetavad tegevused
Parim viis end kaitsta on ennetamine ja kõige soodsam viis on turvaseks. See kaitseb otsese kontakti eest võimaliku juba nakatunud partneriga ning kui kondoomi õigesti kasutada, väheneb nakatumise oht tunduvalt.

Ideaalne variant oleks see, kui mõlemat partnerit testitakse enne seksimist sugulisel teel levivate haiguste suhtes, siis on nakatumise oht minimaalne. Nakatumist ei ole alati võimalik avastada kohe pärast nakatumist, paljudel juhtudel peab selleks mööduma teatud ajavahemik. Kui teil oli kahtlane kontakt, peaks aeg mööduma sellest ajast testi sooritamiseni.
Terve inimese immuunsüsteem suudab nakatumist ära hoida vaid siis, kui viiruskoormus on madal. Kui ilmnevad muud viirused, suureneb immuunsüsteemi koormus ja see ei tule enam oma funktsioonidega ise toime.
Mõnda viirust, nagu B-hepatiit, saab kaitsta õigeaegse vaktsineerimisega. Kondoom kaitseb ainult seda kehapiirkonda, mida nad katavad, seega jäävad lahtiseks jäetud kehapiirkonnad infektsioonidele vastuvõtlikud. HIV-i puhul pakub kondoom kõrget kaitset, kuna see ei kandu läbi terve naha.
Peate oskama kondoomi õigesti kasutada ning selleks peate järgima järgmisi reegleid:
Kõige tõhusam viis sugulisel teel levivate haiguste eest kaitsmiseks on täielikult hoiduda igasugusest seksuaalsest kontaktist. Vähesed saavad selle üle otsustada, seetõttu on vaja eelistada turvalisi kontakte, suhteid 1 usaldusväärse partneriga.
Kaitsmata kokkupuutel on soovitatav kohe dušš, loputada välissuguelundeid kloorheksidiini või miramistiini lahusega. Seda tuleb teha kohe, muidu see protseduur ei toimi.
Kui pöördute arsti poole esimestel päevadel pärast nakatumist, võib ta süstida ravimeid, mis blokeerivad teatud infektsioonide arengut. See on hea ennetusmeetod, kuid sageli ei soovitata seda kasutada.
Sugulisel teel levivad haigused ehk sugulisel teel levivad nakkused on rühm haigusi, mida põhjustavad bakterid ja algloomad, seened ja viirused. See nakkuste rühm on levinud inimeste seas, kes on ebasoodsad ja ei kasuta kondoome, kes on altid asotsiaalsele eksistentsile, alkoholismile ja narkomaaniale. Eranditult on kõigil STI-del pikaajalised tagajärjed, sealhulgas kesknärvisüsteemi, maksa, luude ja muude organite kahjustused.
STI-de põhjused
Sugulisel teel levivaid infektsioone, valdavalt sugulisel teel levivaid, ei nimetata asjata jumalanna Veenuse järgi - nende poolt nakatumine toimub enamasti lähedasel kokkupuutel haiguse kandjaga. Enamasti juhtub see vahekorra ajal ilma barjääri rasestumisvastaseid vahendeid kasutamata.
Infektsiooni põhjustajad võivad olla:
- kandja süljes;
- nahal (kõige sagedamini suu lähedal, perianaalses piirkonnas, kõhukelmes);
- seemnevedelikus ja tupesekretis.
STD on võimalik saada ilma otsese kontakti kandjaga. Sageli tekib infektsioon ühiste nõude, käterätikute, pardlite, käsnade ja pesulappide kasutamisel. Sellist edastusviisi nimetatakse koduseks.

Tähtis! Isegi tükkseep võib saada nakkuste allikaks. Vaatamata oma võimele reostust hävitada, on see hea kasvulava paljudele sugulisel teel levivate nakkuste patogeenidele.
Seksuaalsed infektsioonid ei ole nii kahjutud, kui esmapilgul võib tunduda. STI-de ülekandmisel tekkivate tüsistuste hulgas mainitakse naiste viljatust ja raseduse katkemist, meeste prostatiiti ja impotentsust, maksa- ja kesknärvisüsteemi haigusi.
Millised haigused on suguhaigused?
Tähtis! Candida ja mittespetsiifiline uretriit ja kolpiit, bakteriaalne vaginoos, mis on põhjustatud tinglikult patogeensest mikrofloorast, ei kuulu sugulisel teel levivate haiguste hulka.
Bakteriaalsed infektsioonid
Peamiselt sugulisel teel levivaid bakteriaalseid infektsioone peetakse kõigi sugulisel teel levivate nakkuste hulgas kõige arvukamaks. Sellesse haiguste kategooriasse kuuluvad:
- kubeme- ja suguelundite granuloomid;
- süüfilis;
- klamüüdia;
- gonorröa;
- mükoplasmoos;
- ureaplasmoos.
On ka teisi valdavalt sugulisel teel levivaid bakteriaalseid infektsioone, mis on Venemaal ja nõukogudejärgses ruumis üliharuldased. Näiteks pehmet šankrit, mille tekitajaks on bakter Haemophilus ducreyi, diagnoositakse peamiselt Aafrika ja Ameerika elanikel.
Viiruslikud infektsioonid
Sugulisel teel levivaid viirusnakkusi on vähem kui bakteriaalseid, kuid nendega nakatunute arv ulatub muljetavaldavate arvudeni.
Maailma Terviseorganisatsiooni statistika järgi on vähemalt 50% suguküpsetest inimestest planeedil nakatunud inimese papilloomiviirusesse ja see haigus kuulub ka sugulisel teel levivate haiguste kategooriasse.

Seksuaalse kontakti ajal nakatuda võivate viiruste eripäraks on see, et nad võivad olla pikka aega passiivses olekus ja avalduda immuunsuse vähenemisega või muude haiguste taustal. Järgmised viiruslikud seksuaalinfektsioonid on ühed levinumad:
- inimese immuunpuudulikkuse viirus (HIV);
- herpes simplex viirus;
- inimese papilloomiviirus (HPV);
- tsütomegaloviirus;
- B-hepatiit.
See ei ole täielik viiruslike seksuaalinfektsioonide loetelu. Nende hulka kuuluvad ka Kaposi sarkoom, Zika viirus ja muud haigused, mida diagnoositakse suhteliselt vähestel inimestel.
Algloomade infektsioonid
Algloomade infektsioonid hõlmavad reproduktiivsüsteemi haigusi, mille põhjustajaks on Trichomonas vaginalis. Statistika kohaselt on trikhomonoos kõigi sugulisel teel levivate nakkuste seas kõige levinum haigus.

Maailma Terviseorganisatsiooni 2000. aasta andmetel on nende mikroorganismidega nakatunud vähemalt 10% kõigist inimestest Maal, sealhulgas vastsündinud ja vanurid.
Seennakkused
Sugulisel teel levivaid seeninfektsioone esindab soor. Selle esinemise põhjuseks on tinglikult patogeense mikroorganismi Candida albicans, pärmitaoline seene, mis elab suu, tupe ja jämesoole limaskestadel, suurenenud aktiivsus.

Haigus areneb üldise ja kohaliku immuunsuse vähenemise, mikrofloora tasakaalustamatuse taustal pärast pikaajalist antibiootikumide kasutamist.
- ftiriaas (kubeme pedikuloos), mille põhjustajaks on häbemetäi;
- sügelised, mille tekitajaks on kärntõbi.

Peaaegu kõik sugulisel teel levivad infektsioonid, isegi kui need on asümptomaatilised, on täis tüsistusi. Enamasti väljenduvad need viljatuses, raseduse katkemises, emaka ja lisandite, eesnäärme kroonilises põletikus. Teatud tüüpi STI-d provotseerivad hea- ja pahaloomuliste kasvajate teket.
Diagnostika
Suguelundite infektsioonide diagnoosimiseks kasutatakse standardset meetodite komplekti:
- visuaalne kontroll;
- laboratoorsed uuringud;
- instrumentaalne uurimine.
Kaebuste ja välise läbivaatuse tulemuste põhjal võib arst oletada, milline infektsioon patsiendil on:

STI-de laboratoorne diagnoos hõlmab mitmeid bioloogiliste proovide uuringuid:
- otsene ja fluorestseeruv äigemikroskoopia;
- määrdeuuringu kultuuriline meetod;
- seksuaalsete infektsioonide tekitajate antigeenide tuvastamine veres - otsene immunofluorestsents ja ensüümi immuunanalüüs;
- STI-de tekitajate DNA tuvastamine polümeraasi ahelreaktsiooni abil;
- seksuaalsete infektsioonide patogeenide vastaste antikehade tuvastamine veres.

Lisaks võib ette näha instrumentaalsed uuringud - vaagnaelundite (emakas ja lisandid, eesnääre), maksa- ja kõhuorganite (hepatiidi kahtluse korral) jt ultraheli.
Ravi
Suguelundite infektsioonide ravimeetodid sõltuvad haiguse tüübist ja diagnoosimisel leitud patogeenidest. Teraapia aluseks on ravimite sissevõtmine ja nende välispidine kasutamine. Lisaks on ette nähtud immunomoduleerivad ja immunostimuleerivad ained ning ravimid, mis aitavad taastada haigusest mõjutatud elundite ja süsteemide funktsioone.

Sugulisel teel levivate infektsioonide raviks kasutatavate ravimite rühmad ja nimetused on toodud tabelis:
|
Patogeenide tüübid |
Narkootikumide rühmad |
Ravimite nimetused ja ulatus |
|
bakteriaalsed suguelundite infektsioonid |
Antibiootikumid |
|
|
Antiseptikumid |
Kloorheksidiini, Miramistiini, Betadiini lahus. |
|
|
Immunomodulaatorid |
Panaviir, interferoon. |
|
|
Probiootikumid (valikuline) |
Probifor, Bifidumbacterin, Atsilakt, Lineks, Bifiform jt. |
|
|
Viiruslikud STI-d |
Viiruse- ja retroviirusevastased ravimid |
Fosfasiid, Abakaviir, Zidovudiin. |
|
Immunomodulaatorid |
Gerpferon, Viferon, Ribavirin, Acyclovir, Valtrex, Trizivir, Viramun. |
|
|
Algloomade infektsioonid |
Antibiootikumid ja antiprotoossed ravimid |
Levometsitiin, Metronidasool, Tenonitrosool (Atrikan), Tinidasool, Nimorasool (Naxogen). |
|
Hepatoprotektorid (valikuline) |
Ursosan, Phosphogliv, Galstena, Essentiale Forte. |
|
|
Seennakkused |
Seenevastased ained |
flukonasool, itrakonasool, klotrimasool, pimafutsiin, |
|
Probiootikumid |
Probifor, Bifidumbacterin, Atsilakt, Linex, Bifiform. |
|
|
Immunostimulaatorid |
Viferon, Ribavirin, Acyclovir, Valtrex, Trizivir. |
|
|
Sugulisel teel levivate infektsioonide ravi võib hõlmata ka operatsiooni ja minimaalselt invasiivseid sekkumisi. Eriti sageli kasutatakse neid HPV (suguelundite tüükad) nähtude ilmnemisel suguelunditel ja perianaalses piirkonnas. Neoplasmid eemaldatakse laseriga, raadiolainete meetodil või eemaldatakse tavalise skalpelliga.
Tähtis! HIV-i, AIDS-i, I ja II tüüpi herpese, HPV-d ja C-hepatiiti ei saa igavesti ravida. Patsiendid peavad nendega kohanema ja võtma pidevalt või eraldi kursuste kaupa spetsiaalseid ravimeid.
Suguelundite infektsioonide kõrvaldamine on efektiivne ainult siis, kui mõlemad seksuaalpartnerid läbivad ravikuuri. Ravi ajal on soovitatav keelduda seksist või kasutada barjääri rasestumisvastaseid vahendeid.
STI ennetamine
Ennetusmeetmete esimene samm on teavitada noori sellest, millised nakkused sugulisel teel levivad ja kui ohtlikud need on. Statistika kohaselt ei tea enam kui 20% venereoloogi patsientidest rasestumisvastase vahendi elementaarseid reegleid või ignoreerivad neid. Vahepeal piisab ebameeldivate diagnooside ja nende negatiivsete tagajärgede vältimiseks:
- kasutage barjääri rasestumisvastaseid vahendeid, kondoomid on parimad;
- juhtige korrapärast seksuaalelu ja ärge vahetage partnereid liiga sageli;
- vältige juhuslikku seksuaalset kontakti;
- jälgida isiklikku hügieeni;
- ärge kasutage teiste inimeste isiklikke hügieenitarbeid (hambahari, raseerimismasin jne).
Sugulisel teel levivate nakkuste ennetamisel on eriline roll haiguste õigeaegsel avastamisel. Puberteedieas mehi ja naisi soovitatakse regulaarselt testida selliste ohtlike infektsioonide suhtes nagu C-hepatiit, HIV, süüfilis ja teised. Sellised analüüsid on kohustuslikud rasedatele ja neile, kelle töö on seotud otsekontaktiga inimestega: arstid, kokad, saatjad, õpetajad, autojuhid jt.

Kui kahtlustate STD-nakkust, on soovitatav läbida täielik läbivaatus. Tänapäeval saab seda teha anonüümselt erakliinikutes ja laborites. Seksuaalinfektsioone on vaja ravida kohe pärast nende avastamist ja ainult venereoloogi juhendamisel ja järelevalve all.
Sugulisel teel levivad viirusnakkused on haiguste rühm, mis on kõige levinum mõjutusviis, mida arstid nimetavad seksuaalseks. Tuleb märkida, et need patoloogiad mõjutavad kõige sagedamini urogenitaalsüsteemi organeid ja ainult kaugelearenenud juhtudel võivad need levida teistesse kudedesse. Kaasaegne meditsiin jagab need protsessid suguhaigusteks, millesse võib nakatuda seksuaalse kontakti kaudu ja mis võivad edasi kanduda ka muul viisil. Lühidalt, kogu haiguste rühma nimetatakse STI-deks.
Nendest protsessidest, mis võivad levida mitte ainult kaitsmata vahekorra kaudu, on kõige kuulsamad HIV, viirushepatiit B ja C. Nendel haigustel on parenteraalne levikutee, see tähendab vere kaudu. Samuti on vertikaalne tee, see tähendab emalt lapsele. Nii saab edasi kanduda klamüüdia ja HIV-nakkus.
Sügelisele on omane otsekontakt, ebolale aga õhus leviv kontakttee. Tuleb märkida, et mitte kõik teadlased ei pea Ebolat ja sügelisi sugulisel teel levivateks nakkusteks.
Eristatakse nakkuslikke ja viiruslikke protsesse. On olemas haiguste rühm, mis ei kuulu sugulisel teel levivate haiguste hulka, kuna nende patogeene peetakse tinglikult patogeenseks mikroflooraks. See on kandidoosne kolpiit, gardnerelloos. Samal ajal kaaluvad arstid neid patoloogiaid tavaliselt koos sugulisel teel levivate haigustega, kuna nende ravi on väga sarnane.
Nakkuslikud, st bakteriaalsed infektsioonid, on järgmised:

Viirusinfektsioonid hõlmavad järgmist:
- HIV AIDS;
- B- ja C-hepatiit;
- kondüloomid;
- molluscum contagiosum;
- herpes;
- Kaposi sarkoom – iseseisva patoloogiana või AIDSi tüsistusena.
Viiruslikud infektsioonid

Praeguseks on vabastatud muljetavaldav hulk erinevaid viirusi, millega nakatumine on võimalik seksuaalse kontakti kaudu. Järgmisi peetakse neist kõige kuulsamateks ja levinuimaks.
HIV
Üks kohutavamaid patoloogiaid, mille vastu pole tänaseni ravida. On vaid mõned viirusevastased ravimid, mis võivad haiguse arengut mõnevõrra aeglustada. HIV-nakkuse lõppstaadium on AIDS, mille all kannatab oluliselt inimese immuunsüsteem. Seda iseloomustab paljude erinevate nakkushaiguste areng.
Herpes
Reproduktiivsüsteemi jaoks on ohtlik ainult teist tüüpi viirus ja seda patoloogiat nimetatakse suguelundite herpeseks. Esimest tüüpi mikroorganismid provotseerivad näol protsessi. Tuleb märkida, et herpes mõjutab närvisüsteemi ja kujutab endast suurt ohtu neile, kellel on nõrk immuunsus, näiteks inimestel, kes põevad AIDSi, kaasasündinud immuunpuudulikkust, pärast elundisiirdamist (immunosupressiivsest ravist tingitud seisund). Sellesse rühma kuuluvad ka tsütomegaloviirus.
Kondüloomid

Väliselt meenutavad need kerevärviga värvitud lillkapsast. Need kasvud arenevad suguelunditel või perianaalses piirkonnas ning suulise seksuaalvahekorra ajal võivad need lokaliseerida suuõõnes. Haiguse põhjustajaks on papilloomiviirus. See kandub edasi ainult inimestele ja võib põhjustada muutusi tervete kudede kasvus.
Eraldatud on üle 100 selle mikroorganismi liigi ja umbes kolmandik on suguelundite suhtes troopilised. Osa ülejäänutest ei pruugi inimkeha kahjustada ja teine osa provotseerib tüügaste teket, mis võivad tulevikus muutuda pahaloomuliseks.
Viiruslik parenteraalne B- ja C-hepatiit
Nad kuuluvad hepadnaviiruste perekonda. Nad on väga vastupidavad keskkonnateguritele, enamikule keemilistele mõjuritele, temperatuurimõjudele. Nad elavad üle ka külmumise. Raseerijal, süstlanõelal või kuivatatud veretilgal ilma eritöötluseta ehk steriliseerimiseta võivad need viirused püsida tavatingimustes kuni mitu nädalat.
30 C-ni kuumutatud veri võib sisaldada elusaid mikroorganismide rakke kuni kuus kuud ja temperatuuril -15 C ulatub eluiga 20 aastani. Selle neutraliseerimiseks on vaja steriliseerida autoklaavis või kuivkuumutuskapis.
Nende viiruste põhjustatud haigus võib olla pikka aega salajas, kuid hepatiidi dekompensatsiooniga tekib maksatsirroos ja raske maksapuudulikkus. Nagu HIV-i puhul, ei ole viirusliku hepatiidi vastu praegu tõhusat ravi.
Kaposi sarkoom

Oma olemuselt on tegemist viirushaigusega, kuid enamik arste peab seda naha onkoloogiliseks protsessiks. Haiguse nime andis Moritz Kaposi, kes kirjeldas esimest korda patoloogiat;
molluscum contagiosum
Nagu Kaposi sarkoom, on see nahaprotsess. Tekib ospaviiruste rühma kuuluvate viiruste mõjul. Kahjustused võivad olla pärisnahk ja limaskestad. Kõige sagedamini areneb see alla 10-aastastel lastel.
Nakkuse edasikandumine toimub lapse kokkupuutel saastunud isiklike hügieenitoodetega. Tüüpilise kulgemise korral täheldatakse poolkerakujulisi sõlmesid suguelunditel, reitel või alakõhus. Nende värvus on tavaliselt identne tavalise nahaga, kuid mõnikord võib see veidi silma paista.
Sõlmede keskosa on mõnevõrra surutud ja moodustised ise on valutud. Nende suurus võib ulatuda 1 cm-ni Kui neile elementidele veidi vajutada, siis tuleb neist välja kalgendatud eritist, nagu tüüpilise akne puhul juhtub. See on ainus patoloogia, mida ei tohiks ravida, kuna see kaob tavaliselt kuue kuu pärast.
Võimalikud ülekandeteed

Iga sugulise infektsiooni eripära on see, et see haiguste rühm ei talu keskkonnategureid. See nõuab otsekontakti, mille käigus kanduvad edasi patogeenid.
Maailma Terviseorganisatsioon on STI-de leviku tõkestamiseks välja töötanud turvalise seksuaalkäitumise kontseptsiooni. See sisaldab lihtsaid postulaate.
- Kaitstud seks kondoomidega.
- Kohalike bakteritsiidsete preparaatide kasutamine.
- Aktiivset seksuaalelu elavate noorte uurimine.
- STI avastamisel viiakse läbi vajalik ravi, seksuaalne karskus ja seksuaalpartnerite teavitamine, et määrata neile ravi.
- Vaktsineerimine viiruste vastu, mis võivad põhjustada vähki. Nende hulka kuuluvad parenteraalne hepatiit, papilloomiviirus.
Sugulisel teel levivad infektsioonid võivad teisele inimesele edasi kanduda ka suulise kontakti, suudlemise, kõikvõimalike seksimänguasjade kaudu. Pealegi on selline olukord võimalik ka siis, kui seksuaalvahekorras kasutati kondoomi, kuid mitte mänguasjade kasutamiseks ega oraalseksi ajal.
Seksuaalsel teel levivate infektsioonide laialdane mõistmine eeldab muid levikuviise. Näiteks papilloomiviirused võivad kodus levida erinevate objektide kaudu ja kõrge õhuniiskuse korral püsib trichomonas pikka aega.
Selle patogeeni vaheetapp võib olla rätik. Sügelistesse võib nakatuda mis tahes majapidamistarvete kaudu.
Vertikaalne ülekandetee väärib erilist tähelepanu. See tähendab loote nakatumist ema kehast. Kõige ohtlikum haigus, mis sel viisil tekkida võib, on HIV. Tuleb märkida, et HIV-i võib koos hepatiidiga edastada ka parenteraalselt.
Diagnostilised meetmed

STI avastamiseks peab arst läbi viima patsiendi esmase läbivaatuse ja koguma anamneesiandmeid. Pärast seda tehakse määrded, üldine vereanalüüs. Tuleb meeles pidada, et sellised sümptomid nagu valu või eritumine võivad puududa. Tavaliselt on instrumentaalsed uurimismeetodid üsna subjektiivsed ja seetõttu on neil väike viga. See tähendab, et on vaja kasutada mitut meetodit korraga:
- mikroskoopia;
- kultuuriline meetod – teisisõnu, kultuur külvatakse kasvuks mugavasse keskkonda;
- antigeenide määramine ensüümi immuunanalüüsi abil;
- DNA tuvastamine polümeraasi ahelreaktsiooni abil.
Ravi põhimõtted
Suguelundite tüükadega kasutatakse raadiolainete hävitamist. Herpesviirus allub lisaks üldisele ravile paremini ka kohalikule ravile. Valitud ravim on Acyclovir.
Ennetusmeetmetest tuleks esile tõsta kondoomi kasutamist. See kehtib eriti nende inimeste kohta, kellel pole üht püsivat seksuaalpartnerit. Tuleb meeles pidada, et isegi rasestumisvastased barjäärimeetodid ei anna 100% garantiid.
AJA BRONEERIMINE UROLOOGI JUURDE VOLGOGRADIS
Mis on "varjatud" infektsioonid, sugulisel teel levivad infektsioonid (STI)?
- gonorröa;
- süüfilis;
- pehme šankre;
- suguelundite lümfogranulomatoos;
- donovanoos;
- HIV - infektsioonid;
- viirushepatiit B, C, D;
- klamüüdia;
- mükoplasmoos;
- ureaplasmoos;
- trihhomonoos;
- garnerelloos;
- genitaalherpes;
- kondüloomid;
- tsütomegaloviiruse infektsioon;
- sugulisel teel levivad nahahaigused (sügelised, kubemetäid, molluscum contagiosum).
Eristatakse järgmisi reproduktiivselt olulisi kuseteede infektsioone:
Absoluutselt patogeenne.
- Trichomonas vaginalis
- Clamydia trachomatis
- Mycoplasma genitalium
- Nesseria gonorrhoeae
- Treponema pallidum
- Papilloomiviiruse hominis (6; 11; 16; 18; 45)
- B-, C-hepatiit, viirus
- Mumpsi viirus (üle 18-aastased)
- inimese immuunpuudulikkuse viirus
Tinglikult patogeenne.
- Bakterid (enterobacteriaceae, enterokid, anaeroobid, stafülokokid, streptokokid)
- Mycoplasma hominis
- Ureaplasma urealyticum T960
- Ureaplasma parvum
- candida albicans
- Herpes simplex viirus I-II
- Tsütomegaloviirus
Kuidas toimub sugulisel teel levivate infektsioonide nakatumise protsess?
Erinevate infektsioonide korral on inkubatsiooniperiood 2-3 päeva kuni mitu nädalat ja isegi kuud. Üsna sageli ei esine sugulisel teel nakatumise järel sümptomeid üldse või on need kerged, mistõttu on väga oluline end pärast iga juhuühendust kontrollida suguelundite infektsioonide suhtes. Nakatumine toimub seksuaalse kontakti kaudu ja mitte ainult suguelundite kaudu, vaid sama tõenäosusega ka suu või päraku kaudu. Nakatumise hetkest haiguse arenguni võib kuluda mitu kuud, seda perioodi nimetatakse inkubatsiooniperioodiks. Reeglina on esimese kolme päeva jooksul pärast nakatumist võimatu avastada klamüüdiat ja muid "peidetud" STI-sid isegi kõige tundlikumate diagnostikameetoditega.
Mida teha, kui kahtlustate, et teil on sugulisel teel leviv infektsioon?

Kui teil on olnud uus seksuaalsuhe ja avastasite, et teie seksuaalpartneril on STI, olete tundnud iseloomulikke sümptomeid või lihtsalt kahtlete, et teil pole sugulisel teel levivat suhet, peate läbima spetsiaalse arstliku läbivaatuse. Ärge kunagi proovige ise ravida ega kuulake mittespetsialisti nõuandeid. See võib põhjustada kroonilist põletikku ja tüsistuste teket. Kõige kurvem on see, et paljud nakkused võivad peituda. Inimene ei tea ega arva, et ta on haige. Ta jääb teadmatuks ja võib nakatada oma partnereid. Järgmised sümptomid võivad viidata sellele, et teie või teie partner on haige:
- põletik suguelundite piirkonnas;
- haavandid;
- mullid;
- tüükad;
- lööve ja naastud suguelunditel;
- eritis suguelunditest;
- kusiti;
- lööve keha pinnal;
- ebamõistlik temperatuuri tõus;
- naha ja silmavalgete kollasus.
Kui usaldusväärsed on meetodid sugulisel teel levivate infektsioonide diagnoosimiseks?
Laboratoorsed diagnostikad on peamine asi adekvaatse ravi määramisel. Kaasaegsed meetodid STI-de diagnoosimiseks: polümeraasi ahelreaktsioon (PCR), immunofluorestsentsmeetod (PIF), ensüümimmunoanalüüs (ELISA), patogeenide eraldamine rakukultuuridest jne on äärmiselt usaldusväärsed (kuni 90%). Kuid rahapuuduse tingimustes pole kõigil meie riigi laboritel piisavalt kvaliteetseid reaktiive ja seadmeid. Probleemiks on ka see, et alati ei ole võimalik täpselt kindlaks teha nakkusetekitajat.
Kellel on õigus ravida sugulisel teel levivaid infektsioone?
1990. aastal Riias vastu võetud rahvusvahelise kokkuleppe kohaselt saavad sugulisel teel levivaid infektsioone ravida arstid: dermatovenereoloog, uroloog, günekoloog. Pädevalt läbi viia uuring, teha diagnoos ja määrata süsteemne, sihipärane ravi saab ainult kvalifitseeritud spetsialist.
Milliseid tüsistusi põhjustavad sugulisel teel levivad infektsioonid?
Peamine oht seisneb sugulisel teel levivate haiguste tagajärgedes - nende tüsistustes, mis on ohtlikud nii naiste kui ka meeste tervisele: prostatiit, emaka ja lisandite põletikulised haigused, mis nõuavad sageli kirurgilist sekkumist, suguelundite neoplasmid, kleepuvad protsessid, emakakaelavähk ( inimese papilloomiviirus) ja maksavähk (C-hepatiit), loote mitmesugused patoloogiad, eluvõimetu või haige lapse sünd. Suguhaiguste kroonilised vormid põhjustavad närvisüsteemi, luude, aju, soolte, südame-veresoonkonna kahjustusi, arenevad onkoloogilised haigused. Sugulisel teel levivatel infektsioonidel on eriti oluline mõju meeste ja naiste reproduktiivfunktsioonile. Mõnede aruannete kohaselt on kuni 80% meeste ja naiste viljatuse põhjustest STI-d. Esineda võivad ägedad seisundid, mis nõuavad kirurgilist sekkumist, loote emakasisene nakatumine, raseduse ja sünnituse kulgemise rikkumine, eluvõimetu või haige lapse sünd ja isegi nakatunu enda surm. STI-de võimalikud tüsistused meestel võivad olla: viljatus, munandimanuse põletik, kusiti ahenemine (striktsioon), prostatiit, uretriit jt. Urogenitaalse klamüüdia osakaal moodustab kuni 60% kõigist meeste mittegonokokk-uretriididest. Klamüüdia kõige sagedasem tüsistus meestel on munandimanuse põletik (epididümiit). Naistel on need mõned emakakaela haigused, salpingiit (jätkete põletik) ja munajuhade viljatus. Klamüüdia võib põhjustada loote ja vastsündinu tõsist patoloogiat, olla naistel pelvioperitoniidi ja perihepatiidi põhjus. Klamüüdia põhjustab ka Reiteri tõbe, rasket liigeste ja silmade haigust. Infektsiooni olemasolu kindlakstegemiseks on vaja läbida põhjalik arstlik läbivaatus, kasutades kaasaegseid laboratoorseid meetodeid, mis aitavad tuvastada infektsiooni esinemist haiguse erinevatel etappidel. Seksuaalpartneriga läbivaatus on oluline tegur uuesti nakatumise ärahoidmisel ja STI-de tõhusal ravil. Mitte mingil juhul ei tohiks te ise ravida ega võtta "võlutablette", see võib põhjustada pöördumatuid tagajärgi ja muuta haiguse krooniliseks staadiumiks, mille ravi on äärmiselt raske.
Kui raske on ravida sugulisel teel levivaid infektsioone?
Arsti hea kvalifikatsiooni, antibakteriaalse ravimi õige valiku, selle annuse ja ravi kestuse ning patsiendi kõigi arsti soovituste järgimise korral on edu tagatud 85-90% tõenäosusega. Lisaks antibiootikumravile on ette nähtud ka muud ravimid: immunostimulaatorid, ensüümid, vitamiinid, füsioteraapia. Ägedate ja alaägedate infektsioonide ravi kestus on 1 kuni 7 päeva, krooniliste infektsioonide puhul kuni 14 päeva ja tüsistunud kuni 1 kuu või kauem. Tuleb meeles pidada, et mitmed infektsioonid on eluaegsed ja neid ei ravita täielikult välja. Infektsioonide kompleksravis on vajalik etapiviisiline ravi: "kilevastased preparaadid", nakkusvastased taimsed ja farmakoloogilised preparaadid, immunomodulaatorid, probiootikumid ja prebiootikumid. Seoses urogenitaalsüsteemi infektsioonide arvu ja leviku kasvuga on suurenenud ka meeste arv, kellel on eesnäärme põletikulised haigused (prostatiit), seemnepõiekesed (vesikuliit), seemnetuberkulaat (kallikuliit). Praegu on 98% nendest haigustest varjatud kroonilised vormid. Prostatiit, vesikuliit, kalikuliit soodustavad ummikuid vaagnaelundites, moodustavad potentsiaalseid infektsioonikoldeid, nõrgendavad testosterooni metabolismi (mis põhjustab androgeenide puudulikkust), soodustavad vaagnaelundite vegetatiivse-neurootiliste häirete teket, nõrgendavad üldisi ja kohalikke immunoloogilisi reaktsioone. . Ja eesnäärme, seemnepõiekeste ja seemnetuberkli anatoomiline lähedus põhjustab sageli nende näärmete vastastikust nakatumist, enneaegset ejakulatsiooni ja reproduktiivfunktsiooni vähenemist. Üsna sageli põhineb meeste põletikuliste haiguste ravi ainult infektsioonivastasel ravil, mis omakorda võib kaasa tuua haiguse retsidiivi ja kroonilise protsessi. Eesnäärme massaaži kasutamine mõnes olukorras on tõhus meetod, kuid sellel on ainult mehaaniline mõju eesnäärmele, mis on patsiendile sageli valulik.
Hästi valitud patogeneetiline ravi peaks põhinema viiel põhireeglil:
- Antibakteriaalne / viirusevastane ravi (olenevalt haiguse põhjustajast);
- Vere arteriaalse sissevoolu ja venoosse väljavoolu parandamine (see tagab antibakteriaalsete / viirusevastaste ainete täieliku kohaletoimetamise põletikukohta, varasemate funktsioonide taastamise). Arteriaalse verevarustuse puudumine ja venoosne ummikud eesnäärmes mõjutavad negatiivselt põletikulise protsessi kulgu, meeste reproduktiiv- ja erektsioonifunktsioone;
- Eesnäärme sekretsiooni ja seemnepõiekeste väljavoolu parandamine (saab saavutada vaagnalihaste, kõhukelme ja eesnäärme lihaskiudude kokkutõmbamise teel);
- Üldine ja kohalik immunokorrektsioon;
- Mugavus ja minimaalsed ajakulud, mis on korrutatud teraapia kõrge efektiivsusega.
Elektromagnetilise laserteraapia seadmete kasutamine võimaldab saavutada haigele elundile kompleksselt kõik vajalikud mõjud: taastada haigusest muutunud füsioloogilised protsessid ja aktiveerida organismi loomulikud kaitsefunktsioonid patoloogia vastu. Kuna laser-, magnet- ja elektroteraapia kombinatsioon annab samaaegselt põletikuvastase toime, stimuleerib erinevaid lihaseid, kõrvaldab ummikuid, parandab lümfi- ja verevoolu. Terapeutiline toime põhineb biostimulatsioonil ja organismi olemasoleva energiapotentsiaali mobiliseerimisel.
Milliseid füsioteraapia meetodeid kasutatakse sugulisel teel levivate infektsioonide ja tüsistuste raviks?
Edukalt kasutatakse magnet-infrapuna laserteraapiat. Kõige sagedamini kasutatav ureetra kiiritus. Võimalik mõju kõhukelmele ja rinna kohal olevale alale. Madala intensiivsusega laserkiirgusel on väljendunud põletikuvastane toime, see stimuleerib kohalikku immuunsust, parandab mikrotsirkulatsiooni põletikukoldes, mõjutab veresoonte seina läbilaskvust, on valuvaigistava toimega. Vere intravenoosne laserkiirgus (ILBI) on kõige tõhusam ja mitmekülgsem laserravi meetod. Erinevalt lokaalsetest laserravi protseduuridest tuleneb ravitoime kogu organismi süsteemsete ravimehhanismide aktiveerumisest, verevarustussüsteemide, immuunsüsteemi, teiste organite ja süsteemide, aga ka kogu organismi toimimise efektiivsuse tõusust. tervik.
Kroonilise põletiku korral kasutatakse antibiootikumide elektroforeesi, uroseptikuid. Praegune tugevus valitakse, kuni ilmub kerge kipitus. Kasutatakse intraorgaanilist (ureetra, rektaalne ja uretrektaalne) elektroforeesi ravimitega. Pikaajalise põletiku ja eesnäärme skleroosi nähtude suurenemise korral on võimalik kollasiiniga läbi viia endouretraalne elektrofor.
Laialdaselt kasutatav transuretraalne või transrektaalne termoteraapia või hüpertermia. Sugulisel teel levivate infektsioonide ravis on vajalik kusiti ja eesnäärme limaskesta pindmine kuumutamine kuni 5 mm sügavusele, et desinfitseerida urogenitaaltrakt või luua paremad tingimused järgnevaks lokaalseks ravimteraapiaks. Tagab kusiti ja näärme soojendamise transuretraalse või transrektaalse tehnika abil ühtlaselt kogu ureetra pikkuses, temperatuuri sujuvalt tõustes 39-45°C ja selle automaatse juhtimise otse kusitis või pärasooles. Hüpertermia kasutamise näidustused on: krooniline uretriit, prostatiit, kolpiit, tservitsiit, ganglioneuriit.
Magnetoteraapia kasutamisel on võimalik samaaegselt kasutada ureetra ja rektaalset kuumutamist liikuva magnetväljaga kokkupuute taustal. See võimalus võimaldab optimeerida mõju ja lühendada ravi kestust maksimaalse soodsate tulemuste protsendiga isegi kaugelearenenud juhtudel. Magnetoteraapia on põletikuvastase ja valuvaigistava toimega, normaliseerib vereringet, muudab redoks- ja kudede ensümaatiliste protsesside kulgu, loob tingimused antibiootikumide efektiivsemaks toimeks põletikulisele protsessile.
Millised on kõige levinumad sugulisel teel levivate infektsioonide ravi ebaõnnestumise põhjused?
Kõige sagedasem põhjus on taasinfektsioon, mis tekib ravi ajal uue seksuaalvahekorra, ravimata seksuaalpartneri, kondoomi kasutamata seksuaalse kontakti tagajärjel ravil oleva paari poolt. Muud STI-de ebaõnnestumise põhjused on vale diagnoos, valesti valitud antibakteriaalne ravim, patsiendi ravi rikkumine ja infektsiooni antibiootikumiresistentsus.
Mida peaksin tegema pärast sugulisel teel leviva infektsiooni ravi lõpetamist?
Infektsioonide paranemise kontroll viiakse läbi mitte varem kui 2 nädalat pärast antibiootikumi lõpetamist. Patsient peab teadma, et mõned haiguse sümptomid võivad pärast edukat ravi püsida mitu nädalat või isegi kuud. Alalise seksuaalpartneriga (partneriga) on võimalik seksuaalelu jätkata ilma kondoomita alles pärast kontrolluuringut, mis näitas infektsioonide ja põletike puudumist.
Mis on sugulisel teel levivate nakkuste ennetamine?
Plaaniline kontroll on vajalik läbi viia vähemalt kord kuue kuu jooksul. Te ei saa ise ravimeid võtta. Antibiootikumide ja põletikuvastaste ravimite kontrollimatu tarbimine moonutab kliinilist pilti, muudab haiguse asümptomaatiliseks, põhjustab kroonilist protsessi ja raskeid tüsistusi. Sugulisel teel levivad infektsioonid on probleem, mis mõjutab kõiki. Parim taktika on üldse mitte haigeks jääda. Parim viis STI-de ennetamiseks on kondoomi kasutamine. Seda tuleks õigesti selga panna ja ära võtta ning kasutada igat tüüpi seksi, sealhulgas oraalseksi jaoks. Kui sellegipoolest on toimunud kaitsmata kontakt, on olemas isikliku ennetamise meetodid, kui genitaaltrakti pestakse antiseptilise lahusega. Seda tuleb teha esimese 2-4 tunni jooksul pärast kokkupuudet, mitte hiljem. Mõne infektsiooni korral võib ennetamiseks kasutada spetsiaalseid ravimeid. Nende valikut tuleks arstiga arutada.
Kuidas mõjutavad kuseteede infektsioonid mehe keha?
Nakkusprotsess ja selle tüsistused võivad isoleeritult või järjestikku mõjutada urogenitaaltrakti erinevaid organeid: eesnääret, seemnepõiekesi, vasdefereneid, munandeid ja nende lisandeid. Põletikuga reproduktiivsüsteemi organites, olenemata nakkustegurist, võib aktiivsete hapnikuradikaalide ja muude põletikuproduktide toimel tekkida kahjustusi. Tulevikus võib tekkida kudede skleroos ja veresoonte vahe- või täielik obstruktsioon. Leukotsüüdid põletikulistes protsessides põhjustavad spermatosoidide aglutinatsiooni. Tekkiv krooniline põletikuline protsess sugunäärmetes põhjustab toksilist toimet spermatogeensele epiteelile, munandite barjääri, seemnevedeliku reoloogiliste omaduste ja keemiliste komponentide rikkumisi, ASAT-i välimust. Seemneplasma – spermatosoidide elupaiga – füüsikalis-keemiliste omaduste rikkumine põhjustab loomulikult patosoospermiat, enamasti astenosoospermia kujul või infektsioonidega seotud "vale" antispermi antikehade esilekutsumist. Nakkustekitajad võivad siseneda suguelunditesse vere kaudu (nt mumpsi viirus, Mycobacterium tuberculosis või Mycobacterium leprae) või kusiti kaudu tõustes.
Meeste suguelundite nakkusliku kahjustuse võimalike tagajärgede hulgas:
- Haiguse levik, mis põhjustab naisel haiguse või viljatuse väljakujunemist, munarakkude ja embrüo nakatumist, raseduse katkemist, embrüo ja loote kõrvalekaldeid;
- Sugurakkude, Sertoli rakkude, Leydigi rakkude muutus, mis põhjustab meeste viljatust (steriilsust);
- Leukotsüütide infiltratsioon suguelunditesse on T-rakkude poolt vahendatud reaktsioon spermatosoididele ja autoimmuunsele viljatusele;
- Testosterooni moodustumise vähenemine ja selle tagajärjel kahheksia, meeste viljatus;
- Viiruse genoomi integreerimine suguraku genoomi koos võimaliku edasikandumise ohuga järgmistesse põlvkondadesse.
Infektsioonide roll spermatosoidide viljastamisvõime rikkumisel on mitmetähenduslik. Hoolimata suurest tööst patogeenide esinemise osas suguelundites, on nende rolli kohta, mida nad viljatuse esinemisel mängivad, vastuolulised järeldused. Esiteks on see tingitud asjaolust, et neid infektsioone avastatakse sageli nii viljakatel kui ka viljatutel paaridel.
- Mycoplasma genitalium – seda tüüpi mükoplasma on 100% patogeenne. See on peamine mittegonokokk-uretriidi põhjustaja (10–30% juhtudest) meestel. M.genitalium põhjustab meestel sageli ägedat uretriiti, kuid esineb ka asümptomaatiliselt korduvaid või asümptomaatilisi vorme. On tõendeid M. genitalium nakkuse seose kohta viljatuse ja rasedusega. M.genitalium'i ravi näidustused on: selle patogeeni põhjustatud mis tahes lokaliseerimisega kinnitatud infektsioon, M.genitalium'i avastamine seksuaalpartneril, alumiste kuseteede põletikuliste haiguste kliinilised sümptomid, kui puudub diagnostiline uuring. M.genitalium.
- Ureaplasma urealiticum ja Mycoplasma hominis on oportunistlikud patogeenid, mis esinevad 10-50% praktiliselt tervetest reproduktiivses eas isikutest. Teatud tingimustel võivad need põhjustada urogenitaalorganite nakkus- ja põletikulisi protsesse, sageli koos teiste patogeenidega. Ureaplasmad võivad nende külge vahetult kinnitudes vähendada spermatosoidide liikuvust. Seda tõestas suure hulga ureaplasmade tuvastamine. Näidustused raviks (muude oluliste patogeenide puudumisel) U.urealiticum ja M.hominis: urogenitaalsüsteemi mis tahes organi põletiku kliinilised või laboratoorsed tunnused, M.hominis või U.urealyticum'i avastamine koguses > 10 4 CFU / ml, eelseisvad kirurgilised või invasiivsed ravimeetodid - urogenitaalorganite diagnostilised manipulatsioonid, selle raseduse keeruline kulg koos loote nakatumise ohuga, süvenenud sünnitus- ja günekoloogiline ajalugu.
- Trichomonas koloniseerub meeste suguelundites, avaldades mitmesuguseid sümptomeid kuni hematospermia ja epididümiidini. On tõestatud, et Trichomonase esinemine võib olla seotud meeste viljatusega ning selle esinemine spermas põhjustab spermatosoidide liikuvuse ja elujõulisuse rikkumist. Selle nakkuse mõju mehhanism viljakusele on tingitud soodsate tingimuste loomisest teiste nakkusetekitajate avaldumiseks suguelundites, samuti võimalikust fruktoosisisalduse vähenemisest spermas.
- Candida albicans'i oluline pärssiv toime leiti spermaproovides, mille mikroorganismide algkontsentratsioon oli in vitro 2x107/ml. Eeldatakse, et mükootiline vaginiit mõjutab negatiivselt spermatosoidide liikuvust ja suurendab nende aglutinatsiooni.
- Viiruste roll on suures osas teadmata. Viiruse DNA tuvastatakse polümeraasi ahelreaktsiooni (PCR) abil viljatute meeste ejakulaadist 56% juhtudest (herpes simplex viirus 49% juhtudest, Epstein-Barri viirus 17% juhtudest, tsütomegaloviirus 7% juhtudest).
- Ainult herpes simplex viiruse (HSV) esinemine on seotud spermatosoidide arvu vähenemise ja nende liikuvuse vähenemisega. HSV tüüpi 1 ja 2 leidub munandites, eesnäärmes, spermatosoidides ning see võib põhjustada viljatust, asoospermiat, oligozoospermiat. Mõnede aruannete kohaselt põhjustab mõlema partneri ravi atsükloviiriga, kellel on positiivsed HSV DNA testid, rasedust.
- Tsütomegaloviirust (CMV) leidub eesnäärmes, seemnepõiekestes, spermas ja see võib põhjustada hematospermiat ehk CD4 rakkude arvu vähenemist. CMV rolli hematospermia võimaliku etioloogilise tegurina on arutatud. Uuringutes seostati selle määratlust spermatosoidide kontsentratsiooni ja liikuvuse vähenemisega. Uuringutes seostati selle määratlust spermatosoidide kontsentratsiooni ja liikuvuse vähenemisega.
- Kui spermas leidus inimese papilloomiviirust (HPV), oli astenozoospermia esinemissagedus oluliselt suurem.
- Mumpsiviirust leidub munandites, mumps viib orhiidini, munandite atroofiat, steriilsust, androgeenide sekretsiooni vähenemist, võimalik, et munandivähki.
- Staphylococcus aureus, Escherichia coli, B-rühma hemolüütiline streptokokk omavad kõrget spermitsiidset aktiivsust, samas kui mikrokokkide, enterokokkide, valgete stafülokokkide, difteroidide ja mittehemolüütilise streptokoki puhul täheldati seda aktiivsust kontsentratsioonil üle 10 5 CFU / ml. Kui ejakulaat sisaldab suurel hulgal mitte ainult baktereid, vaid ka leukotsüüte, on spermatosoididel madal liikuvus ja aglutinatsioon. Mõned mikroorganismid võivad vähendada spermatosoidide liikuvust, kinnitudes neile otse. Seda on tõestanud suure hulga Escherichia coli tuvastamine.
Materjali koostas uroloog-androloog, füsioterapeut, dermatovenereoloog Akimov Oleg Viktorovitš.
Sugulisel teel levivad haigused, kasutatakse tänapäeval laialdaselt. Samas annab olemasolev meditsiinistatistika tunnistust vaid ametlikest andmetest. Tõepoolest, üsna sageli ei kiirusta inimene meditsiiniasutustega ühendust võtma, kuna ta ei pruugi lihtsalt olla teadlik mõne sugulisel teel leviva haiguse olemasolust. Sageli trihhomonoos , gardnerelloos areneb naistel ilma väljendunud sümptomiteta.
Mitmed sugulisel teel levivad haigused on ohtlikud lootele emakasisese nakkuse ülekandumise võimaluse tõttu. Lisaks võib selline infektsioon levida ka sülje, rinnapiima, vereülekande käigus.
Sugulisel teel levivate nakkuste levik
Viirusnakkused on järgmised viirused: herpes simplex viirus , AIDSi viirus , b-hepatiidi viirus , .
Sellise infektsiooniga võite nakatuda mitte ainult suguelundite, vaid ka oraalseksi või anaalseksi ajal. Olenevalt haigusest kulub esimeste haigusnähtude ilmnemiseni kolm päeva kuni kaks nädalat.
Infektsioonide põhjused
On vaieldamatu tõsiasi, et sugulisel teel levivad haigused on ennekõike inimeste liiga madala seksuaalkultuuri tagajärg. Eelkõige räägime ebasoodsatest seksuaalsuhetest, mitmest seksuaalpartnerist, aga ka diagnostika ignoreerimisest pärast juhuslikku ja riskantset seksuaalvahekorda.
Sama oluline tingimus sugulisel teel levivate haiguste leviku tõkestamisel on läbivaatuse vajadus ning sellise vaevuse kujunemist kahtlustav isik ja tema seksuaalpartner.
Sümptomid
Selliste haiguste sümptomitest ja tunnustest rääkides tuleb märkida, et üsna sageli ei tunne patsiendid oma seisundis üldse mingeid muutusi või on sümptomid väga nõrgalt väljendunud. Kuid antud juhul räägime selliste vaevuste nn oligosümptomaatilisest ja asümptomaatilisest vormist.
STI-de peamised sümptomid sõltuvad otseselt sellest, milline patogeen on inimkehasse sattunud, aga ka tema keha seisundist tervikuna.
Kuid enamikul juhtudel pärast , sugulisel teel levivad haigused avalduvad mitmete sarnaste tunnustega. Patsiendil tekib suguelunditest eritis, mis aja jooksul muutub järjest intensiivsemaks. Samuti suureneb järk-järgult sügelus- ja põletustunne suguelundite piirkonnas ning nahale võivad tekkida täpid või väikesed haavandid suguelundite piirkonnas. Urineerimise ajal või seksuaalse kontakti ajal tunneb nakatunud inimene mõnikord valu. Lisaks võib ta märgatavalt suureneda.
Sugulisel teel levivate infektsioonide tüsistused
Kui haigust ei ravita õigeaegselt, võivad sugulisel teel levivad infektsioonid esile kutsuda mitte ainult suguelundite seisundiga seotud sümptomeid, vaid ka üldist kehakahjustust. Üks tõsiseid tüsistusi, mis aja jooksul tekivad STI-de tekkega, on.
Infektsioonide tõus (ja see juhtub alati, kui õigeaegset ravi ei osutata) põhjustab põletikuliste protsesside arengut urogenitaalsüsteemi organites. Koos progresseerumisega ureoplasmoos ja klamüüdia mehed arenevad vahel välja ja selliste vaevustega naised lõpuks haigestuvad emaka ja lisandite põletik . Lisaks toob suguhaiguste areng kaasa inimese tugeva languse ja selliste negatiivsete muutuste tagajärjel võivad tekkida inimese siseorganite haigused.
Sugulisel teel levivad infektsioonid ja naiste tervis
Sellistel infektsioonidel on naise kehale väga negatiivne mõju. Noore naise reproduktiivsusvõimega seoses võivad tekkida ebameeldivad tagajärjed. Lisaks võivad STI-d edasi kanduda emalt lapsele. Naistel, kes on põdenud mõnda suguelundite infektsioonidest tingitud põletikulist haigust, areneb see palju sagedamini. Mõned papilloomiviiruse tüübid suurendavad kiiresti naiste vähiriski.
Raseduse ajal süüfilisega naistel lõpeb rasedus umbes 40% juhtudest surnud lapse sünniga. Ligikaudu sama olukord kordub rasedatel naistel gonokoki infektsioon . Lapsed, kelle emad on ravimata klamüüdiainfektsioon ja gonorröa põevad väga sageli kohe pärast sündi tõsist silmapõletikku (nn vastsündinute blenorröa). Kui seda ei ravita, põleb laps täiesti pimedaks.
Suguinfektsioonide diagnoosimine
 STI kahtluse korral õige diagnoosi tegemiseks peab patsient läbima täieliku laboriuuringu. Kuid silmas pidades võimalust diagnoosida sündroomipõhise lähenemisviisi abil, pööravad arstid erilist tähelepanu olemasolevatele sümptomitele. Teatud sugulisel teel levivatel infektsioonidel on selged tunnused, mida on lihtne ära tunda. Sündroomne lähenemine sugulisel teel levivate haiguste diagnoosimisele põhineb spetsiaalselt koostatud skeemide kasutamisel, mida spetsialistid kasutavad diagnoosi ja järgneva ravi tegemiseks. Seetõttu on selline diagnoos täpsem.
STI kahtluse korral õige diagnoosi tegemiseks peab patsient läbima täieliku laboriuuringu. Kuid silmas pidades võimalust diagnoosida sündroomipõhise lähenemisviisi abil, pööravad arstid erilist tähelepanu olemasolevatele sümptomitele. Teatud sugulisel teel levivatel infektsioonidel on selged tunnused, mida on lihtne ära tunda. Sündroomne lähenemine sugulisel teel levivate haiguste diagnoosimisele põhineb spetsiaalselt koostatud skeemide kasutamisel, mida spetsialistid kasutavad diagnoosi ja järgneva ravi tegemiseks. Seetõttu on selline diagnoos täpsem.
Kuid kõige olulisem punkt selliste haiguste diagnoosimise protsessis on ikkagi õigeaegne abi otsimine. Kui haigus avastatakse võimalikult varakult, saab õige ravi tõttu raskeid tagajärgi täielikult vältida.
Kui ilmnevad mis tahes märgid või sümptomid, ei tohiks patsient lähtuda lootusest, et need kaovad ise, ega tunda hirmu või piinlikkust. Kaotatud aeg võib saada määravaks ja selle tulemusena muutub haigus krooniliseks ning selle täielik väljaravimine muutub palju raskemaks.
Varjatud seksuaalinfektsioonid
Nn peidetud seksuaalnakkused kanduvad inimeselt inimesele ka seksuaalkontakti käigus. Selliseid infektsioone on aga raskem diagnoosida ja ravida.
Seda tüüpi kõige levinumate sugulisel teel levivate nakkuste hulgas tuleb märkida klamüüdia . See haigus avaldub inimkeha nakatumise tagajärjel klamüüdiaga. Neid organisme peetakse bakterite ja viiruste vahepealseks. Nakatumine toimub seksuaalvahekorra ajal, kuid harvadel juhtudel võib nakkus edasi kanduda sauna või basseini külastamisel, õhus lenduvate tilkade kaudu ja muul viisil. Selle patogeeni esinemise kindlakstegemiseks kehas peaks inimene läbima spetsiaalse uuringu, kasutades DNA diagnostikameetodit.
Enamikul juhtudel möödub see haigus ilma tõsiste sümptomiteta. Kuid meestel tekivad klamüüdia taustal mõnikord urogenitaalsüsteemi põletikulised haigused. Lisaks on tänaseks juba tõestatud, et klamüüdia võib kahjustada spermatosoidide geneetilist struktuuri. Sel juhul võib klamüüdia siseneda naise kehasse koos spermatosoididega. Klamüüdia mõjul võivad naisel tekkida ka põletikulised haigused. Pealegi on täiesti võimalik, et munajuhade ummistus , mis ähvardab tulevikus viljatust ja raseduse katkemist.
Lisaks võib klamüüdia avaldada negatiivset mõju teistele kehasüsteemidele, eriti südame-veresoonkonna süsteemile. Haiguse ravi käigus on väga oluline, et ka patsiendi seksuaalpartnerit uuritaks seksuaalse infektsiooni suhtes ja saaks adekvaatse ravi. Seda tuleks teha isegi neile, kellel pole nähtavaid klamüüdia tunnuseid.
Teine levinud seda tüüpi infektsioon on papilloomiviirus isik. Papilloomiviiruseid on umbes seitse tosinat erinevat tüüpi. Samal ajal on nende kliinilised ilmingud väga pikka aega nähtamatud. Papilloomiviirusega nakatumise tagajärg on papilloomide ja kondüloomide ilmumine suguelundite ja muude organite nahale. Lisaks võivad papilloomiviirused naistel esile kutsuda vähieelseid muutusi emakakaelas. Viiruse edasikandumine toimub seksuaalvahekorras, kodus ja ka siis, kui vastsündinu läbib sünnitusteid.
Muud tavalised sugulisel teel levivad infektsioonid
Väga sageli diagnoosivad kaasaegsed arstid patsientidel gonorröa . Selle nakkushaigusega on kahjustatud erinevate elundite limaskestad. Gonorröa põhjused gonokokk , mis kõige sagedamini satub kehasse mitmesuguste seksuaalsete kontaktidega. Palju harvemini nakatub inimene igapäevaelus, majapidamistarvete kaudu. Laps nakatub haigelt emalt sünnitusteid läbides.
Kell süüfilis patsient ei mõjuta mitte ainult limaskesti, vaid ka nahka, siseorganeid, närvisüsteemi, luid, liigeseid. Selle ohtliku haiguse põhjustaja on kahvatu treponema . Selle ülekandumine toimub kõige sagedamini seksuaalselt, palju harvemini - igapäevaelus. Süüfilise ravi aluseks on antibiootikumide õige valik, paralleelselt arenevate infektsioonide ravi, aga ka üldine tugevdav ravi.
Trihhomonoos on rasedatele emadele väga ohtlik, kuna sellise haigusega on võimalik amnionimembraanide rebend ja raseduse katkemine. Seda haigust iseloomustab sügeluse ilmnemine suguelundite piirkonnas, intensiivne eritis.
Viirus B-hepatiit mõjutab inimest ülekande kaudu mitmesuguste seksuaalkontaktide ajal, samuti intravenoosseks süstimiseks mõeldud nõelte jagamise kaudu. Samuti on oluline viiruse emakasisene edasikandumise viis.
Äge hepatiit avaldub raske, iivelduse, nahalööbega. Patsiendil on kõhu- ja peavalu. Mõnikord on sümptomid eriti ägedad: tugev nahasügelus, kollatõbi,. Umbes kümnel protsendil juhtudest muutub B-hepatiit krooniliseks, mida iseloomustab põletikuliste protsesside areng maksas. See omakorda on täis arengut tulevikus. maksavähk mis ähvardab lõppeda surmaga. Haigust saab täielikult välja ravida, kui diagnoos tehakse õigeaegselt ja järgitakse rangelt ettenähtud raviskeemi.
Ärahoidmine
 Kõige tõhusamaks STI-de ennetamise meetodiks peetakse täielikku hoidumist seksuaalsest tegevusest või seksuaalsuhetest ainult ühe nakatumata partneriga. Oluline on täielikult vältida igasugust seksuaalset kontakti STI-desse nakatunud inimestega.
Kõige tõhusamaks STI-de ennetamise meetodiks peetakse täielikku hoidumist seksuaalsest tegevusest või seksuaalsuhetest ainult ühe nakatumata partneriga. Oluline on täielikult vältida igasugust seksuaalset kontakti STI-desse nakatunud inimestega.
Mõningaid sugulisel teel levivaid infektsioone saab ennetada, kui kasutate seksuaalvahekorra ajal õigesti kondoomi. Kondoomi kasutamine on vajalik igat tüüpi seksuaalvahekorras, samas on oluline tagada, et kaitsevahendid oleksid kvaliteetsed ja neid kasutataks õigesti.
Pärast kaitsmata seksuaalvahekorda on hädavajalik rakendada mõningaid ennetavaid meetmeid, mis mingil määral vähendavad haiguse tekkimise riski. Suguelundeid saab lahustega põhjalikult pesta kloorheksidiin või . Kuid see ennetusmeetod on soovitatav ainult esimestel tundidel pärast kokkupuudet.
Lisaks võib patsient dermatovenereoloogi poole pöördudes saada spetsiaalse antibakteriaalse toimega ravimi süsti, mis võib takistada mitmete sugulisel teel levivate haiguste teket. Selline profülaktika on võimalik esimestel päevadel pärast riskantset kokkupuudet. Siiski on oluline arvestada, et seda meedet saab rakendada ainult kõige kiireloomulistel juhtudel.




