Može li se mikrosporija ponovno pojaviti? Mikrosporija kod ljudi. Koje se komplikacije razvijaju?
Izvor i putevi infekcije mikrosporijom
Budući da je uzročnik mikrosporije široko rasprostranjen u prirodi, infekcija je moguća posvuda, ali u regijama s vrućom i vlažnom klimom mikrosporija se dijagnosticira češće. Zaraza se prenosi kontaktom ili preko predmeta kontaminiranih sporama gljivica. Djeca u dobi od 5-10 godina češće obolijevaju od mikrosporije, a incidencija je pet puta veća među dječacima nego među djevojčicama. Odrasli rijetko pate od mikrosporije, ako se zarazi, bolest se gotovo uvijek sama izliječi zbog prisutnosti organskih kiselina u kosi, koje suzbijaju rast micelija.
Ulazna vrata za patogen mikrosporije su mikrotraume kože; suhoća, prisutnost ogrebotina i žuljeva također povećavaju vjerojatnost infekcije, jer zdrava koža bez oštećenja nije dostupna za inokulaciju gljivica. Virulencija mikrosporije je niska, pa se s pravodobnim pranjem ruku, čak i onih kontaminiranih sporama, bolest ne javlja. Česti kontakt s tlom, divljim životinjama, znojenje ruku i poremećaji kemijskog sastava izlučevina žlijezda znojnica i lojnica povećavaju vjerojatnost mikrosporije. U tlu, spore patogena Microsporia traju od jednog do tri mjeseca.
Kada se unese, gljivica se počinje razmnožavati i inficira folikul dlake, nakon čega se infekcija širi na cijelu kosu, što dovodi do razaranja kutikule vlasi, između čijih se ljuskica nakupljaju spore gljivice. Kao rezultat toga, micelij mikrosporije potpuno okružuje kosu, čvrsto ispunjava bulbus i oblikuje omotač oko kose.
Simptomi mikrosporije
 Mikrosporija, uzrokovana antropofilnim tipom gljivica, ima razdoblje inkubacije od 4 do 6 tjedana, nakon čega se na glatkoj koži pojavljuje natečena crvena mrlja koja se uzdiže iznad površine, ima jasan obris i postupno se povećava. Nadalje, lezije izgledaju kao izraženi prstenovi, koji se sastoje od nodula, vezikula i krasta. Prstenovi su obično upisani jedan u drugi ili se sijeku, ponekad imaju tendenciju spajanja. Promjer prstenova u mikrosporiji kreće se od 0,5 do 3 cm, a njihov broj rijetko doseže pet.
Mikrosporija, uzrokovana antropofilnim tipom gljivica, ima razdoblje inkubacije od 4 do 6 tjedana, nakon čega se na glatkoj koži pojavljuje natečena crvena mrlja koja se uzdiže iznad površine, ima jasan obris i postupno se povećava. Nadalje, lezije izgledaju kao izraženi prstenovi, koji se sastoje od nodula, vezikula i krasta. Prstenovi su obično upisani jedan u drugi ili se sijeku, ponekad imaju tendenciju spajanja. Promjer prstenova u mikrosporiji kreće se od 0,5 do 3 cm, a njihov broj rijetko doseže pet.
U djece i mladih žena s mikrosporijom moguća je izražena upalna reakcija i blago ljuštenje lezija. Kod pacijenata koji su skloni atopijskom dermatitisu, mikrosporija se ne može dijagnosticirati na vrijeme, jer se gljivice često maskiraju kao manifestacije dermatitisa, a hormonska terapija samo pojačava simptome i izaziva daljnje širenje mikrosporije.
Mikrosporija vlasišta javlja se kod djece u dobi od 5 do 12 godina, a do puberteta nestaje bez traga. Ova pojava povezana je s promjenom kemijskog sastava sebuma i pojavom organskih kiselina u njemu i kosi, koje su destruktivne za gljivice. Kod djece s crvenom kosom mikrosporija se praktički ne pojavljuje.
 Lezije se nalaze na vrhu glave, na parijetalnoj i temporalnoj regiji; obično se mikrosporija vlasišta pojavljuje u obliku 1-2 velike lezije promjera do 5 cm s manjim na bočnim stranama. Na mjestu lezije pojavljuje se ljuskavo područje, jer u početku gljivica zahvaća samo usta folikula dlake. Pažljivim pregledom možete primijetiti bijele prstenaste ljuske koje poput manžete okružuju kosu. Nakon tjedan dana mikrosporija se širi na kosu, postaje lomljiva i lomljiva. Kosa se lomi na udaljenosti od 4-6 mm od tjemena, a zahvaćeno područje izgleda kao ošišano. Batrljci dlake prekriveni su sporama gljivica i izgledaju posuti sivkasto-bijelim prahom. Kada je zahvaćena mikrosporijom, zaglađena kosa ne vraća svoj prvobitni položaj jer gubi elastičnost i elastičnost. S mikrosporijom, vlasište je natečeno, blago hiperemično, površina mu je prekrivena sivkasto-bijelim ljuskama.
Lezije se nalaze na vrhu glave, na parijetalnoj i temporalnoj regiji; obično se mikrosporija vlasišta pojavljuje u obliku 1-2 velike lezije promjera do 5 cm s manjim na bočnim stranama. Na mjestu lezije pojavljuje se ljuskavo područje, jer u početku gljivica zahvaća samo usta folikula dlake. Pažljivim pregledom možete primijetiti bijele prstenaste ljuske koje poput manžete okružuju kosu. Nakon tjedan dana mikrosporija se širi na kosu, postaje lomljiva i lomljiva. Kosa se lomi na udaljenosti od 4-6 mm od tjemena, a zahvaćeno područje izgleda kao ošišano. Batrljci dlake prekriveni su sporama gljivica i izgledaju posuti sivkasto-bijelim prahom. Kada je zahvaćena mikrosporijom, zaglađena kosa ne vraća svoj prvobitni položaj jer gubi elastičnost i elastičnost. S mikrosporijom, vlasište je natečeno, blago hiperemično, površina mu je prekrivena sivkasto-bijelim ljuskama.
Supurativni oblik mikrosporije klinički se očituje čvorovima meke konzistencije koji se nalaze na plavkastocrvenoj koži. Površina čvorova prekrivena je brojnim pustulama. Pritiskom na infiltrat, kapljice gnoja se oslobađaju kroz rupe. Supurativni oblici mikrosporije javljaju se kod kasnog traženja medicinske pomoći, neracionalne terapije i samoliječenja, kao iu prisutnosti ozbiljnih popratnih bolesti koje smanjuju zaštitna svojstva tijela.
Dijagnoza mikrosporije
 Klinički pregled i anamneza kontakta sa životinjama dovoljni su da dermatolog posumnja na mikrosporiju. Dermoskopijom i mikroskopom strugotina otkrivaju se micelij i promjene na kosi i koži karakteristične za mikoze. Ali manifestacije mikrosporije i trihofitoze s konvencionalnom mikroskopijom su identične, ovim laboratorijskim testom može se samo potvrditi prisutnost gljivične bolesti, ali ne i utvrditi točna dijagnoza.
Klinički pregled i anamneza kontakta sa životinjama dovoljni su da dermatolog posumnja na mikrosporiju. Dermoskopijom i mikroskopom strugotina otkrivaju se micelij i promjene na kosi i koži karakteristične za mikoze. Ali manifestacije mikrosporije i trihofitoze s konvencionalnom mikroskopijom su identične, ovim laboratorijskim testom može se samo potvrditi prisutnost gljivične bolesti, ali ne i utvrditi točna dijagnoza.
Kulturalna dijagnoza mikrosporije kulturom nakon koje slijedi identifikacija patogena je informativnija, ali traje više vremena, iako se može koristiti za utvrđivanje ne samo vrste, već i roda gljivice, kao i odabir najučinkovitijih lijekova za liječenje. Luminescentno testiranje omogućuje brzo ispitivanje i pacijenta s mikrosporijom i kontaktnih osoba. Micelij gljive svijetli zeleno, ali razlog za ovu pojavu nije proučavan. U ranim fazama mikrosporije, sjaj može biti odsutan, jer kosa još nije dovoljno zahvaćena. Međutim, nakon uklanjanja dlake i naknadnog pregleda u korijenskom dijelu, sjaj se uočava čak i na kraju razdoblja inkubacije. Luminescentna metoda omogućuje vam prepoznavanje uzročnika mikrosporije kod pacijenta i onih koji su bili u kontaktu s njim, kao i procjenu učinkovitosti terapije.
Liječenje i prevencija mikrosporije
U liječenju mikrosporije, ovisno o težini lezije, koristi se lokalna i opća antifungalna terapija. Lokalno se koriste kreme, masti i emulzije s antifungalnim lijekovima - terbinafinom i drugima, ovisno o dobi i fiziološkom stanju bolesnika. Treba imati na umu da se neki lijekovi protiv gljivica, čak i za lokalnu primjenu, trebaju koristiti s oprezom tijekom trudnoće i dojenja. Masti i sprejevi nove generacije koji se koriste za liječenje lezija mikrosporije ne ostavljaju masne mrlje na koži i odjeći, što će omogućiti pacijentima da se osjećaju ugodno tijekom liječenja.
Ako postoji izražena upalna reakcija, tada se koriste kombinirani lijekovi koji sadrže antifungalne i hormonske komponente. Izmjenične primjene s mastima i tretman otopinama joda, ako nema oštećenja kože, ima dobar terapeutski učinak. Mikrosporija, komplicirana sekundarnom infekcijom, dobro reagira na liječenje mašću koja sadrži betametazon, gentamicin i klotrimazol. Za duboke lezije koriste se lijekovi koji sadrže dimetil sulfoksid.
Prevencija mikrosporije sastoji se od redovitog pregleda djece u vrtićima radi identifikacije bolesnika, ograničavanja kontakta s lutalicama i održavanja osobne higijene. Kupnja kućnih ljubimaca bez pregleda veterinara može dovesti do izbijanja mikrosporije unutar obitelji, što zahtijeva pažljiviji pristup njihovoj kupnji.
Dovoljno je pomilovati životinju ili dotaknuti neki predmet na kojem ostaje životinjsko krzno i na dlaci i glatkoj koži pojavljuju se sivobijele ljuskice. Iako riječ "dovoljno" nije prikladno koristiti u slučaju mikrosporije, jer se ljudska jedinka zarazi izuzetno rijetko - samo u 2% slučajeva.
A većina uključenih u ovih 2% su djeca. U djetinjstvu stanice epiderme i dlake još nisu dovoljno guste i kompaktne, pa gljivica prodire u njih bez puno napora i počinje se aktivno razvijati. Osim toga, postoji visok rizik od razvoja mikrosporije kod onih koji, osim mikoze, imaju povijest nekih teških sistemskih oštećenja - kronične mukokutane kandidijaze, kroničnog glomerulonefritisa, eritemskog lupusa, imunodeficijencije itd.
Opće informacije o bolesti
Smatra se da je mikrosporija sezonska bolest. Većina pacijenata obraća se liječnicima u kasno ljeto i jesen. Kao što znate, ovo su razdoblja kada mačke rađaju.
Trajanje razdoblja inkubacije je različito i ovisi o vrsti gljivice. Ako se radi o Microsporum canic, tada se kliničke manifestacije javljaju 5-7 dana nakon kontakta s bolesnom životinjom. Ako Microsporum ferrugineum - onda nakon 4-6 tjedana.
Klinička slika
Kliničke manifestacije ovise o obliku mikrosporije.
- Površinska mikrosporija vlasišta. Često su to pojedinačne lezije, čija veličina ne prelazi 2-5 cm u promjeru. Granice su im jasne, a oblik ovalan ili okrugao. Posebnost je prisutnost slomljene kose prekrivene ljuskama u leziji. Ostaci dlake strše 8 mm iznad površine kože. Uz rubove lezija dlake se lako čupaju, a pri korijenu iščupane dlake jasno je vidljiva bjelkasta prevlaka.
- Površinska mikrosporija glatke kože. Ovalni ili okrugli "medaljoni" pojavljuju se na vratu, glavi, čelu i licu. Veličina lezije je od 0,5 cm do 2-3 cm Središnji dio lezije zauzimaju ljuske, okružene su mjehurićima (potonji se brzo pretvaraju u kore). U 90% slučajeva zahvaćena je vellus dlaka.
- Supurativni (duboki) oblik. Uzrok je sekundarna mikrobna infekcija površinske mikrosporije. U praksi, lezija izgleda kao duboki folikul, koji je prekriven masivnim korama s gnojem.
Dijagnostika
Da biste postavili točnu dijagnozu i odabrali pravi tretman, morate:
- Proći laboratorijsku dijagnostiku. Uključuje mikroskopski pregled na gljivice, kulturološki pregled za određivanje vrste uzročnika te pregled pod fluorescentnom lampom (oštećena kosa prolazi ultraljubičastim svjetlom).
- Uzmite klinički (standardni) test krvi i test urina.
- Napravite biokemijsku studiju jetrenih funkcija.
Također je potrebna diferencirana studija, koja nam omogućuje da konačno potvrdimo dijagnozu. U ovoj studiji mikrosporija se uspoređuje s drugim dermatozama (pityriasis rosea, trichophytosis, seboreide, itd.)
Spektar vrsta patogena
 Mikrosporiju uzrokuje nekoliko vrsta gljivica, od kojih neke zaraze i ljude i životinje, dok druge zaraze samo ljude.
Mikrosporiju uzrokuje nekoliko vrsta gljivica, od kojih neke zaraze i ljude i životinje, dok druge zaraze samo ljude.
Antropofilne mikrospore (uključujući M.audouinii, M.Ferrugineum) i geofilne mikrospore M.gypseum, M.fulvum, M.boullardii, M.nanum, M.simii rijetko inficiraju ljude. Konkretno, geofili se prenose samo kontaktom s tlom kontaminiranim gljivicama (ako se njime rukuje golim rukama). Ovo je takozvana mikrosporija vrtlara. Nakon što gljivice uđu u vlasište, počinje gnojno-upalni proces koji nakon 8 tjedana završava umjerenim ožiljcima.
Liječenje i prevencija
Mikrosporija glatke kože liječi se vanjskim antimikoticima, ali samo u slučaju pojedinačnih lezija i ako bolest ne zahvaća vellus dlake.
U slučaju višestrukih lezija na glatkoj koži i vlasištu, odnosno oštećenja velusa dlake potrebno je uzeti antifungalne antibiotike i antimikotike za vanjsku primjenu. Osim toga, preporučuje se povremeno brijanje dlaka (jednom tjedno).
U većini slučajeva propisuje se griseofulvin, antibiotik koji iz crijeva ulazi u krvožilni sustav, potom ulazi u epidermu i nakuplja se u kosi, noktima i rožnatom sloju kože. Akumulirani lijek sprječava prodiranje gljivica u epidermu.
Suptilnosti prijema:
 Griseofulvin se uzima u dozi od 12,5 mg po kg. dnevno (norma za odrasle) i 18 mg po kg. dnevno (norma za djecu) tri puta dnevno, uzimajući tabletu sa žličicom biljnog ili ribljeg ulja (za bolju resorpciju u tankom crijevu).
Griseofulvin se uzima u dozi od 12,5 mg po kg. dnevno (norma za odrasle) i 18 mg po kg. dnevno (norma za djecu) tri puta dnevno, uzimajući tabletu sa žličicom biljnog ili ribljeg ulja (za bolju resorpciju u tankom crijevu).
Trajanje prijema - do prvog negativnog testa na patogen. Nakon prve kontrolne studije, uzimanje lijeka se nastavlja još 2 tjedna u gore navedenoj dozi, ali svaki drugi dan. Rezultat je osiguran uzimanjem griseofulvina dva puta tjedno još 14 dana.
Tijekom liječenja antibioticima potrebno je svakih 7-10 dana uzimati krv i urin.
Kontraindikacije za uzimanje griseofulvina:
- Bolesti krvi, bubrega i jetre;
- Cerebrovaskularni incident;
- Maligne neoplazme;
- porfirija;
- Moždani udar;
- Razdoblje dojenja i rađanja djeteta.
Liječenje antibioticima kombinira se s primjenom lokalnih antifungalnih lijekova.
U nekim slučajevima, prema preporuci liječnika, lezije se liječe antisepticima koji sadrže surfaktant - "Gorosten", "Antifungin", 1% otopina klorheksidina, 0,02% benzetonij klorida.
Ovaj tretman je preporučljivo koristiti za površinski oblik mikrosporije. Ako se dijagnosticira infiltrativno-gnojni oblik bolesti (napredni oblik s opsežnim lezijama, s gnojnim žarištima i krastama), tada liječenje mora započeti losionima antiseptika i protuupalnih lijekova. Na primjer, ovako:
- Kalijev permanganat - lokalno 2 dana 2-3 puta dnevno.
- Ihtiol - lokalno 2-3 dana 2-3 puta dnevno.
- Rivanol - lokalno, 1-2 dana, 2-3 puta dnevno.
- Furacilin - lokalno, 1-2 dana 2-3 puta dnevno.
Nakon nestanka znakova supurativne mikrosporije liječenje treba nastaviti griseofulvinom u kombinaciji s gore navedenim lokalnim lijekovima.
Ako je iz nekog razloga nemoguće uzimati griseofulvin, propisuju se sljedeći lijekovi:
- Terbinafin - tablete od 250 mg. Uzima se jednom dnevno nakon jela. Doza: 250 mg. odrasli i djeca čija težina prelazi 40 kg, 62,5 mg. za djecu do 20 kg 125 mg. djeca tjelesne težine od 20 do 40 kg. Trajanje liječenja je 3-4 mjeseca.
- Itrakonazol – tablete od 100 (200) mg. odrasli i djeca. Doziranje se izračunava na sljedeći način: 5 mg. po 1 kg. pacijentova težina. Uzmite itrakonazol nakon jela jednom dnevno, svaki dan. Trajanje liječenja je 4-6 tjedana.
- Flukonazol - tablete od 100-200 mg. za odrasle i to u dozi od 3-5 mg. po 1 kg. mise za djecu. Uzmite lijek dnevno jednom dnevno nakon jela. Trajanje liječenja je 4-6 tjedana.
Posebni slučajevi i mogućnosti liječenja:
 Ako je vellus (vellus dlake na koži) zahvaćen:
Ako je vellus (vellus dlake na koži) zahvaćen:
- 2 puta dnevno 3-4 dana 10,0 salicilne kiseline, do 100,0 elastičnog kolodija, 8,0 mliječne kiseline, 7,0 rezorcina. Nakon masti stavlja se pod oblog 2% salicilna ili salicilno-cinkova mast. Tretman do potpunog uklanjanja vellus dlaka.
- Griseofulvin flaster se nanosi na područje mikrosporije 4-5 dana. Nakon uklanjanja flastera, potrebno je ručno uklanjanje dlačica vellus.
- Ako se griseofulvin ne može koristiti oralno, može se organizirati liječenje grizeofulvin linimentom. Primjenjuje se dva puta dnevno, a svakih 7 dana ljuskice se uklanjaju 3-5% mliječno-salicilnim kolodijem.
Ako su zahvaćene obrve i trepavice, lokalno (na rub trepavica) nanosi se 1% dijamantno zeleno ili metilensko plavo na bazi vode.
Liječenje se provodi kod kuće, međutim, u slučajevima infiltrativno-supurativnog oblika bolesti, nemogućnosti uzimanja sistemskih antimikotika ili prisutnosti popratnih teških bolesti, moguća je hospitalizacija.
S obzirom da djeca često pate od mikrosporije, preporučljivo je provoditi preventivne mjere. Uključuju nadzor životinja lutalica, dezinfekciju posteljine i donjeg rublja, kućanskih potrepština i šešira te preglede školaraca na mikrosporiju nakon ljetnih praznika.
Brza navigacija stranicama
Mikrosporija je vrsta gljivične bolesti s visokim stupnjem zaraznosti (zaraznosti). Njegov uzročnik je gljivica iz roda Microsporum, koja u dodiru s kožom u blizini ruba kose klija i razmnožava se u kutikuli dlake.
Tako se formira pokrov koji čvrsto ispunjava lukovice. Ova značajka manifestacije infekcije dovela je do popularnog naziva za mikrosporiju - "lišajevi". Djeca i mlade žene smatraju se najosjetljivijima na ovu bolest.
Uzroci mikrosporije
mikrosporija fotografije glatke kože kod ljudi

fotografija izbliza
Inokulacija gljivice (infekcija) moguća je kroz oštećena područja kože (u prisutnosti mikrotrauma, abrazija, žuljeva i pukotina na koži). Ujedno, čestim pranjem ruku značajno se smanjuje mogućnost infekcije ovim mikroorganizmom.
Među uzrocima mikrosporije mogu se identificirati čimbenici koji predisponiraju infekciju:
- česti kontakt s tlom i životinjama (osobito divljim);
- visok stupanj znojenja;
- smanjena funkcionalnost žlijezda koje izlučuju znoj;
- nedovoljna baktericidna zaštita površine tijela zbog problema u žlijezdama lojnicama.
- djetinjstvo i adolescencija;
- prisutnost mikropukotina na koži;
- nedostatak vitamina (vitaminoza);
- oslabljen imunitet.
Simptomi mikrosporije kod ljudi

Simptomi mikrosporije fotografije na rukama i vlasištu
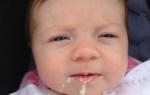
Pojavljuju se znakovi mikrosporije glatke kože kod ljudi:
- prisutnost eritematoznih mrlja (crvenilo) često dosežu 7-8 cm u promjeru;
- lezije nastale u malom broju (3-4);
- jasna vizualizacija granica lezija (okrugle ili ovalne točke);
- na lezijama su vidljive male ljuskice ili se stvara krasta;
- često se lezije spajaju (zahvaćena površina postaje prilično opsežna);
- periferija mrlja prekrivena je vezikulama i papulama (pustule i nodule);
- duž rubova mrlja, neko vrijeme nakon lezije, formiraju se uzdignuti kontinuirani grebeni (nakupljeni mjehurići, čvorići i pustule);
- mogu se formirati novi prstenovi unutar prstenova lezije;
- prisutnost svrbeža;
- stvaranje obilne otekline u zahvaćenim područjima;
- formiranje suppurationa (teški oblik bolesti).
Prvi znakovi mikrosporije vlasišta:
- prisutnost, u pravilu, 2 "jasno definirana" žarišta;
- mogu se formirati žarišta s nekoliko ispadanja (mala žarišta);
- ljuštenje vlasišta;
- krhkost kose na određenoj udaljenosti od korijena (preostali dio kose lako se izvlači);
- na dnu kose jasno je vidljiv sivkasto-bijeli muf;
- prijašnji položaj slomljene kose nije vraćen (na primjer, nakon češljanja ili zaglađivanja).
Mikrosporija kod ljudi u početnoj fazi obično se pojavljuje na licu, vratu, ramenima ili podlaktici. Infekcija na dlanovima i tabanima je vrlo rijetka. Mikrosporija na vlasištu zahvaća parietalne i temporalne regije.
Simptomi mikrosporije kod djece identični su simptomima bolesti kod odraslih. Djeca su u pravilu osjetljiva na infekciju gljivicom Microsporum u dobi od 5-12 godina.
Ono što je vrijedno pažnje: mikrosporija kose se ne pojavljuje kod djece s crvenom kosom (uz vrlo rijetke iznimke).
Razdoblje inkubacije mikrosporije:
- 5-7 dana kada se zarazi mikroorganizmima preko životinje;
- do 1,5 mjeseca ako je zaražen preko druge osobe.
Metode liječenja mikrosporije, lijekovi
U slučaju sumnjivog crvenila kože glave ili tijela, potrebno je javiti se specijalistu dermatologu koji će mikroskopski dijagnosticirati osobu na jednu od sljedećih metoda:
- Luminescentno (sjajno zeleni sjaj zahvaćene kose pod svjetlom Woodove svjetiljke);
- Mikroskopski (analiza ljuskica iz lezija i zahvaćene kose za prisutnost niti micelija i malih gljivičnih spora);
- Kulturni (za određivanje roda i vrste patogena pomoću posebnog hranjivog medija).
Liječenje mikroskopije kod ljudi provodi se uz pomoć tinkture joda i vanjskih antifungalnih lijekova (na primjer, klotrimazol, ciklopiroks, izokonazol, bifonazol ili lamizil).
Jedan od dobro dokazanih režima liječenja: u prvoj polovici dana tinktura joda se nanosi na lezije, a navečer se tretiraju posebnim sredstvima za borbu protiv mikrosporije: sumporna, sumporno-salicilna ili sumporno-katranska mast.
Za liječenje izražene upale, liječnici propisuju lijekove koji sadrže hormone (na primjer, mikozolon ili travokort), a za duboku mikroskopiju, lijekove s dimeksidom.
Liječenje mikrosporije na vlasištu provodi se uz pomoć griseofulvina (antibiotika). Obavezno je i tjedno brijanje kose, redovito pranje kose i utrljavanje mastima protiv gljivica.
Liječenje mikrosporije kod djece
Režimi liječenja mikrosporije kod djece:
- Ambulantna metoda liječenja vanjskim antifungalnim sredstvima koristi se isključivo u prisutnosti pojedinačnih lezija na koži;
- Stacionarna metoda liječenja s kompleksom lijekova za vanjsku i unutarnju upotrebu koristi se kada se na koži pojavljuju brojne lezije i oštećenja vellus dlaka.
Pravila kojih se roditelji trebaju pridržavati pri liječenju mikrosporije kod djece:
- Tijekom razdoblja liječenja djeteta, kupanje u kupaonici je kontraindicirano (samo pod tušem);
- Preporučljivo je ne mokriti područja s osipom tijekom plivanja;
- koristiti antifungalne šampone;
- Dijete mora imati zaseban ručnik i posteljinu;
- svaka igračka mora biti dezinficirana;
- Djetetovu odjeću nakon pranja treba izglačati.
Preventivne mjere za mikroskopiranje djeteta:
- periodični pregled djeteta;
- uključivanje minerala i vitamina u njegovu prehranu;
- poštivanje higijenskih pravila;
- izbjegavanje kontakta s uličnim životinjama i tlom;
- selektivan pristup kupnji kućnih ljubimaca (samo nakon pregleda veterinara).
Mikrosporija je jedna od najčešćih gljivičnih infekcija, koja se javlja uglavnom kod djece. Brzina oporavka izravno ovisi o tome koliko je pravodobno dijagnosticirana bolest i pružen potreban tretman. Kada se pojave prvi znakovi infekcije, odmah se obratite dermatologu.
Zooantroponozna mikrosporija najčešća je vrlo zarazna bolest kože i dlake, zajednička ljudima i životinjama. Karakterizira ga oštećenje grube dlake glave, gornje usne, brade, obrva, trepavica, pubisa, usana, kao i vellus dlake glatke kože.
Uzročnici mikrosporije su zoofilne, antropofilne i geofilne gljive iz roda Microsporum. Od više od 20 vrsta ove gljive, najvažnija u ljudskoj patologiji je zoofilna gljiva - pahuljasti mikrosporum. Ovo je vrsta kozmopolitske gljive, praktički jedini uzročnik mikrosporije u svijetu, s izuzetkom afričkih zemalja.
Mikrosporija prevladava u europskim zemljama, posebice u Sredozemlju, SAD-u i Južnoj Americi, Japanu, Izraelu, Kuvajtu, Kataru i Ujedinjenim Arapskim Emiratima.
Danas je mikrosporija postala najrasprostranjenija čak iu regijama s tradicionalno visokom učestalošću trihofitoze. Tako u Dagestanu, Uzbekistanu, Tadžikistanu, Turkmenistanu, Baškortostanu, Kazahstanu, Armeniji, gdje su prethodno primijećeni pojedinačni slučajevi mikrosporije, danas čini do 83-99,7% svih gljivičnih bolesti kose.
U Rusiji je incidencija mikrosporije oko 71,6 na 100 tisuća stanovnika. U Moskvi i Moskovskoj regiji čini 96,2% svih dermafitija s oštećenjem kose.
Mikrosporija uglavnom (do 65%) pogađa djecu, uključujući novorođenčad.
Glavni izvor zaraze (80,5%) su mačke, uglavnom one lutalice. Posebnu opasnost predstavljaju mačke koje žive u medicinskim ustanovama jer zaraze bolesne pacijente. No, opasne mogu biti i mačke koje se prodaju na Ptičjoj tržnici, u blizini Durova kutka, kao i u trgovinama za kućne ljubimce i posebnim klubovima, iako su opremljene posebnim certifikatima, a neke od njih su čak i cijepljene. Svjedoci smo kako je skupa, elitna pasmina mačaka, koja se odlikuje posebno lijepim oblikom i bojom, postala izvor zaraze za tri generacije u jednoj obitelji. Poklonjena unuci za rođendan, zarazila je baku i djeda, junakinju svečanosti, ali i roditelje.
Kod većine mačaka, koje služe kao izvor infekcije, klinički se utvrđuju žarišta mikrosporije u obliku područja ćelavosti na koži lica, oko usta i nosa, na vanjskim površinama ušiju, prednjih i stražnjih nogu. , i na repu. Koža na područjima ćelavosti se peruta s prisutnošću neravnomjerno popucale dlake, a ponekad se u središtu takvih područja uočava rast nove dlake. Pod Woodovom svjetiljkom određuje se zeleni sjaj zahvaćene kose, karakterističan za mikrosporiju.
U drugoj skupini mačaka, lezije možda nisu vidljive okom, ali se otkrivaju tijekom fluorescentnog pregleda. Naposljetku, u otprilike 2-2,4% mačaka, lezije nisu vidljive oku i ne otkrivaju se pod Woodovom lampom, ali kada se češljaju s njihove dlake, može se dobiti kultura pahuljastog mikrosporuma.
Iako je jedan od sinonima za pahuljastu mikrosporiju microsporum canis (očnjak), kod samo 4% oboljelih od mikrosporije psi se pojavljuju kao izvor infekcije.
Rijetke životinje koje boluju od mikrosporije i mogu postati izvor infekcije za ljude su majmuni, tigrovi, lavovi, divlje i domaće svinje (osobito praščići), konji, ovce, srebrno-crne lisice, zečevi, štakori, miševi, hrčci, zamorci i drugi mali glodavci, kao i ptice - golubovi, vrane, kokoši, koje love bolesne mačke. Životinje se zaraze od samih mačaka ili od njihovog krzna koje padne na biljke, slamu ili žito. Osim toga, pahuljasti mikrosporum mogu nositi na nogama domaći insekti, posebno žohari.
U 5,5% bolesnika s mikrosporijom, izvori infekcije su ljudi - rođaci, prijatelji, susjedi - ako se ne poštuju osnovna sanitarna i higijenska pravila, kao i spolni partneri kada su žarišta mikoze lokalizirana na vanjskim genitalijama, pubisu, abdomenu. , gornji dio bedara.
Beskućnici i prosjaci, osim uši i šuge, mogu postati prijenosnici gljivičnih bolesti.
Kućanski predmeti - kolica ostavljena preko noći na ulazu i omiljena mačkama, igračke, češljevi, donje rublje itd. postaju izvor infekcije u 2-2,5% pacijenata s mikrosporijom.
Učestalost mikrosporije varira tijekom godine i uvelike ovisi o pojavi kod mačaka, koje su glavni izvor infekcije, mačića koji su podložniji infekcijama i mikrosporiji. Iako trudnoća u mačaka traje sedam tjedana, a potomci se pojavljuju nekoliko puta godišnje, mogu se identificirati dvije epidemije mikrosporije kod ljudi. Prvi se javlja u svibnju-lipnju i povezan je ne samo s rođenjem mačića koji su privlačni djeci, već i s većom slobodom djece ljeti, njihovim većim kontaktom sa životinjskim svijetom kada se presele na selo, na selo. , zdravstvenim, sportskim i radnim logorima. Još jedan porast incidencije primjećuje se u rujnu i studenom, kada se djeca vraćaju u grad i pažljivo ih pregledavaju ne samo roditelji, već i zdravstveni radnici kada uđu u škole i vrtiće. U ovom slučaju otkrivaju se i svježi i izbrisani, prethodno neprepoznati oblici mikrosporije.
 |
| Slika 2. Diseminirana žarišta mikrosporije |
Razdoblje inkubacije mikrosporije obično je pet do sedam dana. Nakon toga, na glatkoj koži, uglavnom na otvorenim područjima lica, vrata, prsa, gornjih i donjih ekstremiteta, pojavljuju se pojedinačne (od jedne do tri) okruglasto-ovalne eritematoskvamozne mrlje promjera 1-4 cm, jasno ocrtane perifernim grebenom. (Slika 1). Ako se mačić ugrije ispod majice, odnese u krevet, a primarna žarišta mikoze trljaju tijekom pranja krpom, nastaju multifokalne, diseminirane varijante mikrosporije (slika 2). Širenje i spajanje žarišta mikoze također je olakšano neracionalnim liječenjem, posebno podmazivanjem kortikosteroidnim kremama.
Tipični žarišta mikrosporije na glavi obično se nalaze na kruni, u parijetalnoj i temporalnoj regiji. Izgledaju poput okruglo-ovalnih "ćelavih mrlja" do 3-5 cm u promjeru s jasnim granicama i "screens" blizu njih. Dlaka u lezijama je bez sjaja, sva odlomljena u istoj razini, u visini od 4-6 mm, kao podrezana. Očigledno, zbog toga se mikrosporija u svakodnevnom životu naziva "lišajevi". Površina žarišta mikoze izgleda hrapavo, shagreen zbog stršećih "batrljaka" kose, obavijenih sivkastim ili bjelkastim ovojnicama (slika 3). Pod Woodovom lampom, zahvaćena kosa svijetli jarko zeleno, nalik svježe pokošenoj livadi.
Mikrosporija se tradicionalno smatra dječjom bolešću. Međutim, danas su i odrasli često pogođeni ovom mikozom. Očito utječu nepovoljni društveni i okolišni uvjeti, porast neuroendokrinih bolesti i stanja imunodeficijencije. Ako je 1932. A. M. Arievich primijetio mikrosporiju kod 6 odraslih osoba od 6000 pacijenata, sada odrasli čine do 35% slučajeva bolesti. Žene obolijevaju četiri puta češće od muškaraca.
U djece se mikrosporija u pravilu dijagnosticira pravodobno, atipični oblici i pogreške u dijagnozi uočeni su u 5% slučajeva, a kod odraslih se ta brojka povećava gotovo četiri puta i iznosi 19% slučajeva.
Od atipičnih oblika mikrosporije, posebnu pozornost zaslužuju izbrisane, trichophytoidne sorte. Nisu tako rijetki: u 8,5% bolesnika, au odraslih 2,5 puta češće. Takva mikrosporija se javlja nezapaženo, gotovo ne smeta pacijentima i ne prisiljava ih da se odmah posavjetuju s liječnikom. Često se miješa sa seboreidima, seboroičnim dermatitisom, psorijazom i drugim bolestima, a pogrešno odabrano liječenje ne donosi rezultate. U tom smislu, takve varijante mikrosporije postaju kronične, postajući uzrokom daljnjeg širenja mikoze u bolesnoj osobi i njezinog širenja u okolišu. Zabilježeno je trajanje trichophytoid microsporia od sedam mjeseci do dvije godine.
Takvi oblici mikrosporije obično su karakteristični za pogoršane bolesnike (tuberkuloza, Sjögrenova bolest, pelagroidni dermatitis itd.). Klinički se očituju difuznim ili žarišnim ljuštenjem, rijetkom kosom ili stvaranjem područja žarišne alopecije. Dlaka u lezijama je bez sjaja, bez pokrova, odlomljena na različite načine - u razini kože i na visini od 10-15 mm. Područja alopecije su ili vrlo mala, veličine glave pribadače, ili gigantska, policikličkog oblika kada se spajaju.
Na glatkoj koži žarišta mikrosporije pojavljuju se kao slabo upalne, blago perutave ili depigmentirane okruglo-ovalne mrlje. Kada se spoje, mogu se pojaviti policiklički žarišta mikoze, zamagljena, nejasna, bez jasnih granica, blago svrbež. Kod jednog našeg pacijenta, 69-godišnjeg ljubitelja mačaka, trihofitoidna mikrosporija vlasišta nije dijagnosticirana dvije godine. U prošlosti je bolovala od tuberkuloznog limfadenitisa i mezodenitisa te je dugo (10 godina) uzimala doze održavanja prednizolona za Shagrenov sindrom. Mikrosporija se kod nje očitovala ljuštenjem vlasišta, gubitkom kose, uglavnom u zatiljnoj regiji, i svrbežom. Sve su se pojave intenzivirale u toploj sezoni, a smanjivale u hladnoj sezoni. Bolest se dugo i bezuspješno liječila lijekovima za seboreični dermatitis ili psorijazu. U dijagnozi mikrosporije pomogla je pojava svježih tipičnih žarišta mikoze na koži lica i vrata. Kada je pacijent obrijan, pokazalo se da je gotovo cijelo vlasište uključeno u patološki proces. Identična kultura pahuljastog mikrosporuma dobivena je iz svih žarišta mikoze na glavi, licu, vratu, kao i iz skvamozno-keratoznih osipa na koži dlanova.
Ponekad neobičan izvor infekcije također dovodi liječnika u zabludu, a mikrosporija se ne može dijagnosticirati čak ni kod djece, što dovodi do trichophytoidnog oblika. Tako se osmogodišnja djevojčica razboljela nakon tjedan dana kontakta s bolesnim golubom kojeg su ona i njezin otac uhvatili od mačke koja je očito bolovala od ove mikoze. Dok je dojila goluba, djevojka ga je uzela u ruke, povila i nahranila. Na vrhu djetetove glave pojavilo se jasno definirano mjesto prekriveno srebrnastim ljuskama. Dlaka u leziji nije bila slomljena, nije bilo subjektivnih osjeta.
Djevojčici je dijagnosticirana psorijaza te je liječena diprosalikom i ditrastikom. Tijekom tog vremena kožni proces se proširio na cijelo vlasište i zakomplicirao se folikulitisom i perifolikulitisom. Promjene su ocijenjene kao komplikacija psorijaze sekundarnom piokoknom florom, te je terapija nadopunjena antibioticima geoksizonom i fukarcinom. Stanje djeteta bilo je sve gore. Kosa je ispadala u velikim količinama, a djevojčica je osjećala bol prilikom češljanja. S pretpostavljenom dijagnozom diskoidni eritematozni lupus bolesnica je upućena u KBC.
Detaljnim pregledom uočeno je difuzno ljuštenje cijelog vlasišta, rijetka kosa, atrofične ćelave, koje su bile osobito brojne u parijetalno-okcipitalnoj regiji. Na nekim mjestima ljuštenje je bilo neznatno, ali su jasno definirana područja atrofije ožiljaka različitih veličina i oblika, bez jasnih granica, gotovo bez upalnih pojava. U blizini kože s ožiljcima kosa je lako ispadala, bila je bez sjaja, istanjena, ukovrčana i neravnomjerno je lomila svjetlost. Duljina dlake je zadržana ili se lomila ili u razini kože ili na visini od 10-15 mm. Struganje kože u lezijama bilo je bolno. Nakon uklanjanja ljuskavih krasta, koža je izgledala vlažna i upaljena. Nakon brijanja i pranja pokazalo se da je cijela površina glave prekrivena višestrukim lezijama (više od 60), neke od njih bile su veličine zrna leće, druge 2-3 cm u promjeru, bilo je i divovskih. površine 8x12 cm.Povećani i bolni stražnji vratni i parotidni limfni čvorovi. Mikroskopski, nakupine malih spora otkrivene su na površini zahvaćene kose. Ispod Woodove svjetiljke detektiran je ne sasvim karakterističan sivkasto-bjelkasti sjaj. Međutim, tipična kultura pahuljastog mikrosporuma dobivena je na hranjivom mediju. Dakle, kasna dijagnoza i neadekvatno liječenje doveli su do činjenice da je žarište površinske mikrosporije, koja obično prolazi bez ikakvih posljedica, komplicirano širenjem gljivičnog procesa po cijelom vlasištu, stvaranjem područja cicatricialne atrofije i žarišne alopecije, i limfadenitis.
Možda duboke - infiltrativno-gnojne, kerionske ili granulomatozne varijante mikrosporije s izraženim simptomima zaslužuju još veću pozornost i pozornost. Registriraju se u 4,5-6,5% bolesnika s ovom mikozom. Karakterizira ih teška bolest, bol, groznica i drugi simptomi intoksikacije. Tijek bolesti kompliciran je limfadenitisom i alergijskim osipom, s brzim ishodom u cikatricijalnu atrofiju i ireverzibilnu žarišnu alopeciju.
U pravilu, duboki oblici mikrosporije javljaju se kod oslabljene djece ili odraslih, uglavnom kod žena s endokrinim ili imunološkim patologijama (disfunkcija reproduktivne žlijezde i štitnjače, patuljastost hipofize, limfogranulomatoza, krvne bolesti). Ponekad se površinske varijante mikrosporije pretvaraju u infiltrativno-gnojne pod utjecajem neadekvatnog liječenja, kao i ponovljenih ozljeda, uključujući krpu za pranje tijekom pranja i odlaska u parne sobe. Tome pridonosi često kupanje u moru, i što je najvažnije, stalni boravak u vlažnom, pripijenom kupaćem kostimu.
U odraslih, žarišta duboke mikrosporije obično se otkrivaju na koži nogu ili pubisa i usana, kod djece - na tjemenu.
Čini se da su žarišta mikoze slična kerionu velika, konfluirajuća, zauzimaju velika područja vlasišta ili cijelo područje pubisa i vanjskih usana. To je obično konglomerat spojenih i gnojnih bolnih folikulitisa, perifolikulitisa i apscesnih elemenata. Uslijed edema, infiltracije i impetiginizacije žarišta mikrosporije izdižu se iznad razine kože. Površina im je prekrivena grubim gnojnim krustama u koje su slijepljene opuštene i djelomično otopljene dlake. Nakon uklanjanja krusta i dlaka iz zjapećih otvora folikula dlake, oslobađa se kremasti gnoj poput meda iz saća (kerion-saće). Regionalni limfni čvorovi su povećani i bolni. Takve pacijente karakteriziraju teški simptomi intoksikacije, alergijski osip do nodoznog eritema na nogama. Često se takvi oblici mikrosporije pogrešno smatraju ulcerozno-vegetativnom piodermom, infiltrativno-gnojnom trihofitozom, psorijazom kompliciranom piodermom.
Kod mladih djevojaka s hipertrihozom može se pojaviti duboka mikrosporija nogu, koja se obično pogrešno smatra vaskulitisom, Majocchijevim granulomom, retikulozom. U tim slučajevima relativno male (2-3 cm u promjeru), duboke, pojedinačne, folikularno-nodularne lezije nalaze se na potkoljenici u obliku prstena.
Predstavljamo prilično tipičnu priču o nastanku infiltrativno-supurativne mikrosporije kod sedmogodišnjeg dječaka. Sve je počelo pojavom, uobičajenom za ovu mikozu, male okrugle mrlje ćelavosti u lijevoj parijetalnoj regiji. Kosa je u njoj bila karakteristično odlomljena. Međutim, roditelji su pojavu ove lezije povezivali ne s kontaktom s mačićem, već s padom s bicikla, površinskom ogrebotinom i njezinom kontaminacijom, pogotovo jer su se oba događaja vremenski poklopila. Lezija se stoga smatrala piodermijskom. Liječenje kortikosteroidnim kremama i antibakterijskim sredstvima izazvalo je širenje gljivičnog procesa na cijelu lijevu polovicu glave. Zbog otoka, infiltracije, supuracije, povećanja cervikalnih i preaurikularnih limfnih čvorova glava i lice doimaju se asimetrično. Površina kože u žarištu mikoze bila je prekrivena grubim gnojnim i gnojno-krvavim krastama u kojima su slijepljene rijetke dlake. Na najmanji pokret glave i vrata dijete je osjećalo jaku bol. Dječak je bio letargičan, apatičan, blijed, s povremenim porastom temperature. Uz gore opisano atipično žarište mikoze, pojavila su se karakteristična mala žarišta mikoze na glavi u području lijeve obrve, na čelu i sljepoočnici. Fluorescentno ispitivanje pokazalo je tipičan zeleni sjaj u njima. Dijagnoza je potvrđena mikroskopski i izolacijom identične kulture pahuljastog mikrosporuma iz svih žarišta mikoze.
Infiltrativno-supurativna mikrosporija kože pubisa i usana može se klasificirati kao atipična po lokalizaciji i tijeku. Ovaj oblik mikrosporije često (prema našim podacima u dva od pet slučajeva) dovodi do infekcije spolnih partnera. Zbog atipične lokalizacije i tijeka, ovaj oblik mikrosporije se ne dijagnosticira odmah. Pogrešno i neadekvatno liječenje čini kliničke manifestacije još nekarakterističnijima.
Trenutno se lokalizacija žarišta mikrosporije na koži pubisa i usana povećala više od deset puta u usporedbi s 1976. godinom. Osobitosti anatomske strukture ovog područja, prepunog krvnih žila i živčanih završetaka, pridonose brzom stvaranju dubokih invazivnih, izrazito bolnih infiltrata, pojavi komplikacija u obliku limfadenitisa i alergijskih osipa, te pojavi simptoma intoksikacija uslijed apsorpcije liziranih tkiva, bakterija, gljivica i njihovih produkata metabolizma.
Detaljnije prikazujemo povijest bolesti dviju žena, od kojih je jedna zarazila svog spolnog partnera, a druga se sama zarazila tijekom spolnog kontakta.
18-godišnjakinja nije imala dijagnozu mikrosporije četiri mjeseca. Zarazila se od svog nećaka, koji je imao mikrosporiju, tako što ga je prala krpom. Površinski fokus mikrosporije na koži ingvinalnog nabora nestao je nakon tjedan dana mazanja s 2% otopinom joda. Pacijent je smatrao da je epizoda završena. Stoga, kada su se nakon mjesec i pol dana pojavile površinske ljuskave lezije na koži pubisa, nikako ih nije povezivala s neliječenom mikrosporijom. Primjena kortikosteroidnih krema (sumnja na alergijski osip), često kupanje u moru (pacijentica je u to vrijeme bila na moru) i gotovo stalni boravak u pripijenom bikiniju doveli su do širenja patološkog procesa kako na površini tako iu dubinu. Nastali su folikulitis, perifolikulitis i elementi apscesa koji se spajaju u jedan konglomerat koji se uzdiže iznad površine kože. Na prednjoj površini obaju bedara i koži donjeg trbuha pojavili su se “ispadi” (slika 4). Površina žarišta mikoze prekrivena je grubim gnojnim i gnojno-krvavim korama. Ingvinalni limfni čvorovi postali su povećani i bolni. Na simetričnim područjima obje noge pojavili su se bolni potkožni čvorovi. Bolest se smatrala dubokom ulcerativno-vegetativnom piodermijom, kompliciranom nodoznim eritemom na nogama. Bolesnik je neuspješno liječen oksacilinom, kefzolom, vibramicinom u kombinaciji s kratkim kurama prednizolona. Bol i simptomi intoksikacije samo su se povećavali. Dijagnoza mikrosporije pomogla je pojava tipičnog fokusa mikoze na koži trbuha seksualnog partnera pacijenta. Nakon detaljnog pregleda žene, kao pretpostavljenog izvora mikrosporije, dijagnosticiran je njezin infiltrativno-supurativni oblik. Klinička dijagnoza potvrđena je mikroskopski, fluorescentno i kulturološki.
25-godišnji pacijent koji se zarazio mikrosporijom od pacijenta imao je sličnu povijest bolesti. Tjedan dana nakon seksualnog kontakta, iznad pubisa pojavila se svijetla mrlja svrbež, koja se brzo prekrivala ljuskavim korama. Pacijentica se u to vrijeme liječila od ureoplazmoze, a mrlja se smatrala alergijskom. Pod utjecajem kratke terapije Triderm kremom, mrlja je izblijedila i postala gotovo nevidljiva. Mjesec dana nakon ove epizode, tijekom boravka na moru, pojavili su se površinski ljuskavi osipi na stidnoj koži, koji su se spojili u veliko područje kovrčavih obrisa. Odlučujući da se radi o alergijskim osipima, pacijentica je koristila kremu Lorinden i 2% salicilni alkohol. Radi lakšeg podmazivanja, pacijentica je obrijala stidne dlake. To je izazvalo širenje procesa u dubinu. Formira se izrazito bolan infiltrat dubokih folikularnih nodularnih elemenata. Dijagnosticirana je duboka piodermija. Tsifran i vilprofen korišteni su oralno, fucarcin i lincomycin pasta korišteni su izvana. Međutim, bol, infiltracija i impetiginizacija samo su se povećali. Da bi se razjasnila dijagnoza, nakon dva mjeseca od početka bolesti, pacijent je poslan u Centralnu kliničku bolnicu.
Na pubisu, zauzimajući cijeli središnji dio, prelazeći na kožu vanjskih usana i uvijajući se u vrpce u gornjem i bočnom dijelu, nalazio se opsežan infiltrat, koji se uzdizao 1-2 cm iznad razine kože. Njegove konture bile su naglašene svijetlim perifernim grebenom. Koža iznad žarišta mikoze bila je plavkasto-smeđa, napeta, rastegnuta, kvrgave površine (slika 5). Dodir ognjišta pokazao se neobično bolnim. Stidne dlake su u potpunosti zadržale svoju duljinu, kapica uobičajena za mikrosporiju nije bila vidljiva. Središnji dio lezije bio je praktički bez kose. Preostale dlačice bilo je teško epilirati, a epilaciju je pratila jaka bol. Ingvinalni limfni čvorovi su bili povećani i bolni. Papulovezikularne mikrosporije bile su prisutne na dorzumu obje ruke. Luminescentnim pregledom žarišta mikoze na pubisu i usnama otkriven je karakterističan zeleni sjaj. Mikroskopski pregled otkrio je male spore smještene na i unutar dlake. Tipična kultura pahuljastog mikrosporuma dobivena je na hranjivoj podlozi.
Liječenje bolesnika s mikrosporijom čini se važnim, društveno značajnim problemom.
Ova bolest obično pogađa ne samo djecu, već i njihove roditelje. Zbog visoke zaraznosti mikoze, djeci je zabranjeno pohađati vrtiće i škole. Izostaju iz škole i dugo su odvojeni od skupine djece. Roditelji su prisiljeni prekidati posao i uzimati bolovanje radi njege. Time obitelj trpi značajnu moralnu i materijalnu štetu.
Brz oporavak bolesnika s mikrosporijom postiže se pravovremenim prepoznavanjem mikoze i adekvatnim liječenjem. Uključuje kombiniranu primjenu sistemskih i vanjskih antifungalnih sredstava zajedno s patogenetskim lijekovima. Potonji povećavaju učinkovitost liječenja i smanjuju učestalost i težinu nuspojava i komplikacija.
U bolesnika s mikrosporijom koriste se dva sistemska antimikotika: antibiotik griseofulvin i lamizil. Štoviše, antimikotici se koriste u visokim dozama kod bolesnika s mikrosporijom. Činjenica je da je uzročnik mikosporije karakteriziran najvećom otpornošću u usporedbi s drugim dermatofitnim gljivicama. Na primjer, dnevna doza griseofulvina, jednaka 16 mg/kg kod bolesnika s rubrofitozom i 18 mg/kg kod trihofitoze, trebala bi se povećati na 22 mg/kg za mikosporiju. Visoka stabilnost spora pahuljastog mikrosporuma posljedica je prisutnosti vrlo guste šestoslojne ljuske, ojačane uzdužnim i kružnim kostalnim izbočinama.
Griseofulvin je antibiotik koji sadrži klor, proizvod biosinteze plijesni iz roda Penicillium. Stoga se kod uzimanja griseofulvina i istodobnog liječenja penicilinskim antibioticima vrlo često javljaju mukokutane alergijske komplikacije. Dnevna doza griseofulvina, koja je odabrana brzinom od 22 mg po kilogramu težine, podijeljena je na tri do četiri jednaka dijela i uzeta s jednom žličicom biljnog ulja. Ulje potiče evakuaciju žuči i pospješuje otapanje griseofulvina. Osim toga, zbog prisutnosti vitamina E (a-tokoferol), metabolizam griseofulvina usporava i trajanje djelovanja lijeka se povećava. Griseofulvin se bolje apsorbira u kiseloj sredini, pa ga je poželjno piti s nekim kiselim sokom (brusnica, brusnica, limun, jabuka itd.).
Da bi se smanjila hepatotoksičnost griseofulvina, preporuča se uzimanje s hepatoprotektorima - pripravci jetre, Liv-52, Karsil, Silibor itd.
S obzirom na slabiju apsorpciju griseofulvina u prisutnosti helminta, dehelmintizacija je indicirana prije ili tijekom terapije griseofulvinom. Za to su propisani različiti anthelmintički lijekovi, na primjer, decaris (levamisol), koji eliminira helminte i istovremeno ima imunomodulacijska svojstva. Griseofulvin donekle pojačava stanja imunodeficijencije, protiv kojih se, u pravilu, javlja mikrosporija. Levamisol neutralizira imunosupresivni učinak griseofulvina. Tijekom griseofulvinoterapije obično se pogoršavaju žarišta žarišne infekcije, koja postaju izvori superinfekcije žarišta mikoze, stoga je indicirana njihova sanacija.
Tijek kontinuiranog liječenja griseofulvinom traje 1,5-2 mjeseca. U početku se koristi svakodnevno dok se ne dobiju dva negativna testa na gljivice u razmaku od sedam dana; zatim se antibiotik koristi dva tjedna svaki drugi dan i još dva tjedna dva puta tjedno. Po završetku terapije provodi se kontrolni klinički i laboratorijski pregled, au slučaju negativnih nalaza bolesnik se smatra izliječenim. Iako je griseofulvin prilično nježan lijek, ipak ima hepato-, nefro- i neurotoksična, fotosenzibilizirajuća, embriotoksična i kokarcinogena svojstva.
Griseofulvin je kontraindiciran kod hepatitisa koji je pretrpio prije manje od godinu dana i manifestira se subjektivnim osjećajima i / ili povišenim razinama bilirubina i jetrenih enzima; peptički ulkus želuca i dvanaesnika; bolesti bubrega; neuritis, osobito optičkog i slušnog živca; maligni i brzorastući benigni tumori; bolesti krvi; fotodermatoze i srodna stanja; cerebrovaskularni incident; krvarenja iz maternice i druga.
Treba uzeti u obzir da odgovarajuća doza griseofulvina u bolesnika s mikrosporijom ne smije prelaziti maksimalno dopuštenu dozu - 1,0 g (8 tableta). Inače se pojavljuju toksično-alergijska svojstva antibiotika. U odraslih i velike djece tjelesne težine veće od 60 kg praktički je nemoguće propisati odgovarajuću dozu lijeka.
Dostojna alternativa griseofulvinu je terbinafin (trgovački naziv Lamisil) iz Novartisa.
Lijek ima visoku aktivnost protiv različitih vrsta gljivica. Posebno je aktivan protiv gljivica dermatofita, uzročnika najčešćih dermatofitoza: rubrofitoze kod odraslih i mikrosporije kod djece.
Lamisil potiskuje skvalen epoksidazu koja je izrazito osjetljiva kod gljiva (10 tisuća puta osjetljivija nego kod ljudi). Kao rezultat toga, u vrlo ranim fazama (na razini ciklusa skvalen epoksidaze) blokira se stvaranje ergosterola, glavne komponente citoplazmatskih membrana gljivične stanice. Bez primanja ovog građevnog materijala, gljivična stanica postaje neispravna, ne može rasti i razvijati se, već samo preživljava. Tako se očituje fungistatski učinak Lamisila. Međutim, prevladavajući fungicidni učinak ovog antimikotika je. To izravno ovisi o nakupljanju skvalena u stanici, isključenom iz ciklusa daljnjih transformacija u ergosterol. Ovi aktivni ugljikovodici visoke molekularne težine nakupljaju se u stanici gljivica. Štoviše, volumen granula skvalena postupno se povećava, budući da aktivno izvlače lipide iz staničnih membrana. U konačnici, stanična membrana s oštećenom strukturom to ne može izdržati i puca, što dovodi do smrti stanice.
Lamisil ne zahtijeva posebne uvjete za primjenu i brzo se apsorbira iz probavnog trakta. Njegova razina u krvi je stabilna. Lijek praktički ne komunicira s različitim lijekovima, kao ni s enzimskim sustavima, uključujući citokrom P-450. Njegovo djelovanje je selektivno i usmjereno uglavnom na stanicu gljivice. Lamisil ulazi u kožu i njezine dodatke jednostavnom difuzijom, kao i izlučivanjem žlijezdama lojnicama.
Osobitosti distribucije Lamisila zbog njegove lipofilnosti i povezanosti s hilomikronima uključuju njegov limfni transport. Preko limfnih žila Lamisil izravno dospijeva u infiltrativno-supurativna i apscesirajuća žarišta mikoza s limfadenitisom i limfangitisom. U tom smislu, najveća aktivnost Lamisila opažena je u bolesnika s teškim kompliciranim infiltrativno-gnojnim oblicima dermatofitoze s oštećenjem kose. Prema M. Tsoi i M. D. Alaeva (1996), s površinskom trihofitozom, lamisil je ubrzao proces oporavka za 3,3 dana, s infiltrativnom trihofitozom - za 6,3 dana, s gnojnom trihofitozom - za 8,2 dana u usporedbi s terapijom griseofulvinom .
Brzo rješavanje kompliciranih oblika dermatofitoze tijekom terapije Lamisilom je stoga povezano s njegovim visokim antifungalnim djelovanjem, limfnim transportom, izraženim antibakterijskim svojstvima usporedivim s djelovanjem gentamicina, kao i protuupalnim učinkom. Potonji je posljedica potiskivanja aktivnosti peroksidaze hidroksilnih radikala polinezasićenih masnih kiselina.
Gore smo već primijetili visoku otpornost pahuljastog mikrosporuma na antimikotike. S tim u vezi, N. S. Potekaev i sur. (1997.) promatrali su izlječenje djece s mikrosporijom s lezijama dugih i puhastih dlaka, kojima je propisan Lamisil 94 mg dnevno s tjelesnom težinom do 20 kg i 186 mg na dan s tjelesnom težinom od 20 do 40 kg, što je 50% više od doze, predložene u napomeni za lijek.
Kod odraslih s kompliciranim oblicima mikrosporije uspješno smo proveli kratke, ali intenzivne kure terapije Lamisilom. Lijek je propisan u dnevnoj dozi od 7 mg/kg ili dvije tablete (500 mg) dnevno. U sljedeća tri do četiri tjedna uočeno je potpuno povlačenje žarišta mikrosporije kod svih bolesnika bez iznimke. Zdrave dlake su počele rasti tamo gdje se nije razvila atrofija ožiljaka, mikrosporije, uključujući žarišta nodoznog eritema na nogama, istodobno su nestale, regionalni limfni čvorovi postali su bezbolni i smanjeni. Ni u jednom slučaju nisu zabilježene nuspojave niti odstupanja u biokemijskom statusu.
Također bih želio primijetiti bolju podnošljivost Lamisila u usporedbi s njegovim analogom, Exifin iz Dr. Reddy's. Jedna naša pacijentica počela je samoinicijativno uzimati jeftiniji exifin umjesto Lamisila. Nakon četiri do pet dana uzimanja exifina u dnevnoj dozi od 500 mg pojavili su se svrbež papulovezikularni alergeni na unutarnjoj površini obje podlaktice. Povukli su se nakon primjene adsorbenata i antihistaminika. Nakon ponovne terapije lamizilom u dnevnoj dozi od 500 mg alergeni se nisu pojavili.
I još nešto: u obitelji jedne naše pacijentice svi osim nje imali su respiratorne infekcije. Njegovu stabilnost povezali smo s povećanjem obrambenih snaga organizma kao posljedicom uzimanja Lamisila. Poznato je da Lamisil nema negativan učinak na metaboličku aktivnost leukocita, kemotaksu i fagocitozu. Štoviše, pod utjecajem terapije Lamisilom poboljšavaju se pokazatelji stanično posredovane imunosti, što je povezano s oslobađanjem velikih količina antigenskog materijala kao rezultat smrti gljivičnih stanica.
Učinkovitost liječenja bolesnika s mikrosporijom povećava se istovremenom primjenom sistemskih antimikotika i vanjskih sredstava. Uz epilaciju i tjedno brijanje dlaka koristi se 2% tinktura joda, kojom se ujutro mažu žarišta mikoze. Navečer se u njih utrljaju domaće antifungalne masti: sumporno-salicilna, sumporna, sumporno-katran, bifosin. Ovaj tretman jodnom mašću vrlo je učinkovit, jeftin i dostupan.
Za relativno mirne žarišta mikrosporije, preporučljivo je podmazati ih jednom dnevno s 10% salicil-kinosol dimeksidom, što brzo dovodi do rezolucije žarišta mikoze na vlasištu.
Za infiltrativno-gnojnu mikrosporiju, za oslobađanje žarišta mikoze od krasta i gnoja, komprimirajte zavoje s 10-20% otopinom ihtiola, 5% otopinom mumije u dimeksidu, 50% otopinom korijena sladića, kao i losione s 0,5 -1 % otopine klorhidroksidin biglukonata (gibitan) ili ultrazvučno ispiranje 0,5% otopinom ovog lijeka pomoću Rossovog aparata.
Učinkoviti strani azolni i alilaminski spojevi mogu se koristiti kao vanjski antimikotici. Među njima preferiramo Lamisil 1% kremu, Mycosporus 1% kremu i Travogen 1% kremu. Ovi se lijekovi obično dobro podnose jer imaju protuupalna svojstva. U slučaju akutnih upalnih pojava, njihova kombinacija s kortikosteroidima nije potrebna. Istodobno imaju izraženo antifungalno djelovanje, a lamisil krema ima i antibakterijski učinak, što je važno za sanaciju žarišta mikrosporije komplicirane sekundarnom piokoknom florom.
Uključivanje vanjskih antifungalnih sredstava u kompleks mjera liječenja pacijenata s mikrosporijom omogućuje postizanje brzog oporavka uz najmanju dozu tečaja skupih sistemskih antimikotika koji nisu ravnodušni prema tijelu.
Književnost
1. Akhmetova A.K. Kliničke i imunološke karakteristike mikrosporije i trihofitoze: Sažetak disertacije. dis... kand. med. Sci. Almaty, 1994. 25 str.
2. Bivalkevich V. G., Leonov D. A. // Sažeci. izvješće znanstveno-praktične konf. derm-venerol. Ural, Sibir i Daleki istok. Ekaterinburg, 1995. 16 str.
3. Mohamad Jusuf. Kliničke i epidemiološke značajke mikrosporije u suvremenim uvjetima i razvoj liječenja novim lijekovima: Sažetak disertacije. dis. kand. med. Sci. M., 1996. 18 str.
4. Potekaev N.S. Kudrina M.I., Potekaev N.N. // Vestn. dermatol., 1997, br. 5. str. 69.
5. Reyimkulyev B. R. Epidemiologija zooantroponoznih dermatofitoza u Turkmenistanu. Utjecaj klimatskih i zemljopisnih obilježja i organizacija socijalno medicinske skrbi: autorski sažetak. dis... dok. med. Sci. M., 1997. 25 str.
6. Rukavishnikova V. M. Mikoze stopala. M: MSD, 1999. 317 str.
7. Suvorova K. N. Kuklin V. T., Rukavishnikova V. M. Pedijatrijska dermatovenerologija: Vodič za kadete poslijediplomskog obrazovanja. Kazan, 1996. 441 str.
8. Umakhanov A. Kh. Klinički tijek i učinkovitost specifične terapije dermatofitoze vlasišta u djece s popratnim helmintima: Sažetak disertacije. dis... kand. med. Sciences M., 1999. 27 str.
9. Fakhretdinova Kh. S. Kliničke i epidemiološke značajke moderne mikroskopije: autorski sažetak. dis... dok. med. Sciences M., 1999. 27 str.
10. Tsoi M. R., Alaeva M. D. // Sažeci. izvješće VII Ross. Kongres dermatologa i venerologije. Kazan, 1996. Dio 2. S. 96.
11. Shadyev Kh.K. Ultrastruktura Microsporum canis i njezine promjene pod utjecajem griseofulvina: Autorski sažetak. dis... kand. med. Sci. M., 1976. 17 str.
12. Birnbaum J, Cooper K., Elewsky B. // 5th Internet. Summit of cutan antifungalna terapija. Singapur, 1998. br. 33.
Mikrosporija je vrlo zarazna zarazna bolest uzrokovana gljivicom iz roda Microsporum, koja uglavnom zahvaća kožu, vlasište, dlakave dijelove kože (brada, brkovi), rjeđe nokte, kožu dlanova i stopala.
Bolest je česta na svim kontinentima, ali uglavnom u zapadnom dijelu Europe, jugoistočnoj Aziji, srednjoj Aziji, Zakavkazju, Japanu i SAD-u.
Mikrosporija pogađa djecu od 1 do 13 godina i žene, iako je postotak bolesti u odrasloj populaciji mali i kreće se od 10 do 12%. To je zbog činjenice da se tijekom puberteta sastav sekreta znojnih i lojnih žlijezda koji se nalaze u ljudskoj koži mijenja, na površini kože pojavljuje se velika količina masnih kiselina koje su destruktivne za ovu vrstu gljivica.
Postoji rizična skupina koja je najosjetljivija na infekciju mikrosporijom:
- djeca i mlade žene;
- osobe s oslabljenim imunološkim sustavom;
- djeca s endokrinološkim bolestima (dijabetes melitus, hipotireoza);
- hipovitaminoza;
- djeca iz obitelji u nepovoljnom položaju s lošim stambenim, komunalnim i životnim uvjetima.
Mikrosporija se može potpuno izliječiti, ishod bolesti je povoljan. Ako se bolest ne liječi, do puberteta dolazi do samoizlječenja.
Mikrosporiju, koja se prenosi s bolesnih životinja, karakterizira sezonskost, najveći broj izbijanja bolesti javlja se krajem ljeta i početkom jeseni.
Uzroci mikrosporije
Mikrosporiju uzrokuje gljivica iz roda Microsporum, koja se prema ekološkim kriterijima dijeli na nekoliko vrsta:
U Rusiji postoje dvije uobičajene vrste: Microsporum ferrugineum i Microsporum canis.
Najzaraznija je antropofilna gljiva Microsporum ferrugineum. Izvor infekcije u antropofilnoj mikrosporiji je bolesna osoba i stvari s kojima je došao u kontakt (predmeti za osobnu higijenu, posteljina, pribor, igračke).
Izvor zaraze zoofilne mikrosporije su domaće životinje (psi, mačke, hrčci, zamorci, štakori), osoba se zarazi izravnim kontaktom i predmetima koji su dobili dlake ili kožne ljuske od zaraženih životinja.
Klasifikacija mikrosporije
Prema patogenu:
- antropofilna mikrosporija;
- zoofilna mikrosporija;
- geofilna mikrosporija.
Po lokalizaciji:
- površinska mikrosporija vlasišta;
- površinska mikrosporija glatke kože;
- duboka supurativna mikrosporija.
Simptomi mikrosporije
Period inkubacije traje 3 – 5 dana. Uzročnik bolesti najprije dospije na kožu i prodire u nju, a na mjestu njegovog prodiranja u kožu stvara se crvenkasta mrlja. S površine kože gljivica prodire u folikul dlake (bulbus), odakle ulazi u kosu. Oko zahvaćene dlake formira se oteklina, koja raste i dobiva crvenu nijansu. Upalni procesi u žarištima infekcije su slabo izraženi.
Daljnji simptomi bolesti ovise o lokaciji patogena:
Na površinska mikrosporija vlasišta nastaju pojedinačne lezije pravilnog, okruglog oblika promjera 2-5 cm, lezije su jasno omeđene jedna od druge, nema tendencije spajanja. Koža iznad lezija prekrivena je mnoštvom bjelkastih ljuskica. Dlaka u leziji se lomi i izdiže iznad kože u visini od 4-6 mm. Koža u području lezije je crvena, blago natečena, na površini se stvaraju mjehurići ispunjeni tekućinom, nakon njihovog rješavanja stvaraju se kore. Osnova zaražene dlake omotana je okruglom bjelkastom ljuskom u obliku manšete; kosa postaje tanka, bez sjaja, sivkastobijele boje i vrlo lomljiva. Na periferiji lezije, gdje se dlaka ne lomi, ali ipak pada u zonu upale, ispada pri najmanjem dodiru.
Površinska mikrosporija glatke kože. Omiljena lokalizacija infekcije je lice, vrat, gornji udovi i leđa. Bolest je karakterizirana pojavom ružičastih ovalnih ili okruglih mrlja promjera od 0,5 do 2 - 4 cm, lezije se međusobno ne spajaju, karakterističan je veliki broj lezija od 30 ili više. U središtu je lezija prekrivena bijelim ljuskama, na periferiji se pojavljuju mjehurići s bistrom tekućinom koji se formiraju u kruste. Na koži ne ostaju atrofični ožiljci.
Dijagnoza mikrosporije
Za duboku gnojnu mikrosporiju indicirani su opći klinički laboratorijski testovi:
- Opća analiza krvi.
- Opća analiza urina.
- Glukoza u krvi.
- Biokemijske studije (ukupni i izravni bilirubin, ukupni protein i njegove frakcije, razine transaminaza - ALT, AST, alkalna fosfataza, timol test).
Za druge vrste dovoljna je samo specifična dijagnostika koja se provodi pomoću:
Mikroskopija kose, krasta iz lezija, kože i ljuskica na noktima. Kosa zahvaćena mikrosporijom izgleda prilično specifično, gljivične spore okružuju njezinu bazu poput mufa, čvrsto prianjajući jedna drugoj. U kožnim ljuskama i korama, gljiva je predstavljena tankim razgranatim nitima micelija s rijetkim pregradama.
Uzgoj patogena na hranjivim medijima. Metoda je prilično radno intenzivna i dugotrajna, tako da igra manju ulogu u dijagnosticiranju bolesti. Ali ima veliku ulogu u praćenju širenja patogena i njegove učestalosti pojavljivanja u različitim zemljama.
Bris s inficirane lezije nanosi se na hranjivi medij, a zatim klija unutar 7-10 dana; predstavnici različitih vrsta imaju različite strukture i oblike:
- Microsporura canis - pojavljuje se kao sive ili žućkasto-ružičaste, okrugle, široke, pahuljaste kolonije.
- Microsporum ferrugineum – rđaste boje, razgranate kolonije.
- Microsporum gypseum - kolonije su ružičaste boje, prema rubovima prelaze u bijele, ravne, glatke, baršunaste.
Luminescentna studija– pod ultraljubičastom lampom (Woodova lampa), zahvaćena koža i kosa svijetle zeleno. Kada je zaražen antropofilnim patogenom, sjaj je više smaragdan; kada je zaražen zoofilnim patogenom, blijedo je zelenkast.
Liječenje mikrosporije
Antifungalni lijekovi
Griseofulvin se propisuje u tabletama od 0,125 g uz obroke. Za bolju apsorpciju, lijek se ispere žlicom suncokretovog ulja ili ribljeg ulja. Dnevna doza izračunava se od 20-22 mg po 1 kg tjelesne težine. Lijek je toksičan. Liječenje se provodi pod kontrolom opće analize krvi i opće analize urina svakih 7 do 10 dana. Liječenje se nastavlja dok testovi na gljivice ne budu 3 puta negativni. Analize se rade svakih 7 dana. Nakon prvog negativnog testa griseofulvin se uzima svaki drugi dan tijekom 2 tjedna, a nakon trećeg negativnog testa jednom svaka 3 dana još 2 tjedna.
U slučaju intolerancije, griseofulvin se može zamijeniti lijekovima kao što su:
- Imidazol (ketokonazol, nizoral) 1 tableta 0,2 g 1 puta dnevno tijekom 1-2 mjeseca.
- Terbezil 125 i 250 mg po tableti. Propisano 125 mg 2 puta dnevno ili 250 mg 1 puta dnevno. Za lezije kože tijek liječenja je 2-4 tjedna, za lezije vlasišta - 4-6 tjedana.
Lokalni tretman
- brijanje kose jednom tjedno;
- pranje kose 2 puta tjedno sapunom;
- podmazati lezije alkoholnom otopinom joda;
- utrljati antifungalne masti u kožu (Wilkinsonova mast, sumporno-salicilna mast, ketokonazol, lamzil, klotrimazol).
Komplikacija mikrosporije
- pustularne lezije kože i potkožnog masnog sloja (flegmon);
- ćelavost.
Prevencija mikrosporije
- pridržavanje pravila osobne higijene;
- Uvijek operite ruke nakon kontakta s kućnim ljubimcima;
- ako sumnjate da je kućni ljubimac zaražen mikrosporijom, odmah se obratite veterinaru;
- osoba s mikrosporijom ne smije ući u vrtić, školu, bazen ili sportske klubove;
- Djeca koja su se oporavila od bolesti trebaju biti pod liječničkim nadzorom do 1 godine i podvrgnuti se pravodobnim kontrolnim testovima na gljivice kako bi se izbjegao povratak.