Синусовый узел сердца. Причины синдрома слабости синусового узла, симптомы и признаки на экг, лечение и прогноз. Этиология и патогенез
Парентеральное питание – это один из видов лечебного приема пищи, при котором организм больного насыщается энергетическими ресурсами, необходимым белками, витаминами и микроэлементами, поставляемых с помощью введения специальных инфузионных растворов в вену. При таком питании все питательные вещества сразу же попадают в кровяное русло, минуя желудочно-кишечный тракт. Парентеральное питание – это обязательная составляющая комплексного лечения больного, который утратил способность принимать пищу обычным путем.
Понятие парентерального питания
Это поддержание постоянства кислотно-щелочного баланса в крови, то есть гомеостаза. Посредством внутривенного введения в организм больного поставляются все необходимые нутриенты.
Данное питание очень важно при заболеваниях органов пищеварения, которые нуждаются в реанимационной помощи, а также в послеоперационный период.
После хирургического вмешательства происходит повышенный распад протеинов, обусловленный:
- высокой потребностью организма в энергии;
- потерей белка через дренажи и раневую поверхность;
- отсутствием полноценного питания, так как больной после операции сбалансированно питаться не может;
- выработкой гормонов коры надпочечников, как ответ на травму.
При парентеральном питании все компоненты доставляются в организм в нужных количествах, и их усвоение происходит моментально.
Чтобы комплексная терапия была успешной, питательные растворы должны вводиться своевременно и непрерывно до окончания восстановления нарушенных функций. Также они должны быть адекватными по своему составу, соотношению компонентов, энергетической ценности и объему вводимой жидкости.
По типу введения питательных растворов в сосудистое русло парентеральное питание может быть:
- вспомогательное – дополнение к естественному способу;
- смешанное – вводятся основные нутриенты;
- полное – восполняются все потребности организма, включая электролиты и воду.
Подобное питание может осуществиться длительный период времени, и по методике его введения оно классифицируется следующим образом:
- внутривенное – через вены, которые обладают кровотоком с хорошей скоростью;
- внутриаортальное – растворы вводятся через пупочную вену;
- внутрикостное – используются кости с хорошим венозным оттоком.

Показания и противопоказания
Показаниями к полному парентеральному питанию чаще всего являются нарушения функциональности толстого или тонкого кишечника, их непроходимость или обструкция выше расположенных отделов желудочно-кишечного тракта.
Важно! Парентеральное питание назначается при предположении, что неблагоприятные обстоятельства будут сохранять больше недели.
Специальные показания:
- Неукротимая рвота – при химиотерапии, при выраженном токсикозе в первой половине беременности, при тяжелом течении панкреатита в острой форме.
- Тяжелая диарея – при объеме стула более 500 мл. Может наблюдаться при спру или спру-подобных состояниях, остром воспалительном процессе в кишечнике, при синдроме короткого кишечника, при лучевых энтеритах.
- Тяжелый воспалительный процесс в слизистых пищевода.
- Паралитическая непроходимость – при обширных хирургических вмешательствах в брюшную полость, при серьезных травмах.
- Непроходимость кишечника – при спаечном процессе, онкологии, псевдообструкции, инфекционных заболеваниях.
- Ссиндром «отдыхающей толстой кишки» — кишечные свищи, болезнь Корна, негерметичности анастомоза.
- Предоперационный период – исключительно при резких нарушениях питания.
Периферическое парентеральное питание показано на срок не более 10 дней, его назначают в том случае когда основная часть пищевых потребностей может удовлетворяться энтеральным способом. В основном назначается при нехватке белков.
Интрадиализное парентеральное питание назначается только больным на хроническом гемодиализе. В конце прошлого века такое питание назначается только по строгим показаниям.

Что касается противопоказаний к парентеральному питанию, они следующие:
- острое кровотечение;
- гипоксемия;
- дегидратация или гипрегидратация;
- почечная или печеночная недостаточность в острой форме;
- существенные нарушения осмолярности, ионного баланса и КОС.
С осторожностью данный вид питания назначают при заболеваниях печени, почек, сердца, легких.
Применяемые растворы
Основными препаратами для парентерального питания являются:
- гидролизаты белка, аминокислотные растворы;
- растворы углеводов;
- жировые эмульсии;
- электролиты;
- витамины.
Чтобы данные вещества усваивались качественное, в схему включаются анаболические стероидные гормоны.
Белковый дефицит – это очень нежелательное явление, поэтому необходимо свести к минимуму возможность его развития. Если этого предотвратить не удалось, необходимо срочно восстанавливать азотистый баланс. Этого можно добиться вводя в рацион парентерального питания аминокислотных смесей и гидролизатов белка.

Самыми распространенными синтетическими аминокислотами являются:
- Мориамин С-2;
- Альвезин;
- Вамин;
- Фреамин;
- Полиамин;
- Азонутрил.
Жировые эмульсии вводятся при парентеральном питании потому, что они являются высококалорийными и энергетическими препаратами, кроме того, они содержат линолевую, линоленовую и арахидоновую кислоты.
Растворы углеводов используются в силу того, что они представляют собой самый доступный источник энергии.
Потребность в воде при парентеральном питании высчитывается по количеству экскреции.
Электролиты – это важные компоненты полного парентерального питания. Калий, фосфор и магний необходимы для оптимизации азота в организме, натрий и хлор нужны для кислотно-щелочного равновесия и осмолярности, кальций – предупреждает деминерализацию костной ткани.
Чтобы восполнить потребность в электролитах вводятся следующие среды:
- Трисоль;
- Лактсол;
- Ацесоль;
- изотонический раствор хлорида натрия.
Парентеральное питание онкобольных
При онкологии патологический очаг начинает конкурировать за питание с нормальными клеточным элементами, поэтому онкологические клетки растут быстрее здоровых. Вследствие этого, нормальные клетки должны поддерживаться за счет резервов, например, за счет жировой ткани. Однако, эти резервы могут питать и онкоочаг, в результате чего рак просто напросто съедает своего носителя.

Чаще всего онкобольные способны питаться самостоятельно, но с течением времени, они отказываются от нормального питания, при этом возникает ряд проблем:
- обезвоживание;
- существенная утрата массы тела;
- отложение солей в почках и мочевом пузыре.
Доказано также, что большинство противоопухолевых препаратов, боль и депрессия повышают энергетическую и белковую недостаточность у онкобольных. Согласно современным представлениям опухолевый процесс протекает при нарушении метаболизма, и характеризуется следующими явлениями:
- пониженная толерантность к глюкозе;
- тенденция к гипергликемии с развитием гипогликемии;
- уменьшение запасов гликогена в мышцах и печени;
- истощение жировых запасов;
- дистрофия мышц;
- иммунодепрессия.
Предупредить такие осложнения можно при помощи Кабивена. Это пластиковый мешочек, который содержит питательные вещества. Ввод осуществляется внутривенно.
Справка! Средство надо вводить на протяжении 8-10 часов, при необходимости в мешочек с препаратом можно дополнительно вводить витамины и инфузии альбумина.
Недостатком Кабивена является его дороговизна. Но существуют и аналогичные пр
епараты. Например:
- Аминовен;
- Аминостерил;
- Аминоплазмал.
Изъяном этих препаратов являет то, что в их составе содержится только белок, а значит, углеводы и глюкозу надо будет вводить отдельно.
Для восстановления аминокислот в организме онкобольного чаще всего используются следующие растворы:
- Инфезол 40;
- Вамин 14;
- Аминосол-800;
- Полиамин;
- Неонутрин.
Показания к полному парентеральному питанию при онкологии следующие:
- сильно истощенные пациенты после перенесенной операции;
- больные, у которых после операции возникли осложнения;
- больные, у которых осложнения возникли в ходе консервативного лечения.
Рутинное полное парентеральное питание онкобольным не показано.
Парентеральное питание детей
В детском возрасте парентеральное питание может назначаться при:
- тяжелых гастроэнтеритах;
- некротических энтероколитах;
- идиопатической диарее;
- после операций на кишечник;
- невозможности энтерального питания.

Как и у взрослого, у ребенка парентеральное питание может быть полным, частичным и дополняющим. Питание осуществляется посредством введения необходимых растворов в вену, и может продолжаться от нескольких дней до нескольких лет.
Поскольку для введения растворов используются любые вены, в детском возрасте проводится катетеризация крупных сосудов.
Что касается препаратов для введения, используются белковые растворы, лучшим из которых для детей считается ЦОЛИПК. Глюкоза используется в качестве энергетического субстрата, но могут примяться также фруктоза, ксилит, сорбит, инвертный сахар, диолы.
Возможные осложнения
Осложнения могут быть связаны с установкой катетера в центральной вене:
- пункция;
- пневмоторакс;
- воздушная эмболия;
- геморрагические осложнения;
- ввод катетера вне вены;
- неправильное расположение катетера;
- сбой в сердечном ритме.
Поздние осложнения:
- тромбозы, тромбоэмболия;
- геморрагические;
- инфекционные;
- механические – воздушная эмболия, перфорация вены.
Метаболические осложнения:
- водно-электролитные нарушения;
- гипергликемия;
- гипертриглицеридемия;
- высокий уровень азота;
- превышения уровня аминотрансферазы.
Избежать осложнений можно при соблюдении техники и методики установки катетера для парентерального питания, а также при правильном расчете рациона.
Чтобы лечение прошло успешно и больной мог постепенно перейти на обычный режим питания, необходимо ежедневно проводить анализ крови, выяснять уровень мочевины, глюкозы, жидкости и прочее. Два раза в неделю следует сдавать печеночные пробы, чтобы определять количество белка в крови.
Как только у ребенка установлен диагноз диабета, родители часто отправляются в библиотеку за информацией по данному вопросу и оказываются перед фактом возможности возникновения осложнений. После периода связанных с этим переживаний родители получают следующий удар, узнав статистику заболеваемости и смертности, связанной с диабетом.
Вирусные гепатиты в раннем детстве
Относительно недавно алфавит гепатита, в котором уже значились вирусы гепатита А, В, С, D, Е, G пополнился двумя новыми ДНК-содержащими вирусами, ТТ и SEN. Мы знаем, что гепатит А и гепатит Е не вызывают хронических гепатитов и, что вирусы гепатита G иТТ скорее всего являются «невинными зрителями» которые передаются по вертикали и не поражают печень.
Меры по лечению хронических функциональных запоров у детей
 При лечении хронических функциональных запоров у детей необходимо учитывать важные факторы в истории болезни ребёнка; установить хорошие взаимоотношения между медицинским сотрудником и ребёнком-семьёй для осуществления предлагаемого лечения должным образом; многого терпения с двух сторон с повторением гарантий, что ситуация будет постепенно улучшаться, и мужества в случаях возможных рецидивов, - составляют лучший путь лечения детей, страдающих запорами.
При лечении хронических функциональных запоров у детей необходимо учитывать важные факторы в истории болезни ребёнка; установить хорошие взаимоотношения между медицинским сотрудником и ребёнком-семьёй для осуществления предлагаемого лечения должным образом; многого терпения с двух сторон с повторением гарантий, что ситуация будет постепенно улучшаться, и мужества в случаях возможных рецидивов, - составляют лучший путь лечения детей, страдающих запорами.
Результаты исследования ученых бросают вызов представлениям о лечении сахарного диабета
Результаты десятилетнего исследования бесспорно доказали, что частый самоконтроль и поддержание уровня глюкозы крови в пределах, близких к нормальным приводит к значительному снижению риска поздних осложнений, вызванных сахарным диабетом, и уменьшению степени их тяжести.
Проявления рахита у детей с нарушением формирования тазобедренных суставов
 В практике детских ортопедов травматологов достаточно часто ставиться вопрос о необходимости подтверждения или исключения нарушений формирования тазобедренных суставов (дисплазия тазобедренных суставов, врожденный вывих бедра) у младенцев. В статье показан анализ обследования 448 детей с клиническими признаками нарушений формирования тазобедренных суставов.
В практике детских ортопедов травматологов достаточно часто ставиться вопрос о необходимости подтверждения или исключения нарушений формирования тазобедренных суставов (дисплазия тазобедренных суставов, врожденный вывих бедра) у младенцев. В статье показан анализ обследования 448 детей с клиническими признаками нарушений формирования тазобедренных суставов.
Медицинские перчатки как средство обеспечения инфекционной безопасности
Большинство медицинских сестер и врачей недолюбливают перчатки, и не зря. В перчатках теряется чувствительность кончиков пальцев, кожа на руках становится сухой и шелушится, а инструмент норовит выскользнуть из рук. Но перчатки были и остаются самым надежным средством защиты от инфекции.
Поясничный остеохондроз
Полагают, что каждый пятый взрослый человек на земле страдает поясничным остеохондрозом, болезнь эта встречается и в молодом, и в пожилом возрасте.
Эпидемиологический контроль за медработниками имевшими контакт с кровью ВИЧ-инфицированных
 (в помощь медицинским работникам лечебно-профилактических учреждений)
(в помощь медицинским работникам лечебно-профилактических учреждений)
В методических указаниях освещены вопросы наблюдения за медицинскими работниками имевшими контакт с кровью пациента инфицированого ВИЧ. Предлагаются действия с целью, предупреждения профессионального заражения ВИЧ. Разработаны журнал учета и акт служебного расследования при контакте с кровью ВИЧ-инфицированного пациента. Определен порядок информирования вышестоящих органов о результатах медицинского наблюдения за медработниками контактировавшими с кровью ВИЧ-инфицированного пациента. Предназначены для медицинских работников лечебно-профилактических учреждений.
Хламидийная инфекция в акушерстве и гинекологии
Хламидиоз гениталий является самым распространенным среди заболеваний, передающихся половым путем. Во всем мире наблюдается рост заболеваний хламидиозом среди молодых женщин, только что вступивших в период половой активности.
Циклоферон в лечении заболеваний инфекционной природы
В настоящее время отмечается рост отдельных нозологических форм инфекционных заболеваний, прежде всего, вирусных инфекций. Одно из направлений усовершенствования методов лечения – применение интерферонов, как важных неспецифических факторов противовирусной резистентности. К которым относится циклоферон - низкомолекулярный синтетический индуктор эндогенного интерферона.
Дисбактериоз у детей
Количество микробных клеток, присутствующих на коже и слизистых макроорганизма, контактирующих с внешней средой, превышает число клеток всех его органов и тканей вместе взятых. Вес микрофлоры организма человека составляет в среднем - 2,5-3 кг. На значение микробной флоры для здорового человека впервые обратил внимание в 1914 г. И.И. Мечников, который предположил, что причиной многих болезней являются различные метаболиты и токсины, продуцируемые различными микроорганизмами, заселяющими органы и системы организма человека. Проблема дисбактериозов в последние годы вызывает немало дискусий с крайним диапазоном суждений.
Диагностика и лечение инфекций женских половых органов
В последние годы во всем мире и в нашей стране отмечен рост заболеваемости инфекциями, передающимися половым путем, среди взрослого населения и, что вызывает особую тревогу, среди детей и подростков. Растет заболеваемость хламидиозом и трихомониазом. По данным ВОЗ, трихомониаз занимает первое место по частоте среди инфекций, передающихся половым путем. Ежегодно в мире трихомониазом заболевают 170 млн. человек.
Дисбактериоз кишечника у детей
Дисбактериоз кишечника и вторичное иммунодефицитное состояние все чаще встречаются в клинической практике врачей всех специальностей. Это обусловлено изменяющимися условиями жизни, вредным воздействием преформированной окружающей среды на организм человека.
Вирусный гепатит у детей
В лекции «Вирусный гепатит у детей» представлены данные по вирусным гепатитам А, В, С, D, E, F, G у детей. Приведены все клинические формы вирусного гепатита, дифференциальный диагноз, лечение и профилактика, существующие в настоящее время. Материал изложен с современных позиций и рассчитан на студентов старших курсов всех факультетов медицинских вузов, врачей - интернов, педиатров, инфекционистов и врачей других специальностей, которые интересуются данной инфекцией.
Из этой статьи вы узнаете: что такое синдром слабости синусового узла (сокращенно СССУ), и почему он так опасен. Симптомы, какими методами подтвердить диагноз, какие существуют способы лечения, и насколько они эффективны.
Дата публикации статьи: 14.01.2017
Дата обновления статьи: 25.05.2019
При синдроме слабости синусового узла главное сплетение клеток, отвечающих за самостоятельные регулярные сокращения сердца (это и есть синусовый узел) неспособно вырабатывать нормальные возбуждающие импульсы и проводить их по всему миокарду.
В результате сердце сокращается гораздо реже, чем должно (менее 40–50 раз/мин), и могут возникать аритмии за счет появления дополнительных импульсов из менее активных очагов, способных генерировать возбуждение.
Нормальный синусовый ритм
 Промежутки слишком редкого пульса отмечены стрелками
Промежутки слишком редкого пульса отмечены стрелками
Такое изменение сердечной деятельности тем сильнее нарушает состояние больных, чем реже сокращается сердце: от полного отсутствия симптомов и легкой общей слабости до потери сознания и угрозы .
Специализированным лечением синдрома слабости синусового узла (сокращенная аббревиатура СССУ) занимаются врачи кардиологи-аритмологи и кардиохирурги. Успехи современных методов лечения говорят о том, что болезнь может быть либо полностью излечима, если устранить ее причину, либо удается восстановить и поддерживать нормальный сердечный ритм.
Корень проблемы – «ленивое» сердце
Сокращение сердца – спонтанный непроизвольный процесс, который возможен благодаря автоматической деятельности специальных клеток миокарда. Самое большое их скопление в виде очага размером около 1,5×0,4 см называют синусовым узлом. Он расположен в верхней части сердца, в месте соединения верхней и нижней полой вены, впадающих в правое предсердие.
Одни из клеток этого скопления регулярно генерируют электрические разряды (импульсы) с частотой 60–90/мин, а другие проводят их к миокарду предсердий. Сила импульсов из синусового узла настолько большая, что они проходят через весь миокард (сердечную мышцу), вызывая последовательное сокращение каждого отдела. Поэтому его называют главным водителем ритма.

Синдром слабости синусового узла (СССУ) – это патологическое состояние, при котором главный водитель сердечного ритма – синусовый узел – становится слабым. Он не может генерировать возбуждающие импульсы с нормальной частотой и силой. Они либо возникают редко (менее 40–50/мин), либо настолько слабые, что не проводятся на остальные отделы миокарда. В результате:
- сокращения сердца становятся редкими и нерегулярными (менее 40/мин);
- активизируются другие скопления клеток, обладающие автоматизмом, что дает начало различным нарушениям ритма (аритмиям);
- нарушается кровообращение во всем организме, в первую очередь в головном мозге, миокарде и других жизненно важных органах.
При синдроме синусового узла сердце сокращается вяло и лениво, как будто каждое сокращение – последнее.
Разные варианты болезни – разные уровни опасности
На практике важно разделять СССУ на подвиды в зависимости от степени нарушений и тяжести проявлений. Это дает возможность всем специалистам одинаково понимать проблему и правильно подобрать лечение конкретного пациента.
В таблице отражены основные виды заболевания в зависимости от опасности, которой они грозят.
| Рубрика классификации | Менее опасные формы | Более опасные формы |
|---|---|---|
| По течению | Латентная – скрытое бессимптомное течение, доступна диагностике только специальными методами | Острая и манифестная – внезапно возникшие симптомы |
| Хроническая и рецидивирующая (постоянная) | ||
| По характеру нарушений ритма | Брадисистолическая – монотонное замедление ритма (пульс стабильный 45–50/мин) | Брадитахисистолическая – чередование замедленного ритма с учащенным или аритмиями |
| По степени нарушений кровообращения | Компенсированная – слабо выраженные симптомы, легкое нарушение состояния | Декомпенсированная – проявления ярко выражены, общее состояние нарушено |
| По механизму возникновения | Вторичные – вызванные различными сбоями регуляции сердечной деятельности | Первичные – обусловленные патологией со стороны сердца и синусового узла |
Особая разновидность синдрома слабости синусового узла – брадисистолический вариант мерцательной аритмии. Поэтому все больные с мерцательной аритмией, у которых общая частота сердцебиений составляет менее 50–60/мин, должны обследоваться на предмет СССУ.

Причины и факторы риска
Все причины, по которым синусовый узел теряет свою активность можно разделить на две большие группы:
1. Первичные причины
Первичные – непосредственное поражение только синусового узла или сердца в целом (сердечная патология):
- Ишемическая болезнь (перенесенный инфаркт, диффузный кардиосклероз, стенокардия).
- Гипертоническая и гипертрофическая кардиомиопатия.
- Миокардит.
- Врожденные и приобретенные сердечные пороки.
- Травмы и операции на сердце.
- Аутоиммунные и дегенеративные системные заболевания соединительной ткани (васкулит, волчанка, ревматоидный артрит).
- Идиопатическая (беспричинная) слабость синусового узла.
 Одна из возможный причин СССУ – гипертрофическая кардиомиопатия – утолщение стенки левого желудочка
Одна из возможный причин СССУ – гипертрофическая кардиомиопатия – утолщение стенки левого желудочка
2. Вторичные причины
Это внешние воздействия и внутренние изменения в организме, нарушающие нормальную сердечную деятельность:
- Эндокринные нарушения (снижение гормональной активности щитовидной железы (гипотиреоз) и надпочечников (гипокортицизм)).
- Общее истощение и дистрофия.
- Старческие перестройки организма.
- Третичная форма сифилиса.
- Электролитные расстройства (повышенный уровень калия и кальция).
- Передозировка или индивидуальная реакция на препараты, замедляющие ритм (сердечные гликозиды, бета-блокаторы, амиодарон, верапамил, клофелин).
- Нарушения вегетативной регуляции автоматизма синусового узла (рефлекторные вагусные расстройства): состояние глубокого сна, сильные кашель и рвота, опухоли глотки шеи и грудной клетки, раздражающие блуждающий нерв, систематические занятия спортом, тяжелые кардиальные формы возрасте, повышенное внутричерепное давление.
- Интоксикации внешними токсическими соединениями или внутренними токсинами (печеночно-почечная недостаточность, сепсис, раковая интоксикация).
Основная категория людей, у которых возникает синдром слабости синусового узла (группа риска) – больные патологией сердца старшего возраста (после 60–65 лет) – 70–80%. Остальные 20–30% – дети и подростки, а также люди старше 30 лет (чем больше возраст, тем чаще встречается болезнь). Но, в зависимости от причины, патология может возникнуть в любом возрасте, одинаково часто как у женщин, так и у мужчин.
Симптомы не оставят болезнь незамеченной
Общая клиническая картина для всех форм СССУ представлена трема синдромами:
- Кардиальным – сердечные проявления;
- Церебральным – мозговые нарушения;
- Астено-вегетативным – общие симптомы.
Описание основных проявлений этих синдромов приведено в таблице.
| Синдром-проявление | Характерные симптомы болезни |
|---|---|
| Кардиальный | Ощущение замирания и , пульс менее 50/мин |
| Загрудинные боли | |
| Чувство нехватки воздуха и одышка, частое глубокое дыхание | |
| Снижение артериального давления | |
| Церебральный | Головная боль |
| Шум в ушах и головокружение | |
| Обморочные приступы, онемение конечностей | |
| Депрессия, сменяющаяся агрессией | |
| Снижение памяти, интеллекта, мыслительных способностей | |
| Астено-вегетативный | Общая мышечная слабость и снижение работоспособности |
| Бледность кожи | |
| Похолодание, слабость рук и ног | |
| Редкие мочеиспускания и мало мочи |
Возможные варианты проявлений синдрома слабости синусового узла:
- Хроническое течение с постоянным замедлением ритма (50–59/мин) и периодическим ухудшением состояния во время физических нагрузок (при ходьбе, работе) или во сне: человек внезапно ощущает выраженную слабость, одышку, головокружение, еще больше замедляется пульс (40–50/мин) и сердцебиение, могут появиться перебои (мерцательная аритмия, пароксизмальная тахикардия, ).
- На фоне нормального ритма (60–90 ударов/мин) возникают внезапные приступы потери сознания, сильной брадикардии (пульс в пределах 30–40/мин), снижения давления. Этот вариант болезни называют синдромом Морганьи-Адамса-Стокса.
- Внезапные в покое и при нагрузках без предшествующего замедления ритма – загрудинная боль, сильная одышка, хрипы в легких, брадикардия (пульс 40–55), возможна аритмия.
- Скрытое бессимптомное течение – симптомы отсутствуют, брадикардия определяется лишь периодически в основном во время сна.
 Симптомы синдрома слабости синусового узла
Симптомы синдрома слабости синусового узла
СССУ с выраженным замедлением ритма (менее 35/мин) и аритмиями грозит остановкой сердца, острым инфарктом, инсультом и отеком легких.
Диагностика: обнаружить и детализировать проблему
Главное проявление, на основании которого диагностируется синдром слабости синусового узла – выраженная брадикардия (замедление сердцебиений менее 40–50 уд/мин). У 75% людей с такими нарушениями ритма устанавливается диагноз СССУ. Для точной диагностики болезни проводятся:

- проба с нагрузкой (велоэргометрия – езда на велотренажере или приседания);
- проба с Атропином (введение препарата, который ускоряет сердцебиения).
Синдром слабости синусового узла считается подтвержденным, если после проб сердце не ответит ускорением сокращений более 90/мин.
- Чрезпищеводная электростимуляция сердца – целенаправленное раздражение миокарда слабыми электрическими токами через пищевод. При этом в норме должна возникнуть тахикардия около 110 уд/мин. Если этого не происходит или после восстановления нормального ритма пауза между сокращениями на ЭКГ превышает 1,5 секунды, диагноз СССУ считается подтвержденным.
- Дополнительные исследования для уточнения возможной кардиологической патологии: ЭХО-кардиография (УЗИ), томография сердца, анализы крови на уровень кальция и калия.
Нужное лечение
Лечение синдрома слабости синусового узла представлено двумя направлениями:
- Устранение причины – заболевания, которое осложнилось СССУ.
- Восстановление нормального ритма – поддержка синусового узла или его искусственное замещение.
Обе цели лечения достижимы, что позволяет полностью вылечиться или восстановить нормальную сердечную деятельность, устранив возможные угрозы. Решением этих вопросов занимаются врачи кардиологи-аритмологи и кардиохирурги.
Если причина СССУ установлена, больным проводится необходимый комплекс лечебных мероприятий в зависимости от первичного заболевания (медикаменты, диета, щадящий режим, оперативное лечение).
Возможности медикаментозного восстановления ритма
Возможности медикаментозной терапии синдрома слабости синусового узла небольшие. Используемые препараты оказывают слабый эффект и только при легких формах патологии. Это могут быть:
- Эуфиллин в инъекционном виде (уколы);
- Теофиллин (таблетки короткого действия);
- Теотард (таблетки продолжительного действия);
- Атропин (уколы, которые вводятся только с целью оказания скорой помощи).
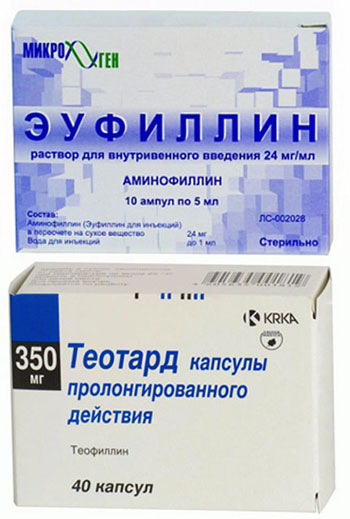
При СССУ, сопровождающемся мерцательной аритмией, или другими нарушениями ритма (Амиодарон, Бисопролол) применяются с осторожностью, так как они еще больше замедлят сердцебиения. У больных, у которых болезнь может быть связана с передозировкой этих средств, они вовсе отменяются.
Электрокардиостимуляция
Главный метод лечения СССУ – искусственная электрокардиостимуляция. Для этого больному имплантируется (внедряется) под кожу специальный прибор – . Старые образцы постоянно издают электрические импульсы, замещающие недостаточность синусового узла. Современные аппараты работают в автономном режиме, контролируя частоту сердцебиений. Если она нормальная, кардиостимулятор поддерживает режим ожидания. Как только ритм замедляется ниже долженствующих цифр, он начинает генерировать регулярные импульсы, замещая функцию водителя ритма до тех пор, пока он не восстановит функциональную активность.

Основные показания для кардиостимулятора:
- Потеря сознания на фоне брадикардии (синдром Морганьи-Адамса-Стокса).
- Частые или тяжелые расстройства мозгового и коронарного кровообращения (выраженные головокружения, боли в сердце, одышка в покое).
- Сочетание СССУ с выраженным повышением или понижением давления и любыми аритмиями.
- Снижение сердцебиений меньше 40/мин.
Прогноз: как сложится жизнь у больного
Главная закономерность, которая распространяется на всех больных СССУ, – отказ от лечения заканчивается быстрым прогрессированием болезни и тяжелыми последствиями, особенно если причина связана с патологией сердца.
Если лечение проводится в нужном объеме, улучшение состояния или выздоровление без имплантации кардиостимулятора возможно только при изолированной брадикардии, не сопровождающейся аритмиями и расстройствами кровообращения (у 50–60% больных). Во всех остальных случаях избежать кардиостимуляции не удастся никому.
Более 90% больных, которым был имплантирован стимулятор, отмечают нормализацию состояния и живут в привычном режиме. Продолжительность их жизни предугадать нельзя: от нескольких недель до десятков лет, что зависит от общего состояния и имеющихся заболеваний. Общая ежегодная летальность при синдроме синусового узла – 5% и в основном связана с внезапной остановкой сердца.
Синдром слабости синусового узла ЭКГ признаки имеет схожие с признаками или же блокады сердца , на фоне которых развиваются приступы различных аритмий. При постановке диагноза чаще пишут не полное название синдрома, а сокращенно – СССУ.
Синдром как обычно означает комплекс симптомов, при которых синусовый узел не способен адекватно выполнять функции задатчика ритма (водитель ритма) вплоть до их частичной или полной утраты.
В результате развиваются аритмии. Для вывода из этой ситуации предусмотрена до полного восстановления работоспособности синусового узла как главного источника автоматизма работы сердца, то есть до устранения блокады сердца.
Сила, заставляющая миокард сердца (сердечная мышца) сокращаться, возникает по принципу автоматии и формируется в виде электрических импульсов. Эти импульсы генерируют специальные клетки – атипичные кардиомиоциты, которые формируют несколько разных скоплений в сердечных стенках.
Справочно. Лидирующее и самое главное скопление кардиомиоцитов локализовано в области правого предсердия и называется “ “. У здорового человека импульсы, посылаемые из данного образования, заставляют сердечную мышцу сокращаться и формируют правильный, или синусовый сердечный ритм.
Синоатриальный узел заставляет мышечные волокна сердца сокращаться 60-80 раз за минуту.
Генерация импульсов синусового узла плотно взаимосвязана с функционированием вегетативной нервной системы. Её отделы – симпатический и парасимпатический – осуществляют контроль деятельности внутренних органов.
В частности, блуждающий нерв оказывает воздействие на пульсацию сердца и её силу, замедляя её. Симпатика, напротив, вызывает ускорение сердечной пульсации. Ввиду этого, какие-либо отклонения количества ударов сердца от нормальных показателей (тахи- или брадикардия) способны появиться у пациентов с нейроциркуляторной дисфункцией либо с нарушением функционирования вегетативной системы. В последнем случае возникает вегетативная дисфункция синусового узла (ВДСУ).
Внимание. В тот момент, когда происходит поражение миокарда сердца, формируется болезнь, именуемая синдромом слабости синусового узла. Она заключается в урежении количества сердечных ударов, что негативно влияет на питание кислородом головного мозга и внутренних органов.
Данное заболевание может возникнуть у людей разных возрастов, но наиболее часто она поражает пациентов преклонных лет.
Причины слабости синусового узла
Причины слабости синусового узла у больных детского возраста:
- Амилоидная дистрофия с разрушением миокарда – накопление в мышечных волокнах сердца гликопротеида амилоида;
- Аутоиммунное разрушение мышечной оболочки сердца как последствие болезни Либмана-Сакса, ревматической лихорадки, системной склеродермии;
- Воспаление мышцы сердца после перенесённого вирусного заболевания;
- Ядовитое воздействие ряда веществ – лекарственных средств против аритмии, фосфоорганических соединений, блокаторов каналов для прохождения кальция – в данной ситуации сразу после того, как человек прекращает принимать эти препараты, и проводится дезинтоксикационное лечение, вся симптоматика исчезает.
Справочно. Данные причины могут аналогично вызвать болезнь и у взрослой части населения.
Помимо них, существуют и другие факторы, провоцирующие формирование синдрома слабости синусового узла у взрослых больных:
- – становится фактором сбоя кровообращения в зоне локализации синусового узла;
- Перенесённые инфаркты мышечной оболочки сердца – образование рубца возле водителя ритма;
- Гипофункция либо гиперфункция щитовидной железы;
- Раковые опухоли в тканях сердца;
- Склеродерма, болезнь Лимбана-Сакса;
- Саркоидоз;
- Скопление кальциевых солей или замена кардиомиоцитов синусового узла на соединительнотканные клетки – наиболее часто характерно для людей преклонного возраста;
- Сахарный диабет;
- Сердечные травмы, перенесённые на органе хирургического вмешательства;
- Продолжительная гипертония;
- Поздний период течения сифилиса;
- Отложение солей калия;
- Сверхактивность блуждающего нерва;
- Недостаточное кровоснабжение синусового узла из правой венечной сердечной артерии.
Симптомы заболевания
Симптоматика при синдроме слабости синусового узла варьирует и имеет прямую зависимость от клинического течения болезни. Медики выделяют несколько типов:
выделяют несколько типов:
- Латентный;
- Компенсированный;
- Декомпенсированный;
- Брадисистолический, сопровождающийся мерцательным сбоем сердечного ритма.
Для латентного типа характерно отсутствие проявлений и нормальный результат электрокардиографической диагностики. Синдром слабости синусового узла обнаруживают после проведения электрофизиологического исследования.
Справочно. Пациенты с таким типом болезни не ощущают снижения работоспособности, и им не требуется установка кардиостимулятора.
Компенсированный тип синдрома слабости синусового узла проявляется двумя формами:
- Брадисистолическая;
- Брадитахисистолическая.
При брадисистолическом виде больные жалуются на слабое состояние, головокружение. Наблюдается ограниченная трудоспособность. Однако таким пациентам кардиостимулятор не вживляют.
Читайте также по теме
Мерцательная аритмия и фибрилляция предсердий
Брадитахисистолическая форма имеет такую же симптоматику, но при этом к ней присоединяются приступообразные повышения частоты ритмы сердца в верхних его отделах. Таким больным необходимо хирургическое лечение, а кроме того – противоаритмическая терапия.
Декомпенсированный тип синдрома слабости синусового узла имеет точно такое же деление на подвиды, как и предыдущий тип. При брадисистолической форме данного типа заболевания имеется снижение количества ударов сердца, сбои церебрального кровообращения, недостаточность сердечной работы. Такие больные имеют пониженную работоспособность, и им нередко требуется вживление искусственного водителя ритма.
При брадитахисистолической форме декомпенсированного типа, ко всей симптоматике добавляется наджелудочковое учащение сокращений, трепетание и мерцание предсердий. Для этих людей характерна полная утрата работоспособности. Для лечения применяется только хирургическое вживление кардиостимулятора.
Брадисистолический тип с мерцательной аритмией беспокоит пациентов учащением либо урежением количества ударов сердца. В первой ситуации трудоспособность больного не имеет ограничений, и вживление кардиостимулятора не требуется. Для второго случая характерны нарушенное кровоснабжение головного мозга и недостаточность сердца, что является поводом для вживления водителя ритма.
Справочно. Синдром слабости синусового узла протекает в острой форме или затяжной. Острый тип заболевания формируется как осложнение перенесённого инфаркта миокарда. Повторы приступов синдрома способны усиленно прогрессировать.
Стоит отметить, что симптоматика СССУ очень вариабельна. У ряда больных болезнь протекает совершенно без каких-либо симптомов, а у других она способна провоцировать сбои ритма сердца, приступы МЭС и другие клинические признаки. Болезнь способна спровоцировать:
- формирование острой левожелудочковой недостаточности,
- отёк лёгких,
- грудную жабу,
- иногда и инфаркт миокарда.
Симптоматика синдрома слабости синусового узла касается, по большей части, сердца и головного мозга. Пациент обычно жалуется на усталое и раздражительное состояние, ухудшение памяти. В дальнейшем, при усиленном развитии болезни, у больного могут развиваться пресинкопальные состояния, гипотония и побледнение кожных покровов.
Если у пациента развито урежение сердечных сокращений, возможно ухудшение памяти, кружение головы, снижение мышечной силы и расстройства сна.
Со стороны сердца симптомы возможны совершенно разнообразные:
- ощущение собственного пульса,
- болевые ощущения в области грудной клетки,
- диспноэ,
- формируется сбой ритма,
- сердечное функционирование нарушается.
Внимание. При прогрессировании синдрома слабости синусового узла формируется наджелудочковая тахикардия и несогласованное сокращение мышечных волокон сердца, что угрожает жизни пациента.
Помимо того, нередко симптомами синдрома слабости синусового узла служат снижение количества выделяемой мочи, перемежающаяся хромота, нарушенное функционирование пищеварительной системы, мышечная слабость.
Диагностика
Если имеются подозрения на СССУ, врач отправляет больного на следующие обследования: 
- Электрокардиографическое исследование – способно выявить болезнь, обусловленную блокировкой импульсов на пути от синусового узла к предсердию; если синдром слабости синусового узла обусловлен блокадой I степени на ЭКГ признаки иногда не обнаруживаются;
- Холтеровское мониторирование электрокардиографического исследования и артериального давления даёт больше информации, но также не во всех случаях регистрируется патология, особенно когда у больного имеются недлительные приступы учащения сердебиения, сменяющиеся брадикардией;
- Снятие электрокардиограммы после небольшой трудовой нагрузки, в частности, после занятия на беговой дорожке или катания на велотренажёре. В данной ситуации производится оценка физиологической тахикардии. При синдроме слабости синусового узла она отсутствует либо слабо выражена;
- Эндокардиальная электрофизиологическая диагностика. При данном методе исследования сквозь сосуды в сердце внедряют микроэлектроды, побуждающие сердце сокращаться. Возникает увеличение количества ударов сердца, и если есть паузы протяжённостью длительнее трёх секунд, свидетельствующих о задержках передачи импульсов, предполагают синдром слабости синусового узла;
- Чреспищеводное ЭФИ – аналогичный способ диагностики, её смысл заключается во внедрении стимулятора в пищевод в ту зону, где наиболее близко располагается с органом правое предсердие;
- Фармакологические пробы – ввод особых медикаментов, ограничивающих воздействие вегетативной нервной системы на функции синусового узла. Полученная ЧСС является истинным показателем работы синусового узла;
- Тилт-тест. С целью проведения данного диагностирования больного укладывают на специальную кровать, где его тело располагается под углом в шестьдесят градусов на протяжении получаса. За этот промежуток времени проводится электрокардиографическое исследование и измеряется артериальное давление. При данном методе исследования становится ясно, связаны ли синкопальные состояния с нарушенной работой синусового узла сердца;
- Эхокардиографическое исследование сердца. Изучается строение сердца, проверяется наличие каких-либо видоизменений его структур – повышенная толщина стенок, увеличенные размеры камер и т.п.;
- Анализ крови на гормоны, что позволяет выявить сбои в работе эндокринной системы;
- Общий анализ крови, анализ венозной крови и общий анализ мочи – таким способом выявляют возможные причины, спровоцировавшие синдром слабости синусового узла.
Для цитирования:
Ялымов А.А., Задионченко В.С., Шехян Г.Г., Щикота А.М., Тимофеева Н.Ю., Снеткова А.А. Диагностика и лечение синдрома слабости синусового узла // РМЖ. 2012. №25. С. 1309
Синдром слабости синусового узла (СССУ, дисфункция синусового узла, синдром Шорта, синдром брадикардий и тахикардий, больной синусовый узел, sick sinus syndrome, lazy sinus syndrome, sluggish sinus syndrome) – это клинико–электрокардиографический синдром, отражающий структурные повреждения синоатриального (СА) узла, его неспособность нормально выполнять функцию водителя ритма сердца и (или) обеспечивать регулярное проведение автоматических импульсов к предсердиям. К СССУ следует относить строго очерченный круг аритмий и блокад, имеющих непосредственное отношение к СА– узлу. В их число входят:
1. Упорная выраженная синусовая брадикардия.
2. Определяемая при суточном мониторировании ЭКГ минимальная ЧСС в течение суток < 40 уд./мин., а ее рост во время физической нагрузки не превышает 90 уд./мин.
3. Брадисистолическая форма мерцательной аритмии.
4. Миграция предсердного водителя ритма.
5. Остановка синусового узла и замена его другими эктопическими ритмами.
6. Синоаурикулярная блокада.
7. Паузы >2,5 с, возникающие вследствие остановки синусового узла, СА–блокады либо редких замещающих ритмов.
8.Синдром тахи–бради, чередование периодов тахикардии и брадикардии.
9. Редко – приступы желудочковой тахикардии и/или мерцания желудочков.
10. Медленное и нестойкое восстановление функции синусового узла после экстрасистол, пароксизмов тахикардии и фибрилляции, а также в момент прекращения стимуляции при электрофизиологическом исследовании сердца (посттахикардиальная пауза, не превышающая в норме 1,5 с, при СССУ может достигать 4–5 с).
11. Неадекватное урежение ритма при использовании даже небольших доз β–блокаторов. Сохранение брадикардии при введении атропина и проведении пробы с физической нагрузкой.
Историческая справка
Впервые СА–блокада была описана J. Mackenzie в 1902 г. во время эпидемии инфлуэнцы. В 1909 г. Е. Laslet наблюдал приступ Морганьи – Адамса – Стокса (MAC) у женщины 40 лет, у которой паузы в сокращениях сердца достигали 2–5 с; предсердия останавливались вместе с желудочками, что, как подчеркивал автор, отличало это явление от полной атриовентрикулярной (АВ) блокады. D. Short (1954) обратил внимание на чередование у некоторых больных синусовой брадикардии с мерцанием предсердий (МП). Он назвал это «синдромом альтернирования брадикардии и тахикардии» (синдром Шорта). Изучению синусовых дисфункций способствовали клинические исследования В. Lown (1967), отметившего неустойчивое восстановление автоматизма СА–узла у ряда больных, подвергшихся процедуре электрической дефибрилляции. В. Lown определил это состояние как sick sinus syndrome (SSS) – синдром слабости синусового узла (СССУ). Через год М. Ferrer (1968) распространила данный термин на группу брадиаритмий, вызываемых ослаблением функций СА–узла и сопровождающихся соответствующей клинической симптоматикой.
Анатомия синусового узла
Синусовый узел (синоаурикулярный узел, узел Киса–Флака, водитель ритма первого порядка) представляет собой пучок специфической сердечно–мышечной ткани, длина которого достигает 10–20 мм и ширина – 3–5 мм. Он расположен субэпикардиально в стенке правого предсердия между устьями полых вен. Существуют два вида клеток синусового узла – водителя ритма (Р–клетки) и проводниковые (Т–клетки). Р–клетки (пейсмейкерные) генерируют электрические импульсы, а Т–клетки выполняют преимущественно проводниковую функцию. Синусовый узел является нормальным водителем ритма сердца – водитель ритма первого порядка, он генерирует 60–90 импульсов в мин., а зафиксированный на ЭКГ сердечный ритм называется синусовым.
Кровоснабжение синусового узла осуществляется СА–артерией, в 60% случаев эта артерия отходит от правой коронарной артерии, а в 40% – от левой. Иннервация синусового узла осуществляется симпатической и парасимпатической нервной системой.
Распространенность СССУ
Распространенность дисфункции синусового узла в общей популяции неизвестна. Согласно имеющейся неполной информации, у кардиологических больных она составляет приблизительно 3:5000. Признаки заболевания синусового узла отмечаются у 6,3–24% больных, в связи с чем этим больным производилась имплантация водителя ритма. Считается, что нарушения функции синусового узла одинаково часто встречаются у мужчин и женщин. С возрастом частота возникновения СССУ увеличивается.
Этиология СССУ
К случаям первичного СССУ относится дисфункция, вызванная органическими поражениями СА–зоны при:
а) кардиальной патологии – ИБС, гипертонической болезни, кардиомиопатии, пороках сердца, миокардитах, хирургических операциях и трансплантации сердца;
б) идиопатических дегенеративных и инфильтративных заболеваниях;
в) гипотиреозе, дистрофии костно–мышечного аппарата, старческом амилоидозе, саркоидозе, склеродермическом сердце, злокачественных опухолях сердца, в стадии третичного сифилиса и др.
Ишемия, вызванная стенозом артерии, питающей синусовый узел и СА–зону, воспаление и инфильтрация, кровоизлияние, дистрофия, локальный некроз, интерстициальный фиброз и склероз вызывают развитие на месте функциональных клеток синусно–предсердного узла соединительной ткани.
Вторичный СССУ обусловлен внешними (экзогенными) факторами, воздействующими на синусный узел. К экзогенным факторам относят гиперкалиемию, гиперкальциемию, лечение лекарственными препаратами, снижающими автоматизм синусового узла (β–блокаторы, соталол, амиодарон, верапамил, дилтиазем, прокаинамид, сердечные гликозиды, допегит, резерпин и др.).
Особо среди внешних факторов выделяют вегетативную дисфункцию синусового узла (ВДСУ). ВДСУ часто наблюдается в связи с гиперактивацией блуждающего нерва (рефлекторной или длительной), вызывающей урежение синусового ритма и удлинение рефрактерности синусового узла.
Тонус блуждающего нерва может повышаться при различных физиологических процессах: во время сна, при мочеиспускании, дефекации, кашле, глотании, тошноте и рвоте, при проведении пробы Вальсальвы. Патологическая активация блуждающего нерва может быть связана с заболеваниями глотки, мочеполового и пищеварительного трактов, имеющих обильную иннервацию, а также при гипотермии, гиперкалиемии, сепсисе, повышении внутричерепного давления.
ВДСУ чаще наблюдается у подростков и молодых людей в связи со значительной невротизацией. Стойкий синусовый брадикардический ритм также может отмечаться у тренированных спортсменов в связи с выраженным преобладанием вагусного тонуса, однако такая брадикардия не является признаком СССУ, т.к. нарастание частоты сердечных сокращений происходит адекватно нагрузке. Вместе с тем, у спортсменов может развиваться истинный СССУ в сочетании с другими нарушениями ритма, обусловленными дистрофией миокарда.
Классификация СССУ
Единой классификации СССУ не существует. В зависимости от характера поражения выделяют истинный (органический), регуляторный (вагусный), лекарственный (токсический) и идиопатический СССУ.
По особенностям клинического проявления выделяют следующие формы СССУ и варианты их течения:
1. Латентная форма – отсутствие клинических и ЭКГ–проявлений; дисфункция синусового узла определяется при электрофизиологическом исследовании. Ограничений трудоспособности нет; имплантация электрокардиостимулятора (ЭКС) не показана.
2. Компенсированная форма: клинические изменения отсутствуют, есть изменения на ЭКГ:
а) брадисистолический вариант – слабо выраженные клинические проявления, жалобы на головокружение и слабость. Может быть профессиональное ограничение трудоспособности; имплантация ЭКС не показана;
б) бради/тахисистолический вариант – к симптомам брадисистолического варианта добавляются пароксизмальные тахиаритмии. Имплантация ЭКС показана в случаях декомпенсации СССУ под влиянием противоаритмической терапии.
3. Декомпенсированная форма: есть клинические и ЭКГ–проявления заболевания.
а) брадисистолический вариант – определяется стойко выраженная синусовая брадикардия, она проявляется нарушением церебрального кровотока (головокружением, обморочными состояниями, преходящими парезами), сердечной недостаточностью, вызванной брадиаритмией. Значительное ограничение трудоспособности; показаниями к имплантации служат асистолия и время восстановления функции синусового узла (ВВФСУ) более 3 с;
б) бради/тахисистолический вариант (синдром Шорта) – к симптомам брадисистолического варианта декомпенсированной формы добавляются пароксизмальные тахиаритмии (суправентрикулярная тахикардия, мерцание и трепетание предсердий). Пациенты полностью нетрудоспособны; показания к имплантации ЭКС те же, что и при брадисистолическом варианте.
4. Постоянная брадисистолическая форма мерцательной аритмии (на фоне ранее диагностированного СССУ):
а) тахисистолический вариант – ограничение трудоспособности; показаний к имплантации ЭКС нет;
б) брадисистолический вариант – ограничение трудоспособности; показаниями к имплантации ЭКС служат церебральная симптоматика и сердечная недостаточность. Развитию брадисистолической формы мерцательной аритмии может предшествовать любая из форм дисфункции синусового узла (табл. 1).
В зависимости от регистрации признаков СССУ при холтеровском ЭКГ–мониторировании выделяют латентное (признаки СССУ не выявляются), интермиттирующее (признаки СССУ выявляются при снижении симпатического и возрастании парасимпатического тонуса, например, в ночные часы) и манифестирующее течение (признаки СССУ выявляются при каждом суточном ЭКГ–мониторировании).
СССУ может протекать остро и хронически, с рецидивами. Острое течение СССУ часто наблюдается при инфаркте миокарда. Рецидивирующее течение СССУ может быть стабильным или медленно прогрессирующим.
По этиологическим факторам различаются первичная и вторичная формы СССУ: первичная вызывается органическими поражениями синусно–предсердной зоны, вторичная – нарушением ее вегетативной регуляции.
Клинические проявления СССУ
Клиническая манифестация СССУ может быть различной. На ранних стадиях течение заболевания может быть бессимптомным даже при наличии пауз более 4 с. При прогрессировании заболевания пациенты отмечают симптомы, связанные с брадикардией. К наиболее частым жалобам относят ощущение головокружения и резкой слабости, вплоть до обморочных состояний (синдром МАС), загрудинную боль, обусловленную гипоперфузией миокарда, и одышку, вызванную ограничением хронотропного резерва. В ряде случаев развивается хроническая сердечная недостаточность. Обмороки кардиальной природы (синдром МАС) характеризуются отсутствием ауры, судорог (за исключением случаев затяжной асистолии).
Пациенты с маловыраженной симптоматикой могут жаловаться на чувство усталости, раздражительность, эмоциональную лабильность и забывчивость. У больных пожилого возраста может отмечаться снижение памяти и интеллекта. По мере прогрессирования заболевания и дальнейшего нарушения кровообращения церебральная симптоматика становится более выраженной.
Возможны похолодание и побледнение кожных покровов с резким падением АД, холодный пот. Обмороки могут провоцироваться кашлем, резким поворотом головы, ношением тесного воротничка. Заканчиваются обмороки самостоятельно, но при затяжном характере могут потребовать проведения реанимационных мероприятий.
Прогрессирование брадикардии может сопровождаться явлениями дисциркуляторной энцефалопатии (появление или усиление головокружений, мгновенные провалы в памяти, парезы, «проглатывание» слов, раздражительность, бессонница, снижение памяти).
Появление выскальзывающих ритмов может ощущаться как сердцебиение и перебои в работе сердца. Ввиду гипоперфузии внутренних органов могут развиться олигурия, острые язвы желудочно–кишечного тракта, усилиться симптомы перемежающейся хромоты, мышечной слабости.
ЭКГ–диагностика СССУ
При дисфункциях СА–узла электрокардиографические признаки синусовых дисфункций могут быть зарегистрированы задолго до возникновения клинических симптомов.
1. Синусовая брадикардия – замедление синусового ритма с ЧСС меньше 60 в 1 мин. вследствие пониженного автоматизма синусового узла. При СССУ синусовая брадикардия носит упорный, длительный характер, рефрактерный к физической нагрузке и введению атропина (рис. 1).
2. Брадисистолическая форма мерцательной аритмии (МА, мерцание предсердий, фибрилляция предсердий, абсолютная аритмия, atrial fibrillation, vorhofflimmern, arrhythmia perpetua, delirium cordis, arrhythmia completa) – хаотичные, быстрые и неправильные не координированные между собой фибрилляции отдельных волокон предсердной мышцы в результате эктопических предсердных импульсов с частотой от 350 до 750 в мин., вызывающие полный беспорядок желудочковых сокращений. При брадисистолической форме МА число сокращений желудочков составляет менее 60 в мин. (рис. 2).
3. Миграция водителя ритма по предсердиям (блуждающий ритм, скользящий ритм, мигрирующий ритм, миграция водителя сердечного ритма, wandering pacemaker). Различают несколько вариантов блуждающего (странствующего) ритма:
а) блуждающий ритм в синусовом узле. Зубец Р имеет синусовое происхождение (положительный в отведениях II, III, AVF), но его форма изменяется при различных сердечных сокращениях. Интервал PR остается относительно постоянным. Всегда налицо выраженная синусовая аритмия;
б) блуждающий ритм в предсердиях. Зубец Р положительный в отведениях II, III, AVF, форма и размер его изменяются при различных сердечных сокращениях. Наряду с этим изменяется продолжительность интервала PR;
в) блуждающий ритм между синусовым и АВ–узлами. Это наиболее частый вариант блуждающего ритма. При нем сердце сокращается под влиянием импульсов, периодически меняющих свое место, постепенно перемещаясь от синусового узла, по предсердной мускулатуре до АВ–соединения, и снова возвращаются в синусовый узел. ЭКГ–критерии миграции водителя ритма по предсердиям – это три и более различных зубца Р на серии сердечных циклов, изменение продолжительности интервала PR. Комплекс QRS не изменяется (рис. 3 и 4).
4. Пассивные эктопические ритмы. Пониженная активность синусового узла или полная блокада синусовых импульсов вследствие функционального или органического повреждения синусового узла вызывают включение в действие автоматических центров II порядка (клетки водителей ритма предсердий, АВ–соединение), III порядка (система Гиса) и IV порядка (волокна Пуркинье, мускулатура желудочков).
Автоматические центры II порядка вызывают неизмененные желудочковые комплексы (наджелудочковый тип), тогда как центры III и IV порядка генерируют расширенные и деформированные желудочковые комплексы (желудочкового, идиовентрикулярного типа). Замещающий характер имеют следующие нарушения ритма: предсердные, узловые, миграция водителя ритма по предсердиям, желудочковые (идиовентрикулярный ритм), выскакивающие сокращения.
4.1. Предсердный ритм (медленный предсердный ритм) – очень медленный эктопический ритм с очагами генерирования импульсов в предсердиях (табл. 2):
а) правопредсердный эктопический ритм – ритм эктопического очага, расположенного в правом предсердии. На ЭКГ регистрируется отрицательный зубец P’ в отведениях V1–V6, II, III, aVF. Интервал P–Q обычной продолжительности, комплекс QRST не изменен;
б) ритм коронарного синуса (ритм венечной пазухи) – импульсы для возбуждения сердца исходят из клеток, расположенных в нижней части правого предсердия, и коронарной синусной вены. Импульс распространяется по предсердиям ретроградно снизу вверх. Это приводит к регистрации отрицательных зубцов P’ во II, III, aVF отведениях. Зубец Р’ aVR положительный. В отведениях V1–V6 зубец Р’ положительный либо двухфазный. Интервал PQ укорочен и обычно составляет меньше 0,12 с. Комплекс QRST не изменен. Ритм коронарного синуса может отличаться от правопредсердного эктопического ритма только укорочением интервала PQ;
в) левопредсердный эктопический ритм – импульсы для возбуждения сердца исходят из левого предсердия. При этом на ЭКГ регистрируется отрицательный зубец P’ во II, III, aVF, V3–V6 отведениях. Возможно также появление отрицательных зубцов P’ в I, aVL; зубец P’ в aVR положительный. Характерным признаком левопредсердного ритма является зубец Р’ в отведении V1 с начальной округлой куполообразной частью, за которой следует заостренный пик – «щит и меч» («купол и шпиль», «лук и стрела»). Зубец P’ предшествует комплексу QRS с нормальным интервалом PR=0,12–0,2 с. Частота предсердного ритма – 60–100 в мин., редко – ниже 60 (45–59) в мин. или выше 100 (101–120) в мин. Ритм правильный, комплекс QRS не изменен (рис. 5);
г) нижнепредсердный эктопический ритм – ритм эктопического очага, расположенного в нижних отделах правого либо левого предсердия. Это приводит к регистрации отрицательных зубцов P’ во II, III, aVF отведениях и положительного зубца Р’ в aVR. Интервал PQ укорочен (рис. 6).
4.2. Узловой ритм (АВ–ритм, замещающий АВ узловой ритм) – сердечный ритм под действием импульсов из АВ–соединения с частотой 40–60 в мин. Различают два основных типа АВ–ритма:
а) узловой ритм с одновременным возбуждением предсердий и желудочков (узловой ритм без зубца P’, узловой ритм с АВ–диссоциацией без зубца P’): на ЭКГ регистрируется неизмененный либо незначительно деформированный комплекс QRST, зубец Р отсутствует (рис. 7);
б) узловой ритм с разновременным возбуждением желудочков, а затем предсердий (узловой ритм с ретроградным зубцом Р’, изолированная форма АВ–ритма): на ЭКГ регистрируется неизмененный комплекс QRST, за которым следует отрицательный зубец P (рис. 8).
4.3. Идиовентрикулярный (желудочковый) ритм (собственный желудочковый ритм, желудочковый автоматизм, внутрижелудочковый ритм) – импульсы сокращения желудочков возникают в самих желудочках. ЭКГ–критерии: уширенный и деформированный комплекс QRS (больше 0,12 с), ритм с ЧСС меньше 40 (20–30) в мин. Терминальный идиовентрикулярный ритм очень медленный и неустойчивый. Ритм чаще правильный, но может быть неправильным при наличии нескольких эктопических очагов в желудочках или одного очага с различной степенью образования импульсов или блокады на выходе («exit block»). Если присутствует предсердный ритм (синусовый ритм, мерцание/трепетание предсердий, эктопический предсердный ритм), то он не зависит от желудочкового ритма (АВ–диссоциация) (рис. 9).
5. Синоаурикулярная блокада (блокада выхода из СА–узла, dissociatio sino–atriale, SA–block) – нарушение образования и/или проведения импульса от синусового узла к предсердиям. СА–блокада встречается у 0,16–2,4% людей, преимущественно у лиц старше 50–60 лет, чаще у женщин, чем у мужчин.
5.1. Синоаурикулярная блокада I степени проявляется замедленным образованием импульсов в синусовом узле или замедленным проведением их к предсердиям. Обычная ЭКГ неинформативна, диагностируется при помощи электрической стимуляции предсердий или записи потенциалов синусового узла и на основании изменения времени проведения в синоаурикулярном узле.
5.2. Синоаурикулярная блокада II степени проявляется частичным проведением импульсов из синусового узла, что приводит к выпадению сокращений предсердий и желудочков. Различают два типа синоаурикулярной блокады II степени:
Синоаурикулярная блокада II степени I типа (с периодикой Самойлова–Венкебаха):
а) прогрессирующее укорочение интервалов РР (периодика Самойлова–Венкебаха), за которым следует длительная пауза РР;
б) наибольшее расстояние РР – во время паузы в момент выпадения сокращения сердца;
в) это расстояние не равно двум нормальным интервалам РР и меньше их по продолжительности;
г) первый после паузы интервал РР более продолжителен, чем последний интервал РР перед паузой (рис. 10).
Синоаурикулярная блокада II степени II типа:
а) асистолия – отсутствие электрической активности сердца (зубец Р и комплекс QRST отсутствуют), выпадает сокращение предсердий и желудочков;
б) пауза (асистолия) кратна одному нормальному интервалу RR (PP) или равна двум нормальным периодам RR (PP) основного ритма (рис. 11).
Далекозашедшая синоаурикулярная блокада II степени II типа. По аналогии с АВ–блокадой затянувшуюся СА–блокаду 4:1, 5:1 и т.д. следует называть далекозашедшей СА–блокадой II степени типа II. В части случаев пауза (изоэлектрическая линия) прерывается выскальзывающими комплексами (ритмами) из предсердных центров автоматизма или, что бывает чаще, из области АВ–соединения.
Иногда запаздывающие синусовые импульсы встречаются (совпадают) с АВ выскальзывающими импульсами. На ЭКГ редкие зубцы Р располагаются в непосредственной близости к выскальзывающим комплексам QRS. Эти зубцы Р не проведены к желудочкам. Формирующаяся АВ–диссоциация может быть полной и неполной с захватами желудочков. Один из вариантов неполной АВ–диссоциации, когда за каждым выскальзывающим комплексом следует захват желудочков синусовым импульсом, получил название escape–capture–bigemini (бигеминия типа «выскальзывание – захват»).
5.3.Синоаурикулярная блокада III степени (полная синоаурикулярная блокада) характеризуется отсутствием возбуждения предсердий и желудочков из синусового узла. Возникает асистолия и продолжается до тех пор, пока не начинает действовать автоматических центр II, III или IV порядка (рис.12).
6. Остановка синусового узла (отказ синусового узла, sinus arrest, sinus pause, sinus–inertio) – периодическая потеря синусовым узлом способности вырабатывать импульсы. Это приводит к выпадению возбуждения и сокращения предсердий и желудочков. На ЭКГ наблюдается длительная пауза, во время которой не регистрируются зубцы P, QRST и записывается изолиния. Пауза при остановке синусового узла не кратна одному интервалу RR (PP) (рис. 13).
7. Остановка предсердий (асистолия предсердий, atrial standstill, парциальная асистолия) – отсутствие возбуждения предсердий, которое наблюдается в течение одного или (чаще) большего числа сердечных циклов. Предсердная асистолия может сочетаться с асистолией желудочков, в таких случаях возникает полная асистолия сердца. Однако во время предсердной асистолии обычно начинают функционировать водители ритма II, III, IV порядка, которые вызывают возбуждение желудочков (рис. 14). Выделяют три основных варианта остановки предсердий:
а) остановка предсердий вместе с отказом (остановкой) СА–узла: зубцы Р отсутствуют, как и электрограммы СА–узла; регистрируется медленный замещающий ритм из АВ–соединения или из идиовентрикулярных центров. С подобным явлением можно встретиться при тяжелой хинидиновой и дигиталисной интоксикации (рис. 14);
б) отсутствие электрической и механической активности (остановка) предсердий при сохранении автоматизма СА–узла, продолжающего контролировать возбуждение АВ– узла и желудочков. Такая картина наблюдается при выраженной гиперкалиемии (>9–10 мм/л), когда появляется правильный ритм с уширенными комплексами QRS без зубцов Р. Этот феномен получил название синовентрикулярного проведения;
в) сохранение автоматизма СА–узла и электрической активности предсердий (зубцы Р) при отсутствии их сокращений. Синдром электромеханической диссоциации (разобщения) в предсердиях можно иногда наблюдать у больных с расширенными предсердиями после их электрической дефибрилляции.
Постоянная остановка, или паралич, предсердий – редкое явление. В литературе есть сообщения о параличе предсердий при амилоидозе сердца, распространенном предсердном фиброзе, фиброэластозе, инфильтрации жиром, вакуольной дегенерации, нейромышечных дистрофиях, в терминальном периоде заболеваний сердца.
8. Синдром брадикардии/тахикардии (синдром тахи/бради).
При этом варианте происходит чередование редкого синусового или замещающего наджелудочкового ритма с приступами тахисистолии (рис. 15).
Клиническая оценка функции
синусового узла
СССУ следует рассматривать как вероятный диагноз у больных с симптоматикой, описанной нами выше. Наиболее сложные электрофизиологические исследования должны проводиться лишь в том случае, когда диагноз дисфункции синусового узла вызывает определенные сомнения.
Проба Вальсальвы. Простейшие вагусные пробы с задержкой дыхания на глубоком вдохе (в том числе и проба Вальсальвы), проводимые изолированно или в сочетании с натуживанием, иногда позволяют выявить синусовые паузы, превышающие 2,5–3,0 с, которые необходимо дифференцировать с паузами, обусловленными нарушениями АВ–проведения.
Выявление таких пауз указывает на повышенную чувствительность синусового узла к вагусным влияниям, что может встречаться как при ВДСУ, так и при СССУ. Если такие паузы сопровождаются клинической симптоматикой, требуется проведение углубленного обследования пациента с целью определения тактики лечения.
Массаж каротидного синуса. Каротидный синус представляет собой небольшое образование вегетативной нервной системы, расположенное в начале внутренней сонной артерии над местом разветвления общей сонной артерии. Рецепторы каротидного синуса связаны с блуждающим нервом. Рефлекс каротидного синуса в физиологических условиях вызывает брадикардию и гипотонию вследствие раздражения блуждающего нерва и сосудистого регуляторного центра в продолговатом мозге. При сверхчувствительном (гиперчувствительном) каротидном синусе надавливание на него может вызывать синусовые паузы, превышающие 2,5–3,0 с, сопровождающиеся кратковременным расстройством сознания. Таким больным до массажа каротидных зон показана оценка состояния кровотока по сонным и вертебральным артериям, т.к. проведение массажа артерий с выраженными атеросклеротическими изменениями может привести к печальным последствиям (резкой брадикардии вплоть до потери сознания и асистолии!).
Важно подчеркнуть, что синдром каротидного синуса может, с одной стороны, развиваться на фоне нормальной функции синусового узла, а с другой, – не исключает наличия СССУ.
Тилт–тест. Тилт–тест (пассивная ортостатическая проба) рассматривается сегодня как «золотой стандарт» в обследовании пациентов с синкопальными состояниями неизвестной этиологии.
Нагрузочное тестирование (велоэргометрия, тредмил–тест). Нагрузочное тестирование позволяет оценить способность синусового узла учащать ритм в соответствии с внутренним физиологическим хронотропным стимулом.
Холтеровское мониторирование. Амбулаторное мониторирование с помощью аппарата Холтера, если оно осуществляется во время нормальной дневной активности, по–видимому, является более ценным физиологическим методом оценки функции синусового узла, чем нагрузочное тестирование. Чередующееся появление брадиаритмий и тахиаритмий у больных с СССУ часто не обнаруживается на обычной электрокардиограмме в покое.
Изучение функции синусового узла методом ЧПЭС. Показателем автоматической активности синусового узла является продолжительность синусовой паузы от момента прекращения стимуляции (последней артефакт электростимула) до начала первого самостоятельного зубца Р. Этот период времени называется временем восстановления функции синусового узла (ВВФСУ). В норме длительность этого периода не превышает 1500–1600 мс. Кроме ВВФСУ рассчитывается еще один показатель – корригированное время восстановления функции синусового узла (КВВФСУ), которое учитывает длительность показателя ВВФСУ по отношению к исходной частоте синусового ритма.
Лечение СССУ
В начале терапии СССУ отменяют все препараты, которые могут способствовать нарушению проводимости. При наличии синдрома тахи–бради тактика может быть более гибкой: при сочетании умеренной синусовой брадикардии, которая еще не является показанием к установке постоянного электрокардиостимулятора, и частых брадизависимых пароксизмов мерцательной аритмии в некоторых случаях возможно пробное назначение аллапинина в небольшой дозе (по 1/2 таб. 3–4 р./сут.) с последующим обязательным контролем при холтеровском мониторировании.
Однако со временем прогрессирование нарушений проводимости может потребовать отмены препаратов с последующей установкой электрокардиостимулятора. При сохранении брадикардии допустимо одновременное применение беллоида по 1 таб. 4 р./сут. или теопека 0,3 г по 1/4 таб. 2–3 р./сут.
Необходимо исключение гиперкалиемии или гипотиреоза, при котором больной может быть ошибочно направлен на установку постоянного ЭКС. При подозрении на СССУ следует воздерживаться от назначения подавляющих синусовый узел препаратов до проведения холтеровского мониторирования и специальных тестов. Назначение β–блокаторов, антагонистов кальция (верапамил, дилтиазем), соталола, амиодарона, сердечных гликозидов нецелесообразно.
В случаях острого развития СССУ проводится прежде всего этиотропное лечение. При подозрении на его воспалительный генез показано введение преднизолона 90–120 мг в/в или 20–30 мг/сут. внутрь. При остром инфаркте миокарда назначаются антиишемические препараты (нитраты), дезагреганты (ацетилсалициловая кислота, клопидогрел), антикоагулянты (гепарин, низкомолекулярные гепарины), цитопротекторы (триметазидин).
Экстренную терапию собственно СССУ проводят в зависимости от его тяжести. В случаях асистолии, приступов МАС необходимы реанимационные мероприятия. Выраженная синусовая брадикардия, ухудшающая гемодинамику и/или провоцирующая тахиаритмии, требует назначения атропина 0,5–1,0 мл 0,1% раствора п/к до 4–6 р./сут., инфузии дофамина, добутамина или эуфиллина под контролем кардиомонитора. С профилактической целью может быть установлен временный эндокардиальный стимулятор.
Абсолютные показания к имплантации электрокардиостимулятора:
1. Приступы МАС в анамнезе (хотя бы однократно).
2. Выраженная брадикардия (менее 40 в мин.) и/или паузы более 3 с.
3. ВВФСУ более 3500 мс, КВВФСУ – более 2300 мс.
4. Наличие обусловленных брадикардией головокружений, пресинкопальных состояний, коронарной недостаточности, застойной сердечной недостаточности, высокая систолическая артериальная гипертензия – независимо от ЧСС.
5. СССУ с нарушениями ритма, требующими назначения антиаритмических препаратов, которое в условиях нарушенной проводимости невозможно.
В настоящее время именно больные с СССУ составляют подавляющее большинство пациентов с постоянными электрокардиостимуляторами. Следует отметить, что этот метод, улучшая качество жизни, подчас значительно, обычно не позволяет увеличить ее продолжительность, которая определяется характером и выраженностью сопутствующего органического заболевания сердца, главным образом дисфункции миокарда. При выборе метода электрокардиостимуляции следует стремиться к обеспечению не только адекватной частоты ритма желудочков, но и сохранению систолы предсердий.




