Сыпь по телу у ребенка не чешется. Сыпь у новорожденных и грудных детей. Сыпь у ребенка по всему телу без температуры
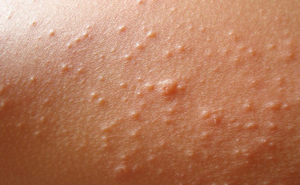
Красная сыпь на теле у ребенка может быть проявлением около ста болезней от совсем безобидных (потницы) до страшных, например, менингококковых инфекций. Сегодня мы рассмотрим основные причины возникновения высыпаний на теле детей и что же делать, если на теле вашего ребенка появилась сыпь.
Причины возникновения сыпи
Основные причины возникновения сыпи можно разделить на четыре группы:
- инфекционные и инвазионные болезни
- аллергическая реакция
- нарушение правильного ухода за ребенком
- болезни крови и сосудов
Давайте подробнее остановимся на каждой из них.
Если причиной сыпи у ребенка явилась та или иная инфекционная болезнь, то в большинстве случаев сыпь сопровождается и другими симптомами – повышенной температурой тела, ознобом, недомоганием и потерей аппетита.
Ветрянка (ветряная оспа)
Сыпь проявляется после двух – трех дней повышенной температуры. Количество высыпаний в начале болезни небольшое, однако, со временем появляются все новые пятнышки. Характерно то, что пятнышки быстро превращаются в бугорки, затем в пузырьки и в конце лопаются, образуя корочки. Сыпь распределяется по всему телу, даже на слизистых оболочках.
Корь
Проявляется на четвертый – пятый день после повышения температуры, кашля и конъюнктивита. На теле ребенка появляются пятна, склонные к слиянию.
При заболевании корью сыпь появляется на четвертый - пятый день после повышения температуры
Особенностью кори является то, что на первый день высыпания появляются на лице, затем через непродолжительное время на туловище, и, еще примерно через день, на ногах. К тому моменту высыпания на лице могут уже исчезнуть.
Краснуха
Пятнышки при краснухе распространяются как и при кори – сверху вниз. Однако в отличие от кори распространяются они гораздо быстрее. Заболевание сопровождается воспалением затылочных лимфоузлов. Пятна бесследно исчезают.
Сыпь при краснухе распространяются как при кори – сверху вниз
Беременным женщинам стоит избегать общения с детьми, больными кроаснухой, особенно на первых месяцах беременности.
Скарлатина
Сыпь при скарлатине начинается уже после нескольких часов после поднятия температуры, боли в горле и ангины. Чаще всего мелкоточечная сыпь проявляется в местах складок кожи. На вторую неделю заболевания после высыпаний образуются шелушения. Характерным признаком скарлатины является «зернистый» язык ярко-красного цвета, на 2- 4 день после заболевания.
При скарлатине сыпь начинается через несколько часов после повышения температуры
Больным назначают антибиотики, чтобы предупредить осложнения на почки и сердце. Показан постельный режим и обильное питье.
Инфекционная эритема
Перед высыпаниями у ребенка проявляются признаки ОРЗ – температура, насморк. Вначале сыпь появляется в виде небольших точек, на лице, которые затем сливаются. Постепенно сыпь распространяется по всему телу, объединяясь и образуя пятна. Примерно через неделю сыпь исчезает, однако иногда может вновь проявиться.
Перед высыпаниями при инфекционной эритеме у ребенка появляются признаки ОРЗ
Розеола
У детей повышается температура, увеличиваются лимфоузлы и воспаляется горло. Затем появляются мелкие высыпания, которые быстро распространяются по всему телу.
При розеоле у ребёнка повышается температура, увеличиваются лимфоузлы
Специфического лечения при розеоле не требуется.
Менингококковая инфекция
Типичными симптомами менингита является повышение температуры, рвота, сонливость, твердость затылочных мышц и высыпания. Сыпь сначала появляется на ягодицах и стопах, затем распространяется по всему телу. Сыпь похожа на укусы комаров или следы от инъекций.
При менингите сыпь сначала появляется на ягодицах и стопах, затем распространяется по всему телу
Болезнь развивается очень стремительно, поэтому при первых же признаках менингита срочно вызывайте врача .
Чесотка
Чесотку вызывают подкожные клещи и чаще всего она появляется на животе, между пальцев, на запястьях. Сыпь сопровождается сильным зудом, высыпания часто попарные.
Чаще всего сыпь при чесотке появляется на животе, между пальцев, на запястьях
Это очень заразное заболевание – при его появлении следует обратится к врачу-дерматологу.
Укусы насекомых
В случае укусов насекомых пораженные места сопровождаются зудом, видны следы от укуса. Укусы насекомых, как правило, на общее состояние ребенка не влияют, если только не вызывают аллергическую реакцию. Допустим, яд осы очень аллергенный.
Аллергическая сыпь
Одним из важных отличий аллергической сыпи от инфекционной является то, что общее состояние ребенка не страдает. Он может стать раздражительным, если его сильно беспокоит зуд, но повышения температуры и других признаков нет. Прежде всего, стоит пересмотреть рацион питания ребенка и мамы, если она кормит грудью, а также обратить свое внимание за средствами по уходу за малышом и его одежду – они должны быть гиппоалергенными. Если аллергическая сыпь не проходит – обратитесь к врачу.
При аллергической сыпи общее состояние ребенка не страдает
Если не убрать аллерген у ребенка может случиться анафилактический шок.
Сыпь, вызванная нарушением правильного ухода за ребенком
Из-за неправильного ухода за ребенком может возникнуть потница, пеленочный дерматит и опрелости. Старайтесь не укутывать сильно малыша и вовремя менять ему пеленки и памперсы. Детям показаны воздушные ванны.
Неправильный уход за ребенком провоцирует появление потницы
Сыпь из-за болезни крови и сосудов
Сыпь возникает из-за кровоизлияний под кожу. Основным ее признаком является то, что при надавливании пятна не бледнеют и не исчезают. При такой сыпи ребенку показан постельный режим до приезда врача.
Сыпь возникает из-за кровоизлияний под кожу
Что делать, если у вашего ребенка появилась сыпь на теле?
- Вызовите врача на дом. Так, в случае возникновения инфекции вы не заразите людей в транспорте и поликлинике. Пока диагноз не известен, ограничьте общение ребенка с беременными женщинами
- Если у вас появились подозрения на менингит или вы обнаружили геморрагическую сыпь на теле у ребенка – немедленно вызовите скорую
- Пока врач не пришел, не стоит смазывать места высыпания, особенно красящими веществами (зеленкой например) – это только затруднит постановку диагноза.
Любое высыпание на теле у ребенка требует своевременного лечения, обязательно при появлении сыпи проконсультируйтесь с врачом-педиатром, ведь сыпь, появившаяся на теле вашего малыша может быть как и обычной потничкой, так и признаком серьезного заболевания.
Любой человек, иногда даже сам не понимая этого, сталкивается в своей жизни с различными видами сыпи. И это не обязательно реакция организма на какое-либо заболевание, поскольку существует примерно несколько сотен видов недомоганий, при которых могут появиться высыпания.
И всего несколько десятков действительно опасных случаев, когда высыпания – это симптом серьезных проблем со здоровьем. Поэтому с таким явлением, как сыпь, нужно быть, как говорится, «начеку». Правда и укус комара или соприкосновение с крапивой также оставляют на теле человека отметины.
Думаем, что для всех будет не лишним уметь различать виды сыпи, а главное, знать ее причины. Особенно это касается родителей. Ведь порой именно по высыпаниям можно вовремя узнать о том, что ребенок болен, а значит помочь ему и предотвратить развитие осложнений.
Кожные высыпания. Виды, причины и локализация
Начнем разговор о высыпаниях на теле человека с определения. Сыпь – это патологические изменения слизистых оболочек или кожных покровов , которые представляют собой элементы различного цвета, формы и текстуры, резко отличающиеся от нормального состояния кожных покровов или слизистых.
Высыпания на коже у детей, так же как и у взрослых, появляются под воздействием различных факторов и могут быть спровоцированы как заболеванием, так и организма, например, на медикаменты, пищу или укус насекомого. Стоит отметить, что существует действительно немалое количество взрослых и детских болезней с высыпаниями на коже, которые могут быть как безобидными, так и реально опасными для жизни и здоровья.
Различают сыпь первичную , т.е. сыпь, которая впервые возникла на здоровых кожных покровах и вторичную , т.е. сыпь, которая локализуется на месте возникновения первичной. По мнению специалистов, появление сыпи может быть вызвано множеством недомоганий, например, инфекционными болезнями у детей и взрослых, проблемами с сосудистой и кровеносной системой, аллергическими реакциями и дерматологическими заболеваниями .
Однако есть и такие случаи, при которых изменение кожных покровов могут быть, а могут и не быть, хотя они и характерны для данной болезни. Это важно помнить, потому что порой, ожидая от детских болезней с высыпаниями на коже первых характерных симптомов, т.е. сыпи, родители упускают из виду и другие важные признаки плохого самочувствия своего ребенка, например, плохой или вялость.

Сама по себе сыпь – это не болезнь, а лишь симптом недомогания. Это означает, что лечение высыпаний на теле зависит напрямую от причины их возникновения. Кроме того, важную роль при диагностике играют и другие симптомы, сопровождающие сыпь, например наличие температуры или , а также место локализации высыпаний их периодичность и интенсивность.
Сыпь, безусловно, можно отнести к причинам зуда тела. Однако нередко бывает и так, что все тело чешется, а сыпи нет. По своей сути, такое явление, как зуд, – это сигнал нервных окончаний кожных покровов, реагирующих на внешние (укус насекомого) или внутренние (выброс гистамина при аллергии) раздражители.
Зуд всего тела без высыпаний характерен для ряда серьезных недомоганий, например, таких, как:
- закупорка желчного протока ;
- хронический ;
- холангит ;
- онкология поджелудочной железы ;
- болезни эндокринной системы ;
- нарушения психики ;
- инфекционная инвазия (кишечные , ) .
Поэтому стоит немедленно обращаться за консультацией к врачу и в случаях, когда чешется сыпь по телу и при наличии сильного зуда без высыпаний на коже. Стоит отметить, что в некоторых случаях, например, в преклонном возрасте или во время нет надобности в медикаментозном лечении зуда по всему телу без сыпи, поскольку это может быть вариантом нормы.
С возрастом кожные покровы могут страдать от сухости и требовать большего увлажнения. То же самое может быть характерно для кожи беременной женщины из-за гормональных изменений, происходящих в ее организме в период вынашивания ребенка. Кроме того, есть такое понятие, как психогенный зуд .
Это состояние чаще всего встречается у людей, перешагнувших сорокалетний порог. В таких случаях сыпи нет, а сильный зуд является результатом сильнейшего стресса. Нервная обстановка, отсутствие полноценного физического и психологического отдыха, сумасшедший рабочий график и другие жизненные обстоятельства современного человека могут довести его до срыва и депрессии.
Виды сыпи, описание и фото
Итак, подведем итог и обозначим основные причины возникновения сыпи на коже и слизистых оболочках:
- инфекционные заболевания , например, , , для которых помимо высыпаний на теле характерны и другие симптомы (температура, насморк и так далее);
- на продукты питания, лекарственные средства, химические вещества, животных и так далее;
- заболевания или сосудистой системы зачастую сопровождаются высыпаниями на теле, если нарушена проницаемость сосудов или снижено количество , которые участвуют в процессе свертываемости крови .
Признаками сыпи считается наличие на теле человека высыпаний в виде волдырей, пузырьков или пузырей более крупного размера, узлов или узелков, пятен, а также гнойников. При выявлении причины сыпи врач анализирует не только внешний вид высыпаний, но и их локализацию, а также другие симптомы, имеющиеся у пациента.
В медицине выделяют следующие первичные морфологические элементы или виды сыпи (т.е. те, которые впервые появились на ранее здоровых кожных покровах человека):
Бугорок представляет собой элемент без полости, глубоко залегающий в подкожных слоях, диаметром до одного сантиметра, оставляет после заживления рубец, без соответствующего лечения может перерождаться в язвы.

Волдырь – это вид сыпи без полости, цвет которого может быть от белесого до розового, возникает по причине отека сосочкового слоя кожи, для него характерен зуд, при заживлении не оставляет следов. Как правило, такие высыпания появляются при токсидермии (воспаление кожных покровов из-за аллергена, попадающего в организм), при крапивнице или укусах насекомых.

Папула (папулезная сыпь) – это также бесполосной вид сыпи, который может быть вызван как воспалительными процессами, так и другими факторами, в зависимости от глубины залегания в подкожных слоях подразделяется на эпидермальные, эпидермодермальные и дермальные узелки , размер папул может достигать трех сантиметров в диаметре. Вызывают папулезную сыпь такие заболевания, как , или (сокращенно ВПЧ ).

Подвиды папулезной сыпи: эритематозно-папулезная ( , синдром Крости-Джанотта, трихинелез), макуло-папулезная ( , аденовирусы, внезапная экзантема, аллергия) и пятнисто-папулезная сыпь (крапивница, мононуклеоз, краснуха, таксидермия лекарственная, корь, риккетсиоз).
Пузырек – это разновидность сыпи, который имеет дно, полость и покрышку, заполнено такое высыпание серозно-геморрагическим или серозным содержимым. Размер такой сыпи не превышает, как правило, 0,5 сантиметра в диаметре. Данный вид высыпаний появляется обычно при аллергических дерматитах, при или .

Пузырь – это более крупный по размеру пузырек, диаметр которого превышает 0,5 сантиметров.

Пустула или гнойничок – это разновидность сыпи, которая располагается в глубоких () или поверхностных фолликулярных, а также поверхностных нефолликулярных (фликенты выглядят, как пупырышки) или глубоких нефолликулярные (эктимы или гнойные язвы ) слоях дермы и заполнено гнойным содержимым. Поле заживления пустул образуется рубец.
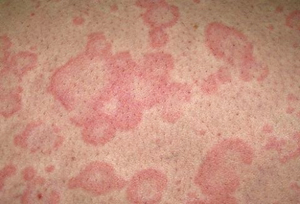
Пятно – разновидность сыпи, представляет собой локальное изменение цвета кожи в виде пятна. Данный вид характерен для дерматита, лейкодерма, (нарушение пигментации кожи) или розеолы (инфекционная болезнь у детей, вызываемая вирусом герпеса 6 или 7 типа). Примечательно то, что безобидные веснушки, а также родинки – это пример сыпи в виде пигментированных пятен.
Появление на теле красных пятен у ребенка – это сигнал родителям к действию. Безусловно, причинами таких высыпаний на спине, на голове, на животе, а также на руках и ногах могут быть аллергическая реакция или, например, потница у детей первого года жизни.

Однако если появились красные пятна на теле у ребенка и имеются другие симптомы (температура, кашель, насморк, снижение аппетита, сильный зуд ), то, скорее всего тут дело не в индивидуальной непереносимости или в не соблюдении температурного режима и в перегреве.
Красное пятно на щеке у ребенка может быть последствием укусов насекомых или диатеза . В любом случае, при появлении любых изменений на кожных покровах малыша следует немедленно вызвать врача.
Красные высыпания на теле, а также на лице и шее у взрослых людей помимо выше перечисленных причин могут возникать из-за сердечно-сосудистых заболеваний , неправильно питания и вредных привычек, а также из-за снижения . Помимо того, стрессовые ситуации зачастую оказывают негативное влияние на кожные покровы и провоцируют возникновение высыпаний.
Аутоиммунные патологии (псориаз, красная системная волчанка ) и дерматологические заболевания протекают с образованием сыпи. Примечательно то, что могут появляться красные пятна и на небе в ротовой полости, а также в горле. Такое явление говорит, как правило, об инфекционном поражении слизистых (пузырьки в горле характерны для скарлатины , а красные пятна – для ангины ), об аллергической реакции или о нарушении в работе кровеносной и сосудистой системы.

Симптомы кори по очередности их возникновения:
- резкий скачок температуры (38-40 С);
- сухой кашель;
- светочувствительность;
- насморк и чихание;
- головные боли;
- коревая энантема;
- коревая экзантема.
Одним из главных признаков заболевания является коревая вирусная экзантема у детей и взрослых, а также энантема . Первым термином в медицине называют сыпь на кожных покровах, а под вторым понимают высыпания на слизистых оболочках. Пик болезни приходится как раз на появление сыпи, которая изначально поражает слизистые оболочки во рту (пятна красного цвета на мягком и твердом небе и белесые пятна на слизистых щек с красной каймой).
Затем пятнисто-папулезные высыпания становятся заметными вдоль линии роста волос на голове и за ушами. Через сутки мелкие красные точки появляются на лице и постепенно покрывают все тело заболевшего корью человека.
Очередность высыпаний при кори такова:
- первый день: слизистые оболочки ротовой полости, а также область головы и за ушами;
- второй день: лицо;
- третий день: туловище;
- четвертый день: конечности.
В процессе заживления коревых высыпаний остаются пигментные пятна, которые, к слову, по прошествии некоторого времени исчезают сами собой. При данном заболевании может наблюдаться умеренный зуд.
Болезнь, причиной которой является вредоносное воздействие на организм человека грамположительных бактерий Streptococcus pyogenes (стрептококки группы А ). Переносчиком заболевания может быть человек, который сам болеет скарлатиной, стрептококковым фарингитом или .

Помимо того, заразиться можно от того, кто недавно переболел сам, но в организме еще присутствуют вредоносные бактерии, которые распространяются воздушно-капельным путем.
Что самое интересно, подхватить скарлатину можно даже от абсолютно здорового человека, на слизистых носоглотки которого посеяны стрептококки группы А . В медицине такое явление получило название «здоровый носитель».
По статистике около 15% населения Земли можно смело причислить к здоровым носителям стрептококков А . При лечении скарлатины используют , которые убивают стрептококковые бактерии. В особо тяжёлых случаях пациентам назначают инфузионную терапию для снижения выраженности симптомов общей интоксикации .
Стоит подчеркнуть, что довольно часто это заболевание путают с гнойной ангиной , которая действительно присутствует, правда только как один из симптомов скарлатины. Ситуация с неправильно поставленным диагнозом в некоторых случаях может быть фатальной. Поскольку особо тяжелые септические случаи скарлатины сопровождаются тяжелым очаговым поражением стрептококковыми бактериями всего организма.
Скарлатиной чаще болеют дети, но и взрослый человек может легко заразиться. Считается, что перенесшие заболевание люди получают пожизненный иммунитет. Однако в медицинской практике немало случаев повторного заражения. Инкубационный период в среднем длится около 2-3 суток.
Микробы начинают размножаться на миндалинах, расположенных в носоглотке и ротовой полости человека, а при попадании в кровь поражают внутренние органы. Первым признаком заболевания считается общая интоксикация организма. У человека может подыматься температура , присутствовать сильные головные боли, общая слабость, тошнота или рвота и другие признаки, характерные для бактериальной инфекции .
Высыпания появляются на второй или третий день течения заболевания. Вскоре после этого можно заметить сыпь на языке, так называемый, «скарлатиновый язык». Заболевание практически всегда проходит в купе с острым тонзиллитом (ангина) . Высыпания при данном заболевании похожи на мелкие розовато-красные точки или прыщики размером в один-два миллиметра. На ощупь высыпания шершавые.
Первоначально появляется сыпь на шее и на лице, как правило, на щеках. У взрослого на щеках причиной высыпаний может быть не только скарлатина, но и другие недомогания. Однако именно при этой болезни из-за множественного скопления прыщиков, щеки окрашиваются в пунцовый оттенок, в то время как носогубной треугольник остается бледного цвета.
Помимо лица, сыпь при скарлатине локализуется главным образом в области паха, внизу живота, на спине, на складках ягодиц, а также по бокам туловища и на сгибах конечностей (в подмышках, под коленками, на локтях). На языке болячки проявляются примерно на 2-4 сутки от начала острой фазы заболевания. Если на сыпь надавить, то она становиться бесцветной, т.е. как бы исчезает.
Обычно высыпания при скарлатине проходят через неделю бесследно. Однако через тех же семь дней на месте сыпи появляется шелушение. На коже ног и рук верхний слой дермы сходит пластинами, а на туловище и лице наблюдается мелкое шелушение. Из-за особенностей локализации сыпи при скарлатине кажется, что на щеках у грудного ребенка или у взрослого человека образуются большие красные пятна.
Правда не единичны случаи, когда заболевание протекает и без появления высыпаний на коже. Важно отметить, что, как правило, сыпи нет при тяжелых формах заболевания: септическая, стертая или токсическая скарлатина. В выше обозначенных формах болезни на первый план выходят другие симптомы, например, так называемое «скарлатиновое» сердце (значительное увеличение размеров органа) при токсической форме или множественное поражение соединительных тканей и внутренних органов при септической скарлатине.
Вирусное заболевание, инкубационный период при котором может продолжаться от 15 до 24 суток. Передается от зараженного человека воздушно-капельным путем. В подавляющем большинстве случаев данная болезнь поражает детей. Причем шансы заразиться в грудном возрасте, как правило, ничтожно малы, в отличие от ребёнка в 2-4 года. Все дело в том, что новорожденным от матери (если та переболела в свое время данным заболеванием) достается врожденный иммунитет.
Ученые относят краснуху к заболеваниям, переболев которыми организм человека получает стойкий иммунитет. Хотя болезнь чаще встречается у детей, взрослые также могут ею заразиться.
Особенно опасна краснуха для женщин во время . Все дело в том, что инфекция может передаться плоду и спровоцировать развитие сложнейших пороков развития (тугоухость, поражение кожи, мозга или глаз ).
К тому же, даже после рождения ребенок продолжает болеть (врожденная краснуха ) и считается переносчиком заболевания. Какого-то конкретного лекарства для лечения краснухи, как и в случае с корью не существует на сегодняшний момент.
Врачи применяют так называемое симптоматическое лечение, т.е. облегчают состояние пациента, пока организм борется с вирусом. Наиболее эффективным средством борьбы с краснухой является вакцинация. Инкубационный период при краснухе может проходить незаметно для человека.
Однако по его завершению появляются такие симптомы, как:
- незначительное повышение температуры тела;
- фарингит;
- головные боли;
- конъюнктивит;
- аденопатия (увеличение лимфатических узлов на шее);
- макулезные высыпания.
При краснухе изначально появляется мелкая пятнистая сыпь на лице, которая быстро распространяется по телу и преобладает в области ягодиц, поясницы, на сгибах рук и ног. Как правило, это происходит в течение 48 часов после начала острой фазы заболевания. Сыпь у ребенка при краснухе в первое время похожа на коревые высыпания. Затем она может напоминать высыпания при скарлатине .
Такая схожесть как самих первоочередных симптомов, так и высыпаний при кори, скарлатине и краснухе может ввести родителей в заблуждение, что скажется на лечении. Поэтому стоит незамедлительно обратиться за медицинской помощью, тем более, если появилась сыпь на лице у месячного ребенка. Ведь только врач сможет правильно поставить диагноз, «вычислив» реальную причину высыпаний.
В среднем кожные высыпания проходят уже на четвертые сутки после появления, не оставляя после себя шелушений или пигментации. Сыпь при краснухе может умеренно зудеть. Бывают также случаи, когда болезнь протекает без появления главного признака – высыпаний.
(более известная в простонародье как ветрянка) – это вирусное заболевание, которое передается воздушно-капельным путем при непосредственном контакте с зараженным человеком. Для данной болезни характерно лихорадочное состояние , а также наличие папуловезикулезной сыпи , которая локализуется обычно на всех участках тела.

Примечательно то, что вирус Varicella Zoster (варицелла-зосте) , вызывающий ветрянку, как правило, в детском возрасте у взрослых провоцирует развитие не менее серьезного недомогания – опоясывающий лишай или .
Группа риска для ветряной оспы – это дети в возрасте от полугода до семи лет. Инкубационный период при ветрянке не превышает обычно трех недель, по статистике в среднем уже через 14 дней болезнь входит в острую фазу.
Сначала у заболевшего человека наблюдается лихорадочное состояние, а через максимум двое суток появляются высыпания. Считается, что дети переносят симптомы заболевания гораздо лучше, чем взрослые.
Это, обусловлено, прежде всего, тем, что у взрослых в подавляющем большинстве случаев болезнь протекает в осложненной форме. Обычно период лихорадочного состояния длится не более пяти дней, а в особо серьезных случаях может достигать десяти суток. Сыпь, как правило, заживает на 6-7 день.
В подавляющем большинстве случаев ветряная оспа проходит без осложнений. Однако есть исключения, когда данное заболевание протекает в более тяжелой форме (гангренозная, буллезная или геморрагическая форма ), тогда неизбежны осложнения в виде лимфаденита, энцефалита, пиодермии или миокарда .
Поскольку для борьбы с ветрянкой нет единого лекарственного средства, данное заболевание лечат симптоматически, т.е. облегчают состояние больного, пока его организм борется с вирусом. При лихорадочном состоянии пациентам показан постельный режим, если наблюдается сильный зуд, то его облегчают при помощи антигистаминных препаратов.
Для более быстрого заживления высыпаний их можно обрабатывать раствором Кастеллани, бриллиантовым зеленым («зеленка») или использовать ультрафиолетовое излучение, которое «подсушит» сыпь и ускорит образование корочек. В настоящее время существует вакцина, которая помогает выработать собственный иммунитет против заболевания.
При ветряной оспе изначально появляется сыпь водянистая пузырьковая в виде розеол . Уже через несколько часов после появления высыпаний, они меняют свой внешний вид и преобразуются в папулы , часть которых перерастет в везикулы , окруженные венчиком гиперемии . На третьи сутки сыпь подсыхает и на ее поверхности образуется темно-красная корочка, которая отпадает сама собой на вторую или третью неделю заболевания.
Примечательно то, что при ветряной оспе характер сыпи полиморфный, поскольку на одном и том же участке кожных покровов могут наблюдаться как высыпания в виде пятен , так и везикулы, папулы и вторичные элементы, т.е. корочки. При данном заболевании может возникать энантема на слизистых оболочках в виде пузырьков, которые превращаются в язвочки и заживают в течение нескольких суток.
Высыпания сопровождаются сильным зудом. Если сыпь не расчесывать, то она пройдет бесследно, т.к. не затрагивает росткового слоя дермы. Однако при повреждении данного слоя (из-за постоянного нарушения целостности поверхности кожи) по причине сильного зуда на месте высыпаний могут оставаться атрофические рубцы.
Возникновение данного заболевания провоцирует вредоносное воздействие на организм человека парвовируса В19 . Эритема передается воздушно-капельным путем, кроме того риск заражения данным заболеванием велик при пересадке органов от заражённого донора или при переливании крови.

Стоит отметить, что инфекционная эритема относится к группе малоизученных заболеваний. Считается, что особенно остро ее переносят люди, склонные к аллергии .
Кроме того, эритема часто возникает на фоне таких заболеваний, как , или туляремия . Существует несколько основных форм заболевания:
- внезапная экзантема , детская розеола или «шестая» болезнь считается наиболее легкой формой эритемы, причиной которой является вирус герпеса человека;
- эритема Чамера , болезнь для которой помимо высыпаний на лице характерна припухлость суставов;
- эритема Розенберга характеризуется острым началом с лихорадкой и симптомами общей интоксикации организма, как при , например. При данной форме заболевания появляется обильная макулопапулезная сыпь преимущественно на конечностях (разгибательные поверхности рук и ног), на ягодицах, а также в области крупных суставов;
- – это разновидность болезни, которая сопровождает туберкулез или ревматизм , высыпания при ней локализуются на предплечьях, на голенях, чуть реже на стопах и бедрах;
- экссудативная эритема сопровождается появлением папул, пятен , а также пузырчатой сыпи с прозрачной жидкостью внутри на конечностях и туловище. После того, как высыпания сходят, на их месте образуются ссадины, а затем корки. При осложненной экссудативной эритеме (синдром Стивенса-Джонсона ) помимо кожных высыпаний на гениталиях и в области ануса, в носоглотке, во рту и на языке развиваются эрозивные язвочки.
Инкубационный период при инфекционной эритеме может продолжаться до двух недель. Первыми появляются симптомы общей интоксикации организма. Больной человек может жаловаться на кашель, понос, головные боли и тошноту , а также насморк и болевые ощущения в горле. Как правило, повышается температура тела и может быть лихорадка.
Примечательно то, что данное состояние может продлиться достаточно долго, ведь инкубационный период инфекционной эритемы может достигать нескольких недель. Поэтому данное заболевание часто путают с ОРВИ или простудой . Когда обычные методы лечения не приносят желаемого облегчения, и к тому же на теле выступила сыпь – это говорит о развитии болезни совсем другого рода, нежели острые респираторные вирусные заболевания.
О том, как лечить вирусную эритему, лучше спросить врача. Хотя известно, что для данного заболевания нет определенного лекарственного средства. Специалисты используют симптоматическое лечение. Изначально при инфекционной эритеме высыпания локализуются на лице, а именно на щеках и напоминают по своей форме бабочку. Максимум через пять дней сыпь будет занимать поверхность рук, ног, всего туловища и ягодиц.
Обычно высыпания не образуются на кистях рук и стопах. Сперва на коже образуются отдельные узелки и красные пятна, которые постепенно сливаются между собой. Со временем сыпь приобретает округлую форму, с более светлой серединой и четко выраженными краями.
Это заболевание относится к группе острых вирусных болезней, для которых помимо всего прочего характерно изменение состава крови и поражение лимфатических узлов селезенки и печени . Заразиться мононуклеозом можно от болеющего человека, а также от так называемого вирусоносителя, т.е. человека, в организме которого «дремлет» вирус, но он сам пока не болеет.

Часто данное недомогание называют «болезнь поцелуев». Это указывает на способ распространения мононуклеоза – воздушно-капельный.
Чаще всего вирус передается со слюной при поцелуях или при совместном использовании с зараженным человеком постельного белья, посуды или предметов личной гигиены.
Обычно болеют мононуклеозом дети и молодые люди.
Различают острую и хроническую форму недомогания. Для диагностики мононуклеоза используют анализ крови, в котором могут присутствовать антитела к вирусу или атипичные мононуклеары .
Как правило, инкубационный период заболевания не превышает 21 дня, в среднем первые признаки мононуклеоза проявляются уже через неделю после заражения.
К основным симптомам вируса относятся:
- общая слабость организма;
- головокружение;
- головные боли;
- катаральный трахеит;
- ломота в мышцах;
- повышенная температура тела;
- ангина;
- воспаление лимфатических узлов;
- увеличение размера селезенки и печени;
- высыпания на коже (например, герпес первого типа).
Сыпь при мононуклеозе появляется обычно с первыми признаками заболевания и выглядит как небольшие по размеру красные пятна. В некоторых случаях помимо пятен на коже могут присутствовать розеолезные высыпания. При мононуклеозе высыпания, как правило, не зудят. После заживления сыпь проходит бесследно. Помимо кожных высыпаний при инфекционном мононуклеозе могут появляться белые пятна на гортани.
Менингококковая инфекция
Менингококковая инфекция – это заболевание, причиной которого является вредоносное воздействие на организм человека бактерий менингококка . Заболевание может протекать бессимптомно, а может выражаться в назофарингите (воспаление слизистых носоглотки) или гнойном . Помимо того, есть опасность поражения различных внутренних органов, в результате менингококкемии или менингоэнцефалита .

Возбудителем заболевания является грамотрицательный менингококк вида Neisseria meningitides, который передается воздушно-капельным путем от зараженного человека.
Инфекция проникает через слизистые оболочки верхних дыхательных путей. Это означает, что человек просто вдыхает менингококк носом и автоматически становится переносчиком заболевания.
Примечательно то, что при высокой степени иммунной защиты никаких изменений может не происходить, организм сам победит инфекцию. Однако маленькие дети, чья иммунная система, впрочем, как и весь организм в целом еще слишком слабы или люди пожилого возраста могут сразу же почувствовать признаки назофарингита .
Если бактериям менингококка удается проникнуть в кровь, то неизбежны более тяжелые последствия заболевания. В таких случаях может развиваться менингококковый сепсис. Кроме того, бактерии разносятся с кровотоком и попадают в почки и надпочечники , а также поражают легкие и кожные покровы. Менингококк без соответствующего лечения способен проникать через гематоэнцефалический барьер и разрушать головной мозг .
Симптомы такой формы менингококка как назофарингит схожи с началом течения ОРВИ . У больного человека резко повышается температура тела, он страдает от сильных головных болей, горло болит, нос заложен , при глотании также присутствуют болевые ощущения. На фоне общей интоксикации в зеве появляется гиперемия .
Менингококковый сепсис начинается с резкого скачка температуры вплоть до 41 С. При этом человек крайне плохо себя чувствует, наблюдаются симптомы общей интоксикации организма. Маленьких детей может рвать, а у грудничков наблюдаются судороги. Розеолезно-папулезная или розеолезная сыпь появляется примерно на вторые сутки.
При надавливании высыпания исчезают. Через несколько часов проявляются и геморрагические элементы сыпи (синюшные багрово-красного цвета), возвышающиеся над поверхностью кожных покровов. Локализуется сыпь в области ягодиц, на бедрах, а также на голенях и на пятках. Если сыпь появляется в первые часы заболевания не в нижней, а в верхней части туловища и на лице, то это сигнализирует о возможном неблагоприятном прогнозе течения заболевания ( ушных раковин, пальцев, кистей).
При молниеносной или гипртоксической форме менингококкового сепсиса на фоне стремительного развития заболевания появляется геморрагическая сыпь , которая прямо на глазах сливается в обширные по размерам образования, напоминающие по своему внешнему виду трупные пятна . Без оперативного лечения такая форма болезни приводит к инфекционно-токсическому шоку , который не совместим с жизнью.
При менингите температура тела также резко повышается, чувствуется озноб. Больного мучают сильные головные боли, которые усиливаются при любом движении головы, он не переносит звуковые или световые раздражители. Для данного заболевания характерна рвота , а у детей младшего возраста развиваются судороги. К тому же дети могут принимать при менингите специфическую позу «легавой собаки», когда ребенок лежит на боку, его головка сильно запрокинута назад, ноги подогнуты, а руки приведены к туловищу.
Сыпь при менингите (красно-фиолетового или красного оттенка) появляется, как правило, уже в первые сутки острой фазы заболевания. Локализуются высыпания на конечностях, а также по бокам. Считается, что чем больше площадь распространения высыпаний и чем ярче их цвет, тем серьезнее состояние пациента.
Причиной данного гнойничкового заболевания являются стрептококки (гемолитический стрептококк) и стафилококки (Золотистый стафилококк) , а также их сочетания. Возбудители импетиго проникают в волосяные фолликулы, вызывая образование пустулезной сыпи, на месте которой появляются гнойники.

От данного заболевания, как правило, страдают дети, люди, часто посещающие места общего пользования, а также те, кто недавно перенес тяжелые дерматологические или инфекционные заболевания .
Вредоносные микроорганизмы проникают в организм человека через микротрещины в кожных покровах, а также через ссадины и посредствам укусов насекомых. При импетиго высыпания локализуются на лице, а именно около рта, в носогубном треугольнике или на подбородке.
Выделяют следующие формы заболевания:
- стрептодермия или стрептококковый импетиго , например, лишай , при котором появляются сухие пятна на коже с красным ободком или опрелости;
- кольцевидное импетиго поражает голени, кисти рук, а также стопы ног;
- буллезное импетиго , при котором на коже появляются пузырьки с жидкостью (со следами крови);
- остиофолликулит – это разновидность заболевания, причиной которого является Золотистый стафилококк , высыпания при таком импетиго локализуются в области бедер, шеи, предплечий и лица;
- щелевидное импетиго – это заболевание, при котором в уголках рта, у крыльев носа, а также у глазных щелей могут образовываться линейные трещины;
- герпетиформная разновидность импетиго отличается наличием сыпи в подмышках, под грудью, а также в паховой области.
Лечение импетиго зависит в первую очередь от вида заболевания. Если болезнь вызвана вредоносными бактериями, то назначают антибиотики. Больной человек должен иметь индивидуальные средства личной гигиены, чтобы не заразить окружающих. Высыпания можно обрабатывать или биомициновой мазью .
Важно помнить, что наличие любых высыпаний на теле у человека, а особенно это касается детей, является поводом для обращения к врачу. В случае, когда сыпь покрывает за считанные часы всю поверхность тела, сопровождается лихорадочным состоянием , а температура подымается выше 39 С, при этом присутствуют такие симптомы, как сильная головная боль, рвота и спутанность сознания, затрудненное дыхание, отеки , то следует немедленно вызвать скорую медицинскую помощь.
Во избежание более серьезных осложнений не стоит травмировать участки тела с высыпаниями, например, вскрывать пузырьки или расчесывать сыпь. Как предостерегают многие специалисты, в том числе известный педиатр доктор Комаровский, не стоит заниматься самолечением и тем более откладывать вызов врача, чтобы проверить эффективность народных методов лечения.
Образование: Окончил Витебский государственный медицинский университет по специальности «Хирургия». В университете возглавлял Совет студенческого научного общества. Повышение квалификации в 2010 году ‑ по специальности «Онкология» и в 2011 году ‐ по специальности «Маммология, визуальные формы онкологии».
Опыт работы: Работа в общелечебной сети 3 года хирургом (Витебская больница скорой медицинской помощи, Лиозненская ЦРБ) и по совместительству районным онкологом и травматологом. Работа фарм представителем в течении года в компании «Рубикон».
Представил 3 рационализаторских предложения по теме «Оптимизация антибиотикотерапиии в зависимости от видового состава микрофлоры», 2 работы заняли призовые места в республиканском конкурсе-смотре студенческих научных работ (1 и 3 категории).

Особенности кожи малышей
Ребенок появляется на свет с кожными покровами, которые не адаптированы к окружающей среде. Малыш привык к тому, что его девять месяцев окружала вода. Это была практически стерильная среда обитания. В этом мире малыша встречает достаточно агрессивный воздух и масса бактерий и других микроорганизмов, которые живут у человека на коже.
Нагрузка, которая ложится на кожные покровы крохи в первые месяцы после рождения, колоссальна.

Кожа малыша более тонкая, она почти в два раза тоньше кожи взрослого человека, и только к 7 годам кожные покровы ребенка становятся похожими на кожные покровы его родителей - по структуре, толщине, биохимическому составу. У новорожденного и грудничка недостаточно развит зернистый слой, а потому кожа имеет некую прозрачность, кровеносные сосуды расположены очень близко к поверхности. Именно поэтому малыши радуют счастливых новоиспеченных родителей красными, розовыми и даже лиловыми оттенками кожи в первое время после появления на свет.
Секрет, покрывающий кожные покровы крохи при рождении, имеет нейтральный баланс. Скорее, он просто защищает кожу от обезвоживания после резкой смены среды обитания. Но такой секрет, к сожалению, не может защитить ребенка от бактерий, грибков и других микрооорганизмов, способных вызвать заболевания и высыпания. У малышей первого года жизни активно работают сальные железы, а вот с потовыми возникает немало вопросов, ведь их протоки больше чем наполовину закрыты эпителиальными клетками и железы не могут работать полноценно.

Основная функция кожи - защитная, но именно у малышей она развита недостаточно, ведь из тонкой и ранимой кожи, практически не способной противостоять угрозам извне, получается неважный защитник. Терморегуляция, которая также возложена природой на кожные покровы, у ребенка не развита. Только по мере роста будет нормализоваться работа центра терморегуляции в головном мозге, а вместе с этим совершенствоваться кожная теплоотдача. В первый же год жизни ребенок легко перегревается или переохлаждается.
Есть свои возрастные особенности и в нервных окончаниях кожи малышей, и в подкожной жировой клетчатке. Именно поэтому к коже малышей следует относиться с большим уважением и заботой, всячески помогая ей адаптироваться.
Внимательно следует относиться и к сыпи, ведь она всегда о чем-то говорит.
Беспричинной сыпи у грудничков не бывает, бывают родители, которые не могут распознать «сигналов» детского организма. Давайте этому учиться.

Причины и симптомы


При обширной бактериальной инфекции, кроме кожных обработок, ребенку могут назначит прием антибиотиков внутрь. Чаще всего предпочтение отдают пенициллиновым антибактериальным препаратам, усиленным клавулановой кислотой – «Амоксиклав », например. Если бактерия имеет больничное происхождение (ребенок заразился в роддоме или в детском стационаре), то такого микроба довольно сложно уничтожить, для лечения используют более сильные антибиотики - цефалоспорины и макролиды. Одновременно с противомикробным лечением малышу назначают препараты, которые содержат живых полезных бактерий, чтобы избежать дисбактериоза – «Бифиформ», «Бифидумбактерин».


Сыпь, вызванная вирусными инфекциями, в отдельном лечении не нуждается. Она проходит по мере выздоровления ребенка от основного заболевания. Но чтобы не допустить присоединения вторичной бактериальной инфекции, могут быть назначены местные антисептики. Применения лекарственные средств требует большинство герпесвирусных заболеваний. Вирус простого герпеса , ветрянка, цитомегаловирусная инфекция , розеола, половой герпес прекрасно поддаются лечению «Ацикловиром » местно.
Грибковые поражения требуют самого длительного и тщательного лечения. Для этого назначаются противогрибковые мази, а иногда и противогрибковые препараты внутрь. После двухнедельного курса делают небольшой перерыв, а затем курс повторяют, чтобы не допустить выживания отдельных представителей колонии грибков.

Потница и опрелости
При потнице и опрелостях важно пересмотреть подход к гигиене малыша. Не стоит купать его в слишком горячей воде, применение мыла сводят к минимуму. Важно, чтобы у ребенка не появлялись новые фрагменты высыпаний от жары. Поэтому в помещении следует установить оптимальные параметры для нормальной теплоотдачи карапуза.
Температура воздуха не должна превышать 20-21 градус, а влажность воздуха должна быть в пределах 50-70%. Ребенку очень полезны воздушные ванны, поэтому большую часть времени, пока он не спит, лучше всего проводить голышом.

Обрабатывать пораженные кожные покровы следует после вечернего купания и утром, после пробуждения. При необходимости можно ввести дополнительную обработку днем. С применением медикаментов спешить не надо. Чаще всего с потничкой можно справиться, улучшив уход за кожей ребенка.
Для купания раз в день используют отвары череды или ромашки, их добавляют в воду, температура которой не превышает 37 градусов тепла. После купания складки кожи и места, где есть сыпь смазывают средствами, «подсушивающими» кожу. Детский крем не подходит, он создан для увлажнения.


Для лечения опрелостей можно использовать «Судокрем », «Бепантен », крем «Weleda». При сильных опрелостях можно в небольшом количестве ненадолго нанести на пораженное место цинковую мазь или цинковый крем. Хорошо помогают крема «Деситин» и «Декспантенол ».
При потнице можно использовать детскую присыпку, но делать это следует с большой осторожностью, обязательно отслеживая реакцию кожи на нанесение талька. Если у малыша на месте опрелости под воздействием присыпки начинает образовываться сухая корка, появляется вероятность образования трещин и инфицирования бактериями, от присыпки лучше отказаться.


Потницу на голове мазать ничем не надо. Она проходит сразу после того, как родители нормализуют температуру воздуха в помещении до оптимальных значений. При этом желательно не одевать ребенка в чепчик, пусть кожа головы «подышит», это лучшее лечение опрелостей.
Для устранения потницы в зоне наружных половых органов и попы используют вышеперечисленные средства - мази, крема и присыпку. Кроме того, ребенку выбирают качественные подгузники с пропиткой бальзамом алоэ или маслом ромашки. Менять подгузники следует чаще, чем обычно, не допуская длительного контакта и без того пораженной кожи с мочой и каловыми массами.

Если сыпь на поверку оказывается укусами вшей, то педиатр сможет посоветовать шампунь «Никс» с перметрином.



О том, что делать при определенных видах сыпи у детей раннего возраста, смотрите в следующем видео.
Профилактика
Профилактика появления сыпи у новорожденных и детей до года заключается в разумной и грамотной гигиене, в правильном уходе за нежной детской кожей. Есть несколько простых правил, которые помогут уберечь кожные покровы малыша от возможных неприятностей и болезней:
- Купайте новорожденного каждый день. Однако применять детское мыло стоит только 1 раз в 3-4 дня. Для мытья головы использовать мыло малышу до года можно 1 раз в неделю. Это не допустит пересыхания кожи.
- Не растирайте ребенка полотенцем. После водных процедур слегка промакивайте влажную кожу, достаточное количество жидкости должно остаться в ней.
- Обязательно протирайте кожу ребенка влажными салфетками, после массажа с применением масел. Большое количество жира затрудняет «дыхание» кожных покровов.

- Воздушные ванны, голышом, устраивайте ребенку каждый день.
- Не стоит применять мази и кремы, а также косметические средства, которые не предназначены для использования в раннем возрасте, даже если они отлично помогают взрослым и более старшим детям.
- Поддерживайте оптимальную температуру и влажность воздуха в помещении, где живет малыш.
- Не делайте дома уборку с бытовой химией , имеющей в своем составе хлор.
- Чтобы иметь здоровую кожу, ребенок должен правильно питаться. Любые эксперименты мамы с прикормом могут обернуться появлением сыпи.
Вводить прикорм желательно своевременно, в соответствии с календарем прикорма.


- Защитные свойства детской кожи можно повысить, укрепляя общий и местный иммунитет крохи. Для общей защиты важны прогулки на свежем воздухе, гимнастика, правильное питание. Для местного иммунитета на пользу пойдут контрастные обливания и закаливание, которым можно заниматься практически с самого рождения ребенка, а также массаж и воздушные ванны.
- Не стоит пренебрегать средствами защиты, особенно если планируется пребывание малыша на солнце. Кремы и спреи с УФ-защитой можно применять для всех детей, достигших возраста шести месяцев.

- Сыпь у грудничка
Наверняка знакома каждому родителю сыпь на теле у ребенка. Это может быть признаком какого-либо заболевания или другого состояния организма, причем некоторые из них могут быть очень опасными. Поэтому при любых высыпаниях на детской коже, следует обращаться к педиатру.
Фото
Причины
К основным причинам появления высыпаний у ребенка относят следующие виды состояний и болезни:
Если причина сыпи — инфекционная болезнь, у ребенка растет температура, появляется насморк и кашель, может болеть горло, появляется озноб. Ребенок теряет аппетит, у него может появиться понос, тошнота и рвота, болеть живот. В подобных случаях сыпь возникает сразу или на 2-3 сутки.
К заболеваниям, сопровождаемым сыпью, относится корь, краснуха, ветряная оспа, скарлатина, энтеровирусная инфекция и другие виды подобных болезней. Самая опасная среди них — менингококковая инфекция, которая опасна таким осложнением, как менингит.
Заболевания, сопровождаемые сыпью
Менингококковая инфекция
Сыпь у ребенка при этом напоминает кровоизлияния. Ребенка сильно лихорадит. Заболевание очень опасно, так как развивается мгновенно. При быстро начавшимся лечении благоприятный исход светит 80-90% пациентам.
Например, чесотка, которую провоцирует клещ чесоточный. Основные места поражения: между пальцами, запястья, область живота, пах и половые органы, другие части тела. Кожа при этом сильно зудит. Сыпь — точечные прыщи, которые расположены в нескольких миллиметрах друг от друга. Заболевание заразно и требует обязательного лечения.
Сосудистые заболевания
Детская сыпь при болезнях крови и сосудов носит геморрагический характер и возникает по причине кровоизлияния в кожу. Возникает по причине травмирования. Это могут быть разноцветные синяки или мелкая сыпь, появляющаяся по всему телу.
Корь
Высыпания на детской коже появляются спустя несколько дней после заражения корью, то есть когда поднимается температура, краснеет горло, появляется насморк и кашель. Сыпь спускается сверху вниз по телу ребенка, начиная с лица, затем на туловище и руках, заканчивая свой путь на ногах. И все это за какие-то 3 дня. Сыпит обычно пятнами, которые приподнимаются над поверхностью кожи. Пятна крупные и меж собой сливаются.
Ветряная оспа или ветрянка
Высыпания при ветрянке появляются зачастую на лице, волосах и туловище. Сначала красные пятна слегка приподняты над кожей, затем постепенно становятся пузырьками. В последних имеется прозрачная жидкость. Размер покраснений 4-5 мм. Постепенно они подсыхают и превращаются в корочки. Кожа при этом зудит. Нередко появление новых образований сопровождается подъемом температуры.
Краснуха
Основные признаки: лихорадка, увеличение лимфоузлов на затылке, интоксикация и появление мелких пятен на коже. Высыпания распространяются с головы до ног в течение суток. Сыпь на теле держится около трех дней, после чего исчезает бесследно. Основные места ее размещения: места сгибания рук и ног, ягодицы. Эта вирусная инфекция негативно сказывается на при беременности на плод.
Скарлатина
Заболевание напоминает ангину. Сыпь у ребенка появляется на 2-е сутки и представляет собой мелкие элементы, которые распространены по всему телу. Больше всего мелкие прыщики возникают в паху, на внутренней части локтей, внизу живота и под руками. Кожа при этом красная и горячая, слегка припухлая. Через 3 дня симптомы болезни уходят, оставляя после себя сильное шелушение кожи.
Кроме вышеуказанных заболеваний, сыпь может возникать при инфекции герпетической. На коже появляются пузырьки, кожа зудит. Инфекционный монокулез с симптомами сыпи возникает в результате приема антибиотиков.
Энтеровирус
Энтеровирусная инфекция, помимо подъема температуры и общего недомогания, характеризуется высыпаниями на лице и теле. У ребенка возможна тошнота и понос.
Появляются покраснения примерно на третьи сутки и исчезают через 1-3 дня. Энтеровирусная инфекция чаще всего возникает в возрасте 3-10 лет.
Если это аллергия
Аллергическая реакция в виде сыпи может быть вызвана чем угодно: продукты питания, бытовая химия, воздушные аллергены.
Причина появления сыпи — попадание внутрь организма определенных продуктов или контакт с каким-либо аллергеном. В качестве аллергена может выступать шоколад, молочные продукты, яйца, лекарства, шерсть животного, средства бытовой химии, ткань и многое другое. Прикоснувшись к крапиве или медузе также может появиться сыпь. Комариный укус тоже может вызвать аллергическую реакцию у ребенка.
Аллергическая сыпь появляется сразу вместе с насморком, слезотечением и зудом. Высыпания по всему телу рельефные и хорошо видны. Обычно возникают на лице, за ушами, ягодицах.
Плохая гигиена
Так как кожа у совсем маленьких детей нежная, даже незначительные нарушения по уходу за ней могут вызвать высыпания. Это потница, опрелости и пеленочный дерматит. Иногда появляются покрасанения на лице и за ушами. Ребенка не стоит сильно укутывать и постараться не оставлять малыша в мокрых пеленках и подгузниках. Маленьких детей следует почаще подмывать и купать, делать им воздушные ванны.
Укусы насекомых
Очень часто укусы от комаров или других насекомых путают с сыпью инфекционных заболеваний. На месте укуса появляется бугорок, который зудит и чешется. Время года, локализация и бессимптомность помогут выявить причину появления таких покраснений.
Что нужно делать в первую очередь

Прежде, чем будет проводиться основной курс лечения, следует посетить врача.
При обнаружении у ребенка любой сыпи на коже, мамам и папам следует поступить таким образом:
- Вызвать врача на дом. В случае сыпи инфекционного характера (энтеровирусная инфекция, ветрянка, краснуха), это поможет избежать заражения окружающих. Следует постараться изолировать ребенка, в частности от будущих матерей. Врач должен убедиться, что это не краснуха или другое опасное заболевание.
- Если есть подозрение на менингококковую инфекцию, очень нужно поскорее вызвать скорую помощь.
- Не стоит до прихода врача трогать высыпания, смазывать их каким-либо средством. Это не улучшит состояние малыша, так как основная и частая причина сыпи — внутренние неполадки организма. Да и врачу не просто будет определить диагноз.
Покраснения кожи могут быть вызваны и в результате контакта с одеждой. Часто это происходит по причине материала, а также из-за остатков стирального средства или кондиционера для белья. Ребенку следует выбирать гипоаллергенные стиральные порошки, а лучше вообще пользоваться детским мылом.
Чем поможет врач
По клиническим данным и осмотру ребенка, специалист может определить точный диагноз и назначить лечение. В случае вирусной инфекции особого лечения не требуется. При бактериальной сыпи основное лекарство — это антибиотики. Если это аллергия, следует не контактировать с источником ее появления.
Врачи назначают антигистаминные средства, глюкокортикостероиды и другие препараты. Могут назначаться мази, таблетки и уколы. Помощь гематолога понадобится в случае, если причина сыпи — это заболевания крови или сосудов. Дерматолог лечит чесотку, назначая ряд противоэпидемических мер.
Профилактика
Чтобы избежать инфекционных заболеваний у детей, следует делать прививки. От менингококковой инфекции также существует вакцина, от которой также можно привить ребенка. Педиатр подскажет, есть ли в этом необходимость и когда это лучше сделать.
Очень часто аллергия возникает в детском возрасте и связано это с еще не сформировавшейся полностью иммунной системой. На любой раздражитель организм может реагировать слишком активно. Поэтому следует кормить ребенка гипоаллергенными продуктами питания, вводить новую еду постепенно и по одному. С возрастом аллергия у детей проходит и раздражитель не воспринимается детским организмом сверхсильно как раньше.
Рассмотрены основные причины появления красных пятен на теле у ребенка. Симптомы заболеваний, их вызывающих и как отличить их от проявления аллергической реакции.
Так уж повелось, что в доме, где есть маленький ребенок, мама выполняет функции педиатра, дерматолога, инфекциониста, педагога, воспитателя и многие другие. Особенно ответственно относятся родители к здоровью малыша, ведь детский организм может реагировать на привычные взрослым продукты питания, косметические средства, одежду и другие обыденные вещи крайне специфично.
Аллергическая реакция на коже является наиболее распространенной проблемой у детей младшего возраста. Поэтому каждая мама должна знать, как выглядят пятна при аллергии у ребенка, а также о том, как отличить данное заболевание от других возможных недугов.
Причины аллергии у детей в виде красных пятен на теле
Частая аллергия у детей вызвана тем, что незрелая иммунная система детского организма неадекватно реагируют на разного рода вещества, попадающие в него.
В группе риска по аллергии находятся детки, у которых родители страдают аллергическими заболеваниями.
Это значит, что правомерно говорить о генетической, наследственной предрасположенности к развитию аллергической реакции. Также чаще других детей на прием к педиатру с высыпаниями на коже попадают крохи, которые родились недоношенными или же с маленьким весом.
Провоцирующим фактором для развития аллергической реакции организма является неблагоприятная экологическая ситуация, частые вирусные заболевания, дисбактериоз кишечника.
Самыми распространенными причинами возникновения аллергических красных пятен на теле у ребенка являются:
Фото: Сильная аллергическая реакция в виде пятен на спине у ребенка
- пищевые продукты;
- гигиенические средства;
- комнатная пыль, вернее, продукты жизнедеятельности пылевого клеща;
- медикаментозные препараты;
- растительная пыльца;
- химические вещества;
- белковые соединения слюны животных;
- ядовитые компоненты слюны насекомых и др.
Дерматологи и педиатры выделяют следующие типы аллергии на коже ребенка в зависимости от первопричины ее возникновения:
- пищевая аллергия;
- крапивница;
- токсидермия;
- фотодерматоз;
- дерматит.
Помимо кожных реакций, аллергия у детей может сопровождаться ринитом, конъюнктивитом, астматическими приступами, отеком гортани. Потому, при появлении первых тревожных признаков необходимо в срочном порядке показать малыша высококвалифицированному специалисту, дабы предупредить возникновение осложнений.
Пищевая аллергия
Пищевая аллергия является наиболее распространенным видом детских аллергических реакций, особенно у грудничков. Это в первую очередь связано с качеством и составом потребляемых продуктов. Сегодня магазинные полки ломятся от изобилия еды, но встретить продукт без консервантов, красителей и генетически модифицированных добавок крайне сложно. В организм крохи пищевые аллергены попадают с молоком матери. Именно по этой причине, всем мамам рекомендуют строгую диету при выписке из роддома.
Однако опасность попадания аллергена через грудное молоко ни в коем разе не должна подталкивать матерей отказываться от естественного вскармливания.
Если женщина следит за своим питанием, не переедает, не увлекается определенными продуктами, забывая о других, аллергические осложнения у ребенка возникают редко. Более того, когда приходит время расширять рацион малютки, вводить дополнительные продукты, те дети, которых кормили грудью, переносят этот процесс гораздо легче.
Вместе с тем, ежедневно педиатры сталкиваются с такой проблемой, как пищевая аллергия, которая возникает у деток первых лет жизни и связана с искусственным вскармливанием и/или введением прикорма после искусственного вскармливания. Как показывает статистика, чем раньше ребенка переводят на искусственное вскармливание, тем больше шансов у него получить пищевую аллергию.
 Фото: Красные пятна на лице как проявление пищевой аллергии
Фото: Красные пятна на лице как проявление пищевой аллергии Неокрепший организм малютки еще не может полностью адаптироваться к новым условиям жизни и питания.
Кроме того, в первые 4-6 месяцев жизни в организме ребенка циркулируют материнские иммунные белки, которые передаются в том числе с молоком матери.
Они помогают малышу адаптироваться к большому миру, а его иммунной системе — окрепнуть, подготовиться к “самостоятельной” работе. Если таковых нет, или их мало, на несформированный еще иммунитет приходится слишком интенсивная нагрузка. Он не справляется, выдавая тяжелые аллергические реакции.
Проявляется данная патология мелкими высыпаниями на теле, которые могут сливаться в круглые пятна.
- Высыпания чаще всего локализованы на щечках малышей и в народе называются диатезом.
- Кожная сыпь сопровождаются зудом и жжением. Очень часто малыша беспокоит боль в животике, расстройство пищеварения (рвота, понос, тошнота).
- В особо тяжелых случаях могут отекать губы, слизистая глаз, гортани вплоть до вызова остановки дыхания.
Описанные симптомы укладываются в картину ангионевротического отека Квинке, который, наряду с анафилактическим шоком, является угрожающим жизни состоянием..
Самыми высокоаллергенными продуктами являются:
- молочный белок казеин,
- шоколад,
- яйца,
- цитрусовые,
- клубника,
- яйца,
- дрожжевая выпечка.
При возникновении данного типа аллергии, самое главное – выявить и устранить воздействие аллергена на организм пациента.
Крапивница
Крапивница это аллергический дерматит, который характеризуется высыпаниями по всему телу в виде бледно-розовых волдырей. Внешне элементы сыпи очень похожи на ожоги после контакта кожи с крапивой. Причинами крапивницы могут быть самые разнообразные факторы и очень часто это реакция на медикаментозный препарат.
 Фото: Красные пятна на теле у ребенка — аллергия на антибиотики в виде крапивницы
Фото: Красные пятна на теле у ребенка — аллергия на антибиотики в виде крапивницы У детей разного возраста симптомы заболевания могут отличаться, но, как показывает практика, до 6 месяцев данный вид аллергии практически не встречается.
С полугода до двух лет крапивница развивается в ответ на:
- употребление высокоаллергенных продуктов,
- применение косметических средств с большим количеством отдушек, красителей и других добавок.
Высок риск развития крапивницы на элементы одежды: например, у 16% детей, по данным Ассоциации аллергологов, встречается аллергия на натуральную шерсть.
Хроническая крапивница у детей младшего возраста развивается на фоне заболеваний желудочно-кишечного тракта, патологий печени, лейкозов, патологий соединительной ткани.
Симптомы крапивницы зависят от степени тяжести патологического процесса:
- Вначале на коже появляются волдыри и розовые пятна, которые по краю имеют ярко красные круги. Сыпь выступает над уровнем кожи и отличается симметричностью расположения элементов.
- К тому же характерной чертой крапивницы является полная обратимость патологических изменений.
- По мере выздоровления кожа очищается, на ней не формируются шрамы, пигментации, не остается следов сыпи.
Лечение данного вида аллергии базируется на применении Н1-антигистаминных лекарственных средств.
Токсикодермия (токсидермия)
Токсикодермия это группа дерматологических заболеваний, в основе которых лежит аллергическая реакция организма. Данный вид заболеваний характеризуется острыми воспалительными процессами на кожном покрове и слизистых у детей.
В зависимости от первопричины недуга различают пищевую, инфекционную, медикаментозную и другие виды токсидермии. Как показывает врачебная практика, чаще всего в основе развития данной патологии лежит аллергическая реакция на медикаментозный препарат .
При токсикодермии у детей выраженность клинической картины зависит от степени тяжести аллергической реакции. Но, чаще всего это появления зуда на любой части тела, в этом же месте появляются мелкие везикулы, которые могут значительно увеличиваться и превращаться в папулы, сливающиеся между собой в большие очаги.
При этом малютку могут беспокоить симптомы общего недомогания интоксикации:
 Фото: Токсидермия на лице у грудного ребенка
Фото: Токсидермия на лице у грудного ребенка - гипертермия (повышение температуры тела);
- слабость, вялость;
- тошнота;
- обезвоживание;
- потеря аппетита;
- бледность;
- головная боль.
В особо тяжелых случаях возможно развитие отека Квинке, затрагивающего и головной мозги анафилактического шока. Поэтому, при появлении первых новообразований на коже малыша, необходимо в срочном порядке показать его педиатру, дабы не подвергать опасности здоровье и жизнь крохи.
Фотодерматоз
Фотодерматоз это особая форма аллергической реакции, которая возникает на фоне повышенной чувствительности детского организма к солнечному свету.
 Фото: Красная сыпь на щеках как появление фотодерматита
Фото: Красная сыпь на щеках как появление фотодерматита В группе риска данного заболевания находятся дети до 3 лет. Способствуют возникновению фотодерматоза такие факторы:
- уже существующая аллергия любого типа;
- перенесенные вирусные заболевания;
- прием антибиотиков или других фотосенсибилизирующих препаратов;
- хронические заболевания гепатобилиарной системы и почек.
Симптомами фотодерматоза могут быть красные высыпания на открытых от одежды участках кожи, слезотечение, припухлость лица, особенно в области носогубного треугольника.
Важно отметить, что существует две формы аллергии на солнце — собственно полиморфный фотодерматоз и солнечная крапивница. Проявляются они немного по-разному.
Если мама заметила, что после пребывания на солнце тельце малыша покрывают розовые пятна с волдырями, то необходимо занести ребенка в помещение, помыть кожу чистой водой, дать антигистаминный препарат и показать малыша специалисту.
Сыпь при фотодерматозе очень похожа на проявления солнечного ожога или любое другое аллергическое заболевание. Поэтому диагностикой и лечением должен заниматься высококвалифицированный врач.
Дерматит
 Фото: Атопический дерматит
Фото: Атопический дерматит Дерматит — это также один из видов дерматологической аллергии. Причины развития данного заболевания различны.
Для дерматита характерна клиническая картина, которая проявляется:
- покраснениями,
- потертостями,
- шелушащаяся, шероховатая кожа в патологическом очаге.
При отсутствии адекватного лечения и ухода, высыпания покрываются волдырями, которые, вскрываясь, образуют раневые мокнущие очаги. При попадании инфекции в воспаленные очаги, пузырьки становятся гнойными и могут иметь много неблагоприятных последствий для здоровья ребенка.
На месте пятен при аллергии у ребенка могут оставаться шероховатости, депигментированные участки в виде белых пятен. Чтобы в будущем ребенок не переживал по поводу косметологических дефектов, необходимо своевременно проводить диагностику и лечение аллергии.
Локализация аллергических красных пятен на теле у ребенка
 Фото: Сухие шелушащиеся красные пятна на спине у ребенка — экзема
Фото: Сухие шелушащиеся красные пятна на спине у ребенка — экзема Характерным для аллергических красных пятен на теле у ребенка является их произвольное расположение. Но педиатрами восстановлена некая связь между аллергеном и местом локализации аллергического очага:
- аллергия на ногах появляется при воздействии аллергена контактным или аэрогенным путем (бытовая химия, растения, косметическая продукция);
- появляются при пищевой аллергии, а также при аллергической реакции на солнечные лучи;
- на языке чаще всего появляется сыпь при крапивнице, на фоне медикаментозной аллергии;
- на попе у грудничков чаще всего появляется сыпь при пеленочном дерматите, при аллергии на химические и косметические средства, очень часто данный тип высыпаний осложняется вторичной инфекцией;
- кожные высыпания на спине и на животе часто путают с обычной потницей, но возникают они по причине контактной, пищевой или медикаментозной аллергии, единичные розовые пятна могут сливаться в единое большое пятно;
- на руках чаще всего возникают красные пятна при аллергии на продукты питания, особенно часто очаги диагностируются на локтевом сгибе;
- на ладонях аллергическая реакция проявляется при контакте с бытовой химией, моющими средствами, а также при использовании некачественных резиновых или пластмассовых игрушек.
В любом случае, точно диагностировать недуг и выявить его первопричину сможет только квалифицированный врач.
Дифференциальная диагностика
Учитывая тот факт, что многие заболевания могут сопровождаться появлением красных пятен на теле у ребенка, необходимо научиться дифференцировать аллергию от других патологий. Существенным отличием является характер и места локализации элементов сыпи.
Дифференцировать нужно аллергию от других заболеваний, которые могут спровоцировать появление красных пятен на теле (все фото можно увеличить):
| Реакция | Характеристика красных пятен на теле у ребенка | Фото |
| Укусы насекомых | Появляются преимущественно после ночного сна на открытых участках тела, имеют правильную круглую форму с небольшим выпячиванием в центре, в месте укуса присутствует зуд и боль. |  |
| Потница | Мелкая узелковая сыпь, которая может появляться на любом участке тела, где имеют место быть повышенная влажность и недостаточная гигиена, но чаще всего это складки кожи (за ушками, на шейке, на ягодицах, в паху). |  |
| Контагиозный моллюск | Вирусное заболевание, проявляющееся небольшими узелкообразными высыпаниями по всему телу, которые сначала напоминают белые пятна, позже в центре пятнышка появляется уплотнение, которое разрастается от 1 до 10 мм, иногда деток беспокоит зуд в месте новообразования. |  |
| Скарлатина | Детское инфекционное заболевание, которое очень похоже на сыпь при пищевой аллергии, но при появлении характерных симптомов:«малиновый язык», белый носогубной треугольник, боль в горле и др., отличить скарлатину не составит труда; |  |
| Ветрянка | Инфекционное заболевание, для которого характерны гипертермия, общая слабость, увеличение региональных лимфатических узлов. Характеристика сыпи:
|  |
| Корь | При этой инфекции появлению сыпи предшествует сильный кашель на фоне высокой температуры, и только на 3-4 день тело малыша покрывается мелкой сыпью, которая сливается в одно большое пятно. |  |
| Краснуха | Инфекционное заболевание, при котором увеличиваются лимфоузлы, мелкая красная сыпь появляется на лице, позже «уходит» вниз по всему телу. |  |
| Чесотка | Заразное дерматологическое заболевание, при котором пациента беспокоят не столько пятнышки на руках, животе и боковых поверхностях бедер, сколько сильный ночной зуд; характерной черной высыпаний является двойственное расположение элементов сыпи (вход и выход чесоточного клеща). |  |
| Лишай розовый | Заболевание с не полностью изученной этиологией, но имеющее несколько характерных особенностей:
|  |
| Розеола детская или псевдокраснуха | Заболевание, которым страдают маленькие детки, проявляется критическими показателями температуры тела, и слитыми красными мелкопузырчатыми высыпаниями по всему телу, которые исчезают без следа через 3-4 дня. |  |
| Инфекционная эритема | Заболевание, вызванное парвовирусом, характеризуется симптомами общего недомогания, высокой температурой тела, болью в мышцах и суставах, а также красной сыпью на лице. |  |
Видео: Доктор Комаровский о сыпи у детей (в том числе и красными пятнами)
Лечение аллергических красных пятен на теле у ребенка
Все мамочки задаются вопросом о том, как лечить подобные высыпания на теле малыша. Еще раз хочу напомнить, что лечением любого заболевания у детей должен заниматься квалифицированный врач. Комплекс противоаллергических мер должен быть направлен на:
- выявление аллергена и устранение его контакта с организмом ребенка;
- системную терапию с помощью антигистаминных препаратов в виде ректальных суппозиториев, растолченных в детском питании таблеток или сиропов (для малышей), а также собственно таблеток для детей постарше;
- местное лечение с помощью мазей, гелей, кремов;
- повышение иммунной защиты организма;
- диетическое гипоаллергенное питание.
 С целью устранения аллергических пятен по телу ребенка назначают прием антигистаминных препаратов
:
С целью устранения аллергических пятен по телу ребенка назначают прием антигистаминных препаратов
:
- Фенистил,
- Эдем,
- Кларитин,
- Тавегил.
Выбор препарата, расчет его дозы и длительности курса лечения сделает лечащий доктор с учетом индивидуальных особенностей и возраста пациента.
Для устранения зуда и покраснения целесообразно системное лечение дополнить местной терапией. Для деток используют антигистаминные мази и гели :
- Гистан,
- Фенистил.
В особо сложных случаях и только в случае рекомендации врача, могут применять короткими курсами гормональные мази:
- Элоком,
- Адвантан.
Многие родители спрашивают, чем мазать ребенку пятна при аллергии и можно ли использовать с этой целью йод
Скажем так, выбор препарата для наружного применения – компетенция врача, а вот йод не стоит применять при аллергии, так как он сам может стать причиной аллергической реакции.
Кроме того, при нанесении йода на очень тонкую, нежную, но и без того раздраженную кожу ребенка, можно травмировать ее еще больше, что приведет к серьезным последствиям, вплоть до ожога.
Чаще всего мамы спрашивают врачей, как быстро проходят пятна от аллергии у детей. Этот вопрос очень индивидуален и зависит от правильного подхода к лечению и степени запущенности патологического процесса. Но в среднем улучшения наступают спустя 7-10 дней от начала лечения.
Главное в лечение любого заболевания – внимательно слушать врача и регулярно выполнять все назначения!